Эфирное масло при кератите
Обновлено: 23.04.2024
In cases of deep defects with perforation of cornea or its threat, or deep purulent defects in cornea of great area, the surgical methods of their capsulation is more effective. Komeregel contributes to forming less intensive cornea blooming as compared with traditional conservative therapy. It leads to reduction of bed–staying of patients and affects positively on bed–rotation of hospital.
Глаукома уже давно рассматривается мировым медицинским сообществом, как медико–социальная и экономическая проблема. В структуре инвалидности по зрению и слепоте она занимает лидирующее положение. Но, кроме этого, повышение внутриглазного давления ведет к нарушению трофических процессов в роговице и, как следствие, к кератопатиям. Они обусловлены повышенной чувствительностью к различным этиологическим факторам, таким как бактерии, вирусы, грибы, а также развитию глубоких дефектов при механических воздействиях, индифферентно переносимых роговицей в норме, т.е. при отсутствии глаукоматозного процесса в глазу.
Исходя из этого факта можно предположить, что благополучие исхода лечения глубоких дефектов роговицы при данной сопутствующей офтальмопатологии, осложняющей процесс выздоровления, зависит не только от степени эффективности противовирусных, противогрибковых или антибактериальных препаратов, подавляющих патогенную флору, явившуюся причиной заболевания или потенциально способную попасть на раневую поверхность роговицы. Большое значение имеет также выбор методики лечения и сопутствующая фармакотерапия регуляции репаративного процесса в роговичной ткани.
Новый препарат Корнерегель – 5% гель декспантенола (активная форма – пантотеновая кислота) является эффективным стимулятором процессов регенерации в роговице. Пантотеновая кислота, как компонент коэнзима А, присутствует во всех живых тканях, а их повреждение резко увеличивает потребность в ней.
Применение Д–пантенола стимулирует митоз и сокращает сроки эпителизации. Гистохимические исследования показали, что Корнерегель усиливает пролиферативную активность эпителиальных клеток, а также стимулирует миграцию клеток, способствуя более быстрой эпителизации раневого дефекта. Следует отметить, что за счет стимуляции процессов миграции эпителиальных клеток под воздействием Корнерегеля происходит более ранняя реэпителизация раневой поверхности, закрываются ворота для инфекции и повышается процент прозрачного заживления роговицы. Производитель препарата – компания Bausch & Lomb.
Было проведено сравнительное изучение клинической эффективности и переносимости препарата Корнерегель у больных с глубокими дефектами роговицы.
Материалы и методы исследования
Всего в исследование было включено 103 пациента в возрасте от 14 до 90 лет. Из них 13 пациентов страдали глаукомой в терминальной стадии. Пациенты исследовались по мере их обращения в отделение неотложной помощи Офтальмологической Клинической Больницы и при дальнейшем поступлении в стационар. Все больные в процессе исследования были разделены на три группы по методам лечения.
Этиологическими причинами глубоких дефектов роговицы у больных, страдающих трофическим кератитом, вследствие глаукоматозного процесса, во всех 13 случаях были механические микротравмы, возникшие в процессе контактной тонометрии методом Маклакова.
Всем пациентам проводилось стандартное офтальмологическое обследование, включающее визометрию, биомикроскопию с флюоресцеиновой пробой, офтальмотонометрию (пальпаторно), микробиологическое исследование и офтальмоскопию. Дефект структур роговицы изучали по схеме Вентворта (Wentworth J.S., 1993).
Микробиологические исследования (мазок, посев, соскоб), выполненные при госпитализации, не выявили роста микроорганизмов, что подтверждает трофическое происхождение глубоких дефектов роговицы у данной группы пациентов.
Всем пациентам назначались миотики, противовоспалительные, противовирусные и антибактериальные препараты в инстилляциях, внутривенных (капельно), внутримышечных, подконъюнктивальных и парабульбарных инъекциях, а также физиотерапия с антибиотиками и препаратами витаминов.
Ввиду отсутствия предметного зрения у пациентов на глазах с глубокими дефектами роговицы, обусловленного далекозашедшим глаукоматозным процессом, мы были вынуждены отказаться от использования в качестве основного критерия клинической эффективности лечения динамики данных визометрии до и после проведения курса лечения.
Критериями в данном случае являлись:
– заращение глубокого дефекта роговицы;
– степень прозрачности образующегося помутнения на месте глубокого дефекта роговицы, что является важным с косметической точки зрения;
– сроки койко–дня, проведенного пациентами в стационаре.
Терапия признавалась эффективной при том условии, если прозрачное заживление дефекта роговицы наступало в сроки от 1 до 10 дней; удовлетворительной, при прозрачном заживлении дефекта роговицы в сроки от 11 до 15 дней; ранее при непрозрачном заживлении дефекта прозрачной роговицы или заживлении дефекта роговицы в сроки более 15 дней терапия считалась неэффективной.
В процессе проведения лечения у пациентов отмечалось очищение дефектов роговицы от патологического отделяемого, стихание воспалительных процессов в ней и реэпителизацией раневого дефекта с восстановлением нормальных эпителиально–стромальных взаимодействий.
В I группе ввиду того, что пациенты выписывались с наложенным биопокрытием из стационара, достоверно утверждать о степени прозрачного заживления не представлялось возможным. В этом случае критерием излеченности являлся факт заращения глубокого дефекта роговицы и тот временной промежуток, за который этот процесс стал возможен. Отторжение биопокрытия отмечалось только у одного пациента.
Во II и III группе купирование дефекта роговицы определялось визуально. Разница между пациентами этих групп выражалась в степени прозрачности образующегося помутнения на месте глубокого дефекта роговицы и выраженности новообразованных сосудов. В III группе эти показатели были более благоприятными.
Препарат Корнерегель хорошо переносился больными III группы, не вызывая каких–либо неприятных и болевых ощущений при закладывании его в конъюнктивальную полость.
Таким образом, анализируя результаты проведенного комплексного лечения глубоких дефектов роговицы у больных с терминальной глаукомой, которое включало применение препарата Корнерегель, можно предположить:
1) В случаях глубоких дефектов роговицы с перфорацией, либо ее угрозой, глубоких гнойных дефектов роговицы, большой площади, с ярко выраженным десцеметитом и подрытыми краями эффективно применение хирургических методов герметизации дефекта.
2) Корнерегель способствует формированию менее интенсивных помутнений роговой оболочки по сравнению с традиционной консервативной терапией, что обеспечивает высокие анатомические и функциональные результаты лечения.
3) Применение контактных методов измерения внутриглазного давления тонометром Маклакова у пациентов с терминальной глаукомой недопустимо, поскольку ведет к развитию трофических кератитов и глубоких дефектов роговицы. Возможно применение лишь неконтактных методов (ИГД – 1, пневмотонометр).
4) При применении Корнерегеля происходит сокращение койко–дней, что благотворно влияет на койко–оборот стационара, давая возможность увеличить количество пролеченных пациентов с данной патологией, не требуя дополнительных инвестиций в сферу здравоохранения.
1. Егоров Е.А., Калинич Н.И., Киясов А.П.: Новые стимуляторы репаративной регенерации роговицы. – Вестник офтальмологии. – 1999. Том 115, №6. С 13– 16.
3. Чернакова Г.М.: Корнерегель в комплексном лечении поражений роговицы. – Синдром сухого глаза. – 2002. Том 1.

Снятие усталости глаз. Улучшение зрения. Скорая терапия для глаз. Профилактика болезней глаз. Масло для остроты зрения. Лечение Коньюктивита. Профилактика катаракты ароматерапией.

Чтобы использовать Ароматерапию для лечения глаз нужно знать, что:
1. Глаза имеют слизистую оболочку, поэтому применение эфирного масла в чистом виде недопустимо. Эфирное масло может спровоцировать ожог слизистой оболочки. Поэтому эфирное масло следует разводить жирным растительным маслом. Эфирное масло должно присутствовать в ОЧЕНЬ низкой концентрации.
2. Если на слизистую оболочку попало эфирное масло — срочно протрите глаз тампоном, смоченном в растительном жирном масле.
3. Если есть возможность заменить эфирное масло гидролатом того же растения, то это замечательно! Гидролаты прекрасно подходят для промывания глаз, например, при усталости, коньюктивите, воспалении сосудов. Гидролаты. Это побочный продукт водной дистилляции, известный как цветочная вода или ароматическая воды. Гидролат содержит высокую концентрацию полезных веществ, выделенных из растения при переработке и следы эфирного масла в незначительном количестве, поэтому не причинят вреда глазу.
4. Для лечения глаз эфирным маслом, необязательно наносить его непосредственно на слизистую. Достаточно обвести ароматической смесью вокруг глаза, по линии века. В качестве профилактики, можно наносить смесь на виски, переносицу и между бровями.
5. Для лечения глаз у детей эфирное масло лучше не использовать. Лучше использовать отвары и цветочные воды (гидролаты) и разумеется, только после предварительного теста.
Профилактику кератита и глаукомы обеспечит применение эфирного масла Кориандра. Снимает усталость — масло Фенхеля
Скорая помощь при проблемах с глазами.
Болезни глаз.
Коньюктивит.
Это заболевание, которое возникает в слизистой оболочки глаза в виде воспаления. Он может быть бактериальным, вирусным, аллергическим. Но при разных причинах возникновения он неизменно требует частого промывания глаза.
Примечание: Эфирные масла в чистом виде при лечении глазных болезней не применяют. Так как они могут причинить ожег слизистой глаза. Для глазных ванночек и примочек лучше использовать Гидролаты (ароматическую или цветочную воду), отвары, настои, чайную заварку.

Внимание! Если существует индивидуальная непереносимость некоторых растений (аллергия) — обязательно сделайте предварительный тест.
Способ применения Гидролата:
Налейте гидролат в небольшую плоскую емкость. Опустите глаз в воду и поморгайте несколько раз. Затем поверните глаз вправо-влево, сделайте круговые движения и движения сверху вниз. Так цветочная вода лучше проникнет на слизистую оболочку глазного яблока. Перед промыванием второго глаза обязательно поменяйте воду. После окончания процедуры отдохните 5-10 минут с закрытыми глазами.
Рекомендованный гидролат — цветочная вода: ромашки, розы, лаванды, мелиссы, лекарственного шалфея, полыни и иссопа.
Эфирное масло: Роза, жасмин, кориандр.
Примечание. Профилактику кератита и глаукомы обеспечит применение эфирного масла Кориандра.
Блефарит. Болезнь новорожденных.
Рекомендованные цветочные воды — гидролаты:
Глаза новорожденного при блефаритах промывайте 1 — 2 каплями лимонного сока или розовой и эвкалиптовой натуральными водами.
Катаракта глаза (профилактика)
Рекомендованная цветочная вода: Фенхель
Способ применения: Закапывание по 1 капле в каждый глаз 2 раза в день- утром и вечером.
Протирание висков ароматической смесью:
Масло растительное — 1 чайная ложка
Литсея Кубеба — 3 капли
Ожег глаза с последующей инфекцией стафилококка.
Рекомендуется гидролат эвкалипта. Эвкалипт отлично справляется с инфекцией, а отличии от антибиотиков.
Способы применения: Промывание глаза, закапывание в глаз гидролата эвкалипта. Ванночки два раза в день. Для каждого глаза менять цветочную воду.
Кровоподтеки в области глаз.
Устранить кровоподтеки в области глаз поможет компресс с эфирным маслом или гидролатом.
Эфирное масло растворить в ледяной воде(молоке, сливках), смочить ватный диск и сделать компресс на место кровоподтека. Глаза следует держать закрытыми. Избегать попадания масла на слизистую глаза. В случае попадания — промыть растительным маслом.
Гидролат специальной подготовки не требует — просто капните несколько капель на ватный диск и приложите на синяк.
Эфирное масло от кровоподтеков: герань, лаванда, ромашка римская
Гидролат ромашки, лаванды, шалфей лекарственный.
Воспаленные сосуды (Красные глаза).
Эта проблемы довольно часто встречается у тех, чья работа связана с напряжением зрения, красными глаза могут быть так же из-за перенесенного стресса. В этом случае помогут компрессы из теплого черного чая непосредственно на глаза.
Ароматерапия может помочь укрепить сосуды. Нужно делать паровые ингаляции с эфирным маслом. Для этого в емкость с горячей водой нужно капнуть 1-2 капли эфирного масла, накрыть голову махровым полотенцем и склониться над паром. Процедура может занимать 5-10 минут.
Могут помочь компрессы на веки с гидролатом мелиссы, иссопа
Эфирные масла: лимон, лаванда, ромашка римская, кипарис, фенхель.
Уставшие глаза.
Усталостью глаз особенно страдают люди, работающие за компьютером. Здесь поможет масло Фенхеля или Литсеи Кубебы (для остроты зрения). Его можно держать на рабочем столе и применять при помощи аромалампы ежедневно по 5 капель. Хорошим средством является аромакулон на шею. Он позволит вдыхать аромат целый день, а так же сэкономить эфирное масло и не досаждать ароматом коллег по работе.
Эффективным средством являются примочки (компрессы) с гидролатом розы или лаванды.
Ячмень на веке.
Как правило, эта проблема начинается из-за дефицита витаминов группы В. И если вы уже ощущаете боль в области века, то очень осторожно можно применить следующую процедуру и только с маслом чайного дерева или ромашки римской или аптечной. Другие масла применять крайне опасно, так как они могут вызвать ожог.
Итак: Наверните на зубочистку небольшое количество ваты, что бы образовался валик с булавочную головку, смочите в чистом эфирном масле и приложите к месту образования ячменя. Делайте все аккуратно. Старайтесь избегать попадания эфирного масла в глаза. Процедуру можно повторить 2-3 раза в день. Эфирное масло должно быть непременно натуральным! Если все же некоторое количество попало на слизистую глаза не промывайте водой — протрите растительным маслом. Оно впитает в себя эфирное масло и устранит жжение.
Аппликация.
Можно применить аппликацию (холодный компресс) на ячмень с гидролатом полыни, розы, корня лопуха. Смочите ватный тампон и приложите к месту возникновения ячменя на 10 минут.
Ванночки для глаз.
Рекомендованные цветочные воды: розмарина, розы, укропа, фенхеля, чабреца, эвкалипта, лимона.
Способ применения: Делать ванночки для глаз. Возьмите гидролат розы, розмарина или эвкалипта. Налейте в удобную емкость. Это может быть небольшая розетка для варенья, пластиковая баночка или специальная ванночка для глаз. Опустите в нее глаз, плотно прижмите, что бы вода не проливалась и запрокиньте голову. Пошевелите глазом, чтобы жидкость попала внутрь глазницы. Процедуру делать 2 раза в день — утром и вечером.
Недавно в инстаграме и ВК опубликовал интересные назначения от коллеги по поводу диагноза себорейный кератоз. Тема вызвала живой интерес, и в результате я решил написать статью об этом явлении. В ней мы подробно разберем причины появления себорейного кератоза (и, конечно же, мифы), его разновидности, возможные сложности для здоровья, методы лечения и профилактики.
Для облегчения понимания: себорейный кератоз и кератома в дальнейшем будут использоваться как синонимы.
Что такое себорейный кератоз
Одна из наиболее частых доброкачественных опухолей кожи человека. Она развивается обычно в пожилом возрасте вследствие разрастания эпидермиса с выраженным ороговением. [1]
Эпидермис – верхний слой кожи, который постоянно отшелушивается и полностью меняется примерно в течение двух недель. Его толщина составляет от 0,07 до 1,4 мм. Таким образом, становится понятно, что кератома – очень поверхностное образование. Несмотря на то, что очаги себорейного кератоза могут быть очень большими по площади, в глубину кожи они не проникают.
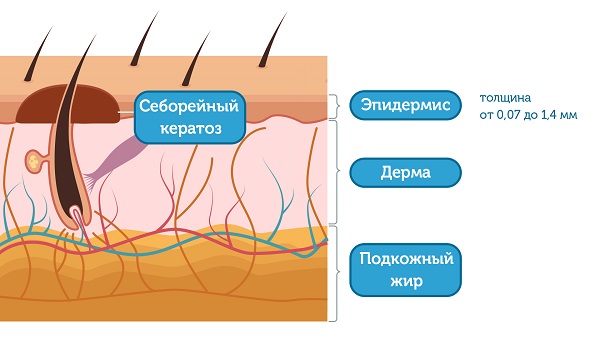
У кого чаще появляются кератомы
Из своей практики отмечу, что неоднократно видел эти образования и у людей более младшего, а иногда и детского возраста. По данным вот этого австралийского исследования [3], 12 % пациентов в возрасте от 15 до 25 лет имели в среднем 6 кератом на коже.
Где наиболее часто образуются кератомы
В порядке частоты убывания: туловище, шея, голова. Себорейный кератоз на коже конечностей встречается достаточно редко, но говорить о том, что его там не бывает, на мой взгляд, не стоит.
Факторы риска себорейного кератоза
- Солнечный свет. Как минимум одно исследование показывает связь между появлением кератом и воздействием ультрафиолета [3], хотя есть работы, подвергающие сомнению это утверждение. [2]
- Генетическая предрасположенность. Есть несколько описанных случаев семей с наследуемым большим количеством кератом, иногда в очень молодом возрасте [4].
- Вирус папилломы человека. Имеются указания, что на поверхности многих кератом методом ПЦР можно обнаружить ДНК вируса папилломы человека [4]. В то же время нельзя не отметить, что те же фрагменты ДНК ВПЧ обнаруживаются и на неизмененной коже. Роль ВПЧ в развитии кератом в настоящее время достаточно спорная.
- Нарушения иммунитета. Возникновение и прогрессирование очагов себорейного кератоза возможно у пациентов в состоянии иммуносупрессии [15]. К иммунодефициту может привести длительный прием глюкокортикостероидных гормонов.
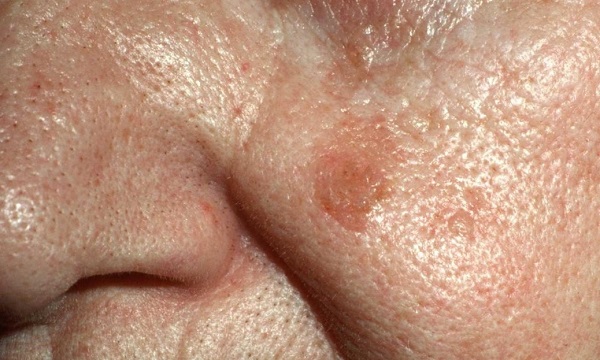
Как выглядит кератома (себорейный кератоз)
Внешний вид кератомы во многом зависит от давности ее существования.
В начальной стадии это образование очень слабо выступает над уровнем кожи, незначительно отличается от нее по плотности и имеет цвет, очень близкий к телесному. Форма очагов круглая или овальная.
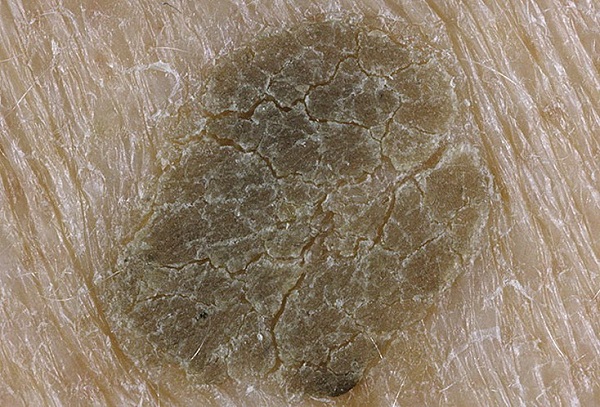
Затем, по мере увеличения количества клеток эпидермиса в образовании, кератома увеличивается в толщину и в высоту. Эти образования видны невооруженным глазом – милиаподобные кисты и комедоноподобные отверстия.


Одним из частых симптомов для кератомы, видимых невооруженным глазом, является поверхность, которая чем-то напоминает землю, потрескавшуюся после дождя. Такой рисунок образуют наслоения, состоящие из ороговевших клеток эпидермиса.
Кроме клинической формы – на широком основании – существует форма себорейного кератоза на ножке.

Вирус папилломы человека к этой форме кератом имеет очень отдаленное отношение. По моему опыту, только в единичных случаях при гистологическом исследовании таких образований были указания на признаки вирусного поражения.
Синдром Лезера-Трела
Об этом синдроме можно говорить, когда у человека внезапно появляется много кератом, особенно на туловище. В 35 % случаев это состояние ассоциировано с черным акантозом. Около 50 % пациентов отмечают выраженный зуд в области кератом. [4]
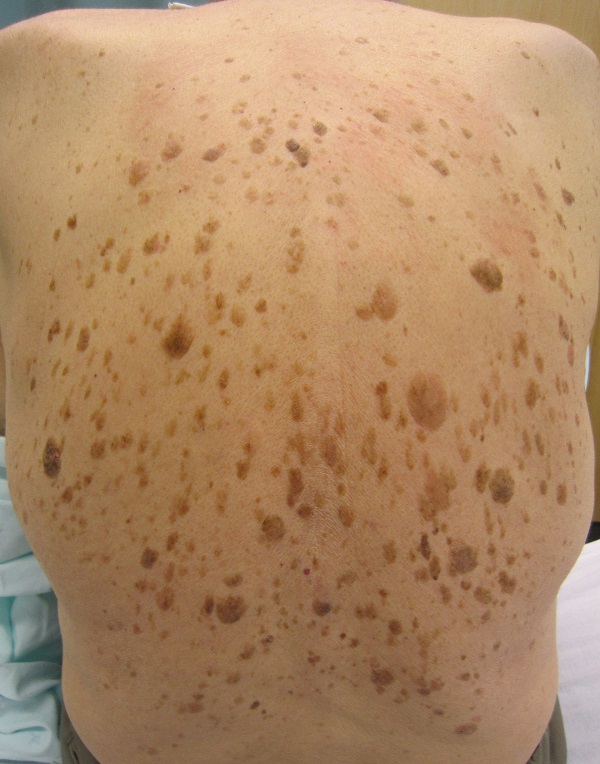
Это означает, что если множественные кератомы появлялись постепенно и присутствуют на туловище уже много лет – скорее всего, об этом синдроме речь не идет.
Некоторые исследователи подвергают сомнению существование синдрома. Это связано с тем, что указанные злокачественные опухоли чаще встречаются у пациентов старшего возраста, так же как и сам себорейный кератоз.
Лечение кератом
Подошли к самому интересному :)
Удаление
Принято считать, что лечить себорейный кератоз необязательно, т. к. природа этого заболевания доброкачественная. Тем не менее удаление очагов может быть показано для исключения озлокачествления в случаях, когда данные клинического осмотра неоднозначные. Регулярная травматизация, например одеждой, может привести к воспалению, кровоточивости и зуду и быть поводом для удаления.
Способы удаления кератом:
- лазер;
- радионож;
- электрокоагуляция;
- метод бритвенной эксцизии.
Я не буду подробно останавливаться на различных нюансах удаления. Скажу только, что, на мой взгляд, кератомы стоит удалять с гистологическим исследованием. Многие коллеги мне возразят, что в большинстве случаев диагностировать себорейный кератоз не сложно и гистологическое исследование – пустая трата денег.
В ответ приведу несколько исследований:
- В 1,4–4,4 % случаев на фоне себорейного кератоза обнаруживается плоскоклеточный рак in situ [5,6]. Аналогичный случай был в моей практике.
- Плоскоклеточный рак на фоне себорейного кератоза. [11]
- 43 случая базалиомы, 6 – плоскоклеточного рака, 2 меланомы на фоне себорейного кератоза. [9]
- 3 случая меланомы на фоне кератомы. [7,8,10]
Повторюсь, на мой взгляд, гистологическое исследование себорейного кератоза является обязательным.
Лекарственное лечение (осторожно, оно даже работает! Иногда)
Как НЕ нужно лечить кератомы:
Лучше уменьшите количество стрессов, увеличьте количество овощей и время сна (последнее не всегда работает, но точно не вредит).
Профилактика возникновения себорейного кератоза
С учетом факторов риска развития кератом, перечисленных в первой части статьи, можно смело рекомендовать избегать чрезмерного воздействия солнечного света. На эту тему есть подробная статья.
К сожалению, других методов профилактики мне придумать не удалось, т. к. на свой возраст воздействовать мы, увы, не можем. Аналогичная ситуация и с наследственностью. Роль ВПЧ в развитии кератом не настолько убедительно доказана, чтобы назначать профилактическое лечение.
Резюме
Если вам поставили диагноз кератома – в этом нет ничего страшного. Вы можете смело удалять их, если они доставляют неудобство, но я рекомендую делать это с гистологическим исследованием.
Если кератомы не удалять – это не приведет к негативным последствиям и не повлияет на их дальнейшее появление.
Воспаление роговой оболочки. Одно из наиболее частых поражений переднего отдела глазного яблока, приводящее к понижению зрения.
Что провоцирует / Причины Кератита:
Этиология весьма разнообразна. Заболевание возникает вследствие инфекции (микробная, вирусная, грибковая), повреждения (механическое, химическое, термическое и др.), нарушения иннервации роговицы, расстройства обмена веществ, лагофтальма, гиперсекреции мейбомиевых желез, аллергии. В некоторых случаях этиология остается невыясненной.
Патогенез (что происходит?) во время Кератита:
В роговой оболочке появляются отек и инфильтраты. Инфильтраты состоят преимущественно из лимфоидных клеток, полинуклеарных лейкоцитов и небольшого количества плазматических клеток, а также из измененных клеток стромы роговицы. Эпителий над инфильтратами может отслаиваться и слущиваться, появляются эрозии, роговица становится шероховатой и теряет свой блеск. После развития инфильтрата или одновременно с ним из конъюнктивы и склеры в роговую оболочку врастают поверхностные и глубокие сосуды. Небольшие поверхностные инфильтраты обычно рассасываются бесследно, глубокие - оставляют помутнения различной выраженности.
При осложнении гнойной инфекцией инфильтраты протекают с некрозом ткани роговицы и обычно изъязвляются. Язвенный дефект в дальнейшем заполняется рубцовой тканью, образуя лейкому.
Различают экзогенные и эндогенные кератиты.
Экзогенные кератиты: травматические кератиты, обусловленные механическим, химическим и другим повреждением; инфекционные кератиты бактериального происхождения; кератиты вирусной этиологии; грибковые заболевания роговой оболочки; кератиты, вызванные заболеваниями конъюнктивы, век и мейбомиевых желез.
Эндогенные кератиты: инфекционные кератиты, нейрогенные кератиты, кератиты при гипо - и авитаминозах; кератиты неясной этиологии.
Симптомы Кератита:
Кератиты различной этиологии характеризуются рядом общих симптомов. Возникают боли в пораженном глазу, слезотечение, светобоязнь, понижается острота зрения. Появляются блефароспазм, перикорнеальная или смешанная инъекция сосудов глазного яблока, инфильтраты или язвы роговицы, васкуляризация и нарушение чувствительности роговой оболочки. В зависимости от клинической формы заболевания могут отмечаться все перечисленные симптомы или некоторые из них.
Основным симптомом кератита является нарушение прозрачности роговицы, обусловленное ее отеком и инфильтрацией клеточными элементами. Эпителий роговой оболочки утрачивает свой блеск, становится шероховатым, как бы истыканным, иногда отслаивается и слущивается. Образуется поверхностный дефект (эрозия).
Инфильтраты различной величины и формы, единичные или множественные, располагаются в разных участках, иногда захватывают всю роговицу. Они могут локализоваться в поверхностных или глубоких слоях. В зависимости от характера клеточных элементов цвет инфильтрата различный: серый - при наличии лимфоидных клеток и желтый - при наличии лейкоцитов (гнойный инфильтрат).
Обычно в ткани роговицы появляются поверхностные или глубокие сосуды. Поверхностные развиваются при расположении инфильтрата в передних слоях роговицы и переходят на нее из сети конъюнктивальных сосудов. Они имеют ярко-красный цвет и древовидно ветвятся. Глубокие сосуды - более темного цвета, обычно имеют вид коротких прямолинейных ветвей, напоминающих "щеточки" или "метелочки". Они развиваются из глубоких эписклеральных сосудов.
Характер васкуляризации отражает глубину поражения роговицы (поверхностный или глубокий кератиты). Поверхностно расположенные инфильтраты роговицы (не захватывающие боуменову оболочку) могут полностью рассосаться, не оставляя после себя помутнений. Инфильтраты часто изъязвляются, эпителий слущивается, ткань роговой оболочки некротизируется, образуется язва. Последняя бывает различной по величине, форме и глубине расположения. Края язвы чаще неровные, дно чистое или гнойное. При заживлении края и дно язвы очищаются, развивается васкуляризация ее, начинается регенерация эпителия и дефект заполняется соединительной тканью. При неблагоприятном течении язвы разрушение роговицы может распространяться до десцеметовой оболочки; в этом случае она выпячивается, образуется "грыжа" (десцеметоцеле). В случае прободения роговицы радужная оболочка либо спаивается с краями отверстия, либо выпадает в него. В последующем развивается бельмо, сращенное с радужкой, которое может привести к развитию стафиломы и к вторичной глаукоме. Иногда после изъязвления роговая оболочка уплощается.
Нередко кератиты сопровождаются воспалением конъюнктивы, склеры, радужной оболочки, цилиарноготела, а иногда почти всех оболочек глазного яблока (кератоконъюнктивит, кератосклерит, кератоувеит). Исходом кератитов обычно являются различной интенсивности помутнения роговой оболочки вследствие развития соединительнотканных рубцов. Они могут иметь вид нежного поверхностного помутнения, не оказывающего заметного влияния на остроту зрения, или же грубого помутнения (лейкома), резко понижающего остроту зрения.
Некоторые формы кератитов имеют весьма характерную клиническую картину.
Кератит при несмыкании глазной щели. Обычно в нижней части роговицы образуется язва, которая вследствие отторжения некротических участков медленно углубляется и может захватить все слои роговицы. Пораженная зона роговицы имеет матовый вид. При присоединении вторичной инфекции может наступить гнойное расплавление роговицы. Мвйбомиевый кератит характеризуется появлением у лимба поверхностных инфильтратов серовато-желтоватого цвета, круглой формы, они часто изъязвляются. В глубь роговицы процесс обычно не распространяется.
Нейропаралитический кератит отличается резким снижением или отсутствием чувствительности роговицы. Светобоязнь, слезотечение и блефароспазм обычно отсутствуют. Часто бывают сильные невралгические боли. В неосложненных случаях процесс начинается с помутнения поверхностных слоев роговицы и слущивания эпителия в центре. Образуется блюдцеобразная язва. Затем она распространяется по всей поверхности роговицы, оставляя свободной лишь узкую зону на периферии. В случае присоединения вторичной инфекции возникает гнойное воспаление, которое может закончиться перфорацией роговицы или ее полным разрушением. Течение заболевания длительное вследствие нарушения трофики роговой оболочки.
При нитчатом кератите на фоне умеренного раздражения глаза возникают зуд, светобоязнь и появляется своеобразное отделяемое, содержащее тонкие нити, которые одним концом прикрепляются к роговице. Нити представляют собой дегенерированные и скрученные клетки роговичного эпителия. На месте удаленной нити остается точечная эрозия. Роговица поражается обычно в нижней половине - возникают точечные помутнения эпителия, инфильтраты и эрозии. Эти изменения отчетливо выявляются при биомикроскопии с окраской флюоресцеином. Чувствительность роговицы сохраняется. В связи с парацентральной локализацией процесса острота зрения остается достаточно высокой.
Заболеванию сопутствуют другие симптомы - сухость во рту и носоглотке, затруднения при глотании, нарушение деятельности пищеварительного тракта, хронический полиартрит, преждевременное выпадение зубов . Розацеа-кератит развивается обычно при розовых угрях лица и проявляется в трех формах. При легкой форме (поверхностный краевой инфильтрат) вблизи лимба появляются изъязвляющиеся инфильтраты. Иногда здесь отлагаются соли кальция, поэтому помутнения имеют ярко-белый цвет. Более тяжелая форма (субэпителиальный инфильтрат) сопровождается поражением глубоких слоев роговой оболочки и васкуляризацией ее в виде треугольника с основанием у лимба. Наиболее тяжело протекает розацеа-кератит при развитии язвы (прогрессирующая язва) с распространением процесса по всей поверхности роговицы.
Кератит, вызванный синегнойной палочкой, протекает особенно тяжело, в период образования абсцесса в толще роговицы сопровождается сильной болью. В процесс обычно вовлекаются внутренние оболочки глаза. Иногда наступает перфорация роговицы с исходом в атрофию глазного яблока.
Диагностика Кератита:
Диагноз ставят на основании характерных клинических симптомов. Поверхностные кератиты и кератоконъюнктивиты с распадом роговичной ткани, в частности гнойные язвы, характерны для процессов, вызванных экзогенными факторами. В соскобе с инфильтрата обнаруживают патогенную микрофлору, имеются сопутствующие заболевания слезного мешка (дакриоцистит), в анамнезе - нередко травма глаза.
Для эндогенного кератита характерно поражение глубоких слоев роговицы без распада ее ткани. С целью выяснения этиологического фактора необходимо проведение различных общих и лабораторных исследований, а также тщательный анализ анамнестических данных, так как эндогенные кератиты всегда являются симптомами общего заболевания. Установлению диагноза помогает биомикроскопия при помощи щелевой лампы. Мелкие дефекты эпителия роговой оболочки легко выявляются после инстилляции 1% раствора флюоресцеина.
Дифференциальный диагноз проводят с дегенеративными процессами в роговой оболочке. Первичные дегенерации роговицы обычно двусторонние, отличаются хроническим течением, медленно прогрессируют, лишь изредка отмечается светобоязнь и периодическое раздражение глаз, васкуляризация роговицы отсутствует, чувствительность ее понижена.
Лечение Кератита:
Лечение часто проводится в условиях стационара, особенно при остро протекающих и гнойных кератитах. При выяснении этиологии, прежде всего проводят лечение заболевания, вызвавшего кератит.
С целью уменьшения воспалительных явлений и болей, а также для предупреждения сращения и заращения зрачка - раннее назначение мидриатических средств: инстилляции 1% раствора атропина сульфата 4-6 раз в день, атропина в полимерной пленке 1-2 раза в сутки, на ночь 1% атропиновая мазь, электрофорез с 0,25-0,5% раствором атропина. При токсических явлениях, вызываемых атропином, его заменяют 0.25% раствором скополамина гидробромида. Оба эти средства можно сочетать с инстилляциями 0,1% раствора адреналина гидрохлорида или 1-2% раствора адреналина гидротартрата. Для лучшего расширения зрачка за нижнее веко закладывают ватный тампон, пропитанный 0,1% раствором адреналина гидрохлорида, на 15-20 мин 1-2 раза в день или вводят раствор адреналина в количестве 0,2 мл субконъюнктивально.
При осложнениях (повышение внутриглазного давления) назначают мистические средства (1% раствор пилокарпина гидрохлорида и др.) и диакарб по 0,125-0,25 г 2-4 раза в день.
Для лечения больных бактериальными кератитами и язвами роговой оболочки назначают антибиотики широкого спектра действия. Используют также 0,5% мази из антибиотиков. Местно применяют и другие антибиотики: тетрациклин, эритромицин, дибиомицин, дитетрациклин в виде 1% глазной мази. Выбор антибиотика целесообразно проводить в зависимости от чувствительности к нему патогенной микрофлоры.
При тяжелых язвах роговицы неомицин, мономицин или канамицин дополнительно вводят под конъюнктиву в дозе 10 000 ЕД, в особых случаях до 25 000 ЕД. Субконъюнктивально вводят также линкомицин по 10 000-25 000 ЕД., стрептомицинхлор кальциевый комплекс по 25000-50000 ЕД. При недостаточной эффективности местной антибиотикотерапии назначают антибиотики внутрь: тетрациклин по 0,2 г, олететрин по 0,25 г, эритромицин по 0,25 г 3-4 раза в день. Нередко антибиотики вводят также внутримышечно.
Лечение некоторых форм кератитов имеет свои особенности. При кератите, вызванном несмыканием глазной щели, рекомендуется несколько раз в день инсталлировать в глаз рыбий жир, миндальное, парафиновое масло или закладывать левомицетиновую, тетрациклиновую мазь. При неустранимом лагофтальме и уже появившемся кератите - временная или постоянная тарзорафия.
В случаях мейбомиевого кератита существенное значение имеет систематическое лечение хронического мейбомита. Проводят массаж век с выдавливанием секрета мейбомиевых желез с последующей обработкой краев века бриллиантовым зеленым. Назначают инстилляции раствора сульфацила натрия и закладывание сульфациловой или тетрациклиновой мази.
Боли при нейропаралитическом кератите уменьшаются от инстилляции 1% раствора хинина гидрохлорида с морфином гидрохлоридом, приема внутрь анальгина с амидопирином по 0,25 г, местных тепловых процедур. Необходимо наложение повязки или часового стекла на пораженный глаз, особенно на ночь. Иногда приходится прибегать к сшиванию век на длительный срок.
При нитчатом кератите лечение симптоматическое. Инстилляции вазелинового масла или рыбьего жира, глазных капель, содержащих витамины (0,01% раствор цитраля, рибофлавин с глюкозой), 20% раствора сульфацила натрия, орошения глаз 1-2,5% раствором натрия хлорида 2-3 раза в день; введение в конъюнктивальный мешок 1% эмульсии синтомицина. Витамины A, B1 В2, В6, В12, С, РР внутрь или внутримышечно.
Местное лечение розацеа-кератита следует сочетать с общим. Назначают кортикостероиды: 0,5-1% эмульсию кортизона, 2,5% эмульсию гидрокортизона, 0,5% преднизолоновую мазь, 0,1% раствор дексаметазона по 0,2-0,3 мл субконъюнктивально ежедневно. Применяют витамины в виде инстилляции глазных капель (0,01% раствор цитраля рибофлавина) и закладывание 0,5% тиаминовой мази, а также инсули-новой мази. Внутрь дипразин (пипольфен) по 0,025 г 2-3 раза в день; метилтестостерон по 0,005 г сублингвально 2-3 раза в день; тестостерона пропионат 1% масляный раствор по 1 мл внутримышечно через 2 дня, 10 инъекций на курс; витамин В1 по 1 мл внутримышечно, 30 инъекций на курс. Рекомендуется также периорбитальная или перивазальная новокаиновая блокада по ходу височной артерии;в упорных случаях рентгенотерапия. Назначается безуглеводная бессолевая диета с применением поливитаминов.
Лечение больных с кератитами, вызванными синегнойной палочкой, проводят путем инстилляции 2,5% раствора полимиксина М сульфата (25 000 ЕД./мл) 4-5 раз в день и введением неомицина под конъюнктиву в дозе 10 000 ЕД 1 раз в день.
По окончании воспалительного процесса для рассасывания оставшихся в роговой оболочке помутнений необходимо длительное лечение. Этилморфина гидрохлорид применяют и в виде подконъюнктивальных инъекций - начиная с 2% раствора вводят 0,2-0,3-0,4-0,5-0,6 мл, постепенно переходя к более высоким концентрациям (3-4-5-6%); 1% раствор зтилморфина гидрохлорида применяют и в виде электрофореза.
Для рассасывания помутнений применяют 2-3% раствор йодида калия в виде электрофореза, лидазу. Назначают также 1% желтую ртутную мазь. Из общих стимулирующих средств применяют биогенные стимуляторы (экстракт алоэ жидкий, ФиБС, пелоидодистиллат, стекловидное тело и др.) в виде подкожных инъекций по 1 мл, 20-30 инъекций на курс. Проводят курсы аутогемотерапии (по 3-5-7- 10 мл).
При соответствующих показаниях прибегают к хирургическому лечению (оптическая иридэктомия, кератопластика, антиглаукоматозная операция).
Прогноз при кератитах зависит от этиологии заболевания, локализации, характера и течения инфильтрата. При своевременном и правильном лечении небольшие поверхностные инфильтраты, как правило, рассасываются полностью или оставляют легкие облачковидные помутнения. Глубокие и язвенные кератиты в большинстве случаев заканчиваются образованием более или менее интенсивных помутнений роговицы и снижением остроты зрения, особенно значительным в случае центрального расположения очага. Однако даже при лейкомах следует иметь в виду возможность возращения зрения после успешной кератопластики.
Профилактика Кератита:
Предупреждение травм глаз, своевременое лечение блефарита и конъюнктивита, дакриоцистита и общих заболеваний, способствующих развитию кератитов.
К каким докторам следует обращаться если у Вас Кератит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Кератита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
The first place in aetiology of infectious keratitis is given to soft lenses usage. Among other risk factors the corneal injury, syndrome of the dry eye, lowering of corneal sensitiveness, long usage of local medical agents may be mentioned.
Researches note increasing antibiotic resistance in last years.The problem of treatment of mechanical and infectious complications caused by contact correction is discussed in the article. Corneregel and Floxal usage was studied in this category of patients.
Positive results and no side effects were registered during the treatment. Wide spectrum of activity and high effectiveness of Floxal allows it’s wide usage in treatment of infectious diseases of conjunctiva and cornea. Exponentiation of regenerative processes in the cornea and pliability of it’s action allows to use Corneregel as keratoplastic agent and for prophylaxis of epitheliopathy in patients using contact lenses.
Воспалительные заболевания глаз являются одной из наиболее актуальных проблем современной офтальмологии. Согласно эпидемиологическим данным, в России с ними связано около 40,2% амбулаторных обращений и до 50% госпитализаций в год. В 80% случаев они служат причиной временной нетрудоспособности, а в 10% случаев приводят к стойкой потере зрительных функций [3].
Среди общего числа воспалительных поражений глаз конъюнктивиты составляют 66,7%, кератиты – 4,2% [1]. Бактериальная инфекция остается одной из главных причин их развития [3]. В этиологии инфекционных кератитов необходимо выделить ряд экзогенных факторов, среди которых первое место занимает ношение контактных линз [2]. По данным литературы, вероятность инфекционного поражения роговицы у лиц, применяющих контактные линзы, составляет 0,21% в год. При этом у тех, кто оставляет линзы на ночь, этот показатель в 10–15 раз выше [4].
Механизм развития язвенных кератитов у пациентов с контактной коррекцией зрения имеет некоторые особенности. Снижение оксигенации роговицы вследствие неадекватного применения линз способствует изменению эпителиального слоя роговицы и развитию эпителиопатии. Продолжение ношения линз в условиях ослабления естественных механизмов защиты, включая снижение чувствительности, приводит к возникновению корнеальной эрозии. Обсемененные контактные линзы, контейнеры для хранения и средства ухода за ними, а также наличие острого или хронического конъюнктивита или блефарита являются основными источниками инфицирования роговицы. Податливость эпителия способствует легкой адгезии патогенной микрофлоры с последующим внедрением ее в ткани с развитием бактериального кератита или формированием язвы роговицы.
Среди возбудителей стафилококки составляют 45%, стрептококки – 12%, синегнойная палочка – 10%, грибы – 7%, акантамебы – 1,6% [4].
В последние годы исследователи отмечают повышенную устойчивость бактериальных возбудителей к различным антибиотикам [4,5]. В связи с этим остается актуальной проблема рациональной терапии механических и инфекционных осложнений контактной коррекции зрения.
Cотрудниками кафедры офтальмологии Российской медицинской академии последипломного образования проводились исследования по применению препаратов корнерегель и флоксал, представленных фирмой Bausch & Lomb, у данной категории больных.
Наблюдались 19 пациентов в возрасте от 20 до 39 лет (31 глаз). 8 из них (11 глаз) обратились по поводу развившейся при ношении контактных линз эрозии роговицы. В 5 случаях она появиласьиз=за того, что линзы не снимались во время сна. У 3 больных (6 глаз) был выявлен острый, у 6 больных – хронический вялотекущий бактериальный конъюнктивит, резистентный к проводимому ранее лечению. Лабораторная диагностика показала наличие нескольких штаммов возбудителей. У 3 человек (4 глаза) эпителиальное повреждение сочеталось с инфекционным поражением конъюнктивы. 2 пациентам был поставлен диагноз бактериального кератита. У 1 больного развилась гнойная язва роговицы.
Сроки обращаемости пациентов варьировали следующим образом:
– в течение первых суток заболевания обратились 8 пациентов с эрозией роговицы;
– в течение первой недели заболевания – 3 больных с острым конъюнктивитом и 2 больных с бактериальным кератитом;
– в течение шести месяцев заболевания – 6 человек с хроническим вялотекущим конъюнктивитом.
Все пациенты регулярно пользовались мягкими контактными линзами от 3 месяцев до 10 лет, применяя химический способ их дезинфекции. 15 человек предпочитали традиционные линзы, а 4 человека – линзы плановой замены. При опросе пациентов установлено, что большинство из них периодически нарушали рекомендованный режим или установленные правила пользования линзами.
Всем пациентам в ходе лечения корнеальной эрозии, а также в комплексной терапии кератитов на завершающей стадии заболевания для стимуляции репаративных процессов в роговице назначался корнерегель – глазной гель, активным компонентом которого является декспантенол в сочетании с полиакриловой кислотой, эдетатом натрия и цетримидом в качестве консерванта. Корнерегель применяли от 3 до 5 раз в сутки в зависимости от выраженности клинических проявлений. В 4 случаях корнерегель использовали в комбинации с другими кератопластическими средствами (баларпан, витасик).
Положительный эффект отмечался при назначении корнерегеля на ночь для профилактики эпителиопатии у пациентов с контактной коррекцией зрения, особенно у тех, кто применяет линзы в продленном режиме ношения. Однако, учитывая возможность быстрого накопления отложений на поверхности линз за счет высокой вязкости препарата, при наличии изменений в эпителиальном слое роговицы и угрозе ее травматизации корнерегель следует назначать короткими курсами по 3–5 дней в перерывах между ношением линз.
В терапии инфекционных осложнений у пациентов с контактной коррекцией зрения применялись глазные капли флоксал, 1 мл которых содержит 3,0 мг офлоксацина, 0,025 мг бензалкония хлорида и натрия хлорид. Основной компонент препарата – офлоксацин относится к монофторированным фторхинолонам, обладает широким спектром антибактериальной активности. Его бактерицидное действие связано с ингибированием фермента ДНК–гиразы в бактериальных клетках, что препятствует репликации и транскрипции ДНК.
Пациентам с явлениями острого конъюнктивита флоксал назначали от 4 до 6 раз в сутки в течение 14 дней. У всех пациентов в ходе лечения наблюдалась положительная динамика с последующим выздоровлением.
У больных с хроническим вялотекущим конъюнктивитом применение флоксала в том же режиме привело к значительному снижению выраженности клинических проявлений. Однако повторное бактериологическое исследование содержимого конъюнктивальной полости через 2 недели после монотерапии флоксалом выявило наличие возбудителя, что потребовало проведения повторного курса лечения флоксалом в сочетании с глазными каплями тобрекс 4–6 раз в день. При этом был достигнут стойкий положительный результат.
В случаях тяжелого воспалительного процесса у пациентов с бактериальным кератитом и язвенным поражением роговицы применялась комплексная терапия. Местная инстилляция флоксала 6 раз в день сочеталась с форсированным применением тобрекса [3], парабульбарными инъекциями гентамицина, системным применением препаратов фторхинолонового ряда, а также десенсибилизирующей и витаминотерапией.
В ходе лечения флоксалом установлена высокая чувствительность к препарату Esсherichia coli, Chlamidia trahomatis, Staphylococcus epidermidis. Умеренную чувствительность проявили Enterococcus fecalis и Pseudomonas aeruginosa.
Проведенные мероприятия способствовали купированию острых симптомов заболевания и уменьшению воспалительного процесса у всех пациентов. Для усиления регенерации роговицы лечение дополнялось назначением корнерегеля. При применении флоксала побочные эффекты не отмечались.
Таким образом, применение корнерегеля и флоксала для лечения осложнений контактной коррекции зрения дало положительные результаты. Широкий спектр активности и высокая эффективность флоксала, хорошая переносимость, а также возможность сочетания с другими лекарственными средствами позволяет широко использовать его в терапии инфекционных поражений конъюнктивы и роговицы. Уменьшение сроков восстановления и потенцирование регенеративных процессов в роговице, мягкость действия и отсутствие побочных эффектов позволяют использовать корнерегель не только в качестве кератопластического средства для лечения механических дефектов эпителия роговицы, но и для профилактики развития эпителиопатии у лиц, применяющих контактные линзы.
1. Майчук Ю.Ф. Глазные инфекции // Рус. Мед. Журн.– 1999.– Т.7.– № 1.– С. 16–19.
2. Майчук Ю.Ф. Язва роговицы // Окулист. – 1999. – № 4.
3. Майчук Ю.Ф. Успехи и проблемы фармакотерапии инфекционных и аллергических заболеваний глаз // Рус. офтальмол. журн.– 2000.– № 1.– С.13–17.
4. Майчук Ю.Ф. Новое в эпидемиологии и фармакотерапии глазных инфекций // Клин. офтальмол.– 2000.– Т.1.– № 2.– С. 48–51. Майчук Ю.Ф.
5. P.Garg, S. Sharma, G.N. Rao // Ophtalmology. 1999; 106 (7): 1319–1320.
Читайте также:

