Эхинококкоз сердца и перикарда
Обновлено: 13.05.2024
клиника аортальной и сердечно-сосудистой хирургии Первого Московского государственного медицинского университета им. И.М. Сеченова, Москва, Россия
Первый Московский государственный медицинский университет им. И.М. Сеченова, Москва, Россия
Клиника аортальной и сердечно-сосудистой хирургии
Клиника аортальной и сердечно-сосудистой хирургии (дир. — акад. РАН Ю.В. Белов) Первого Московского государственного медицинского университета им. И.М. Сеченова (ректор — член-корр. РАН П.В. Глыбочко)
Хирургическое лечение пациента с эхинококкозом сердца
Журнал: Кардиология и сердечно-сосудистая хирургия. 2019;12(4): 344‑347
клиника аортальной и сердечно-сосудистой хирургии Первого Московского государственного медицинского университета им. И.М. Сеченова, Москва, Россия
Резюме Заболеваемость эхинококкозом в России за последние 25 лет выросла в 3 раза. Сложности в диагностике и полиорганное поражение требуют мультидисциплинарного подхода в лечении таких больных. Интракардиальная локализация патологического процесса встречается реже остальных, однако показатели летальности являются одними из самых высоких при этом варианте поражения. Тяжесть патологии и высокая частота рецидива диктуют необходимость оптимизации тактики лечения этой группы больных, разработки комплекса мер, направленных на улучшение выживаемости. В статье представлен клинический случай успешного хирургического лечения пациента с эхинококкозом сердца.
клиника аортальной и сердечно-сосудистой хирургии Первого Московского государственного медицинского университета им. И.М. Сеченова, Москва, Россия
Первый Московский государственный медицинский университет им. И.М. Сеченова, Москва, Россия
Клиника аортальной и сердечно-сосудистой хирургии
Клиника аортальной и сердечно-сосудистой хирургии (дир. — акад. РАН Ю.В. Белов) Первого Московского государственного медицинского университета им. И.М. Сеченова (ректор — член-корр. РАН П.В. Глыбочко)
По данным ВОЗ [15], в эндемичных регионах заболеваемость эхинококкозом превышает 50 случаев на 100 000 населения, а в некоторых регионах Аргентины, Перу, Восточной Африки, Центральной Азии и Китая распространенность может достигать 5—10%. Ежегодно в Российской Федерации регистрируется более 500 случаев заболевания эхинококкозом, причем 14,5% из них дети. За 25-летний период заболеваемость возросла в 3 раза (с 0,1 в 1991 г. до 0,3 на 100 тыс. населения к 2015 г.).
Эхинококкоз может поражать любые органы. Чаще всего он локализуется в легких (15—47%) и печени (50—77%), реже поражает селезенку (0,8—5%) [2, 7, 14]. Поражение сердца развивается всего в 0,01—2% случаев. Чаще встречается интрамиокардиальная инвазия с поражением левого желудочка (ЛЖ) (50—70%), левого предсердия и свободной стенки правого желудочка (30%), перикарда (15—25%). Межжелудочковая перегородка вовлекается в процесс в 5—15% случаев. Единичные перикардиальные цисты очень редки (1%). Опасность расположения цист эхинококка в сердце заключается в высоком риске прорыва их содержимого в камеры сердца или полость перикарда, что влечет за собой массивную эмболию или септический шок [13]. Длительное время заболевание может никак себя не проявлять, только 10% пациентов предъявляют жалобы. Симптомы появляются по мере роста цисты, при этом ежегодный прирост составляет 1—1,5 см [9]. Когда цисты достигают внушительных размеров, пациенты могут отмечать боль за грудиной, одышку, сердцебиение. Диагностика затруднена, учитывая редкость патологии. Заподозрить проблему позволяют рентгенологическое обследование органов грудной клетки и эхокардиография (ЭхоКГ). Оба метода неинвазивны, широко доступны и при плановой диспансеризации могут стать основанием для дальнейшего диагностического поиска. Однако стоит отметить, что рентгенологическое обследование органов грудной клетки может быть длительно неинформативным. Для подтверждения диагноза и определения тактики дальнейшего лечения необходимы компьютерная и магнитно-резонансная томографии. Определенное значение имеют серологические тесты, однако стоит учитывать, что они дают ложноотрицательные результаты в 25—50% случаев.

Послеоперационный период протекал без особенностей, на 9-е сутки больной выписан из стационара. Назначена терапия альбендазолом под контролем инфекциониста. Контрольная МСКТ выполнена через 6 мес после операции, по данным которой паразитарные кисты не обнаружены (рис. 3). Рис. 3. Компьютерная томография пациента через 6 мес после операции.
Лечение данной группы пациентов имеет ряд особенностей и зачастую требует комбинации медикаментозной терапии и хирургического вмешательства. Основу фармакотерапии составляют бензимидазолы (альбендазол и мебендазол). Стоит отметить, что химиотерапия на дооперационном этапе у больных с эхинококкозом сердца связана с высоким риском разрушения стенки кисты. Попадание ее содержимого в системный или легочный кровоток приводит к развитию анафилактического шока, эмболиям и смерти пациента [1, 4, 6, 8, 10, 11]. По данным литературы, спонтанные разрывы цист случаются в 38% случаев, при этом смерть наступает у 29% больных. Поэтому мы считаем оправданной тактику этапного лечения. Первым этапом такие больные нуждаются в хирургическом устранении очага поражения, а затем в химиотерапии. По данным ряда авторов [3], смертность в послеоперационном периоде при поражении сердца достигает 10% в отличие от других локализаций, где показатели смертности не превышают 4%. Учитывая тот факт, что расположение цист зачастую не ограничивается одним органом, при поражении смежных анатомических областей возможным становится их одномоментное удаление. В остальных случаях должна быть соблюдена этапность с первичным удалением цист в тех областях, где риск перфорации и фатальных осложнений наиболее высок. Вне зависимости от расположения цист паразита хирургическая тактика включает мобилизацию кисты, пункцию и аспирацию содержимого с последующей обработкой полости контактным гермицидом, а также по возможности иссечением оболочки гидатиды.
Выводы
Диагностика и лечение эхинококкоза должны носить мультидисциплинарный характер. Опасность локализации эхинококковых цист в полости перикарда, полостях сердца и интрамиокардиально заключается в высоком риске неблагоприятного исхода из-за перфорации цист. У больных с такой формой поражения лечение следует начинать с хирургического удаления очага и последующей фармакотерапии. Хирургическое лечение безопасно выполнять в условиях И.К. Бригада хирургов должна быть готова как к экстренному подключению аппарата ИК, так и к различным вариантам подключения.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.
Сведения об авторах
Эхинококкоз сердца — это хроническое паразитарное заболевание, которое характеризуется гельминтной инвазией и кистообразованием в стенке органа. Развивается в результате попадания яиц гельминта в организм человека. Может привести к развитию жизнеугрожающих осложнений, преимущественно эмболии крупных сосудов и тампонады сердца. Клиника неспецифична. Пациенты предъявляют жалобы на боли за грудиной, одышку, кашель и высокую температуру. Диагностическая программа состоит из лабораторных методов, УЗИ, ЭКГ, КТ и рентгенографии. Лечение преимущественно хирургическое, иногда возможно применение консервативной терапии.
МКБ-10
Общие сведения
Эхинококкоз с поражением сердца встречается крайне редко, частота патологии варьируется, зависит от географического расположения и социального благополучия территории. В среднем на данную локализацию приходится от 0,02 до 3% случаев заболевания. Преимущественно поражаются желудочки, стенка левого страдает гораздо чаще правого (60% против 20%). Приблизительно 15% инвазий приходится на межжелудочковую перегородку. Чаще всего патология диагностируется при аутопсии. Болеют люди любого возраста, однако гельминтоз преимущественно выявляется у лиц 20 до 40 лет (до 73% установленных диагнозов). Доли мужчин и женщин составляют 60% и 40% соответственно.

Причины
Причинным фактором патологии является поражение эхинококком, чаще всего вида Echinococcus granulosus. Основными источниками считаются охотничьи собаки и сельскохозяйственные животные (коровы, свиньи, лошади), которые выступают промежуточными хозяевами гельминта, заражаются при употреблении загрязненной пищи и воды. Их внутренние органы паразит использует для прохождения промежуточных стадий своего развития. Основными носителями являются плотоядные животные, в кишечнике которых зрелый червь может жить несколько лет.
Люди выступают случайными промежуточными носителями, заражаются тем же путем, но не участвуют в дальнейшей передаче. Достигая сердца, личинка закрепляется в миокарде, реже – перикарде. При множественной диссеминации формируется несколько образований диаметром от 2 до 10 см.
Патогенез
Эхинококкоз сердца возникает после попадания паразита в мышечный слой или перикард через коронарные сосуды. Патологическое влияние обусловлено механическим и сенсибилизирующим воздействием гельминта. Первый фактор приводит к нарушению функции сердца. Например, выпячиваясь в полость органа, кисты могут нарушать нормальную интракардиальную циркуляцию крови. Иногда происходит перекрытие просвета трехстворчатого или митрального клапанов либо наоборот – создаются условия для их неполного закрытия и развития недостаточности. Увеличение размеров эхинококка может провоцировать сдавление коронарных сосудов с развитием ишемических явлений, нарушения ритма при росте вблизи водителя ритма и основных проводящих путей.
Вторым важным патогенетическим фактором является аллергизация организма больного продуктами метаболизма паразита с развитием гиперчувствительности. На нахождение гельминта в организме иммунная система реагирует активацией специфического иммунитета, выработкой антител, преимущественно – IgE. Данные иммуноглобулины обладают тропностью к тучным клеткам, содержащим большое количество биологически активного вещества — гистамина. При разрыве эхинококковой кисты, просачивании жидкости происходит образование комплекса антиген-антитело, что провоцирует массивную клеточную дегрануляцию и высвобождение гистамина. Возникает аллергия, главным образом I типа: отек Квинке, крапивница, анафилактический шок.
Классификация
Несмотря на множество предложенных вариантов систематизации, на данный момент эхинококкоз сердца, как и большинства других локализаций, не имеет общепризнанной классификации. Причиной является сложность создания единой структуры заболевания с большим числом вариантов течения и патогенетических особенностей. Клиницисты обычно используют номенклатуру, согласно которой патология разделяется на:
- Первичный эхинококкоз. Вызывается растущим на стадии личинки паразитом, изначально поселившемся в сердце.
- Вторичный множественный эхинококкоз. Наблюдается после распада или повреждения первичной кисты с гематогенной либо лимфогенной, диссеминацией паразита, его движением по серозным оболочкам, через слизистые.
- Метастатический эхинококкоз. Вскрытие первичного очага происходит в крупный сосуд, что ведет к быстрой имплантации и развитию заболевания.
- Имплантационный эхинококкоз. Заражение происходит через открытые операционные или травматические раны при несоблюдении правил асептики и антисептики.
Симптомы эхинококкоза сердца
Клиника неспецифична и многообразна. В одних случаях заболевание протекает малосимптомно (30-40% наблюдений), в других — имеет достаточно выраженные прогрессирующие проявления. Иногда сразу развиваются острые состояния. Специфические признаки патологии отсутствуют. У пациентов с паразитным поражением миокарда обычно выявляется общая картина, схожая с кардиомиопатией любого генеза. Основными жалобами являются боли в области сердца, одышка, нарушения ритма, непродуктивный кашель, повышенная температура тела и синкопальные состояния.
Кардиалгия может беспокоить больного долгие годы, имеет сжимающий, ангинозный или стенокардический характер, иногда сопровождается учащенным сердцебиением вплоть до пароксизмальной тахикардии с экстрасистолией. Часто развиваются аллергические реакции — крапивница, отек Квинке, реже анафилактический шок. Рост кисты вблизи важных компонентов проводящей системы приводит к возникновению аритмий, в том числе блокад ножек пучка Гиса, полной поперечной блокады сердца.
Осложнения
Увеличиваясь в размерах, кисты достигают критической массы, что приводит к их разрыву в кардиальную или перикардиальную полость. Это явление может завершиться развитием серьезных жизнеугрожающих осложнений — эмболией сосудов малого или большого круга кровообращения, тампонадой сердца, аллергизацией, интоксикацией организма. Попадание фрагментов кистозного содержимого в сосуды сопровождается кашлем, болью в груди, кровохарканьем, лихорадкой. Постэмболическая легочная гипертензия иногда настолько выражена, что даже успешно проведенное оперативное вмешательство не может предотвратить летальный исход. Тампонада начинается с разрыва стенки сердца, наполнения перикардиальной сумки кровью, что затрудняет сердечные сокращения вплоть до асистолии или кардиогенного шока.
Диагностика
Обнаружение эхинококкоза начинается с визуализации кисты и отожествления ее именно с этим паразитом. Диагноз базируется на данных клинического и эпидемиологического анамнеза, результатах лабораторных и инструментальных исследований. Настораживают факты контакта пациента с собаками, поездки в эндемические районы, работа, связанная с разделкой шкур, охотничьим промыслом и стрижкой овец. Основной проблемой выявления патологии на ранней стадии является длительный бессимптомный период, особенно при расположении кисты в глубине миокарда. Для диагностики заболевания в современной кардиологии используются:
- Ультразвуковоеисследование. Эхокардиография наиболее информативный, надежный метод, позволяющий достаточно точно обнаружить эхинококкоз сердца и перикарда. Дает возможность визуализировать кисту у большинства больных, оценить ее размеры и локализацию, возможное взаимоотношение с окружающими тканями и сосудами, предположить паразитарную природу. УЗИ также хорошо проходит для скрининговых обследований.
- Рентгенологические методы. Являются обязательными как при изолированном эхинококкозе, так и при наличии кист в других органах, особенно легких. На снимках грудной клетки визуализируются тени инородных образований (иногда – с участками обызвествления) в проекции сердца с деформацией его контуров. При рентгеноскопии формирования смещаются синхронно с миокардом в момент сокращения. Часто выявляется общее увеличение тени органа.
- Компьютернаятомография. Помогает обнаружить небольшие структурные изменения, с точностью до миллиметра определить расположение кисты, ее толщину, плотность стенки, наличие обызвествления и характер содержимого. Иногда на МСКТ сердца просматривается сдавление и смещение коронарных сосудов. Считается важным методом дифференциальной диагностики эхинококкоза.
- Электрокардиография. При эхинококкозе ЭКГ не является достоверным, но дает важную информацию о состоянии миокарда и проводящей системы. При проведении исследования может регистрироваться желудочковая тахикардия, блокады различной локализации, признаки ишемии, постинфарктные изменения в сердечной мышце. При наличии коронарной недостаточности у молодых пациентов возникает предположение о наличии сдавления сосудов извне.
- Лабораторныеметоды. В общем анализе крови определяется повышенная СОЭ, лейкоцитоз, преимущественно за счет эозинофилов, иногда регистрируется анемия. Важную роль играет иммунологическое исследование: реакция прямой и непрямой гемагглютинации, латекс-агглютинация, иммуноферментный анализ. Эти высокочувствительные серологические варианты диагностики практически не имеют противопоказаний. Применяются для выявления антител к паразиту, оценки риска развития аллергических осложнений.
Дифференциальная диагностика объемных образований сердца сложна и не всегда возможна до момента оперативного вмешательства. Важно отличить эхинококкоз от опухолевого поражения, особенно миосарком, тимом и тератом. Иногда из-за значительного сопротивления тканей киста содержит небольшое количество жидкости, что усложняет ее дифференцировку с различными солидными образованиями.
Лечение эхинококкоза сердца
Терапия эхинококкоза до настоящего времени остается проблемой современной медицины. Большинство кардиохирургов считают, что единственным надежным методом лечения является операция. При этом применение противопаразитных препаратов рассматривается как важная часть борьбы с патологией. Особую значимость медикаменты приобретают при невозможности использовать инвазивные методы, например, у пациентов пожилого возраста с тяжелой сочетанной патологией. Выделят два варианта лечения заболевания:
- Хирургический. Возможности оперативных методик ограничены, особенно при множественном поражении миокарда. Очень высок риск повреждения важных структур сердца, развития массивного кровотечения и спонтанной перфорации кист. Резекция эхинококка данной локализации представляет существенные затруднения. Однако, несмотря на все недостатки, при благоприятном исходе радикальное вмешательство позволяет полностью удалить кисту без ее вскрытия, предупредить развитие рецидива.
- Консервативный. Используются препараты группы бензимидазолов. Медикаменты обладают способностью поражать пищеварительную систему гельминтов, тормозить утилизацию глюкозы и выработку АТФ, вызывая энергетический дефицит и гибель паразита. Кисты уменьшаются в размерах, происходит улучшение, стабилизация процесса. Применение метода возможно только при единичных кистах небольшого диаметра с низким риском развития осложнений.
В послеоперационном периоде рекомендовано проведение противопаразитной медикаментозной терапии, наблюдение за состоянием шва, адекватное обезболивание. Выписка производится не ранее чем через две недели после операции, затем пациент находится на диспансерном наблюдении в течение 10 лет с ежегодным обследованием (ультразвуковое исследование, рентгенография грудной клетки, анализ крови, серологические реакции).
Прогноз и профилактика
При успешно проведённом медикаментозном, своевременном хирургическом лечении, низком риске рецидива прогноз благоприятный. При наличии осложнений, множественном характере кист исход зависит от локализации и размера образований. Послеоперационная летальность достигает 15%. Профилактика основана на мероприятиях, осуществляемых ветеринарными и медицинскими службами. Необходимо систематическое обследование служебных и домашних собак в эндемичных районах, осуществление контроля в мясных цехах. Целесообразно диспансерное обследование населения, скрининговое проведение УЗИ и флюорографии.
2. Эхинококкоз сердца и легких: стратегия и тактика лечения / Шевченко Ю.Л., Аблицов Ю.А., Травин Н.О. // Альманах клинической медицины – 2007.
Эхинококкоз – это паразитарная инвазия личиночной стадией ленточного гельминта эхинококка, протекающая с поражением внутренних органов (печени, легких, сердца, головного мозга и др.) и образованием в них эхинококковых кист. Неспецифические симптомы эхинококкоза включают слабость, крапивницу, преходящее повышение температуры; специфические зависят от места локализации паразита и могут быть представлены локальными болями, тошнотой, желтухой, кашлем, очаговой неврологической симптоматикой, кардиалгией, аритмией и пр. Диагностика эхинококкоза основывается на данных инструментальных исследований (рентгена, сцинтиграфии, УЗИ, КТ) и серологических проб. Лечение эхинококкоза хирургическое.
МКБ-10
Общие сведения
Эхинококкоз – гельминтное заболевание из группы цестодозов, вызываемое паразитированием в организме человека эхинококка в стадии онкосферы. В мире наибольшая заболеваемость эхинококкозом отмечается в Австралии, Новой Зеландии, Северной Африке, Южной Америке, Южной Европе, Центральной Азии. В России гельминтоз встречается в Поволжье, Приуралье, Ставропольском и Краснодарском крае, Западной Сибири, на Дальнем Востоке.
В эндемичных регионах заболеваемость населения эхинококкозом достигает 5-10%. Распространенность эхинококкоза тесно связана с развитием животноводства. Учитывая тот факт, что при эхинококкозе могут поражаться различные внутренние органы, а единственно радикальным методом лечения является операция, заболевание лежит в сфере интересов торакоабдоминальной хирургии, нейрохирургии, кардиохирургии.

Причины эхинококкоза
Эхинококкоз человека вызывается личиночной стадией ленточного гельминта Echinococcus granulosus - лавроцистой. Окончательными хозяевами половозрелых гельминтов выступают животные (собаки, лисицы, волки, львы, рыси и др.), в кишечнике которых паразитируют цестоды. Человек, домашние и дикие травоядные животные (рогатый скот, свиньи, лошади, олени, лоси и др.) являются промежуточными хозяевами личиночных стадий и одновременно биологическим тупиком, поскольку не выделяют яйца эхинококка в окружающую среду и не могут служить источником инвазии.
Взрослые особи эхинококка – это мелкие гельминты длиной 2,5-8 мм и шириной 0,5-10 мм, имеющие головку с четырьмя присосками и двумя рядами крючьев, шейку и несколько члеников. В зрелых члениках содержатся яйца эхинококка с онкосферами и шестикрючной личинкой-зародышем внутри. Онкосферы выживают в большом диапазоне температур (от -30°С до +30°С), несколько месяцев сохраняются в почве, но вскоре погибают под действием солнечного света.
Из кишечника окончательного хозяина яйца с испражнениями выделяются во внешнюю среду. Заражение людей эхинококкозом происходит алиментарным (при употреблении загрязненных фекалиями овощей и фруктов, воды) или контактным путем (при разделке туш или контакте с животными, инвазированными эхинококком). Высокий риск заболеваемости эхинококкозом имеют лица, занятые животноводством и уходом за животными (животноводы, охотники, работники скотобоен и др.).
Патогенез
В ЖКТ человека под действием пищеварительных ферментов оболочка яйца и онкосферы растворяется, и наружу выходит личинка. С помощью крючьев она внедряется в слизистую кишки, откуда попадает в венозный кровоток и в портальную систему. Большая часть онкосфер оседает в печени; иногда через нижнюю полую вену онкосферы попадают в правые отделы сердца, а оттуда – в малый круг кровообращения и легкие. Реже через легочные вены и левые отделы сердца зародыши оказываются в большом круге кровообращения и могут быть занесены в любой орган: головной мозг, селезенку, почки, мышцы и др. В результате инвазии примерно в 70-80% случаев развивается эхинококкоз печени, в 15% - эхинококкоз легких, в остальных случаях происходит поражение других органов.
После оседания зародыша эхинококка в том или ином органе начинается пузырчатая или гидатидозная стадия развития паразита. Эхинококковый пузырь представляет собой кисту, покрытую двухслойно оболочкой, состоящей из внутреннего (зародышевого) и наружного (хитинового) слоев. Киста медленно увеличивается в размерах (примерно на 1 мм в месяц), однако спустя годы может достигать гигантских размеров. Внутри эхинококкового пузыря содержится прозрачная или беловатая опалесцирующая жидкость, в которой плавают дочерние пузыри и сколексы. Дочерние пузыри эхинококка могут образовываться и снаружи хитиновой оболочки; их общее количество может достигать 1000.
Проявления эхинококкоза связаны с сенсибилизирующим влиянием паразитарных антигенов и механическим давлением кисты на органы и ткани. Паразитирование эхинококка сопровождается выделением продуктов обмена, что приводит к развитию интоксикации и аллергической реакции замедленного типа. В случае полного разрыва кисты происходит истечение ее содержимого в плевральную или брюшную полость, что может вызвать анафилактический шок. Увеличивающаяся в размерах эхинококковая киста давит на окружающие структуры, нарушая функции пораженного органа. В некоторых случаях развивается нагноение кисты; реже возможно самопроизвольная гибель эхинококка и выздоровление.
Симптомы эхинококкоза
Эхинококкоз может бессимптомно протекать годами и десятилетиями; в случае возникновения клинической симптоматики патогномоничные признаки отсутствуют. Независимо от локализации паразита в организме, эхинококкоз проходит в своем развитии три стадии:
- I - бессимптомную. Течение латентного периода начинается от момента внедрения онкосферы в ткани и продолжается до тех пор, пока не появляются первые клинические признаки эхинококкоза.
- II - стадию клинических проявлений. Во время II стадии больных беспокоят боли в месте локализации кисты, слабость, крапивница, кожный зуд, а также специфические симптомы, обусловленные паразитированием кистозной формы эхинококка в том или ином органе.
- III - стадию осложнений. В стадии осложненного эхинококкоза может произойти разрыв кисты и истечение содержимого в брюшную или плевральную полость с развитием перитонита, плеврита. При нагноении эхинококковой кисты присоединяются высокая лихорадка, тяжелая интоксикация. Сдавление кистой органов и тканей может вызывать развитие механической желтухи, асцита, вывихов, патологических переломов.
Эхинококкоз печени
Для эхинококкоза печени характерны жалобы на тошноту, снижение аппетита, периодически возникающую диарею, тяжесть и боли в правом подреберье. Объективно обнаруживается гепатоспленомегалия; иногда эхинококковая киста печени пальпируется в виде округлого плотного образования. В случае сдавления кистой желчных протоков развивается механическая желтуха; при компрессии воротной вены возникает асцит, портальная гипертензия. Присоединение вторичной бактериальной флоры может приводить к формированию абсцесса печени. Наиболее тяжелым осложнением эхинококкоза печени служит перфорация кисты с развитием клиники острого живота, перитонита и тяжелых аллергических реакций. При этом происходит диссеминация эхинококков, в результате чего развивается вторичный эхинококкоз с множественный локализацией.
Эхинококкоз легких
Эхинококкоз легких протекает с повышением температуры тела, интоксикационным синдромом, болью в груди, кашлем, кровохарканьем. Давление кисты на легочную ткань приводит к формированию ателектазов легких. При прорыве пузыря в бронхи развивается сильный кашель, цианоз, нередко - аспирационная пневмония. Крайне опасным осложнением легочного эхинококкоза является прорыв кисты в плевру и перикард, что может привести к анафилактическому шоку, резкому смещению средостения, тампонаде сердца и внезапной смерти. Инфицирование эхинококковой кисты сопровождается формированием абсцесса легкого.
Эхинококкоз сердца
При эхинококкозе сердца беспокоят загрудинные боли, напоминающие стенокардию. Компрессия кистами венечных артерий может вызвать развитие инфаркта миокарда. Часто возникают нарушения ритма и проводимости: желудочковая тахикардия, неполная и полная блокады ножек пучка Гиса, полная поперечная блокада сердца. Причинами гибели пациента с эхинококкозом сердца могут стать злокачественные аритмии, сердечная недостаточность, тампонада сердца, кардиогенный шок, ТЭЛА, постэмболическая легочная гипертензия и др.
Эхинококкоз головного мозга
Клинка эхинококкоза головного мозга характеризуется гипертензионным синдромом и очаговой неврологической симптоматикой (нарушением чувствительности, парезами конечностей, эпилептиформными приступами).
Диагностика
Правильной диагностике эхинококкоза способствует подробно собранный эпидемиологический анамнез, указывающий на тесный контакт человека с животными, эндемичность заражения. При подозрении на эхинококкоз любой локализации назначаются серологические исследования крови (ИФА, РНИФ, РНГА), позволяющие обнаружить специфические антитела к эхинококку. Специфичность и чувствительность тестов достигает 80-98%. Примерно в 2/3 случаев оказывается информативной кожно-аллергическая проба - реакция Казони.
Диапазон инструментальной диагностики эхинококкоза включает ультразвуковые, рентгеновские, томографические, радиоизотопные методы. Перечень исследований зависит от локализации поражения:
- При эхинококкозе печени информативны УЗИ гепатобилиарной системы, ангиография чревного ствола (целиакография), МРТ печени, сцинтиграфия, диагностическая лапароскопия и др.
- Распознать эхинококкоз легких позволяет проведение рентгенографии легких и КТ грудной клетки, бронхоскопии, диагностической торакоскопии.
- Ведущими методами диагностики эхинококкоза головного мозга служат КТ или МРТ.
- При подозрении на поражение сердца выполняется ЭхоКГ, коронарография, вентрикулография, МРТ сердца.
При прорыве эхинококковой кисты в просвет полых органов сколексы паразита могут быть обнаружены в исследуемом дуоденальном содержимом, мокроте. Также в этих случаях прибегают к выполнению бронхографии, холецистографии, пункционной холангиографии. Эхинококковую кисту необходимо дифференцировать от альвеококкоза, бактериальных абсцессов, кист непаразитарной этиологии, опухолей печени, легких, головного мозга и пр.
Лечение эхинококкоза
Радикальное излечение эхинококкоза возможно только хирургическим путем. Оптимальным способом является проведение эхинококкэктомии – вылущивания кисты без нарушения целостности хитиновой оболочки. При наличии крупного пузыря вначале производится его интраоперационная пункция с аспирацией содержимого. Остаточная полость тщательно обрабатывается антисептическими растворами, тампонируется, дренируется или ушивается наглухо. В процессе операции важно не допустить попадания содержимого пузыря на окружающие ткани во избежание диссеминации эхинококка.
В случае невозможности иссечения кисты при эхинококкозе легкого выполняется клиновидная резекция, лобэктомия, пневмонэктомия. Аналогичная тактика используется при эхинококкозе печени. Если иссечение эхинококковой кисты печени представляется технически невозможным, осуществляется краевая, сегментарная, долевая резекция, гемигепатэктомия. В до- и послеоперационном периоде назначается противопаразитарная терапия препаратами празиквантел, альбендазол, мебендазол.
Прогноз и профилактика
В случае радикального удаления эхинококковых кист и отсутствия повторного заражения прогноз благоприятный, рецидивов эхинококкоза не возникает. В случае интраоперационной диссеминации сколексов через 1-2 года может возникнуть рецидив заболевания с формированием множественных эхинококковых пузырей и неблагоприятным прогнозом.
Эхинококкоз - лечение в Москве
Комментарии к статье
Вы можете поделиться своей историей болезни, что Вам помогло при лечении эхинококкоза.
Эхинококкоз сердца у детей встречается крайне редко, тем не менее в арсенале детского кардиолога имеются средства для эффективного хирургического лечения. В статье дано описание эхинококковой болезни с поражением сердца и представлено собственное клиническое наблюдение за пациентом 11 лет с эхинококковой болезнью редкой локализации – полиорганным эхинококкозом с поражением сердца, печени и почек. Послеоперационный катамнез составил 12 лет.
- КЛЮЧЕВЫЕ СЛОВА: эхинококк, сердце, дети, гельминт, эозинофилия
Эхинококкоз сердца у детей встречается крайне редко, тем не менее в арсенале детского кардиолога имеются средства для эффективного хирургического лечения. В статье дано описание эхинококковой болезни с поражением сердца и представлено собственное клиническое наблюдение за пациентом 11 лет с эхинококковой болезнью редкой локализации – полиорганным эхинококкозом с поражением сердца, печени и почек. Послеоперационный катамнез составил 12 лет.
Рис. 4. Эхинококковая киста сердца: ЭхоКГ (А), макропрепарат с элементами иссеченного митрального клапана (Б)
Эхинококкоз относится к хроническим заболеваниям, обусловленным поражением органов и тканей человека личинками ленточного гельминта эхинококка. Последние годы наблюдается тенденция к распространению эхинококкоза не только среди лиц, занимающихся животноводством, но и среди городского населения [1–4]. В частности, отмечается рост заболеваемости эхинококкозом в Крыму. Вероятные причины – возросшая миграция крымско-татарского населения из Средней Азии, ухудшение социальных условий жизни сельского населения, поставки из эндемичных районов зараженных продуктов при одновременном снижении санитарно-эпидемиологического контроля.
Эхинококк не может существовать и размножаться самостоятельно. В его жизненном цикле присутствуют два хозяина – промежуточный и окончательный. Окончательным хозяином, в организме которого протекает половозрелая стадия эхинококка, может быть домашняя собака, волк, шакал, лисица, рысь и др. Промежуточным хозяином, в организме которого протекает личиночная (пузырчатая) стадия, является овца, крупный рогатый скот, свинья, лошадь, коза, обезьяна, белка, заяц, а также человек.
Заражение человека и других промежуточных хозяев происходит при несоблюдении личной гигиены, а также употреблении пищи, содержащей яйца эхинококка. Зрелые, набитые яйцами членики эхинококка выходят из кишечника или выделяются наружу вместе с фекалиями окончательного хозяина, например собаки. Яйца распространяются во внешней среде, а также попадают на морду, язык, шерсть животного. Тесный контакт с инвазированной собакой может стать причиной заражения человека. Во внешней среде онкосферы эхинококка весьма устойчивы. Не исключена возможность заражения при употреблении в пищу сырых овощей, выращенных на огороде, загрязненном экскрементами эхинококкозной собаки [1–5].
Взрослая особь (E. granulosus) – мелкий гельминт длиной до 5 мм, обитающий в тощей кишке представителей семейства псовых. Как уже отмечалось, человек становится промежуточным хозяином, употребляя пищу, содержащую яйца паразита. Зародыши, которые развиваются из попавших в организм человека яиц, проникают сначала в слизистую оболочку кишечника, затем в систему портального кровообращения. В большинстве своем зародыши задерживаются в печени (не случайно печень чаще других органов поражается эхинококкозом – от 44 до 85%). Часть зародышей проходит печеночный барьер и через нижнюю полую вену, правое предсердие, правый желудочек и малый круг кровообращения (МКК) попадает в легкие. В ряде случаев зародыши через большой круг кровообращения (БКК) заносятся в другие органы.
В научной литературе приводятся данные о заражении эхинококком не только через пищеварительный тракт, но и аэрогенным путем, через раневую поверхность, конъюнктиву глаза, по слюнным протокам. Личинки, не подвергшиеся фагоцитированию и разрушению, превращаются в эхинококковые кисты – однокамерные образования, заполненные жидкостью, состоящие из наружной слоистой кутикулы и внутреннего (зародышевого) герментативного слоя. В полости пузыря, заполненного жидкостью, свободно взвешены оторвавшиеся сколексы и выводковые капсулы – так называемый гидатидный песок. Нередко в основном пузыре содержатся дочерние пузыри, внутри которых образуются внучатые пузырьки. Жидкость обладает токсическими и аллергическими свойствами [1, 3–5].
Обычно эхинококком заражаются в детском возрасте. Выявлению болезни предшествует латентный период от пяти до 20 лет. Характер симптомов зависит от локализации, формы и скорости роста кисты и обусловленных ею патологических изменений. Как правило, у больных с инвазией E. granulosus симптомы в момент постановки диагноза отсутствуют. Киста может быть обнаружена случайно при рентгенологическом исследовании. Паразит развивается медленно, поэтому неосложненный период заболевания может длиться годами. Аллергические проявления, например зуд и крапивница, характерны, но непостоянны.
При эхинококкозе выделяют четыре стадии клинических проявлений:
- синдром опухоли живота (печени, брыжейки, почек с желтухой, гематурией и др.), нередко с обсеменением брюшины, или синдром внутригрудной опухоли;
- синдром лихорадки при нагноении кисты с одновременной гибелью паразита;
- аллергический синдром в виде зуда, крапивницы, эозинофилии на фоне сенсибилизации организма чужеродным белком паразита, периодически попадающим в кровь; редко, при разрыве кисты может иметь место тяжелый и даже смертельный анафилактический шок;
- эмболический синдром – множественная эмболия органов сколексами паразитов, например при разрыве внутрисердечной кисты [1, 2, 6].
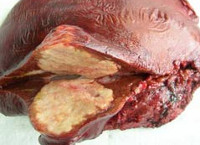
Эхинококкоз часто становится неожиданной находкой при аутопсии (рис. 1 и 2).
К редким локализациям эхинококкоза относятся поражения органов грудной и брюшной полости (за исключением печени и легких), мочеполовой системы, опорно-двигательного аппарата, головного и спинного мозга, миокарда и др. [7].
Интерес медицинского сообщества к эхинококкозу сердца возрос, поскольку расширились возможности его хирургического лечения [8–11].
В отечественной и зарубежной литературе описано около 350 случаев обнаружения эхинококковых пузырей в сердце. Анализ наблюдений показал, что эхинококковые кисты сердца чаще бывают единичными и достигают больших размеров. Необходимо отметить, что нет ни одного участка сердца, который не поражался бы эхинококкозом. Наиболее часто кисты обнаруживаются в мышце левого и правого желудочков, межжелудочковой перегородке (МЖП), реже в предсердии и области ушка. Преимущественное расположение кист в стенке левого желудочка ближе к верхушке сердца и МЖП, очевидно, объясняется хорошей васкуляризацией. Особенностью эхинококкоза сердца является ранняя гибель паразита материнской кисты (не достигнув значительных размеров, киста гибнет), что скорее всего обусловлено строением сердечной мышцы и ее функцией. Гибель паразита сопровождается появлением дочерних пузырей, что характеризует жизненный цикл финны эхинококка. В мышце сердца вокруг материнской паразитарной кисты образуется нежная соединительнотканная оболочка, а экзогенный рост дочерних пузырей напоминает несколько кист. Нередким осложнением в случае гибели интрамуральной кисты является ее омелотворение. Поскольку при локализации кисты в мышце сердца фиброзная капсула выражена слабо, даже при небольших размерах кисты стенки сердца истончаются, что сопровождается формированием диффузных аневризматических образований [10, 12–14].
Поражение миокарда может быть первичным и вторичным. При первичном поражении из онкосферы, проникшей из кишечника через стенку тонкой кишки сначала в кровь, а затем в миокард, образуется пузырь. В этом случае пузырь в миокарде будет одиночным. При первичном поражении сердца эхинококковый пузырь, как правило, развивается в левом желудочке.
При вторичном поражении эхинококк развивается из головок, почкующихся на стенках эхинококковых пузырей, обычно находящихся в печени. После прорыва пузыря головки попадают в кровь и кровотоком заносятся в миокард. Множественность эхинококковых пузырей в перикарде и миокарде указывает на их вторичное происхождение. Эхинококковый пузырь способен развиваться в любом отделе миокарда, но вторичное поражение чаще происходит в отделах правого сердца. Размер пузырей варьируется – от вишневой косточки до апельсина. Постепенно увеличивающийся эхинококковый пузырь сдавливает окружающий миокард, вызывая ишемию мышечных волокон. Пролиферация же соединительнотканных волокон создает более или менее толстую фиброзную оболочку. Если пузырь отмирает, его содержимое мутнеет, в стенках пузыря откладывается известь или происходит окостенение с возможным полным выздоровлением. При инфицировании содержимого пузыря и нагноении не исключены абсцесс и гнойный перикардит. Возможно появление признаков сухого или экссудативного перикардита. Если материнский пузырь лопается и его содержимое попадает в околосердечную сумку или полость сердца, головки высеваются в БКК и МКК и образуются вторичные пузыри. При поражении эхинококком МЖП могут отмечаться признаки расстройства проводимости между предсердиями и желудочками, вплоть до полной атриовентрикулярной блокады. Иногда возникают приступы пароксизмальной тахикардии. При проникновении головок в БКК могут иметь место признаки заноса эмболов в артерии внутренних органов, а при проникновении в МКК – признаки эмболической закупорки легочных артерий [15].
При эхинококкозе сердца применяется только эхинококкэктомия, консервативное лечение не представляется возможным [8–10, 12]. Первая успешная операция была проведена в 1921 г. Многие авторы сходятся во мнении, что при эхинококкозе сердца дооперационная терапия противогельминтными препаратами смертельно опасна, приводит к гибели кисты, деструкции стенок с разрывом кисты и последующим грозным осложнениям. Таким образом, при эхинококкозе сердца химиотерапию проводят только после удаления всех кист [9, 10] (рис. 3 и 4).
Клинический случай
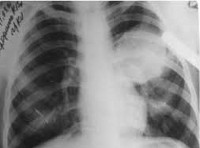
Пациент С., 11 лет, находился в отделении кардиоревматологии Республиканской детской клинической больницы г. Симферополя с 3 по 7 августа 2000 г. Диагноз: гельминтоз, полиорганный эхинококкоз с поражением сердца, печени и почек. Со слов родителей, в течение шести месяцев до начала развернутых клинических проявлений заболевания мальчика беспокоили боли в области сердца. Родители объясняли это физическими нагрузками (занятия спортом), интенсивностью роста и к врачам не обращались. Резкое ухудшение состояния отмечалось 31 июля 2000 г.: у ребенка развилась острая аллергическая реакция по типу отека Квинке, сопровождавшаяся зудом, уртикарной сыпью, повышением температуры тела до 39–40 0 С. Мальчика доставили в реанимационное отделение Керченской городской больницы. На фоне интенсивной терапии состояние улучшилось, но сохранялись болевой синдром в левой половине грудной клетки, тахикардия, фебрильная лихорадка. При рентгенографии органов грудной клетки выявлена кардиомегалия, на электрокардиограмме (ЭКГ) – признаки ишемии миокарда (рис. 5 и 6).
Ребенок с диагнозом острого перикардита был в экстренном порядке переведен в кардиоревматологическое отделение Республиканской детской клинической больницы. При поступлении в стационар состояние тяжелое. Беспокоили слабость, чувство страха, сердцебиение, кардиалгии, сохранялась субфебрильная температура.
Из анамнеза жизни: ребенок от второй, нормально протекавшей беременности, вторых родов. Беременность и роды без патологии, рост и развитие в соответствии с возрастом. Детскими инфекционными заболеваниями не болел. Аллергические реакции отсутствовали. Наследственность не отягощена. Бытовые условия удовлетворительные. Проживает в частном доме, в хозяйстве имеются корова и собака.
При объективном обследовании состояние тяжелое, сознание ясное. Неврологический статус без особенностей. Кожа бледная, влажная, цианоз носогубного треугольника. Физическое развитие гармоничное. Отеков нет. Периферические лимфоузлы не изменены. Костно-мышечная система без патологических изменений. Носовое дыхание свободное, частота дыхательных движений – 22 в минуту. Одышки нет. Перкуторно над легкими ясный легочный звук, аускультативно дыхание везикулярное, хрипов нет. Верхушечный толчок в 5-е межреберье, разлитой. Перкуторно границы относительной сердечной тупости: правая – на 0,5 см кнаружи от правой грудинной линии, верхняя – 3-е межреберье, левая – на 2,5 см кнаружи от левой среднеключичной линии. Аускультативно тоны ослаблены, тахикардия. Частота сердечных сокращений – 110 в минуту. Короткий систолический шум на верхушке. Пульс симметричный на обеих руках, ритмичный, удовлетворительного наполнения и напряжения. Пульс на бедренных артериях удовлетворительный. Артериальное давление: на правой руке – 115/60 мм рт. ст., левой – 100/60 мм рт. ст., на ногах – 125/80 мм рт. ст. Живот безболезненный. Печень +2 см из-под края реберной дуги. Селезенка не пальпируется. Стул без особенностей. Мочеиспускание свободное, диурез достаточный.
Результаты обследования, проведенного в стационаре: умеренная эозинофилия – до 9%, С-реактивный белок++. Остальные анализы без патологических изменений.
Рентгеноскопия грудной клетки: тень сердца расширена в обе стороны за счет правого и левого желудочков. Верхушка сердца приподнята. Пульсация левого желудочка снижена, аритмична, в виде дополнительных, слабовыраженных сокращений. В левой боковой проекции – увеличение левого желудочка.
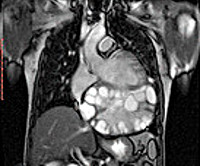
ЭхоКГ: увеличение левого желудочка, гипертрофия МЖП, задней стенки левого желудочка. Сократительная способность миокарда сохранена. В области верхушки левого желудочка округлое образование 80 × 60 мм с плотными стенками толщиной до 6–7 мм неоднородной эхоструктуры (многокамерная киста?) (рис. 7).
Ультразвуковое исследование (УЗИ) печени: +2 см, эхоплотность умеренно повышена, печеночные ходы не расширены, сосудистый рисунок сохранен, эхоструктура неоднородна из-за наличия кист, в правой доле – 32 мм, левой – 30 мм, капсула слабо выражена (рис. 8).
УЗИ почек: правая – 107 × 40 мм, паренхима обычной эхогенности, лоханка расширена до 9 мм; левая – 116 × 46 мм, паренхима умеренно эхоусилена за счет наличия гипоэхогенных участков в нижнем полюсе 15 × 10 мм.
ЭКГ: признаки гипертрофии миокарда левого желудочка. Патологический зубец Q с амплитудой до 10 мм в отведениях I, AVL, V4–V6. Подъем сегмента ST над изолинией в отведении V3. Единичные правожелудочковые экстрасистолы.
Диагностированы гельминтоз, полиорганный эхинококкоз с поражением сердца, печени и почек.
В экстренном порядке ребенка направили в Национальный институт сердечно-сосудистой хирургии им. Н.М. Амосова АМН Украины (г. Киев) для проведения операции.
Интраоперационно: перикард значительно утолщен. Киста диаметром 6–8 см, локализована в области верхушки левого желудочка, с прорастанием всей его стенки, стенка кисты фиброзирована. Содержимое кисты удалено шприцем и отсосом, киста вскрыта, из ее полости удалено пять кист (одна диаметром 4–5 см, остальные мелкие), полость обработана 2%-ным раствором формалина и йодом, ушита. Ребенок выписан в удовлетворительном состоянии.
В раннем послеоперационном периоде состояние ребенка компенсированное, патологических изменений со стороны внутренних органов нет. Сохранялось расширение границ сердца в поперечнике. Печень из-под края реберной дуги +2 см. Лабораторные данные без патологии. Рентгенограмма органов грудной клетки показала усиление легочного рисунка за счет сосудистого компонента. ЭКГ: ритм синусовый, частота сердечных сокращений – 79 в минуту. Патологический зубец Q и отрицательный зубец Т в отведениях I, AVL, а в отведениях V4–V6 положительная динамика в виде исчезновения патологического зубца Q и элевации ST. Признаки внутрижелудочковой блокады в области верхушки. ЭхоКГ: остаточное увеличение левого желудочка, гипертрофия МЖП в области верхушки до 11 мм. Выпота в перикарде нет (рис. 9).
В послеоперационном периоде проведено три курса химиотерапии альбендазолом 10 мг/кг/сут. Продолжительность курса – три недели с месячным перерывом. Впоследствии выполнена операция на печени. Из-за высокого риска рецидива диспансерное наблюдение за ребенком осуществлялось один раз в полгода на протяжении двух лет, затем один раз в год до 18 лет. Близкие родственники больного прошли скрининговое обследование на наличие паразитарных кист. Кисты не обнаружены.
В настоящий момент пациенту 23 года, состояние хорошее, данных о рецидиве заболевания нет. Наблюдение за пациентом продолжается совместно со взрослыми кардиологами.
Эхинококкоз сердца – заболевание очень редкой локализации. Между тем в арсенале врачей имеются эффективные средства хирургического и терапевтического лечения. Главное – своевременно диагностировать заболевание.
Читайте также:

