Экстренная профилактика сыпного тифа
Обновлено: 23.04.2024
Диагностика сыпного тифа. Лечение и профилактика эпидемического сыпного тифа
Диагностика заболевания в первые 3-4 дня болезни проводится на основании комплекса клинико-эпидемиологических данных: в более поздние сроки для этой цели используют результаты лабораторных исследований.
В начальный период сыпной тиф необходимо дифференцировать от гриппа, очаговой пневмонии, менингококковой инфекции, геморрагических лихорадок. В разгар болезни сыпной тиф имеет много общего с брюшным тифом и паратифами, возвратным тифом, некоторыми другими риккетсиозами, сепсисом, инфекционным моно-нуклеозом, орнитозом, корью, сифилисом, лекарственной болезнью, трихинеллезом, флеботомной лихорадкой, различными токсикодермиями.
РСК ставится с корпускулярным или растворимым антигеном из R. prowazeku. Комплементсвязьшающие антитела появляются с 6-7-го дня болезни, достигая максимума к 12-20-му дню заболевания. В последующем диагностический титр 1:160-1:320 несколько снижается, но реакция остается положительной в течение очень продолжительного времени (до нескольких десятков лет).
Для обнаружения активных форм сыпного тифа наряду с РСК применяют РНГА и НРИФ, которые позволяют дифференцировать классы выявляемых антител. У больных сыпным тифом в РНГА диагностический титр 1:1000 определяется к концу 1-й недели, достигает максимума к 15-му дню болезни (1:64000), при этом превалируют антитела класса IgM (7S). Агглютинирующие антитела сохраняются в организме больного сравнительно недолго (1-6 мес), поэтому РНГА в ретроспективной диагностике имеет меньшее значение, чем РСК. НРИФ уже в ранние сроки болезни позволяет дифференцировать антитела классов IgM и IgG, что имеет важное значение для разграничения тифа сыпного эпидемического и болезни Brill: при сыпном тифе в начале болезни в сыворотке крови обнаруживаются антитела класса IgM (7S), а в поздние сроки — антитела класса IgG (19S). При болезни Brill в любой период обнаруживаются антитела класса IgG. Диагностический титр в НРИФ > 1:128.
Реакция агглютинации риккетсии (РАР) ввиду малой чувствительности применяется редко (диагностический титр 1:160).

Больным сыпным тифом назначают комплексную терапию — этиотропную, патогенетическую и симптоматическую. Большое значение имеют уход, режим и рациональное питание. Особое внимание следует уделять уходу за полостью рта, туалету кожи, профилактике гипостазов и пролежней.
Этиотропное действие, одинаково эффективное при лечении больных тифом сыпным эпидемическим и болезнью Brill, оказывают антибиотики: тетрациклин (Hexacyline, Tetracycline, Tetramig) по 25 мг/кг/сут в 4 приема или доксициклин (Doxycychne, Vibramycine) по 0,1 дважды в день перорально (противопоказаны детям до 8 лет), левомицетин (Chloramphenicol, Tifomycine) по 50 мг/кг/ сут в 4 приема перорально, которые назначают в течение всего периода лихорадки и 1-2 дня последующей апирексии, но не менее 7 дней. При тяжелом и очень тяжелом течении болезни антибиотики (Terra Soluretard, Vibraveineuse, Thiophenicol) вводят внутримышечно или внутривенно. В отдельных случаях, особенно при назначении антибиотиков в первые 2 сут лихорадочного периода, после окончания терапии наблюдаются рецидивы болезни, требующие проведения повторного курса антибактериального лечения.
Наряду с этиотропным лечением проводят патогенетическую терапию с использованием дезинтоксикационных препаратов, по показаниям — сердечных гликозидов, сосудистых аналептиков, седативных и диуретических средств. При тяжелом течении болезни применяют кортикостероиды. Для предупреждения тромбоэмболических осложнений используют антикоагулянты непрямого действия (фенилин и др.). Для лечения тромбозов применяют гепарин. При условии полного клинического выздоровления больных выписывают из стационара не ранее 12-го дня апирексии.
Больные сыпным тифом и болезнью Brill, являясь равноценными источниками инфекции, подлежат обязательной и немедленной госпитализации в инфекционный стационар.
Меры борьбы с переносчиками инфекции включают полную одномоментную Санитарную обработку лиц, контактировавших с больным, камерную дезинфекцию белья и одежды, дезинфекцию и дезинсекцию 3-5% раствором лизола в очаге инфекции.
За лицами, находившимися в контакте с больными, проводится наблюдение в течение 25 дней (после госпитализации больного) с ежедневной двукратной термометрией и провизорной госпитализацией лихорадящих больных в инфекционный стационар.
Специфическая профилактика тифа сыпного эпидемического проводится по эпидемиологическим показаниям. Для этой цели в разное время были предложены убитые сыпнотифозные вакцины и различные варианты живых вакцин. В 1941 г. в Мадриде G. Clavero и Perez F. Gallardo из мозга погибшего от сыпного тифа больного получили вирулентный штамм R. prowazekii (Madrid 1), преобразованный в дальнейшем в маловирулентный штамм Е (Espana), из которого изготовлена эффективная живая вакцина, используемая и в настоящее время.
В России Е.М. Голиневич и сотр. (1964-1969) получена сухая химическая сыпнотифозная вакцина из R. prowazekii (штамм Брейнль), обеспечивающая формирование выраженного иммунитета и обладающая незначительным пирогенным действием. Вакцина вводится подкожно в дозе 0,5 мл (32 АЕ) однократно.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Болезнь Брилла – это рецидив эпидемического сыпного тифа, сохраняющий клинические проявления первичного заболевания, но протекающий преимущественно в лёгкой форме. Характерным клиническим симптомом является обильная розеолезно-петехиальная сыпь на коже, слизистых оболочках. Системными проявлениями служат лихорадка, изменения сознания, склонность к тахикардии и гипотонии. Подтверждающие диагностические методы включают обнаружение антител к сыпнотифозной риккетсии и самого возбудителя в организме. Лечение рецивирующего сыпного тифа проводится с помощью этиотропных антибиотиков, а также симптоматических препаратов.
МКБ-10
Общие сведения
Болезнь Брилла (болезнь Брилла-Цинссера, повторный сыпной тиф) – острое инфекционное заболевание, протекающее с поражением кожных покровов, слизистых, реже сердечно-сосудистой, нервной систем. Впервые заболевание было описано в 1910 г. американским врачом Н. Бриллом и дополнено в 1934 г. эпидемиологом Х. Цинссером. Ученые связывали симптомы патологии с ранее перенесенным сыпным тифом, что в сер. XX столетия было подтверждено обнаружением риккетсий в лимфоузлах умерших от рецидива сыпного тифа, впервые перенесенного более чем за 20 лет до смерти. Заболевание не имеет четкой сезонности, носит спорадический характер, не подразумевает обязательного недавнего контакта со вшами или больными педикулёзом.

Причины
Возбудителями инфекции служат риккетсии Провачека, которые находятся в лимфатических узлах и других органах перенесшего в прошлом эпидемический сыпной тиф человека. Риккетсии – облигатные внутриклеточные микроорганизмы, погибают при кипячении, использовании стандартных растворов дезинфицирующих веществ. Источником инфекции для себя является сам больной человек, для окружающих же он не заразен только в отсутствие вшей. При наличии завшивленности пациент с болезнью Брилла может заразить окружающих эпидемическим сыпным тифом с помощью трансмиссивной передачи инфекции.
Традиционно в группу риска включались только люди старше 45 лет, но в связи с высокой распространенностью ВИЧ-инфекции в мире, пациенты с вирусом иммунодефицита могут быть подвержены болезни Брилла в большей степени, чем общая популяция. Пусковыми факторами рецидива обычно служат острые респираторные инфекции, истощение, длительные стрессовые ситуации, переохлаждения, облучение, обострения хронических болезней, травмы, смена климата, работы на вредном производстве, тяжелые иммунодефицитные состояния и т. п. Дети до 18 лет не страдают данной патологией.
Патогенез
После перенесенного эпидемического вшивого тифа риккетсии длительное время персистируют в лимфоузлах, паренхиматозных органах (чаще всего в печени, почках) и лёгких. Важную роль в патогенезе рецидивной инфекции играет количество риккетсий (обычно незначительное), которое коррелирует с тяжестью клинических и морфологических проявлений. При наличии соответствующих условий риккетсии проникают в системный кровоток, при этом главной мишенью для возбудителя является эндотелий сосудов. В эндотелиоцитах происходит размножение риккетсий, воспалительные изменения могут захватывать всю толщу сосуда, приводя к некрозу сосудистой стенки. Однако специфические сыпнотифозные гранулёмы (узелки Попова) образуются редко.
Для заболевания характерен так называемый бородавчатый эндокардит с поражением клапанов сердца. Вследствие циркулярного либо сегментарного васкулярного поражения образуются тромбы, при локализации тромбоза (либо тромбоэмболии) в сосудах головного мозга возможны ишемические повреждения нервной ткани. Поражения сосудов обуславливают и кожные проявления болезни. Важной особенностью патологии является нестерильный иммунитет, поэтому при полной элиминации возбудителя возможно новое заражение. Однако повторных случаев этой патологии в мире практически не зафиксировано. Вероятно, это связано с морфологическими особенностями риккетсий, их внутриклеточным паразитированием, позволяющим длительное время быть недосягаемыми для клеток иммунной системы организма.
Симптомы болезни Брилла
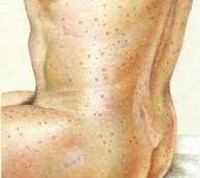
Инкубационный период заболевания длится в некоторых случаях от 3 до 50 лет. Первые клинические проявления могут начинаться через 5-7 суток после воздействия провоцирующего фактора. Начало рецидива острое, с резким подъемом температуры тела до высоких цифр (выше 39 ° С), ознобом, выраженной слабостью, утомляемостью, сильной головной болью, снижением аппетита. Пациенты возбуждены, могут возникать нарушения сна, эйфория, деперсонализация, гиперестезия глазного, слухового, обонятельного и других анализаторов. Отмечается снижение артериального давления (ниже 120/80 мм рт. ст.). Наблюдается невыраженная гиперемия лица, инъекция сосудов склер, с первых суток определяются пятна Киари-Авцына (единичные красно-оранжевые элементы с нечетким контуром на конъюнктиве, хряще верхнего века) и энантема Розенберга (небольшие петехии на оболочке мягкого неба, дужках миндалин).
С 3-4 дня начала рецидива на коже отмечается появление розеолезно-петехиальной сыпи, преимущественно сконцентрированной на теле, боковых поверхностях туловища, верхних конечностях; гораздо реже элементы обнаруживаются на лице, ладонях и подошвах. Сыпь не вызывает зуда, шелушения, проходит бесследно (розеолы) или оставляет участки депигментации (петехии). Неблагоприятным прогностическим признаком считается преобладание петехиальных высыпаний, однако при данной нозологии это наблюдается крайне редко, как и течение без появления экзантемы. Нечастым, но грозным симптомом является воспаление вещества головного мозга, проявляющееся нарушением сознания, параличами, парезами.
Осложнения
Раннее обращение за медицинской помощью, правильная диагностика, своевременное лечение позволяют перенести заболевание без осложнений. Пациенты с хроническими системными заболеваниями чаще всего подвержены развитию среднетяжелых и осложнённых форм болезни Брилла. Самыми грозными последствиями рецидива риккетсиоза являются тромбоэмболический синдром, тромбофлебиты, инфекционно-токсический шок, вторичные бактериальные инфекции (гипостатическая пневмония, пиелонефрит, сепсис). Возможны гнойные осложнения из-за инвазивных медицинских лечебно-диагностических манипуляций (внутривенные инфузии, катетеризация сосудов, внутримышечные инъекции и другие).
Диагностика
Для подтверждения либо исключения диагноза рецидивирующего тифа требуется консультация инфекциониста, кардиолога, дерматовенеролога. При появлении признаков поражения ЦНС обязателен осмотр невролога. Диагностика нозологии проводится путём тщательного сбора эпидемиологического анамнеза, правильной интерпретации данных осмотра, результатов лабораторных и инструментальных исследований:
- Физикальное обследование. При объективном исследовании пациента обращает на себя внимание умеренное психомоторное возбуждение, иногда – тремор пальцев кистей и толчкообразное выталкивание языка вперед (симптом Говорова-Годелье). Наблюдаются розеолезные и петехиальные высыпания на кожных покровах, конъюнктиве глаз, мягком нёбе. При пальпации живота можно обнаружить увеличение печени, селезёнки (гепатоспленомегалия). Характерны положительные симптомы жгута и щипка (искусственное вызывание сыпи при сдавлении кожи).
- Исследования крови и мочи. В общеклиническом анализе отмечается наличие нейтрофильного лейкоцитоза с палочкоядерным сдвигом влево, лимфоцитопении, эозинофилопении, ускорения СОЭ. Биохимические исследования демонстрируют увеличение показателей креатинина, гиперглобулинемию, гипоальбуминемию. В общем анализе мочи – увеличение плотности, альбуминурия, цилиндрурия, реже микрогематурия.
- Выявление инфекционных агентов. Обязательным для диагностики является серологическое исследование крови (ИФА, РСК, РНИФ) с обнаружением иммуноглобулинов класса G (IgG) к риккетсии Провачека. Наличие возбудителя в организме возможно доказать с помощью ПЦР. Бактериологическое исследование крови является трудоёмким и дорогостоящим процессом, при необходимости проводится только в лабораториях особо опасных инфекций.
- Кардиодиагностика. На электрокардиографии выявляется тахикардия, признаки гипоксии миокарда, реже – недостаточности пораженных клапанов. При ЭХО-КГ обнаруживаются вегетации с растушеванным контуром, неоднородным эхографическим сигналом, утолщение створок клапанов, иногда – формирование клапанной недостаточности, усугубление регургитации.
Дифференциальную диагностику проводят с эндемическим сыпным тифом, краснухой, корью, сифилисом, сепсисом, пятнистой лихорадкой скалистых гор, гриппом, брюшным тифом, паратифами А и В, геморрагической лихорадкой с почечным синдромом, менингококковой инфекцией (менингококцемией и менингококковым менингитом), лептоспирозом. Учитывая поражения сердца, обусловленные как самим рецидивом тифа, так и часто сопутствующей кардиальной патологией, необходимо дифференцировать болезнь с инфекционным эндокардитом, ревматическими пороками сердца, кардиомиопатиями. Психомоторное возбуждение либо заторможенность, а также возможные эпизоды галлюцинаций, бреда могут иметь причиной алкогольную, наркотическую интоксикацию либо являться дебютом психических расстройств или сенильной деменции.
Лечение болезни Брилла
Пациенты с подозрением на данную патологию подлежат стационарному лечению. Режим постельный, следует сохранять преимущественно горизонтальное положение до 5-6 дня нормальной температуры. Затем разрешаются недлительные перемещения под присмотром медицинских работников, потом – самостоятельно в пределах отделения. Необходимо регулярное мониторирование артериального давления. Некоторую эффективность может иметь применение компрессионного трикотажа для профилактики тромбоза глубоких вен нижних конечностей и ТЭЛА. Рекомендуется увеличить употребление жидкости, придерживаться диеты с исключением алкоголя, жаренных и жирных блюд.
Этиотропные препараты для лечения болезни Брилла – антибиотики тетрациклинового, рифамицинового ряда, а также макролиды (например, доксициклин, тетрациклин, рифампицин или азитромицин). Патогенетически обосновано применение витаминов С и Р, обладающих вазопротекторными свойствами. Симптоматическая терапия включает в себя жаропонижающие, дезинтоксикационные препараты (хлосоль, ацесоль, раствор Хартмана, Рингера, глюкозо-солевые и сукцинат-содержащие инфузионные растворы), седативные средства (барбитураты, диазепам и другие). Всем пациентам, особенно пожилого возраста, рекомендуется применение антикоагулянтов (гепарин).
Прогноз и профилактика
Прогноз состояния чаще всего благоприятный, летальность составляет 1-2%. На течение инфекции могут оказать влияние коморбидные состояния и возраст пациента, чаще всего лихорадочная стадия болезни длится около 7-8 дней, полное восстановление занимает до 2-3 недель. Около 70 % случаев заболевания протекают в лёгкой либо среднетяжелой форме.
Специфическая профилактика заболевания заключается в применении вакцин по эпидемиологическим показаниям. Наиболее распространена практика вакцинации живой сыпнотифозной вакциной и её аналогом – сухим химическим препаратом, содержащим убитых риккетсий. Применение средств специфической профилактики показано лицам, временно или постоянно находящимся в контакте с больными педикулезом и сыпным тифом, а также совместно проживающим с больным болезнью Брилла в неблагоприятных санитарно-эпидемиологических условиях.
Главным способом неспецифической профилактики патологии является борьба со вшами (профилактические осмотры в образовательных учреждениях и рабочих коллективах), санитарно-просветительская работа с населением, прививание гигиенических навыков детям. Необходима полноценная дезинсекция мест проживания, одежды, личных вещей больных педикулезом. Важно раннее выявление, изоляция, рациональная антибиотикотерапия больных эпидемическим тифом.
1. Сыпной тиф: эпидемиологическая характеристика и профилактика: учебно-методическое пособие/ А.М. Близнюк и др. – 2010.
4. Инфекционные болезни и эпидемиология/ Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К. - 2007.
Риккетсиозы – многочисленные инфекционные заболевания, связанные общностью этиологии (возбудители – риккетсии) и эпидемиологии (имеют преимущественно трансмиссивный механизм передачи). Риккетсиозы протекают с возникновением первичного аффекта (при клещевых риккетсиозах), лихорадочным и интоксикационным синдромами, генерализованными васкулитами и кожными высыпаниями. Подтвердить диагноз риккетсиоза и верифицировать его клиническую форму позволяет серологическая диагностика (РИГА, РСК, РНИФ, ИФА). Этиотропная терапия риккетсиозов проводится антибактериальными препаратами из группы тетрациклинов и хлорамфениколом.
Общие сведения
Риккетсиозы – термин, используемый в отношении трансмиссивных лихорадочных заболеваний, вызываемых внутриклеточными возбудителями — риккетсиями. Группа риккетсиозов человека включает в себя сыпной тиф (эндемический и эпидемический), клещевые лихорадки (пятнистую лихорадку Скалистых гор, волынскую лихорадку, марсельскую лихорадку, везикулезный риккетсиоз, североазиатский клещевой риккетсиоз), пароксизмальные риккетсиозы (окопную лихорадку, клещевой пароксизмальный риккетсиоз), лихорадку цуцугамуши и лихорадку Ку. Несмотря на этиологические различия, всем этим заболеваниям свойственны некоторые общие эпидемиологические, патогенетические, патоморфологические, иммунологические и клинические признаки, позволяющие объединить их общим названием – риккетсиозы. Распространенность риккетсиозов повсеместная; наибольшая заболеваемость отмечается в развивающихся странах, где в структуре лихорадок неясной этиологии они составляют 15-25%.

Причины
По своим культуральным качествам риккетсии являются промежуточным звеном между бактериями и вирусами. С микробными возбудителями их сближают морфологические признаки (грамотрицательные палочковидные или кокковидные формы), а с вирусными агентами – способность к внутриклеточному паразитированию. Патогенными для человека являются следующие виды риккетсий (Rickettsia):
- R. Prowazekii – вызывает эпидемический (вшивый) сыпной тиф и его отдаленный рецидив - болезнь Брилла
- R. Typhi – вызывает эндемический (крысиный, блошиный) сыпной тиф
- R. Sibirica – вызывает североазиатский клещевой риккетсиоз
- R. Conorii – вызывает марсельскую лихорадку
- R. Rickettsii – вызывает пятнистую лихорадку Скалистых гор
- R. Australis – вызывает австралийский клещевой риккетсиоз
- R. Quintana (Rochalimea quintana) – вызывает волынскую лихорадку
- R. Akari – вызывает везикулезный риккетсиоз
- R. Japonica — вызывает японскую пятнистую лихорадку
- R. Orientalis – вызывает цуцугамуши
- R. Burneti (Coxiella burnetii) – вызывает Ку-лихорадку
Риккетсиозы делятся на антропонозные, при которых источниками инфекции выступает человек, а переносчиками – вши, и зоонозные, характеризующиеся передачей от животных через укусы клещей. К антропонозам относятся сыпной тиф и окопная лихорадка; к природно-очаговым зоонозам – все остальные риккетсиозы.
Симптомы риккетсиозов
Риккетсиозы группы сыпного тифа
Эпидемический (вшивый) сыпной тиф протекает с лихорадкой, интоксикацией, розеолезно-петехиальной сыпью на коже, поражением сосудистой и нервной системы. Инкубационный период занимает от 5 до 21 дня. Риккетсиоз манифестирует с повышения температуры тела и общеинтоксикационных симптомов, которые достигают максимальной выраженности к 3-6-й день заболевания. В этот период отмечается выраженная гиперемия и одутловатость лица, инъекция склер, энантема на мягком небе. Примерно на 5 сутки на коже боковой поверхности груди, живота, сгибательных поверхностях рук появляется яркая характерная розеолезно-петехиальная сыпь. Через неделю сыпь бледнеет, а на 2-3-й неделе от начала заболевания исчезает. Одновременно снижается температура и исчезает интоксикация, однако еще несколько недель сохраняется постинфекционная астения. При тяжелом течении риккетсиоза возникает поражении ЦНС в виде менингита или энцефалита. Осложнения эпидемического сыпного тифа могут включать отит, паротит, пневмонию, миокардит. Болезнь Бриля, или рецидивирующий сыпной тиф, проявляется теми же симптомами, однако менее выраженными.
Эндемический (крысиный или блошиный) сыпной тиф начинается остро и в начальном периоде характеризуется общеинфекционными симптомами (лихорадкой, познабливанием, артралгиями, головной болью). В разгар лихорадочного периода на груди, животе и на конечностях появляется сыпь, имеющая преимущественно розеолезно-папулезный характер. Характерна артериальная гипотония, брадикардия, общая слабость, головокружение. В целом заболевание протекает легче, чем эпидемический сыпной тиф.
Риккетсиозы группы пятнистых клещевых лихорадок
Североазиатский клещевой риккетсиоз, или клещевой сыпной тиф Северной Азии передается через укусы иксодовых клещей. Типичным признаком клещевого риккетсиоза служит первичный аффект – первичная воспалительная реакция кожи в месте проникновения возбудителя. Он представляет собой болезненное уплотнение, окруженное зоной гиперемии и в центре покрытое коричневым струпом. Одновременно с появлением первичного аффекта повышается температура тела, развивается регионарный лимфаденит и интоксикационный синдром. Кожные высыпания появляются на 2-3-й день и представлены полиморфными розеолезно-папулезными элементами, расположенными на туловище и вокруг суставов. Отмечается гиперемия лица и слизистой зева, брадикардия, гипотония, умеренная гепатоспленомегалия. Течение североазиатского клещевого риккетсиоза доброкачественное; обычно к 14 дню заболевания наступает выздоровление.
Пятнистая лихорадка Скалистых гор относится к риккетсиозам с тяжелым течением. В остром периоде заболевание сопровождается ознобом, сменяющимся жаром; сильной головной и мышечной болью, носовыми кровотечениями. Неврологические изменения включают бессонницу, нарушение сознания (оглушенность, прострацию), судороги, пара- и гемиплегии, нарушения зрения и слуха. Первичный аффект отсутствует. Сыпь при данном виде риккетсиоза обильная, петехиальная, имеет тенденцию к слиянию с образованием больших пятен. Летальность от этого риккетсиоза достигает 7%.
Пароксизмальные риккетсиозы
Пароксизмальные риккетсиозы протекают с рецидивирующими лихорадочными приступами, повторяющимися каждые 5 дней (при волынской лихорадке) или 2-3 дня (при пароксизмальном клещевом риккетсиозе). Во время приступа температура повышается до 39,0–40,5°С, появляются ознобы, оссалгии, миалгии, артралгии, головные боли. Первичный аффект, кожные высыпания и регионарный лимфаденит не являются постоянными спутниками пароксизмальных риккетсиозов и зачастую отсутствуют. Течение лихорадок обычно затяжное, однако доброкачественное.
Диагностика
Выявление и дифференциальная диагностика риккетсиозов проводится по нескольким направлениям: сбор эпидемиологического анамнеза, анализ клинических данных и лабораторная верификация возбудителя. В эпидемиологическом статусе акцент делается на природно-очаговый характер инфекции, связь заболевания с укусами клещей, педикулезом и т. д. При анализе клинической симптоматики риккетсиозов основное внимание обращается на наличие первичного аффекта, характер и локализацию сыпи.
Лабораторная диагностика риккетсиозов проводится с помощью серологических методов (РСК, РА, РИГА, РИФ, ИФА), позволяющих идентифицировать возбудителя путем определения его антигенов и специфических антител. В ряде случаев возможно выделение риккетсий из крови, мочи, спинномозговой жидкости, биоптатов, биомассы клещей, проведение кожно-аллергических проб. Дифференциальная диагностика риккетсиозов проводится с гриппом, корью, геморрагическими лихорадками, менингококковой инфекцией, брюшным тифом, энтеровирусной инфекцией, аллергией и др.
Лечение риккетсиозов
В качестве средств этиотропной терапии риккетсиоза используются антибиотики тетрациклинового ряда (тетрациклин, доксициклин), хлорамфеникол, фторхинолоны. Обычно курс лечения продолжается весь лихорадочный период и 2-3 дня после нормализации температуры тела. Одновременно проводится дезинтоксикационная, десенсибилизирующая, противовоспалительная терапия. При тяжелом течении риккетсиозов применяются кортикостероидные гормоны.
Прогноз и профилактика
По течению, исходам и процентам летальности к наиболее тяжелым риккетсиозам относятся эпидемический сыпной тиф, пятнистая лихорадка Скалистых гор и цуцугамуши. Остальные риккетсиозы протекают более доброкачественно и редко сопровождаются осложнениями. Профилактика заражения риккетсиозами предусматривает борьбу с педикулезом, клещами и грызунами, соблюдение мер личной защиты от нападения кровососущих насекомых. При укусах клещей рекомендуется проведение экстренной химиопрофилактики доксициклином или азитромицином. С целью профилактики сыпного тифа и лихорадки Ку проводится вакцинация. Больные сыпным тифом подлежат строгой изоляции; за контактировавшими с пациентом лицами устанавливается наблюдение; в очаге инфекции проводится санитарная обработка.
Болезнь Брилля-Цинссера и его клиника. Лечение и профилактика болезни Брилля-Цинссера
Болезнь Брилля, повторный сыпной тиф, рецидивный сыпной тиф, Brills disease, Bril Zinsser disease - англ., Brillische Krankheit - нем., Maladie de Brill typhus recurrent - франц.
Болезнь Брилля-Цинссера - рецидив эпидемического сыпного тифа, проявляющийся через многие годы после первичного заболевания, характеризуется более легким течением, но с типичными для сыпного тифа клиническими проявлениями; болезнь носит спорадический эндогенный характер и возникает в отсутствие педикулеза.
Впервые болезнь описал американский исследователь Брилль в Нью-Йорке в 1898 и 1910 гг. Заболевание было спорадическим, не связанным с контактами с больными сыпным тифом и завшивленностью. В 1934 г. Цинссер изучил 538 подобных больных и выдвинул гипотезу о рецидивном происхождении болезни после ранее перенесенного эпидемического сыпного тифа. Позднее в лимфатических узлах двух умерших, перенесших 20 лет тому назад эпидемический сыпной тиф, Лефлер и Музер - специалисты в области изучения риккетсиозов - предложили в 1952 г. рецидивный сыпной тиф называть болезнью Брилля-Цинссера. Это название болезни вошло в Международную классификацию болезней человека.
Возбудитель - R. prowazeki, который ничем не отличается от возбудителя эпидемического сыпного тифа; оба являются абсолютно идентичными по всем характеристикам.

Заболевание сводится к активизации риккетсий, сохранившихся в организме человека (вероятно, в ЛУ, вблизи места заражения) после ранее перенесенного эпидемического сыпного тифа. Переход латентной бессимптомной формы в манифестную обусловлен ослабляющими организм факторами; болезни (например, ОРВИ, пневмония и др.), переохлаждение, стрессы. Риккетсий, как теперь считают, сохраняются длительное время в клетках ЛУ, печени, легких (эндоцитобиоз) и не вызывают каких-либо изменений, которые можно уловить клиническими методами. Повторный (во время рецидива) выход риккетсий в кровь вызывает поражения, аналогичные первичному сыпному тифу, но, как правило, с более легким течением.
Однако эти больные могут быть источниками новых заражений при наличии завшивленности. Что касается повторных заболеваний при болезни Брилля-Цинссера, то они хотя и редко, но наблюдаются. Среди провоцирующих факторов в современных условиях актуальной проблемой является изучение возможности присоединения ВИЧ-инфекции и сочетанного их течения. Рецидивы сыпного тифа наступают через десятки лет, обычно у людей в возрасте старше 60 лет, перенесших в детстве и юности сыпной тиф. Мы наблюдали болезнь Брилля-Цинссера у 66-летнего больного, перенесшего сыпной тиф в возрасте 6 лет. Заболевание протекало тяжело с поливисцеральными поражениями, включая легкие, почки, сердце; закончилось выздоровлением (Б.П. Богомолов, А.Н. Есавкина, 1982 г.).
Методы этиотропной, патогенетической и симптоматической терапии одинаковы с эпидемическим сыпным тифом. В связи с возможностью тромбоэмболии необходимо назначение антикоагулянтов под контролем гемостаза.
Важно полностью исключить присутствие переносчика (вшей) и другие эпидемиологические факторы, включая проживание за рубежом в странах Африки и Азии в сроки до истечения максимального инкубационного периода. Возможностей предупреждения рецидивов сыпного тифа у ранее его перенесших в настоящее время не имеется. Профилактика в эпидемическом очаге проводится такая же, как при первичном сыпном тифе.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Профилактика столбняка подразделяется на неспецифическую и специфическую.
Неспецифическая профилактика заключается в хирургической обработке и промывании раны водой с мылом, обработке ее антисептиками, удалении инородных тел и иссечении нежизнеспособных тканей. При хирургической обработке сильно загрязненных ран первичный шов не накладывают, если прошло более 24 часов. Небольшие раны промывают водой с мылом, обрабатывают перекисью водорода или другими антисептиками, кожу вокруг смазывают настойкой йода.
Экстренная специфическая профилактика столбняка проводится при травмах с нарушением целостности кожи и слизистых оболочек, ожогах и обморожениях II, III, IV степени; внебольничных абортах и родах; гангрене или некрозе тканей любого типа, абсцессах; при операциях на желудочно-кишечном тракте; укусах животных. С этой целью привитым против столбняка вводят подкожно 0,5 мл столбнячного анатоксина. Непривитым проводится активно-пассивная иммунизация, при которой 1 мл столбнячного анатоксина комбинируют с противостолбнячной сывороткой в дозе 3000 МЕ независимо от возраста (по методу Безредко), которую вводят другим шприцем в другую часть тела внутримышечно. Можно вводить противостолбнячный донорский иммуноглобулин в дозе 3 мл (450 МЕ).
Плановая специфическая профилактика (вакцинация) столбняка проводится ассоциированными вакцинами или анатоксинами (АКДС, АДС, АДС-М) согласно календарю прививок, принятому в Российской Федерации.
1. Дайте характеристику возбудителя столбняка.
2. Как происходит заражение столбняком?
3. Перечислите основные симптомы заболевания.
4. С какими заболеваниями проводится дифференциальная диагностика?
5. Принципы лечения столбняка.
6. Плановая и экстренная профилактика столбняка. Как проводится профилактика противоэпидемические мероприятия в очаге?
Боррелиозы. Системный клещевой боррелиоз (Лайм)
Эпидемический сыпной тиф – острое инфекционное заболевание, характеризующееся развитием тромбоваскулита и проявляющееся лихорадкой, интоксикацией, розеолезно-петехиальной экзантемой, поражением нервной системы.
Болезнь Брилла- повторный (рецидивный) сыпной тиф, возникающий у людей, перенесших в прошлом сыпной тиф, в организме которых сохранились риккетсии.
Этиология.Возбудитель болезни – риккетсии Провачека, занимающие промежуточное положение между вирусами и бактериями, неподвижны, грамотрицательны. Они быстро гибнут во влажной среде, но длительно сохраняются в сухих фекалиях вшей (несколько месяцев), хорошо переносят низкие температуры, гибнут при кипячении через 30 секунд. Чувствительны к воздействию обычных дезинфицирующих средств (лизол, фенол, формалин), высоко чувствительны к тетрациклину, левомицетину, эритромицину, рифампицину.
Риккетсии Провачека обладают гемолизином и эндотоксином, имеют поверхностный термолабильный и соматический термостабильный антигены, в организме человека размножаются в эндотемии сосудов.
Эпидемиология. Сыпной тиф – трансмиссивный антропоноз, Источник инфекции – больной эпидемическим сыпным тифом или болезнью Брилла, который заразен в период риккетсиемии.
Механизм заражения – трансмиссивный, переносчики риккетсий – вши, которые выделяют риккетсии с фекалиями, при втирании которых в кожу человека происходит заражение его.
Восприимчивость к инфекции очень высокая, сезонность зимне-весенняя в период скученности людей.
Болезнь Брилла развивается преимущественно у лиц старшего возраста, перенесших в прошлом эпидемический сыпной тиф.
После перенесенного сыпного тифа формируется прочный и длительный иммунитет.
Патогенез и патанатомия. Риккетсии, проникшие через ранку в месте укуса вши, после появления зуда и втирания в нее фекалий через 5-15 мин. проникают в кровь, локализуются в эндотелиальных клетках кровеносных сосудов, где размножаются и при гибели выделяют эндотоксин. Развивается риккетсиемия и токсинемия, определяющие клинические проявления болезни. Вследствие внутриклеточного паразитирования риккетсий развивается деструктивно-пролиферативный генерализованный тромбоваскулит. В головном мозге возникает менингоэнцефалит с образованием специфических гранулем Попова-Давыдовского.

В некоторых случаях полное освобождение организма от риккетсий не наступает, они в латентном состоянии сохраняются годами и десятилетиями и могут вызвать рецидив (болезнь Брилла).
Клиника. Инкубационный период составляет в среднем 12-14 дней, с пределами колебаний от 6 до 25 дней. В течение болезни выделяют три периода: начальный, разгара и реконвалесценции.
Начальный период длится 4-5 дней, от повышения температуры до появления сыпи. Заболевание начинается остро с повышения температуры тела до 39-40 о С, выраженной слабости, головной боли. Больной может точно указать не только день, но и час начала болезни. В дальнейшем симптомы заболевания резко нарастают: головная боль усиливается и становится нестерпимой, иногда пульсирующей, появляется бессонница. Больной возбужден, эйфоричен, говорлив, при тяжелых формах может быть нарушение сознания.
Период разгара продолжается от момента появления сыпи до нормализации температуры тела и составляет 4-8 дней. Основным симптомом этого периода является розеолезно-петехиальная или петехиальная экзантема, которая появляется одномоментно на 4-6-й день болезни и локализуется на боковых поверхностях туловища и сгибательных поверхностях рук. Клиницисты сравнивают сыпь со звездным небом. Сыпь держится 7-8 дней и постепенно исчезает.
В этот период лихорадка постоянного типа в пределах 39-40 о С, головная боль усиливается, становится невыносимой, отмечается бессонница, возбуждение, дезориентация пациента в пространстве и времени, т.е. развивается status typhosus. Признаком поражения головного мозга является симптом Говорова-Годелье (невозможность высунуть язык далее передних нижних зубов и его толчкообразные движения). Больные склонны к агрессии и суицидным попыткам.
Со стороны сердечно-сосудистой системы отмечается тахикардия, гипотония, приглушение тонов сердца.
Помимо тяжелых форм наблюдаются стертые, амбулаторные варианты, протекающие с кратковременной лихорадкой, часто без сыпи.
Болезнь Бриллавстречается преимущественно у лиц старшего возраста с ослабленным преморбным фоном и характеризуется меньшей выраженностью основных клинических проявлений.
Период разгара, обычно не превышает 5-7 дней, лихорадка ремиттирующего типа, продолжительностью 9-10 дней. Умеренно выражены симптомы поражения ЦНС: головная боль умеренная, сознание обычно не нарушено. Сыпь розеолезно-петехиальная, необильная.
Диагностика
Диагностика сыпного тифа является клинико-эпидемиологической. Во время эпидемических вспышек большое значение имеют эпидемиологические сведения ( наличие педикулеза, зимне-весенняя сезонность, контакт с больным и др.) В диагностике спорадических случаев учитывается острое начало заболевания с симптомами интоксикации, гиперемия и одутловатость лица, инъекция сосудов склер, симптомы Киари-Авцына, Розенберга, наличие розеолезно-петехиальной сыпи, гепатолиеального синдрома.
Диагностическое значение имеют и лабораторные данные. При исследовании крови выявляется нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, появляются плазматические клетки Тюрка, повышается СОЭ. Основными методами серологической диагностики является РСК в диагностическом титре 1:160 и РНГА-1:1000 и выше, которые могут быть положительными с 5-7 дня болезни.
Дифференциальная диагностика проводится с заболеваниями, протекающими с наличием лихорадки, интоксикации, экзантемы- брюшной тиф, грипп, менингококкцемия и др.
Для брюшного тифа характерно постепенное начало, заторможенность больных, более позднее появление сыпи при отсутствии петехиальных элементов, изменения со стороны системы пищеварения, лейкопения с относительным лимфоцетозом.
При гриппе в отличие от сыпного тифа на фоне лихорадки и интоксикации выражены поражения респираторного тракта.
При менингококцемии геморрагическая сыпь отличается полиморфизмом (от точечных элементов до обширных кровоизлияний) с тенденцией к некрозу. При сыпном тифе розеолезно-петехиальная сыпь появляется на 4-6-й день болезни и локализуется на боковых поверхностях туловища и сгибательных поверхностях рук; положительны симптомы Киари-Авцына, Розенберга, Говорова-Годелье.
Лечение.Независимо от тяжести заболевания все пациенты эпидемическим сыпным тифом и болезнью Брилла подлежат обязательной госпитализации в инфекционный стационар. Диета должна быть высоко калорийной, богатой витаминами, легко усвояемой (стол № 13 по Певзнеру).
Основными этиотропными средствами являются тетрациклин в дозе 0,3 г 4 раза в сутки и левомицетин 0,5 г 4 раза в сутки на протяжении лихорадочного периода и двух дней нормальной температуры.
Патогенетическая терапия назначается по показаниям и включает дезинтоксикационные средства (кристаллоидные и коллоидные растворы внутривенно капельно), сердечные гликозиды, жаропонижающие и седативные препараты, анальгетики и др.
Выписка реконвалесцентов из стационара проводится после полного клинического выздоровления, но не ранее 12-го дня нормальной температуры. Рекомендуется рациональное трудоустройство сроком на 1-2 месяца, с освобождением от тяжелого физического труда, занятий спортом, командировок, разъездов.
Диспансерное наблюдение проводится в КИЗе в течение 3-6 месяцев в зависимости от остаточных проявлений заболевания.
Профилактика и мероприятия в очаге
Основные мероприятия направлены на борьбу с источником инфекции и ликвидацию педикулеза среди населения. Больные с подозрением на сыпной тиф подлежат немедленной госпитализации, лихорадящие больные при отсутствии диагноза до 5-го дня болезни - провизорной госпитализации.
Очень важно госпитализировать больных с сыпным тифом в первые 5 дней болезни, когда инфицированная вошь еще не может передать возбудителей болезни окружающим. Наблюдение за контактными лицами проводятся в течении 25 дней со дня госпитализации больного с ежедневного термометрией. Изоляция больного прекращается не ранее чем через 12 дней после установления нормальной температуры тела.
Противопедикулезные мероприятия включают как комплекс мероприятий направленных на соблюдения должного санитарно-гигиенического и противоэпидемического режима, так и специфические мероприятия на санацию лиц, у которых обнаружен педикулез.
После госпитализации больного дезинфекция в очаге проводятся в городах не позже чем через 3 часа, а в сельской местности – 6 часов с момента получения экстренного извещения ( ф.№058/ у). Дезинфекция всей одежды, постельных принадлежностей больного и соприкасавшихся с ним лиц производят в пароформалиновой или горячевоздушной камере.
Осмотр на педикулез проводится при поступлении больных в стационар, детей в детских дошкольных учреждениях и школах , лагерях отдыха, домах для престарелых и инвалидов, ИТУ, общежитиях и др.
Экспозиция при указанных средствах составляет 10-40 мин. в соответствии с этикеткой на каждое конкретное средство.После обработки волос головы и их мытья, волосы прополаскивают 5-10% водным раствором уксусной кислоты.После чего гниды счесывают частым гребнем, сквозь зубцы которого пропускают ватный жгутик или нитку, обильно смоченные уксусом.
При головном и платяном педикулезе в очагах заболеваний или в тех случаях , когда отсутствуют другие средства, допустимо использовать бутадион. При приеме бутадиона внутрь кровь человека становится токсичной для головных и платяных вшей в течении 14-и суток. Бутадион назначают взрослым по 0,15 г 4 раза в день после еды в течении двух дней. Детям до 4 лет применение бутадиона противопоказано.
Экстренная профилактика сыпного тифа может проводиться в течении 10 дней доксициклином по 0,2г один раз в день, тетрациклином по 0,5 г три раза в день, рифампицином 0,3 г два раза в день.
Специфическая профилактика проводится по эпидемиологическим показаниям инакцивированной сыпноцифозной вакциной в дозе 0,25- 0,5 мл подкожно ( в подлопаточную область или в область плеча) однократно с 16 до 60 лет. Сроки ревакцинации один раз в два года.
Читайте также:

