Энтеровирусная инфекция сколько дней может быть рвота
Обновлено: 19.04.2024
Энтеровирусные инфекции у детей - это острые инфекционные заболевания, возбудителями которых служат кишечные вирусы (энтеровирусы) из семейства пикорнавирусов. Клинические проявления энтеровирусной инфекции у детей полиморфны; заболевание может протекать в следующих формах: катаральной, гастроэнтеритической, энтеровирусной лихорадки, энтеровирусной экзантемы, герпангины, серозного менингита, миокардита, энцефаломиокардита новорожденных, конъюнктивита, увеита и др. Для обнаружения вирусов в биологических жидкостях используются методы ПЦР, ИФА, РПГА. Этиопатогенетическое лечение энтеровирусной инфекции у детей проводится интерферонами, иммуноглобулинами и другими препаратами.
МКБ-10
Общие сведения
Энтеровирусные инфекции у детей – обширная группа заболеваний, вызываемых РНК-содержащими неполиомиелитными вирусами (Коксаки, ECHO, неклассифицированными энтеровирусами человека) и полиовирусом. В силу специфичности вызываемых поражений, полиомиелит стоит несколько обособленно в ряду энтеровирусных инфекций у детей, поэтому рассматривается отдельно. В рамках данного обзора остановимся на энтеровирусных инфекциях неполиомиелитной этиологии, распространенных среди детей.
Наряду с ОРВИ, энтеровирусные инфекции встречаются в клинической педиатрии довольно часто. Ежегодно среди общего количества больных энтеровирусной инфекцией удельный вес детей составляет 80-90%; из них половина случаев заболевания приходится на детей младшего возраста. Учитывая полиморфизм клинических проявлений, энтеровирусные инфекции у детей представляют интерес не только для специалистов в области инфекционных болезней, но и неврологии, гастроэнтерологии, кардиологии, офтальмологии, отоларингологии.

Причины
Источниками энтеровирусной инфекции могут служить дети и взрослые, являющиеся вирусоносителями или больными манифестной формой заболевания. Передача инфекции от человека к человеку осуществляется воздушно-капельным или фекально-оральным путями; реже отмечается трансплацентарная передача. Сезонные подъемы заболеваемости энтеровирусными инфекциями среди детей отмечаются в конце лета – начале осени.
Наибольшая заболеваемость регистрируется среди детей в возрасте от 3 до 10 лет. Взрослые и дети старшего возраста заболевают реже, что объясняется наличием у них иммунитета, сформировавшегося вследствие бессимптомной инфекции. Наряду со спорадическими случаями и эпидемическими вспышками энтеровирусной инфекции в детских коллективах, встречаются крупные эпидемии, поражающие целые регионы.
Патогенез
Проникновение энтеровирусов в организм происходит через слизистые оболочки пищеварительного и респираторного тракта. Репликация вирусов происходит в лимфоидной ткани, эпителии ротоглотки и ЖКТ, поэтому ранними клиническими проявлениями энтеровирусной инфекции у ребенка могут быть герпетическая ангина, фарингит, диарея и пр. Дальнейшее распространение вирусов по организму происходит гематогенным путем. Обладая органотропностью, энтеровирусы могут поражать нервную ткань, мышцы, покровные ткани, сосуды глаз и т. д. После перенесенной энтеровирусной инфекции у детей формируется типоспецифический иммунитет к тому серологическому типу вируса, которым было вызвано заболевание.
Классификация
В зависимости ведущего клинического синдрома, различают типичные и атипичные энтеровирусные инфекции у детей.
1. Типичные формы могут проявляться в виде изолированных или комбинированных поражений:
- верхних дыхательны путей: герпетической ангины, катара ВДП;
- поражение ЖКТ: гастроэнтерита, гепатита;
- эпидемической миалгии, энтеровирусной лихорадки, энтеровирусной экзантемы;
- поражение нервной системы: энцефалита, серозного менингита, энцефаломиокардита новорожденных, параличей;
- поражения сердца: миокардита и перикардита;
- поражения глаз: геморрагического конъюнктивита и увеита;
- поражения мочеполовой системы: геморрагического цистита, орхита, эпидидимита.
2. К атипичным формам энтеровирусной инфекции у детей относятся случаи стертого и бессимптомного течения.
С учетом выраженности клинических признаков энтеровирусная инфекция у детей может иметь легкое, среднетяжелое и тяжелое течение. Критериями степени тяжести выступают выраженность местных изменений и интоксикационного синдрома. По характеру течения энтеровирусные инфекции у детей подразделяются на неосложненные и осложненные.
Симптомы
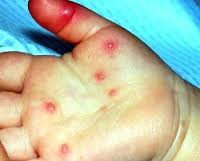
Несмотря на полиморфизм клинических проявлений, течению различных энтеровирусных инфекций у детей свойственны некоторые общие черты. Длительность инкубационного периода составляет от 2 до 10 дней (в среднем 2-4 дня). Манифестация заболевания происходит остро, с высокой лихорадки (39-40 °С), озноба, головной боли, слабости, нарушения сна, отсутствия аппетита, повторной рвоты.
При любой форме энтеровирусной инфекции у детей отмечается гиперемия кожи лица, шеи и верхней половины туловища, инъекция сосудов конъюнктивы и склеры. Возможно появление полиморфной пятнисто-папулезной сыпи, гиперемии слизистой миндалин дужек и задней стенки глотки, шейного лимфаденита. Считается, что внутриутробное инфицирование энетровирусами может послужить причиной синдрома внезапной детской смерти. Также доказана связь между энтеровирусной инфекцией у детей и развитием сахарного диабета 1 типа.
Кроме общей симптоматики, в клинике различных форм энтеровирусной инфекции у детей присутствуют свои специфические проявления.
Энтеровирусная лихорадка
Энтеровирусная лихорадка (малая болезнь, летний грипп, трехдневная лихорадка) вызывается разными серотипами вирусов Коксаки и ECHO. Для инфекции характерна острая манифестация с лихорадки, миалгии, умеренных катаральных явлений. У ребенка выражены общие признаки энтеровирусной инфекции: инъекция сосудов склер, гиперемия лица, увеличение лимфоузлов и др.; может отмечаться увеличение печени и селезенки. Данная форма энтеровирусной инфекции у детей протекает легко, обычно не более 2-4 дней. В редких случаях энтеровирусная лихорадка продолжается 1-1,5 недели или имеет волнообразное течение.
Гастроэнтеритическая форма
Кишечная форма энтеровирусной инфекции чаще встречается у детей до 3-х лет. Заболевание протекает с незначительными катаральными явлениями (ринитом, заложенностью носа, гиперемией слизистых ротоглотки, кашлем) и диспепсическим синдромом (диареей, рвотой, метеоризмом). Тяжелая интоксикация, дегидратация и явления колита не свойственны. Продолжительность кишечной формы энтеровирусной инфекции у детей составляет 1-2 недели.
Респираторная форма
Катаральная форма энтеровирусной инфекции у детей протекает по типу ОРЗ. Отмечается кратковременная лихорадка, ринофарингит, ларингит. Возможно развитие синдрома ложного крупа.
Экзантема
Энтеровирусная экзантема, ассоциированная с ECHO и Коксаки-вирусами, характеризуется появлением на высоте лихорадки кожной сыпи. По характеру сыпь может напоминать таковую при скарлатине, кори или краснухе; элементы располагаются преимущественно на коже лица и туловища. Реже встречаются пузырьковые высыпания в полости рта, напоминающие герпес (пузырчатка полости рта). Течение энтеровирусной инфекции у детей благоприятное; сыпь и лихорадка исчезают в течение 1-2 дней.
Эпидемическая миалгия
Эпидемическая миалгия (болезнь Борнхольма, плевродиния) – энтеровирусная инфекция у детей, вызываемая Коксаки и ECHO-вирусами. Ведущим проявлением заболевания служат интенсивные мышечные боли, сопровождающие высокую лихорадку. Чаще дети жалуются на боли в грудной клетке и верхней половине живота, реже – в спине и конечностях. При движении боли усиливаются, вызывая побледнение кожных покровов, обильное потоотделение, тахипноэ.
Эпидемическая миалгия требует проведения дифференциальной диагностики с плевритом, острым аппендицитом или перитонитом. Вне болевого приступа дети чувствуют себя значительно лучше. Данная форма энтеровирусной инфекции у детей нередко протекает совместно с герпангиной и серозным менингитом.
Серозный менингит
Серозный менингит является типичной формой энтеровирусной инфекции у детей. Клиническая картина характеризуется высокой температурой тела, сильной головной болью, повторной рвотой, беспокойством и возбуждением ребенка, бредом и судорогами. Со стороны респираторного тракта отмечаются явления фарингита. С первых дней выражены менингеальные симптомы: положительные симптомы Брудзинского и Кернига, ригидность мышц затылка. Обычно через 3-5 дней симптоматика регрессирует, однако постинфекционная астения и остаточные явления могут сохраняться в течение 2-3 месяцев.
Паралитическая форма
Полиомиелитоподобная форма энтеровирусной инфекции у детей является одной из наиболее тяжелых. Как и при полиомиелите, повреждение передних рогов спинного мозга может приводить к развитию вялых параличей и парезов нижних конечностей. В легких случаях прихрамывающая походка, слабость в ногах, снижение мышечного тонуса являются обратимыми и постепенно исчезают через 4-8 недель. При тяжелых формах энтеровирусной инфекции у детей возможен летальный исход вследствие нарушением функции дыхательного и сосудодвигательного центров.
Энцефаломиокардит новорожденных
Вызывается вирусами Коксаки типа В и характерен для недоношенных и детей первых месяцев жизни. На фоне общей симптоматики (вялости, отказа от груди, субфебрилитета) нарастают явления сердечной недостаточности (тахикардия, одышка, цианоз, аритмия, расширение границ сердца и печени). При энцефалите развивается выбухание родничков и судороги. Летальность при данной форме энтеровирусной инфекции среди детей достигает 60-80%.
Поражение глаз
Геморрагический конъюнктивит вызывается энтеровирусом типа 70. Проявляется светобоязнью, слезотечением, ощущением инородного тела в глазах. Объективно определяются отек и гиперемия конъюнктивы, точечные кровоизлияния. При присоединении вторичной инфекции может развиваться бактериальный конъюнктивит, кератит. Обычно все симптомы энтеровирусной инфекции у детей стихают через 10-14 дней.
Энтеровирусный увеит преимущественно поражает детей 1-го года жизни. Данная форма энтеровирусной инфекции протекает с лихорадкой, интоксикацией, кишечным и респираторным синдромом. Поражение сосудистой оболочки глаза носит стойкий характер и может привести к дистрофии радужки, помутнению роговицы, развитию увеальной катаракты и глаукомы, субатрофии глазного яблока.
Диагностика
Энтеровирусные инфекции у детей диагностируются на основании типичного симптомокомплекса с учетом сезонности и эпидемиологических данных. Обязательным для установления диагноза является лабораторное подтверждение энтеровирусной инфекции у детей: обнаружение РНК энтеровируса методом ПЦР, определение титра специфических антител с помощью ИФА, РСК или РПГА и др.
Лабораторная верификация возбудителей может проводиться в различных биологических жидкостях: в крови, отделяемом конъюнктивы, смыве из носоглотки, соскобах с кожных высыпаний, образцах фекалий, спинномозговой жидкости (при наличии показаний для люмбальной пункции), биоптатах органов и др.
В зависимости от ведущего клинического синдрома дети могут нуждаться в консультации педиатра, детского кардиолога, детского невролога, детского отоларинголога, детского офтальмолога и др. специалистов. Различные формы энтеровирусной инфекции у детей требуют проведения дифференциальной диагностики с полиомиелитом, корью, краснухой, скарлатиной, эпидемическим паротитом, ОРВИ, ОКИ.
Лечение энтеровирусной инфекции у детей
Лечение легких изолированных форм энтеровирусной инфекции у детей проводится амбулаторно; госпитализация требуется при серозном менингите, энцефалите, миокардите, тяжелых комбинированных поражениях. В лихорадочном периоде показаны покой, постельный режим, достаточный питьевой режим.
Этиопатогенетическая терапия энтеровирусной инфекции у детей включает применение рекомбинантных интерферонов (альфа интерферона), интерфероногенов (оксодигидроакридинилацетата, меглюмина акридонацетата), полиспецифических иммуноглобулинов (при тяжелом течении).
При миокардите, менингите и др. формах показано назначение глюкокортикостероидов. Одновременно проводится симптоматическое лечение (прием жаропонижающих, дезинтоксикационная терапия, орошение полости носа, полоскание зева и др.).
Прогноз и профилактика
В большинстве случаев энтеровирусная инфекция у детей заканчивается реконвалесценцией. Наиболее серьезными в отношении прогноза являются энтеровирусные энцефалиты, энцефаломиокардиты новорожденных, менингиты, генерализованная инфекция, присоединение бактериальных осложнений.
Дети, заболевшие энтеровирусной инфекцией, подлежат изоляции; на контактных лиц накладывается карантин на 2 недели. В эпидемиологическом очаге проводятся дезинфекционные мероприятия. Ввиду большого разнообразия энтеровирусов специфическая вакцина против инфекции не разработана. Неспецифическая профилактика включает эндоназальную инстилляцию лейкоцитарного интерферона детям и взрослым, контактировавшим с больным энтеровирусной инфекцией.
Вирус Коксаки — основной возбудитель энтеровирусной инфекции. Преимущественно поражает детей. Вирус негативно влияет на работу почек, сердца, легких, печени, центральной нервной системы.

Описание энтеровирусной инфекции Коксаки
Вирусы Коксаки распространены повсеместно — в воде, почве, продуктах питания. Основная эпидемиологическая особенность — формирование здорового вирусоносительства в организме человека. При этом вирусы могут выделяться в окружающую среду 3-6 недель. Вирусоносителями являются 17-40% здоровых взрослых людей, 20% детей, 33% детей до года.
Вирус Коксаки типа A, B проникает в организм через слизистые ротовой полости, верхних дыхательных путей, кишечника. Основной путь передачи — фекально-оральный. Реже — контактно-бытовой, воздушно-капельный и трансплацентарный.
Энтеровирус проникает в клетки слизистой кишечника, где происходит его репликация. Затем вирус с током крови попадает в различные внутренние органы. Более 70% заболевших — дети до 15 лет, чаще болеют дети до года. Мальчики и мужчины болеют чаще.
К типичным формам заболевания относят:
- герпетическую ангину;
- энтеровирусную лихорадку;
- острые респираторный инфекции;
- экзантему;
- эпидемическую миалгию;
- асептический серозный менингит;
- энцефаломиокардит;
- гепатит;
- миокардит;
- мезаденит;
- менингоэнцефалит;
- геморрагический конъюнктивит;
- везикулярный стоматит.
К атипичным формам относят стертую, инапаральную энтеровирусную инфекцию.
Энтеровирусная инфекция Коксаки протекает в легкой, среднетяжелой и тяжелой форме.
У взрослых антитела к распространенным серотипам вируса Коксаки выявляют у 30-80% людей.
Средняя продолжительность инкубационного периода — 7-10 дней. Иногда от 2 до 35 дней. Клинические проявления болезни у детей и взрослых разнообразны.
Распространенные клинические проявления:
- Энтеровирусная лихорадка. Заболевание начинается остро, лихорадка длится 2-4 дня, иногда до 1,5 недель. Дополнительные признаки — головная боль средней тяжести, мышечная боль, катаральные явления, иногда наблюдается увеличение селезенки, печени.
- Эпидемическая экзантема. Повышается температура, при спаде или на пике появляется мелкая папулезная или геморрагическая сыпь на лице, руках, туловище. Высыпания сохраняется до 24-48 часов. На слизистой ротовой полости появляются энантемы. Признаки интоксикации выражены умеренно.
- Герпетическая ангина. Сопровождается повышением температуры, болью в горле. На дужках и слизистой мягкого нёба появляются папулы, которые быстро трансформируются в везикулы, через 1-2 дня образуются язвы с белым налетом. Гиперемия длится до 72 часов, изменения в зеве сохраняются в течении недели. Часто присоединяются вторичные бактериальные и другие энтеровирусные инфекции.
- Гастроэнтеритическая форма начинается с повышения температуры тела до субфебрильных отметок, наблюдается слабость, ухудшение аппетита. Слизистая зева отечная, красная. Через 2-3 дня начинается водянистая диарея, появляется боль в животе, метеоризм, в каловых массах примеси слизи. Стул до 10 раз в сутки. Продолжительность болезни — 7-14 дней.
- Серозный менингит. Основные проявления — сильная головная боль, повышение температуры до 39 и более градусов, рвота, судороги. наблюдается ригидность затылочных мышц, другие признаки менингеальной инфекции. Боль в животе, снижение брюшных рефлексов, спинномозговая пункция показывает повышение давления ликвора.
- Энтеровирусный энцефалит. Симптомы — высокая температура, цефалгия, сонливость сменяется повышенной возбудимостью, сознание спутанное, рвота, судорожный синдром. Дальнейшие проявления зависят от зоны поражения головного мозга. При поражении спинного мозга наблюдается парез, паралич, вегетативные нарушения. Заболевание опасное, часто заканчивается летальным исходом.
- Эпидемическая миалгия. Заболевание проявляется болью в груди, животе, мышцах, диафрагме. Иногда повышается температура до 38 градусов, вдох затруднен, болит голова. Негативные симптомы исчезают в течении 3-10 дней.
- Мезаденит. Проявляются симптомы общей интоксикации, мышцы живота напряжены, частые приступы рвоты, вздутие и боль в животе.
- Паралитическая форма. Снижение мышечного тонуса и сухожильных рефлексов с одной стороны, слабость в конечностях, нарушение походки, температура повышается. Неприятные симптомы быстро проходят без негативных последствий.
- Энтеровирусный миокардит. Основные проявления — боль в области сердца, тахикардия, слабость, утомляемость.
- Энтеровирусный геморрагический конъюнктивит. Симптомы — слезотечение, отечность век, светобоязнь, боль в глазах, кровоизлияние в склеру, конъюнктиву. Температура повышена, развивается увеит, кератит. Осложнения — дистрофия радужки, катаракта, помутнение роговицы.
- Энтеровирусный гепатит. Симптомы схожи с безжелтушной формой вирусного гепатита A. Признаки — боль в области правого подреберья, повышение температуры, миалгия.
Для выявления формы энтеровирусной инфекции проводят сбор анамнеза, анализ клинических проявлений, назначают лабораторные инструментальные обследования.
- общий анализ крови и мочи;
- мазок из носоглотки, содержимое высыпаний для выявления вируса Коксаки;
- ПЦР ликвора на энтеровирусы;
- кровь на ПГА, РСК.
Дополнительные методы — ЭКГ, биохимический анализ крови, коагулограмма, УЗИ, МРТ.
Терапия при энтеровирусной инфекции Коксаки направлена на устранение симптомов интоксикации, нормализацию биохимических показателей крови и спинномозговой жидкости, предотвращение осложнений.
Лечение проводят амбулаторно, при симптомах поражения центральной нервной системы, периферическом параличе, менингеальном синдроме и других опасных для жизни состояний требуется госпитализация.
- НПВС, неопиоидные анальгетики;
- жаропонижающие средства;
- растворы для инфузионной терапии при выраженной интоксикации;
- средства для дегидратационной терапии;
- ингибиторы холинэстеразы;
- лекарства для десенсибилизирующей терапии;
- кортикостероиды;
- противоэпилептические, седативные средства;
- антибиотики назначают при присоединении бактериальной инфекции.
При лечении детей назначают противовирусные и иммуномодулирующие препараты, иммуноглобулины. Дополнительно необходимо соблюдать постельный режим, пить больше теплой жидкости. Показана молочно-растительная диета, из рациона нужно исключить жирную, тяжелую, вредную пищу.
Неспецифическая профилактика вируса Коксаки заключается в соблюдении правил личной гигиены, тщательном мытье овощей и фруктов. Необходимо избегать контакта с людьми, у которых наблюдаются клинические проявления энтеровирусной инфекции.
Энтеровирусные инфекции — группа заболеваний, при которых происходит инфицирование вирусами Коксаки, эховирусами и другими. Всего насчитывается 15 видов энтеровирусов. Заболевание вызывают мелкие РНК-вирусы, в качестве иммунного ответа на них формируются антитела.
Болезнь носит сезонный характер, ею чаще болеют летом и ранней осенью, когда действует сезон купания в водоемах. Вирус передается исключительно от человека к человеку, им болеют как взрослые, так и дети. Энтеровирус принадлежит к высоко контагиозным заболеваниям, время от времени констатируют эпидемиологические вспышки.

Вирус существует и переносится в таких биологических материалах как слюна, моча, кал, кровь. Размножение в человеческом организме происходит при попадании вирусов на слизистые оболочки ротоглотки и органов желудочно-кишечного тракта.
Пути заражения энтеровирусами:
- фекально-оральный – вирусы проникают в организм из-за употребления немытых фруктов или других продуктов;
- контактно-бытовой – возможен при недостаточном соблюдении правил гигиены;
- воздушно-капельный – при разговоре с больным на близких расстояниях;
- трансплацентарный – вирус передается от матери к будущему ребенку внутриутробно.
Человек становится заразным на несколько дней до проявления симптомов болезни и остается таким на протяжении 2-3 недель.
Инкубационный период заболевания может варьировать и длиться от нескольких дней до месяца, в среднем он составляет 7-10 дней. Поскольку в ходе заболевания могут поражаться различные ткани, симптоматика бывает разнообразной.
Общие симптомы болезни, которые наблюдаются у детей и взрослых:
- повышение температуры тела до 39-40 градусов;
- воспаление носоглотки;
- высыпания на теле;
- тошнота, рвота, диарея;
- общая слабость, головная боль, ощущение разбитости как признаки общей интоксикации организма.
В классификации выделяют изолированные формы заболевания (с одной направленностью поражения) и атипичные, со стертой или слабовыраженной симптоматикой. По течению энтеровирус может быть острым, с резким началом и быстро нарастающей симптоматикой, а также затяжным, сопровождающимся периодами обострения. Не исключено наслоение вторичной инфекции и различных осложнений, особенно на фоне хронических заболеваний.
К типичным формам заболевания относятся:
У детей энтеровирус протекает с аналогичными симптомами, но риск поражения центральной нервной системы и развития осложнений выше, чем у взрослых пациентов.
Главное осложнение заболевания – это дыхательная недостаточность, сопровождающаяся кашлем, хрипами в легких. Возможно развитие отека мозга, острой почечной недостаточности, шоковое состояние, возникающее на фоне сильного обезвоживания.
Риск осложнений выше у ослабленных больных, лиц, имеющих тяжелые хронические заболевания, пожилых пациентов и детей первого года жизни.
Вследствие многообразия форм и симптоматики энтеровируса, диагностика бывает затруднена. Пациенту назначают общие анализы мочи и крови, биохимический анализ крови, анализ на повышение титров антител, ПЦР-диагностику. Возможно назначение дополнительных мер диагностики: ЭКГ, рентгенография грудной клетки, УЗИ органов брюшной полости, МРТ головного мозга.
В ходе осуществления диагностики важно дифференцировать энтеровирус от других заболеваний, в частности от токсоплазмоза, энцефалита, аденовирусной и острых кишечных инфекций, туберкулеза и инфекционного мононуклеоза.
Лечение энтеровирусной инфекции
Общий подход к лечению энтеровируса заключается в соблюдении пациентом постельного режима с обильным питьем для исключения обезвоживания организма. Пациенту нужно обеспечить покой, нормальную влажность в помещении и регулярное проветривание с целью поступления свежего воздуха.
Больному показан прием жаропонижающих препаратов для снятия лихорадки и витаминных комплексов для общего укрепления защитных сил организма.
Рекомендуется щадящая диета, состоящая из жидкой пищи, а также отварных или приготовленных на пару блюд. Нежелательны жареные, острые, копченые и соленые продукты, особенно при наличии симптомов нарушения работы пищеварения.
Прием медикаментозных средств зависит от формы, по которой протекает заболевание:
- антисептики для орошения горла – при ОРЗ и катаральной форме болезни;
- глазные противовоспалительные капли – при конъюнктивите;
- антибиотики – если присоединилась вторичная инфекция;
- сорбенты — при нарушениях деятельности системы пищеварения;
- антигистаминные препараты — при появлении аллергических высыпаний;
- нестероидные противовоспалительные средства – для устранения высокой температуры.
Обычно лечение энтеровируса проводится на дому. Госпитализации подлежат больные при менингите, развитии осложнений, таких как пневмония, дыхательная недостаточность, тяжелые поражения почек.
Прогноз и профилактика
При неосложненном течении прогноз благоприятный, выздоровление наступает спустя 7-10 дней после начала заболевания. Тяжелые формы болезни обычно отмечают у пациентов пожилого возраста, у детей первого года жизни, лиц с ослабленным иммунитетом вследствие СПИДа или хронических патологий. В этом случае прогноз серьезный, вплоть до летального исхода.
К профилактическим мерам относятся:
- выявление и изоляция больных на ранних стадиях заболевания;
- регулярное мытье рук, особенно после посещения уборной, перед принятием пищи, после возвращения с прогулки;
- употребление в пищу продуктов, прошедших термическую обработку, а также исключение из употребления некипяченой воды из-под крана;
- осуществление влажной уборки помещений, поддержка оптимальной влажности воздуха;
- воздержание от посещения мест массового скопления людей в период эпидемиологических вспышек;
- тщательное мытье посуды после приема пищи;
- соблюдение общих правил укрепления иммунитета.
Следует воздерживаться от поездок в теплые регионы, в периоды неблагоприятной эпидемиологической обстановки. При купании в бассейне необходимо следить за тем, чтобы вода не попадала в ротовую полость.
В очагах инфекции проводят контроль над уровнем загрязнения окружающей среды канализационными отходами.
Наиболее часто задаваемые вопросы родителей комментирует заведующий отделением по оказанию медицинской помощи детям в образовательных учреждениях, врач-педиатр Александр Леонидович Байтрак.

Что такое энтеровирусная инфекция, и почему ею чаще всего болеют именно дети?
Поэтому энтеровирусные инфекции – это целая группа заболеваний. После перенесенного заболевания у ребенка образуется пожизненный иммунитет, но только к тому типу вируса, которым он переболел. Вот почему ребенок может болеть энтеровирусной инфекцией неоднократно, поэтому от нее нет и вакцины. Кроме такого вируса как полиомиелит - он тоже относится к ЭВИ, и приводит к инвалидности у непривитых детей. Чаще всего ЭВИ болеют дети в возрасте от 3 до 10 лет. Это связано, в том числе, и с механизмом передачи инфекции, и его действии в условиях организованных групп в детских садах и школах. Дети, находящиеся на грудном вскармливании, получают иммунитет от матери, но после прекращения кормления он исчезает.
Как передается вирус?
Вирус передается воздушно-капельным путем при кашле или чихании, фекально-оральным (если, например, ребенок не моет руки после посещения туалета или прогулки на улице), при употреблении сырой воды – этот способ более характерен для неблагополучных регионах, с низким уровнем гигиены и высокой перенаселенностью. Кроме того, маленькие дети могут заразиться через игрушки, если берут их в рот. Вспышки инфекции часто бывают в курортных зонах в теплое время года. Единичные случаи встречаются в течение года.
И что же теперь делать - не водить ребенка в сад или школу?
В детских садах и школах Роспотребнадзор может рекомендовать разобщить детей, так как вирус легко передается воздушно-капельным путем. Могут быть закрыты класс или группа. При выявлении заболевшего усиливается утренний фильтр детей - проводится ежедневный медицинский осмотр, наблюдение за контактными детьми и сотрудниками школы с заполнением листов наблюдений. Тем, кто находился в контакте с заболевшими, рекомендовано применение средств неспецифической профилактики, иммуномодуляторов. Медучреждение сообщает о выявленных случаях энтеровируса в территориальный орган Роспотребнадзора, который и принимает решение о дальнейших действиях по предотвращению распространения заболевания.
Начался сезон простуд. Как отличить энтеровирус от ОРВИ или гриппа, например?
Температура обычно держится от 3 до 5 дней, при этом она может то опускаться до нормальных значений, то подниматься опять. При повышении температуры может болеть голова, ребенок ощущает слабость, но если температура снижается, он чувствует облегчение.
Чем опасен энтеровирус?
Грозное осложнение энтеровируса - серозный вирусный менингит. Он может развиться у ребенка любого возраста. Родители должны запомнить и внимательно следить за проявлением таких признаков, как:
- сильная, не проходящая головная боль без определенной локализации, нарастающая с каждым часом, не проходящая после приема жаропонижающих или обезболивающих средств;
- внезапные приступы рвоты, после которых ребенку не становится легче;
- усиление боли, очередной приступ рвоты вызываются ярким светом или звуком;
- необычная заторможенность или возбужденное состояние ребенка;
- судороги ( в тяжелых случаях);
Постановку диагноза осуществляет врач в условиях стационара, после проведения необходимых лабораторных исследований. То же самое относится и при поражении инфекцией нервной системы, сердца: если высокая температура долго не снижается обычными жаропонижающими, больного необходимо госпитализировать.
Как лечить энтеровирус?
Специфической схемы лечения этой инфекции не существует. Если заболевание протекает не в тяжелой форме, то лечение проводят симптоматически, в зависимости от его проявлений. Больной лечится амбулаторно. При повышении температуры обязателен постельный режим. Если инфекция сопровождается ангиной, конъюнктивитом, диареей, врач назначает дополнительно препараты для профилактики бактериальных осложнений. Необходимо давать ребенку пить как можно чаще, несладкие напитки, без газов, например, кипяченую воду, компот, сок или морс.
Напоминаем: при длительно сохраняющейся высокой температуре, которая не поддается снижению обычными жаропонижающими средствами, нужно вызывать скорую. Обязательно сообщите медперсоналу обо всех проявлениях болезни. Если у ребенка диагностирован энтеровирус, необходимо указать всех, с кем он находился в постоянном или длительном контакте в предшествующие дни. Предоставляя врачу достоверную информацию, вы помогаете ребенку быстрее выздороветь.
Какие меры профилактики наиболее эффективны?
Основные правила профилактики для инфекционных заболеваний - соблюдение личной гигиены, проведение влажной уборки с использованием дезинфицирующих средств не реже одного раза в день, регулярное проветривание помещений, в которых находится больной, регулярная обработка игрушек. Главное правило – приучите вашего ребенка мыть руки обязательно после посещения туалета, после того, как он пришел с прогулки, перед тем, как приступить к еде. Расскажите ему о том, что нельзя пить воду из открытых источников на улице, случайно найденных бутылок, в незнакомых местах из общей чашки или кружки. То же самое касается и продуктов питания: дети должны знать, что немытые фрукты и овощи могут обернуться неприятностями для здоровья. Объясните ребенку, что соблюдение этих простых правил поможет ему оставаться здоровым и полным сил для игр и общения с друзьями. Ну и, конечно, подавайте правильный пример сами.
Ротавирусная инфекция у детей – острое инфекционное заболевание, вызываемое патогенными ротавирусами и протекающее с преимущественным поражением желудочно-кишечного тракта. При ротавирусной инфекции у детей развивается острый гастроэнтерит с лихорадкой, тошнотой, рвотой, диареей и абдоминальными болями, сопровождающийся интоксикацией и респираторным синдромом. Диагноз ротавирусной инфекции у детей ставится на основании комплекса клинических и эпидемиологических данных и результатов лабораторных исследований. Лечение ротавирусной инфекции у детей включает регидратационную, дезинтоксикационную терапию, лечебную диету, прием спазмолитиков, ферментов, энтеросорбентов, пробиотиков, противовирусных и иммунотропных препаратов.

Общие сведения
Ротавирусная инфекция относится к группе вирусных диарей, встречающихся в любом возрастном периоде, но наиболее часто регистрируется у детей. Это распространенное заболевание в практике педиатров, детских гастроэнтерологов, детских инфекционистов. Естественная восприимчивость детей к ротавирусной инфекции очень высока. Практически все дети переболевают ротавирусной инфекцией (иногда неоднократно) в первые 5 лет жизни, причем 70–80% случаев заболевания приходится на детей в возрасте от 6 месяцев до 2 лет, особенно находящихся на искусственном вскармливании. Дети первых 3-х месяцев жизни болеют ротавирусной инфекцией относительно редко из-за наличия пассивного иммунитета, полученного трапсплацентарно или с грудным молоком, однако при его отсутствии могут заболевать и новорожденные. Повторные случаи ротавирусной инфекции у детей возможны спустя 6-12 месяцев после перенесенного заболевания при заражении другим сероваром ротавируса. Дети, переболевшие ротавирусной инфекцией, обычно легче переносят последующие случаи заболевания.

Причины ротавирусной инфекции у детей
Источником ротавирусной инфекции у детей является больной человек с манифестной или бессимптомной формой заболевания. Механизм передачи ротавирусной инфекции у детей - фекально-оральный, может осуществляться через пищевые продукты (чаще молочные), водопроводную воду, а также через бытовые контакты (грязные руки, загрязненные предметы обихода, игрушки, белье).
Наибольшее выделение вирусных частиц больным наблюдается в первые 3-5 суток заболевания. Ротавирусная инфекция у детей активизируется сезонно; подъем заболеваемости отмечается в зимне-весенний период, иногда возникают спорадические случаи. Нередко отмечаются групповые заболевания и массовые вспышки в детских коллективах (дошкольных и школьных учреждениях, стационарах).
Возбудителями ротавирусной инфекции у детей являются энтеротропные РНК-содержащие вирусы рода Rotavirus, включающие 7 серогрупп (большинство ротавирусов человека относятся к группе A). Ротавирусы высокоустойчивы во внешней среде, сохраняют многомесячную жизнеспособность при замораживании, но быстро погибают при кипячении. Ротавирусная инфекция вызывает повреждение и разрушение микроворсинок тонкой кишки, приводящее к вторичной дисахаридазной недостаточности, накоплению негидролизованных дисахаридов (лактозы), нарушению реабсорбции воды и электролитов, развитию у ребенка диарейного синдрома и дегидратации.
Снижение интерфероногенеза в острую фазу и в период реконвалесценции при ротавирусной инфекции у детей является одной из причин затяжного и хронического течения заболевания.
Симптомы ротавирусной инфекции у детей
Инкубационный период ротавирусной инфекции у детей может продолжаться от 12 часов до 1-5 суток. В клинической картине на первый план выходит поражение ЖКТ в форме острого гастроэнтерита и интоксикация; респираторный синдром может сопровождать или предшествовать основным расстройствам. Симптомы ротавирусной инфекции у детей характеризуются острым началом и развиваются в течение суток, иногда может иметь место продромальный период с незначительным изменением состояния. По тяжести течения ротавирусная инфекция разделяется на легкую, среднетяжелую и тяжелую формы. Могут иметь место атипичные стертые формы (как правило, у недоношенных и новорожденных детей), а также носительство ротавируса. Ротавирусная инфекция у детей имеет циклическое течение, тяжесть заболевания зависит от продолжительности и степени дегидратации (эксикоза I, II, III степени) и интоксикации.
В стадию выраженных клинических проявлений отмечается лихорадка (38,5-39ºC), тошнота, рвота повторного или многократного характера, диарея, абдоминальные боли, метеоризм, урчание по ходу кишечника. Для ротавирусной инфекции у детей характерен обильный, водянисто-пенистый стул желто-зеленого цвета, с резким запахом, без видимых патологических примесей, иногда со слизью. В зависимости от тяжести заболевания частота стула колеблется от 3 до 20 раз в сутки; диарея сохраняется до 3-7 дней.
Интоксикационный синдром у детей при легком и среднетяжелом течении ротавирусной инфекции характеризуется резкой слабостью, бледностью кожных покровов, головной болью, в тяжелых случаях – адинамией, головокружением, обморочным состоянием, судорогами мышц конечностей; у детей первого года жизни отмечается падение массы тела, снижение тургора тканей.
Респираторными проявлениями ротавирусной инфекции у детей служат умеренная гиперемия и боль в горле, насморк, небольшой суховатый кашель, конъюнктивит. Выздоровление при ротавирусной инфекции у детей наступает обычно через 5-12 дней, при тяжелом течении - позднее.
Осложнениями ротавирусной инфекции у детей могут выступать циркуляторные расстройства, острая сердечно-сосудистая и почечная недостаточность, присоединение бактериальной инфекции, обострение имеющейся гастроэнтерологической патологии - хронического гастрита, энтероколита, дисбактериоза кишечника.
Диагностика
Диагноз ротавирусного гастроэнтерита у детей ставится на основании комплекса клинических и эпидемиологических данных, результатов лабораторных исследований (вирусологических, бактериологических, серологических, молекулярно-генетических).
Учитываются ведущий клинический синдром, сочетание и последовательность появления симптомов, локализация патологического процесса (гастрит, энтерит, колит и т. д.), возраст ребенка, наличие острой кишечной инфекции в его окружении, предполагаемый источник заражения, сезонность. Диагностика ротавирусной инфекции у детей облегчается при наличии семейного очага или эпидемической вспышки заболевания.
Подтверждением ротавирусной инфекции у детей является обнаружение вирусных частиц и антигенов, вирусной РНК и специфических антител в фекалиях, рвотных массах, сыворотке крови. Генетический материал ротавируса в фекалиях позволяют выявить ПЦР, метод точечной гибридизации, электрофорез РНК в ПААГ. Морфологическая идентификация ротавирусной инфекции у детей проводится с помощью электронной микроскопии, ИФА, РПГА, реакции диффузной преципитации, латекс-агглютинации, РИФ, выделения ротавируса в культуре клеток, радиоиммунного анализа (РИА). Определение специфических антител к ротавирусу в крови больного (методами твердофазной реакции коагглютинации, РТГА, РСК, РНВ) проводят с 5-го дня от начала заболевания.
При ротавирусной инфекции у детей результаты бактериологического исследования кала на основные кишечные инфекции – отрицательные. Вспомогательное значение в постановке диагноза имеет микроскопическое исследование кала – копрограмма, общий анализ мочи и крови.
Дифференциальная диагностика ротавирусной инфекции у детей проводится с дизентерией, сальмонеллезом, эшерихиозом, легкими формами холеры, пищевым отравлением, вирусными диареями другой этиологии (энтеровирусными и др.). В сложных, сомнительных случаях может быть проведена ректороманоскопия с аспирационной биопсией слизистой оболочки толстой кишки.
Лечение ротавирусной инфекции у детей
При ротавирусной инфекции у детей очень важны ранняя диагностика и своевременно начатое лечение. Дети с тяжелой и среднетяжелой формой ротавирусной инфекции подлежат госпитализации. Терапия заболевания является патогенетической и направлена на борьбу с дегидратацией, функциональными нарушениями со стороны сердечно-сосудистой и мочевыделительной систем, расстройствами пищеварения.
При развитии обезвоживания проводят регидратационную терапию: при I-II степени эксикоза ограничиваются пероральным приемом регидрона, глюкосолана; при III степени эксикоза – парентерально применяются растворы трисоль, ацесоль; с целью дезинтоксикации и улучшения гемодинамики - гемодез, полиглюкин. В случае необходимости назначаются жаропонижающие и спазмолитические препараты.
При ротавирусной инфекции применяются энтеросорбенты (активированный уголь, комбинированные препараты), ферменты (панкреатин), пробиотики (лактобактерии, бифидобактерии), пребиотики (лактулоза). Показана лечебная щадящая диета, соответствующая тяжести течения заболевания и возрасту ребенка. В острый период из пищевого рациона исключаются молоко и молочные продукты, ограничивается пища, богатая углеводами.
Этиотропное лечение ротавирусной инфекции у детей может включать противовирусные и иммунотропные средства (умифеновир, иммуноглобулин, рекомбинантный интерферон альфа), помогающие сокращению сроков клинических проявлений заболевания.
Прогноз и профилактика ротавирусной инфекции у детей
Прогноз ротавирусной инфекции зависит от тяжести клинических проявлений: при легкой и среднетяжелой форме – исход практически всегда благоприятный; при резком и длительном обезвоживании из-за развития сердечно-сосудистой и почечной недостаточности возможен летальный исход, особенно у детей из групп риска (новорожденных, недоношенных, детей с гипотрофией).
В целях профилактики ротавирусной инфекции у детей необходимо соблюдение правил личной гигиены и питания, грудное вскармливание, раннее выявление больных и их своевременная изоляция, соблюдение санитарно-гигиенического режима в очаге заболевания (семье и детском учреждении). В качестве специфической профилактики ротавирусной инфекции у детей используется вакцинация живыми оральными вакцинами.
Читайте также:

