Эпид обстановка по кори
Обновлено: 18.04.2024
В статье представлены современные сведения о кори — эпидемиология заболевания, краткие данные о патогенезе, клинике и тактике ведения больного. Представлен клинический пример кори с осложнением у взрослого из семейного очага. В статье отражены современны
Features of the course of measles in adults I. A. Ivanova, Zh. B. Ponezheva, M. S. Kozlova, E. T. Vdovina, N. A. Tsvetkova
The article presents a modern understanding of measles — the epidemiology of the disease, brief data on the tactics of treatment of pathogenesis, clinic and patient management. A clinical example of measles in an adult is presented. The article reflects the modern approaches to the diagnosis and prevention of this highly contagious infection.
Корь — высококонтагиозная антропонозная вирусная инфекция с аспирационным механизмом передачи возбудителя. Характеризуется лихорадочным, интоксикационным и экзантемным синдромами, наличием катаральных явлений, энантемы и нередко протекает с первичными и/или вторичными осложнениями. Возбудителем кори является РНК-геномный вирус, относящийся к семейству парамиксовирусов. Возбудитель нестойкий в окружающей среде, но он может сохраняться живым в течение нескольких часов в аэрозолях. По своей эпидемиологии корь является типичной капельной инфекцией. Источником инфекции служат больные люди. Наибольшую опасность в плане передачи инфекции представляют пациенты в катаральном периоде (в среднем за 4 дня до появления высыпаний и до 5-го дня от появления сыпи). Инкубационный период при кори составляет чаще всего 10–14 дней.
Одной из самых опасных вирусных инфекций для взрослых является корь, индекс контагиозности (заболеваемость после контакта с возбудителем) которой равен 90–95%, и заболевание переносится взрослыми значительно тяжелее, чем детьми. В начале кори доминирует поражение клеток эпителия дыхательных путей с развитием соответствующих клинических проявлений. Вирус кори, находясь в слизистой оболочке верхних дыхательных путей и в носоглоточной слизи, выделяется из организма при кашле, чихании, разговоре и даже дыхании в форме мельчайших капелек аэрозоля. Симптомы кори проявляются не сразу после заражения. Классическое клиническое течение кори разделяется на периоды: инкубационный (от 7 до 21 дня), катаральный (появляются первые симптомы кори: повышается температура тела, кашель, насморк) и периоды высыпаний, пигментации и выздоровления (реконвалесценции) [3].
Первыми проявлениями кори (продромальная стадия) являются неспецифические симптомы: лихорадка, кашель, насморк, конъюнктивит. В конце продромального периода на слизистой щек появляются пятна Бельского–Филатова–Коплика, являющиеся специфичными для кори. Они имеют вид серо-белых крупинок, окруженных гиперемией, расположенных на уровне вторых моляров. Эти элементы сыпи сохраняются в течение нескольких дней, они начинают исчезать при появлении высыпаний на коже. Для высыпаний при кори характерна этапность: сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Морфологически высыпания имеют эритематозный, пятнисто-папулезный вид. Сыпь сохраняется до 5 дней, затем она угасает, оставляя после себя пигментации, исчезающие в течение 2–3 недель. Одновременно с пигментацией появляется отрубевидное шелушение, наиболее выраженное на лице и туловище.
Корь может иметь типичные или атипичные проявления. К атипичным относят:
- Стертую форму.В этом случае заболевание проходит в очень легкой форме, без выраженных специфических клинических проявлений. Пациенты отмечают небольшое повышение температуры тела, симптомы простуды (першение в горле, кашель, слабость). Иногда стертая форма заболевания возникает после прививки от кори или введения гамма-глобулина.
- Геморрагическую форму, когда заболевание сопровождается множественными кровоизлияниями на кожных покровах, примесью крови в моче и стуле. Вследствие геморрагической формы нередко случается летальный исход из-за большой потери крови. При своевременной госпитализации в стационар и правильном лечении прогноз заболевания благоприятный.
- Гипертоксическую форму, которая возникает на фоне выраженной интоксикации организма и проявляется температурой до 40 °C и выше, симптомами менингоэнцефалита, сердечной и дыхательной недостаточности [3].
Атипичные проявления у взрослых встречаются чаще. Течение кори у взрослых имеет свои особенности: более выражен интоксикационный синдром (слабость, потливость, сонливость, заторможенность); из катаральных явлений (заложенность носа, явления конъюнктивита, кашель, першение и дискомфорт в горле) преобладает чаще сухой кашель и имеет место нарушение этапности высыпаний.
Корь у взрослых диагностируется на основании характерной симптоматики и результатов лабораторных исследований. По клиническим рекомендациям для лабораторной диагностики инфекции используются серологический и молекулярно-биологический методы. Исследование крови проводится иммуноферментным анализом (ИФА), и для определения антител (IgM, IgG) к вирусу кори кровь берется на 5-й день от начала высыпаний [4]. Для идентификации и определения типа вируса используется метод полимеразной цепной реакции (ПЦР). Для проведения исследования забор материала (носоглоточные смывы, моча, ликвор) производится на 1–3 день с момента высыпаний. В некоторых случаях используют особые вирусологические диагностические методы (микроскопия вируса, реакция иммунофлуоресценции).
Общий анализ крови при кори характеризуется уменьшением количества лейкоцитов, повышением показателя скорости оседания эритроцитов. Если присоединяется вторичная бактериальная инфекция, то в результатах исследования отмечают нейтрофильный лейкоцитоз. Рекомендуется выполнить также биохимический анализ крови и общий анализ мочи: они помогут определить наличие и степень тяжести поражения печени и мочевыделительной системы. При ведении пациента с корью обязателен контроль клинических и биохимических анализов крови в динамике. По необходимости проводится дополнительная диагностика — анализ спинномозговой жидкости, рентгенография и компьютерная томография органов грудной клетки, электрокардиография (ЭКГ), консультации ЛОР-врача, невролога и других специалистов по показаниям.
Особенностью взаимодействия вируса кори и иммунной системы организма человека является развитие транзиторного вторичного иммунодефицита [5], что предполагает высокий риск возникновения тяжелых осложнений (бактериальной и/или вирусной этиологии), которые могут носить деструктивный характер. Чаще возникают острые и хронические заболевания ЛОР-органов, наиболее частым из которых является средний отит, встречающийся у 7–9% заболевших; поражения пищеварительной системы (энтероколит, диарея, гепатит, панкреатит) и мочевыделительной системы (пиелонефрит, цистит, гломерулонефрит), а также заболевания центральной нервной системы, чаще протекающие в виде острых инфекционных и постинфекционных энцефалитов с частотой 0,01–0,02%. Наблюдаются осложнения в виде инфекционной патологии нижних дыхательных путей, где пневмонии имеют место у 1–6% пациентов и могут быть как вирусной, так и бактериальной этиологии. Такие симптомы, как постоянная немотивированная слабость, головные боли, наличие сухого кашля, изменения аускультативной картины, длительная лихорадка и повторное повышение температуры позволяют насторожиться в отношении наличия воспаления легких. Объективную картину дает компьютерная томография органов грудной клетки, также следует проводить бактериологическое исследование мокроты (при наличии влажного кашля, с правильным и корректным сбором биоматериала), ПЦР-исследование на респираторные вирусы и бактерии для уточнения этиологии.
Специфического лечения кори не существует, поэтому терапия этого инфекционного заболевания направлена на облегчение состояния больного и борьбу с вторичными инфекциями, осложнениями. Пациенту назначают жаропонижающие лекарственные препараты для снижения температуры, устранения симптомов интоксикации и воспаления. Для этиотропной терапии рекомендуется применять интерфероны (интерферон-альфа) и иммуноглобулин человека нормальный при тяжелых формах инфекции. Для дезинтоксикационной терапии при среднетяжелых и тяжелых формах показаны растворы электролитов, для легкого течения используется оральная регидратация. Симптоматическая терапия направлена на купирование симптомов (деконгестанты, противокашлевые и отхаркивающие средства, жаропонижающие средства, антигистаминная терапия). При развитии осложнений проводится терапия, направленная на их предотвращение, в т. ч. антибактериальная терапия [6]. Такие группы антимикробных препаратов, как макролиды и фторхинолоны III и IV поколений, являются предпочтительными в отношении пневмоний, вызванных микоплазменной и хламидийной инфекциями, в то время как бактериальные пневмонии (стрептококковая, стафилококковая и др.) при кори успешно поддаются лечению бета-лактамными антибиотиками [6, 7].
Больной заболел 16.01.18, когда началось повышение температуры тела до 40 °С. Больной отрицал катаральные симптомы. Принимал жаропонижающие препараты, проводил симптоматическую терапию, название препаратов не помнил. В течение двух дней лихорадка сохранялась, эффекта от приема лекарств не было. 18.10.18 вызвал бригаду СМП, госпитализирован в ГБУЗ ИКБ № 2.
При поступлении пациент в состоянии средней тяжести, лихорадил до 40 °С, по данным объективного осмотра кожные покровы физиологической окраски, влажные, на ощупь горячие, чистые, сыпь отсутствовала. Склеры не инъецированы. Слизистая оболочка ротовой полости не гиперемирована. Миндалины не гиперемированы, не увеличены, без наложений. Язык чистый, влажный. Пальпировались мелкие шейные лимфатические узлы, до 1 см, эластичные, безболезненные при пальпации. Носовое дыхание свободное. В легких дыхание жесткое, проводится во все отделы, хрипы не выслушивались. Тоны сердца ясные, ритмичные, частота сердечных сокращений и пульс составляли 78 ударов в минуту. Артериальное давление 100/60 мм рт. ст. Живот при пальпации мягкий, безболезненный во всех отделах, печень и селезенка не увеличены. Симптом Щеткина–Блюмберга отрицательный. Мочеиспускание свободное, безболезненное, цвет мочи желтый, диурез достаточный. Стул регулярный, оформленный, без патологических примесей. Грубая менингеальная и очаговая симптоматика не выявлена.
Приведенный клинический пример подтверждает, что зачастую у непривитых лиц корь может протекать тяжелее и с осложнениями.
По данным О. В. Цвиркуна [8], очаги кори преимущественно формировались в стационарах (59%), в семьях (40%), реже (1%) по месту жительства или в детских домах, что свидетельствует о необходимости более тщательного соблюдения правил эпидемического надзора, своевременного выявления и изоляции больного, а также тщательного наблюдения за контактными, своевременная иммунопрофилактика [9].
При изоляции больного на дому обязательна ежедневная влажная уборка, по возможности, максимальное ограничение контакта больного с членами семьи, запрет на посещение больного родственниками или знакомыми. Все контактные подлежат медицинскому наблюдению до 21 дня с момента выявления больного [10].
Госпитализация больных проводится в случае тяжелого течения заболевания и по эпидемическим показаниям (лица, проживающие в общежитиях, гостиницах, хостелах и др., декретированные группы лиц). Больные госпитализируются в отдельный бокс и подлежат строгому постельному режиму. Лица, госпитализированные в стационар, подлежат выписке не ранее чем через 5 дней с момента появления сыпи. Медперсонал, контактирующий с больным корью, обязан перед посещением бокса соблюдать все меры безопасности: быть привитыми либо иметь высокий защитный титр антител, обязательно ношение шапочки, перчаток, масок и специальной медицинской одежды.
После выписки из стационара либо лечения в условиях изоляции дома, больные подлежат обязательному диспансерному учету по месту прикрепления к поликлинике сроком на 1 месяц. Кратность обязательных контрольных обследований врачом составляет 1 раз в две недели. Проводятся анализы крови и мочи через 2 и 4 недели соответственно, ЭКГ и другие лабораторные и инструментальные методы исследования по показаниям, как и консультации узких специалистов [10]. Через 1 месяц врачебного контроля при наличии хороших лабораторных показателей, отсутствии осложнений, пациент подлежит снятию с диспансерного учета.
Общеизвестно, что самым важным и эффективным способом профилактики кори является прививка. Главным и единственно правильным методом профилактики заболевания является активная иммунизация. Качественная вакцинация, проведенная по срокам Национального календаря прививок с соблюдением всех норм, и регулярная ревакцинация, нарастание защитных титров антител приводят к невозможности заражения инфекцией, а лица, привитые однократно, как правило, переносят легкую или атипичную форму заболевания [11, 12].
Вакцину прививают детям, не болевшим корью, с 12-месячного возраста. Ревакцинацию проводят однократно в 6 лет, перед поступлением в школу. Иммунизации против кори подлежат также подростки и взрослые до 35 лет, не болевшие, не привитые и привитые однократно, не имеющие сведений о профилактических прививках против кори. Продолжительность поствакцинального иммунитета до 8–10 лет [13]. Рекомендуется проводить каждые 10 лет ревакцинацию пациентам с низким титром защитных антител.
В качестве неспецифических мер профилактики рекомендуется ношение медицинской маски в общественных местах (метро, магазины и торговые центры, префектуры, поликлиники), особенно в эпидемический сезон, ведение здорового образа жизни, сбалансированное питание с высоким содержанием белков и витаминов, соблюдение режима труда и отдыха, закаливание, избегание переохлаждений и сквозняков. Необходимо своевременное лечение хронических заболеваний, которые способствуют ухудшению работы иммунной системы и повышенной восприимчивости к патогенным бактериям и вирусам.
Заключение
Своевременное выявление и изоляция больных, правильная госпитализация по клиническим и эпидпоказаниям, грамотная тактика ведения пациента и контактных лиц позволят остановить рост заболеваемости и передачи инфекции, предупредить риск развития осложнений и летальных исходов, а активная вакцинопрофилактика населения с широким охватом иммунизации приведет к полной элиминации и ликвидации кори.
Литература
И. А. Иванова* , 1
Ж. Б. Понежева*, доктор медицинских наук
М. С. Козлова**
Е. Т. Вдовина**, кандидат медицинских наук
Н. А. Цветкова**, доктор медицинских наук, профессор
* ФБУН ЦНИИЭ Роспотребнадзора, Москва
** ГБУЗ ИКБ № 2 ДЗМ, Москва
Особенности течения кори у взрослых/ И. А. Иванова, Ж. Б. Понежева, М. С. Козлова, Е. Т. Вдовина, Н. А. Цветкова
Для цитирования: Лечащий врач № 11/2018; Номера страниц в выпуске: 36-39
Теги: вирусная инфекция, заражение, взрослые, клинический пример
По информации Европейского регионального бюро ВОЗ за период с января по декабрь 2018 г. (данные получены из стран по состоянию на 1 февраля 2019 г.) корью заразились 82 596 человек в 47 из 53 стран Региона.В 72 случаях заболевание закончилось летально.
Крайне неблагополучная ситуация по кори (наиболее высокие показатели заболеваемости) в Украине, Грузии, Албании, Черногории, Греции, Румынии, Франции и ряде других стран.
Так, по итогам прошедшего года на Украине показатель заболеваемости корью составил 1209,25 случаев кори на 1 миллион населения, Сербии - 579,3 на млн., Грузии – 563,8 случаев, Албании - 499,6 случаев на 1 млн, Израиле – 345,3 случая на 1 млн., в Черногории – 322,6 на 1 млн, в Греции – 196,8, Киргизии – 164,4 на 1 млн. Молдове – 84 на 1 млн., , в Румынии – 55,1 на 1 млн населения, Франции – 44,7 на 1 млн населения, в Италии 42,5 случая кори на 1 млн населения.
Крупные вспышки кори в 2018 году регистрировались также в Великобритании, Германии, Бельгии, Болгарии, Швейцарии, Словакии, Польше, Казахстане, а также в странах других регионов мира – Венесуэле, Бразилии, США, Австралии, Мадагаскаре и др.
Широкое распространение и рост заболеваемости корью в странах Европейского региона по данным ВОЗ является следствием недостаточных и неравномерных охватов вакцинацией против кори населения.
Указанная ситуация оказывает влияние на ситуацию по кори в Российской Федерации – в течение 2018 увеличилось число завозов коревой инфекции из неблагополучных стран. Вместе с тем, в нашей стране, несмотря на рост заболеваемости корью по сравнению с 2017 годом, эпидемиологическая ситуация по кори более благополучная. Показатель заболеваемости корью в Российской Федерации в 2018 году в десятки раз ниже, чем в странах Европейского региона и составил 17,3 случая на 1 млн населения.
Распространению кори на территории Российской Федерации препятствует достаточный уровень популяционного иммунитета у населения к вирусам кори, поддерживаемый в результате системной плановой работы по иммунизации против кори граждан в рамках национального календаря профилактических прививок, а также широкие противоэпидемические и профилактические мероприятия, проводимые при регистрации первых случаев заболевания.
Роспотребнадзор напоминает, что корь – чрезвычайно контагеозная инфекция, заболевание может протекать достаточно тяжело, с развитием серьезных осложнений и летальных исходов.
Корь– типичная капельная инфекция с малой инфицирующей дозой и высоким индексом контагиозности. Восприимчивость непривитых лиц очень высокая.
Корь в типичной манифестной форме характеризуется совокупностью следующих клинических проявлений:
- кашель и/или насморк, конъюнктивит;
- общая интоксикация,температура 38 о С и выше;
- поэтапное высыпание пятнисто-папулезной сливной сыпи с 4-5 дня болезни (1 день - лицо, шея; 2 день - туловище; 3 день - ноги, руки) и пигментация.
Дифференциальный диагноз кори проводится со следующими заболеваниями: грипп, ОРВИ, краснуха, энтеровирусные заболевания, иерсиниозы, скарлатина, аллергический дерматит, токсикодермии.
Источник – только больной (явной или стертой формой кори) человек.
Осложнения кори: пневмония, некротические ларингиты (ларинготрахеиты), отит, синусит, энцефалит.
В очаге заболевания проводятся:
- изоляция и госпитализация больного;
- определение максимально широкого круга контактных лиц;
- активное выявление заболевших среди контактных; проводится медицинское наблюдение в течение 21 дня;
- организуется текущая влажная уборка;
- проводится иммунизация контактных лиц. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного.
При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
Детям, не привитым против кори (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный.
Единственная мера профилактики – плановая иммунопрофилактика с курсом из двух прививок: вакцинация в 12 мес. и ревакцинация в 6 лет.
Особо опасны в качестве источников инфекции заболевшие взрослые лица; они же чаще всего и являются в настоящее время источниками вируса для окружающих.
Ситуация по кори
В Пензенской области корь не регистрируется с 2006 года.
В конце 2011 года – начале 2012 года в Российской Федерации значительно осложнилась эпидемиологическая ситуация по заболеваемости корью.
В связи с ухудшением ситуации в зарубежных странах практически в 2 раза увеличилось число завозных случаев кори в Российскую Федерацию: с 28 случаев в 2010 году до 55 случаев в 2011 году.
Интенсивный показатель заболеваемости корью по сравнению с предыдущим годом вырос в 5 раз и составил 0,44 на 100 тыс. населения.
Уровень заболеваемости корью, соответствующий критерию элиминации ВОЗ (1 на 1млн. населения) в 2011 году оказался превышен в 20 субъектах Российской Федерации, а в территориях, где регистрировались вспышки кори – в Красноярском (23 случаев), Ставропольском (42сл.) краях, Томской (14сл.), Астраханской (50сл.), Волгоградской (97сл.), Ростовской (56сл.) областях, республиках Дагестан (79сл.), Ингушетия (14сл.), Северная Осетия-Алания (31сл.), Калмыкия (7сл.), Чеченской Республике (26сл.) показатели заболеваемости соответственно составили от 8 (Красноярский край) до 49,7 (Астраханская область) на 1 млн. населения.
В январе 2012 года распространение кори в Российской Федерации продолжилось.
В структуре заболевших корью в январе 2012 г. на долю детей приходится свыше 67%, при этом около трети из них составили дети в возрасте до 1 года.
Из числа заболевших детей около 82% не привитыпротив кори, в том числе 37% детей – в связи с медицинскими отводами, 16% – в связи с отказами, 47% - по другим причинам, в том числе дети до 1 года.
Среди заболевших взрослых73% не имели прививок (или сведений о прививках) против кори.
Только в январе-начале февраля 2012 года возникло 14 вспышек кори с распространением инфекции среди пациентов, персонала стационаров и детских учреждений с круглосуточным пребыванием детей (в Волгоградской, Московской, Белгородской областях, г. Москве, г. Санкт-Петербурге, Ставропольском крае).
При расследовании вспышек были выявлены существенные недостатки в организации плановой вакцинации населения, в том числе из групп риска, и иммунизации по эпидемическим показаниям, факты недостоверности сведений о профилактических прививках населению, нарушения требований санитарного законодательства в части несоблюдения противоэпидемического режима в лечебно-профилактических организациях (далее – ЛПО), а также недостатки в оказании медицинской помощи заболевшим и постановке диагноза.
В 2012 году заболело 25 медицинских работников, большинство из которых не имели профилактических прививок или были привиты однократно. Вместе с тем, среди заболевших корью в 2011-2012 гг. медицинских работников,студентов медицинских колледжей (Ростовская область, г. Санкт-Петербург) выявлены привитые двукратно или имевшие по представленным медицинским документам данные о перенесенной в прошлом кори, что вызывает сомнения в достоверности таких сведений.
ЭПИДЕМИОЛОГИЧЕСКАЯ СИТУАЦИЯ ПО КОРИ В НАСТОЯЩЕЕ ВРЕМЯ. КАК ПРЕДОТВРАТИТЬ БОЛЕЗНЬ?
Что касается ситуации на начало 2019 года, общей статистики нет, но глава Роспотребнадзора Анна Попова сообщила о вспышках кори уже в семи регионах страны. В 2019 году вспышки инфекции зафиксированы в Москве, Санкт-Петербурге, Дагестане, во Владимирской области и Екатеринбурге. При этом больше всего риску подвержены не привитые дети. Специалисты сходятся во мнении, что причина распространения вируса заключается в массовых отказах от вакцинации.
Но сначала корь охватила Украину, страны Прибалтики. Повышенная заболеваемость этим вирусом сегодня регистрируется в 38 странах, а заболевших пациентов уже более 21 тысячи. По официальным данным, лидирует Франция, затем – Испания, Румыния, Италия, Германия. Поэтому поездка даже в европейские страны сегодня небезопасна.
Что такое корь?
Корь – вирусное заболевание, передающееся воздушно-капельным путем и характеризующееся цикличностью течения, лихорадкой, общей интоксикацией, энантемой, макулопапулезной сыпью (экзантемой), поражением конъюнктив и развитием катарального синдрома верхних отделов респираторного тракта.
Какими свойствами обладает вирус кори?
Как происходит заражение корью?
Если человек не болел корью или не был от нее привит, то после контакта с больным заражение происходит практически в 100 процентах случаев. Корь передается воздушно-капельным путем. Причем вирус отличается очень высокой летучестью. При кашле, чиханье, с капельками слизи, попадая во внешнюю среду из верхних дыхательных путей больного с током воздуха в закрытых помещениях, может распространяться на значительные расстояния – в соседние комнаты и даже через коридоры и лестничные клетки в другие квартиры. Возможен занос кори с нижнего на верхний этаж по вентиляционной системе и шахтам лифтов. Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте.
Какие клинические проявления кори?
От контакта с больным до появления первых признаков болезни проходит от 7 до 14 дней. Это так называемый инкубационный период. При профилактическом введении иммуноглобулина этот период может удлиняться, в среднем, до 15 – 21 дня.
Второй период кори – катаральный. В этот период симптомы кори во многом схожи с симптомами гриппа. Заболевание начинается остро с симптомов общей интоксикации (повышение температуры до 38–39 °C, головная боль, слабость, апатия, бессонница, снижение аппетита), одновременно появляются выраженные катаральные явления верхних дыхательных путей (першение в горле, сухой, резкий, навязчивый кашель) и конъюктивит (поражение слизистых оболочек глаз). Эти симптомы сохраняются от двух до четырех дней. На четвертый – пятый день появляется сыпь (только на лице, шее), которая в последующие дни распространяется по всему телу: на второй день – на верхнюю часть груди, туловище и на 3-й день – на конечности, т.е. характерна этапность появления сыпи. Сыпь держится 5 – 7 дней, оставляет после себя пигментацию (темные пятнышки), которая позже исчезает.
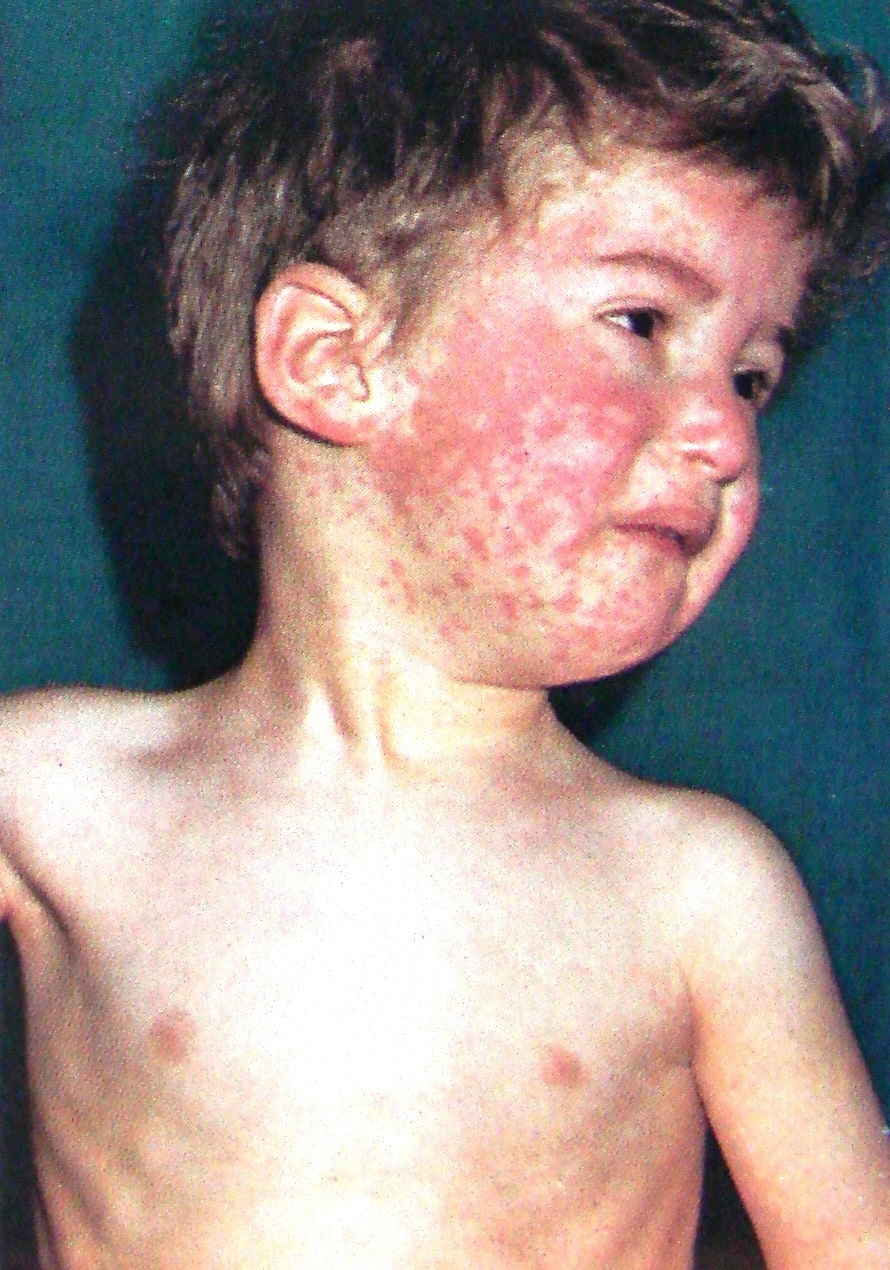
Первый день сыпи.
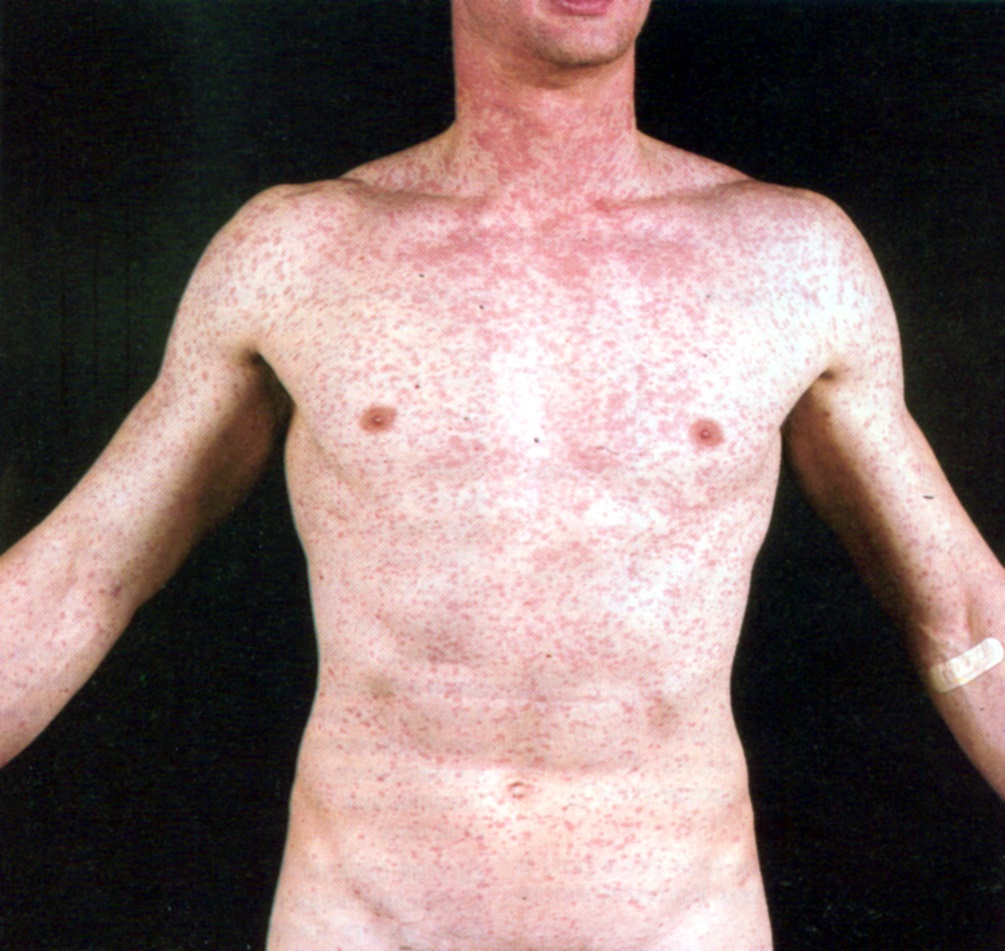
Второй-третий день высыпаний. Этапность сыпи при кори.
Заподозрить корь можно еще до появления сыпи, если внимательно осмотреть слизистую оболочку щек у малых коренных зубов. Там появляются пятна Бельского-Филатова-Коплика: мелкие серовато-беловатые точки, окруженные красным венчиком, величиной с маковое зерно. По внешнему виду напоминают манную крупу или отруби. Это достоверный признак кори. Они сохраняются 2 – 3 дня, а с появлением сыпи они исчезают. Это очень важный признак, помогающий поставить диагноз в более ранний период и тем самым ограничить круг контактных лиц, подверженных заражению.
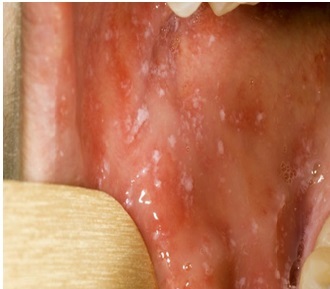
Пятна Бельского-Филатова-Коплика
Какие осложнения могут возникнуть при этом заболевании?
Корь опасна серьезными осложнениями, такими как воспаление легких (пневмония), воспаление среднего уха (отит), а иногда и воспаление мозга (энцефалит), при котором прогноз очень серьезный.
Все переболевшие становятся невосприимчивы к этой инфекции – развивается стойкий пожизненный иммунитет.
Как проводится профилактика против кори?
Единственной мерой эффективной и длительной защиты от кори является вакцинация. Национальным календарем профилактических прививок Российской Федерации предусмотрены прививки против кори детям, не болевшим ею, в 12 месяцев и в 6 лет. Граждане в возрасте 15 – 35 лет (включительно), не болевшие, не привитые, привитые однократно, не имеющие сведения о прививках, подлежат двукратной иммунизации с интервалом не менее трех месяцев. Прививки в экстренном порядке по эпидемиологическим показаниям проводятся всем, кто контактировал с больным (не будучи привит или привит однократно).
При планировании поездок в другие страны и области Российской Федерации необходимо заранее уточнить в поликлиниках по месту жительства свой прививочный анамнез против кори. И в случае отсутствия прививок против этого заболевания, необходимо обратиться за консультацией к врачу и пройти вакцинацию двумя дозами противокоревой вакцины (или определиться с графиком иммунизации) до совершения поездок.
По вопросам, связанным с вакцинацией против кори, необходимо обращаться к участковому врачу. Вакцинация проводится бесплатно.
Основной способ профилактики кори – активная иммунизация.
Статья посвящена анализу случаев заболеваемости корью в периоде массовой иммунизации. Показана ведущая роль заноса инфекции с эндемичных территорий с распространением заболевания только среди не вакцинированных лиц.
Current clinical and epidemiological character of measles I. V. Kuimova, E. I. Krasnova, E. N. Kibireva, N. I. Gavrilova, L. Yu. Chernyshova, O. A. Simkina
The article analyses the measles mobility in the time of the active immunization. The spread of infection in endemic areas revealed the cases only among non-vaccinated persons.
На фоне высокой эффективности широкого применения коревых вакцин Всемирная организации здравоохранения определила в 1990 г. две основные задачи: добиться к 1995 г. снижения смертности от кори на 95% и снижения заболеваемости — на 90%. В глобальном масштабе эти задачи решены не были, но к концу 1995 г. почти в 2/3 стран — членов ВОЗ заболеваемость корью удалось снизить на 90%, а примерно в половине стран мира смертность от кори уменьшилась на 95% и более. Успехи вакцинопрофилактики, интенсивное развитие эпидемиологии, вирусологии и иммунологии позволили ВОЗ в 2002 г. сформулировать задачу элиминации кори (снижение показателя заболеваемости до нуля) на отдельных географических территориях. В России была разработана программа ликвидации кори к 2010 г. [4].
И уже к 2009 г. показатель заболеваемости по кори составлял 0,07 на 100 тыс. населения, заболевания регистрировались только в 10 субъектах Российской Федерации, в 74 регионах корь не регистрировалась. Из 100 установленных случаев кори 20 были завезены из-за рубежа (Таиланд, Индия, Германия, Франция, Китай, Индонезия, Вьетнам и Украина). Среди заболевших — 92% не были вакцинированы против кори. Но в 2010 г. заболеваемость корью увеличилась на 25,9% по сравнению с 2009 г. и составила 0,09 на 100 тыс. населения. Данная тенденция сохранилась и в последующие годы. По данным ВОЗ (2019 г.) во многих странах регистрируются значительные вспышки кори и во всех регионах мира наблюдается устойчивый рост заболеваемости. К числу стран, в которых в настоящее время регистрируется наибольшее количество заболевших корью, относятся Демократическая Республика Конго, Эфиопия, Грузия, Казахстан, Кыргызстан, Мадагаскар, Мьянма, Филиппины, Судан, Таиланд и Украина. Ежегодно инфекция поражает большое количество и детей, и взрослых, но в основном болеют дети младшего возраста. Многочисленные вспышки кори в Европейском регионе ставят под угрозу программу по элиминации этой инфекции.
По данным Управления Роспотребнадзора по Новосибирской области, начиная с 2006 г. на протяжении ряда лет отмечались лишь единичные случаи заболевания корью. Рост заболеваемости по данной инфекции отмечен в 2018 г. (рис.).
При этом отмечается отсутствие прямой пропорциональной зависимости роста случаев заболевания от количества вакцинированных лиц. Начиная с 2003 г. по настоящее время процент охвата населения вакцинацией по кори в Новосибирской области находится в диапазоне 95–98,5%. По информации ВОЗ, в последние годы стал наблюдаться резкий рост заболеваемости по кори как раз в тех странах, в которых охват вакцинацией находится в целом на очень высоком уровне. Так, все чаще корь регистрируется в Соединенных Штатах Америки, в Израиле, Таиланде и Тунисе. Заболевание быстро распространяется среди групп населения, не охваченных вакцинацией [2].
Клиническая характеристика рассматриваемых случаев кори полностью соответствует представлениям о типичных проявлениях болезни [6, 7]. У всех больных отмечалась четко обозначенная цикличность заболевания с клинически выраженными периодами катаральных проявлений, высыпания и пигментации. Средняя продолжительность инкубационного периода составила 9,2 ± 0,2 дня. У 96 (64%) больных диагностирована средняя степень тяжести заболевания, у 38 (25,3%) — тяжелая и у 16 (10,6%) — легкая. Длительность интоксикационного периода варьировала от 5 до 12 суток (в среднем 8,4 ± 0,3). Катаральная триада Стимсона (конъюктивит, ринит, ларингит) отмечалась у всех наблюдаемых больных. Пятна Бельского–Филатова–Коплика отмечены у 42 (28%) пациентов. Высыпной период характеризовался распространением сверху вниз пятнисто-папулезной, склонной к слиянию сыпи, с последующей пигментацией и шелушением. У 18 больных (12%) отмечались геморрагические пропитывания кожных элементов. Осложнения регистрировались у всех больных с тяжелой степенью тяжести (25,3%). Преимущественно отмечались поражения органов дыхания. Так, пневмония была диагностирована у 12 больных (8% от всех заболевших), острый простой бронхит — у 20 (13,3%), коревой круп — у 2 (1,3%). Отит среднего уха установлен у 3 детей (2%), стоматит — у 7 (4,6%).
В основе лечебных мероприятий была патогенетическая терапия, по показаниям назначались системные антибактериальные препараты и глюкокортикоиды. Средняя продолжительность койко-дня составила 10,2 ± 0,3. Все больные были выписаны с клиническим выздоровлением.
Проведенный анализ показал, что все случаи кори имели завозной характер. На фоне высокого популяционного иммунитета (охват вакцинацией свыше 95% населения) отмечается усиление влияния на эпидемический процесс социального фактора. Преобладают очаги с одним случаем заболевания и отсутствием устойчивой передачи вируса контактным лицам. Массовые случаи заболевания корью происходят при попадании и распространении вируса среди определенных социальных групп населения (непривитые по философско-религиозным убеждениям, маргинальные группы (цыгане), трудовые мигранты и т. д.). Учитывая, что, по данным литературы, основным генотипом эндемичного вируса кори на территории Новосибирской области был генотип D6 [1], циркуляция которого в России прервана в 2008 г. [8, 9], можно предположить, что случаи возникновения заболевания обусловлены импортированием вируса кори разных генотипов из эндемичных регионов земного шара.
Таким образом, очевидно, что для успешного завершения процесса элиминации кори в целом в Российской Федерации и на территории Новосибирской области необходимо обязательное выполнение рекомендаций Роспотребнадзора [5] по проведению подчищающей иммунизации: вакцинации не привитых и не болевших корью, а также привитых однократно детей и взрослых, просветительская работа с населением по усилению приверженности к иммунизации и обязательные дополнительные меры по работе с мигрантами.
Литература
И. В. Куимова* , 1 , доктор медицинских наук, профессор
Е. И. Краснова*, доктор медицинских наук, профессор
Е. Н. Кибирева**
Н. И. Гаврилова*, кандидат медицинских наук
Л. Ю. Чернышова***
О. А. Симкина**
* ФГБОУ ВО НГМУ Минздрава России, Новосибирск
** ГБУЗ НСО ДГКБ № 3, Новосибирск
*** ФБУЗ ЦГиЭ Новосибирской области, Новосибирск
Клинико-эпидемиологическая характеристика кори на современном этапе/ И. В. Куимова, Е. И. Краснова, Е. Н. Кибирева, Н. И. Гаврилова, Л. Ю. Чернышова, О. А. Симкина
Для цитирования: Лечащий врач № 1/2020; Номера страниц в выпуске: 7-9
Теги: дети, профилактика кори, вакцинация, заболеваемость
Читайте также:

