Эпидемиологические особенности коклюша в настоящее время
Обновлено: 23.04.2024
Как показывает отечественная и зарубежная практика, основным сдерживающим фактором развития эпидемии коклюша является вакцинопрофилактика. Коклюшу отведено третье по значимости место после туберкулеза и полиомиелита в расширенной программе иммунизации ВОЗ, рассчитанной до 2000 года, и второе место в российской федеральной программе "Вакцинопрофилактика" (1993-1997 гг.).
Одно из главных положений этих программ гласит, что 95%-ный охват прививками АКДС-вакциной позволит снизить заболеваемость коклюшем до уровня 5 случаев на 100 тыс. населения. Однако главное, чего удалось добиться в 1997-1998 годах в ходе реализации программ, это довести до сознания населения и медицинских работников, что вакцинация необходима.
Научные исследования, проводимые институтами эпидемиологического профиля, были направлены прежде всего на решение прикладных задач вакцинопрофилактики, в частности, был пересмотрен Национальный календарь прививок. Что касается коклюша, сроки между прививками троекратного курса вакцинации АКДС-вакциной были уменьшены до одного месяца.
Следует отметить, что основные задачи программы "Вакцинопрофилактика" на 1999-2000 годы и на период до 2005 года включают в себя:
- достижение и поддержание высокого (не менее 95%) уровня охвата населения профилактическими прививками в рамках календаря прививок;
- повышение качества и конкурентоспособности медицинских иммунобиологических препаратов;
- разработку новых современных вакцин и средств диагностики инфекционных заболеваний.
Реализация программы на первом этапе (1999-2000 гг.) предполагает снижение заболеваемости детскими инфекциями, введение активной иммунизации против гепатита В, ликвидацию паралитического полиомиелита. На втором этапе (2001-2005 гг.) планируется сокращение до единичных случаев заболеваемости корью, поддержание на уровне спорадических случаев заболеваемости дифтерией, снижение заболеваемости коклюшем до уровня не более 1-3 на 100 тыс. населения, эпидемическим паротитом - до 5 на 100 тыс. населения, вирусным гепатитом В - до 10 на 100 тыс. населения, организация и проведение специфической профилактики краснухи, разработка и внедрение в практику здравоохранения новых современных вакцин и диагностикумов. Данный проект предусматривает разработку отечественной бесклеточной коклюшной вакцины для иммунизации детей декретированных возрастов.
Следовательно, главной задачей, поставленной на ближайшие годы перед здравоохранением относительно коклюша, следует считать снижение заболеваемости до уровня спорадической, что позволит отнести коклюш к числу инфекций, полностью управляемых средствами специфической профилактики.
Тем не менее несмотря на более чем 40-летнее использование в мире АКДС-вакцины, до настоящего времени сохраняются основные периодические сезонные подъемы заболеваемости, которая регистрируется не только у непривитых, но и у привитых детей; относительно высока смертность, особенно среди детей до года; среди заболевших формируются очаги с большим количеством случаев; параллельно увеличивается число тяжелых и средне-тяжелых форм заболеваний среди непривитых детей; растет заболеваемость взрослого населения.
За последние годы в России отмечен повсеместный рост заболеваемости коклюшем среди всех групп населения, достигший в ряде городов и областей уровня довакцинального периода. Наивысший показатель по стране был отмечен в 1994 году - 28,6 на 100 тыс. населения (пик очередного периодического подъема заболеваемости). Однако, по данным официальной статистики, национальная программа вакцинопрофилактики в 1997-1998 гг. не выполнила своей задачи, поскольку с 1997 года в России начался новый периодический подъем заболеваемости (показатель 18,5 на 100 тыс. населения вместо 5 случаев на 100 тыс., как планировалось). Охват прививками АКДС-вакциной составил у детей до года 86,8% вместо 95% запланированных, в связи с чем главный государственный санитарный врач РФ на VIII съезде педиатров России (февраль 1998 года) довел до сведения специалистов, что коклюш остается одной из основных проблем санэпидслужбы России, требующей пристального внимания и принятия соответствующих мер, препятствующих дальнейшему распространению этой инфекции.
Сложившаяся в РФ ситуация с коклюшем объясняется прежде всего ограниченным влиянием существующей АКДС-вакцины на эпидемический процесс заболевания; неоправданно широкими противопоказаниями к проведению прививок и, как следствие, снижением коллективного иммунитета, а также низким уровнем бактериальной и отсутствием серологической диагностики (особенно на поздних сроках заболевания), ошибками клинической диагностики, поздней обращаемостью, несвоевременной госпитализацей - все эти факторы в совокупности приводят к отсутствию достоверных данных о распространенности коклюша среди населения.
Одной из самых сложных проблем является диагностика стертых и легких форм заболевания вследствие выраженного коклюшеподобного синдрома при ряде других соматических заболеваний. В связи с этим все большее внимание научных и практических работников здравоохранения направлено на совершенствование лабораторной диагностики коклюша, его лечения и специфической профилактики. В последнее десятилетие в мире появилось много новых научных данных, значительно расширивших общее представление о коклюшной инфекции и ее возбудителе, в частности, о роли и значении отдельных антигенов в формировании защиты против коклюша. Так, М. Питтман (1979 год) была предложена концепция о ведущей роли коклюшного экзотоксина в патогенезе инфекции. Не последняя роль в формировании защиты против коклюша принадлежит филаментозному гемагглютинину. Агглютиногенам 2,3, белку 69 КДа. В настоящее время доказано, что антитела к коклюшному токсину обладают наибольшей защитной активностью и выявляются как у переболевших коклюшем, так и у вакцинированных. В последнем случае их уровень во многом зависит от антигенного состава используемой вакцины.
Основные исследования по изучению качественных особенностей вакцинального и инфекционного иммунитета проводятся в Японии, США и Швеции. В этих странах наряду с корпускулярной АКДС-вакциной на определенных этапах календаря прививок введена бесклеточная коклюшная вакцина в нескольких вариантах, однако превалирующим антигеном в них является коклюшный токсин. В настоящее время после проведения по рекомендации ВОЗ строго контролируемых опытов по оценке иммунологической эффективности этих вакцин при троекратной иммунизации, а также ревакцинаций на базе детских учреждений Швеции они были рекомендованы для использования в США. Однако эти данные носят для нас исключительно информативный характер ввиду отсутствия бесклеточной коклюшной вакцины, а используемая в России корпускулярная вакцина отличается от зарубежных аналогов составом вакцинных штаммов и особенностями производства. Кроме того, в нашей стране вакцинируются дети в возрасте с 3 месяцев и отсутствует 2-я ревакцинация против коклюша. В этих условиях изучение особенностей иммунного ответа у вакцинированных и переболевших коклюшем детей и взрослых к отдельным антигенам коклюшного микроба приобретают особую актуальность, поскольку информация о таких исследованиях в отечественной литературе отсутствует.
Таким образом, несмотря назримые успехи в борьбе с коклюшем, остается еще много нерешенных вопросов относительно качественных особенностей поствакцинального и постинфекционного иммунитета при этой инфекции. В свою очередь, объективная информация о характере иммунного ответа к ряду антигенов коклюшного микроба позволит выяснить причины недостаточной эффективности отечественной АКДС-вакцины, а также явится основанием для выработки стратегии и тактики совершенствования ее коклюшного компонента. Кроме этого, будут разработаны методы оценки иммунологической эффективности АКДС-вакцины, которые, в свою очередь, позволят качественно улучшить серологическую диагностику коклюша и регистрировать его на поздних сроках заболевания.
В дальнейшем это может быть использовано для усовершенствования эпиднадзора за этой инфекцией на территории РФ, что, возможно, позволит реализовать первый этап программы "Вакцинопрофилактика" (1999-2000 гг.) о снижении заболеваемости детскими инфекциями, в частности коклюшем, до как можно более низкого уровня.
Т.О. СЕЛЕЗНЕВА, кандидат медицинских наук, заведующая лабораторией специфической профилактики инфекций ЦНИИ эпидемиологии МЗ РФ
О.П. ПОПОВА, врач-инфекционист
Статья посвящена исследованию современных эпидемиологических и клинических особенностей коклюшной инфекции, анализу эффективности лабораторной диагностики коклюша. Представлены вероятные факторы риска и клинико-лабораторные предикторы осложненного пневмон
Urgent issues of epidemiology, clinical picture, diagnostics and prevention of pertussis at the present stage A. V. Vasyunin, E. I. Krasnova, G. S. Karpovich, L. M. Panasenko, M. A. Mikhailenko, A. P. Pomogaeva
The article is devoted to the study of actual epidemiological and clinical features of pertussis, analysis of the effectiveness of laboratory diagnosis of pertussis. Possible risk factors, clinical and laboratory predictors of pertussis complicated by pneumonia were presented.
Коклюш наиболее опасен для детей грудного возраста, данная возрастная группа по-прежнему остается угрожаемой по развитию тяжелых и осложненных форм болезни, возможности развития летального исхода [6]. Осложненное течение коклюша наблюдается в 30% случаев [7], одним из самых частых осложнений коклюшной инфекции является пневмония, которая, по некоторым данным, составляет до 67% от всех осложненных форм [8]. Пневмония является важнейшей, отдельно взятой причиной смерти детей во всем мире. Поиск возможных факторов риска развития осложненного течения коклюшной инфекции является актуальной задачей. Решение этой задачи позволит прогнозировать развитие осложнения и разработать эффективную тактику лечения и профилактики пневмонии.
Вопрос эффективной лабораторной диагностики коклюша сохраняет свою актуальность. Учитывая малоспецифичность клинических проявлений и трудность диагностики коклюшной инфекции на ранних этапах, необходимо внедрение в повседневную практику высокочувствительных методов лабораторной диагностики. На территории России в настоящее время используются методы, регламентированные в нормативных документах: основные — бактериологический и серологический, рекомендованный — полимеразная цепная реакция (ПЦР) слюны [9]. Следует отметить, что в РФ для диагностики коклюша применяется в основном бактериологический метод [4], обладающий меньшей чувствительностью в сравнении с методом ПЦР [10].
Учитывая вышеизложенное, создаются предпосылки для проведения более детального анализа основных эпидемиологических данных с подробным исследованием возможного источника инфекции и структуры контактных лиц в различных возрастных группах, возможности и эффективности диагностики коклюша на догоспитальном этапе и в условиях стационара с использованием различных методов диагностики, а также выявления вероятных факторов риска для эффективного прогнозирования осложненного пневмонией течения коклюша.
Материалы и методы исследования
Проведен ретроспективный анализ 423 историй болезни детей, госпитализированных в ГБУЗ НСО ДГКБ № 3 в 2011–2017 гг., у которых верифицирован коклюш. Возрастная структура детей приведена в табл. 1. Диагностика осуществлялась при помощи современных клинико-лабораторных методов, основными из которых являлись: выделение Bordetella pertussis при бактериологическом посеве материала со слизистой ротоглотки и/или обнаружение ДНК Bordetella pertussis методом ПЦР слюны. В случае отсутствия положительного посева и/или ПЦР на ДНК Bordetella pertussis диагноз верифицировался клинически, с учетом наличия типичных проявлений в виде реприз и приступообразного кашля, картины периферической крови в виде лейкоцитоза с лимфоцитозом, а также данных эпидемиологического анамнеза, а именно контакта с больным коклюшем. Производилась оценка основных эпидемиологических данных, в частности, установление вероятных источников заражения коклюшем для различных возрастных групп, количественной и возрастной структуры контактных лиц у больных детей разных возрастов, а также комплекс диагностических мероприятий, проводимых среди контактных лиц. Анализировалось число вакцинированных и невакцинированных детей в структуре заболевших. Сравнение эффективности диагностики коклюшной инфекции бактериологическим методом и методом ПЦР проводилось на догоспитальном этапе и в условиях стационара.
Для исследования вероятных клинико-лабораторных предикторов развития пневмонии на фоне коклюша истории болезни подразделялись на две группы, сопоставимые по возрасту, полу, степени тяжести инфекционного процесса, срокам госпитализации в стационар: 1) основная группа — дети с осложненным пневмонией течением коклюша; 2) группа сравнения — дети с неосложненным течением коклюша. Данные представлены в табл. 2. В обследованных группах сравнивались: основные клинические проявления коклюша (кашель и репризы), динамика изменений показателей периферической крови до и после развития пневмонии и в сопоставимых для группы контроля исследовательских точках.
Данные статистически обработаны при помощи лицензионной версии Statistica 12.0. Критический уровень значимости р = 0,05. Описательная статистика — средняя и стандартная ошибка средней (данные представлены в виде M ± m) для количественных переменных, для качественных переменных — определение долей. Сравнение групп по количественным признакам — U-критерий Манна–Уитни, для качественных — критерий χ 2 .
Результаты и их обсуждение
В результате проведенного исследования определены некоторые эпидемиологические особенности коклюшной инфекции на современном этапе. Наибольшее число детей, заболевших коклюшем, было в возрасте до 1 года (59,6% случаев), что является типичным для данной нозологической формы. Кроме этого, по нашим данным, начиная с 2014 г. возросло число госпитализированных больных дошкольного и школьного возраста. Рост заболеваемости у детей дошкольного и школьного возрастов является общероссийской тенденцией [11]. В основе этого процесса лежит снижение иммунной защиты против коклюша, длительность которой после перенесенной инфекции составляет в среднем 4–20 лет, после вакцинации цельноклеточной коклюшной вакциной — 4–14 лет, после вакцинации бесклеточной вакциной — 3–10 лет [12]. Таким образом, рост заболеваемости среди детей школьного возраста обусловлен сроками иммунной защиты после вакцинации или ранее перенесенной коклюшной инфекции, что подразумевает разработку и проведение программ ревакцинации в возрасте 6–7 лет для успешного снижения заболеваемости коклюшем в данном возрасте.
Несмотря на ограниченные сроки поствакцинального иммунитета, вакцинация является эффективным методом профилактики коклюшной инфекции. Из 423 госпитализированных детей лишь 51 ребенок (12%) имел полную вакцинацию против коклюшной инфекции, в свою очередь 72 пациента (17%) имели неполную вакцинацию, а 300 человек (71%) не были вакцинированы. Таким образом, по нашим данным, заболеваемость у непривитых и детей с дефектами вакцинации была в 7 раз выше, чем у вакцинированных, во всех случаях коклюша у привитых наблюдалась легкая форма болезни.
Чаще коклюш регистрировался у детей грудного возраста — 252 (59,6% от всех случаев коклюша), из них 89 человек (36% и 21% соответственно) заболели в возрасте до 3 месяцев жизни. Учитывая особенности плановой вакцинации, а именно регламентированные сроки начала иммунизации против коклюша в 3 месяца [13], данная возрастная группа является группой наибольшего риска для заболевания коклюшем, так как не имеет иммунной защиты против инфекции. Возможным способом снижения заболеваемости в данной возрастной группе является вакцинация беременных женщин ацеллюлярными коклюшными вакцинами с уменьшенным содержанием дифтерийного компонента. Подобные схемы вакцинации утверждены в некоторых странах мира (Великобритания, Израиль, США) [14–16] и демонстрируют высокую эффективность в снижении заболеваемости коклюшем у детей первых трех месяцев жизни [17].
Анализ эффективности диагностики коклюшной инфекции на догоспитальном этапе и в условиях стационара показал значительно более высокую эффективность ПЦР-диагностики в сравнении с бактериологическим методом на догоспитальном и стационарном этапах (р = 0,0001 и р = 0,00001 соответственно, рис. 2.) Подтверждаемость диагноза методом ПЦР на догоспитальном этапе составила 78% (68 человек из 87 обследуемых), в условиях стационара 84% (217 из 258 соответственно), в свою очередь подтверждаемость диагноза методом бактериологического посева составила 3,5% на догоспитальном этапе (7 человек из 197) и 1,4% в условиях стационара (6 человек из 423).
Пневмония на фоне коклюша у 42 (62,9%) пациентов была внебольничной, у 21 (37,1%) — госпитальной. Распределение детей с осложненным пневмонией течением коклюша по возрасту представлено в табл. 3. Наибольшее число заболевших пневмонией на фоне коклюша (73,3% случаев) отмечалось в возрасте детей от 1 месяца до 2 лет, в связи с чем именно эта возрастная группа была выделена для анализа вероятных факторов риска развития пневмонии на фоне коклюшной инфекции. Установлено, что у детей, у которых на фоне коклюша развивалась пневмония, в 96% случаев отсутствовала вакцинация против коклюша, в 81% случаев наблюдался отягощенный коморбидный фон (у 53,4% больных выявлена патология со стороны центральной нервной системы, у 17,3% — врожденные пороки сердца, у 9,2% — инфекция мочевой системы), 72% детей находилось на искусственном вскармливании. Учитывая высокую частоту встречаемости данных факторов в группе осложненного течения коклюша, они были выбраны в качестве вероятных факторов риска развития пневмонии на фоне коклюша. Проанализирована встречаемость данных факторов в общей когорте больных коклюшем и процент развития пневмонии при их сочетании. Наличие одного фактора (любого, за исключением отсутствия вакцинации) приводило к развитию пневмонии в 11,3% случаев (34 из 300 человек), сочетание двух факторов (за исключением отсутствия вакцинации) приводило к развитию пневмонии в 58,9% случаев (40 из 68 человек, р = 0,001 в сравнении с одним фактором риска), а сочетание двух факторов риска и отсутствия вакцинации приводило к развитию пневмонии в 100% случаев (20 из 20 человек, р = 0,02 в сравнении с двумя факторами риска). Таким образом, сочетание двух и более факторов риска приводит к высокой частоте развития пневмонии на фоне коклюшной инфекции, что может быть использовано в клинической практике для прогнозирования осложненного пневмонией течения коклюша.
Клинические и лабораторные показатели исследовались у пациентов с госпитальной пневмонией, так как на момент развития пневмонии дети были госпитализированы в стационар и имелась возможность для их объективной оценки. Анализ клинических данных показал, что у пациентов за несколько дней до развития физикальных и рентгенологических признаков пневмонии возрастало количество приступов кашля: 24,1 ± 5,6 раза в сутки у детей с осложнением и 11,2 ± 4,9 раза в сутки у детей группы сравнения (р = 0,001) (рис. 3). Изменение количества реприз имело схожую динамику, однако достоверного отличия получено не было.
Анализ результатов исследования периферической крови показал, что в группе осложненного течения коклюша перед развитием инфильтративных изменений в легких наблюдался более высокий уровень содержания лейкоцитов (осложненное пневмонией течение коклюша: WBC = 19,7 ± 2,3 × 109 кл/л; группа сравнения: WBC = 14,2 ± 1,6 × 109 кл/л) (р = 0,03); смещение баланса гранулоцитов в сторону увеличения (осложненное пневмонией течение коклюша: Gra = 41,2 ± 4,1%; группа сравнения: Gra = 18,7 ± 4,4%; р = 0,003). Данные представлены в табл. 4.
Результаты анализа вероятных источников заражения коклюшной инфекцией для различных возрастных групп представлены в табл. 5.
Ведущую роль в инфицировании детей до года играл семейный очаг, инфицирование составило 59,1% случаев, что достоверно выше, чем в других возрастных группах. Источником инфекции для грудных детей, заболевших коклюшем внутри семьи, выступали как взрослые (78 случаев; 52,3%), так и старшие дети (71 случай; 47,7%), причем чаще школьного возраста (60 случаев; 40,2%). Исторически наиболее частым источником инфекции для детей первого года жизни являлась мать. На современном этапе наиболее частыми источниками инфекции принято считать старших братьев и сестер [18]. В нашем случае можно говорить о практически одинаковой роли в инфицировании коклюшем детей грудного возраста как матери, так и других, окружающих ребенка, родственников.
Анализ контактов заболевших детей коклюшем выявил ряд особенностей. На 423 госпитализированных по поводу коклюшной инфекции больных приходилось 1264 контактных лица, в среднем 3 человека на одного заболевшего. У 809 (64%) контактных лиц анамнестически присутствовал кашель после контакта с больным коклюшем, и лишь 89 (11%) из них была проведена ПЦР-диагностика на коклюш, которая в 100% случаев выявила наличие ДНК Bordetella pertussis. 720 (89%) контактных лиц, имеющих синдром длительного кашля, диагностическим мероприятиям не подвергались, что говорит об отсутствии полных противоэпидемических мероприятий в очаге коклюшной инфекции.
Учитывая высокую контагиозность коклюша, а также выделение ДНК Bordetella pertussis у всех контактных лиц с коклюшеподобными клиническими проявлениями, представляется рациональным предположение о заболевании коклюшем всех 809 контактных с наличием кашля. Это свидетельствует о неполном учете заболеваемости коклюшем на территории Новосибирской области. Данная проблема является общероссийской, на что указывает В. К. Таточенко, представляя данные заболеваемости коклюшем в Санкт-Петербурге в сравнении с общероссийскими данными: цифры заболеваемости устойчиво расходятся в 3–5 раз [19].
Возрастная структура контактных лиц с пациентами, больными коклюшем и с наличием клиники коклюша, представлена в табл. 6. Контактные дети с больными коклюшем (637 человек; 78,7%) в основном представлены детьми школьного возраста (7–18 лет) и взрослым населением (≥ 18 лет). Таким образом, учитывая, что в нашем наблюдении наибольшее число случаев коклюша было зафиксировано у детей первого года жизни (59,6% случаев), можно сделать вывод, что лица школьного возраста, а также взрослое население находятся в группе риска потенциального инфицирования коклюшем по контакту с детьми грудного возраста.
Учитывая особенности вероятных источников инфицирования коклюшем детей различных возрастов, на территории Новосибирской области создаются благоприятные условия для циркуляции возбудителя коклюша среди населения (рис. 4).
Заключение
Таким образом, для ранней и эффективной диагностики коклюшной инфекции рационально в повседневной практике применение метода ПЦР, учитывая его большую эффективность в сравнении с бактериологическим методом диагностики.
Отсутствие вакцинации, отягощенный коморбидный фон и наличие искусственного вскармливания являются факторами риска осложненного пневмонией течения коклюшной инфекции. Сочетание двух и более из перечисленных факторов приводит к более высокой частоте развития пневмонии на фоне коклюша.
Значительное увеличение частоты кашля, нарастание лейкоцитоза, нейтрофилеза на фоне течения коклюша следует оценивать как предикторы развития пневмонии при коклюшной инфекции, что широко применимо в клинической практике и может использоваться с целью прогнозирования развития пневмонии при коклюше.
Учитывая высокую заболеваемость коклюшем среди детей первых трех месяцев жизни, а также растущую заболеваемость среди детей дошкольного и школьного возраста, необходима разработка и проведение программ ревакцинации детей в возрасте 6–7 лет, а также проведение вакцинации беременных для соответствующего снижения заболеваемости у детей в возрасте до 3 месяцев.
Выявленный неполный учет заболеваемости коклюшем, а также отсутствие адекватных диагностических мероприятий среди контактных лиц приводят к созданию благоприятных условий для циркуляции Bordetella pertussis среди населения различных возрастных групп НСО, что отчасти лежит в основе поддержания эпидпроцесса коклюшной инфекции.
Учитывая вышеизложенное, модернизация программ вакцинации против коклюша, а также реализация комплекса мероприятий, направленных на диагностику и профилактику заболевания среди контактных лиц, являются возможными способами снижения заболеваемости коклюшной инфекцией на территории Российской Федерации.
Литература
А. В. Васюнин* , 1 , доктор медицинских наук, профессор
Е. И. Краснова*, доктор медицинских наук, профессор
Г. С. Карпович*
Л. М. Панасенко*, доктор медицинских наук, профессор
М. А. Михайленко**
А. П. Помогаева***, доктор медицинских наук, профессор
* ФГБОУ ВО НГМУ, Новосибирск
** ГБУЗ НСО ДГКБ № 3, Новосибирск
*** ФГБОУ ВО СибГМУ, Томск
Актуальные вопросы эпидемиологии, клиники, диагностики и профилактики коклюша на современном этапе/ А. В. Васюнин, Е. И. Краснова, Г. С. Карпович, Л. М. Панасенко, М. А. Михайленко, А. П. Помогаева
Для цитирования: Лечащий врач № 1/2019; Номера страниц в выпуске: 14-19
Теги: дети, инфекция, кашель, факторы риска
Что такое коклюш? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 21 год.
Над статьей доктора Каминской Ольги Николаевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Коклюш (от франц. coqueluche) — острое инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Клинически характеризуется респираторным синдромом (поражением верхних дыхательных путей) с приступообразным кашлем. Имеет характерное название "стодневный кашель", так как симптомы держатся длительно — 3-4 месяца [1] [2] [3] [4] [5] .

Этиология
Вид — Bordetella pertussis
Бактерия представляет собой мелкую палочку с закруглёнными концами. Она неподвижная, хорошо окрашивается анилиновыми красителями (при микроскопии данные красители окрашивают коклюшный микроб в красный цвет ) [6] [7] .
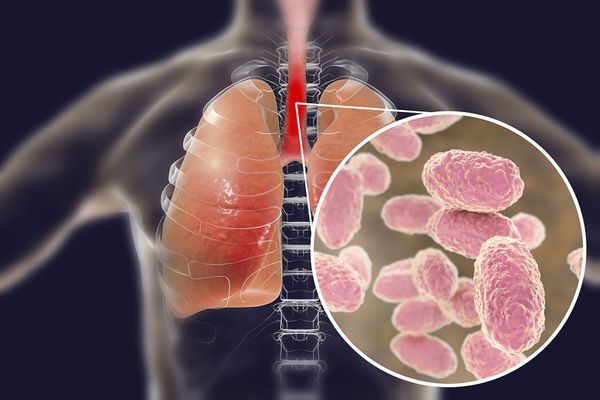
Строение Bordetella pertussis
Возбудитель коклюша (Bordetella pertussis) содержит чужеродные вещества (антигены), которые стимулируют образование в организме антител. Антигены, участвующие в реакции агглютинации (склеивания бактерий антителами) называются агглютиногенами , а антитела вызывающие этот процесс — агглютининами . А гглютиноген иначе называют фактором и обозначают цифрами от 1 до 14. Коклюшная палочка в своём строении имеет несколько таких факторов.
Именно по наличию в организме определённых факторов-агглютиногенов с помощью специальных лабораторных исследований возможно определить принадлежность микроба к данному виду. Схожее строение имеет Bordetella parapertussis, которая вызывает похожее заболевание. Отличие возможно только по лабораторным тестам.
Возбудитель неустойчив во внешней среде, поэтому посев нужно делать сразу после взятия материала. При высушивании, облучении ультрафиолетом, под действием дезинфицирующих веществ бактерия быстро погибает [4] [5] .
Эпидемиология
Заболевание коклюш является антропонозом, т. е. им болеют только люди. Источник инфекции — больные коклюшем, носители. В эпидемиологическом плане наиболее опасны бактериовыделители, которые не имеют жалоб и клинических симптомов, ведут активный образ жизни, но выделяют микроб во внешнюю среду, заражая окружающих.
Для коклюша характерен аэрозольный механизм передачи, т. е. заболевание передается воздушно-капельным путём, особенно часто заражение происходит при близком, семейном контакте. Чаще болеют дети дошкольного возраста.
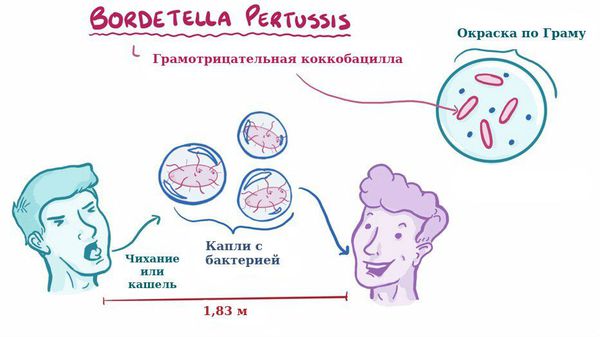
Отмечается высокая восприимчивость к инфекции, индекс контагиозности до 90 %, т. е из 100 человек, которые не болели коклюшем и не прививались, после контакта заболевает до 90 человек. В зимне-весенний период отмечается подъём заболеваемости.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы коклюша
Инкубационный период продолжается до 14 суток. В этот период пациент не предъявляет жалоб, но уже с конца данного периода становится опасен для окружающих, так как начинает выделять коклюшный микроб во внешнюю среду при кашле и чихании. Начало болезни постепенное без лихорадки с умеренно выраженной интоксикацией.
По мере развития заболевания появляются следующие синдромы:
- респираторный (кашель, скудный насморк без гнойного отделяемого);
- интоксикации — выражен умеренно, характеризуется кратковременной невысокой температурой. Высокая температура возможна при развитии осложнений (пневмонии).
Болезнь начинается с появления кашля на фоне слабой интоксикации и насморка. Интенсивность кашля постепенно нарастает, с 10-14 дня кашель становится мучительным, приступообразным с формированием характерных реприз с остановкой дыхания и затруднённым вздохом. Реприза представляет собой кашлевые толчки, сменяющиеся глубоким вдохом по типу "петушиного крика". В приступе кашля у больного синеет лицо, кончик языка при кашле направлен вверх, возможны кровоизлияния в кожу лица и склеры. В одном приступе может быть от 2 до 15 реприз. У детей приступы часто заканчиваются рвотой.
При тяжёлом течении с частотой реприз более 15 в сутки, большой частотой рвоты, связанной с кашлем, отмечается ухудшение физического состояния. Дети до года теряют в весе, начинают отставать в физическом и нервно-психическом развитии, теряют приобретённые навыки: перестают держать головку, переворачиваться, не сидят, хотя до развития заболевания данные навыки присутствовали.

При аускультации (выслушивании дыхания через фонендоскоп) выслушивается жёсткое дыхание, хрипов нет [4] [5] [6] .
Патогенез коклюша
Ворота инфекции — верхние дыхательные пути. Коклюшные палочки прикрепляются к слизистой дыхательных путей, вызывают воспаление без проникновения в кровоток. Коклюшная палочка не имеет факторов агрессии (ферментов), способных растворять клеточные мембраны, сосудистую стенку, поэтому её размножение происходит на поверхности бронха. На месте внедрения увеличивается секреция слизи, реснитчатый эпителий угнетается, формируются очаги некрозов (омертвения). Больше всего процесс затрагивает бронхи и бронхиолы.
В патогенезе судорожных приступов играет роль действие токсина коклюшной палочки. Токсин, попадая в кровоток, вызывает постоянное раздражение рецепторов бронхов, что приводит к перевозбуждению дыхательного центра. Также приступ может быть спровоцирован неинфекционными факторами, например холодным воздухом.
После перенесённого коклюша и вакцинации пожизненного иммунитета не формируется, он сохраняется до 5-6 лет, в дальнейшем возможны повторные заболевания.
Около 5 % случаев коклюша приходится на взрослых. Последние исследования показывают увеличение доли школьников среди заболевших коклюшем, что подтверждается результатами обследования длительно-кашляющих подростков на коклюш [4] [5] [6] [9] .
Классификация и стадии развития коклюша
Критерии тяжести протекания коклюша :
- лёгкая форма (до 15 реприз в сутки);
- средне-тяжёлая (15-25 реприз в сутки);
- тяжёлая (более 25 реприз в сутки) [7] .
По форме:
- Типичная форма коклюша — характерно наличие приступообразного кашля, этапность появления симптомов.
- Атипичная форма коклюша — характеризуется нетипичным покашливанием, отсутствием последовательной смены периодов болезни. Длительность кашля составляет до 50 дней, в среднем около 30 дней. Кашель носит сухой, навязчивый характер, наблюдается напряжение лица, чаще ночью с усилением на второй неделе от начала болезни. Иногда удаётся наблюдать появление единичных типичных приступов кашля при волнении ребёнка, во время еды или в связи с наслоением респираторной вирусной инфекции. Для этой формы характерно редкое повышение температуры и слабая выраженность катарального синдрома (воспаления) слизистых носа и зева [1][2][5][7] .
Клинические периоды (стадии) коклюша:
- Инкубационный период (3-14 дней) — симптомы не проявляются, пациент не предъявляет жалоб .
- Катаральный период (10-13 дней) — наблюдается клиническая картина, характерная для множества простудных заболеваний .
- Пароксизмальный, или спазматический период (1-6 недель) — проявления становятся более выраженными, пациента беспокоит мучительный приступообразный кашель.
- Период обратного развития, или реконвалесценции — приступы кашля становятся редкими , улучшается общее состояние. Этот период, в свою очередь, делят на ранний (развивается через 2-8 недель от начала клинических проявлений) и поздний (спустя 2-6 месяцев) [12] .
Осложнения коклюша
Наиболее частым осложнением является пневмония, которая может быть вызвана самой коклюшной палочкой или быть вторичной из-за активизации микрофлоры бронха.
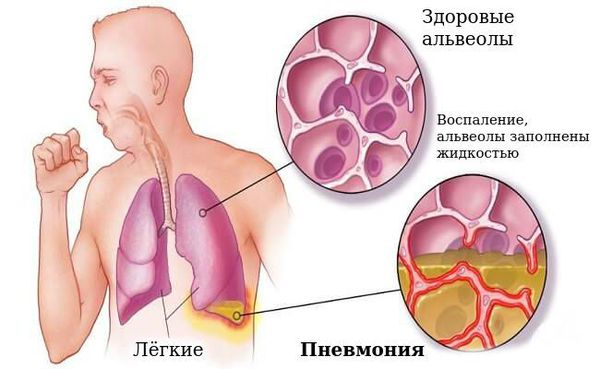
В период спазматического кашля возможны: остановка дыхания, ателектазы (спадение доли лёгкого), пупочная и паховая грыжи, энцефалопатия (нарушение поведения, расстройство внимания, у детей до года отставание в психомоторном развитии, беспокойный сон, раздражительность).
Данные осложнения чаще развиваются у грудных детей. У взрослых осложнения встречаются редко [5] [7] [9] .
Диагностика коклюша
К какому врачу обратиться при коклюше
При подозрении на коклюш следует обратиться к врачу-инфекционисту.
Лабораторная диагностика коклюша
К методам лабораторной диагностики относятся:
- Клинический анализ крови: при коклюше наблюдается лимфоцитарный лейкоцитоз, СОЭ (скорость оседания эритроцитов) повышена или в норме.
- Бактериальный посев с носоглотки (мазок) на коклюш.
- ПЦР диагностика (мазок с носоглотки).
- ИФА (иммуноферментный анализ) крови с определением маркеров проникновения инфекции — антител IgG и IgM, IgА к Bordetella pertussis. Исследование проводится двукратно с интервалом 10-14 дней, оценивается нарастание антител IgG (отвечают за устойчивый иммунитет к инфекции) в четыре раза в динамике. Наличие в крови IgM (первый ответ на инфекцию), IgА (обеспечивают местную защиту на уровне слизистых оболочек) к Bordetella pertussis является подтверждением диагноза [5][7][8][10] .
Дифференциальная диагностика
Длительный кашель может указывать не только на инфекционные заболевания, но и на патологии ЖКТ и других систем.
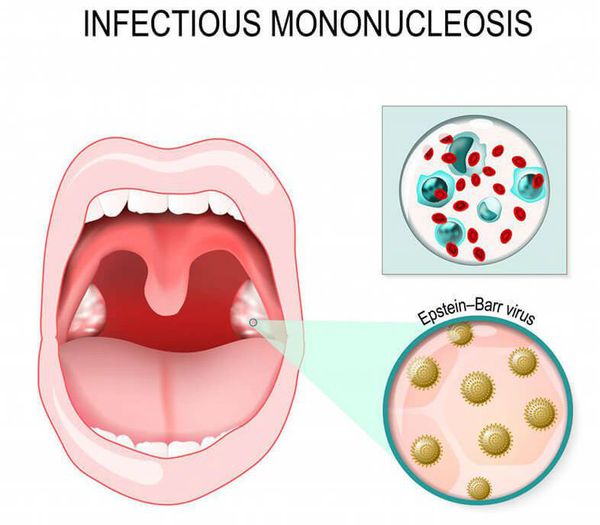
Инфекционный мононуклеоз может характеризоваться длительным кашлем из-за увеличения всех групп лимфоузлов, в том числе расположенных около бронха. Возникает синдром сдавления бронха, что вызывает длительный сухой кашель. Отличительная особенность — высокая и длительная лихорадка, кашель протекает без реприз. Диагноз подтверждается результатами обследования крови: в клиническом анализе крови на фоне повышения общего числа лейкоцитов с преобладанием лимфоцитов определяются специфичные клетки — мононуклеары, при серологическом исследовании крови определяются антитела класса IgM к вирусу Эбштейна — Барр.
Паракоклюш — заболевание, клинически не отличимое от коклюша. Вызывается схожей бактерией Bordetella parapertussis. Диагностика совпадает с таковой при коклюше. Возможно только лабораторное подтверждение: выделение Bordetella parapertussis при бактериологическом посеве со слизистой носоглотки, при ПЦР-исследовании, нарастание титров антител к Bordetella parapertussis при обследовании крови метом ИФА.
Туберкулёз — заражение туберкулёзной палочкой приводит к состоянию, для которого характерно поражение внутригрудных лимфоузлов (чаще у детей), лёгких (чаще у взрослых). В клинике преобладает длительный, навязчивый кашель, интоксикация, снижение массы тела. Репризы не характерны, необходимо дообследование у фтизиатра для исключения туберкулёза. Для уточнения диагноза применяют рентгенологические методы исследования лёгких, мультиспиральную компьютерную томографию (МСКТ) грудной клетки, учёт реакций туберкулиновых проб (реакция Манту, Диаскинтест), бактериологические методы исследования (посев мокроты на туберкулёзную палочку).
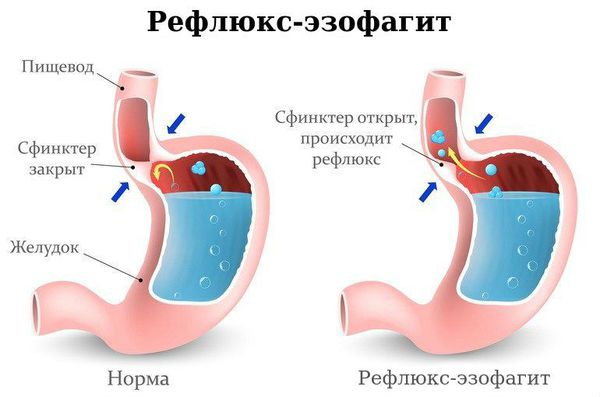
Рефлюкс-эзофагит — при данном состоянии возникает заброс кислого содержимого желудка в пищевод. Из-за близкого расположения пищевода и бронхов происходит раздражение последних и в клинике появляется кашель. Характерно появление кашля в положении лёжа, ночной кашель преобладает над дневным. Диагноз подтверждается проведением ультразвукового исследования желудка. Лечение рефлюкс-эзофагита проводит врач-гастроэнтеролог [5] [7] .
Дополнительные методы обследования: на рентгенограмме органов грудной клетки при неосложнённом коклюше отмечаются признаки усиления лёгочного рисунка: из-за отёка и воспаления на рентгеновском снимке тень лёгкого более выражена.
Лечение коклюша
В домашних условиях осуществляется лечение лёгких форм при условии отсутствия в семье непривитых детей.
Нужен ли постельный режим пациенту с коклюшем
Режим — домашний, постельный режим по самочувствию.
Когда необходимо лечение в стационаре
Тяжёлые формы подлежат госпитализации в инфекционный стационар. Показания для госпитализации: остановка дыхания, более 10 реприз в день, возраст до двух лет.
Диета при коклюше и общие рекомендации
Диета при коклюше — общий стол. Общие рекомендации: увлажнение воздуха (снижает раздражение рецепторов бронхов, уменьшает частоту реприз), витаминотерапия, исключение пассивного курения, проветривание и влажная уборка помещения.
Какие медикаменты и физиотерапевтические процедуры помогут при коклюше
В катаральный период показано применение антибактериальной терапии. Коклюшный микроб чувствителен к макропенам (азитромицин) и защищённым аминопенициллинам (амоксициллина клавуанат). В период спазматического кашля антибиотики малоэффективны, так как в этот период микроба уже нет в организме человека, клиника развивается на основании уже выделенного токсина.
Показаны ингаляции через небулайзер с гормонами (будесонид) [5] [6] [7] .

Как облегчить кашель при коклюше. Симптоматическая терапия
Облегчить кашель помогут препараты на основе кодеина или либексина, насморк — сосудосуживающие препараты в каплях или спрее.
Народные методы лечения коклюша
Народные методы не имеют доказанной эффективности, поэтому применение их может нанести вред здоровью. Отсутствие своевременного адекватного лечения коклюша, особенно у маленьких детей, опасно осложнениями — пневмонией и остановкой дыхания.
Прогноз. Профилактика
Прогноз обычно благоприятный. Симптомы коклюша нарастают в течение месяца, стихают за 2-4 месяца. Рецидивы связаны с наслоением ОРЗ, так как снова возникает раздражение слизистой бронха, усиливается кашель, учащаются репризы. На фоне лечения ОРЗ симптомы коклюша угасают.
Вакцинация против коклюша
Основным профилактическим мероприятием является вакцинация. Вакцинация позволяет сформировать иммунитет к коклюшу после введения в организм специальных иммунобиологических препаратов. Современные вакцины против коклюша входят в состав комплексных вакцин отечественного и зарубежного производства. В состав комплексных вакцин кроме коклюшного компонента может входить дифтерийный и столбнячный анатоксин, вакцина против гепатита В, гемофильной инфекции и полиомиелита (таблица 1).
В соответствии с Национальным календарём профилактических прививок вакцинация показана детям с трёх месяцев жизни. Курс прививок в первый год состоит из трёх вакцинаций с интервалом 45 дней. Дальнейшие прививки проводят на втором году жизни (через год от последней вакцинации). Вакцинацию против коклюша можно сочетать с другими прививками Национального календаря прививок: грипп, пневмококковая инфекция. Все вакцины, содержащие коклюшный компонент, взаимозаменяемы.
Таблица 1. Компоненты комплексных вакцин для профилактики коклюша
Комплексные вакцины имеют ограничение применения по возрасту пациента (таблица 2). У детей вакцинация от коклюша возможна до 4-6 лет. Длительность иммунного ответа после вакцинации составляет до 5-6 лет.
Коклюш — острая инфекция, которая передается от человека к человеку и вызывается бактериями коклюша (Bordetella pertussis).
Коклюш сопровождается катаральными явлениями в верхних дыхательных путях и приступообразным спазматическим кашлем.
Первое описание коклюша было сделано в 1578 г. Гийомом де Байю во время эпидемии коклюша в Париже, сопровождавшейся высокой летальностью.

Актуальность коклюша
До настоящего времени коклюш остается серьезной проблемой не только для России, но и для всего мира.
По данным ВОЗ, в мире ежегодно заболевает коклюшем около 60 млн человек, умирает около 1 млн детей, преимущественно в возрасте до одного года. Как показывает отечественная и зарубежная практика, основным сдерживающим фактором развития эпидемии коклюша является вакцинопрофилактика.
До введения активной иммунизации коклюш являлся широко распространенным заболеванием во всем мире и по показателям заболеваемости занимал одно из первых мест среди воздушно-капельных инфекций.
На территории Российской Федерации заболеваемость коклюшем распределена неравномерно.
Наиболее высокая заболеваемость коклюшем регистрируется в Санкт-Петербурге (22,6 на 100 тыс. населения), Новосибирской области (16,3 на 100 тыс. населения), Орловской области (16,1 на 100 тыс. населения), Москве (15,7 на 100 тыс. населения), Тюменской области (15,5 на 100 тыс. населения) и Республике Карелия (13,7 на 100 тыс. населения).
Это можно объяснить наличием в этих регионах крупных городов, где скученность населения облегчает распространение инфекций, передающихся воздушно-капельным путем (частые простудные заболевания), а также низким охватом прививками в некоторых регионах (охват в Карелии 80–90%).
В многолетней динамике во всех регионах наблюдается тенденция к снижению заболеваемости, а также синхронность колебаний заболеваемости в годы подъема и годы спада.
Однако темп снижения более выражен в регионах с высоким уровнем заболеваемости и менее выражен в регионах с низким уровнем.
После начала массовой иммунизации детского населения России в 1959 году заболеваемость коклюшем резко снизилась. Так, за 10 лет произошло снижение заболеваемости практически в 20 раз до 21,0 (на 100 тыс. населения в год) в 1969 году. В последующие годы темп снижения заболеваемости несколько замедлился — с 30,0 (на 100 тыс. населения в год) (1959–1969 гг.) до 2,0 (на 100 тыс. населения в год) (1969–1979 гг.).

В среднем подъем заболеваемости начинался в сентябре, длился около 8 месяцев и оканчивался в апреле. Месяц максимальной заболеваемости приходился на декабрь.
Однако наблюдается значительный разброс времени начала, окончания и продолжительности сезонного подъема коклюша от того, был ли это год спада или год подъема..
Сезонные подъемы заболеваемости коклюшем характерны для всех возрастных групп. В группе взрослых сезонный подъем заболеваемости коклюшем наименее выражен — с ноября по сентябрь.
Пути передачи коклюша
Источниками коклюшной инфекции являются больные
- клинически выраженными формами инфекции,
- больные стертыми формами и
- бактерионосители.
Коклюш характеризуется цикличностью течения.
- инкубационный период от 3 до 14 дней,
- катаральный период — от 3 до 14 дней,
- период спазматического кашля — от 2–3 до 6–8 недель и более и
- период реконвалесценции — от 2–4 недель до 6 месяцев.
В катаральный период больной коклюшем представляет наибольшую опасность для окружающих.
В стадию судорожного кашля больной коклюшем еще заразен, но чаще всего не более 2 недель.
Бактериовыделение длится 4 недели, причем в конце этого срока опасность, исходящая от больного, уже невелика.
Механизм передачи коклюша — аэрозольный.
Путь и факторы передачи — воздушно-капельный.
Несмотря на массивное выделение возбудителя во внешнюю среду, благодаря крупнодисперсному характеру выделяемого аэрозоля передача коклюшного микроба возможна только при тесном общении с больным.
При этом заражение происходит на расстоянии не более 2 м от источника инфекции.
Из-за нестойкости возбудителя коклюша во внешней среде передача через предметы обихода, как правило, не происходит.
Диагностика коклюша
Наряду с ярко выраженными типичными формами инфекции встречаются легкие, атипичные формы болезни и бессимптомные формы инфекции — носительство (главным образом у взрослых, чаще у матерей больных детей и работающих в детских дошкольных учреждениях — до 10% по отношению к больным).
Принимая во внимание неблагополучную эпидемическую ситуацию во многих регионах России, преобладание стертых форм коклюша среди больных, трудности клинического распознавания коклюша в течение наиболее заразного периода, лабораторная диагностика является важным звеном в диагностике инфекции и системе противоэпидемических мероприятий.
Лабораторно диагноз можно подтвердить тремя методами.
1. Посев.
В первые две недели посев дает положительные результаты у 70–80% детей и у 30–60% взрослых. В дальнейшем его диагностическая ценность снижается.
2. Полимеразная цепная реакция (ПЦР).
Определение ДНК B. pertussis в содержимом носоглотки с помощью ПЦР расширяет возможности лабораторной диагностики коклюша, особенно у больных, получающих антибиотики, но на поздних сроках заболевания редко дает положительные результаты.
3. Серология. Подтвердить диагноз коклюша на 2–3 неделе заболевания позволяют только серологические методы. С помощью иммуноферментного анализа (ИФА) определяют IgG- и IgA-антитела
Дифференциальная диагностика коклюша
Коклюш дифференцируют от острых респираторных вирусных заболеваний, бронхитов, пневмоний, бронхиальной астмы, инородных тел в бронхах.
Основу дифференциальной диагностики составляет характерный для коклюша судорожный приступобразный кашель с чередованием кашлевых толчков и репризов, чаще возникающий в ночное время или под утро на фоне нормальной температуры тела.
Лечение коклюша
Лечение преимущественно амбулаторное, в домашних условиях.
Эффективно способствуют снижению частоты и облегчению приступов кашля при коклюше свежий увлажненный воздух (частое проветривание помещения), полноценное питание с частыми приемами пищи малыми порциями, уменьшение воздействия внешних раздражителей.
При нормальной температуре тела при коклюше полезны прогулки на свежем воздухе (зимой при температуре не ниже минус 5 °C).
Рекомендуют назначение антигистаминных средств с седативным эффектом и транквилизаторов
Антибиотики эффективны при их применении в катаральный период и в начале периода приступов кашля. Назначаются противокашлевые препараты
Прогноз
Прогноз при своевременном лечении коклюша прогноз благоприятный. Летальные исходы наблюдают крайне редко у лиц пожилого возраста.
Осложнения.
Возможно развитие разнообразных осложнений коклюша: пневмонии, бронхиты, плевриты, эмфизема легких, гнойный отит.
Иммунитет при коклюше
Восприимчивость к инфекции высокая — индекс контагиозности колеблется от 0,7 до 1,0. Различие восприимчивости населения обусловлено генетическими особенностями людей, характером формируемого иммунитета в результате прививок, а также особенностями в вирулентности возбудителя и величине заражающих доз.

После перенесения коклюша в клинически выраженной форме развивается достаточно напряженный иммунитет, если в формировании его принимали участие все составные части коклюшного возбудителя, особенно типовые антигены. Но повторные случаи наблюдались даже в допрививочное время. Материнский иммунитет сохраняется не более 4–6 недель.
Общавшимся с больными коклюшем непривитым детям в возрасте до одного года, детям старше одного года, непривитым или с незаконченными прививками, а также ослабленным хроническими или инфекционными заболеваниями целесообразно вводить антитоксический противококлюшный иммуноглобулин.
Иммуноглобулин вводят независимо от сроков, прошедших со дня общения с больным.
Экстренную вакцинацию в очаге не проводят.
Пентаксим
Адсорбированная вакцина для профилактики дифтерии, столбняка, коклюша (бесклеточный компонент) и полиомиелита и конъюгированная вакцина для профилактики инфекции, вызываемой Haemophilus influenzae тип b
Клинико-эпидемиологическая характеристика современного коклюша
А.Г. Герасимова, М.С. Петрова, Н.Т. Тихонова, О.В. Цвиркун, О.П. Попова
Московский НИИ эпидемиологии и микробиологии им. Г.Н. Габричевского
Одним из самых важных достижений специфической профилактики является резкое снижение (в 1000 раз) летальности от коклюша.
В следующем десятилетии (1984-1994 гг.) эпидемический процесс коклюша характеризовался некоторым ростом заболеваемости, а динамика заболеваемости приобретает монотонность течения - без резких подъемов и спадов. Максимальные интенсивные показатели заболеваемости в этот период не превышали 28,7 (1985 г.) и 32,9 (1994 г.), а минимальные достигали 8,4 (1986 г.) и 9,4 (1996 г.) на 100 тыс. населения.
Последние десять лет (1995-2004 гг.) отличаются от предыдущих наметившейся тенденцией к снижению заболеваемости коклюшем и меньшей выраженностью подъемов заболеваемости (рис. 2). В это десятилетие коклюш в структуре инфекций, передающихся воздушно-капельным путем (без гриппа и ОРВИ), стабильно составляет 0,5-2,2%.
Низкие показатели заболеваемости коклюшем в последние годы характеризуют завершение последнего эпидемического цикла, его нисходящую ветвь, свидетельством чего также являются низкие показатели заболеваемости за семь месяцев текущего года. Тем не менее, на основе анализа многолетней динамики эпидемического процесса коклюша можно ожидать формирования очередного подъема заболеваемости в последующие годы из-за накопления контингентов ранее не привитых против коклюша. Предупредить очередной подъем заболеваемости можно только с помощью поддержания стабильно высокого охвата прививками детского населения.
Изменения в динамике заболеваемости коклюшем обусловлены, в первую очередь, уровнем охвата вакцинацией детей в декретированные сроки. Убедительным примером этого является увеличение показателей заболеваемости коклюшем в 80-90-е годы, значительно превысившие таковые, наблюдавшиеся в 1975-1980 гг. Активизации эпидемического процесса в эти годы способствовало накопление большого числа детей, не привитых против коклюша в результате снижения охвата прививками [4]. В последующие годы охват вакцинацией детей в 12 мес. и ревакцинацией к 4 годам поступательно увеличивался и в 2000-2003 гг. составил 95,6% и 97,0% соответственно, что наряду с большим числом переболевших коклюшем ранее, сказалось на общей динамике заболеваемости [1,2].
Несмотря на несомненные успехи специфической профилактики, коклюш остается проблемой здравоохранения России. Это, прежде всего, связано с ежегодной регистрацией случаев смерти детей от коклюша (от 2 до 10 случаев), с сохраняющимися до сих пор эпидемиологическими особенностями этой инфекции (сезонностью, периодичностью спадов и подъемов заболеваемости, очаговостью), а также с наметившимися структурными изменениями в возрастной заболеваемости коклюшем [3,5,7].
Анализ возрастной заболеваемости коклюшем, проведенный по материалам официальной статистики, показал, что как до, так и после введения вакцинации, основной контингент заболевших представлен детским населением, на которое ежегодно приходится 95-98% всей заболеваемости (рис. 3).
Сопоставление интенсивных показателей заболеваемости коклюшем в разных возрастных группах населения за последние 10 лет показало, что наиболее высокие показатели, как в годы подъема, так и в годы спада заболеваемости, регистрируются в группе детей в возрасте до года и 3-6 лет (198,8 и 170,0; 54,7 и 26,4 на 100 тыс. детей указанного возраста). Затем по высоте показателя следует группа детей в возрасте 1-2 лет, которые менее активно участвуют в эпидемическом процессе коклюша. Школьники в возрасте 7-14 лет включались в эпидемический процесс, как правило, в годы подъема заболеваемости, но и тогда показатели заболеваемости у лиц школьного возраста были ниже, чем у детей младшего возраста. Количество заболевших коклюшем подростков и взрослых в эти годы колебалось от 207 в 2002 году до 745 в 2000 году. Как правило, в большинстве случаев заболевшие коклюшем дети не были привиты против этой инфекции.
Наметившееся в последние годы некоторое структурное перераспределение заболевших коклюшем по возрастным группам и увеличение в общей заболеваемости доли детей до года, 7-14 лет, а также подростков и взрослых, свидетельствует о сохраняющейся нестабильности охвата прививками детского населения и широкой циркуляции возбудителя среди населения.
Изменение эпидемической ситуации оказывает влияние и на клиническое течение коклюша. Снижение охвата прививками в 80-90-е годы привело к росту тяжелых форм коклюша, поскольку болели преимущественно (70%) непривитые дети. В этот период чаще регистрировались манифестные формы инфекции, которые, по наблюдениям в очагах, составляли 89% против 65% в предыдущие годы. Изучение клинических особенностей современного коклюша в условиях существенного увеличения числа привитых в последние годы проводилось на базе клинического отдела ИКБ №1 г. Москвы.
Под наблюдением находилось 696 детей в возрасте от 1 месяца до 14 лет, в том числе 125 детей в возрасте 1-3 мес., 105 детей в возрасте 4-6 мес., 73 ребенка - 7-12 мес., 102 - в возрасте 1-3 года, 101 - в возрасте 4-6 лет и 190 школьников 7-14 лет. Диагноз коклюша устанавливался на основании клинико-эпидемиологических данных в соответствии с общепринятой классификацией. У 142 госпитализированных больных диагноз подтвержден выделением возбудителя коклюша культуральным методом.
Анализ показал, что у подавляющего большинства госпитализированных детей (460 или 66,0%) коклюш протекал в среднетяжелой форме. Легкое течение коклюша отмечалось у 151 (21,8%) заболевшего, а у 85 (12,2%) госпитализированных детей коклюш протекал в тяжелой форме. Тяжелое течение коклюша с нарушениями ритма дыхания (46,2%) и энцефалитическими расстройствами (10,6%) наблюдалось преимущественно (48,8%) у детей в возрасте 1-3 месяцев.
Динамическое слежение за клиническим проявлением коклюша в 1997-2003 гг. не выявило существенных изменений тяжести течения болезни у детей раннего возраста. Соотношение тяжелых и среднетяжелых форм коклюша у детей в возрасте 1-3 месяцев соответственно составляло в 1997-2000 гг. 47,0% и 42,3%, а в 2001-2003 гг. - 51,8% и 48,1%. У госпитализированных больных в возрасте старше года среднетяжелые формы коклюша регистрировались соответственно в 69,8% и 67,9%, а легкие - в 28,1% и 32,1% случаев.
При изучении влияния различных факторов на формирование тяжелого и осложненного течения коклюша показано, что наряду с анатомофизиологическими особенностями пациента на формирование тяжелых форм оказывает влияние преморбидое состояние (перинатальное поражение ЦНС, морфофункциональная незрелость, внутриутробные инфекции). Другим фактором, обуславливающим тяжесть течения коклюша, является серотиповая принадлежность возбудителя. Показано, что серовариант возбудителя коклюша 1.2.3., который выделялся от больных в 2000 году, достоверно чаще вызывал формирование тяжелой формы, по сравнению с возбудителем сероварианта 1.0.3., определявшегося у больных в последние годы (50% и 7,5% соответственно).
Решающее значение в исходах коклюша имеет осложненное течение, вызванное присоединением ОРВИ, бактериальной или другой инфекции.
В заключение, необходимо еще раз отметить, что предупредить вовлечение в эпидемический процесс детей младшего возраста и школьников можно путем поддержания стабильно высокого уровня охвата прививками детей в декретированные сроки при использовании надежной вакцины, наличии доступных и информативных методов оценки иммунитета, а также надежной бактериологической диагностики коклюша. В сегодняшней ситуации наряду с увеличением охвата прививками, возрастает значение надзора за инфекцией, позволяющего своевременно проводить противоэпидемические мероприятия - своевременно выявлять больных и обследовать лиц, общавшихся с больными, хотя следует признать, что диагностика коклюша остается одной из сложных проблем здравоохранения.
- Селезнева Т.С. Эволюция инфекционных болезней в России в ХХ веке. Под ред. В.И. Покровского, Г.Г. Онищенко, Б.Л. Черкасского. М., 2003.
- Селезнева Т.С., Чистякова Г.Г., Заргарьянц А.И. Актуальные проблемы эпидемиологии и профилактики инфекционных болезней. Матер. Всероссийской конференции. М., 2004.
- Семенов Б.Ф., Захарова Н.С., Мазурова И.К. Микробиология, 2003, 6:70.
- Сигаева Л.А., Кузнецова Л.С., Окиншевич Е.А и др. Журн. микробиол., 1986, 5:43.
- Evans A.S. and Brachman P.S., eds. Plenum Medical Book Company. 1998.
- Nennig M.E., Shinefield H.R., Edwards K.M. et al. JAMA 1996, 275:1671-1674.
- Strebel H., Nordin J., Elwards K. et al. J. Infect. Dis. 2001, 183:1353-1359.
© А.Г. Герасимова, М.С. Петрова, Н.Т. Тихонова, О.В. Цвиркун, О.П. Попова, 2004
Читайте также:

