Если болеет мать и ребенок коклюшем
Обновлено: 24.04.2024
Коклюш является одной из частых причин кашля у детей и взрослых. Типичное проявление коклюша — приступообразный кашель с характерным звуком на вдохе. У малышей первых месяцев жизни коклюш может протекать с остановками дыхания, что очень опасно.
Как ребенок может заразиться коклюшем?
Возбудитель коклюша — бактерия Bordetella pertussis. Заразиться коклюшем ребенок может только от больного человека: инфекция передается воздушно-капельным путем во время чихания, кашля, смеха. Поскольку коклюш у старших детей и взрослых часто протекает стерто, только с небольшим кашлем, они, ничего не подозревая, могут передать инфекцию ребенку. Если член семьи переносит коклюш, то непривитый от коклюша ребенок заболеет с вероятностью около 80 %.
Первые симптомы коклюша в среднем появляются через 7—10 дней, иногда и через 21 день после заражения. Больной человек заразен с момента появления насморка и до пятого дня приема антибиотика.
Может ли привитый от коклюша ребенок заразиться коклюшем?
Компонент против коклюша входит в состав многих вакцин, например, АКДС, Инфанрикс, Пентаксим. По календарю вакцинация от коклюша проводится в 3, 4½ , 6 месяцев и далее ревакцинация в 1½ года. Вакцинация довольно надежно защищает ребенка от коклюша в течение нескольких лет, но по истечении 3—5 лет уровень защиты падает. Поэтому коклюшем часто заболевают дети до 6 месяцев, которые еще не прошли полный курс вакцинации, и дети старше 6—7 лет, которые получили последнюю вакцину от коклюша в возрасте 1½ лет. Привитый от коклюша ребенок, как правило, болеет этой инфекцией легче, чем ребенок, не получивший вакцину.
Как протекает коклюш?
Обычно картина коклюша разворачивается в течение 1—3 недель.
Сначала у ребенка немного повышается температура тела (возникает субфебрилитет), появляются небольшой насморк и покашливание. Через 1—2 недели кашель усиливается, ребенка начинаются мучить приступы кашля, которые могут продолжаться более одной минуты, приступы кашля могут сопровождаться покраснением лица, одышкой, остановками дыхания, рвотой, а между кашлевыми толчками возникают шумные вдохи, которые называются репризами. Между приступами кашля ребенок обычно чувствует себя хорошо. На фоне коклюша у ребенка может развиться пневмония, что проявится новым подъемом температуры тела и ухудшением самочувствия. У детей младше года коклюш осложняется пневмонией в одном из пяти случаев.
Выздоравливать от коклюша ребенок начинает через 3—4 недели, когда приступы кашля с репризами прекращаются, но кашель иногда может сохраняться еще в течение 1—3 месяцев.
Дети первых месяцев жизни могут болеть коклюшем по-другому. Типичных приступов кашля у них иногда нет. Вместо кашля или на его фоне у них могут возникать приступы остановки дыхания (апноэ).
Не стоит откладывать консультацию врача, если у ребенка появились приступы кашля, кашель до рвоты, кашель с репризами, одышка или апноэ, или если ребенок очень вялый.
Как убедиться, что у ребенка коклюш?
Обратитесь с ребенком к врачу. При подозрении на коклюш врач возьмет анализы крови на антитела к возбудителю коклюша и/или мазок из носоглотки на ПЦР на коклюш. Может потребоваться рентгенография легких.
Какое лечение требуется при коклюше?
Если диагноз коклюша установлен в течение первого месяца болезни, врач назначит ребенку антибиотик. Обязательно соблюдайте режим приема антибиотика, который рекомендовал врач. Антибиотик немного укорачивает длительность болезни и уменьшает контагиозность (заразность) болезни. К сожалению, несмотря на вовремя назначенный антибиотик, инфекция может протекать довольно длительно.
Чтобы облегчить приступы кашля, врач может назначить ингаляции и капли от кашля.
Для того чтобы не провоцировать рвоту, родителям рекомендуется кормить и поить ребенка часто и малыми порциями.
Табачный дым — серьезный провокатор приступов кашля, поэтому постарайтесь сделать так, чтобы ребенок не подвергался пассивному курению.
Что такое коклюш? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 21 год.
Над статьей доктора Каминской Ольги Николаевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Коклюш (от франц. coqueluche) — острое инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Клинически характеризуется респираторным синдромом (поражением верхних дыхательных путей) с приступообразным кашлем. Имеет характерное название "стодневный кашель", так как симптомы держатся длительно — 3-4 месяца [1] [2] [3] [4] [5] .

Этиология
Вид — Bordetella pertussis
Бактерия представляет собой мелкую палочку с закруглёнными концами. Она неподвижная, хорошо окрашивается анилиновыми красителями (при микроскопии данные красители окрашивают коклюшный микроб в красный цвет ) [6] [7] .
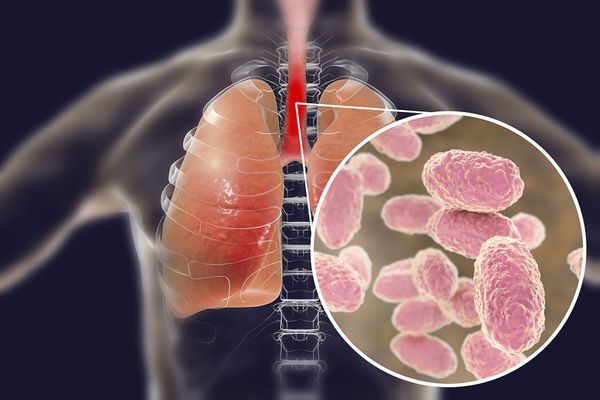
Строение Bordetella pertussis
Возбудитель коклюша (Bordetella pertussis) содержит чужеродные вещества (антигены), которые стимулируют образование в организме антител. Антигены, участвующие в реакции агглютинации (склеивания бактерий антителами) называются агглютиногенами , а антитела вызывающие этот процесс — агглютининами . А гглютиноген иначе называют фактором и обозначают цифрами от 1 до 14. Коклюшная палочка в своём строении имеет несколько таких факторов.
Именно по наличию в организме определённых факторов-агглютиногенов с помощью специальных лабораторных исследований возможно определить принадлежность микроба к данному виду. Схожее строение имеет Bordetella parapertussis, которая вызывает похожее заболевание. Отличие возможно только по лабораторным тестам.
Возбудитель неустойчив во внешней среде, поэтому посев нужно делать сразу после взятия материала. При высушивании, облучении ультрафиолетом, под действием дезинфицирующих веществ бактерия быстро погибает [4] [5] .
Эпидемиология
Заболевание коклюш является антропонозом, т. е. им болеют только люди. Источник инфекции — больные коклюшем, носители. В эпидемиологическом плане наиболее опасны бактериовыделители, которые не имеют жалоб и клинических симптомов, ведут активный образ жизни, но выделяют микроб во внешнюю среду, заражая окружающих.
Для коклюша характерен аэрозольный механизм передачи, т. е. заболевание передается воздушно-капельным путём, особенно часто заражение происходит при близком, семейном контакте. Чаще болеют дети дошкольного возраста.
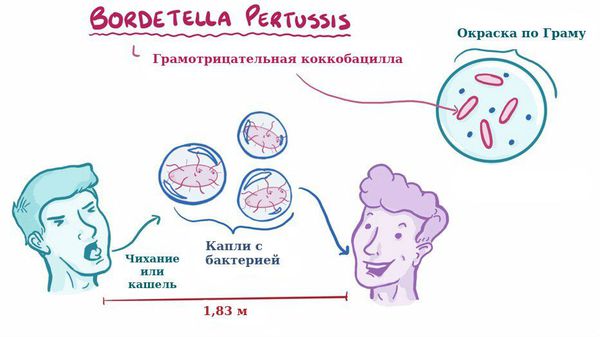
Отмечается высокая восприимчивость к инфекции, индекс контагиозности до 90 %, т. е из 100 человек, которые не болели коклюшем и не прививались, после контакта заболевает до 90 человек. В зимне-весенний период отмечается подъём заболеваемости.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы коклюша
Инкубационный период продолжается до 14 суток. В этот период пациент не предъявляет жалоб, но уже с конца данного периода становится опасен для окружающих, так как начинает выделять коклюшный микроб во внешнюю среду при кашле и чихании. Начало болезни постепенное без лихорадки с умеренно выраженной интоксикацией.
По мере развития заболевания появляются следующие синдромы:
- респираторный (кашель, скудный насморк без гнойного отделяемого);
- интоксикации — выражен умеренно, характеризуется кратковременной невысокой температурой. Высокая температура возможна при развитии осложнений (пневмонии).
Болезнь начинается с появления кашля на фоне слабой интоксикации и насморка. Интенсивность кашля постепенно нарастает, с 10-14 дня кашель становится мучительным, приступообразным с формированием характерных реприз с остановкой дыхания и затруднённым вздохом. Реприза представляет собой кашлевые толчки, сменяющиеся глубоким вдохом по типу "петушиного крика". В приступе кашля у больного синеет лицо, кончик языка при кашле направлен вверх, возможны кровоизлияния в кожу лица и склеры. В одном приступе может быть от 2 до 15 реприз. У детей приступы часто заканчиваются рвотой.
При тяжёлом течении с частотой реприз более 15 в сутки, большой частотой рвоты, связанной с кашлем, отмечается ухудшение физического состояния. Дети до года теряют в весе, начинают отставать в физическом и нервно-психическом развитии, теряют приобретённые навыки: перестают держать головку, переворачиваться, не сидят, хотя до развития заболевания данные навыки присутствовали.

При аускультации (выслушивании дыхания через фонендоскоп) выслушивается жёсткое дыхание, хрипов нет [4] [5] [6] .
Патогенез коклюша
Ворота инфекции — верхние дыхательные пути. Коклюшные палочки прикрепляются к слизистой дыхательных путей, вызывают воспаление без проникновения в кровоток. Коклюшная палочка не имеет факторов агрессии (ферментов), способных растворять клеточные мембраны, сосудистую стенку, поэтому её размножение происходит на поверхности бронха. На месте внедрения увеличивается секреция слизи, реснитчатый эпителий угнетается, формируются очаги некрозов (омертвения). Больше всего процесс затрагивает бронхи и бронхиолы.
В патогенезе судорожных приступов играет роль действие токсина коклюшной палочки. Токсин, попадая в кровоток, вызывает постоянное раздражение рецепторов бронхов, что приводит к перевозбуждению дыхательного центра. Также приступ может быть спровоцирован неинфекционными факторами, например холодным воздухом.
После перенесённого коклюша и вакцинации пожизненного иммунитета не формируется, он сохраняется до 5-6 лет, в дальнейшем возможны повторные заболевания.
Около 5 % случаев коклюша приходится на взрослых. Последние исследования показывают увеличение доли школьников среди заболевших коклюшем, что подтверждается результатами обследования длительно-кашляющих подростков на коклюш [4] [5] [6] [9] .
Классификация и стадии развития коклюша
Критерии тяжести протекания коклюша :
- лёгкая форма (до 15 реприз в сутки);
- средне-тяжёлая (15-25 реприз в сутки);
- тяжёлая (более 25 реприз в сутки) [7] .
По форме:
- Типичная форма коклюша — характерно наличие приступообразного кашля, этапность появления симптомов.
- Атипичная форма коклюша — характеризуется нетипичным покашливанием, отсутствием последовательной смены периодов болезни. Длительность кашля составляет до 50 дней, в среднем около 30 дней. Кашель носит сухой, навязчивый характер, наблюдается напряжение лица, чаще ночью с усилением на второй неделе от начала болезни. Иногда удаётся наблюдать появление единичных типичных приступов кашля при волнении ребёнка, во время еды или в связи с наслоением респираторной вирусной инфекции. Для этой формы характерно редкое повышение температуры и слабая выраженность катарального синдрома (воспаления) слизистых носа и зева [1][2][5][7] .
Клинические периоды (стадии) коклюша:
- Инкубационный период (3-14 дней) — симптомы не проявляются, пациент не предъявляет жалоб .
- Катаральный период (10-13 дней) — наблюдается клиническая картина, характерная для множества простудных заболеваний .
- Пароксизмальный, или спазматический период (1-6 недель) — проявления становятся более выраженными, пациента беспокоит мучительный приступообразный кашель.
- Период обратного развития, или реконвалесценции — приступы кашля становятся редкими , улучшается общее состояние. Этот период, в свою очередь, делят на ранний (развивается через 2-8 недель от начала клинических проявлений) и поздний (спустя 2-6 месяцев) [12] .
Осложнения коклюша
Наиболее частым осложнением является пневмония, которая может быть вызвана самой коклюшной палочкой или быть вторичной из-за активизации микрофлоры бронха.
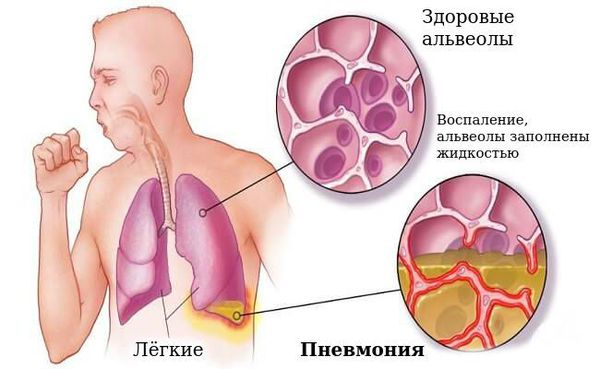
В период спазматического кашля возможны: остановка дыхания, ателектазы (спадение доли лёгкого), пупочная и паховая грыжи, энцефалопатия (нарушение поведения, расстройство внимания, у детей до года отставание в психомоторном развитии, беспокойный сон, раздражительность).
Данные осложнения чаще развиваются у грудных детей. У взрослых осложнения встречаются редко [5] [7] [9] .
Диагностика коклюша
К какому врачу обратиться при коклюше
При подозрении на коклюш следует обратиться к врачу-инфекционисту.
Лабораторная диагностика коклюша
К методам лабораторной диагностики относятся:
- Клинический анализ крови: при коклюше наблюдается лимфоцитарный лейкоцитоз, СОЭ (скорость оседания эритроцитов) повышена или в норме.
- Бактериальный посев с носоглотки (мазок) на коклюш.
- ПЦР диагностика (мазок с носоглотки).
- ИФА (иммуноферментный анализ) крови с определением маркеров проникновения инфекции — антител IgG и IgM, IgА к Bordetella pertussis. Исследование проводится двукратно с интервалом 10-14 дней, оценивается нарастание антител IgG (отвечают за устойчивый иммунитет к инфекции) в четыре раза в динамике. Наличие в крови IgM (первый ответ на инфекцию), IgА (обеспечивают местную защиту на уровне слизистых оболочек) к Bordetella pertussis является подтверждением диагноза [5][7][8][10] .
Дифференциальная диагностика
Длительный кашель может указывать не только на инфекционные заболевания, но и на патологии ЖКТ и других систем.
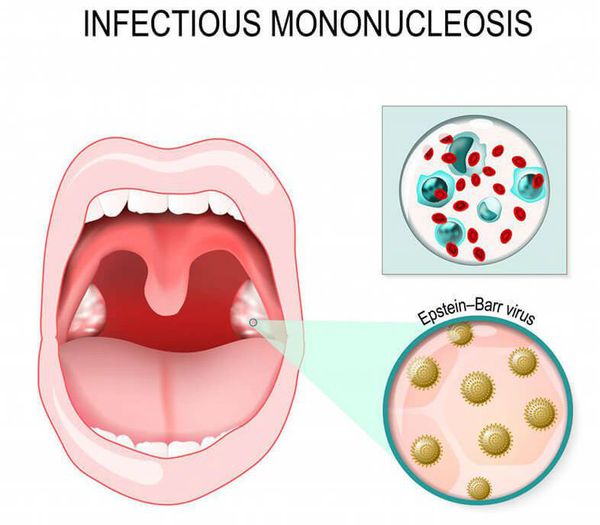
Инфекционный мононуклеоз может характеризоваться длительным кашлем из-за увеличения всех групп лимфоузлов, в том числе расположенных около бронха. Возникает синдром сдавления бронха, что вызывает длительный сухой кашель. Отличительная особенность — высокая и длительная лихорадка, кашель протекает без реприз. Диагноз подтверждается результатами обследования крови: в клиническом анализе крови на фоне повышения общего числа лейкоцитов с преобладанием лимфоцитов определяются специфичные клетки — мононуклеары, при серологическом исследовании крови определяются антитела класса IgM к вирусу Эбштейна — Барр.
Паракоклюш — заболевание, клинически не отличимое от коклюша. Вызывается схожей бактерией Bordetella parapertussis. Диагностика совпадает с таковой при коклюше. Возможно только лабораторное подтверждение: выделение Bordetella parapertussis при бактериологическом посеве со слизистой носоглотки, при ПЦР-исследовании, нарастание титров антител к Bordetella parapertussis при обследовании крови метом ИФА.
Туберкулёз — заражение туберкулёзной палочкой приводит к состоянию, для которого характерно поражение внутригрудных лимфоузлов (чаще у детей), лёгких (чаще у взрослых). В клинике преобладает длительный, навязчивый кашель, интоксикация, снижение массы тела. Репризы не характерны, необходимо дообследование у фтизиатра для исключения туберкулёза. Для уточнения диагноза применяют рентгенологические методы исследования лёгких, мультиспиральную компьютерную томографию (МСКТ) грудной клетки, учёт реакций туберкулиновых проб (реакция Манту, Диаскинтест), бактериологические методы исследования (посев мокроты на туберкулёзную палочку).
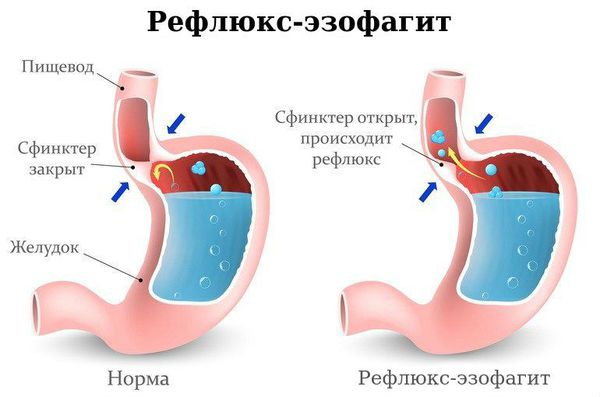
Рефлюкс-эзофагит — при данном состоянии возникает заброс кислого содержимого желудка в пищевод. Из-за близкого расположения пищевода и бронхов происходит раздражение последних и в клинике появляется кашель. Характерно появление кашля в положении лёжа, ночной кашель преобладает над дневным. Диагноз подтверждается проведением ультразвукового исследования желудка. Лечение рефлюкс-эзофагита проводит врач-гастроэнтеролог [5] [7] .
Дополнительные методы обследования: на рентгенограмме органов грудной клетки при неосложнённом коклюше отмечаются признаки усиления лёгочного рисунка: из-за отёка и воспаления на рентгеновском снимке тень лёгкого более выражена.
Лечение коклюша
В домашних условиях осуществляется лечение лёгких форм при условии отсутствия в семье непривитых детей.
Нужен ли постельный режим пациенту с коклюшем
Режим — домашний, постельный режим по самочувствию.
Когда необходимо лечение в стационаре
Тяжёлые формы подлежат госпитализации в инфекционный стационар. Показания для госпитализации: остановка дыхания, более 10 реприз в день, возраст до двух лет.
Диета при коклюше и общие рекомендации
Диета при коклюше — общий стол. Общие рекомендации: увлажнение воздуха (снижает раздражение рецепторов бронхов, уменьшает частоту реприз), витаминотерапия, исключение пассивного курения, проветривание и влажная уборка помещения.
Какие медикаменты и физиотерапевтические процедуры помогут при коклюше
В катаральный период показано применение антибактериальной терапии. Коклюшный микроб чувствителен к макропенам (азитромицин) и защищённым аминопенициллинам (амоксициллина клавуанат). В период спазматического кашля антибиотики малоэффективны, так как в этот период микроба уже нет в организме человека, клиника развивается на основании уже выделенного токсина.
Показаны ингаляции через небулайзер с гормонами (будесонид) [5] [6] [7] .

Как облегчить кашель при коклюше. Симптоматическая терапия
Облегчить кашель помогут препараты на основе кодеина или либексина, насморк — сосудосуживающие препараты в каплях или спрее.
Народные методы лечения коклюша
Народные методы не имеют доказанной эффективности, поэтому применение их может нанести вред здоровью. Отсутствие своевременного адекватного лечения коклюша, особенно у маленьких детей, опасно осложнениями — пневмонией и остановкой дыхания.
Прогноз. Профилактика
Прогноз обычно благоприятный. Симптомы коклюша нарастают в течение месяца, стихают за 2-4 месяца. Рецидивы связаны с наслоением ОРЗ, так как снова возникает раздражение слизистой бронха, усиливается кашель, учащаются репризы. На фоне лечения ОРЗ симптомы коклюша угасают.
Вакцинация против коклюша
Основным профилактическим мероприятием является вакцинация. Вакцинация позволяет сформировать иммунитет к коклюшу после введения в организм специальных иммунобиологических препаратов. Современные вакцины против коклюша входят в состав комплексных вакцин отечественного и зарубежного производства. В состав комплексных вакцин кроме коклюшного компонента может входить дифтерийный и столбнячный анатоксин, вакцина против гепатита В, гемофильной инфекции и полиомиелита (таблица 1).
В соответствии с Национальным календарём профилактических прививок вакцинация показана детям с трёх месяцев жизни. Курс прививок в первый год состоит из трёх вакцинаций с интервалом 45 дней. Дальнейшие прививки проводят на втором году жизни (через год от последней вакцинации). Вакцинацию против коклюша можно сочетать с другими прививками Национального календаря прививок: грипп, пневмококковая инфекция. Все вакцины, содержащие коклюшный компонент, взаимозаменяемы.
Таблица 1. Компоненты комплексных вакцин для профилактики коклюша
Комплексные вакцины имеют ограничение применения по возрасту пациента (таблица 2). У детей вакцинация от коклюша возможна до 4-6 лет. Длительность иммунного ответа после вакцинации составляет до 5-6 лет.
На сервисе СпросиВрача доступна консультация педиатра по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Однозначно сумамед давать не нужно, нет смысла повторять антибиотк если его принимали недавно, антибиотик вообще для профилактики не дают, здесь только ждать проявлений заболевания, ребёнок не обязательно может заболеть, при выявлении вам в данной ситуации подойдёт Клаудия

Здравствуйте , младшую чаще кормите грудью,антибиотик профилактически не даётся, накопитель побочку только у 3х месячной девочки


Инкубационный период коклюша до 14 дней. Дочь болеет 4-ю неделю, малышка не заболела. Не вздумайте давать ребенку антибиотик для профилактики.
Надежда, дело в том, что сын старший тоже заболел с 8 янв, соответственно, а инкубац период коклюша всеже до 20 дней говорят, соответственно у малышки уже может быть инкубационный период ((((


Здравствуйте Екатерина. После перенесенного коклюша у вас сформировался стойкий пожизненный иммунитет и антитела до 6 месяцев защитят малышку. В абтерапии, тем более профилактической; нет необходимости! Не накручивайте себя и не переживайте!


Здравствуйте, инкубационный период 21 день. Т. К. У вас был тесный контакт -девочка уже не заболеет.
Для профилактики Сумамед нельзя давать.
Кормите грудью в обычном режиме.
Туалет носа и слизистых.
Можно гриппферон в нос.оак.
Екатерина, дело в том, что сын старший тоже заболел с 8 января , соответственно у малышки уже может быть инкубационный период, если она заразилась от него. с 11 по 18 янв он пропил Клацид. и, как,я понимаю, с 18 янв не заразен. , т. е только от этого момента можно 20 дней отсчитывать.



Скорее всего, Ваш ребенок уже не заболеет. А вот необоснованным назначением антибиотика подорвете иммунную систему 3-хмесячного малыша
Надежда, конечно в любом другом случае ни за что не стала бы давать малышу антибиотики. Но коклюш это ужас для малыша, поэтому и думаю.


инкубационный период до 20 дней допускается, но чаще заболевание развивается через неделю с момента заражения.



Многоув. коллега Е. Фурманова, никогда еще в истории медицины не давали антибиотик в качестве профилактического средства.

Екатерина, если у вас есть сомнения на счет ваших ат, защищающих ребенка, можно сдать кровь(вашу или ребенка) на напряженность иммунитета к коклюшу и не травить аб. Постпрививочный иммунитет имеет срок, а после перенесенного заболевания иммунитет формируется пожизненный(например, у вас после перенесенного заболевания).
На сервисе СпросиВрача доступна консультация инфекциониста онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!



Детям нужны макролиды! Коклюш до 21 дня заболевания лечатся антибиотиками! Больше ничем не лечится. Детям Клацид в возрастных дозах . Маме нужно пропить антибиотик, но не ранее, чем она начнёт кашлять! Учитывая её беременность я бы остановилась на Аугментин или Амоксиклав. Но, учитывая ириски всё-таки макролиды. Тоже кварцит! Срок не маленький пойду вреда не будет!
Наталья, спасибо! А если я (мама) так и не закашляю к родам? не пить антибиотик? Если всем детям сейчас дать антибиотик они будут не заразны?

Татьяна, не сдавали. В поликлиннике не берут такой анализ, ехать в Воронеж далеко, и каждый анализ 2500руб.

Здравствуйте, Нина. 1. При появлении приступообразного кашля маму обезопасить только антибиотикотерапией. При таком сроке это не опасно, но только если появится кашель. 2. Детям обязательно давать антибиотики не менее 2-3 недель и обязательно сдать кровь на определение коклюша и после лечения тоже - как контроль.
3. Родителям антибиотики при появлении приступообразного кашля. 4. Прививки детям желательно всё-таки сделать.

Если нет возможности сдать анализ то лечение коклюш сумамед 14 дней
10 мг кг сут детям
Взрослым 500 мг
Раз в день

Здравствуйте. У больного ребенка (с явными симтомами) сдайте ИФА крови на коклюш IgA, IgM и общий анализ крови. У беременной ИФА крови на коклюш IgG (в лаборатории "In vitro" все это делается). Анализы будут готовы через 3 дня, тогда диагноз будет ясен. Всем больным детям можно начать давать азитромицин по 10 мг/кг/сутки 1 раз в сутки - 5 дней. При приеме антибиотиков, они не будут выделять коклюшную палочку и беременная будет вне опасности.

Тут на самом деле дело говорят. Вам нужно коклюш всё-таки подтвердить. Это может быть и не коклюш, а паракоклюш., Но если подтвержден коклюш в вашем населённом пункте то вероятность коклюша высока. Сдайте обязательно хотя бы одному ребёнку, у которого развернутая клиническая картина анализы Ифа крови на иммуноглобулин М на коклюш. Если будет высокий, или повышенный иммуноглобулин м можно точно утверждать что это коклюш у всех остальных. Тогда мои рекомендации вступают в силу. Дети сейчас должны быть пролечены макролидами, учитывая клинический вариант течения коклюша. Но вам, после подтверждения заболевания у детей лабораторного подтверждения. И только когда начнете кашлять! А Вы начнете!
Наталья, можно сдать только на один lgM? А то соседи сдавали своему ребенку на lgA, lgM, lgG, и положит был только lgM.

Если заболеет вдруг беременная, то также можно давать азитромицин по 500 мг 1 раз в сутки - 5 дней. Раньше азитромицин не разрешалось при беременности, теперь разрешается, т.е. перевели в категорию В, препаратов разрешенных при беременности. В любом случае, будущий новорожденный ни от матери, ни от других детей никак не заразиться. Если даже беременная заболеет, ее антитела, которые пройдут через плаценту в кровь ребенка, будут защищать новорожденного.
Руслан, спасибо! А почему беременной lgG, а ребенку lgA и lgM?
Можно ли сегодня дать антибиотик ребенку, а в среду взять у него кровь? или нельзя до анализа лечить?

Здравствуйте! У мамы Скорее всего есть иммунитет после прививок в детстве.
Всем пропить клацид в возрастной дозировке.Обязательно антигистаминные препараты, отхаркивающие средства

Наталья. IgG - появляется после перенесенного коклюша или после вакцинации. Если имеется IgG, значит беременная не заболеет. IgА появляется при текущем коклюше, IgM - при текущем коклюше или недавней вакцинации.
Прием антибиотиков на результаты ИФА-анализов не повлияет.

Здравствуйте!! При отсутствии явного заболевания антибиотики не требуются, лечение назначается только врачём после очного осмотра. Маме нужно сдать ИФА крови на коклюш IgM, IgG - это даст ответ будет ли она защищена и будущий ребенок.

данный диагноз необходимо подтвердить сдавая кровь на инфекции, только тогда можно сказать что это именно коклюш

Здравствуйте Всем больным детям можно начать давать азитромицин по 10 мг/кг/сутки 1 раз в сутки - 5 дне

Добрый день. Новорожденного в любом случае изолировать от детей: не факт, что у одного из детей коклюш, но любое ОРВИ для новорожденного нежелательно. Дома проветривать, увлажнять воздух, стараться не устраивать баню (не должно быть жарко и душно), кормить грудью (если планируете ГВ), можно промывать носовые ходы любым детским солевым раствором - аквамарис или аквалор, можно наносить на слизистые виферон гель 2 раза в день на слизистые до полного выздоровления всех детей (!). Антибиотик давать детям не нужно, вам его тоже принимать не нужно. Детям - промывания носа любыми солевыми растворами (аквамарис, аквалор, физиомер и аналоги), при сильной отечности слизистой носа и затруднении дыхания - сосудосуживающие средства в суточной дозировке (називин, виброцил и так далее), побольше поить, отхаркивающие не нужны, максимум - ингаляции с физраствором или щелочной минеральной водой.

Для подтверждения острого процесса достаточно М. Но А- давность заражения. G- эффективность иммунитета- не повредят.
На сервисе СпросиВрача доступна консультация инфекциониста онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Павел, извините, дату неправильно указала. Заболела не 1 июля, а 1 августа. Получается, в начале сентября ещё заразна буду?


Бордетелла живёт 5 дней при приёме антибиотиков. Десять без. Кашель это уже " последствия" её работы. Вы не заразны.


Наталья, извините, неправильно дату написала (( заболела 1 августа. Заразна получается буду 1 сентября?

Нет. Конечно нет. Она уже повредила кашлевой центр и " сдохла". 3 дня для коклюша мало, конечно. Но уже, увы, поздно.


Добрый вечер. Если рассматривать патогенез заболевания, то больной заразен до 30 дней, т.к. выделяет инфекцию при кашле. У Вас получается почти 60 дней, так что заразны Вы не будете.

Здравствуйте! Больной коклюш ем заразен 25 дней, а момента появления первых признаков болезни. При проведении антибиотикотерапии, пусть даже 3 дня, этот период заразности сокращается.
1 сентября Вы уже НЕ будете заразны, не переживайте.
Анна, извините, неправильно указала месяц заболевания. Заболела 1 августа. Получается,1 сентября все- таки есть вероятность заражения?


Больной заразен 14-21 день после начала кашля. Применение антибиотиков сокращает период заразности до 5-7 дней. Про 30 я впервые слышу.
Наталья, извините пожалуйста, самый последний вопрос: с учётом того, что болею я 24 дня уже, значит не заразна? ( Уточняю просто потому, что поеду в поезде- народу много и внучка совсем маленькая. Очень никого заразить не хочется)

Читайте также:

