Если инфекция опускается в легкие
Обновлено: 19.04.2024
Паразитарная инфекция легкого на КТ: причины, диагностика
а) Терминология:
1. Определения:
• Паразиты: организмы, питающиеся и живущие за счет другого организма (хозяина):
о Облигатные паразиты: могут жить только в организме хозяина о Факультативные паразиты: могут жить в организме хозяина и вне его
• Могут приводить к фокальному или диффузному поражению легких
2. Классификация паразитов, поражающих легкие:
• Простейшие:
о Амебиаз: Entamoeba histolytica
о Токсоплазмоз: Toxoplasma gondii
о Малярия: плазмодии (Р. falciparum, Р. vivax, Р. ovale, Р. malariae)
о Трипаносомоз (болезнь Шагаса): Trypanosoma cruzi
• Нематоды:
о Аскаридоз: Ascaris lumbricoides
о Анкилостомоз: Ancylostoma duodenale
о Стронгилоидоз: Strongyloides stercoralis
о Филяриоз: Wuchereria bancrofti, Brugia malayi, Brugia tlmori
о Дирофиляриоз: Dirofilaria immitis
о Трихинеллез: Trichinella spiralis о Токсокароз: Toxocara canis и Toxocara cati
• Цестоды:
о Эхинококкоз: Echinococcus granulosus и Echinococcus multilocularis
• Трематоды:
о Парагонимоз: Paragonimus westermani (наиболее широко распространенный в мире), Paragonimus kellicotti (наиболее распространенный в США)
о Шистосомоз: Schistosoma mansoni
б) Визуализация:
1. Рентгенография легких при паразитарной инфекции:
• Узлы в легких ± кавитация
• Консолидация ± кавитация
• Пневмоторакс и плевральный выпот: Р. Westermani
• Диффузные неоднородные затемнения: малярия и стронгилоидоз
• Выраженная кардиомегалия и легочная гипертензия: болезнь Шагаса
о Септальные линии, отек легких, плевральный выпот
• Единичные или множественные объемные образования округлой или овоидной формы (возможно, с уровнями жидкости и газа): Е. granulosus
в) Дифференциальная диагностика паразитарной инфекции легких:
3. Внебольничная пневмония:
• Пневмонию может быть сложно отличить от паразитарной инфекции; эти патологические состояния могут сочетаться
г) Патология:
1. Общая характеристика:
• Паразитические организмы могут широко варьировать в размерах и сложности:
о Простые одноклеточные организмы: амебы
о Сложные многоклеточные: черви, трематоды
2. Макроскопические и хирургические особенности:
• Амебы: некроз и абсцессы, часто связанные с печенью
• Эхинококкоз: Е. granulosus:
о Эндоцист: внутренний герминальный слой
о Экзоцист: наружный слой, покрытый хитином
о Перицист: участок реактивных изменений легочной ткани
3. Микроскопия:
• Токсоплазмоз: интерстициальная пневмония
• Малярия: ОРДС
• Аскаридоз: воспалительная реакция, деструкция капилляров и стенок альвеол, отек, кровоизлияние, десквамация клеток
• Стронгилоидоз: бронхопневмония, отек легких, обширное интраальвеолярное кровоизлияние, ОРДС
д) Клинические особенности:
1. Проявления:
о Амебиаз:
- Поражение легких и плевры:
Наиболее типичное внекишечное проявление
- Гепатобронхиальный или бронхобилиарный свищ
- Поражение перикарда: Чаще возникает при вовлечении левой доли печени
Боль, тампонада сердца, сепсис
о Малярия:
- Малярийные комары: переносчики плазмодия к людям
- Симптомы: лихорадка, озноб, потливость, анемия, лейкопения, спленомегалия:
Первичные торакальные проявления: некардиогенный отек легких (например, ОРДС)
Эозинофильная пневмония: обусловлена противомалярийными препаратами (например, пириметамином)
о Трипаносомоз (болезнь Шагаса):
- Заболевание обычно диагностируется в хронической стадии
- Острый трипаносомоз может стать летальным, но диагностируется редко
- Кардиомиопатия Шагаса: > 90% случаев:
Миокардит ± выпот в перикарде
о Аскаридоз:
- Наиболее распространенная паразитарная инфекция в мире
- Синдром Леффлера (простая легочная эозинофилия):
Преходящие затемнения в легких соотносятся с миграцией личинок через легкие
- Непродуктивный кашель, жгучая боль за грудиной, диспноэ, в отдельных случаях легкое кровохарканье
о Анкилостомоз (A. duodenale):
- Симптоматика зависит от локализации паразита:
Субклиническое течение у большинства пациентов
- Синдром Леффлера аналогичен таковому при аскаридозе о Стронгилоидоз:
- Неосложненный стронгилоидоз:
Симптомы: кашель, диспноэ, бронхоспазм в фазе миграции
- Синдром гиперинфекции: высокая нагрузка паразитическими червями вследствие реинфекции:
Может имитировать легочную эмболию, ОРДС, астму, или ХОБЛ
- Диссеминированный стронгилоидоз: поражение органов за пределами обычного пути миграции; обнаружение личинок в кале, мокроте, коже:
Обширное интраальвеолярное кровотечение
о Филяриоз:
- W. bancrofti, В. malayi, В. timori в лимфатических сосудах:
Обструкция лимфатических сосудов: слоновость, гидроцеле
ТЛЭ
о Дирофиляриоз:
- Инфекция часто протекает бессимптомно
- Подкожная узловая форма: D. repens
- Легочный дирофиляриоз человека: D.immitis:
Солитарный внутрилегочный узел (случайная находка)
о Visceral larva migrans (токсокариоз):
- Типичные симптомы: хронический кашель (пароксизмальный и усиливающийся ночью), хрипы в легких
- Хроническая эозинофильная пневмония, внутрилегочные узлы без признаков кавитации
о Эхинококкоз:
- Распространен повсеместно, наибольшая заболеваемость в Средиземноморском регионе, Южной и Центральной Америке, России
- E. granulosus: более распространенная этиология у человека
- E.multilocularis
- Разрыв кисты (в трахеобронхиальное дерево или полость плевры):
Выделение фрагментов кисты с мокротой
Реакции гиперчувствительности: крапивница, одышка; вплоть до анафилаксии
о Парагонимоз:
- Человек инфицируется после проглатывания зараженного материала или недостаточно термически обработанных ракообразных
- Острая фаза (несколько часов после приема зараженной пищи):
Неспецифическая боль в животе, лихорадка и диарея
- Прободение диафрагмы (2-3 недели): поражение плевры и легочной паренхимы
- Хроническая фаза: возбудитель может годами находиться в легких:
Полости в легких
о Шистосомоз:
- Пенетрация кожи или стенки кишечника, проникновение возбудителя в системный венозный кровоток, миграция в легкие
- Острая инфекция (лихорадка Катаямы):
Лихорадка, озноб, хриплое дыхание, диспноэ, сухой кашель, утомляемость, диарея, боль в животе
- Хроническая инфекция: причина легочной гипертензии
3. Течение и прогноз:
• Амебиаз:
о Непосредственное распространение возбудителя из абсцесса легкого в грудную клетку (6-40%)
о Гематогенное распространение и аспирация
• Малярия:
о В эндемичных областях ежегодно фиксируется несколько миллионов летальных исходов
о Первичные торакальные проявления: ОРДС
• Стронгилоидоз:
о Смертность от гиперинфекции или диссеминации: 70%
о Присоединение вторичной инфекции: 80%
е) Список использованной литературы:
1. Cottin V: Eosinophilic lung diseases. Clin Chest Med. 37(3):535-56, 2016
2. Price M et al: Imaging of eosinophilic lung diseases. Radiol Clin North Am. 54(6): 1151 -1164, 2016
3. Skalski JH et al: Fungal, viral, and parasitic pneumonias associated with human immunodeficiency virus. Semin Respir Crit Care Med. 37(21:257-66, 2016
4. Henry TS et al: Role of imaging in the diagnosis and management of parasitic infections. Curr Opin Pulm Med. 19(3):310-7, 2013
С момента первого случая заражения ковидом, в конце 2019 года, казалось, что коронавирус – это обычная ОРВИ, распространение которой быстро остановится. Как выяснилось позже, COVID-19 – серьезное заболевание, поскольку может поражать жизненно важные органы.
Больше всего ковид влияет на дыхательную систему. Китайские медики выяснили, что в тяжелых случаях вирус поражает более 50% легких в течение 24–48 часов. По официальным данным Центра по контролю и профилактике заболеваний, 5% пациентов из 72 тыс. зараженных страдали от кислородной недостаточности, и у них начали отказывать органы. Доля летальных исходов на это же число заболевших составила 2,3%. В остальных случаях пневмония либо не развивалась, или было поражение легких без симптомов.

Программы реабилитации после коронавирусной инфекции

Включает 30 исследований

Включает 29 исследований

Включает 3 исследования
Консультации: ведущего врача превентивной медицины

Включает 32 исследования
Консультации: Смольянинова Е.И.
Функциональный сбой в работе одного органа ведет к нарушениям других систем. Чтобы этого избежать, необходимо знать симптомы поражения дыхательных путей.
Онлайн консультация по лечению COVID
Терапевт - 950 рублей
Педиатр - 1 500 рублей
Коронавирус и его влияние на легкие
Проникновение ковида в тело человека активируется из-за двух элементов, которые содержатся в клетках разных органов:
- рецепторного белка ACE2;
- фермента протеазы TMPRSS2.
Международная группа ученых выяснила, что наибольшая их концентрация – в бокаловидных и реснитчатых клетках дыхательных путей. При помощи первых вырабатывается слизь. Вторые находятся непосредственно в носу. Из-за такого расположения у вируса увеличиваются шансы как попасть в дыхательные пути, так и передаться другим людям. Заражение происходит воздушно-капельным способом.
Также белок ACE2 и фермент TMPRSS2 содержатся в пищеводе. Поэтому ученые считают, что существует другая форма коронавируса – кишечная. Эта инфекция передается фекально-оральным путем. Зараженный может даже не подозревать, что у него covid19, так как симптомы со стороны легких отсутствуют.
Алгоритм поражения дыхательной системы ковидом
Попав в организм человека, вирус проникает в здоровую клетку и высвобождает фрагмент РНК с генетическим материалом. Далее зараженный элемент начинает продуцировать новые копии SARS-CoV-2. Таким образом он размножается. Одна здоровая клетка перед окончательным разрушением успевает выпустить миллионы вирусных.
В первые дни они активно формируются в верхних дыхательных путях. В последующие – инфекция опускается ниже и достигает легких приблизительно на 7–14 сутки болезни. Латентный период переходит к проявлению начальных симптомов коронавируса. Нарушается привычный ритм работы организма, обмен веществ, функционирование альвеол.

Записаться на тестирование
COVID-19 в Клинике La Salute
Ученые отмечают, что процесс разрушения легких универсальный, и происходит по одной схеме:
- Начинается воспаление в дыхательной системе, сосуды становятся более проницаемыми. Это способствует продвижению вируса дальше по организму.
- Нарушается процесс вентиляции и перфузии (кровоснабжения), а в альвеолах накапливается жидкость.
- Образовываются микротромбы в легких.
- Развивается гипоксемия. Это значит, что уровень кислорода в крови недостаточный, и газообмен уменьшается.
- Начинается отек бронхиального дерева из-за сбоя функции дренажа.
- Развивается острый респираторный дистресс-синдром и прогрессирует пневмония.
Последствия разрушительного действия COVID19 на легкие
У перенесших коронавирус в тяжелой форме наблюдается:
- замена легочной ткани соединительной;
- рубцевание на месте пораженных клеток;
- фиброз;
- уменьшение объема легких;
- нарушение дыхательной функции;
- повышение свертываемости крови в артериях и венах.
Ученым еще предстоит выяснить, какие последствия будет иметь наличие такого признака. Возможно, приведет к воспалению соединительной ткани легких. Если возникает фиброз, доступ кислорода к кровеносным сосудам через стенки альвеол затрудняется, и нарушается дыхательная функция.

Перенесшие ковид не застрахованы от осложнений в будущем, которые, по мнению врачей, могут проявиться как через 5, так и спустя 10 лет. Это зависит от длительности кислородного голодания и степени истощения иммунной системы после борьбы с вирусом. Даже если человек переболел в легкой форме, нельзя утверждать, что у него в дальнейшем не начнутся проблемы с дыхательной системой.
Многие выздоровевшие пациенты еще ощущают одышку при физической активности или быстрой ходьбе. Врачи в таких случаях не исключают вероятность снижения функциональности легких на 20–30%.
Особенности пневмонии при COVID-19
У людей с ослабленной иммунной системой вирус успевает быстро размножиться. Поэтому болезнь протекает в тяжелой форме и часто сопровождается осложнениями.
SARS-CoV-2 способствует внедрению в дыхательные пути микробов, которые вызывают воспаление. В результате возникает пневмония. Её можно распознать по нескольким признакам.

Записаться на тестирование
COVID-19 в Клинике La Salute
Симптомы поражения легких при коронавирусе:
- стабильно высокая температура, которую не получается сбить жаропонижающими на протяжении 4-5 дней;
- болезненность в грудной клетке;
- першение в горле;
- навязчивый сухой кашель, который в редких случаях может сопровождаться гнойной мокротой;
- головная боль;
- временное снижение температуры и очередное ее резкое повышение.
Коронавирусное воспаление легких во многом похоже на обычное инфекционное. Но все же между этими двумя видами пневмонии существуют отличия. Рассмотрим их детально в таблице.
Еще одно отличие вирусной пневмонии от ковидной в том, что пациенты, перенесшие первую, в большинстве случаев могут полностью восстановиться. При coronavirus об окончательной реабилитации говорить еще рано. Особенно в тех случаях, когда заболевание вызвало осложнения.
Острый респираторный дистресс-синдром при коронавирусе
Когда пациенты переносят инфекцию в тяжелой форме, часто развивается дыхательная недостаточность. Если она возникает, зараженный нуждается в быстрой реанимации. Одна из угрожающих жизни форм кислородного голодания – острый респираторный дистресс-синдром.
Основные признаки ОРДС:
Онлайн консультация по лечению COVID
Терапевт - 950 рублей
Педиатр - 1 500 рублей
Чтобы поставить точный диагноз, необходимо провести в первую очередь:
- Рентген органов грудной клетки. Также берется во внимание результат КТ (компьютерной томографии), которая предоставляет больше информации.
- Бактериологические исследования крови, мочи и мокроты (на культуры возбудителя).
- Расчет парциального давления кислорода.
Риск развития острого респираторного дистресс-синдрома увеличивают хронические заболевания пациентов:
- диабет – в 3 раза;
- ожирение – в 1,5;
- патологии печени – в 7.
Также согласно статистике ОРДС выше в 1,7 раз у мужчин 50-летнего возраста, если они не находятся под наблюдением врачей. Чем скорее пациента помещают в реанимационное отделение, тем больше шансов его спасти. Одно из показаний к срочной госпитализации при ОРДС – уровень сатурации ниже 90%.
Для оказания пациентам респираторной поддержки в медицинском учреждении проводится кислородотерапия и искусственная вентиляция легких. Если степень тяжести ОРДС высокая, производится не только подключение зараженного к аппарату ИВЛ, но и в течение первых двух суток применяются лекарственные средства для снижения двигательной активности заболевшего (миорелаксанты).

Какие бывают степени поражения легких по результатам КТ
Компьютерная томография – это информативное послойное сканирование необходимой области при помощи рентгеновских лучей. Результаты исследования дают возможность увеличить подозрительные участки на трехмерной модели.
В условиях пандемии коронавируса КТ стала лучшим дополнительным способом диагностики ковида. Если ПЦР тесты могут быть ложноотрицательными, то этот метод высокочувствительный и достоверный.
Что показывает компьютерная томография легких:
- состояние тканей;
- наличие жидкости в дыхательных путях;
- изменения в размерах, контурах и структурах органов.
Пневмонию при помощи КТ можно увидеть уже на 3–5 день от начала заболевания.
Проверять легкие методом компьютерной томографии следует в первую очередь, когда:
- Был контакт с носителем ковида.
- Есть симптомы ОРВИ.
- Возникла необходимость плановой госпитализации, не связанная с коронавирусом.
Если у пациента есть воспаление, вызванное SARS-CoV-19, то снимки во время КТ-исследования могут показать 4 изменения в легких:
- Диффузное уплотнение (в пик заболевания).
- Узелковые поражения.
- Сетчатая деформация.
- Тени и помутнения, связанные с уплотнением паренхимы.
Такие результаты компьютерной томографии позволяют врачу-рентгенологу узнавать степень поражения легких. Деструкция оценивается по пятибалльной шкале начиная с 0. Разработали ее в США специально во время коронавирусной пандемии, изучив 13 тыс. КТ-исследований.
| Степень | Распространенность поражения относительно объема легких, проценты | Подробности |
|---|---|---|
| КТ-0 | Отсутствие характерных проявлений | Пациент ощущает только повышенную температуру, незначительные признаки ОРЗ, и есть кашель. |
| КТ-1 | Температура поднимается до 37 градусов и держится несколько дней. Появляется головная боль. Часто пациент перестает чувствовать запахи и теряет вкус. Есть сухой кашель без мокроты. | |
| КТ-2 | 25-50 | Температура повышается до 38 градусов и не падает. Пациента беспокоит сильный кашель. Вкус и обоняние чаще всего отсутствуют или изменены. При пневмонии ощущается нехватка кислорода. Может понадобиться перевод зараженного в реанимационное отделение больницы |
| КТ-3 | 50-75 | Среднетяжелая стадия, поражен значительный объем легких |
| КТ-4 | >75/td> | Тяжелая стадия, поражен субтотальный объем легких |
Чем старше пациент, тем быстрее переход от одной стадии к другой. На начальных этапах он медленнее, чем на последних. Если у пациента определена степень поражения легких КТ-3, то его жизнь находится под угрозой.
Как проверить состояние органа самостоятельно в домашних условиях
При возможном контакте с носителем coronavirus и проявлении симптомов ОРВИ лучше не рисковать здоровьем, а обратиться за медицинской помощью. Если есть подозрение на ковид19, необходимо обследоваться. Сделав это вовремя, можно спасти свою жизнь.
Дома нельзя точно диагностировать у себя заболевание. Но получится самостоятельно распознать одышку и уровень сатурации, причем бесплатно. Последняя процедура выполняется при помощи пульсоксиметра. Если его показатель выше 95%, то нет повода для беспокойства.
Как проверить одышку:
- Принять удобное положение сидя и максимально расслабиться.
- Поставить таймер часов на 1 минуту.
- Совершать вдох и выдох (одно дыхательное движение) в привычном темпе в течение 60 секунд.
- Если количество ДД > 20, это повод обратиться к врачу. Норма – 14–17.

Чтобы правильно подсчитать вдохи и выдохи, лучше попросить кого-то из близких помочь. Результат будет точнее при повторении процедуры.
Способы восстановления функции легких после коронавируса
После выздоровления людям чаще всего тяжело дышать еще в течение какого-то периода. Это зависит от формы перенесенной болезни. Также иногда пациентов беспокоит сухой кашель, который мешает вести активный образ жизни. Многие жалуются на слабость и общий упадок сил. Наличие таких симптомов указывает на то, что произошла сильная интоксикация организма.
Реабилитация после перенесенной инфекции может длиться не один месяц. Особенно если пациента поддерживал аппарат ИВЛ. Ковид19 – малоизученный вирус, поэтому восстановление должно проводиться строго согласно рекомендациям лечащего врача. Иначе можно навредить своему здоровью.

Общие правила реабилитации после перенесенной инфекции:
- совершать длительные прогулки с лечебной целью (например, медленная или скандинавская ходьба в парках с родными);
- заняться гидрокинезиотерапией – делать комплексные упражнения в воде под руководством инструктора;
- полноценно питаться, употребляя достаточное количество белков и жиров. Последние препятствуют слипанию альвеол;
- принимать витамины в течение трех месяцев после клинического выздоровления;
- выполнять дыхательные упражнения. Определять их интенсивность и количество должен врач, поскольку они зависят от возраста, наличия хронических заболеваний и тяжести протекания коронавирусной инфекции.
В июле 2020 года Минздрав выдал рекомендации по восстановлению после covid. Согласно им необходимо делать дыхательную гимнастику. Но важно понимать, что она подходит только для людей, которые болели коронавирусом в легкой и средней форме.
Комплекс упражнений включает в себя:
- Кратковременную задержку дыхания.
- Чередование вдохов и выдохов.
- Произношение разных звуков.
Гимнастикой разрешается заниматься в случае, когда нет повышенной температуры (не больше 37,2) 2-3 раза в день на протяжении месяца. Во время выполнения упражнений должна быть задействована дополнительная мускулатура – мышцы живота и спины.
Заключение
Механизм воздействия ковида на организм такой, что первой страдает дыхательная система. Даже если человек не замечает признаков повреждения легких, метод компьютерной томографии может показать наличие инфекции и ее разрушительное действие на ткани.
В случае тяжелого протекания коронавируса часто возникает дыхательная недостаточность и острый респираторный дистресс-синдром. При нем может сильно болеть грудная клетка, беспокоить кашель и одышка. Проверить наличие последней нетрудно в домашних условиях. Распознав у себя симптомы кислородной недостаточности, необходимо сразу же обратиться к врачу. Он поставит диагноз и назначит лечение.
После перенесенного ковида вы можете обратиться в нашу клинику для восстановления здоровья и наблюдения за ним. Специалисты подберут индивидуальный курс терапии, который поможет улучшить состояние пораженных органов и уменьшить возможные последствия перенесенной патологии.
Как отличить бронхит от обычной простуды? Признаки бронхита
Очень часто человек подхватывает обычную простуду, которая быстро оборачивается бронхитом. Чтобы не допустить этого, важно вовремя отличить бронхит от простуды и других инфекций. Бронхит - это воспаление слизистой оболочки стенок сети трубок- бронхов, проводящих вдыхаемый воздух в легкие. Чаще всего бронхит является осложнением после простуды и ОРВИ, но развиваться он может и как самостоятельное заболевание.
Главной причиной развития бронхита является слабый иммунитет, когда ослабленный после простуды или другой болезни организм не может противостоять "атаке" различных инфекций, в результате чего они и поражают бронхи. Для профилактики бронхита следует своевременно начать лечение простуды и ОРВИ, чтобы вовремя создать препятствие на пути распространения воспаления и не дать ему "спуститься" в бронхи.
Как показали недавние исследования американских ученых, в 45% случаях бронхит является следствием сильного насморка, часть которого из носа попадает в горло и поражает слизистую бронхов. После попадания инфекции бронхи начинают выделять большое количество слизи для улучшения очищения дыхательных путей от чужеродных вирусов.
Чем больше выделяется слизи, тем больше закупориваются проходы легких, что способствует появлению главного признака бронхита - мучительного кашля, будто разрывающего вас изнутри. Самостоятельно понять, от чего появился кашель, бывает достаточно сложно, ведь кашляем мы и во время обычной простуды, ОРВИ и при гриппе.

Если у вас появился сухой и навязчивый кашель, который сопровождается подъемом температуры тела и общей слабостью, то для постановки диагноза и назначения лечения обязательно обращайтесь к терапевту. При подозрении на бронхит уже во время прослушивания стетоскопом выявляются рассеянные хрипы и жесткое дыхание.
Бронхит легкой степени легко поддается лечению и не оставляет никаких осложнений. Если бронхит своевременно не взять под контроль, то он прогрессирует и переходит в хроническую форму, от которой до астмы рукой подать. Уже при средней степени тяжести или тяжелом течении бронхита больного начинают мучить боли в грудной клетке и одышка. Поэтому очень важно пресечь воспалительный процесс бронхов в самом начале болезни, а для этого нужно научиться самостоятельно отличить обычную простуду от бронхита. Отличительные признаки бронхита от простуды и ОРВИ следующие:
1. Во время простуды сухой кашель сохраняется 2-3 дня, а при бронхите он может продлиться до 1-2 недель.
2. Во время простуды температура не держится долго на высоких отметках, высокая температура, сохраняющаяся более 7 дней, характерна при распространении инфекции в бронхи и легкие.
3. Хрипы, свисты в груди, ночной кашель, затруднение дыхания сигнализируют о переходе бронхита в обстуктивную форму, когда количество выделяемой мокроты резко уменьшается и происходит спазм сосудов. При обычной простуде кашель уже через 2-3 дня сопровождается обильным отхождением мокроты.
Следствием несвоевременно начатого лечения острого бронхита становится хронический бронхит или пневмония. Особенно высока вероятность развития пневмонии и хронического бронхита у детей и пожилых людей. Диагноз бронхит врач ставит сразу после прослушивания дыхания и учета состояния больного. Для подтверждения диагноза в некоторых случаях назначают исследование функции внешнего дыхания, анализ мокроты для определения возбудителя болезни и бронхоскопию. В целях исключения более тяжелых заболеваний, таких как рак легких и туберкулез, надо будет пройти флюорографию, а иногда и рентген легких.
90% случаев заболеваний бронхитом связаны вирусной инфекцией, поэтому применения антибиотиков для лечения воспаления слизистой бронхов требуется только в редких случаях. Во время визита к врачу расскажите ему о характере кашле, а именно: какой у вас кашель - сухой или с мокротой, какого цвета мокрота, когда и как она выходит. В основном при бронхите выписывают отхаркивающие средства, которые усиливают отхождение мокроты, а препараты, подавляющие кашель, назначаются только для снятия приступов сильного кашля.
Высокую эффективность при лечении бронхита показывают ингаляции с помощью небулайзера. Растворами для проведения ингаляций могут служить обычный физиологический раствор, минеральная вода, лазолван, флуимицил, АЦЦ и другие лекарственные препараты в виде растворов, уменьшающие вязкость мокроты и воспаление слизистой бронхов. До и после ингаляции, во время приема отхаркивающих средств внутрь пейте как можно больше жидкости, чтобы "развести" бронхиальную смесь и вывести ее из легких.
Особенно полезно пить щелочные минеральные воды, зеленый чай с лимоном и медом, отвары лекарственных трав с отхаркивающим действием. Успокоить даже сильный кашель поможет морковный сок с добавлением одной чайной ложки меда на стакан, только пить его в больших дозах тем, у кого есть проблемы с работой печени, не рекомендуется.
Инфекции нижних дыхательных путей: причины, диагностика, лечение
Инфекции нижних дыхательных путей — достаточно распространённая причина заболеваемости и смертности. В развивающихся странах они лидирующая причина смертности детей в возрасте до пяти лет.
Факторы, предрасполагающие к развитию внебольничных пневмоний, — курение, хроническая обструктивная болезнь лёгких, сахарный диабет, приём иммунодепрессантов, ВИЧ-инфекция.
Многие вирусы вызывают первичную вирусную пневмонию (вирус гриппа, ТОРС-коронавирус и др.), в то время как другие, поражая нижние дыхательные пути, способствуют развитию вторичной бактериальной инфекции.
Клинические признаки инфекции нижних дыхательных путей
У пациентов возникает гипертермия и кашель. В мокроте можно обнаружить гной и кровь, а некоторые инфекции (например, вызванные микроорганизмами рода Mycoplasma) характеризуются непродуктивным кашлем. В связи с воспалением плевры возникает острая боль в грудной клетке, усиливающаяся при вдохе.
Кроме того, у пациентов с инфекциями нижних дыхательных путей наблюдают общевоспалительные симптомы (миалгия, общее недомогание, слабость). У пожилых людей возможно нарушение сознания, даже если заболевание протекает в лёгкой форме.
Осложнения пневмонии (особенно вызванной S. pneumoniae) — распространение инфекции на плевру и перикард, септицемия, менингит. Заболевания, вызванные Staphylococcus aureus, могут осложняться образованием каверн в лёгких и бронхоэктазией.
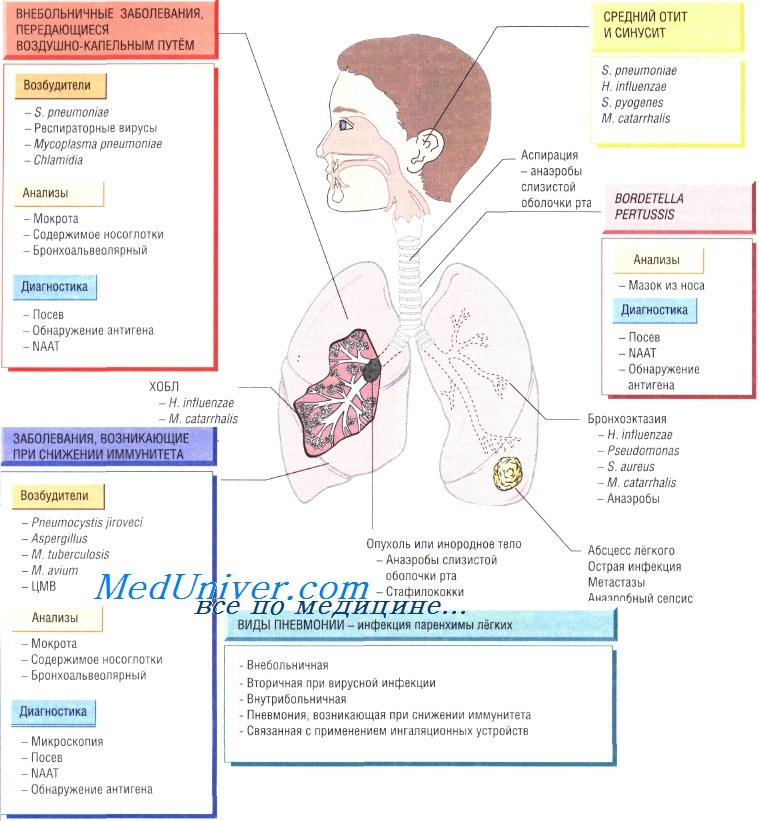
Диагностика инфекции нижних дыхательных путей
Исследуемый материал — мокрота, которую желательно собирать после проведения физиотерапевтических процедур (более информативно). У пациентов в тяжёлом состоянии, когда сбор мокроты невозможен, проводят бронхоскопию с исследованием лаважной жидкости, что особенно важно при иммунодефицитных заболеваниях.
Проводят бактериологическое исследование (определение вида возбудителя и его чувствительности к антибактериальным препаратам). Для идентификации микроорганизмов рода Chlamydia, Mycoplasma, Legionella, Coxiella, а также S. pneumoniae и респираторных вирусов применяют ИФА (обнаружение антигена) и молекулярно-генетический метод. Последний метод помогает быстро определить вид возбудителя и правильно выбрать препарат для лечения.
Лечение и профилактика инфекции нижних дыхательных путей
Антибиотикотерапию необходимо начать как можно скорее. При тяжёлой внебольничной пневмонии необходима госпитализация и внутривенное введение антибиотиков (например, цефалоспоринов третьего поколения и макролидов). При менее серьёзных инфекциях назначают приём внутрь амоксициллина и (или) макролидов или хинолонов (например, моксифлоксацин).
Часто штаммы Н. influenzae устойчивы к действию бета-лактамов, поэтому для лечения пациентов с хронической обструктивной болезнью лёгких применяют препараты других групп (амоксиииллин + клавулановая кислота, триметоприм). Для лечения внутрибольничных пневмоний необходим приём препаратов, эффективных в отношении энтеробактерий и синегнойной палочки (ципрофлоксацин или цефтазидим).
Основные направления поддерживающей терапии — постельный режим, улучшение оксигенации лёгких (вплоть до искусственной вентиляции лёгких), регидратация, физиотерапия.
Инфекционное обострение муковисцидоза обычно вызывает H. influenzae. При заражении Burkholderia cepacia и бактериями рода Pseudomonas необходимо проведение бактериологического исследования и определение чувствительности возбудителя к антибактерильным препаратам. Лечение также должно сочетать проведение физиотерапии и определённое положение больного для улучшения оттока воспалительного секрета из бронхов и лёгких.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.

Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.

Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
- Кашель, который усиливается со временем;
- Если самочувствие малыша улучшилось, а затем снова стало плохо, это может говорить о присутствии осложнений;
- Каждый глубокий вздох приводит к сильному приступу кашля;
- Появляется сильная бледность кожных покровов на фоне развития перечисленных симптомов;
- Появление одышки.
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.

При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
- повышенная потливость;
- слабость;
- одышка.
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
- одышка и боль в груди при передвижении;
- боль при повороте туловища
- невозможность сделать глубокий вдох;
- тахикардия;
- непереносимость физической нагрузки;
- быстрая утомляемость;
- слабость;
- человек выглядит бледным, но с ярким нездоровым румянцем.
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
- Воздушно-капельный способ. Во время заболевания на слизистой оболочке рта и носа образуются капли, которые распространяются по воздуху во время чихания и кашля. Заразиться воздушно-капельным путем можно в любом общественном месте: больнице, магазине, общественном транспорте. Патогенный возбудитель распространяется по воздуху вместе с частичками слизи, мокроты, слюны.
- Контактный. Также инфекция передается во время соприкосновений – рукопожатия, объятия, поцелуя. Люди подвергаются инфекции, когда прикасаются к загрязненным предметам или во время того, когда трогают грязными руками рот, глаза, нос.
- Бытовой. Инфекция может передаваться через полотенца, посуду и постельное белье общего пользования. Поэтому больного нужно снабдить личными предметами гигиены, и по мере возможности чаще их менять и стирать.
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.

Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
- Общий анализ крови;
- Общий анализ мочи;
- Анализ мокроты - проводится для определения воспалительного процесса в организме, а также возбудителя пневмонии и его чувствительности к антибиотикам.
Из диагностических методов исследования вам назначат:
- Рентгенографию грудной клетки – на снимках появляются затемнения в местах поражения тканей;
- Компьютерную томографию и магнитно-резонансную томографию – используют в качестве дополнительных мер, когда другие методы не позволяют поставить точный диагноз.
Способы лечение пневмонии
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
- Происходят частые вспышки заболеваний;
- Посещение зон общественного пользования;
- Работа в бактериологической лаборатории;
- Частые пневмонии, ОРВИ и грипп, от которых страдает пациент.
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Читайте также:

