Если инфекция попала в кость
Обновлено: 24.04.2024
Инфицирование зоны перелома. Опасность инфицирования размазженных ран
Опасность инфицирования зоны перелома, естественно, наиболее велика при открытых переломах костей конечностей. Однако нельзя не учитывать ее при закрытых переломах, особенно в тех случаях, когда речь идет о показаниях к оперативному лечению. В этом отношении особенную настороженность следует проявлять при закрытых переломах, возникших в результате дорожно-транспортных происшествий и сопровождающихся сдавлением мягких тканей без повреждения кожных покровов или с крайне незначительным по размерам повреждением кожи над уровнем перелома. Как показали наши наблюдения, подобные повреждения конечностей возникают при перекатывании колеса автомобиля через конечность или при сдавлении конечности между автомобилем и каким-либо массивным неподвижным предметом. Приведем характерное в этом отношении собственное наблюдение.
Наложена система постоянного скелетного вытяжения. Репозиция фрагментов достигнута спустя две недели. Но на месте ушиба и сдавления голени развился некроз мягких тканей. Лечение этого осложнения продолжалось более месяца, в течение которого почти ежедневно производили перевязки циркулярной раневой поверхности На контрольной рентгенограмме через месяц после перелома между концами фрагментов большеберцовой кости был виден диастаз в 4 мм. Изменения в системе вытяжения на положении фрагментов не сказывались. От предложенной операции внеочагового компрессионного остеосинтеза С категорически отказывался в течение трех месяцев (это время поврежденная конечность была иммобилизована гипсовой повязкой и лечение осуществляли амбулаторно). После согласия больного на операцию произведено наложение компрессионно-дистракционного аппарата конструкции Г. А. Илизарова. Достигнута компрессия концов фрагментов при абсолютной неподвижности, и через несколько дней больной выписан для амбулаторного лечения. Простудившись под холодным осенним дождем, С. начал самостоятельное лечение по поводу простудного заболевания, на фоне которого через несколько дней появились боли и гиперемия в области бывшего перелома. С высокой температурой С. третий раз поступает в клинику.
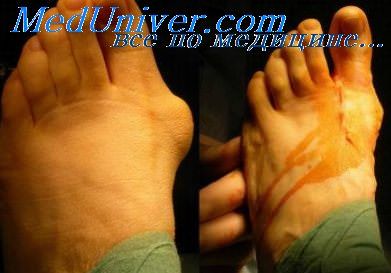
Несмотря на энергичное применение антибиотиков, состояние больного прогрессивно ухудшалось, развилась двусторонняя абсцедирующая пневмония. Вскрыты гнойные затеки на голени. Поскольку кольца аппарата Илизарова располагались очень близко одно к другому, не было возможности делать перевязки на голени, аппарат был снят и вместо него наложена окончатая гипсовая повязка. Лечение больного продолжено в отделе легочной хирургии Харьковского научно-исследовательского института общей и неотложной хирургии. Сделана чрез кожная трахеостомия и начато вливание растворов антибиотиков во вставленную в трахею трубочку. Проведены инфузионная и антибактериальная терапия, причем антибактериальная терапия контролировалась чувствительностью микрофлоры к антибиотикам. В дальнейшем наступило выздоровление больного и восстановление функции конечности.
Данное наблюдение свидетельствует о том, что в современных условиях антибиотики далеко не всесильны. Мы полностью разделяем общепризнанное мнение, что при острой открытой травме основная роль по-прежнему принадлежит тщательной первичной хирургической обработке раны. Антибиотики могут задержать рост бактерий и развитие инфекции на случай вынужденной отсрочки хирургического вмешательства (А. В. Каплани О. Н. Маркова, 1970; А. В. Вишневский, М. И. Шрайбер, 1975; В. М. Мельникова, 1975).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Кости и мышцы при паразитарной инфекции - лучевая диагностика
а) Визуализация:
• Характеризуется вторичной кальцификацией мягких тканей вследствие кальцификации погибших гельминтов
• Цистицеркоз (свиной цепень):
о Множественные мелкие линейные/овоидные очаги кальцификации расположенные вдоль длинной оси брюшка мышцы
о Проглоченные гельминты проникают в тонкий кишечник и перемещаются в подкожную жировую клетчатку и мышцы
о Характерные очаги инфекции: легкие, головной мозг, глаза, печень
о ↑ заболеваемости на западе Америки, особенно среди латиноамериканцев
• Дракункулез (ришта):
о Кальцифицированные женские особи гельминтов: линейные, могут быть закрученные или фрагментированные; чаще в нижних конечностях
о Употребление зараженной воды
о Другие проявления: стерильные абсцессы, асептический артрит
(Слева) Фронтальная КТ: множественные овальные внутримышечные кальцификаты, характерные для цистицеркоза. Следует отметить, что на сегодняшний день эта паразитарная инфекция чаще встречается на западе США, особенно у латиноамериканцев.
(Справа) Рентгенография в ПЗ проекции: множественные овоидные, имеющие форму риса, кальцификаты, ориентированные вдоль длинной оси мышечных волокон бедра. Классическая картина цистицеркоза. (Слева) Рентгенография в ПЗ проекции: процесс остеолизиса, поражающий проксимальную часть бедренной кости, неровный наружный край кортикального вещества кости. Визуализируется образование мягких тканей с периферической минерализацией.
(Справа) Аксиальный КТ-срез с КУ, этот же пациент: визуализируется мягкая ткань внутри костного мозга с внутрикостной деструкцией. Образование мягких тканей - многодольчатая кистозная структура. Отмечается минерализация стенки кисты. Находки типичны для эхинококкоза костей и мягких тканей.
• Эхинококкоз (гидатидная болезнь):
о Кальцификация по типу яичной скорлупы по периферии кисты
о Паразит попадает с пищей; человек-промежуточный хозяин
о Наиболее часто поражаются: легкие, печень
о Костно-мышечные очаги: позвоночник, кости таза, конечности
о Классическое проявление: множественные кисты (комплексы по типу виноградной грозди) с дочерними кистами
о Очаги могут быть мягкотканными или костными с распадом ± увеличение кости
о МРТ Т1 ВИ: жидкость имеет различную интенсивность сигнала от низкой до высокой; зависит от содержания белка
о MPT С+: усиление кисты по периферии и в перегородках
б) Дифференциальная диагностика:
• Линейная кальцификация мягких тканей: сосудистая, дерматомиозит
• Очаговая кальцификация мягких тканей: флеболиты, гранулемы
Инфекционные заболевания костей и суставов - остеомиелиты и артриты: причины, диагностика, лечение
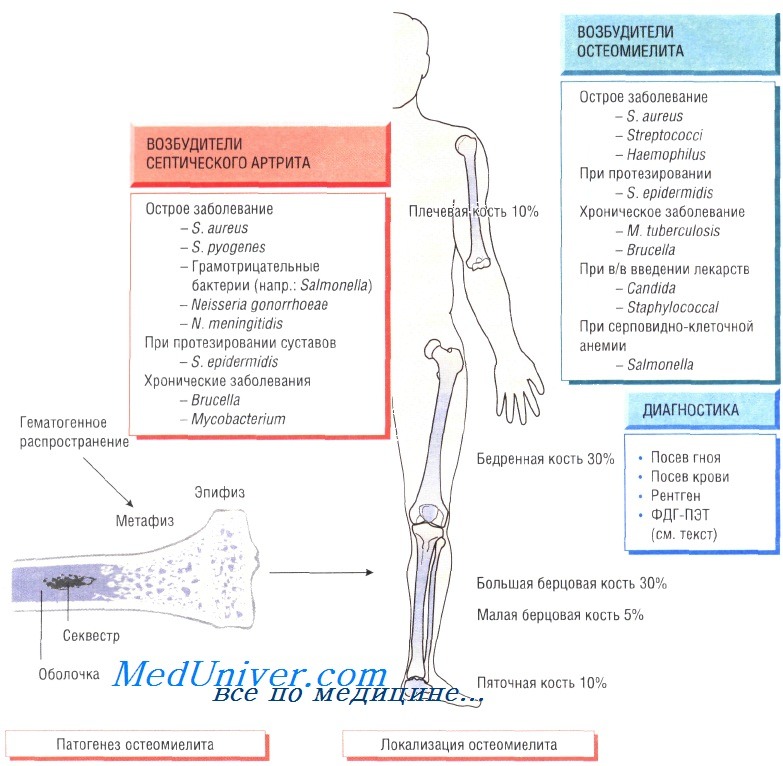
Остеомиелит (инфекция костной ткани) возникает в результате гематогенного распространения инфекции или поражения кости вследствие заболеваний суставов, а также после травмы и хирургического вмешательства. Образование гноя способствует развитию ишемии и некроза тканей. Омертвевшую часть кости называют секвестром. Вокруг очага инфекции происходит формирование новой костной ткани (оболочки).
У детей чаще всего отмечают поражение метафизов трубчатых костей (бедренной, большеберцовой и плечевой). У взрослых также может развиться остеомиелит позвоночника.
В 90% случаев в роли возбудителя остеомиелита выступает Staphylococcus aureus, реже — Streptococcus pyogenes (4%), Haemophilus influenzae (4%), Escherichia coli, Mycobacterium tuberculosis и микроорганизмы родов Salmonella и Brucella. У пациентов с серповидно-клеточной анемией чаще всего диагностируют сальмонеллёзную этиологию заболевания.
Клинические признаки остеомиелита. У пациентов отмечают гипертермию и болевой синдром, причём у некоторых из них (особенно в молодом возрасте) боль чётко не локализована. Дети часто перестают двигать поражённой конечностью (псевдопаралич). При прогрессировании заболевания наблюдают отёчность мягких тканей, сопровождающуюся образованием полостей.
При отсутствии необходимого лечения и поздней диагностики возникают патологические переломы. Кроме того, повышается риск развития хронической формы остеомиелита. Очень часто очаги острой или хронической инфекции возникают вокруг инородных тел (хирургические нитки, осколки при травме).
Диагностика остеомиелита. Изменения, определяемые при радиологических исследованиях, возникают только на поздних стадиях болезни, когда происходит деминерализация костей. Сцинтиграфия позволяет обнаружить инфекцию, но не дифференцировать инфекционный и воспалительный процессы. Наиболее чувствительный метод — позитронно-эмиссионная томография с использованием фтордеоксиглюкозы (ФДГ-ПЭТ). Большое значение имеет посев образцов крови пациента, хотя на ранних стадиях инфекции результат может быть отрицательным. Для идентификации возбудителя и определения его чувствительности к антибиотикам осуществляют посев гноя, отобранного при помощи иглы или прямой биопсии.
Лечение остеомиелита. Основной метод лечения — дренирование и иссечение секвестра. Эмпирическую антибиотикотерапию (флуклоксациллин и фузидовая кислота) необходимо начинать как можно быстрее, не дожидаясь результатов посева, так как в большинстве случаев заболевание вызывают стафилококки и стрептококки. Другие препараты (ципрофлоксацин) назначают при выделении чистой культуры сальмонелл или подозрении на сальмонеллёзную инфекцию у пациентов с серповидно-клеточной анемией. Лечение продолжают до очевидного выздоровления и исчезновения признаков воспаления (около 6 нед).
Хронический остеомиелит
При неправильном лечении, а также после хирургической операции или травмы болезнь переходит в хроническую форму. С внедрением в клиническую практику протезирования у пожилых людей всё чаще обнаруживают хронический остеомиелит, связанный с контаминацией протезов слабовирулентными микроорганизмами (коагулаза-отрицательными стафилококками).
У 50% больных возбудителем становятся Staphylococcus aureus, в остальных случаях чаще — грамотрицательные бактерии (рода Pseudomonas, Proteus и Е. coli). Основные симптомы — постоянный болевой синдром, отёк, деформация тканей и хронические выделения из свищей. Для диагностики необходимо выполнить посев гноя, отобранного в асептических условиях. Залогом эффективного лечения считают правильно подобранную антибактериальную терапию и успешное выполнение хирургического вмешательства. При возникновении инфекции в месте установки протеза его необходимо удалить (для эффективности лечения).
Гнойный артрит
Гнойный артрит обычно возникает на фоне бактериемии, при этом в 95% случаев возбудителем являются S. aureus и S. pyogenes. Кроме того, в этиологии заболевания участвуют кишечные бактерии, сальмонеллы, бруцеллы, Neisseria gonorrhoeae, Н. influenzae, Borrelia burgdorferi, Pasteurella и M. tuberculosis. Чаще происходит поражение крупных суставов (например, коленного), но нередко отмечают инфекции плечевого, тазобедренного, голеностопного, локтевого и запястного суставов.
Очень часто заболевание возникает при протезировании суставов, когда во время операции или в результате гематогенного распространения на протезе развиваются микроорганизмы, входящие в состав микрофлоры кожи (обычно S. aureus или Staphylococcus epidermidis). Источник инфекции может быть на удалённом расстоянии от места развития артрита.
Клинические признаки гнойного артрита. У детей болезнь начинается с внезапного повышения температуры, возникновения боли и отёчности, затрудняющих движения в поражённом суставе. У взрослых артрит может развиваться постепенно. В ряде случаев в анамнезе есть указания на заболевания мочевыводящих путей или сальмонеллёз. Другие характерные симптомы — развитие целлюлита или появление сыпи (например, сыпь при гонококковой инфекции).
Перед установлением диагноза необходимо исключить такие заболевания, как ревматоидный артрит, остеоартрит, подагра, псевдоподагра и реактивный артрит. Для диагностики выполняют пункцию сустава. Проводят бактериологическое исследование суставной жидкости (окраска по Граму), возможно повышение количества лейкоцитов. Результаты посева оценивают через 48 ч. При подозрении на бруцеллёз для посева отбирают образцы костного мозга пациента.
Лечение следует начинать с внутривенного введения антибиотиков, эффективных в отношении определённого или предполагаемого возбудителя. Затем продолжают курс антибактериальной терапии (приём препаратов внутрь) до 6 нед. Иногда необходима пункция и промывание сустава.
Вирусный артрит
Некоторые вирусы (например, вирус краснухи, паротита и гепатита В) могут стать причиной артрита. Артрит, вызванный вирусом краснухи (чаще наблюдается у женщин), развивается через несколько дней после возникновения сыпи. Некоторые альфавирусы способны вызывать тяжёлые заболевания костей и суставов. Иногда артрит возникает вследствие иммунной реакции на возбудителя в периоде реконвалесценции некоторых инфекционных заболеваний (например, после менингококковой инфекции, шигеллёза или хламидиоза). При хламидиозе возможно развитие синдрома Рейтера — сочетание увеита и артрита.
Инфекции суставов после протезирования
Суставные протезы могут подвергнуться микробной контаминации во время операции и при гематогенном распространении инфекции. Возбудителями обычно становятся низковирулентные микроорганизмы (например, S. epidermidis). Тяжёлые последствия наблюдают в результате инфекции, вызванной S. aureus (особенно его метициллинрезистентны-ми штаммами). Для лечения назначают внутривенное введение антибактериальных препаратов (по результатам исследования чувствительности микроорганизмов к антибиотикам).
В связи с развитием инфекции суставной протез необходимо удалить, при этом следует соблюдать меры предосторожности для недопущения распространения инфекции. Пациентам, которым предстоит протезирование суставов, назначают курс профилактической антибиотикотерапии препаратами, эффективными в отношении S. aureus.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в раздел "Микробиология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Туберкулез костей – это специфическая инфекция, вызываемая палочками Коха, протекающая с поражением позвоночника или костей конечностей. Патология может диагностироваться в любом возрасте. Проявляется постепенно прогрессирующими болями, слабостью, утомляемостью. На заключительных стадиях боли становятся нестерпимыми, отмечается тяжелая лихорадка, развиваются деформации костей скелета. Диагноз выставляется на основании рентгенографии, томографии и других исследований. На начальных стадиях показана консервативная терапия: лекарственные препараты, ЛФК, массаж. При значительном разрушении костей проводятся операции.
МКБ-10

Общие сведения
Туберкулез костей – инфекционное заболевание, вызываемое туберкулезными микобактериями (палочками Коха). Поражает участки губчатого вещества с обильным кровоснабжением, сопровождается формированием очагов разрушения, абсцессов и свищей. Нередко становится причиной деформации пораженного сегмента, может вызывать контрактуры и укорочение конечности. При туберкулезе позвоночника возможно выраженное искривление позвоночника, образование горба, а в тяжелых случаях – и паралич конечностей.
Более чем в половине случаев страдает позвоночник. Второе место по распространенности занимает туберкулез крупных суставов нижних конечностей (коленного и тазобедренного). Сочетание с активным легочным туберкулезом наблюдается достаточно редко (примерно в 3% случаев), однако при проведении рентгенографии легких у больных выявляются характерные участки кальцинации в области лимфатических узлов или верхних долях легких (чаще правого). Лечение данной патологии осуществляют врачи-фтизиатры.

Причины
Туберкулез костей, как и другие формы туберкулеза, развивается при попадании в организм палочек Коха. При этом инфицирование микобактериями далеко не всегда приводит к развитию заболевания. Болезнь возникает в тех случаях, когда организм пациента ослаблен переохлаждениями, слишком тяжелым физическим трудом, другими инфекционными заболеваниями и неблагоприятными жизненными условиями, а микобактерии туберкулеза находятся в состоянии готовности к активному делению или состоянии размножения (как при активном туберкулезе).
Патогенез
Первичный очаг возникает в легких, затем микобактерии распространяются по лимфатическим и кровеносным сосудам и попадают в кость. Наибольшему риску подвергаются участки кости с хорошим кровоснабжением (позвонки, эпифизарные отделы бедренных костей, костей голени, плечевых костей и костей предплечья). В результате размножения палочек Коха в кости появляются небольшие бугорки-гранулемы. При увеличении гранулем костное вещество разрушается, формируются абсцессы, которые в последующем могут вскрываться наружу, образуя свищи.
Классификация
- Позвоночник. Может страдать как один позвонок, так и несколько. В 60% случаев наблюдается поражение грудного отдела, в 30% – поясничного отдела.
- Коленный сустав. Гонит - самое распространенное туберкулезное поражение суставов, чаще выявляется в подростковом возрасте.
- Тазобедренный сустав. Коксит чаще развивается у детей, может стать причиной значительного укорочения конечности и формирования патологического вывиха тазобедренного сустава.
- Голеностопный сустав и кости стопы. Сопровождается образованием длительно существующих свищей и каверн. Нередко приводит к анкилозу сустава вследствие сращения суставных поверхностей.
- Плечевой сустав. Омартрит выявляется редко. Течение длительное, гнойный выпот в суставе обычно отсутствует.
- Лучезапястный сустав. Еще одна редкая форма заболевания. Наблюдается поражение сустава и костей запястья, обычно двухстороннее. Часто сочетается с туберкулезом локтевого или коленного сустава.
- Локтевой сустав. Оленит обычно развивается в юношеском возрасте. При запоздалом начале лечения образуются натечные свищи и абсцессы.
- Трубчатая кость без поражения сустава. Встречается очень редко, обычно выявляется у детей, характерно поражение пястных костей и основных фаланг кисти.
Симптомы туберкулеза костей
Заболевание начинается исподволь, постепенно. Специфические симптомы на ранних стадиях отсутствуют. Пациентов беспокоит слабость, раздражительность, вялость, снижение работоспособности, ноющие или тянущие боли в мышцах и незначительное повышение температуры. У некоторых больных после физической нагрузки появляются неинтенсивные боли в пораженной части скелета, быстро исчезающие в состоянии покоя. Дети с туберкулезом костей становятся рассеянными, отказываются от подвижных игр. Поводом насторожиться для родителей должны стать приподнятые плечи, косолапость, внезапная сутулость или прихрамывание без предшествующей травмы. Иногда заметно, что ребенок бережет ногу, старается меньше на нее наступать, не прыгает на ней или подволакивает после длительной ходьбы.
Во второй фазе туберкулеза костей процесс распространяется за пределы кости или позвонка, симптомы становятся более яркими. Температура тела еще больше повышается, разбитость, вялость и слабость усиливаются. Появляются интенсивные боли в области поражения. При локализации очага в позвонке формируется нарушение осанки, околопозвоночные мышцы воспаляются, выбухают и становятся болезненными при пальпации. При поражении конечности сустав краснеет и отекает, возникает прогрессирующая деформация, отмечаются нарушения походки и хромота.
При дальнейшем прогрессировании туберкулеза костей состояние пациента еще больше усугубляется. Наблюдается выраженная общая слабость, повышение температуры тела до 39-40 градусов и потеря веса. Интенсивность болей нарастает, болевой синдром становится нестерпимым. Деформации усиливаются, движения еще больше ограничиваются. Исходом, в зависимости от тяжести и распространенности процесса, может стать ограничение подвижности, атрофия мышц спины, деформация позвоночника, деформация и укорочение конечности, контрактура или анкилоз сустава.
Диагностика
Для подтверждения диагноза назначают рентгенографию грудной клетки, рентгенографию пораженного сегмента и МРТ пораженного сегмента. На снимках грудной клетки больных, страдающих туберкулезом костей, выявляются кальцинированные первичные туберкулезные очаги в верхних отделах легких и внутригрудных лимфатических узлах. На рентгенограммах позвоночника или пораженных костей конечностей видны очаги разрушения и секвестры. В некоторых случаях удается заметить тени натечных абсцессов.
Выполняют туберкулиновые пробы, иногда проводят микробиологическое исследование содержимого свища или абсцесса для выявления палочек Коха. Иммунодиагностика туберкулеза позволяет выявить как активную, так и латентную инфекцию. В настоящее время с этой целью используется 2 вида IGRA-тестов: T-SPOT.TB и QuantiFERON.
При свищах или абсцессах осуществляют абсцессографию или фистулографию. В ходе исследования полость заполняют контрастным веществом, после чего делают серию снимков, позволяющих оценить размеры и конфигурацию абсцессов и свищевых ходов. Данная методика имеет большое практическое значение при подготовке плана оперативного вмешательства.
Лечение туберкулеза костей
Лечение комплексное, включает в себя диету, общеукрепляющие мероприятия и медикаментозную терапию. Больных направляют в специализированные центры, диспансеры и санатории. В активной фазе назначают постельный режим, в последующем рекомендуют больше бывать на свежем воздухе и принимать солнечные ванны, применяют массаж и лечебную физкультуру.
В активной фазе в организме пациента происходит усиленный распад белков, поэтому ему увеличивают количество пищи на 1/3 по сравнению с нормой и назначают легкоусвояемую диету с высоким содержанием белка, включающую в себя яйца, отварную рыбу, блюда из мясного фарша, супы на рыбном и мясном бульоне. В период выздоровления увеличивают количество молочных продуктов, в период проведения антибиотикотерапии рекомендуют употреблять большое количество свежих овощей и фруктов.
Пациентам с туберкулезом костей назначают антибактериальную терапию: этамбутол, пиразинамид, изониазид, рифампицин и другие препараты. При необходимости проводят хирургические вмешательства. Объем операции зависит от отсутствия или наличия свищей и абсцессов, а также от степени разрушения кости. Секвестры иссекают, свищевые ходы и полости абсцессов промывают растворами антибиотиков и антисептиков. При благоприятном течении полости со временем закрываются, при неблагоприятном – иссекаются хирургом.
При возникновении грубых дефектов и серьезных анатомических нарушений в позднем периоде проводят корригирующие и реконструктивные операции. На заключительном этапе осуществляют реабилитационные мероприятия, направленные на восстановление функции пораженного сегмента и возврат больного к нормальной жизни. В процессе реабилитации больных с туберкулезом костей применяют физиотерапевтические процедуры, массаж и лечебную физкультуру, проводят социальную и профессиональную реабилитацию.
Прогноз и профилактика
Прогноз для жизни при туберкулезе костей благоприятный. Использование комбинированных методов лечения и современных антибактериальных препаратов позволило свести летальность практически к нулю. Однако в отдаленном периоде у многих больных наблюдаются деформации пострадавшего сегмента той или иной степени выраженности. Половина пациентов с туберкулезом позвоночника выходит на инвалидность. У больных с очагами в костях конечностей часто сохраняется хромота, укорочение и деформация конечности, а также контрактуры различной степени выраженности.
Профилактика заболевания заключается в минимизации контактов с больными активным туберкулезом, предупреждении интоксикаций, травм и переохлаждений. Существенную роль играет улучшение общего уровня жизни и обеспечение социального благополучия. Родителям рекомендуют не отказываться от проведения плановых туберкулиновых проб детям. Следует серьезно относиться к неспецифическим симптомам (слабости, разбитости, незначительному повышению температуры), если они сохраняются в течение нескольких недель. Нужно обращаться к врачу при появлении постоянных болей в костях и мышцах, даже если эти боли слабо выражены.
3. Диагностика и принципы лечения туберкулеза костей и суставов у детей / Мушкин А. Ю., Першин А. А., Советова Н. А. - 2015
4. Туберкулез позвоночника у детей: современная концепция / Мушкин А.Ю. // Хирургия позвоночника - 2017 - Т.14, №3
Остеомиелит – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). В зависимости от этиологии остеомиелита он подразделяется на неспецифический и специфический (туберкулезный, сифилитический, бруцеллезный и т. п.); посттравматический, гематогеный, послеоперационный, контактный. Клиническая картина зависит от вида остеомиелита и его формы (острая или хроническая). Основу лечения острого остеомиелита составляет вскрытие и санация всех гнойников, при хроническом остеомиелите - удаление полостей, свищей и секвестров.
МКБ-10


Общие сведения
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые – чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже – грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
- посттравматический (после открытых переломов);
- огнестрельный (после огнестрельных переломов);
- послеоперационный (после проведения спиц или операций на костях);
- контактный (при переходе воспаления с окружающих тканей).
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных – переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно – в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Через 1-2 недели в центре поражения формируется очаг флюктуации (жидкость в мягких тканях). Гной проникает в мышцы, образуется межмышечная флегмона. Если флегмону не вскрыть, она может вскрыться самостоятельно с образованием свища или прогрессировать, приводя к развитию параартикулярной флегмоны, вторичного гнойного артрита или сепсиса.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение – значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация – образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Лечение
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
4. Острый остеомиелит: клинический протокол/ Экспертная комиссия по вопросам развития здравоохранения - 2013
Читайте также:

