Если в организм проникла инфекция как быть
Обновлено: 26.04.2024

Если обратиться к статистике, то инфекции – самая частая причина обращения за медицинской помощью. Спровоцировать их могут различные патогены: вирусы, бактерии, грибки и др. Вирусы и бактерии могут стать причиной клинически схожих инфекций, но ситуации требуют разного лечения. Чем бактериальная и вирусная инфекция отличаются?
Основы микробиологии
Бактерии – одноклеточные микроорганизмы, поражающие разнообразием. Они имеют множество форм и особенностей, некоторые из них способны выживать в немыслимых условиях.
Человеческий микробиом насчитывает сотни видов бактерий и каждый выполняет определенные функции, например, сдерживают рост патогенных микроорганизмов, поддерживают обменные процессы и многое другое. Известно, что лишь 1% бактерий вызывают болезни.
Вирусы – еще меньше чем бактерии, для нормальной жизнедеятельности нуждаются в клетках хозяина, где они могут жить и развиваться. Некоторые вирусы могут уничтожать клетки, где они развиваются.
Способы передачи
В путях передачи инфекций много общего. Основной путь передачи — от человека к человеку при близком контакте, например, при поцелуях.
Контакт с биологическими жидкостями человека, например, во время полового акта, при кашле и чихании. Так передаются не только вирусные инфекции, например, ВИЧ, ОРВИ и новая коронавирусная инфекция, но и бактериальные. Некоторые вирусы и бактерии передаются при соприкосновении с зараженными поверхностями, где вирусы и бактерии живут в биологических средах. Еще один возможный путь передачи — при укусах животных и насекомых.
Клиническая картина
Вирусы и бактерии вызывают схожие болезни по симптомам: лихорадка, насморк, кашель, головная боль, слабость и снижение работоспособности. Но при детальном рассмотрении и изучении найдется и масса отличий, которые заметит только врач.
Вирусные инфекции распространены в большей степени, поэтому, при появлении симптомов, часто предполагают именно ее. Дифференцировать одно от другого помогают следующие отличия и критерии:
- Инкубационный период у вирусов более короткий, в сравнении с бактериями. Например, у бактериальных инфекций – симптомы появляются спустя 7-10-14 дней после заражения, а иногда и больше. Вирусные инфекции проявляются через 1-5 дней после заражения.
- Клиническая картина вирусных инфекций более четкая, все характерные симптомы проявляются буквально сразу или между их появлением короткий промежуток времени. Если говорить о бактериальной инфекции, то они развиваются медленнее, но с полным набором симптомов.
Вирусные инфекции могут поражать здорового человека, а вот бактериальные развиваются на фоне ослабленного иммунитета или же являются осложнением перенесенного заболевания.
Конечно, главное отличие – способы и методы специфического лечения. Антибиотики никак не действуют на вирусы, а противовирусные на бактерии.
Особенности диагностики
В медицине существует такое понятие, как дифференциальный диагноз – методы диагностики, которые помогут отличить одно заболевание от другого со схожей клинической картиной. Бактериальные и вирусные инфекции способны вызывать респираторные заболевания, и чтобы определить причину, проводят дифференциальный диагноз – анализ симптомов.
Например, выделения из носа при вирусных инфекциях жидкие, прозрачные, часто носят серозный характер. А вот при бактериальных – густые, могут иметь желтый или зеленый оттенок, что говорит о наличии гнойного процесса.
Естественной реакцией организма на проникновение вируса или бактерии является повышение температуры тела. При вирусной инфекции температура повышается резко и быстро,может держаться несколько дней. При бактериальной инфекции — постепенно и начало болезни сложно проследить.
При вирусных инфекциях сложно определить область поражения. Пациенты отмечают, что болит сразу все: горло, грудь, мышцы, голова. Однако при бактериальной инфекции легко определить область поражения: болит горло при ангине, боль в груди при бронхите, боль при мочеиспускании при циститах и др.
Длительность болезни также варьируется. Например, при вирусной инфекции улучшение наступает на 5-7 день болезни, а вот бактериальные инфекции протекают длительнее.
Особенности диагностики
В большинстве случаев, поставить предварительный диагноз удается на основе жалоб, внешнего и инструментального осмотра. Некоторые вирусные и бактериальные инфекции имеют весьма специфичные симптомы. При постановке диагноза учитывают еще и данные об эпидемиологической обстановке.
Но все же чаще при бактериальных инфекциях требуются дополнительные методы обследования, в том числе и лабораторные. В соответствии с этим, врач обязательно назначает следующие анализы:
- общий анализ крови;
- изучение слизи, выделяемой мокроты, других выделений и мазков;
- анализ мочи, стула;
- соскоб кожи;
- изучение спинномозговой жидкости при тяжелом течении болезни.
При бактериальных инфекциях такие исследования проводятся с целью определения вида возбудителя, а также его антибиотикочувствительности.
Особенности лечения
Вирусные и бактериальные инфекции – совершенно разные диагнозы, имеющие особенности клинического течения, а также лечения. И, в случае ошибки при назначении лечения, повышается вероятность осложнений, развития основного заболевания. Иногда это представляет угрозу для здоровья и жизни.
Лечение бактериальных инфекций
Антибиотики – группа лекарств, назначаемых исключительно при лечении бактериальных инфекций. Существует разные виды антибиотиков, которые направленно действуют на бактерии определенного класса или же широкого спектра. При формировании острых заболеваний с серьезным и быстрым течением могут назначаться антибиотики широкого спектра действия, а после, когда результаты по определению антибиотикочувствительности дадут результат, могут назначаться узкоспециализированные лекарства.
Неконтролируемый, необоснованный прием антибиотиков, когда пациент бросает их пить раньше срока, это может привести к формированию антибиотикоустойчивой флоры и в дальнейшем лечение окажется неэффективным.
Лечение вирусных инфекций
Для многих вирусных инфекций нет специфического лечения. Обычно разрабатывается симптоматическое, направленное на устранение симптомов, снижения температуры. Но все же лечение определяется конкретным вирусом и болезнью, которое он спровоцировал.
При вирусных инфекциях врач назначает противовирусные препараты, которые подавляют жизненный цикл некоторых вирусов.
Ну и главное, стоит помнить, что некоторые серьезные бактериальные и вирусные инфекции можно предотвратить при помощи вакцинации.

В мире распространяется новый штамм коронавируса, который скоро вытеснит дельту. Он получил название – штамм омикрон. Симптомы инфекции, вызванной заражением штаммом омикрон могут отличаться от симптомов предыдущих штаммов. Рассмотрим подробности в этой статье.
Эксперты отмечают, что, люди, подвергшиеся воздействию омикрона, заболевают быстрее и могут иметь симптомы, отличные от симптомов других вариантов.
Симптомы омикрона
Ранние данные свидетельствуют о том, что у большинства людей, по крайней мере, у тех, кто получил последние вакцины против Covid, омикрон вызывает легкое течение заболевания.
По-видимому, омикрон проявляет явные симптомы простуды:
- Кашель
- Усталость или вялость
- Заложенность носа и насморк
Более того, данные могут отражать только определенные слои населения: молодые и в остальном здоровые, а также полностью вакцинированные.
Понятно, что если вы вакцинированы, особенно если прошли ревакцинацию, омикрон, как правило, вызывает более легкие инфекции. Но врачи еще не получили достаточной информации о том, какое течение болезни омикрон вызывает у непривитых людей.
Не в легких, а в бронхах
Появляются доказательства того, что омикрон не проникает глубоко в легкие, как предыдущие варианты.
Исследование, опубликованное в интернете университетом Гонконга и еще не прошедшее экспертную оценку, показало, что, хотя омикрон менее опасен для легких, он может быстрее воспроизводиться выше в дыхательных путях. Этим способом омикрон может проявляться скорее как бронхит, чем пневмония.
Обычно пациенты с острым бронхитом не страдают одышкой. Они имеют тенденцию кашлять и выделять мокроту. Пациенты с пневмонией, как правило, испытывают одышку и чувствуют большую усталость, чем при бронхите.
Тем не менее, люди не могут полагаться на симптомы для самодиагностики болезни. Помимо омикрона, продолжают циркулировать дельта штамм и грипп.
По этим причинам врачи призывают людей, у которых есть какие-либо симптомы простуды или гриппа, пройти тестирование.
Как долго длится инкубационный период омикрона?
Согласно предварительным данным, время инфицирования человека может быть меньше, чем для предыдущих вариантов - от полной недели до трех дней или меньше.
Хотя необходимо гораздо больше исследований, можно предположить, что очень заразный вирус, такой как омикрон, будет иметь более короткий инкубационный период. В конце концов, его цель - как можно быстрее заразить как можно больше людей.
Вот почему распространение происходит намного быстрее. Эксперты добавили, что инкубационный период может быть короче или длиннее в зависимости от ряда переменных, включая возраст, основные проблемы со здоровьем и статус вакцинации.
Когда нужно пройти тестирование на Covid?
Учитывая возможность более короткого инкубационного периода, врачи посоветовали каждому, кто контактировал с инфицированным человеком, пройти тестирование примерно через 72 часа после контакта.
Человека окружают миллиарды бактерий и вирусов, которые могут по-разному влиять на организм. Одни виды создают благоприятную микрофлору, другие негативно воздействуют на работу значимых органов. Так как инфекция передается между людьми, можно наблюдать случаи заражения в определенных регионах. Каждый человек может обезопасить себя от вредных вирусов, соблюдая несложные правила.
Профилактика инфекций
Несколько профилактических мер и простых способов помогут защитить организм от болезней.
Мыть руки
Когда речь идет о профилактике распространения вирусной инфекции, гигиена рук считается одной из важных мер предосторожности. Во время контакта с разными поверхностями, вирусы, грибки и бактерии могут остаться на коже, после попасть в рот, нос или глаза. Простое мытье рук позволит обезопасить человека не только от вредных микроорганизмов, но и предотвратить смертельные заболевания. Мыть руки обязательно нужно:
после посещения туалета, смены подгузника, контакта с любой биологической жидкостью;
перед приготовлением пищи;
мылом в теплой воде не меньше 30 секунд.
Следить за ногтями
Регулярное мытье рук не сможет помочь, если тщательно не следить за состоянием ногтей. Именно под ними любят скапливаться и размножаться бактерии. Маленькие дети и нервные люди очень часто грызут ногти, в следствие чего появляются глисты и заболевания ЖКТ. Поэтому за ногтями нужно постоянно ухаживать, подстригать их и чистить.
Как можно реже прикасаться к лицу, глазам и носу
Каждый человек в течении всего дня часто прикасается к лицу. Опасные вирусы и бактерии, которые в это время находятся на руках, могут легко попасть в организм.
Не следует касаться глаз и носа даже только что вымытыми руками, поскольку их слизистые оболочки не защитят организм от проникновения патогенных веществ.
Делать вовремя прививки
Вакцинация считается профилактикой многих болезней. Благодаря своевременно сделанным прививкам можно предотвратить заболевание либо сделать его течение не таким острым. Вакцина выступает в качестве стимулятора ответа иммунной системы на воздействие опасных патогенов. И если человек заболевает, иммунная система будет вести эффективную борьбу с конкретным вирусом. Поэтому рекомендуется делать прививки как детям, так и взрослым, во избежание серьезных последствий.
Соблюдать самоизоляцию
В случае инфекционного заболевания следует оставаться дома и не покидать помещение без крайней необходимости. Нужно ограничить круг общения, в целях недопущения распространения вируса. Одни виды инфекций могут не передаваться при контакте с людьми, однако другие имеют свойство распространяться достаточно быстро.
При малейших симптомах заболевания надежнее не покидать пределы дома. Чтобы исключить распространение опасной болезни, нужно:
делать влажную уборку.
Правильно готовить и хранить пищу
Некоторые вредные бактерии способны проникать в организм во время приема пищи, в результате возникают кишечные и пищевые инфекции. Поэтому очень важно готовить еду из свежих и качественных продуктов, приготовленные блюда хранить с соблюдением всех требований. Чтобы исключить риск заболеваемости, нужно:
перед приготовлением еды тщательно мыть руки и протирать рабочую поверхность;
хранить продукты в холодильнике, если возникают сомнения в качестве, их лучше выбросить;
проверять срок годности продуктов.
узнать все о прививках, которые стоит сделать в обязательном порядке;
во время отдыха часто мыть руки, чтобы не допустить проникновения инфекции;
использовать специальные инсектицидные вещества от различных насекомых, поскольку в большинстве случаев переносчиками являются именно они.
Лечение заболеваний
Если защитить себя не удалось и вирус проник в организм, к лечению нужно подходить со всей ответственностью.
Патогенные вещества могут спровоцировать появление различных инфекционных заболеваний:
бактерии относятся к числу наиболее распространенных разносчиков вирусов. Чаще всего попадают в организм с приемом пищи и жидкости, где в дальнейшем начинают успешно размножаться;
вирусы являются патогенными микробами, не могут вести активный образ жизни за пределами организма, поэтому при проникновении стремятся захватить как можно больше клеток и распространиться на соседние;
грибками называют растительные организмы, могут жить в организме.
Лечение с помощью антибиотиков
Антибиотики - медикаменты, которые помогают иммунной системе бороться с различными болезнями.
Как правильно использовать:
мазь или крем наносится на небольшие раны, куда попала инфекция. Не следует применять препараты, если рана слишком глубокая и кровоточит, в этом случае лучше обратиться за помощью к специалисту;
при постоянных бактериальных заболеваниях также понадобится консультация;
принимать антибиотики следует исключительно по назначению, несоблюдение норм может привести к серьезным последствиям.
Эффективным средством является Лавомакс.
Паразитами могут являться любые патогенные вещества. В организм попадают через некачественную пищу и воду. Чтобы избежать инфекции, не стоит употреблять неочищенную жидкость и не свежие продукты. Для заключения точного диагноза, специалист должен провести ряд анализов и на основании полученных данных назначить лечение.
Вирусные инфекции лечить антибиотиками нельзя. Для этого предусмотрены противовирусные препараты. Большинство опасных вирусов можно избежать, если вовремя делать соответствующие прививки.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

Вирусные заболевания, в том числе коронавирус поражают верхние дыхательные пути. Чтобы обезопасить себя от возможных болезней, стоит соблюдать профилактические меры.
Опасность сезонного гриппа
Каждый год гриппом заболевает около 4 млн человек по всей планете. Дети болеют намного чаще, чем взрослые. У 10% заразившихся наступает летальный исход из-за осложнений. Опасность представляет не сам вирус, а возможные последствия. Коронавирус может перейти в тяжелую пневмонию.
Вирусная пневмония развивается стремительными темпами, полностью поражая бронхи. Поскольку болезнь поражает сразу два легких, у больного отмечается сильная дыхательная недостаточность. При гриппе возможны следующие осложнения: бронхит, трахеит, отит, миокардит, невралгия.
Несмотря на вероятность появления осложнений, во многих случаях заболевание проходит в легкой форме. Осложнения возможны при слабом иммунитете, который не в силах побороть инфекцию. При гриппе чаще всего обостряются хронические патологии.
Профилактические меры
Предупредить грипп можно, если правильно оказать воздействие на источник заражения. Даже если человек уже переболел гриппом, его организм все равно остается восприимчивым. Нейтрализовать инфекцию, не заразившись ею, можно с помощью вакцинации.
Если сложить все случаи гриппа, то за всю жизнь человек болеет в среднем год. Чтобы укрепить свой иммунитет, стоит сделать прививку, которая в 93% защитит от вируса. У остальных 7% ОРВИ может протекать в легкой форме.
Вакцина представляет собой вирусные частицы в расщепленном виде. Реже ее создают из интерактивных цельных вирусов. Именно такую вакцину активно используют сегодня. В организм человека проникают фрагменты вируса, что исключает вероятность заражения ОРВИ.
Защита вакциной имеет единственный минус – эффект сохраняется на определенное время. Именно поэтому прививку нужно делать раз в год.
Кому нужна вакцина
В вакцинации нуждается каждый человек даже с самым крепким иммунитетом и который практически не болеет. Даже если простуда будет переносится в легкой форме или вовсе бессимптомно, человек будет являться носителем инфекции и сможет заражать других людей со слабым иммунитетом. Поэтому прививка позволит защитить не только себя, но и окружающих.
В профилактике гриппа с помощью вакцинации особенно нуждаются следующие категории людей:
женщины в положении не зависимо от триместра;
дети от полугода до 5 лет;
взрослые с хроническими патологиями;
люди, страдающие ожирением или сахарным диабетом;
люди с заболеваниями нервной системы;
врачи и медицинский персонал, контактирующий с больными;
люди, чья профессия связана с контактом с многочисленными людьми.
Есть вероятность заразиться, принимая противовоспалительные средства на гормональной основе.
Защита без вакцины
Если человек не сделал прививку от гриппа, то не заразиться он сможет только в том случае, если не будет контактировать с больными и переносчиками инфекции. Но даже сделав прививку, стоит иметь ввиду, что антитела от ОРВИ начнут вырабатываться минимум через 14 дней после вакцины.
Лекарственные препараты
Хорошо зарекомендовавшим себя средством является дифлюкан. Препарат используется для профилактики поражения микробами слизистых оболочек. Но все же, самым действенным способом остается только вакцина. Медикаментозные препараты может прописать только врач после того, как установлен диагноз.
Поддерживать гигиену
После улицы обязательно мыть руки с мылом. Также можно с собой носить противомикробные средства для рук. После чихания и кашля не стоит руками тереть глаза.
Очищать воздух
От заразившегося человека при чихании в воздух попадает 2 млн мельчайших слизистых частиц, которые содержат вирус. Этот воздух вдыхают окружающие люди. Более крупные частички могут оседать на разных предметах и сохраняться до 10 дней.
Если в помещении находится больной человек, то нужно как можно чаще проветривать комнату, каждый день проводить влажную уборку, пользоваться дезинфицирующими средствами. Для полного удаления заразных частиц стоит пользоваться очистителем воздуха.
Пользоваться респиратором
Респираторы с клапаном позволяют немного отфильтровать воздух, особенно если в нем присутствует вирусная инфекция или вы находитесь рядом с людьми, которые чихают и кашляют. Если человек уже заболел, то ему стоит пользоваться марлевой повязкой, чтобы вирусы от него не попадали в воздух и их не вдыхали окружающие люди. Для здорового человека такая маска не принесет никакого эффекта. Не стоит забывать, что маску нужно менять не реже, чем раз в 3 часа.
Придерживаться правильного рациона питания
Каждый день нужно есть свежие овощи и фрукты, особенно те, в которых содержатся витамины А и С. К ним относят: помидоры, апельсины, киви, лимон. Витамины считаются естественными антиоксидантами. Они защищают клетки от действия вредных радикалов. Лучше всего позаботиться о насыщении организма витаминами в летний сезон. Восполнить нехватку витаминов зимой помогут биодобавки. Принимать их стоит только после консультации с доктором.
Закаляться и заниматься спортом
Холод оказывает сужающее действие на сосуды, в слизистую поступает недостаточное количество крови, в результате чего утрачивается естественная защита. Поэтому человеку стоит закалять свой организм и приучать себя к физическим нагрузкам. Это позволит натренировать клетки дольше выживать при влиянии негативных факторов.
Высыпаться
Здоровый сон положительно сказывается на работе нервной системы, которая влияет на иммунную и гормональную систему. Если человек будет постоянно не высыпаться, то в организме будет накапливаться много кортилоза, из-за чего будет ослабевать иммунитет, а значит и инфекция сможет быстрее проникнуть в организм.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сепсис: причины появления, симптомы, диагностика и способы лечения.
Определение
Сепсис – это патологический процесс, в основе которого лежит реакция организма в виде генерализованного воспаления на инфекцию различной природы. При сепсисе бактерии преодолевают иммунную защиту человека и распространяются из очага воспаления по всему организму. Местное воспаление, сепсис, тяжелый сепсис и септический шок – это различные формы выраженности воспалительной реакции организма на инфекционный процесс.
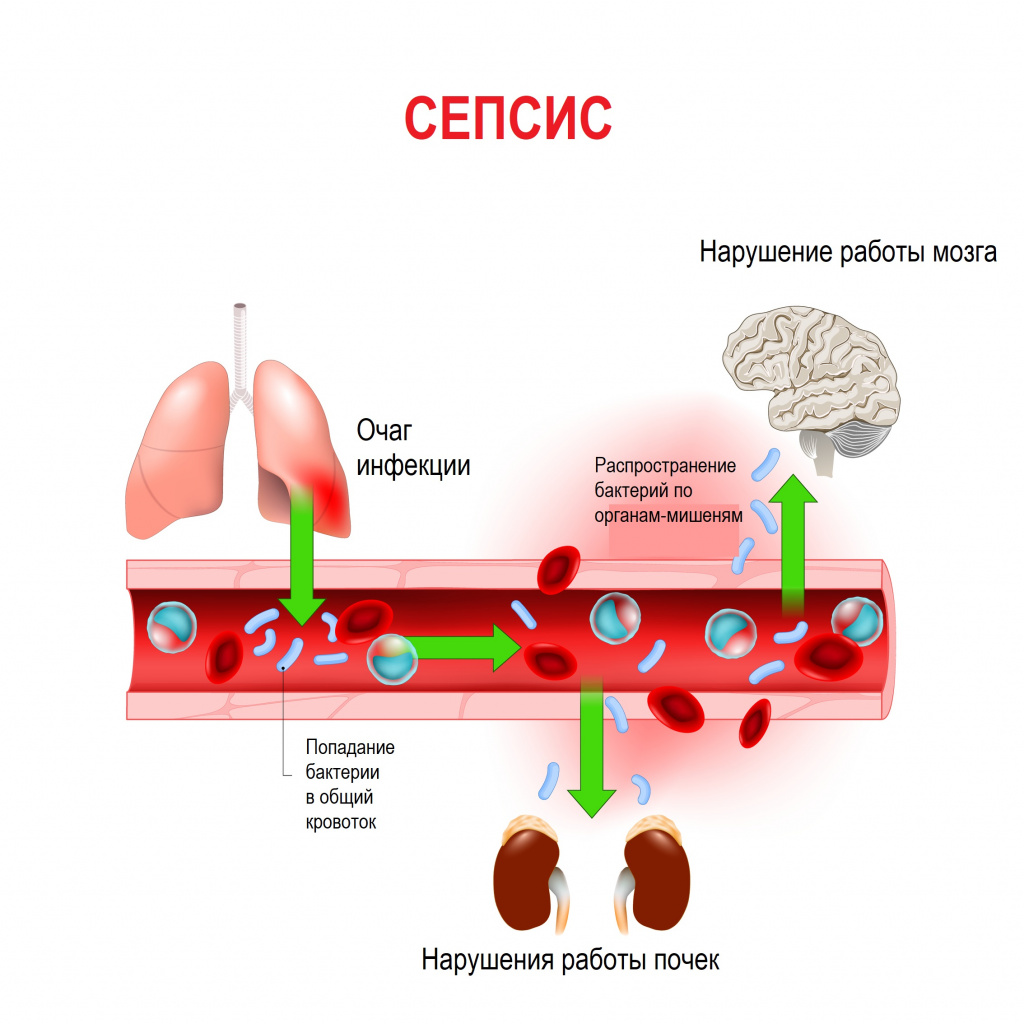
Истинная частота возникновения случаев сепсиса остается неизвестной, однако по оценкам исследователей, во всем мире сепсис является лидирующей причиной летальности у пациентов в критическом состоянии. Согласно результатам большого европейского исследования SOAP, включившего 3147 пациентов из 198 европейских медицинских центров, сепсис развился в 37,4% случаев, а госпитальная летальность от него колебалась от 14% случаев в Швейцарии до 41% в Португалии, в среднем составив 24,1%. Данные другого крупного исследования PROGRES (12 881 больной тяжелым сепсисом в 37 странах) показали, что госпитальная летальность в среднем составила 49,6%.
Причины возникновения сепсиса
Возбудителями сепсиса могут быть бактерии, вирусы или грибы. Но чаще сепсис имеет бактериальную природу - его причиной становятся стафилококки, стрептококки, пневмококки, менингококки, сальмонеллы, синегнойная палочка и др.
В большинстве случаев патологический процесс вызывают условно-патогенные микроорганизмы, которые присутствуют на коже, слизистых оболочках дыхательного и пищеварительного трактов, мочевыводящих путей и половых органов. Иногда при сепсисе выделяют сразу 2-3 микроорганизма.
Причиной сепсиса могут стать гнойно-воспалительные заболевания кожи (абсцессы, фурункулы, флегмоны), обширные травмы, ожоги, инфекционно-воспалительные заболевания мочевыводящей системы (пиелонефрит), живота (например, гнойно-некротический деструктивный панкреатит), тяжелая ангина, гнойный отит, пневмония, инфицирование во время родов или абортов и др.
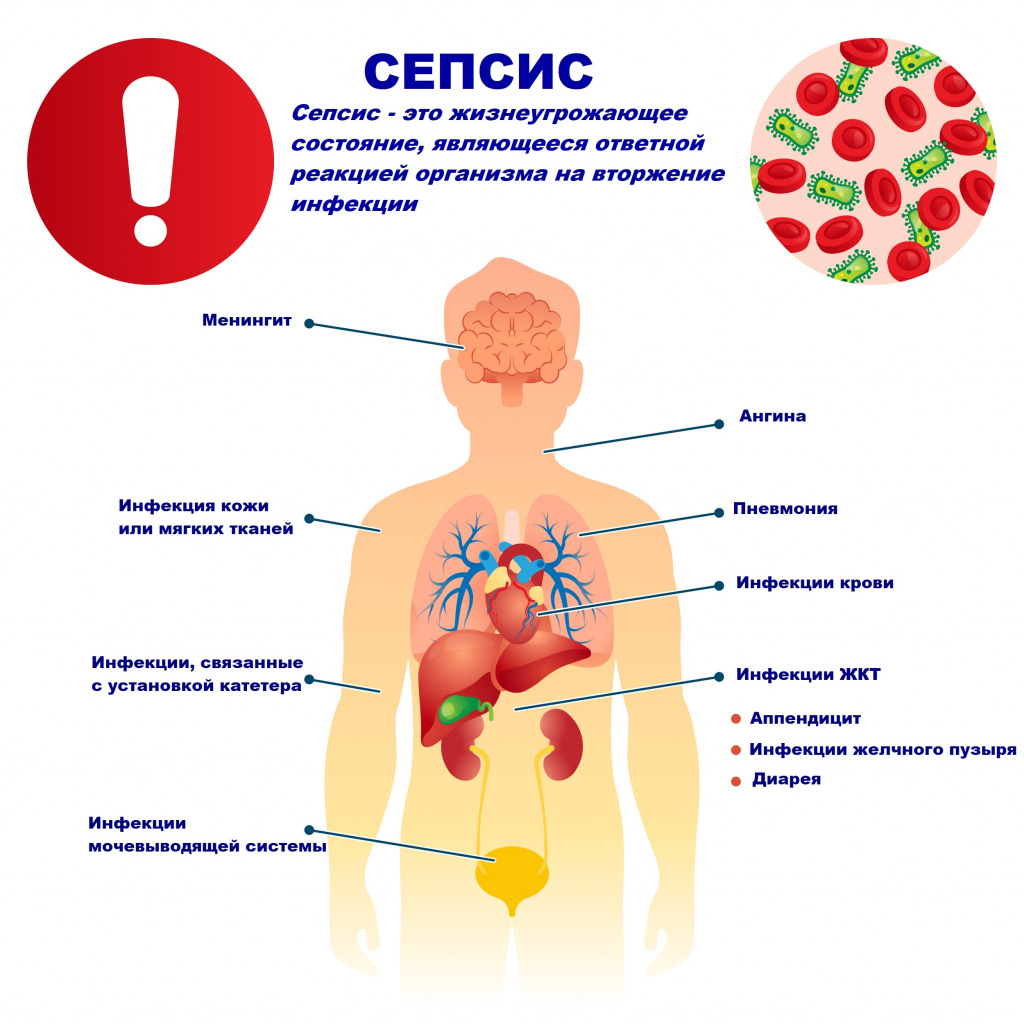
Возможность возникновения сепсиса зависит не только от свойств возбудителя, но и от состояния иммунной системы человека - нарушения в ее работе предрасполагают к распространению инфекции. Причинами таких нарушений могут быть врожденные дефекты иммунитета, хронические инфекционные болезни (ВИЧ, гнойные процессы), эндокринные заболевания (сахарный диабет), онкологические болезни, хронические интоксикации (алкоголизм, наркомания), проникающая радиация, прием иммуносупрессоров (кортикостероидов, цитостатиков) и др.
В ответ на внедрение возбудителя вырабатываются цитокины – особые белковые молекулы, которые выполняют защитные функции сначала на местном уровне, а затем, попадая в системный кровоток, продолжают работать уже на уровне всего организма. Цитокины бывают провоспалительными и противовоспалительными. В самом начале инфекционного процесса их количество находится в равновесии. Если регулирующие системы организма не способны поддерживать это равновесие, то цитокины накапливаются в кровотоке в сверхвысоких объемах, начинают доминировать их деструктивные, разрушающие эффекты, в результате повреждается сосудистая стенка, запускается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) и полиорганная дисфункция. Вследствие полиорганной дисфункции печени, почек, кишечника появляются новые повреждающие факторы (лактат, мочевина, билирубин и др.), которые усиливают деструктивные процессы. При ДВС-синдроме в сосудах микроциркуляторного русла образуются множественные тромбы в сочетании с несвёртываемостью крови, приводящей к множественным кровоизлияниям.
Классификация заболевания
В зависимости от локализации входных ворот и первичного очага сепсис подразделяют на:
- перкутанный (чрескожный) – развивается при попадании возбудителя в организм через поврежденный кожный покров (ранки, царапины, фурункулы и др.);
- акушерско-гинекологический – развивается после родов и абортов;
- оральный (одонтогенный и тонзиллогенный) – развивается в результате первичной инфекции в полости рта;
- оториногенный – развивается в результате распространения инфекции из полости уха и/или носа;
- пневмогенный – при наличии инфекционного очага в нижних дыхательных путях;
- хирургический;
- урологический;
- пупочный – развивается у новорожденных вследствие проникновения инфекционных агентов в кровь через пупочную ранку;
- криптогенный (идиопатический, эссенциальный, генуинный) – сепсис неизвестного происхождения: первичный очаг гнойного воспаления неизвестен.
- молниеносный сепсис,
- острый сепсис,
- подострый сепсис,
- хронический сепсис (хрониосепсис).
По клиническим признакам:
1. Синдром системного воспалительного ответа (ССВО) – системная реакция организма на воздействие различных сильных раздражителей (инфекции, травмы, операции и др.) характеризуется двумя или более признаками:
- температура тела ≥ 38°С или ≤ 36°С;
- частота сердечных сокращений (ЧСС) ≥ 90 ударов в минуту;
- частота дыхания (ЧД) > 20 в минуту или гипервентиляция (РаСО2 ≤ 32 мм рт. ст.);
- лейкоциты крови > 12х109 /л или < 4х109 /л, или незрелых форм >10%.
По виду и характеру возбудителя:
- аэробный сепсис,
- анаэробный сепсис,
- смешанный сепсис,
- грибковый сепсис,
- вирусный сепсис.
Клинические проявления сепсиса могут варьировать от незначительных до критических. При молниеносном течении патологическое состояние развивается бурно - за несколько часов или суток. При остром сепсисе симптомы развиваются за несколько дней. Для хрониосепсиса характерно вялое течение и наличие малозаметных изменений, формирующихся месяцами. Рецидивирующий сепсис протекает с эпизодами обострений и затуханий.
Инкубационный период после выявления ворот инфекции или первичного очага составляет от 1 до 3-5 суток. Начало сепсиса, как правило, острое, хотя иногда может быть подострым или постепенным. Интоксикация проявляется резкой слабостью, адинамией, анорексией, нарушением сна, головной болью, расстройством сознания, менингеальным синдромом (поражением оболочек головного и спинного мозга), тахикардией, артериальной гипотензией. Температура тела держится высокой, со скачками утром и вечером. Признаки интоксикации особенно выражены на высоте лихорадки. На коже у трети больных появляется геморрагическая сыпь.
Со стороны дыхательной системы наблюдаются одышка и хрипы в легких. При нарушении функции почек снижается количество выделяемой мочи (олигурия) вплоть до полного прекращения мочеиспускания (анурия), в моче появляются следы крови, гноя. Наблюдается ухудшение функции печени с развитием желтухи и явлениями гепатита, увеличивается селезенка. Повреждение органов ЖКТ проявляется нарушением пищеварения, отсутствием аппетита, язык сухой, обложенный, нередко наблюдаются упорные септические поносы, тошнота и рвота. Метастазирование возбудителя из первичного очага с образованием вторичных очагов инфекции может приводить к инфаркту легкого, гангрене легкого, гнойному плевриту, эндокардиту (поражению внутренней оболочки сердца), воспалению сердечной мышцы (миокардиту), воспалению околосердечной сумки (перикардиту), гнойному циститу, абсцессам мозга и воспалению оболочек мозга (гнойному менингиту), гнойным артритам, флегмонам и абсцессам в мышцах.
Недостаточность функции одного органа длительностью более суток сопровождается летальностью до 35%, при недостаточности двух органов – 55%, при недостаточности функции трех и более органов летальность к четвертому дню возрастает до 85%.
Производят посевы крови, мочи, ликвора, мокроты, гнойного экссудата из элементов сыпи, абсцессов, пунктатов плевры, суставов и других септических очагов. Посевы делают многократно, чтобы определить чувствительность к максимальному количеству антибиотиков. Используется также обнаружение антигенов в крови методом ИФА и определение генома возбудителя методом ПЦР.
Одним из наиболее специфичных и чувствительных маркеров бактериальной инфекции служит прокальцитониновый тест. Прокальцитонин – один из основных маркёров системного воспаления, вызванного бактериями.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.
Читайте также:

