Эссенциале форте при описторхозе
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гельминтоз (глистная инвазия): причины появления, симптомы, диагностика и способы лечения.
Определение
Гельминтозы - болезни человека, животных и растений, вызываемые паразитическими червями (гельминтами).
Причины появления гельминтозов
В настоящее время в России встречается более 70 видов из известных 250 гельминтов, паразитирующих в организме человека. Наиболее распространены круглые черви (аскариды, острицы, трихинеллы, власоглав), ленточные черви (свиной, бычий и карликовый цепни, широкий лентец, эхинококки), сосальщики (печеночная и кошачья двуустки).
Заражение гельминтами чаще всего происходит после попадания в организм их яиц и/или личинок. В зависимости от механизма заражения и путей передачи гельминтозы подразделяются на: геогельминтозы, биогельминтозы и контактные гельминтозы. Геогельминты развиваются без промежуточных хозяев, биогельминты - с последовательной сменой одного-двух-трех хозяев, контактные гельминты передаются контактным путем.
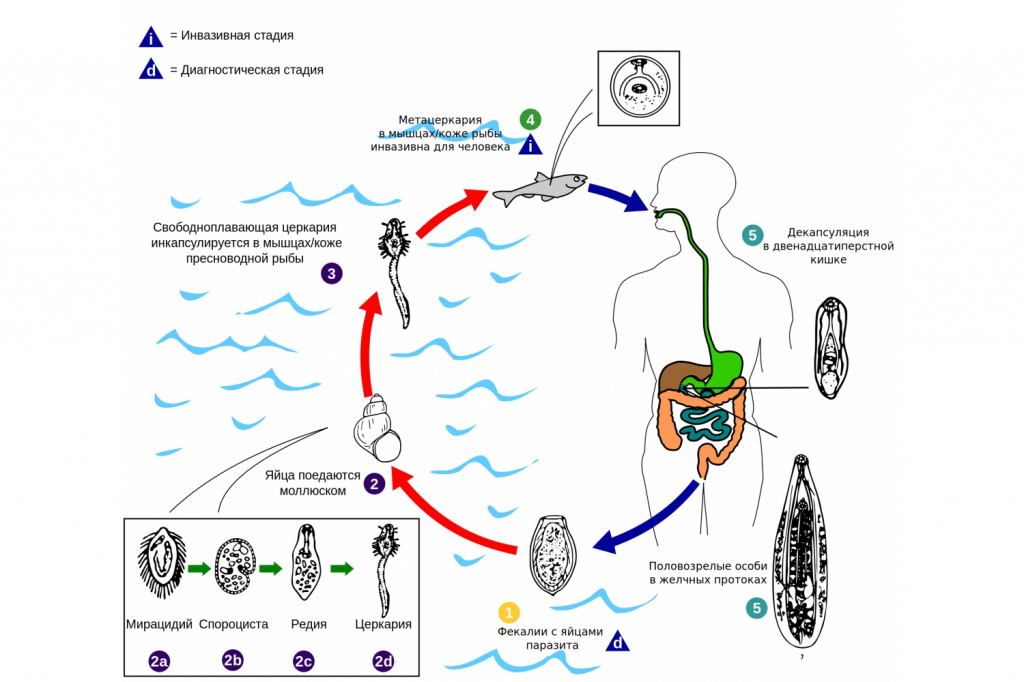
Свиной цепень, бычий цепень, эхинококк и другие виды червей развиваются с последовательной сменой одного-двух-трех хозяев. Промежуточными хозяевами могут быть рыбы, моллюски, ракообразные, насекомые. Человек заражается этими гельминтами, употребляя в пищу продукты, не прошедшие полноценную термическую обработку:
- мясо говядины, инфицированную финнами (личинками) бычьего цепня;
- свинину, пораженную финнами свиного цепня;
- малосоленую и сырую рыбу с личинками описторхиса или широкого лентеца;
- сырую воду или обработанные этой водой овощи, фрукты.
Контактным путем - то есть при личном контакте здорового человека с зараженным, при пользовании общей посудой, предметами туалета, бельем, при вдыхании пыли в помещении, где находится зараженный человек - передаются энтеробиоз (возбудитель – острица) и гименолепидоз (возбудитель – карликовый цепень). В случае энтеробиоза часто случается самозаражение.
Гельминты определенного вида паразитируют в определенных органах, вызывая различные гельминтозы:
- в толстой кишке - свиной, бычий, карликовый цепни, нематоды (анкилостомы, аскариды, стронгилоиды), острицы, власоглав. Из просвета кишки личинки свиного цепня могут попадать в кровоток и распространяться по организму, оседая в жировой клетчатке, сосудах мышц, камерах глаза, мозге;
- в печени и желчных путях - трематоды (описторхис, клонорхис, фасциола). В печени первично располагаются эхинококковые кисты, а после их разрыва дочерние пузыри можно обнаружить в брыжейке, листках брюшины, селезенке и других органах;
- в органах дыхания - эхинококки, альвеококки, легочные сосальщики, вызывающие парагонимоз;
- в нервной системе - шистосомозы, парагонимоз, эхинококкоз и альвеококкоз;
- в органах зрения - онкоцеркоз, лоаоз, осложненные формы тениоза;
- в органах кровообращения - некатороз, шистосомозы, дифиллоботриоз;
- в лимфатической системе - филяриатозы, трихинеллез;
- в коже и подкожной клетчатке - анкилостомидоз, онкоцеркоз, лоаоз, личиночная стадия шистосомозов;
- в костной системе - эхинококкоз;
- в скелетной мускулатуре - трихинеллез, цистицеркоз мышечной ткани.
Срок жизни гельминтов в организме окончательного хозяина может быть различным, зависит от вида паразита и колеблется от нескольких недель (острицы) до нескольких лет (цепни) и десятилетий (фасциолы).
Классификация заболевания
У человека паразитируют черви двух видов:
- Nemathelminthes – круглые черви, класс Nematoda;
- Plathelminthes – плоские черви, которые включают в себя классы
- Cestoidea – ленточных червей,
- Trematoda – класс сосальщиков.
- биогельминтозы;
- геогельминтозы;
- контактные гельминтозы.
На организм человека гельминты оказывают различное воздействие:
- антигенное воздействие, когда развиваются местные и общие аллергические реакции;
- токсическое действие (продукты жизнедеятельности гельминтов вызывают недомогание, слабость, диспепсические явления);
- травмирующее действие (при фиксации паразитов к стенке кишечника происходит нарушение кровоснабжения с некрозом и последующей атрофией слизистой оболочки; могут нарушаться процессы всасывания; механическое сдавление тканей гельминтами);
- вторичное воспаление в результате проникновение бактерий вслед за мигрирующими личинками гельминтов;
- нарушение обменных процессов;
- в результате поглощения крови некоторыми гельминтами возникает анемия;
- нервно-рефлекторное влияние - раздражение гельминтами нервных окончаний провоцирует бронхоспазм, дисфункцию кишечника и т.д.;
- психогенное действие, проявляющееся невротическими состояниями, нарушением сна;
- иммуносупрессивное действие.
Для гельминтозов характерна стадийность развития. Каждая стадия характеризуется своими клиническими симптомами.
Жалобы пациентов в острой стадии:
- повышение температуры от нескольких дней до двух месяцев (субфебрильная или выше 38ºС, сопровождающаяся ознобом, резкой слабостью и потливостью);
- зудящие рецидивирующие высыпания на коже;
- локальные или генерализованные отеки;
- увеличение регионарных лимфатических узлов;
- боли в мышцах и суставах;
- кашель, приступы удушья, боль в грудной клетке, длительные катаральные явления, бронхит, трахеит, симптомы, симулирующие пневмонию, астматический синдром, кровохарканье;
- боль в животе, тошнота, рвота, расстройства стула.
Для кишечных гельминтозов характерны следующие синдромы:
- диспепсический (дискомфорт в животе, чувство переполнения после еды, раннее насыщение, вздутие живота, тошнота);
- болевой;
- астеноневротический (чувство сильной усталости, повышенная нервная возбудимость и раздражительность).
Кишечные цестодозы (тениаринхоз, дифиллоботриоз, гименолепидоз, тениоз и другие) протекают бессимптомно или с малым количеством симптомов (с явлениями диспепсии, болевым синдромом, анемией).
Трематодозы печени (фасциолез, описторхоз, клонорхоз) вызывают:
- хронический панкреатит;
- гепатит;
- холецистохолангит;
- неврологические нарушения.
Мочеполовой шистомоз проявляется появлением в самом конце мочеиспускания крови, частыми позывами к мочеиспусканию, болью во время мочеиспускания.
Альвеококкоз, цистицеркоз, эхинококкоз могут длительное время протекать бессимптомно. На позднем этапе нагноение или разрыв кист, содержащих паразитов, приводит к анафилактическому шоку, перитониту, плевриту и другим тяжелейшим последствиям.
Для заболеваний, обусловленных паразитированием мигрирующих личинок зоогельминтов, когда человек не является естественным хозяином, различают кожную и висцеральную формы. Кожная форма обусловлена проникновением под кожу человека некоторых гельминтов животных: шистосоматид водоплавающих птиц (трематоды), анкилостоматид собак и кошек, стронгилид (нематоды). При контакте человека с почвой или водой личинки гельминтов проникают в кожу. Возникает чувство жжения, покалывания или зуда в месте внедрения гельминта. Может наблюдаться кратковременная лихорадка, признаки общего недомогания. Через 1-2 недели (реже 5-6 недель) наступает выздоровление.
Висцеральная форма развивается в результате заглатывания яиц гельминтов с водой и пищевыми продуктами. В начале заболевания может быть недомогание, аллергическая экзантема (кожная сыпь). В кишечнике человека из яиц гельминтов выходят личинки, которые проникают через кишечную стенку в кровь, достигают внутренних органов, где растут и достигают 5-10 см в диаметре, сдавливают ткани и нарушают функцию органов. При расположении личинок цепней (цистицерки, ценура) в оболочках и веществе головного мозга наблюдается головная боль, признаки церебральной гипертензии, парезы и параличи, эпилептиформные судороги. Личинки также могут располагаться в спинном мозге, глазном яблоке, серозных оболочках, межмышечной соединительной ткани и др.
Исходом гельминтозов может быть полное выздоровление с ликвидацией гельминтов или развитие необратимых изменений в организме хозяина.
Диагностика гельминтоза
Диагноз гельминтоза устанавливается на основании совокупности жалоб, полученных от пациента сведений о течении болезни, данных лабораторных и инструментальных методов обследования.В острой фазе гельминтозов имеется реакция крови на присутствие гельминта в организме, поэтому рекомендованы следующие исследования:
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Рассмотрены факторы риска паразитозов у детей, действие паразитов на организм ребенка, подходы к диагностике паразитарной инвазии и принципы комплексного лечения паразитозов с тем чтобы предотвратить дальнейшее развитие функциональных нарушений с формиров
Risk factors of parasitosis in children was considered, as well as the influence of parasites on a child's body, approaches to the diagnostics of parasitic invasions and principles of integrated treatment of parasitic diseases in order to prevent the further development of functional disorders of the formation of organic pathology.
![Самка острицы]()
Паразитарное заболевание — развитие болезненных симптомов в результате жизнедеятельности гельминта или простейших в организме человека [1]. Основной фактор выживания и распространения паразитов — их необычайно высокая репродуктивная способность, а также постоянно совершенствующиеся механизмы приспособления к обитанию в теле человека. К сожалению, настороженность медицинских работников в отношении паразитарных заболеваний у населения в настоящее время чрезвычайно низка, а профилактика гельминтозов сведена к лечению выявленных инвазированных пациентов [12, 13]. Вместе с тем многие исследователи отмечают связь широкой распространенности паразитозов у детского населения с развитием функциональной патологии органов пищеварения на фоне нарушений регуляции и высокий риск формирования хронических заболеваний даже при условии естественной санации ребенка с течением времени.
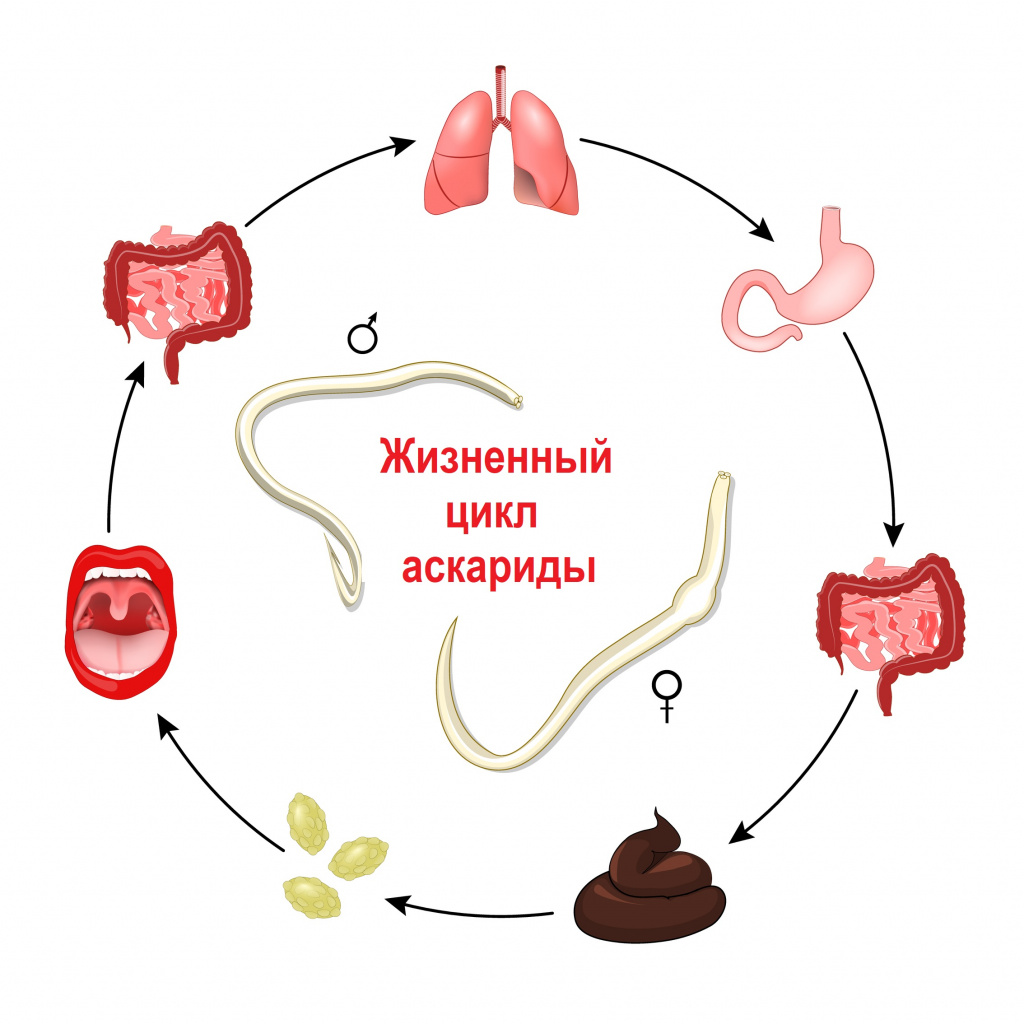
Самые распространенные и изученные заболевания — аскаридоз, энтеробиоз (рис. 1) и лямблиоз — регистрируются повсеместно. В России ежегодно выявляется более 2 млн больных нематодозами. При оценке территориального распределения лямблиоза по России установлено, что самый высокий средний уровень показателей заболеваемости в течение многих лет отмечен в Санкт-Петербурге, причем пораженность детей, посещающих детские учреждения, составляет 35% [2].
Каждый человек в течение жизни неоднократно переносит различные паразитарные заболевания [9]. В детском возрасте паразитозы встречаются чаще. У детей раннего возраста (до 5 лет) этому способствует широкая распространенность репродуктивного материала паразитов (цисты, яйца, личинки (рис. 2)) в окружающей среде и недостаточное развитие гигиенических навыков.
![Контрастирование яичников широкого лентеца с репродуктивным материалом]()
Значимость определенных факторов риска меняется в соответствии с возрастом ребенка. Доказано, что для детей младшего возраста более значимы санитарно-гигиенические условия проживания, а для подростков при сборе анамнеза необходимо уделить внимание социально-экономическим и географическим факторам (пребывание в лагере, туристическая поездка, наличие младшего брата или сестры) (рис. 3).
![Значение факторов риска паразитозов у детей разного возраста]()
Транзиторное снижение противоинфекционного иммунитета как фактор риска возникновения паразитоза у детей регистрируется также в период реконвалесценции после вирусных заболеваний, вызываемых вирусами герпетической группы (цитомегаловирус, вирус простого герпеса I и II, вирус Эпштейна–Барр), может возникать в результате ятрогении (применение иммуносупрессивной терапии при аллергических и аутоиммунных заболеваниях). В настоящее время значимая доля детей находится в состоянии дезадаптации, которое также сопровождается снижением иммунной защиты.
Иммунную защиту желудочно-кишечного тракта (ЖКТ) ребенка можно условно разделить на специфическую и неспецифическую. К неспецифической защите относят комплекс условий нормального пищеварения: зрелость ферментативных систем, обеспечение кислотно-щелочного градиента в различных отделах ЖКТ, деятельность нормальной микрофлоры, адекватную моторику.
Отдельно необходимо отметить, что для такого заболевания, как лямблиоз, предрасполагающим фактором инвазии является нерегулярное и недостаточное отделение желчи в кишечник при аномалиях развития желчного пузыря (перетяжки, перегибы). Лямблиоз, выявленный у пациентов педиатрического отделения МОНИКИ, в 100% случаев сопровождался дисфункцией билиарного тракта.
![Cлизистая оболочка 12-перстной кишки]()
У детей в восстановительном периоде после острых кишечных инфекций, после массивной антибиотикотерапии, а также у пациентов с хронической патологией органов пищеварения сопутствующие нарушения ферментного обеспечения, нормофлоры и моторики кишечника также делают ЖКТ более уязвимым для паразитов (рис. 4).
Специфическая защита слизистой оболочки органов пищеварения зависит от возраста ребенка и его зрелости. Механизм специфической иммунной защиты является одной из наиболее древних систем организма, так как гельминтозы сопровождают человечество в течение многих тысячелетий. Этот механизм представлен прежде всего эозинофилами крови и иммуноглобулином Е.
Классический развернутый антипаразитарный ответ может быть сформирован у ребенка не ранее достижения им 4 лет и тесно связан с качеством и количеством IgE, созревающего к этому возрасту. При контакте организма с паразитом в первую очередь выделяются медиаторы воспаления: интерлейкин, лейкотриен С4, D4, простагландины, тромбоксаны. Увеличивается количество лимфоцитов, продуцирующих IgM и IgG. В клиническом анализе крови отмечается рост уровня эозинофилов и базофилов, связанный с увеличением содержания этих клеток в тканях инвазированного органа. Встречаясь с личинками паразита, тканевые базофилы выделяют гепарин и гистамин, которые в сочетании с лейкотриенами и другими медиаторами воспаления вызывают общие проявления: зуд, реактивный отек, гиперемию, а также могут спровоцировать общие проявления: бронхоспазм, проявления крапивницы или диарею. Аллергическое воспаление при паразитозах развивается по классическому пути и призвано создать условия, приводящие к гибели и/или элиминации паразита [5].
Вместе с тем эозинофилы обладают выраженным цитотоксическим потенциалом, превышающим возможности других клеток крови, что объясняет первостепенное значение эозинофилов в антипаразитарных реакциях и их повреждающую роль при аллергии. Основное действие эозинофилы оказывают в барьерных тканях. В очаге инвазии они дегранулируют, оказывая гельминтотоксическое и цитотоксическое действие. Белки эозинофильных гранул (большой основной протеин, эозинофильная пероксидаза, эозинофильный катионный протеин, эозинофил-производный нейротоксин) токсичны не только для паразита, но и для клеток организма ребенка. Еще одной из важных причин системных и органных поражений, сопутствующих паразитозам, является образование иммунных комплексов [9, 10].
Действие паразитов на организм ребенка осуществляется с вовлечением многих систем. Практически все их виды могут вызывать сдвиг соотношения Th1/Th2 клеток в направлении, благоприятном для их выживания. Описаны случаи, когда продукты выделения паразита оказывали гормоноподобное действие на организм хозяина [5].
Местное влияние паразиты осуществляют, вызывая контактное воспаление слизистой оболочки и стимулируя вегетативные реакции. При этом нарушаются процессы кишечного всасывания, адекватная моторика ЖКТ и его микробиоценоз.
Системное влияние оказывается за счет использования паразитом энергетического и пластического потенциала пищи в ущерб организму ребенка, индукции аллергии и аутоиммунных процессов, целенаправленной иммуносупрессии и эндогенной интоксикации. Проведенными исследованиями показано, что аллергический синдром сопутствует аскаридозу и энтеробиозу в 71,3% случаев. Среди детей с атопическим дерматитом паразитозы выявляются у 69,1%, при этом лямблиоз из числа всех инвазий составляет 78,5% [4].
Особенно узнаваемую клиническую картину формирует токсокароз (рис. 5). Клиническими маркерами этой инвазии являются лейкемоидная реакция эозинофилов (от 20% и выше эозинофилов в формуле крови), сопровождающая ярко и упорно протекающий аллергический синдром в виде атопического дерматита с выраженным зудом и резистентностью к традиционной терапии или тяжелую бронхиальную астму с частыми приступами.
В 75,3% случаев паразитозы сопровождаются разнообразными функциональными нарушениями со стороны ЖКТ. Рядом работ доказано, что паразитарная инвазия способна вызывать нарушения углеводного обмена, а также дисахаридазную недостаточность за счет снижения уровня лактазы [7, 9].
У большинства детей нарушения адаптации являются одним из важных звеньев патогенетического процесса при паразитозе. Следует отметить, что состояние дезадаптации затрагивает в первую очередь лимфоцитарное звено иммуногенеза, что не может не сказываться на созревании и дифференцировке специфического иммунитета.
Диагностика паразитозов
До настоящего времени ведется поиск простого, доступного и надежного метода диагностики паразитозов. Разработанные методики прямого визуального обнаружения требуют минимальной экспозиции диагностического материала, многократных повторных исследований. Известные способы диагностики глистных инвазий и протозоозов, такие как метод толстого мазка фекалий по Като, метод формалин-эфирного осаждения, перианальный соскоб, микроскопия пузырной и печеночной желчи, имеют ряд недостатков, связанных как с особенностями развития паразита, так и с состоянием макроорганизма и его реактивностью.
Непрямые методы исследования (определение специфических антител) обладают недостаточной специфичностью и достоверностью. Известно, например, что, проходя сложный цикл развития от яйца до взрослого состояния, гельминты меняют свой антигенный состав. Антитела в организме хозяина вырабатываются в основном в ответ на поступление экскретов и секретов гельминта, тогда как в иммунодиагностических реакциях используются соматические антитела. Возникающая неспецифическая сенсибилизация организма, общность некоторых антигенов трематод, простейших и человека создают высокий удельный вес ложноположительных серологических реакций в титрах ниже достоверно диагностических. Таким образом, исследование методом иммуноферментного анализа (ИФА) на гельминты является высокочувствительным, но низкоспецифичным методом. Определение паразитов методом полимеразной цепной реакции (ПЦР) является высокоспецифичным и высокочувствительным методом, но из-за дороговизны и сложности не может быть скрининговым, когда, например, нужно обследовать группу детей из детского учреждения.
Не теряет своей актуальности клинический осмотр ребенка и внимательный учет косвенных признаков паразитоза. Важно отметить возможность течения паразитоза при аллергическом и астеническом синдроме, полилимфаденопатии неясного генеза, при нарушениях кишечного всасывания, углеводного обмена, при затяжном и хроническом течении болезней пищеварительного тракта, гепатоспленомегалии неясного генеза. Течение паразитарной инвазии имеет клинические особенности: обычно признаки поражения минимизированы, заболевание носит стертый характер, обострения полиморфны и неярки. Особенностью обострений заболеваний данной группы является их цикличность с периодом в 11–15 дней.
Косвенными лабораторными признаками паразитоза могут быть анемия, базофилия, эозинофилия, увеличение уровня аспартатаминотранферазы (АСТ).
Кроме того, признаки возможной паразитарной инвазии следует учитывать при оценке результатов инструментального исследования. При ультразвуковом исследовании органов брюшной полости у ребенка старше 3 лет косвенными признаками паразитоза являются гепатоспленомегалия, неравномерность паренхимы печени и селезенки за счет мелких гиперэхогенных сигналов, увеличенные лимфатические узлы в воротах селезенки.
Лечение гельминтозов
Лечение гельминтозов должно начинаться с применения специфических антигельминтных препаратов. Современный арсенал лекарственных средств, используемых для лечения кишечных паразитозов, включает значительное количество препаратов различных химических классов [11]. Они применяются как в клинической практике для лечения выявленных больных, так и с целью массовой профилактики.
Определяя препарат для специфической противопаразитарной терапии, следует понимать, что спектр действия этих препаратов не особенно широк. Практически все препараты этой группы применяются многие десятки лет и целесообразно предположить, что паразиты выработали системы приспособления и заболевание может быть резистентным к проводимой терапии. По данным Г. В. Кадочниковой (2004), эффективность такого традиционного препарата, как Декарис, в современных условиях не достигает 57%. Кроме того, эта группа противопаразитарных средств, к сожалению, имеет ряд побочных эффектов: тошноту, рвоту, абдоминальный синдром.
Таким образом, в современных условиях следует отдавать предпочтение более современным препаратам, которые, во-первых, являются универсальными для лечения как нематодозов, так и смешанных глистных инвазий и активны в отношении такого распространенного паразита, как лямблия. Во-вторых, использование одного противопаразитарного препарата, а не их комбинации, ощутимо снижает риск неприятных побочных эффектов. На сегодняшний день единственный представитель этой группы в нашей стране — альбендазол (Немозол).
Для лечения аскаридоза у детей старшего возраста или при рецидивировании заболевания в настоящее время под наблюдением врача может быть применен комбинированный прием антигельминтных средств (например, альбендазол в течение трех дней, затем — Вермокс в течение трех дней). Непременным условием успешной дегельминтизации больных энтеробиозом являются одновременное лечение всех членов семьи (коллектива) и строгое соблюдение гигиенического режима для исключения реинвазии. Следует отметить, что важное значение имеет ежедневная влажная уборка, так как были описаны казуистические случаи распространения репродуктивного материала остриц на частичках пыли на высоту до 1,5 метра.
В педиатрической клинике МОНИКИ разработаны принципы терапии паразитозов, учитывающие особенности патогенеза инвазии и позволяющие качественно и надежно вылечить данную группу заболеваний. Благодаря применению разработанной схемы терапии удается эффективно предотвратить реинвазию и развитие функциональных нарушений органов пищеварения у детей.
Принципы терапии больных паразитозами
1. Прием антипаразитарных препаратов проводится с учетом вида возбудителя инвазии.
Препараты, применяемые в лечениии аскаридоза:
- Вермокс (мебендазол) (для детей с 2 лет) — по 100 мг 2 раза в сутки в течение 3 дней;
- Пирантел — 10 мг/кг однократно;
- Немозол (альбендазол) (для детей с 2 лет) — 400 мг однократно.
Препараты, применяемые в лечении энтеробиоза:
- Вермокс (мебендазол) (для детей с 2 лет) — 100 мг однократно;
- Пирантел — 10 мг/кг однократно;
- Немозол (альбендазол) (для детей с 2 лет) — 400 мг однократно.
Препараты, применяемые в лечении лямблиоза:
- орнидазол 25–30 мг/кг (если масса тела больше 35 кг — 1000 мг) в два приема в течение 5 дней, 1 день — 1/2 дозы, повторный курс через 7 дней;
- Макмирор (нифурател) — по 15 мг/кг 2 раза в сутки в течение 7 дней;
- Немозол (альбендазол) — по 15 мг/кг однократно в течение 5–7 дней.
2. Лечение паразитоза предусматривает измененные в результате жизнедеятельности паразитов свойства пищеварительного тракта ребенка (функциональные нарушения органов пищеварения, ферментопатия, изменение микробиоценоза) и их коррекцию курсами ферментных препаратов и синбиотиков (табл. 1).
3. Обязательное применение энтеросорбентов и комплекса поливитаминов с микроэлементами (табл. 2 и 3).
Таким образом, разработанные в клинике педиатрии МОНИКИ принципы комплексной терапии паразитозов у детей предусматривают поэтапное восстановление функционального состояния ЖКТ, нарушенного в результате местного и системного влияния паразитов. Применение комплексной терапии позволяет предотвратить дальнейшее развитие функциональных нарушений с формированием органической патологии, а также избежать реинвазии.
Литература
Л. И. Васечкина 1 , кандидат медицинских наук
Т. К. Тюрина, кандидат медицинских наук
Л. П. Пелепец, кандидат биологических наук
А. В. Акинфиев, кандидат медицинских наукИнформацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Описторхоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Описторхоз – это паразитарное заболевание с преимущественным поражением желчевыводящих протоков, желчного пузыря, протоков поджелудочной железы, вызываемое плоскими паразитами класса сосальщиков. Строение описторхисов, как и всех сосальщиков, довольно сложное. Opisthorchis felineus (кошачья двуустка) – плоский гельминт ланцетовидной формы. Его длина - 4-20 мм, ширина - 1-4 мм. Плоское тело описторхиса покрыто кожно-мускульным мешком, не имеет полости, а все внутренние органы размещены в рыхлой массе паренхиматозных клеток. У описторхиса есть 2 присоски (ротовая и брюшная), с помощью которых паразит прикрепляется к тканям внутренних органов хозяина. Описторхис не имеет кровеносной системы и органов дыхания, а органы выделения и нервная система примитивны. Пищей для описторхисов служат эпителиальные клетки протоков печени, поджелудочной железы и кровь.![Описторхис.jpg]()
Причины появления описторхоза
Источником размножения паразитов являются пресноводные улитки. Затем двуустка заселяется в рыбу.Заражение описторхозом человека и млекопитающих происходит при употреблении в пищу сырой, малосоленой, вяленой или недостаточно термически обработанной речной рыбы семейства карповых, содержащей инвазионные личинки.
![Заражение описторхозом.jpg]()
Существует три вида паразитов, являющихся возбудителями описторхоза у человека:- Opisthorchis felineus - встречается в районах магистральных рек ряда регионов Сибири и Дальнего Востока;
- Opisthorchis felineus arvicola – водятся в бассейне реки Шидерты в Казахстане;
- Opisthorchis viverrini – встречается в реках стран Южной и Юго-Восточной Азии (в Таиланде описторхозом поражено 80% населения).
Взрослые особи паразитируют в желчных протоках печени (100%), желчном пузыре (60%) и протоках поджелудочной железы (36%). Описторхисы могут паразитировать в организме человека до 25 лет.
Классификация заболевания
Описторхоз может иметь острое и хроническое течение.
Формы острого описторхоза:
- инаппарантная (субклиническая) форма заболевания отличается минимальной симптоматикой и диагностируется только с помощью лабораторных исследований;
- манифестная (клинически выраженная) форма характеризуется токсико-аллергическими симптомами:
- тифоподобная (септическая) форма,
- гепатохолангитическая форма - с преобладающими симптомами воспаления желчных протоков печени,
- гастроэнтероколитическая форма – с диспепсическим синдромом,
- смешанная форма.
- латентная (бессимптомная) форма;
- инаппарантная форма;
- манифестная форма – заболевание имеет выраженную клиническую симптоматику с преобладанием какого-либо синдрома):
- холецистохолангитическая,
- гепатитная,
- гастроэнтеритическая,
- панкреатическая,
- смешанная.
Симптомы описторхоза
Симптомы описторхоза начинают проявляться после инкубационного периода, составляющего 2-3 недели, зачастую внезапно. Клинические варианты течения ранней стадии разнообразны - от латентных и стертых до генерализованных аллергических реакций с множественными поражениями.В клинической картине острого описторхоза выделяют следующие синдромы:
- Лихорадка. Лихорадочный синдром наблюдается у всех больных острым описторхозом. Температура тела колеблется в широком диапазоне - от субфебрильной до фебрильной и сохраняется от 3-4 дней до нескольких недель.
- Интоксикационный синдром включает слабость, озноб, потливость, снижение аппетита и др.
- Умеренно выраженные миалгии и артралгии.
- Кожная сыпь появляется в первую неделю заболевания, сохраняется 3-10 дней и далее бесследно исчезает. Локализуется сыпь на груди, спине, живое и верхних конечностях.
- Гепатобилиарный синдром проявляется болью в правом подреберье, которая может распространяться на правую подключичную область и правую лопатку. Интенсивность боли колеблется от тупой и ноющей до давящей и жгучей. Характерны симптомы диспепсического характера - тошнота, рвота, изжога. Нередким симптомом является желтуха, которая часто сочетается с кожным зудом.
- Гастроэнтероколитический синдром наблюдается редко и преимущественно у детей.
- В начале болезни могут наблюдаться катаральные проявления со стороны верхних дыхательных путей, реже - астматический бронхит.
- У некоторых больных в острую фазу описторхоза могут развиваться тяжелые токсико-аллергические проявления, такие как острый эпидермальный некролиз (синдром Лайела), синдром Стивена-Джонсона, острый миокардит, отек Квинке, крапивница.
В правом подреберье отмечаются приступообразные боли, похожие на желчную колику, переходящие в правую половину грудной клетки. Наблюдаются диспепсические расстройства.
Поскольку паразит поражает еще и нервную систему, то больной жалуется на быструю утомляемость, бессонницу, раздражительность, нервозность. Наблюдается повышенная потливость, тремор рук, век и языка. Довольно часто неврологические симптомы выступают на первый план, что приводит к постановке неверного диагноза. Кроме того, у больного могут наблюдаться аллергические проявления (крапивница, зуд, отек Квинке, пищевая аллергия). Хроническая стадия описторхоза связана с жизнедеятельностью паразитов в желчных протоках печени и поджелудочной железы и способна длиться более 10–20 лет. Холестаз — это наиболее частый синдром в клинике хронического описторхоза.
Диагностика описторхоза
Методы диагностики описторхоза можно разделить на эпидемиологические, клинико-инструментальные, иммунологические и паразитологические. Большие перспективы открывает молекулярно-генетическая диагностика описторхоза.
Врач проводит сбор анамнеза, во время которого выясняет, проживал ли больной в месте, где часто диагностируется описторхоз, и были ли эпизоды приема в пищу плохо термически обработанной рыбы карповых пород.
В комплексное обследование при описторхозе должны включаться следующие инструментально-лабораторные исследования:
- Клинический анализ крови . Для описторхоза характерно наличие лейкоцитоза, повышение СОЭ, высокая степень эозинофилии.
- Биохимический анализ крови показывает снижение уровня общего белка в крови, альбумина, изменение уровня печеночных ферментов.
- Общий анализ мочи .
- Общий анализ кала рекомендуется проводить троекратно, с интервалом в несколько дней.
Диагностическое исследование слизистой оболочки желудочно-кишечного тракта.
Синонимы: Анализа крови на описторха; Антиописторхис-IgG; Антитела класса G к антигенам кошачьей двуустки; IgG антитела к возбудителю описторхоза; Анти-Описторхис-IgG. Opisthorchis felineus IgG. Краткое описание исследования «Anti-Opisthorchis felineus IgG (антитела класса IgG к антигенам .
К каким врачам обращаться
Описторхоз может маскироваться под различные заболевания. В случае острого течения бывает трудно определить, к какому врачу обратиться, поскольку человек воспринимает свое состояние как кишечное недомогание. При обнаружении симптомов нарушения работы ЖКТ обращаться следует к гастроэнтерологу и инфекционисту-паразитологу.
Врач-педиатр лечит описторхоз у детей.Лечение описторхоза
Схема лечения описторхоза включает несколько этапов:
Подготовительный этап с обязательным соблюдением диеты продолжается от 10 до 20 дней (в зависимости от тяжести течения заболевания). В этот период назначаются препараты для улучшения состояния и снятия общих симптомов: спазмолитики, противовоспалительные, антиаллергические средства. Для оптимизации оттока желчи применяются желчегонные средства, а для стабилизации работы печени - гепатопротекторы.
Второй этап является непосредственной дегельминтизацией. В настоящее время единственным эффективным средством этиотропной терапии описторхоза является производное изохинолина - празиквантел.
Препарат действует на все формы описторхисов, малотоксичен, вызывает спастический паралич мускулатуры паразитов.
Третий этап (реабилитационный) призван восстановить нарушения, произошедшие в организме вследствие заболевания. Есть все основания для применения желчегонной терапии посредством разного рода тюбажей, приема отваров трав с желчегонным эффектом и гепатопротекторов. Также в течение всего реабилитационного периода следует очищать кишечник при помощи клизм или слабительных средств.
Контроль эффективности терапии проводят через 2–3 месяца после окончания лечения больных с подострой стадией описторхоза и через 4–6 месяцев после лечения хронического описторхоза.
Осложнения
Актуальность проблемы описторхоза продиктована длительным клиническим течением заболевания с возможными осложнениями и аутоиммунными нарушениями - перипортальным фиброзом, язвенно-эрозивными повреждениями гастродуоденальной зоны, рецидивирующим панкреатитом, обтурационным холангитом, холециститом, желчнокаменной болезнью.Описторхоз внесен в список канцерогенов первой категории. Заболевание нередко приводит к развитию выраженного фиброза и цирроза печени с вероятностью возникновения рака печени. Описторхоз наблюдается при вирусном гепатите С, снижая эффективность противовирусного лечения.
Обусловленные описторхозом процессы создают условия для появления вторичных инфекций: кишечной палочки; стафилококков; дрожжеподобных грибков и т.д.
Профилактика описторхоза
Основным профилактическим мероприятием считается исключение из пищи сырой, слабо просоленной и недостаточно термически обработанной рыбы семейства карповых. Термическая обработка должна составлять не менее 20 минут с момента закипания. Гибель паразитов наступает через 7 часов при температуре –40°С и через 32 часа при температуре –28°С.
Ни при каких обстоятельствах нельзя употреблять сырую воду из ручьев, рек и других естественных водоемов. Кипятить такую воду следует не менее десяти минут.
Кроме того, профилактика заболевания включает комплекс мер по выявлению, лечению и диспансерному наблюдению за больными описторхозом, по санитарно-эпидемиологическому надзору за предотвращением фекального загрязнения водоемов и соблюдением технологии обработки рыбы, проведение санитарно-просветительской работы среди населения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Повышенное слюноотделение: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Пищеварение - сложный, многоэтапный процесс, требующий участия большого количества структур и органов, объединенных в пищеварительную систему.
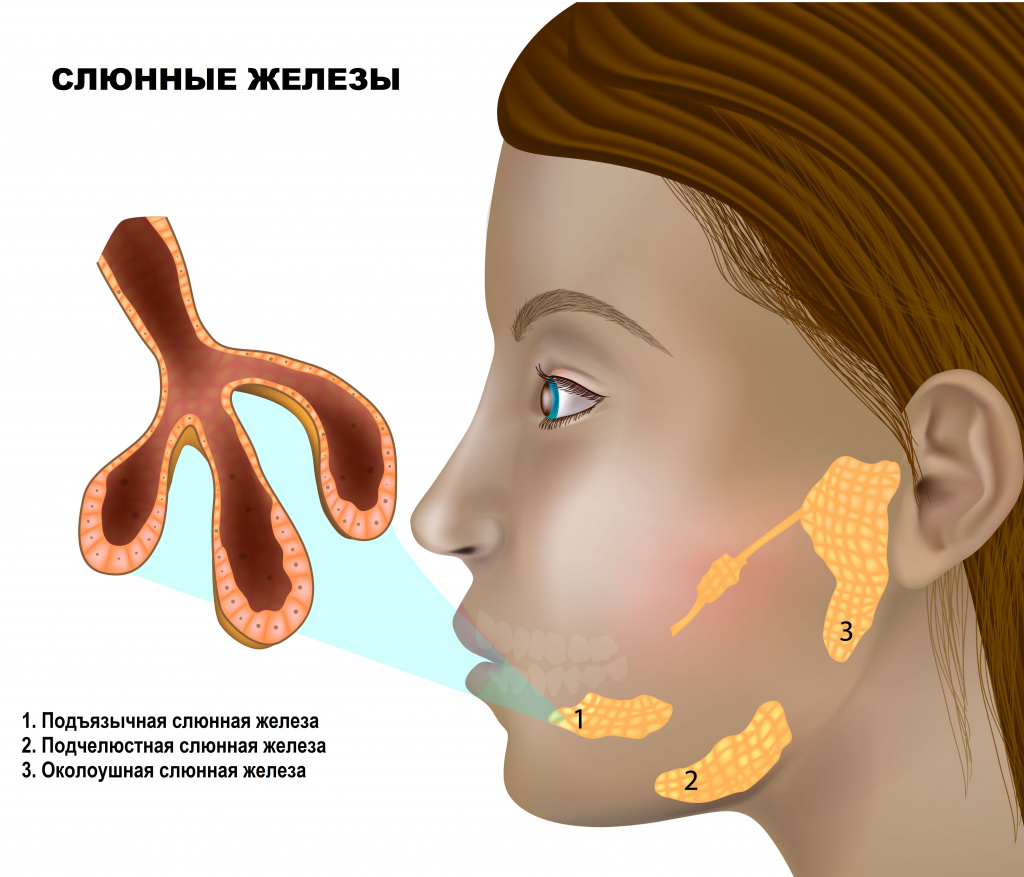
Слюна – это один из видов пищеварительных соков, который продуцируется слюнными железами, расположенными в ротовой полости.
Выделяют 3 пары крупных слюнных желез (околоушные, подчелюстные, подъязычные) и множество мелких, расположенных в слизистой оболочке ротовой полости.
![Слюноотделение.jpg]()
Слюна выполняет разнообразные функции. Во-первых, она увлажняет пищу и вкупе с механическим измельчением зубами способствует формированию пищевого комка, соответственно, облегчает глотание. Во-вторых, в состав слюны входит большое количество биологически активных веществ, среди которых стоит упомянуть лизоцим, обладающий бактерицидными свойствами в отношении микроорганизмов, и амилазу, которая расщепляет крахмал.
Процесс слюнотечения регулируется преимущественно рефлекторно, то есть опосредованно через нервную систему. В различных физиологических (нормальных) и патологических ситуациях возможно изменение обьема вырабатываемой слюны в сторону повышения или понижения.
Повышенное слюноотделение (гиперсаливация) – это состояние, характеризующееся образованием избыточного количества слюны, которое может сопровождаться потребностью делать больше глотательных движений или приводить к истечению слюны изо рта.
Разновидности повышенного слюноотделения (гиперсаливации)
В зависимости от действительного объема вырабатываемой слюны выделяют истинную и ложную гиперсаливацию. Истинная гиперсаливация заключается в выработке большего объема слюны, чем обычно. Ложная гиперсаливация характеризуется выработкой прежнего объема слюны, однако из-за нарушения акта глотания происходит накопление слюны в ротовой полости и возможно ее истечение из ротового отверстия - в результате создается впечатление, что выработка слюны действительно повышена.Возможные причины повышенного слюноотделения
В здоровом организме выработка слюны увеличивается в процессе пищеварения. Слюна начинает выделяться при виде пищи или при ощущении ее запаха. После попадания пищи в ротовую полость происходит непосредственное раздражение нервных окончаний, расположенных в слизистой оболочке ротовой полости. Это стимулирует соответствующий центр нервной системы и рефлекторно приводит к усилению выработки слюны.
Таким образом, изменение объема слюноотделения происходит преимущественно за счет повышенного раздражения нервных окончаний, расположенных в ротовой полости, или за счет возбуждения центра слюноотделения головного мозга.
Поражение центра слюноотделения может стать причиной гиперсаливации. Кроме того, избыточное слюноотделение отмечается при поражении отдельных периферических нервов, иннервирующих слюнные железы, – тройничного, лицевого, языкоглоточного и их ветвей.
Среди заболеваний, вызывающих усиленное слюноотделение, стоит отметить патологии полости рта, заболевания собственно нервной системы, а также вторичные поражения нервных структур в результате изменения обмена веществ как следствие патологических процессов в других органах.
Гиперсаливация часто встречается при глистных инвазиях (при аскаридозе, энтеробиозе, стронгилоидозе, трихоцефалезе, фасциолезе, описторхозе и ряде других гельминтозов).
Необходимо отличать истинное повышение объема секретированной слюны от нарушения глотания слюны, вырабатывающейся в обычном объеме (ложная гиперсаливация). Последняя связана с нарушением иннервации мышц, участвующих в акте глотания, и с первичным поражением этих мышц.
Стоит сказать, что избыточное выделение слюны наблюдается у грудных детей с 3 месяцев жизни, что связано с особенностью функционирования нервной системы в данный период жизни ребенка и не является отклонением.
Заболевания, вызывающие повышенное слюноотделение
Среди заболеваний, вызывающих избыточное слюноотделение, можно выделить несколько групп.
- Патологические процессы, локализованные в ротовой полости: воспалительные заболевания, чаще инфекционного происхождения: ангина (воспаление миндалин), эпиглоттит (воспаление надгортанника), а также воспаление слюнных желез (паротит, субмаксиллит, сублингвит).
- Заболевания других отделов пищеварительного тракта, рефлекторно приводящие к слюнотечению: гастрит (воспаление слизистой оболочки желудка), заболевания поджелудочной железы (панкреатит) и др.
- Заболевания нервной системы, при которых наиболее часто отмечается ложная гиперсаливация, связанная с нарушением акта глотания, однако возможна и инстиная гиперсаливация: состояния после перенесенного инсульта, детский церебральный паралич, эпилепсия (во время припадка), паркинсонизм и т.д.
- Другие патологические состояния, такие как отравления инсектицидами и другими химикатами, особенно группы фосфорно-органических соединений, а также некоторыми грибами (например, мухоморами). Помимо этого некоторые заболевания эндокринных желез могут приводить к повышению аппетита и, как следствие, к избыточному слюноотделению в состоянии голода. К таковым относятся, например, гипертиреоз (избыточная секреция гормонов щитовидной железы).
Заболевания, способные вызвать гиперсаливацию, относятся к разным клиническим дисциплинам. Чтобы не ошибиться с выбором узкого специалиста, у которого пациент будет проходить лечение, сначала стоит обратиться к врачу общего профиля: терапевту или педиатру . После клинического и минимального лабораторно-инструментального обследования врач определит причину гиперсаливации и при необходимости направит пациента к специалисту: стоматологу, оториноларингологу, гастроэнтерологу , неврологу и др.
Диагностика и обследования при повышенном слюноотделении
Спектр дополнительных диагностических мероприятий определяется предполагаемой причиной, вызвавшей избыточное отделение слюны. Практически всегда врач направит пациента на проведение клинического анализа крови с развернутой лейкоцитарной формулой для оценки общего состояния организма и, в частности, для исключения воспалительных процессов.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Читайте также:


.jpg)
.jpg)
.jpg)
.jpg)