Этиология и эпидемиология вич в беларуси
Обновлено: 24.04.2024
Эпидситуация по ВИЧ-инфекции в Республике Беларусь
на 1 августа 2021 года
Умерло по разным причинам (связанным и не связанным с ВИЧ) за все годы наблюдения
Количество ЛЖВ, выбывших за пределы страны (по официальным данным)
Количество ЛЖВ (гр.5 равна разности граф 2,3,4)
Показатель распространенности (на 100 тыс. населения)
(на 100 тысяч населения)
За январь-июль 2021 года
За январь-июль 2020 года
- На территории Гродненской области отмечается статистически достоверное снижение регистрации новых случаев ВИЧ-инфекции.
По остальным регионам заболеваемость осталась на уровне аналогичного периода 2020 года, таблица 3.
Таблица 3 – Динамика показателей заболеваемости ВИЧ-инфекцией населения Республики Беларусь по отдельным регионам за январь-июль 2020-2021гг.
Выявлено случаев ВИЧ-инфекции за январь-июль 2020г.
Выявлено случаев ВИЧ-инфекции за январь-июль 2021г.
(ошибка достоверности P )
пок-ль на 100 тыс. нас.
пок-ль на 100 тыс. нас.
-39,2% (- 21 сл.) (Р˂0,05), t ст.=2,25
= на уровне (Р > 0,05)
Республика Беларусь
= на уровне (Р>0,05)
Таблица 4 – Структура путей передачи случаев ВИЧ-инфекции за весь период статистического наблюдения по отдельным регионам.
Инфицирование парентеральным путем
Инфицирование половым путем
Инфицирование другими путями передачи (вертикальный, неустановленный)
Республика Беларусь
(9 865 человек)
(20 792 человека)
(641 человек)
- За январь-июль 2021 года в общей структуре заболеваемости: доля парентерального пути передачи ВИЧ составила 14,7% (131 человек), доля полового пути передачи ВИЧ – 83,7% (745 человек) (гетеросексуальные контакты 77,9%(693 человека), гомосексуальные контакты 5,8% – 52 человека (при этом среди мужского населения гомосексуальный путь передачи составил 9,7% – 52 из 537 мужчин). Другие пути передачи – 1,5% (14 человек), таблица 5.
Таблица 5– Структура путей передачи случаев ВИЧ-инфекции за январь-июль 2021года по регионам.
Инфицирова-ние парентеральным путем
Инфицирование половым путем
Инфицирование другими путями передачи
Вертикаль-ный путь передачи
Неустановленный путь передачи
Итого по Республике Беларусь
(131 человек)
(52 человека)
(693 человека)
Цель исследования. Дать молекулярно-генетическую характеристику рекомбинантным формам ВИЧ-1, выявленным на территории Республики Беларусь.
Материал и методы. Исследованы 303 нуклеотидные последовательности участка гена pol, а также полноразмерные нуклеотидные последовательности ВИЧ, полученные из образцов сыворотки/плазмы крови, поступивших в лабораторию в 2008—2015 гг. от ВИЧ-инфицированных пациентов, постоянно проживающих в разных регионах Беларуси.
Результаты. Анализ нуклеотидных последовательностей участка гена pol ВИЧ показал превалирование субтипа А1 — 275 (90,8%) случаев на территории Беларуси. Выявлены случаи инфицирования субтипами В — 9 (3,0%), C и G — по 2 (0,7%) случая каждого, рекомбинантными формами CRF02_AG— 4 (1,3%), CRF03_AB— 8 (2,6%), CRF06_cpx— 2 (0,7%) и уникальной рекомбинантной формой A/B— 1, (0,3%). Методом филогенетического анализа установлены 3 независимых события заноса CRF02 AG из Камеруна, Западной Африки и Узбекистана. CRF03 AB была занесена 6 раз с территорий стран бывшего СССР, 2 из которых привели к распространению внутри Беларуси. CRF06_cpx была занесена 1 раз из Эстонии. Уникальная рекомбинантная форма является результатом рекомбинации субтипов ВИЧ AFSU и BFSU.
Заключение. В результате проведенных исследований у пациентов с ВИЧ/СПИДом выявлены 15 случаев ВИЧ-инфекции, вызванных рекомбинантными формами ВИЧ-1: CRF03 AB— 8 (53,3%), CRF02 AG— 4 (26,7%) и CRF06_cpx— 2 (13,3%). В 1 случае определена уникальная рекомбинантная форма ВИЧ-1 между субтипами А и В.
Эпидемия ВИЧ на территории бывшего СССР началась в 1994—1996 гг. среди потребителей инъекционных наркотиков (ПИН) в южных городах Украины — Одессе и Николаеве [1, 2]. В дальнейшем эти варианты вируса вызвали вспышки ВИЧ-инфекции в других городах Украины (Киев, Донецк), России (Санкт-Петербург, Саратов, Пермь и др.) [3—5], Беларуси (Светлогорск, Жлобин) [6] и стран бывшего СССР. Подавляющее большинство вариантов вируса выявлены среди ПИН, и они относились к крайне генетически гомогенному варианту ВИЧ-1 субтипа А1, названному AFSU (от англ. FSU — Former Soviet Union, бывший СССР) или A1|DU (ОТ англ. IDU — injection drug user, ПИН) [2]. Данный вариант вируса, FSU-A1, впоследствии стал одной из родительских форм вируса для рекомбинантной формы, вызвавшей вспышку ВИЧ-инфекции в Калининграде — CRF03_AB. Позже был идентифицирован второй родительский вариант: ВИЧ субтипа B — популяция вирусов, названная BFSU (или BIDU) [5].
На территории Беларуси эпидемия ВИЧ-инфекции началась в мае— июле 1996 г. со вспышки среди ПИН в Светлогорске Гомельской области. Так, в июле ТОГО же года было зафиксировано 60 случаев ВИЧ-инфекции, а на 1 ноября 1997 г. общее количество случаев ВИЧ-инфекции составило уже 1728, 85% из которых выявлены у ПИН. В отличие ОТ Украины и России, где эпидемия ВИЧ-1 поразила различные географические регионы, в Беларуси эпидемия ВИЧ-инфекции была ограничена в основном городами Светлогорском и Жлобином, на долю которых приходилось более 90% ОТ всех случаев ВИЧ-инфекции среди ПИН. Молекулярные исследования показали, что вспышка вызвана ВИЧ-1 субтипа А1, который генетически идентичен вирусам у ПИН в Южной Украине и Центральной и Южной России [7].
На сегодняшний день в Беларуси вариант FSU-A1 по-прежнему превалирует среди ВИЧ-инфицированных, на него приходится более 90% ОТ всех новых случаев ВИЧ-инфекции. Помимо субтипа А1 на территории страны выявлен ВИЧ-1 субтипов B, С, G, циркулирующие рекомбинантные формы (ЦРФ) вируса: CRF02_AG, CRF03_AB и CRF06_cpx, а также уникальная рекомбинантная форма (URF) ВИЧ между вариантами FSU-A1/FSU-B, отличная ОТ известной циркулирующей рекомбинантной формы CRF03_AB [8].
Ключевые слова: Беларусь, бывший СССР, ВИЧ, молекулярная эпидемиология ВИЧ, рекомбинантные формы ВИЧ
Автор(ы): Сосинович С. В., Еремин В. Ф., Гасич Е. Л.
Медучреждение: РНПЦ эпидемиологии и микробиологии Минздрава Республики Беларусь
Минский клинический центр фтизиопульмонологии













ВИЧ-инфекция (синдром приобретенного иммунодефицита — СПИД, human immunodeficiency virus infection — HIV infection, acquired immunodeficiency syndrome — AIDS, erworbenen immundefektsyndrome — EIDS, syndrome d’immunodeficience acquise — SIDA) — медленно прогрессирующее инфекционное заболевание, возникающее вследствие заражения вирусом иммунодефицита человека, поражающего иммунную систему, в результате чего организм становится высоко восприимчив к оппортунистическим инфекциям и опухолям, которые в конечном итоге приводят к гибели больного.
Классификация CDC 1993 года
Для определения стадии ВИЧ-инфекции в большинстве клиник все еще применяется классификация CDC 1993 г., в которой учитываются как клинические проявления, так и количество лимфоцитов CD4.

Классификация стадий ВИЧ-инфекции, предложенная CDC в 1993 г.
Классификация CDC 2008 года
В 2008 г. CDC представили пересмотренную классификацию стадий ВИЧ-инфекции. В ней дано единое определение стадий ВИЧ-инфекции для подростков ≥ 13 лет и взрослых. Классификация была подвергнута пересмотру с целью получения упрощенной классификации стадий ВИЧ-инфекции с учетом последних достижений в области диагностики и лечения ВИЧ-инфекции. К трем ранее выделенным стадиям ВИЧ-инфекции была добавлена четвертая (ВИЧ-инфекция, неустановленная стадия).
Вирусология. ВИЧ относится к семейству ретровирусов, подсемейству лентивирусов. Лентивирусы вызывают хронические инфекции с длинным латентным периодом, персистирующей репродукцией вируса и поражением ЦНС. ВИЧ-1 и ВИЧ-2 имеют сходную структуру. Во всем мире большинство случаев СПИДа сегодня вызвано ВИЧ-1. Число инфицированных ВИЧ-1 на земном шаре превышает 40 млн. человек, большинство из них живет в Азии, Западной, Экваториальной и Южной Африке и Южной Америке.
Морфология. Диаметр ВИЧ-1 составляет 100 нм. Снаружи вирус окружен липидной мембраной, в которую встроены 72 гликопротеидных комплекса. Каждый из этих комплексов образован тремя молекулами поверхностного гликопротеида (gpl20) и тремя трансмембранного (gp41). Внутри к липопротеидной оболочке прилежит матриксный белок р 17. Сердцевину вируса (капсид) составляет капсидный белок р24, который окружает белковонуклеиновый комплекс: две молекулы вирусной РНК, связанные с протеидом р7 и обратной транскриптазой рбб. Вирус содержит все необходимые ферменты для репликации: обратную транскриптазу, интегразу р32 и протеазу pi 1. ВИЧ не стоек во внешней среде. Он инактивируется при температуре 56°С за 30 минут, при кипячении — через одну минуту, погибает под воздействием химических агентов, допущенных для проведения дезинфекции. Вирус относительно устойчив к ионизирующей радиации, ультрафиолетовому облучению и замораживанию при — 70°С.
Пути передачи ВИЧ:
- при половом контакте с ВИЧ-инфицированным;
- при переливании инфицированной крови или продуктов крови (заражение возможно также при искусственном оплодотворении, трансплантации кожи и органов);
- при использовании нестерильных игл и шприцев, которыми делал инъекции ВИЧ-инфицированный;
- от матери ребенку (во время беременности, родов, при кормлении грудью.
ВИЧ не передается: москитами, комарами, блохами, пчелами и осами. ВИЧ не передается при бытовых контактах. Не описано ни одного случая заражения через не содержащие кровь слюну и слезную жидкость. Поскольку ВИЧ не передается со слюной, нельзя заразиться через общие стаканы, вилки, бутерброды или фрукты (Friedland, 1986; Castro, 1988; Friedland, 1990). По мнению ведущих специалистов попадания на неповрежденную кожу инфицированных биологических жидкостей (например, крови) для передачи вируса недостаточно.
Половые контакты.
Половые контакты без презерватива — самый частый путь передачи ВИЧ-инфекции во всем мире. Самый высокий риск заражения существует при пассивном анальном половом контакте, однако описаны случаи заражения и после однократного активного полового контакта. Заболевания, передаваемые половым путем, значительно повышают риск заражения ВИЧ. Чем ниже вирусная нагрузка, тем менее заразен больной.
Употребление инъекционных наркотиков.
Использование нестерилизованных шприцев и игл, которыми делал инъекции ВИЧ-инфицированный, — важный путь передачи ВИЧ в странах с большим числом потребителей инъекционных наркотиков. В отличие от случайных уколов (при медицинских манипуляциях) иглой риск заражения через общие иглы намного выше, так как потребитель инъекционных наркотиков проверяет правильность положения иглы, набирая в нее кровь.
Передача от матери ребенку (вертикальный путь).
В отсутствие профилактических мероприятий частота передачи ВИЧ от матери ребенку во время беременности и родов составляет 15-30%. Приблизительно в 75% этих случаев передача ВИЧ происходит на поздних сроках беременности и в родах. Около 10% случаев вертикальной передачи ВИЧ происходит в первых двух триместрах беременности, еще 10-15% — во время грудного вскармливания.
В настоящее время вертикальная передача ВИЧ становится редкостью благодаря антиретровирусной профилактике и плановым кесаревым сечениям.
Инъекции и трансфузии инфицированных препаратов крови.
В большинстве западных стран случаи трансфузии ВИЧ-инфицированной крови и ее препаратов стали редкостью. При современных методах диагностики и скрининга донорской крови риск заражения ВИЧ при переливании одной дозы крови составляет 1:1 ООО ООО.
Основные проявления эпидемического процесса.
- Первый этап (1987-1995 г.г.) — завоз ВИЧ иностранными гражданами и распространение инфекции среди населения за счет сексуальных контактов, медленные темпы развития эпидемического процесса;
- Второй этап (1996-1998 г.г.) — стремительное распространение инфекции среди лиц, употребляющих наркотические вещества; ведущий путь передачи —’ парентеральный;
- Третий этап (1999 г. по настоящее время) — является последствием предыдущей, формируется за счет сексуальных партнеров наркопотребителей 1 лиц, инфицированных половым путем. Выход инфекции из групп риска, возрастает риск инфицирования женщин и детей, ведущий путь передачи половой.
Клиническая классификация ВИЧ-инфекции у взрослых и подростков (пересмотр 2006 г.)
- асимптомная
- острый ретровирусный синдром
Клиническая категория 1
- бессимптомная ВИЧ-инфекция
- персистирующая генерализованная лимфаденопатия
Клиническая категория 2:
Себорейный дерматит, ангулярный хейлит, рецидивирующие язвенные поражения слизистой полости рта, HZ (обширный процесс вдоль одиного дерматома), рецидивирующие инфекции респираторного тракта (2 и более эпизодов за 6 месяцев синуситов, среднего отита, бронхита, фарингита, трахеита), онихомикозы, папулезная зудящая сыпь.
Клиническая категория 3:
Волосистая лейкоплакия языка, немотивированная хроническая диарея, длительностью более 1 месяца, рецидивирующий оральный кандидоз (2 и более эпизода за любые 6 месяцев), тяжелые предположительно бактериальные инфекции(пневмония, эмпиема), острый некротический язвенный стоматит, гингивит или периодонтит.
Клиническая категория 4:
Легочной туберкулез, внелегочной туберкулез, немотивированная потеря веса (более 10% за 6 месяцев), ВИЧ вастинг-синдром, пневмоцистная пневмония, рецидивирующая тяжелая рентгенологически подтвержденная пневмония (2 и более эпизода за год), ЦМВ-ретинит + колит, инфекция, вызванная вирусом простого герпеса (хроническая или персистирующая в течение 1 мес. и более), ВИЧ-ассоциированная кардиопати, ВИЧ-ассоциированная нефропатия, энцефалопатия, саркома Капоши и ВИЧ- ассоциированные опухоли,токсоплазмоз, криптоспоридиоз, криптококковый менингит, погрессирующая мультифокальная лейкоэнцефалопатия, диссеминированные грибковые инфекции, нетуберкулезные микобактериальные инфекции или диссеминированный атипичный микобактериоз.
Клиническая категория А (по классификации CDC) соответствует острой ВИЧ-инфекции и 1 клинической категории (по клинической классификации ВОЗ), клиническая категория В — 2 и 3 клиническим категориям, клиническая категория С — 4 категории, соответственно.
Пациенты, которым проводится диагностика ВИЧ с использованием ПЦР:
В РБ любой желающий может пройти анонимное обследование на ВИЧ- инфекцию в любом медицинском учреждении. Пациенту гарантируется полная конфендициальность, которая охраняется законом РБ. Кроме того, больные обследуются по клиническим показаниям при наличии признаков заболеваний подозрительных на проявление ВИЧ. Контингенты, подлежащие обязательному тестированию на ВИЧ определены в приказе М3 РБ №351, 1998.
Доноры, иностранные граждане, лица с клиническими симптомами заболеваний (лихорадка, лимфаденопатия, потеря массы тела, рецидивы пневмоний, серозный менингит неустановленной этиологии, энцефалит неустановленной этиологии, нейропатии, слабоумие и др.). Больные с подозрением или подтвержденным диагнозом (рецидивы бактериальных инфекций, кандидоз, криптококкоз, туберкулез, сепсис, саркома, мононуклеоз, образования головного мозга, лимфомы и др.). Новорожденные с задержкой развития, аномалии, маловесные, масса менее 2500. Больные парентеральными гепатитами, беременные, реципиенты препаратов крови, жидкостей, дети, рожденные ВИЧ-инфицированными, дети на гособеспечении, лица с ИППП, наркоманы, пенитенциарная система, наличие эпидпоказаний, анонимно.
Исследования, позволяющие осуществлять мониторинг ВИЧ-инфекции:
1.Определение уровня лимфоцитов CD4+B сыворотке крови (иммунограмма методом моноклональных антител)
2. Определение вирусной нагрузки ВИЧ в крови инфицированного (ПЦР) 3.Определение мутаций резистентности ВИЧ к антиретровирусным препаратам (ПЦР, генетический анализ ВИЧ).
Считается, что уровень ВН выше 100 000 копий/мл — пороговый уровень для старта терапии у взрослых и детей старше 1 года жизни.
ВИЧ – инфекция – медленно прогрессирующее инфекционное заболевание, вызываемое вирусом иммунодефицита человека, характеризующийся поражением иммунной и нервной систем, с последующим развитием на этом фоне оппортунистических (сопутствующих) инфекций, новообразований, приводящих инфицированного ВИЧ к летальному исходу.
СПИД (синдром приобретенного иммунодефицита) - терминальная стадия ВИЧ-инфекции, характеризующиеся клиническими проявлениями (совокупностью определенных симптомов и заболеваний, вызванных существенными нарушениями иммунной системы).
Этиология.
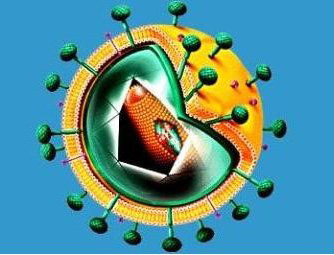
Вирус иммунодефицита человека относят к семейству ретровирусов (Retroviridae), роду лентивирусов (Lentivirus). Ретровирусы, имеют в структуре вирионов обратную транскриптазу — фермент, синтезирующий ДНК на матрице РНК вируса. Название Lentivirus происходит от латинского слова lente — медленный. Такое название отражает одну из особенностей вирусов этой группы, а именно — медленную и неодинаковую скорость развития инфекционного процесса в макроорганизме. Для лентивирусов также характере длительный инкубационный период. ВИЧ обладает выраженной антигенной изменчивостью, значительно превышающей таковую у вируса гриппа, что является одним из факторов, затрудняющих разработку методов специфической профилактики болезни.
Устойчивость
ВИЧ чрезвычайно чувствителен к внешним воздействиям, гибнет под действием всех известных дезинфектантов. Нагревание до 56 °С в течение 10 минут снижает инфекционность вируса, при нагревании до 70-80 °С он инактивируется через 10 мин, при кипячении - через 1 мин.
Вирионы чувствительны к действию 70% этилового спирта (инактивируются через 1 мин), 3% раствора перекиси водорода, 0,5% раствора формальдегида, 3% раствора хлорамина, эфира, ацетона и др. Устойчив при лиофильной сушке, воздействии ультрафиолетовых лучей и ионизирующей радиации. Хорошо переносит низкие температуры.
В нативном состоянии в крови на предметах внешней среды сохранят заразную способность до 14 дней, в высушенных субстратах – до 7 суток.
Эпидемиология ВИЧ-инфекции
Единственным источником инфекции является ВИЧ-инфицированный человек на всех стадиях заболевания.
В организме инфицированного человека ВИЧ с наибольшим постоянством и в наибольшем количестве обнаруживается в крови, сперме, вагинальном секрете, грудном молоке, цереброспинальной жидкости, лимфоидной ткани, в головном мозге и внутренних органах, в меньшей концентрации - в слезной жидкости, слюне, секрете потовых желез, что определяет особенности распространения возбудителя.
Пути передачи
Существует три основных пути передачи инфекции:
- Парентеральный путь (через кровь) – заражение происходит при инъекционном введении инфицированных наркотических веществ, использовании нестерильных игл и шприцев, через необеззараженные многоразовые инструменты для маникюра/педикюра, тату, пирсинга.
- Половой путь – заражение происходит при незащищенном половом контакте с ВИЧ-инфицированным. Наличие у человека инфекций передаваемых половым путем, увеличивает риск инфицирования ВИЧ в 10 раз.
- Вертикальный, или внутриутробный путь - вирус передается от инфицированной матери ребенку во время беременности, родов, кормления грудью.
Диагностика

Течение ВИЧ-инфекции характеризуется длительным отсутствием существенных симптомов болезни.
Метод иммуноферментного анализа (ИФА), выявление в крови антител к ВИЧ, является скрининговым. Для подтверждения специфичности результата, полученного в ИФА, используется реакция иммунного блоттинга (ИБ), принцип которой заключается в выявлении антител к целому ряду белков вируса. До получения положительного результата в ИБ и при отрицательном результате человек считается здоровым, противоэпидемические мероприятия не проводят.
Лечение
До сих пор не найдены средства для проведения профилактических прививок против ВИЧ-инфекции и для полного излечения ВИЧ-инфицированных больных.
В настоящее время существуют лекарственные средства, способные снизить темп и остановить прогрессирование ВИЧ-инфекции – антиретровирусные препараты.
Антиретровирусная терапия является неотъемлемой и важнейшей частью комплексной терапии ВИЧ-инфекции, которая также включает лечение и профилактику оппортунистических инфекций, патогенетическую, иммунокорригирующую, симптоматическую, общеукрепляющую терапию и психосоциальную помощь. Целью антиретровирусной терапии больных ВИЧ-инфекцией является максимальное и продолжительное угнетение репликации вируса, восстановление и/или сохранение функции иммунной системы, уменьшение числа осложнений, улучшение качества и продление жизни, снижение связанной со СПИДом заболеваемости и смертности. В связи с тем, что ВИЧ угнетает иммунную систему, важное значение придается поддержанию здоровья ВИЧ-положительного немедикаментозными средствами (правильное и рациональное питание, здоровый сон, избегание стрессов, перегревания и переохлаждения организма, здоровый образ жизни), а также регулярный мониторинг состояния здоровья у врачей-специалистов в области ВИЧ/СПИД.
Профилактика
Специфических средств профилактики ВИЧ-инфекции в настоящее время в мире не существует. Поэтому защита от ВИЧ/СПИД в подавляющих случаях зависит от поведения и образа жизни самого человека.
Алгоритм безопасного поведения.
- Пользоваться только личными предметами гигиены (зубные щетки, бритвы, лезвия и маникюрные принадлежности и т.д.).
- Требовать применения стерильного инструментария при обслуживании в различных учреждениях и организациях. Косметические процедуры (татуировки, пирсинг, маникюр, педикюр) проводить только в специальных учреждениях, имеющих лицензию на их проведение.
- При случайных половых контактах пользоваться презервативом. Избегать половых связей с людьми, употребляющими наркотики.
- Приучать себя и своего партнера систематически и правильно пользоваться презервативом; это поможет снизить вероятность заражения СПИДом, предохранит от венерических заболеваний и нежелательной беременности.
- Не употреблять инъекционные наркотики.
Где можно пройти тест на ВИЧ?
Обследоваться на ВИЧ-инфекцию, в том числе добровольно и анонимно, можно в любом учреждении здравоохранения г. Минска. До и после теста Вы получите консультацию специалиста, который объяснит результат теста и ответит на интересующие Вас вопросы.
Читайте также:

