Этиология и патогенез туберкулеза почек
Обновлено: 24.04.2024
Мочеполовой туберкулез занимает первое место в структуре всех внелегочных форм данного заболевания. Он в основном встречается у лиц молодого трудоспособного возраста, однако в последние годы наблюдается достоверное снижение количества больных моложе 20 лет и увеличение числа пациентов старше 50 лет.
10.1. Туберкулез почки и мочевых путей (нефротуберкулез)
Эпидемиология. В структуре хирургических заболеваний мочевыделительной системы туберкулез почки и мочевыводящих путей уступает только МКБ. Большинство клиницистов указывают на одинаковую частоту туберкулеза мочевыделительных органов среди обоих полов. Как в прошлые годы, так и в настоящее время туберкулезное поражение почек в 21-35 % случаев является причиной выполнения нефрэктомии.
Этиология и патогенез. Возбудителем туберкулеза является Mycobacterium tuberculosis - микобактерия туберкулеза (МБТ), обладающая высокой вирулентностью и патогенностью. В отличие от других бактерий, микобактерии туберкулеза абсолютно резистентны к стандартной антибактериальной терапии.
Мочеполовой туберкулез - местное проявление туберкулезной болезни, преимущественно гематогенного генеза, начинающееся с бугорковых поражений органов. Среди органов мочевой системы в первую очередь поражается почка и лишь потом мочеточник и мочевой пузырь. Изолированного туберкулеза мочеточника или мочевого пузыря без заболевания почки не существует. Заболевание возникает обычно во время первичного периода туберкулезной инфекции, до формирования иммунитета (как правило, в детском и юношеском возрасте). Наиболее частыми входными воротами для инфицирования организма являются органы дыхания.
Классификация. Среди предложенных классификаций наибольшее распространение в практической урологии получило подразделение туберкулеза почек и мочевыводящих путей на основании клинико-рентгенологических данных в зависимости отстепени деструкции почечной ткани:
I стадия - недеструктивный (инфильтративный) туберкулез почечной паренхимы;
II стадия - начальная деструкция почечной ткани (папиллит, маленькие одиночные каверны);
III стадия - сегментарная деструкция почечной ткани (больших размеров одиночная каверна, поликавернозный туберкулез в одном из сегментов почки);
IV стадия - субтотальная или тотальная деструкция почки (поликавернозный туберкулез, туберкулезный пионефроз, омелотворение почки).
По наличию микобактерий туберкулеза в моче выделяют МБТ+, МБТ-. Взависимости от локализации процесса различают:
■ туберкулез почки – одно- или двусторонний, единственной почки, верхнего, среднего, нижнего сегмента, одной чашечки, тотальное поражение почки;
■ туберкулез мочеточника - язвенный, рубцовый, периуретерит;
■ туберкулез мочевого пузыря - язвенный, рубцовый, микроцистис с пузырно-мочеточниковым рефлюксом и без него;
■ туберкулез уретры - язвенный, рубцовый.
Симптоматика и клиническое течение. Клиническая картина туберкулеза мочевой системы весьма многообразна, изменчива и не имеет патогномоничных признаков. Специфическим проявлением может быть определение микобактерий туберкулеза в моче.У многих больных заболевание длительно протекает под маской хронического пиелонефрита, МКБ, поликистоза, цистита и других заболеваний, а у части пациентов субъективные проявления туберкулеза мочевой системы длительное время отсутствуют вовсе.
Туберкулез паренхимы почки (первичные паренхиматозные очаговые поражения) чаще всего проявляется умеренными болями в поясничной области, быстрой общей утомляемостью, потливостью, вечерней субфебрильной температурой.
Туберкулезный папиллит является началом распространения туберкулезного процесса на чашечно-лоханочную систему почки. Яркая клиническая симптоматика при нем может отсутствовать, иногда наблюдаются явления интоксикации.
При кавернозном туберкулезе почки симптоматика зависит от локализации каверны и ее величины. Субкортикально расположенная каверна давит на капсулу и может вызвать боли. Распад каверн, сообщающихся с полостной системой почки, сопровождается обтурацией шейки чашечки, лоханки или мочеточника некротическими массами с развитием приступа почечной колики. Возможна макрогематурия и субфебрильная температура.
Туберкулезный пионефроз - специфический гнойный процесс в расширенной деструктивно измененной полостной системе почки. Он может быть открытым, сообщаясь по мочеточнику с мочевым пузырем, или закрытым - при облитерации мочеточника. Анализы мочи в последнем случае могут быть нормальными за счет поступления в мочевой пузырь мочи здоровой почки.
Выделяют общие и местные симптомы туберкулеза почек и мочевых путей. К общим относят изменения состояния больного, повышение температуры тела и артериальную гипертензию.Местные симптомы подразделяют насубъективные (боли и расстройства акта мочеиспускания) иобъективные (физикальные признаки, изменения мочи). В современном клиническом течении туберкулеза мочевой системы характерно преобладание местных симптомов над общими. Более чем у 30-40 % больных заболевание протекает бессимптомно.
Артериальная гипертензия наблюдается у 35-40 % больных туберкулезом почки, чаще - у женщин. В патогенезе ее развития существенную роль играет ишемия, вызванная обширным деструктивным процессом в паренхиме почки. Артериальная гипертензия отмечается также и у лиц, излеченных от нефротуберкулеза, что связано с выраженными склеротическими изменениями почечной ткани.
Боли в области поясницы отмечают 50-60 % больных. Они могут быть тупыми, ноющими или носить характер почечной колики, иногда сопровождаясь подъемом температуры. В ряде случаев почечная колика при нефротуберкулезе - единственный симптом болезни.
Важным симптомом является макро- и микрогематурия, которая может быть одним из ранних признаков туберкулеза почки. Гематурия редко бывает тотальной и чаще носит интермиттирующий характер. Макрогематурия встречается у 10 % больных, в то время как микрогематурия - у 50 %. Частота этого симптома нарастает по мере развития деструктивного процесса в почке.
Туберкулезный уретерит протекает малосимптомно. Отчетливая клиническая симптоматика (различного характера боли в поясничной области) появляется при образовании рубцовых сужений мочеточника, развитии гидроуретеронефроза, присоединении хронического неспецифического пиелонефрита и хронической почечной недостаточности.
Туберкулезное поражение мочевого пузыря протекает под маской хронического неспецифического цистита: непроходящие дизурические явления продолжаются не только в дневное, но и в ночное время. Характерно отсутствие улучшений в клинической симптоматике на фоне традиционной антибактериальной терапии.
Диагностика туберкулеза мочевой системы основана на наличиидостоверных признаков заболевания - бациллурии, наличия типичных рентгенологических признаков деструкции почечной ткани, элементов специфического воспаления слизистой мочевыводящих путей (туберкулезные бугорки, язвы и др.). Необходимо учитывать анамнестические данные: указания на перенесенный туберкулез, контакт с больными, наличие хронических урологических заболеваний, не поддающихся стандартной терапии.
В общем анализе мочи регистрируют наличие эритроцит- и лейкоцитурии, характерно снижение pH и повышение удельного веса мочи. Наиболее результативным бактериоскопическим методом выявления микобактерий туберкулеза является люминесцентная микроскопия. Бактериологические исследования мочи определяют наличие вторичной микрофлоры и ее чувствительность к антибиотикам. Чаще всего получают рост колонийE. coli. Бактериологическая диагностика подразумевает выполнение 3-5 посевов утренней мочи как минимум на две специфические для микобактерий туберкулеза питательные среды.
Для ускорения культуральной диагностики используют посев на жидкие среды с радиометрической (Bactec) или флуоресцентной(MGIT) индикацией роста.
Эти методы позволяют сократить срок выявления микобактерий туберкулеза до 2-3 недель, однако являются весьма дорогостоящими. Инокуляция мочи лабораторным животным не имеет преимуществ перед бактериологическими исследованиями.
Для экспресс-диагностики мочеполового туберкулеза может использоваться метод ПЦР, позволяющий в течение нескольких часов идентифицировать ДНК микобактерий. По данным СПбНИИ фтизиопульмонологии, чувствительность и специфичность метода для туберкулеза почек составляет 88 % и 94 % соответственно.
Положительный результат ПЦР-теста является существенным аргументом в пользу туберкулеза, но не может быть его единственным критерием, так же как и отрицательный результат не является доказательством отсутствия туберкулеза.
Одним из вспомогательных методов, позволяющих подтвердить или исключить специфическую этиологию процесса при заболеваниях органов мочевыделительной системы, является туберкулинодиагностика. Помимо общепринятой реакции Манту с двумя туберкулиновыми единицами (ТЕ) для дифференциальной диагностики нефротуберкулеза выполняют пробу Коха с 20 ТЕ с оценкой не только местной (в месте введения), но также очаговой и общей реакций.
Серодиагностика туберкулеза мочевыделительной системы опирается на одновременную постановку четырех классических реакций - реакции непрямой гемагглютинации (РНГА), потребления комплемента (РПК), пассивного гемолиза (РПГ) и иммуноферментного анализа (ИФА) с использованием стандартной тест-системы.Сонография позволяет выявить деформацию и расширение чашечно-лоханочной системы и контролировать в процессе лечения объем рубцово-измененного мочевого пузыря.
Обзорная иэкскреторная урография показывает кальцификаты в проекции мочевыводящих путей, деструкцию сосочков, окклюзию шейки чашечки с ее выключением, деформацию чашечек (множественный папиллит), деструкцию почечной паренхимы(рис. 10.1, 10.2).
Любые почечные кальцификаты должны настораживать врача в отношении нефротуберкулеза. Отсутствие функции или распространенная деструкция почки указывают на необратимость туберкулезного поражения. Туберкулезный уретерит манифестирует дилатацией мочеточника выше суженного участка, обычно в области уретеро-везикального соустья. При далеко зашедшем процессе в результате тотального фиброза формируется ригидный мочеточник с множественными стриктурами (четкообразный мочеточник).
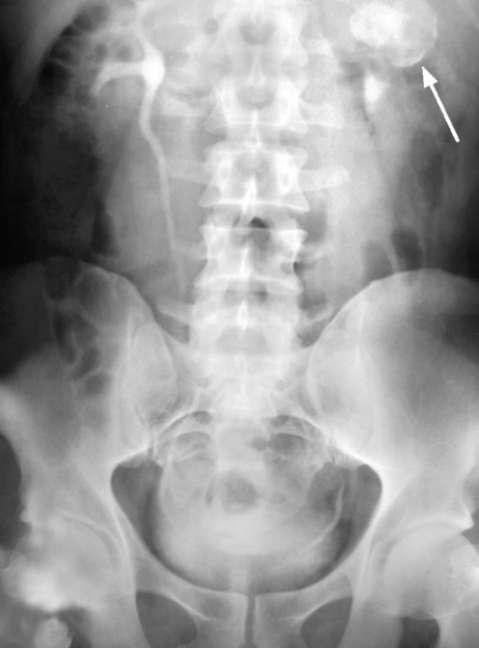
Рис. 10.1. Экскреторная урограмма. Обызвествленная каверна левой почки (стрелка)
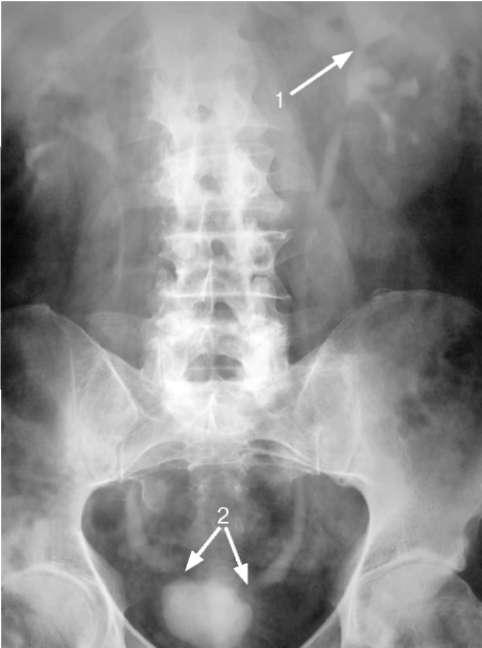
Рис. 10.2. Экскреторная урограмма. Окклюзия шейки верхней группы чашечек слева (1), стриктуры дистальных отделов обоих мочеточников (2)
Нисходящая цистограмма позволяет оценить состояние мочевого пузыря, который может быть рубцово-сморщенным, спастичным, деформированным, асимметричным (рис. 10.3).
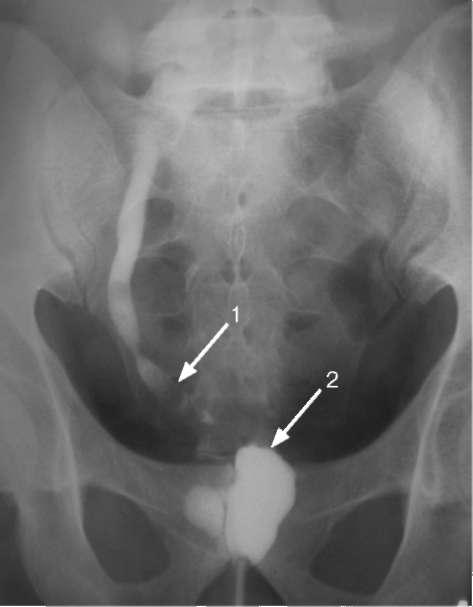
Рис. 10.3. Нисходящая цистограмма. Стриктура дистального отдела правого мочеточника (1), рубцово-сморщенный, деформированный мочевой пузырь (2)
С помощью ретроградной цистографии можно оценить степень деформации мочевого пузыря, получить представление о его емкости и определить наличие ПМР.
Ретроградная уретеропиелография в настоящее время выполняется редко. Проведение ее целесообразно при отсутствии функции почки по данным экскреторной урограммы, для определения протяженности и степени сужения мочеточника и с целью раздельного получения мочи из каждой почки.
Антеградная (чрескожная) пиелография является альтернативой ретроградному контрастированию мочевыводящих путей. Она особенно удобна для визуализации нефункционирующей почки или уточнения состояния верхних мочевыводящих путей выше обструкции. Метод может быть использован для аспирации содержимого почечной лоханки и каверн с последующим его исследованием, а также введения противотуберкулезных препаратов в полостную систему почки.
Почечная артериография показана для определения объема пораженной паренхимы и архитектоники почечных сосудов, особенно если планируется резекция почки.
Радиоизотопные исследования (реносцинтиграфия, динамическая и статическая сцинтиграфия почек) позволяют получить представление о функциональном состоянии почечной ткани, помогают детализировать распространенность заболевания. Эти методы полезны также в оценке эффективности лечения заболевания.
КТ применяют в сложных для дифференциальной диагностики случаях паренхиматозных заболеваний почки, прежде всего при подозрении на опухоль (рис. 10.4).
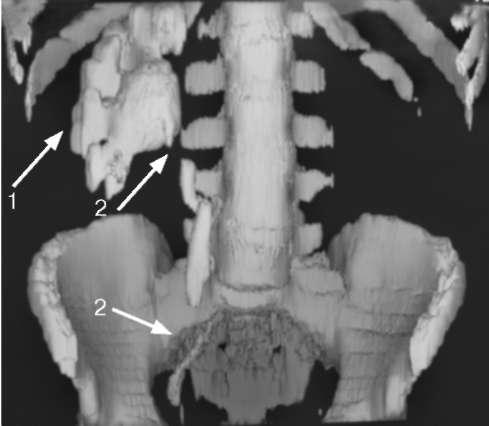
Рис. 10.4. Мультиспиральная КТ с контрастированием. Туберкулез единственной правой почки и мочеточника: определяется деструкция чашечно-лоханочной системы (1) и множественные стриктуры мочеточника (2)
Цистоскопия позволяет выявить следующие характерные изменения: бугорковые высыпания на слизистой мочевого пузыря с ее буллезным отеком, зияние или рубцовое втяжение устья мочеточника.
Применение эндовезикальной мультифокальной биопсии мочепузырной стенки с последующим гистологическим исследованием биоптатов у больных нефротуберкулезом дает возможность определить не только характер, но и распространенность воспалительных и фиброзных изменений.
Дифференциальная диагностика проводится в первую очередь с неспецифическими воспалительными заболеваниями почек и мочевыводящих путей, гидронефрозом, кистами, опухолями почек и МКБ. Важным критерием служит наличие туберкулезного анамнеза. Отличительными признаками нефротуберкулеза являются характерные изменения в анализах мочи (кислая среда мочи, микобактериурия), рост микобактерий туберкулеза на специфических питательных средах, характерная рентгенологическая картина с резкой деформацией чашечно-лоханочной системы почки и признаками деструкции паренхимы с образованием каверн. Значительная роль принадлежит методам лучевой диагностики, МРТ и эндоскопическим исследованиям.
Цистоскопия с многофокусной биопсией является определяющей в дифференциальной диагностике туберкулеза с различными формами неспецифического цистита, лейкоплакией, малакоплакией и раком мочевого пузыря.
Лечение. Основными целями лечения туберкулеза почек и мочевыводящих путей являются: 1) ликвидация активного воспаления, 2) абациллирование больного, 3) сохранение максимального количества почечной ткани, 4) социальная реабилитация пациента.
Консервативная терапия при нефротуберкулезе весьма эффективна. Основой лечения, в том числе и при наличии хронической почечной недостаточности, является применение трех препаратов: изониазида, рифампицина и этамбутола в стандартных дозировках, так как их концентрация в моче достаточно высока. При туберкулезе паренхимы почек и папиллите излечение достигается в 80-100 % случаев. В то же время результативность медикаментозной терапии при кавернозных поражениях невысока и составляет от 50 до 10 %.
В качестве патогенетических средств во фтизиоурологии широко используют кортикостероидные гормоны, оказывающие противовоспалительное, десенсибилизирующее действие и замедляющие образование коллагена (профилактика фиброза). При нарушениях функции мочеточника показано применение препаратов, стимулирующих процессы рассасывания и репарации, а также улучшающих микроциркуляцию и проницаемость тканевых структур: экстракт алоэ, стекловидное тело, лидаза, ронидаза, гиалуронидаза, натрия тиосульфат, а также физиотерапия. При спастическом мочевом пузыре для улучшения трофики органа, подавления императивных позывов к мочеиспусканию применяют блокаторы альфа-рецепторов и холинолитики.
Хирургические методы лечения занимают важное место в лечении туберкулеза почек и мочевыводящих путей. С помощью чрескожной пункции можно аспирировать содержимое лоханки или каверны, дренировать их и вводить противотуберкулезные препараты. Приоритет отдается органосохраняющим операциям: резекции почки, кавернотомии и кавернэктомии. Нефрэктомия показана при потере функции почки в результате поликавернозного процесса, пионефроза или сморщивания органа.
Широкое распространение при туберкулезном поражении мочеточников и мочевого пузыря получили реконструктивно-восстановительные операции. Целью их при стенозах мочеточника является резекция суженных участков с различными методами восстановления проходимости мочевых путей. Операцией выбора при стриктурах прилоханочного отдела мочеточника является резекция пиелоуретерального сегмента - операция Андерсена-Хайнса (рис. 49, см. цв. вклейку). При более протяженных стриктурах и расширении группы нижних чашечек выполняют уретерокаликоанастомоз по Нейверту (рис. 51, см. цв. вклейку). Основной операцией при сужениях тазового отдела мочеточника является непрямой уретероцистоанастомоз по Боари (рис. 53, см. цв. вклейку). Протяженные и множественные стриктуры мочеточника служат показанием к частичному или полному замещению его изолированным участком подвздошной кишки на брыжейке (илеоуретеропластика) (рис. 54, см. цв. вклейку). Данная операция может быть выполнена при двустороннем поражении мочеточника (рис. 55, см. цв. вклейку).
Больным с рубцово-сморщенным мочевым пузырем (туберкулезным микроцистисом) выполняют аугментационную цистопластику - увеличение емкости мочевого пузыря с помощью участка кишки на сосудистой ножке.
Прогноз определяется стадией заболевания. На ранних этапах развития нефротуберкулеза и при отсутствии грубых деструктивных изменений почек и мочевых путей адекватная консервативная терапия может приводить к полному излечению. Выраженное разрушение почечной паренхимы делает сомнительным сохранение пораженного органа.
Туберкулез почек – это внелегочная инфекция, вызываемая микобактериями туберкулеза и поражающая почечную паренхиму. Клиника неспецифична, может включать недомогание, субфебрилитет, боли в пояснице, макрогемматурию, дизурию. Туберкулез почек диагностируется с помощью лабораторных анализов мочи, туберкулинодиагностики, УЗИ почек, урографии, ретроградной уретеропиелографии, нефросцинтиграфии, морфологического исследования. Лечение предусматривает назначение специфической противотуберкулезной терапии; при деструктивном процессе в почках может потребоваться выполнение кавернэктомии или нефрэктомии.
МКБ-10
Общие сведения
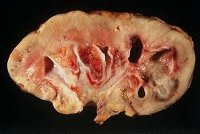
Среди органных внелегочных поражений туберкулез почек (нефротуберкулез) является наиболее распространенной формой заболевания и встречается в урологии в 30-40% наблюдений. Первоначально происходит поражение коркового слоя органа. Дальнейшее прогрессирование инфекции сопровождается распадом тканей, образованием полостей и каверн в почечной паренхиме, нарушением функционирования почек. В тяжелых случаях наблюдается развитие туберкулезного пионефроза (гнойного расплавления почечной ткани), вовлечение в инфекционный процесс лоханки, мочеточника, мочевого пузыря, половых органов.
При туберкулезе почек достаточно часто развивается генитальный туберкулез, поражающий у мужчин простату, яички, придатки яичек (туберкулезный простатит, орхит, эпидидимит); у женщин – придатки, фаллопиевы трубы, матку (туберкулезный сальпингоофорит, сальпингит, эндометрит).

Причины
Возбудителями туберкулеза почек являются микобактерии туберкулеза (М. tuberculosis). Как правило, патология возникает у пациентов с запущенным легочным или костным туберкулезом после 3-10 лет течения первичного туберкулезного процесса. Развитие заболевания, как правило, происходит на фоне имеющихся местных инфекционных или уродинамических процессов – хронического пиелонефрита, камней почек и др.
Патогенез
Проникновение инфекции в почку происходит преимущественно гематогенным путем. Попадая с током крови в клубочковый аппарат, микобактерии формируют множественные мельчайшие туберкулезные очаги. При хорошей местной и общей устойчивости к инфекции и малых размерах первичных очагов, последние могут подвергаться полному обратному развитию. При расстройствах уродинамики и гемодинамики, а также сниженных защитных силах из коркового слоя инфекция распространяется в мозговое вещество, вызывая специфическое воспаление почечных сосочков - туберкулезный папиллит.
По мере дальнейшего развития туберкулеза в процесс вовлекается вся толща почечных пирамид, происходит казеозный распад последних, что сопровождается образованием изолированных или сообщающихся с чашечно-лоханочными комплексами каверн. Прогрессирование туберкулеза почек может привести к формированию в почечной паренхиме множественных полостей (поликавернозная форма) и развитию пионефроза. Последующее заживление каверн протекает с обызвествлением казеозных очагов, в которых, однако, могут сохраняться жизнеспособные микобактерии туберкулеза.
Вторичное вовлечение мочевого пузыря, мочеточников и чашечно-лоханочных комплексов связано с лифогенным или уриногенным механизмом распространения туберкулезной инфекции.
Классификация
В клинической урологии принята классификация, учитывающая клинико-рентгенологические особенности туберкулеза почек. Согласно данной классификации выделяют:
- Туберкулез почечной паренхимы, сопровождающийся образованием множественных очагов в корковом и медуллярном слое почки.
- Туберкулезный папиллит, протекающий с поражением почечных сосочков.
- Кавернозный туберкулез почек, характеризующийся слиянием деструктивных очагов с инкапсуляцией (полостная форма).
- Фиброзно-кавернозный туберкулез почек, сопровождающийся облитерацией чашечек с формированием в них замкнутых деструктивно-гнойных полостей.
- Омелотворение (обызвествление) почки, выражающееся в формировании ограниченных патологических очагов с большим количеством солей кальция (казеом, туберкулем).
Симптомы туберкулеза почек
Патогномоничная симптоматика отсутствует. На ранних стадиях патология может иметь латентное течение или характеризоваться нарушениями общего самочувствия: легким недомоганием, быстрой утомляемостью, субфебрильной температурой, прогрессирующим похуданием. Деструктивные изменения в почках сопровождаются появлением безболевой тотальной гематурии, вызванной эрозией сосудов при изъязвлении почечных сосочков. Кровотечение нередко сменяется пиурией, свидетельствующей о развитии пиелита или пиелонефрита.
При кавернозном туберкулезе почек отмечаются признаки инфекционной интоксикации, боли в пояснице. Болевые ощущения, как правило, выражены умеренно, носят ноющий тупой характер, однако при нарушениях оттока мочи могут прогрессировать до почечной колики. Двустороннее нарушение уродинамики сопровождается признаками хронической почечной недостаточности. При туберкулезном цистите присоединяются дизурические явления – императивные позывы к мочеиспусканию, поллакиурия, странгурия, постоянная боль над лоном, периодическая макрогематурия. В запущенных стадиях болезни нередко развивается артериальная гипертензия.
Диагностика
Учитывая, что туберкулез почек может протекать бессимптомно или в виде различных клинических вариантов, в диагностике первостепенное значение приобретает проведение лабораторных и аппаратно-инструментальных исследований. При подозрении на туберкулез почек показано проведение туберкулиновой пробы и консультация фтизиатра. При сборе анамнеза выясняют факт наличия легочного туберкулеза у самого пациента и его родственников, контакты с туберкулезными больными. У худых больных в ряде случаев удается пропальпировать плотную, бугристую почку. Определяется ярко выраженный симптом Пастернацкого.
Характерными изменениями общего анализа мочи служат стойкая резко кислая реакция, лейкоцитурия, протеинурия, эритроцитурия, пиурия. Достоверно судить о наличии туберкулеза почек позволяет выявление микобактериурии, которая обнаруживается при помощи бактериологического посева мочи или ПЦР-исследования. Проведение ИФА позволяет обнаружить антитела к туберкулезу, гамма-интерферон (квантифероновый тест) или сенсибилизированные Т-клетки (Т-спот.ТБ). В определенных случаях требуется выполнение провокационных тестов с туберкулином. После подкожного введения туберкулезного антигена происходит обострение процесса, что сопровождается выраженной протеинурией, пиурией и микобактериурией.
УЗИ почек при их туберкулезном поражении позволяет выявлять каверны, обызвествленные очаги, оценить степень вовлечения почечной паренхимы и динамику регресса заболевания под действием проводимой терапии. Рентгеновское исследование почек (обзорная урография, экскреторная урография, ретроградная уретеропиелография и антеградная пиелография) помогают комплексно оценить состояние паренхимы и чашечно-лоханочного аппарата почек, мочеточников, мочевого пузыря. Выполнение почечной ангиографии позволяет определить внутриорганную ангиоархитектонику в случае необходимости резекции почки.
Широкими диагностическими возможностями обладают КТ почек и МРТ. Данные о функциональном состоянии почек при туберкулезе получают с помощью радиоизотопной нефросцинтиграфии. Биопсия почки опасна диссеминацией инфекционного процесса, однако по показаниям может выполняться цистоскопия с биопсией слизистой мочевого пузыря. Морфологическое исследование биопатата мочевого пузыря в ряде случаев позволяет обнаружить гигантские клетки Пирогова-Лангганса даже при отсутствии визуальных изменений слизистой. Дифференциальная диагностика необходима с гидронефрозом, неспецифическим пиелонефритом, губчатой почкой, мегакаликозом, поликистозом почки.
Лечение туберкулеза почек
Лечение при туберкулезе почек может быть медикаментозным и комбинированным (хирургическим и медикаментозным). Медикаментозное лечение нефротуберкулеза включает назначение специфических противотуберкулезных препаратов разных групп на срок от 6 до 12 месяцев (рифампицин, изониазид, этамбутол, пиразинамид, протионамид, стрептомицин и др.).
Перспективно сочетание препаратов первого ряда с фторхинолонами (офлоксацином, ципрофлоксацином, ломефлоксацином). Специфическая химиотерапия при туберкулезе почек дополняется назначением ангиопротекторов, НПВС, предотвращающих рубцовое сморщивание почечной ткани. Следует учитывать, что длительное лечение антитуберкулезными препаратами может приводить к тяжелому дисбактериозу кишечника, аллергическим реакциям.
При нарушении оттока мочи из почки требуется установка мочеточникового стента или проведение нефростомии. В случае развития локального деструктивного процесса в почке консервативную терапию дополняют санацией пораженного сегмента (кавернотомией) или частичной резекцией почки (кавернэктомией). При тотальной деструкции органа показана нефрэктомия.
Прогноз и профилактика
Основным прогностическим критерием является стадия заболевания. Раннее выявление нефротуберкулеза, отсутствие деструктивных процессов в чашечно-лоханочной системе, мочеточниках и мочевом пузыре на фоне адекватной специфической химиотерапии может сопровождаться полным излечением. Неблагоприятным в плане прогноза является двусторонний туберкулез почек с выраженным разрушением почечной паренхимы.
Все пациенты, перенесшие данное заболевание, находятся на диспансерном учете у фтизиатра и врача-нефролога с периодическим обследованием. Критериями излеченности служит нормализация показателей мочи, отсутствие рецидива нефротуберкулеза по рентгенологическим данным в течение 3-х лет. Предупреждение туберкулеза почек заключается в соблюдении мер специфической (вакцинация против туберкулеза) и неспецифической профилактики легочного туберкулезе.
Туберкулез у детей – специфическое инфекционно-воспалительное поражение различных тканей и органов, вызываемое микобактериями туберкулеза. Основными клиническими формами туберкулеза у детей служат ранняя и хроническая туберкулезная интоксикация, первичный туберкулезный комплекс, туберкулезный бронхоаденит, острый милиарный туберкулез; реже встречаются туберкулезный менингит, мезаденит, туберкулез периферических лимфоузлов, кожи, почек, глаз, костно-суставной системы. Диагностика туберкулеза у детей включает микроскопию, бакпосев, ПЦР исследование биологических сред; постановку туберкулиновых проб, рентгенографию, томографию, бронхоскопию и пр. При туберкулезе у детей показано назначение туберкулостатических препаратов.
МКБ-10
Общие сведения

Причины
Микобактерия туберкулеза (туберкулезная палочка, палочка Коха) благодаря наличию кислотоустойчивой стенки может сохранять жизнеспособность и вирулентность в различных условиях внешней среды – при высушивании, замораживании, воздействии кислот, щелочей, антибиотиков и т. п. Способность к образованию L-форм обусловливает широкий диапазон изменчивости морфологических свойств и приспосабливаемость к существованию в различных условиях. Высокопатогенными для человека являются 2 вида возбудителя: Mycobacterium tuberculosis humans (человеческого типа) и Mycobacterium bovis (бычьего типа).
Микобактерии туберкулеза могут попадать в организм ребенка аэрогенным, алиментарным, контактным, смешанным путем, в соответствии с чем образуется первичный очаг воспаления. У детей может иметь место внутриутробное трансплацентарное инфицирование туберкулезом или итранатальное, во время родов при аспирации околоплодных вод.
К группе повышенного риска по заболеваемости туберкулезом принадлежат дети:
- не получившие вакцинацию БЦЖ в период новорождённости;
- ВИЧ-инфицированные;
- длительно получающие лечение гормонами, цитостатиками, антибиотиками;
- проживающие в неблагоприятных санитарно-эпидемиологических и социальных условиях;
- часто болеющие дети;
- страдающие сахарным диабетом и др.
В большинстве случае дети заражаются туберкулезом дома и в семье, однако возможны эпидемические вспышки в детских садах и школах, внутрибольничное инфицирование, заражение в других общественных местах. Наиболее восприимчивыми к туберкулезу оказываются дети в возрасте до 2-х лет – для них характерны генерализованные формы инфекции (милиарный туберкулез, туберкулезный сепсис). Среди детей старше 2-х лет чаще встречается туберкулез органов дыхания (75% случаев), значительно реже – все другие формы.
Патогенез
Вначале туберкулез у детей манифестирует как общая инфекция, затем при благоприятных для возбудителя условиях развиваются очаги поражения (туберкулезные бугорки) в том или ином органе. Исходом первичного туберкулезного процесса может служить полное рассасывание, фиброзная трансформация и кальцинация очагов, где нередко сохраняются живые микобактерии туберкулеза. При реинфицировании происходит обострение и прогрессирование туберкулезного процесса, нередко с диссеминацией микобактерий и образованием множественных очагов в других органах (вторичный туберкулез).
Классификация
Классификация форм туберкулеза у детей учитывает клинико–рентгенологические признаки, течение, протяженность (локализацию) процесса:
I. Ранняя и хроническая туберкулезная интоксикация детей и подростков.
II.Туберкулезное поражение органов дыхания у детей:
- первичный туберкулезный комплекс
- туберкулезный бронхоаденит (туберкулез внутригрудных лимфатических узлов)
- туберкулез легких (милиарный, диссеминированный, инфильтративный, очаговый, кавернозный, фиброзно-кавернозный, цирротический, туберкулема)
- туберкулезный плеврит
- туберкулез трахеи, туберкулез бронхов, верхних дыхательных путей и др.
III.Туберкулез других локализаций у детей:
- туберкулез нервной системы (туберкулезный менингит, миелит, лептоменингит, менингоэнцефалит)
- костно-суставной туберкулез
- туберкулез органов мочеполовой системы
- туберкулез кожи и подкожной клетчатки
- туберкулез кишечника, брюшины и брыжеечных лимфоузлов
- туберкулез периферических лимфоузлов
- туберкулез глаз (кератит, кератоконъюнктивит, эписклерит, хориоретинит, иридоциклит)
По периоду течения туберкулезного процесса различают фазу инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания, обызвествления. По факту бацилловыделения различают туберкулезный процесс с выделением M. tuberculosis (БК+) и без выделения M. tuberculosis (БК ).
В рамках данного обзора остановимся на основных формах туберкулеза органов дыхания у детей. Туберкулез почек, туберкулез гортани, генитальный туберкулез рассмотрены в соответствующих самостоятельных статьях.
Симптомы туберкулеза у детей
Ранний период первичной туберкулезной инфекции
Начальная фаза взаимодействия возбудителя и макроорганизма длится от 6 до 12 месяцев от момента инфицирования ребенка микобактериями туберкулеза. В этом периоде выделяют бессимптомный этап (около 6-8 недель) и вираж туберкулиновых проб - переход реакции Манту из отрицательной во впервые положительную. Ребенок с виражом туберкулиновых реакций подлежит направлению к фтизиатру и наблюдению специалистом в течение года. В дальнейшем у таких детей сохраняется состояние инфицированности микобактериями туберкулеза либо, при неблагоприятных условиях, развивается та или иная локальная форма туберкулеза.
Туберкулезная интоксикация детей и подростков
Представляет собой промежуточную форму между первичным инфицированием и развитием локального туберкулезного процесса, определяемого рентгенологическими и другими методами. Клиническое течение данной формы туберкулеза у детей характеризуется неспецифическими проявлениями: недомоганием, раздражительностью, ухудшением аппетита, головной болью, тахикардией, диспепсией, остановкой или снижением массы тела, склонностью к интеркуррентным заболеваниям (ОРВИ, бронхитам).
Если признаки туберкулезной интоксикации у детей сохраняются более 1 года, состояние расценивается как хроническое.
Первичный туберкулезный комплекс
Данная форма туберкулеза у детей характеризуется триадой признаков: развитием специфической реакции воспаления в очаге внедрения инфекции, лимфангитом и поражением региональных лимфоузлов. Развивается при сочетании массивности и высокой вирулентности туберкулезной инфекции со снижением иммунобиологических свойств организма. Первичный туберкулезный комплекс может локализоваться в легочной ткани (95%), кишечнике, реже – в коже, миндалинах, слизистой оболочке носа, в среднем ухе.
Заболевание может начинаться остро или подостро; маскироваться под грипп, острую пневмонию, плеврит либо протекать бессимптомно. Клинические проявления включают интоксикационный синдром, субфебрилитет, кашель, одышку. Изменения в первичном очаге проходят инфильтративную фазу, фазу рассасывания, уплотнения и кальцинации (формирования очага Гона).
Туберкулезный бронхоаденит
Бронхоаденит или туберкулез внутригрудных лимфатических узлов у детей протекает со специфическими изменениями лимфоузлов корня легкого и средостения. Частота этой клинической формы туберкулеза у детей достигает 75-80%.
Кроме субфебрилитета и симптомов интоксикации, у ребенка появляется боль между лопаток, коклюшеподобный или битональный кашель, экспираторный стридор, обусловленные сдавлением увеличенными внутригрудными лимфоузлами трахеи и бронхов. При осмотре обращает внимание расширение подкожной венозной сети в верхних отделах груди и спины.
Осложнениями туберкулезного бронхоаденита у детей могут являться эндобронхит, ателектазы или эмфизема легких. Данный клинический вариант туберкулеза у детей требует дифференциации с саркоидозом Бека, лимфогранулематозом, лимфосаркомой, неспецифическими воспалительными аденопатиями.
Диагностика
- Скрининг на туберкулез. В настоящее время для массового выявление туберкулеза среди детей в качестве основных скрининг-тестов используются проба Манту с 2 ТЕ и диаскин-тест. При желании родителей они могут быть заменены на исследования крови на туберкулез (T-spot, квантиферон-тест). В возрасте 15 и 17 лет подросткам выполняется профилактическая флюорография.
- Рентгенография грудной клетки. При различных формах туберкулеза органов дыхания у детей позволяет визуализировать изменения во внутригрудных лимфоузлах или легких. При необходимости исследование дополняется линейной или компьютерной томографией органов грудной полости.
- Эндоскопия.Бронхоскопия ребенку необходима для оценки косвенных признаков туберкулезного процесса (выявления признаков эндобронхита, деформации трахеи и бронхов увеличенными лимфоузлами) и получения смывов для исследований.
- Лабораторная диагностика. Для выделения возбудителя из различных биологических сред (мокроты, мочи, испражнений, крови, плевральной жидкости, промывных вод бронхов, отделяемого костных секвестров, спинномозговой жидкости, мазка из зева и мазка с конъюнктивы) осуществляется микроскопическое, бактериологическое, ИФА, ПЦР-исследование. Забор и исследование материала на КУБ производится не менее 3 раз.
- Специфическая диагностика. В условиях диспансера детям с подозрением на инфицированность или туберкулез проводится индивидуальная туберкулинодиагностика (повторная реакция Манту, проба Пирке, проба Коха).
Лечение туберкулеза у детей
Принципы терапии туберкулеза у детей подразумевают поэтапность, преемственность и комплексность. Основные этапы включают лечение в условиях стационара, специализированного санатория и противотуберкулезного диспансера. Длительность курса терапии составляет в среднем 1,5-2 года. Важная роль в организации лечения туберкулеза у детей отводится санитарно-диетическим мероприятиям (высококалорийному питанию, пребыванию на свежем воздухе, обучению режиму кашля).
Комплексная терапия туберкулеза у детей включает химиотерапевтическое, хирургическое и реабилитационное воздействие. Режим специфического противотуберкулезного лечения (комбинация препаратов, длительность приема, необходимость госпитализации) определяется детским фтизиатром на основании формы заболевания и наличия бацилловыделения.
Дети с виражом туберкулезных реакций не нуждаются в госпитализации и лечатся амбулаторно одним противотуберкулезным препаратом (изониазидом, фтивазидом) в течение 3-х месяцев. Диспансерное наблюдение продолжается 1 год, после чего при отрицательных данных клинико-лабораторного обследования ребенок может быть снят с учета. В остальных случаях в соответствии с индивидуальными показаниями используются комбинации из 2-х, 3-х и 4-х и более противотуберкулезных препаратов, основными из которых являются стрептомицин, рифампицин, изониазид, пиразинамид и этамбутол. Курс лечения туберкулеза у детей подразделяется на фазу интенсивной терапии и фазу поддерживающей терапии.
В случае сохранения выраженных остаточных явлений через 6-8 месяцев после активной терапии туберкулеза у детей решается вопрос о хирургическом вмешательстве.
Прогноз и профилактика
Исходом и лечения может являться значительное улучшение, улучшение, отсутствие перемен, ухудшение течения туберкулеза у детей. В большинстве случаев при правильном лечении достигается полное выздоровление. Серьезный прогноз туберкулеза может ожидаться у детей раннего возраста, при диссеминации процесса, развитии туберкулезного менингита.
Специфическая профилактика туберкулеза у детей начинается в период новорожденности и продолжается в подростковом возрасте (см. Вакцинация против туберкулеза). Большую роль в вопросе профилактики туберкулеза у детей играет систематическая туберкулинодиагностика, улучшение санитарно-гигиенических условий, рациональное вскармливание, физическое закаливание детей, выявление взрослых больных туберкулезом.
Способ проникновения микобактерии туберкулёза в ткани почки тесно связан с особенностями кровотока почки:
Обширное микроциркуляторное русло (много мелких артерий).
Замедленный кровоток в почечных клубочках.
Тесный контакт сосудов с интерстициальной тканью.
Эти особенности способствуют формированию множественных первичных очагов туберкулеза почки, особенно в корковом слое.
Дальнейшее развитие первичного очага может отличаться:
Полное обратное развитие (при общей и местной устойчивости к туберкулезу, при малых размерах первичных очагов, при преимущественно гранулематозном воспалении).
Частичное обратное развитие с рубцеванием (при быстрой активации местного иммунитета, на фоне выраженных пролиферативных процессах).
Образование казеозно-некротических масс с полной или неполной инкапсуляцией и персистированием микобактерий туберкулеза.
Недостаточность специфического иммунитета – главный фактор развития туберкулеза почек. Поражение ЧЛС (чашечно-лоханочной системы), мочеточников имочевого пузыря имеет вторичных характер. При этом поражение мочевыводящих путей происходит лимфогенным путем, однако не исключен прямой контакт микобактерий со слизистой оболочкой - уриногенный путь инфицирования.
Более чем в 50 % случаев у мужчин туберкулез мочеполовой системы затрагивает поражение половых органов: простаты, яичек, придатков яичек. У женщин поражение половых органов встречается гораздо реже: 5-10 %. Гематогенное распространение микобактерии приводит к инфицированию обеих почек, однако дальнейшее развитие патологического процесса происходит чаще с одной стороны. Статистической разницы в поражении правой и левой почек нет.
Классификация:
Клинико-рентгенологические формы туберкулеза:
Туберкулез почечной паренхимы.
Туберкулез почечного сосочка (папиллит).
2. Эпидемиологическая характеристика БК + , БК—.
3. Функциональное состояние почки: функция не нарушена, понижена, отсутствует.
4. Характеристика течения туберкулезного процесса:
Рубцевание тотальное, сегментарное, одной чашечки.
5. Осложнения (камни, опухоль, пиелонефрит, амилоидоз, и т. п.).
6. Локализация (одна-две почки, единственная почка; верхний, средний, нижний сегмент; одна чашечка, тотальной поражение почки)
Клинические проявления:
Клиническая картина туберкулеза почки не имеет специфических симптомов. На начальных этапах развития патологического процесса пациента может беспокоить легкое недомогание, изредка субфебрильная температура. В 30-40 % случаев симптомы отсутствуют. По мере прогрессирования патологического процесса могут появляться боли в поясничной области на стороне поражения, макрогематурия (кровь в моче), дизурия (расстройства мочеиспускания).
Боль в поясничной области на начальных этапах беспокоит лишь 7% пациентов, тогда как при далеко зашедшем процессе данная симптоматика присутствует у 95%. Боли обычно носят тупой ноющих характер, однако при нарушении оттока мочи на фоне деструктивных процессов в почке, болевая симптоматика может быть выраженной вплоть до развития почечной колики.
Безболевая макрогематурия наблюдается у 17% больных туберкулезом почки. Артериальная гипертензия на начальных стадиях заболевания встречается в 1% случаев, при запущенном процессе – в 20%.
При поражении мочевого пузыря, появляются дизурические явления (учащенное, болезненное мочеиспускание).
Туберкулезный папиллит (туберкулез почечного сосочка) является деструктивной формой почечного туберкулеза. Характерными симптомами деструктивных изменений являются гематурия, лейкоцитурия, бактериурия.
При множественном папиллите наблюдаются выраженная интоксикация и стойкая бактериурия; отмечается деформация чашечек вследствие разрушения почечного сосочка, образования полости, часто грушевидной формы, в результате расплавления верхушки почечной пирамиды.
При развитии обширных нефросклеротических изменений орган уменьшается в размерах, развивается деформация чашечек.
Кавернозный туберкулез почек (монокавернозный, поликавернозный) является результатом прогрессирования либо туберкулезного папиллита, либо процесса в корковых отделах паренхимы.
Туберкулезный пионефроз возникает при тотальной деструкции почечной паренхимы и проявляется образованием гнойного мешка, что является показанием к хирургическому лечению — нефрэктомии.
Иногда пионефроз трансформируется во вторично сморщенную или омелотворенную почку.
Диагностика:
Туберкулез легких или других органов в анамнезе, внепочечный туберкулез, сосуществующий с почечным, заболеванием у ближайших родственников, контакт с туберкулезными больными, характерные для перенесенного процесса изменения, выявляемые при рентгенологическом исследовании легких – позволяют заподозрить специфическую природу заболевания.
Лабораторная диагностика:
Общий анализ мочи – выявляется резкая, стойкая кислая реакция, протеинурия (белок в моче), лейкоцитурия, микрогематурия при отсутствии банальной микрофлоры.
Обычный посев мочи бывает стерильным, несмотря на явные признаки воспалительного процесса (асептическая пиурия).
Бактериологическое исследование на предмет выявления микобактерий – один из ведущих методов диагностики туберкулеза почек.
ПЦР диагностика – чувствительность – 94%.
ИФА – позволяет выявить антитела к возбудителю.
Туберкулинодиагностика - в сомнительных случаях применяются провокационные тесты с использованием туберкулина. После подкожного введения туберкулина проводят исследование мочи (важное значение имеет увеличение форменных элементов в осадке мочи).
Ультразвуковая диагностика туберкулеза почки (УЗИ)
УЗИ не позволяет выявлять туберкулез почек на ранних этапах развития заболевания. При кавернозном поражении почки удается выявить округлые, эхонегативные образования, которые окружены плотной капсулой (у кист капсула тонкая). Содержимое каверны может иметь неоднородный характер.
Ультразвуковая диагностика имеет не столько диагностическую ценность, сколько помогает определить локализацию и степень поражения почечной паренхимы. Также УЗИ помогает проводить динамическое наблюдение и делать выводы о степени регрессии туберкулеза почек на фоне проводимой терапии.
Рентгенологические методы диагностики
На обзорном снимке и нативных нефротомограммах можно заметить усиление контура пораженной почки, участки обызвествления. Большое значение имеет экскреторная урография и ретроградная уретеропиелография.
Компьютерная и магнитно-резонансная томография почек
Данные методы диагностики позволяют точно выявлять очаги деструкции и их взаимоотношение с чашечно-лоханочной системой, элементами почечного синуса и магистральными сосудами. Также они позволяют выявлять вовлечение в патологический процесс регионарных лимфатических узлов.
Радионуклидные исследования почек (динамическая нефросцинтиграфия)
Нефросцинтиграфия применяется с целью оценки функциональной активности почки как в общем, так и сегментарно. Также возможно сочетание нефросцинтиграфии с введение туберкулина. При этом, снижение функциональной активности почки косвенно свидетельствует о наличии специфического процесса.
Морфологические исследования
В силу очагового характера патологического процесса при туберкулезе почки, применение биопсии неэффективно и грозит диссеминацией инфекционного процесса в окружающие ткани. Однако возможно морфологическое исследование слизистой оболочки мочевого пузыря, которое в 50% случаев даже при отсутствии видимых изменений мочевого пузыря позволяет выявить гигантские клетки Пирогова-Лангганса (признак специфического воспаления).
Дифференциальная диагностика:
Дифференциальная диагностика туберкулёза почек должна проводиться с гидронефрозом, уретерогидронефрозом, пиелонефритом, особенно с исходом в пионефроз и наличием гнойных свищей в поясничной области. Рентгенологические признаки процесса необходимо отличать от медуллярного некроза, осложняющего течение гнойного пиелонефрита, аномалий медуллярного вещества (губчатая почка, дивертикул чашечки, мегакаликс, мегакалиоз). Выключенные деструктивные очаги при туберкулёзе могут быть похожими на кистозные и плотные опухолевидные образования в паренхиме, деформирующие контуры почки и чашечно-лоханочной системы. Ведущим критерием должно быть сочетание клинических, лабораторных, ультразвуковых, рентгенологических и других данных. Стойкая дизурия и пиурия должны быть показанием к исключению банального хронического воспаления с помощью лабораторных исследований мочи в двух (у мужчин в трёх, с исследованием секрета простаты) порциях и бактериологических исследований, а также уретроцистоскопии и эндовезикальной биопсии.
Туберкулез мочевой системы также дифференцируют от ее неспецифических воспалительных заболеваний (пиелонефрит, цистит и др.) и новообразований. Особенности клинического течения современного уротуберкулеза, характерные специфические изменения мужских половых органов, рентгенологические изменения, неэффективность ранее проводимой терапии, динамический фактор, результаты комплексного обследования, а главное - положительные результаты бактериологического исследования мочи на ВК позволяют правильно провести дифференциальную диагностику. При онкологической настороженности, помимо указанных выше методов, важную роль играют ангиография, биопсия и определение атипических клеток в моче, в трудных случаях выполняют диагностическую операцию.
Лечение туберкулеза почки должно носить индивидуальный характер и включать применение специфических противотуберкулезных средств.
Читайте также:

