Факторы риска детских инфекций
Обновлено: 25.04.2024
Факторы риска и сопутствующие болезни инфекции мочевых путей у детей
Любые состояния, препятствующие полному опорожнению мочевого пузыря, несут риск развития инфекции мочевых путей. К ним относятся запор (очень важная причина, так как он часто встречается и успешно лечится), нейрогенная дисфункция мочевого пузыря (например, при менингомиелоцеле) и прочие нарушения мочеиспускания. О последних всегда надо спрашивать (что часто забывают делать), уточняя при этом, не сочетаются ли они с императивными позывами и недержанием мочи.
Важными факторами риска инфекции мочевых путей являются аномалии развития, такие как клапаны задней часта мочеиспускательного канала, уретероцеле и наиболее часто пузырно-мочеточниковый рефлюкс. К развитию инфекции мочевых путей предрасполагают постоянное раздражение и травмирование промежности, например, при энтеробиозе, от мыла и пены для ванны, при езде на мотоцикле или на лошади. В группу риска входят также дети с мочекаменной болезнью и нефротическим синдромом; новорожденные, чьи матери употребляли кокаин во время беременности; дети с низким весом при рождении; мальчики, которым не выполнено обрезание; жители трущоб; девочки-подростки, ведущие половую жизнь (последним нужно рекомендовать после полового акта опорожнять мочевой пузырь).
Ятрогенным фактором риска является установка мочевого катетера, особенно на длительный период.
Инфекции мочевых путей могут предшествовать курс антибиотико-терапии (например, для лечения острого среднего отита) или периодическое назначение антибиотиков в целях вторичной профилактики. В таких случаях велик риск устойчивости возбудителя. При приеме антибиотиков возможно изменение микрофлоры наружных половых органов: вместо присутствующих в норме Lactobacillus spp. она будет представлена энтеробактериями. Это часто встречается у девочек, страдающих инфекциями мочевых путей.
В последнее время все чаще диагностируют очаговый бактериальный нефрит, затрагивающий одну или несколько почечных долей. Его можно выявить с помощью УЗИ, сцинтиграфии с 99mТс-димеркаптосукцинатом, КТ. Клиническая картина напоминает обычный пиелонефрит, хотя частота бактериемии достигает 30% даже у детей старшего возраста. Наиболее частым возбудителем является Escherichia coli. Показаны в/в или в/м применение антибиотиков длительностью 1—2 нед и последующее амбулаторное наблюдение, так как имеется небольшой риск образования абсцесса.
Четкого определения бессимптомной бактериурии до сих пор нет, а ее клиническое значение спорно. Бактериурию можно выявить на регулярных профилактических осмотрах, применяя тест-полоски на нитриты мочи. Распространенность ее среди девочек дошкольного возраста составляет 2%. При массовых обследованиях не рекомендуется выполнять посевы мочи для выявления инфекции мочевых путей, следует отдать предпочтение общему анализу мочи, хотя и эта точка зрения спорна.
Бессимптомная бактериурия хоть и редко, но может приводить к неблагоприятным последствиям. Имеются убедительные данные о том, что лечение бессимптомной бактериурии лишь увеличивает частоту клинически явных инфекций мочевых путей. Поэтому детей с бессимптомной бактериурией достаточно только наблюдать.
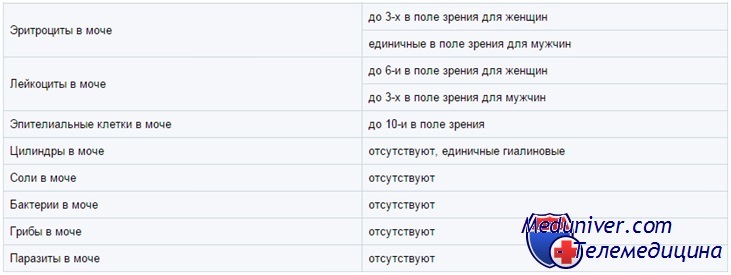
Анализ мочи в норме
Вирусные инфекции мочевых путей очень редки. Во время острого заболевания в моче часто можно обнаружить вирус, но воспалительный процесс редко затрагивает почки. Описаны редкие случаи геморрагического цистита, вызываемого серотипами 11 и 21 аденовирусов.
Грибковые инфекции мочевых путей, главным образом обусловленные Candida spp., характерны для детей с постоянным мочевым катетером, а также при иммунодефиците или при длительной антибиотикотерапии.
Ксантогранулематозный пиелонефрит — хроническая инфекция почечной паренхимы. У детей он встречается редко. Наиболее часто он вызывается Proteus spp., хотя встречаются и другие микроорганизмы, включая анаэробов. Симптоматика включает лихорадку, потерю веса, боль в животе и в пояснице. Ксантогранулематозному пиелонефриту часто сопутствует мочекаменная болезнь или обструкция мочевых путей, обусловленная другими причинами. При ранней диагностике, лучшим методом которой является КТ, эффективна антибиотикотерапия. В далеко зашедших случаях требуется нефрэктомия.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Эпидемиология детских инфекций. Смертность
При рождении в организме ребёнка уже имеются все необходимые, хотя и незрелые компоненты иммунной системы. Циркулирующие в крови матери иммуноглобулины проникают через плаценту в организм плода, где в течение первых месяцев жизни их концентрация уменьшается и повышается восприимчивость к распространённым инфекциям.
Инфекции — самая частая причина острой заболеваемости у детей. Во всём мире острые респираторные заболевания, диарея, малярия, корь и ВИЧ-инфекция, часто возникающие на фоне недостаточного питания, являются основной причиной летальных исходов. Установлено, что каждый год около 7 млн детей младше 5 лет умирают по этой причине.
В развитых странах с высоким качеством питания, бытовых и санитарно-гигиенических условий, благодаря иммунизации, антибактериальной терапии и современной медицинской помощи заболеваемость и смертность от инфекционных заболеваний наблюдаются редко.
Тем не менее некоторые инфекции остаются основной проблемой, например, менингококковая септицемия, менингит, малярия и ВИЧ-инфекция. Актуальность некоторых инфекций, например туберкулёза, возросла повторно. Дети с врождённым или приобретённым иммунодефицитом также восприимчивы к некоторым редким и оппортунистическим инфекциям. Для осуществления контроля над распространёнными в обществе заболеваниями некоторые из них должны быть зафиксированы врачами для эпидемиологического контроля.
Причины смертности детей младше 5 лет в мире:
1. Малярия:
• Летальность, главным образом на фоне церебральной малярии, вызванной Plasmodium falciparum, на африканских территориях, прилежащих к Сахаре
• Антималярийную терапию следует начать своевременно; при подозрении на заболевание
• Проблемой является устойчивость возбудителя к препаратам
2. Диарея:
• Большинство детей — младше 2 лет
• Часто бактериальная этиология
• Приводит к недостаточному питанию, медленному росту, смерти
• Обычно лечение включает пероральные регидратационные растворы дополнительно к грудному кормлению
• Антибиотики — только при холере, дизентерии, лямблиозе, амёбиазе

3. ВИЧ:
• Инфицировано более 2 миллионов детей
• 14 миллионов детей потеряли родителей из-за этого заболевания
4. Туберкулёз:
• Нарастающая частота, особенно в сочетании с ВИЧ-инфекцией
• Более 150 000 смертельных случаев в год от туберкулёзного менингита и диссеминированного милиарного туберкулёза
• Заражение обычно происходит в домашних условиях, от взрослого больного
5. Пневмония:
• Факторы риска — низкий вес при рождении, младший возраст, искусственное вскармливание, дефицит витамина А, перенаселённость жилого помещения
• Преимущественно бактериальная этиология
• Летальность снижена благодаря рекомендациям ВОЗ по диагностике (тахипноэ, кашель, лихорадка, слабость и одышка с втяжением межрёберных промежутков) и антибактериальному лечению
6. Корь:
• Профилактика — при помощи иммунизации
Многие из распространённых детских инфекций проявляются сыпью и лихорадкой.
Высыпания при детских инфекциях:
1. Краснуха (только пятна), корь, HHV6/7, энтеровирус. Реже: скарлатина, болезнь Кавасаки (не забывать о лекарственной сыпи): пятнистая, папулёзная, пятнисто-папулёзная сыпь. Пятна-отдельные, не выступающие над поверхностью участки красного / розового цвета, бледнеют при нажатии Папулы - отдельные выпуклые полусферические участки, обычно мелкие, также бледнеют при нажатии.
2. Менингококковая сыпь, аллергическая пурпура (болезнь Шенлейна-Геноха), энтеровирус, тромбоцитопения: пурпура / петехии. При тесте с предметным стеклом пятна красного / пурпурного цвета не бледнеют
3. Ветряная оспа, опоясывающий герпес, простой герпес, вирусная пузырчатка полости рта и конечностей: везикулы. Возвышающиеся полусферические участки диаметром
4. Импетиго, токсический эпидермальный некролиз: пустулы / буллы. Возвышающиеся полусферические участки диаметром
5. После скарлатины, болезни Кавасаки: десквамация. Сухость и чешуйки на поверхности эпидермиса >0,5 см с прозрачным или гнойным содержимым , часто на периферии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Факторы инфекционных заболеваний у детей. Исход детских инфекций
Большое значение для возникновения инфекционного заболевания у детей, кроме возраста, имеют наследственно-конституциональные и анатомо-физиологические особенности, эндокринный статус, состояние иммунитета, которое все время изменяется в результате проведения вакцинаций, и другие многочисленные факторы, определяющие реактивность организма.
К последним относится повторность внедрения инфекционного агента в организм, что создает состояние сенсибилизации (повышенной чувствительности). При этом повторное поступление даже небольшого количества возбудителя может вызвать тяжелую форму заболевания.
В процессе инфекционного заболевания развиваются иммунные взаимоотношения между возбудителем и макроорганизмом, имеющие у детей свои особенности ввиду несовершенства их иммунной системы. Следует отметить, что при любом инфекционном заболевании возникают иммунологические сдвиги, связанные с выработкой клеточного и гуморального иммунитета и морфологически характеризующиеся изменениями в органах иммуногенеза и появлением лимфогистиоцитарных инфильтратов в строме органов.
В периферических органах иммуногенеза выявляются гиперплазия светлых центров в фолликулах, повышение митотической активности бластных клеток, бласттрансформация лимфоцитов, набухание эндотелия кровеносных сосудов и синусов с десквамацией эндогелиальных клеток в просвет синусов, повышение аргирофпльиости мсталлофильных клеток, миелоидная метаплазия, плазматизация клеточного состава, повышение активности щелочной фосфатазы и оксидазы.
В вилочковой железе, кроме акцидентальной инволюции, обнаруживается активизация эпителиальной части вилочковой железы: набухание клеток ретикулоэпителия, увеличение числа и размеров телец Гассаля, усиление их фагоцитарной активности, повышение активности щелочной фосфатазы и оксидазы в них. Наиболее интенсивна активизация эпителиальной части железы при длительных заболеваниях и коротком, но бурном течении процесса.
Выявляется параллелизм между интенсивностью иммуноморфологических реакций в периферических органах иммуногенеза и активностью эпителиальных структур вилочковои железы. Изменения, вызванные токсическим действием возбудителя, проявляются, особенно в регионарных лифматических узлах и в вилочковои железе, рексисом лимфоцитов и ретикулярных клеток.
Исходом инфекционного заболевания могут быть полное выздоровление с развитием постинфекционного иммунитета, остаточные явления после осложнений в виде рубцовых процессов, хроническое течение, бациллоносительство, смерть.
При внедрении возбудителя инфекции в организм человека мобилизуются все наследствнно полученные (видовые) и индивидуально приобретенные механизмы, препятствующие проникновению и размножению в его внутренней среде патогенных микроорганизмов и действию выделяемых ими веществ. Таким образом, защита от микроорганизмов зависит не только от способности организма развивать высокоспеци-ализированпую форму реакции — иммунный ответ, но и от неспецифических факторов защиты.
Так, наружным защитным барьером являются кожа и слизистые оболочки, служащие не только механическим барьером, но и обладающие бактерицидным действием. Наиболее изученными и важными веществами, осуществляющими неспсцифическую защиту, являются пропердин, комплемент, лизоцим, бактеридин, бетализин и др. Кроме этих главным образом противомикробных субстанций, организм располагает и противовирусными неспецифическими факторами защиты. К ним относятся противовирусные ингибиторы и интерферон.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Инфекция мочевыводящих путей у детей – группа микробно-воспалительных заболеваний органов мочевой системы: почек, мочеточников, мочевого пузыря, уретры. В зависимости от локализации воспаления инфекция мочевыводящих путей у детей может проявляться дизурическими расстройствами, болями в области мочевого пузыря или поясницы, лейкоцитурией и бактериурией, температурной реакцией. Обследование детей с подозрением на инфекцию мочевыводящих путей включает анализы мочи (общий, бакпосев), УЗИ органов мочевой системы, цистоуретерографию, экскреторную урографию, цистоскопию. Основу лечения инфекции мочевыводящих путей у детей составляет назначение антимикробных препаратов, уроантисептиков.
Общие сведения
Инфекция мочевыводящих путей у детей – общее понятие, обозначающее воспалительные процессы в различных отделах мочевого тракта: инфекции верхних мочевыводящих путей (пиелит, пиелонефрит, уретерит) и нижних мочевыводящих путей (цистит, уретрит). Инфекции мочевых путей чрезвычайно распространены в детском возрасте – к 5 годам 1-2% мальчиков и 8% девочек имеют как минимум один эпизод заболевания. Распространенность инфекций мочевыводящих путей зависит от возраста и пола: так, среди новорожденных и грудных детей чаще болеют мальчики, а в возрасте от 2 до 15 лет – девочки. Наиболее часто в практике детской урологии и педиатрии приходится сталкиваться с циститом, пиелонефритом и асимптомной бактериурией.

Причины инфекции мочевыводящих путей у детей
Спектр микробной флоры, вызывающей инфекции мочевыводящих путей у детей, зависит от пола и возраста ребенка, условий инфицирования, состояния микробиоценоза кишечника и общего иммунитета. В целом среди бактериальных возбудителей лидируют энтеробактерии, прежде всего кишечная палочка (50-90%). В остальных случаях высеваются клебсиеллы, протей, энтерококки, синегнойная палочка, стафилококки, стрептококки и др. Острые инфекции мочевыводящих путей у детей обычно вызываются одним видом микроорганизмов, однако при частых рецидивах и пороках развития мочевой системы часто выявляются микробные ассоциации.
Инфекции мочевыводящих путей у детей могут быть ассоциированы с урогенитальным хламидиозом, микоплазмозом и уреаплазмозом и сочетаться с вульвитом, вульвовагинитом, баланопоститом. Грибковые инфекции мочевыводящих путей нередко возникают у ослабленных детей: недоношенных, страдающих гипотрофией, иммунодефицитными состояниями, анемией. Существует предположение, что вирусная инфекция (инфицирование вирусами Коксаки, гриппа, аденовирусами, вирусом простого герпеса I и II типа, цитомегаловирусом) выступает фактором, способствующим наслоению бактериальной инфекции.
К развитию инфекции мочевыводящих путей у детей предрасполагают состояния, сопровождающиеся нарушением уродинамики: нейрогенный мочевой пузырь, мочекаменная болезнь, дивертикулы мочевого пузыря, пузырно-мочеточниковый рефлюкс, пиелоэктазия, гидронефроз, поликистоз почек, дистопия почки, уретероцеле, фимоз у мальчиков, синехии половых губ у девочек. Часто инфекции мочевыводящих путей у детей развиваются на фоне заболеваний ЖКТ - дисбактериоза, запоров, колита, кишечных инфекций и др. Фактором риска могут выступать обменные нарушения (дисметаболическая нефропатия у детей, глюкозурия и др.).
Занос инфекции в мочевые пути может происходить при недостаточной гигиене наружных половых органов, неправильной технике подмывания ребенка, лимфогенным и гематогенным путями, при проведении медицинских манипуляций (катетеризации мочевого пузыря). Мальчики, прошедшие через циркумцизио, страдают инфекциями мочевыводящих путей в 4-10 раз реже необрезанных.
Классификация
По локализации воспалительного процесса выделяют инфекции верхних отделов мочевыводящих путей - почек (пиелонефрит, пиелит), мочеточников (уретерит) и нижних отделов - мочевого пузыря (цистит) и уретры (уретрит).
По периоду заболевания инфекции мочевыводящих путей у детей разделяют на первый эпизод (дебют) и рецидив. Течение рецидивирующей инфекции мочевыводящих путей у детей может поддерживаться неразрешившейся инфекцией, персистированием возбудителя или реинфекцией.
По выраженности клинических симптомов различают нетяжелые и тяжелые инфекции мочевыводящих путей у детей. При нетяжелом течении температурная реакция умеренная, дегидратация незначительна, ребенок соблюдает режим лечения. Тяжелое течение инфекции мочевыводящих путей у детей сопровождается высокой лихорадкой, упорной рвотой, выраженной дегидратацией, сепсисом.
Симптомы у детей
Клинические проявления инфекции мочевыводящих путей у ребенка зависят от локализации микробно-воспалительного процесса, периода и тяжести заболевания. Рассмотрим признаки наиболее частых инфекций мочевыводящих путей у детей – пиелонефрита, цистита и асимптомной бактериурии.
Цистит у детей проявляется, прежде всего, дизурическими расстройствами – частыми и болезненными мочеиспусканиями малыми порциями. При этом полного одномоментного опорожнения мочевого пузыря не достигается, возможны эпизоды недержания мочи. У детей грудного возраста цистит часто сопровождается странгурией (задержкой мочи). О наличии дизурии у детей первого года жизни может говорить беспокойство или плач, связанные с мочеиспусканием, прерывистая и слабая струя мочи. Для цистита характерны боли и напряжение в надлобковой области; температура при цистите нормальная или субфебрильная.
Асимптомная бактериурия чаще встречается у девочек. Эта форма инфекции мочевыводящих путей у детей не сопровождается никакими субъективными клиническими признаками, а выявляется только при лабораторном обследовании. Иногда родители обращают внимание на помутнение мочи ребенка и исходящий от нее дурной запах.
Диагностика
Оценка тяжести инфекций мочевыводящих путей у детей требует комплексного подхода и участия ряда специалистов – педиатра, детского уролога, детского нефролога, детского гинеколога.
Инфекции мочевыводящих путей у детей могут быть заподозрены при выявлении в общем анализе мочи лейкоцитурии, бактериурии, протеинурии, иногда – гематурии. Для более детальной диагностики показано исследование мочи по Нечипоренко, проба Зимницкого. Изменения крови характеризуются нейтрофильным лейкоцитозом, повышенной СОЭ; при пиелонефрите - высоким уровнем острофазных белков (СРБ, альфа-глобулинов).
Основой диагностики инфекций мочевыводящих путей у детей служит бактериологический посев мочи с выделением возбудителя, оценкой степени бактериурии и чувствительности к антибиотикам. В некоторых случаях требуется исследование мочи на хламидии, уреаплазмы, микоплазмы культуральным, цитологическим, серологическим (ИФА) методами, ПЦР.
Детям с инфекцией мочевыводящих путей обязательно проводится ультразвуковое исследование органов мочевой системы (УЗИ почек, УЗДГ сосудов почек, УЗИ мочевого пузыря). Рентгеноконтрастные исследования мочевого тракта (экскреторная урография, микционная цистография, уретрография) показаны только при повторных эпизодах инфекций мочевыводящих путей у детей и только в фазу ремиссии. Для изучения состояния почечной паренхимы выполняется статическая или динамическая сцинтиграфия почек.
Методы эндоскопии у детей (уретроскопия, цистоскопия) используются для выявления уретрита, цистита, аномалий мочеиспускательного канала и мочевого пузыря. С целью исследования уродинамики проводится урофлоуметрия и цистометрия.
Лечение инфекции мочевыводящих путей у детей
Главное место в лечении инфекций мочевыводящих путей у детей принадлежит антибактериальной терапии. До установления бактериологического диагноза стартовая антибиотикотерапия назначается на эмпирической основе. В настоящее время при лечении инфекций мочевыводящих путей у детей предпочтение отдается ингибиторозащищенным пенициллинам (амоксициллин), аминогликозидам (амикацин), цефалоспоринам (цефотаксим, цефтриаксон), карбапенемам (меропенем, имипенем), уроантисептикам (нитрофурантоин, фуразидин). Длительность курса антимикробной терапии должна составлять 7-14 дней. После завершения курсового лечения проводится повторное лабораторное обследование ребенка.
Рекомендуется прием НПВП (ибупрофен), десенсибилизирующих средств (клемастин, лоратадин), антиоксидантов (витамин Е и др.), фитотерапия. Асимптоматическая бактериурия обычно не требует лечения; иногда в этих случаях назначаются уросептики.
При стихании острой инфекции мочевыводящих путей детям показана физиотерапия: СВЧ, УВЧ, электрофорез, аппликации парафина и озокерита, грязелечение, хвойные ванны.
Прогноз и профилактика
Запущенные инфекции мочевыводящих путей у детей могут привести к необратимому повреждению почечной паренхимы, сморщиванию почки, артериальной гипертензии, сепсису. Рецидивы инфекций мочевыводящих путей встречаются в 15-30% случаев, поэтому детям из групп риска проводится противорецидивная профилактика антибиотиками или уроантисептиками. Ребенок должен находиться под наблюдением педиатра и нефролога. Вакцинация детей проводится в периоды клинико-лабораторной ремиссии.
Первичная профилактика инфекции мочевыводящих путей у детей должны включать привитие должных гигиенических навыков, санацию хронических очагов инфекции, устранение факторов риска.
Часто болеющие дети – это категория детей, подверженных высокому уровню заболеваемости острыми респираторными заболеваниями вследствие преходящих, корригируемых нарушений в защитных системах организма. В группу часто болеющих включены дети, переносящие более 4-6 эпизодов ОРЗ в год, которые могут протекать в различных клинических формах. Часто болеющие дети должны быть обследованы педиатром, ЛОР-врачом, аллергологом-иммунологом; алгоритм диагностики включает: ОАК, посев со слизистых зева и носа, выявление инфекций методом ПЦР, аллерготесты, исследование иммунограммы, рентгенографию придаточных пазух и грудной клетки. Часто болеющие дети нуждаются в санации очагов хронической инфекции, этиопатогенетической терапии ОРЗ, вакцинации и неспецифической профилактике.
МКБ-10

Общие сведения

Причины
Считается, что основной причиной повторных респираторных заболеваний у детей выступают неспецифичные нарушения иммунологической реактивности, затрагивающие все звенья иммунитета. Хотя в иммунной системе часто болеющих детей и отсутствуют грубые первичные дефекты, однако имеется крайнее напряжение иммунного реагирования и истощение резервов противоинфекционных защитных механизмов. По всей видимости, транзиторное изменение гомеостатического равновесия развивается на фоне массивных и длительных антигенных воздействий на организм ребенка.
Возбудителями повторных инфекций у часто болеющих детей в большинстве случаев выступают вирусы (гриппа и парагриппа, респираторно-синцитиальные, аденовирусы), атипичные микроорганизмы (возбудители хламидиоза и микоплазмоза), бактерии (гемофильная палочка, стафилококки, стрептококки, марокселлы, пневмококки и др.).
Факторы риска
В анамнезе часто болеющих детей нередко прослеживается патология перинатального и неонатального периодов:
У грудных детей может отмечаться:
В раннем возрасте присоединяются:
- гельминтозы
- хронические инфекции носоглотки: аденоиды, риниты, гаймориты, отиты, фарингиты и пр.
Срыву и без того несовершенных адаптационных механизмов может способствовать ранний перевод ребенка на искусственное вскармливание, экологическое неблагополучие, плохой уход за ребенком, пассивное курение, нерациональное применение лекарственных средств (жаропонижающих, антибиотиков и др.), аллергическая отягощенность.
Часто болеющие дети нередко имеют лимфатико-гипопластическую аномалию конституции (диатез). Иногда, казалось бы, нормально развивающийся ребенок переходит в категорию часто болеющих детей после того, как начинает посещать дошкольные образовательные учреждения, что объясняется высоким уровнем контактов с источниками инфекции.
Патогенез
Как показывают исследования, даже в период полного клинического благополучия у часто болеющих детей снижена функциональная активность Т-лимфоцитов; изменено соотношение хелперы/супрессоры; отмечаются гипо- и дисгаммаглобулинемия, нарушения фагоцитоза, снижение уровня лизоцима и секреторного IgА, повышение содержания провоспалительных интерлейкинов и другие изменения. Эти сдвиги обусловливают повышенную склонность детей к развитию повторных респираторных инфекций и бактериальных осложнений. Вместе с тем, недостаточные резервные возможности интерфероногенеза (противовирусной защиты) способствуют поддержанию в организме ребенка вялотекущего воспаления.
Характеристика ЧБД
В среднем большая часть детей переносит 3-5 эпизодов ОРЗ в год; при этом наибольшая заболеваемость отмечается среди детей раннего, дошкольного и младшего школьного возраста. В первые три года жизни дети болеют ОРЗ в 2-2,5 чаще, чем дети старше 10 лет.
Критериями отнесения детей к категории часто болеющих служат: частота и тяжесть ОРЗ, наличие осложнений, продолжительность интервалов между эпизодами заболеваемости, необходимость в использовании антибиотиков для лечения и др. Главным среди этих показателей является количество повторных эпизодов ОРЗ с учетом возраста ребенка (А.А.Баранов, В.Ю.Альбицкий, 1986 г.). К категории часто болеющих могут быть отнесены дети:
- первого года жизни, перенесшие 4 и более случаев ОРЗ в год;
- от 1-го до 3-х лет, перенесшие 6 и более случаев ОРЗ в год;
- от 4-х до 5-ти лет, перенесшие 5 и более случаев ОРЗ в год;
- старше 5 лет, перенесшие 4 и более случаев ОРЗ в год.
Кроме этого, у детей старше 3-х лет при отнесении их к группе часто болеющих, может быть использован инфекционный индекс, исчисляемый как как отношение количества всех эпизодов ОРЗ за год к возрасту ребенка (в годах). У редко болеющих детей инфекционный индекс обычно не превышает 0,2-0,3; у часто болеющих составляет от 0,8 и выше.
В структуре инфекционной заболеваемости у часто болеющих детей преобладают ОРВИ. При этом респираторные инфекции у часто болеющих детей могут протекать в форме поражения ЛОР-органов (аденоидитов, тонзиллитов, синуситов), верхних дыхательных путей (ринитов, назофарингитов, ларинготрахеитов и др.), нижних дыхательных путей (бронхитов, бронхиолитов, пневмонии).
Осложнения
У часто болеющих детей отмечается склонность к продолжительному и осложненному течению инфекций. В структуре осложнений у них преобладает гайморит, гнойный отит, бронхиальная астма, пневмония, пиелонефрит, гломерулонефрит, ревматизм.
Частая инфекционная заболеваемость приводит к нарушению нервно-психического и физического развития детей, формированию вегето-сосудистой дистонии, ограничению социальных контактов со сверстниками, плохой успеваемости. Нередко у часто болеющих детей отмечается несформированность наглядно-действенного и наглядно-образного мышления, задержка речевого развития, нарушение мелкой моторики.
Диагностика
Обследование и курация часто болеющих детей должны осуществляться группой специалистов, включающей педиатра, детского отоларинголога, детского аллерголога-иммунолога, пульмонолога.
- ЛОР-диагностика. Поскольку у половины часто болеющих детей имеются хронические заболевания ЛОР-органов, необходимо проведение риноскопии, фарингоскопии, отоскопии, УЗИ пазух носа для оценки состояния аденоидов, миндалин, синусов, барабанных перепонок.
- Аллергодиагностика. С целью выявления атопии выполняются аллерготесты, определяется содержание общего и аллерген-специфических иммуноглобулинов Е (IgE). Целесообразно исследование показателей состояния иммунитета, включая уровни IgА, IgG, IgМ.
- Лабораторное обследование. Для оценки микробиоценоза слизистых носоглотки у часто болеющих детей в обязательном порядке проводится бактериологический посев из зева и носа. Для выявления вирусных и атипичных возбудителей (РС-вируса, микоплазмы, хламидий, цитомегаловируса, ВПГ 1 и 2 типов) мазки и смывы исследуются методом ПЦР. Часто болеющим детям проводится клинический анализ крови, общий анализ мочи, кал на дисбактериоз, обследование на гельминтозы и лямблиоз.
- Дополнительные исследования. Инструментальная диагностика дополняется выполнением рентгенографии носоглотки и придаточных пазух носа, рентгенографии грудной клетки, ФВД.
Лечение часто болеющих детей
Лекарственная терапия
В периоды заболеваемости респираторной инфекцией часто болеющим детям назначается этиопатогенетическое лечение: противовоспалительная (фенспирид), противовирусная (альфа интерферон, умифеновир, ремантадин), местная или системная антибактериальная терапия (амоксициллин, амоксициллин-клавуланат, цефиксим и др.).
Для стимуляции неспецифических факторов защиты часто болеющим детям показан прием бактериальных лизатов. Необходимо проведение коррекции микрофлоры кишечника с помощью пробиотиков и пребиотиков. Не исключается возможность наблюдения часто болеющих детей гомеопатом.
Лечебные манипуляции
При хронической ЛОР-патологии проводится местное лечение - промывание полости носа солевыми растворами, полоскание зева, промывание лакун небных миндалин, физиотерапия (УФО миндалин, ингаляции, СВЧ, УВЧ, лазер на регионарные лимфоузлы); по показаниям - прижигание слизистой носоглотки, аденотомия, тонзиллэктомия и др.
Общеукрепляющие мероприятия
Восстановительно-реабилитационное направление включает общегигиенические мероприятия: организацию рационального режима дня (достаточный сон, исключение физических и нервно-психических перегрузок, ежедневные прогулки и физическую активность), полноценное питание. В периоды клинического благополучия часто болеющим детям показа прием поливитаминных комплексов, проведение закаливающих процедур, гидротерапии, общего массажа, дыхательной гимнастики и ЛФК.
Вакцинопрофилактика
Отнесение ребенка к группе часто болеющих детей не исключает проведение профилактических прививок, а, напротив, является основанием для тщательно продуманной индивидуальной вакцинации. Так, частая заболеваемость респираторными инфекциями является основным показанием для вакцинации детей против гриппа. Обязательная и дополнительная вакцинация часто болеющим детям должна проводиться в периоды клинического благополучия; в этом случае риск развития поствакцинальных осложнений не превышает среднестатистический.
Прогноз и профилактика
Полностью предотвратить заболеваемость детей ОРЗ невозможно, однако в силах взрослых снизить частоту и тяжесть протекания заболеваний. С момента планирования беременности необходимо вести здоровый образ жизни, избегать воздействия неблагоприятных факторов во время вынашивания плода; после рождения ребенка - осуществлять грудное вскармливание. В отношении часто болеющих детей не следует пренебрегать иммунопрофилактикой и неспецифической профилактикой ОРЗ, своевременным лечением сопутствующих инфекций.
Число повторных эпизодов ОРЗ в год у часто болеющих детей зависит не только от правильности лечения, но, в большей степени, от образа жизни в периоды клинического благополучия. Планирование и соблюдение реабилитационно-восстановительных мероприятий способствует продлению срока ремиссии, снижению частоты и тяжести эпизодов ОРЗ.
Читайте также:

