Фолликулярный гиперкератоз крема с мочевиной
Обновлено: 19.04.2024
Кератозы (кератодермии, кератодерматозы) — группа дерматологических патологий, характеризующихся нарушением нормального процесса ороговения эпидермиса. Страдающий от заболевания пациент сталкивается с формированием очагов огрубевшей кожи на теле и конечностях. Часто зоны дерматоза появляются на ладонях и подошвах — относительно крупных участках дермы, лишенных сальных желез. Клиническая картина патологии зависит от формы кератодермии, развившейся у ребенка или взрослого.
Общие сведения
Кератодермии могут протекать в острой или хронической формах. На основании гистологических анализов биоматериалов детей и взрослых врачи определяют характер дерматозов, относя их к приобретенным или наследственным патологиям. Заболевание, затрагивающее кожные покровы пациента, не обладает выраженной сезонностью. Существенное влияние на вероятность развития патологического процесса в клетках эпидермиса оказывают раса, пол, возраст и регион проживания человека.
Классификация кератодермий
Дерматологи выделяют три основных вида кератозов:
- фолликулярный,
- себорейный,
- актинический.
Дерматозы первого типа становятся следствием образования роговых пробок в устьях волосяных фолликулов. Себорейные кератодермии представляют собой новообразования в виде узелков или бляшек, окрашенных в коричневый или черный цвет. Актинический кератоз — заболевание, характерное для лиц старше 60 лет. Дерматозы этой формы выглядят как скопление мелких чешуйчатых пятен.
Этиология заболевания
Причины развития кератодермий многообразны. Патология способна развиваться на фоне эндокринных нарушений, вирусных или бактериальных инфекций, злокачественных новообразований. Существенное влияние на состояние кожных покровов детей и взрослых оказывает избыточная инсоляция. Часто патологические процессы становятся следствием недостаточно разнообразного рациона пациента.
Внешние и внутренние факторы приводят к изменениям в отлаженном процессе воспроизводства клеток эпидермиса. В организме здорового человека отмершие частицы кожи подвергаются ороговению и отшелушиваются. Эти чешуйки насыщены кератином и практически лишены влаги. Кератодерматоз провоцирует удвоение скорости роста клеток эпидермиса. Структуры дермы предыдущего поколения не успевают пройти полный жизненный цикл. Из-за этого на поверхности кожи формируется плотная пластинка из смеси клеток и кератина.
Симптоматика патологии
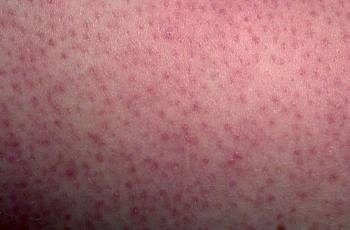
Симптомы кератоза соответствуют форме заболевания, от которой страдает пациент. Общие признаки кератодермий всех форм — хорошо заметные очаги ороговения и избыточное шелушение кожи. Первичные новообразования на поверхности эпидермиса обладают различными размерами, формами и окраской. Часто первым проявлением патологии становится красная сыпь. По мере нарастания симптоматики элементы сливаются друг с другом и образуют сплошную гиперкератотическую поверхность. Типичные места локализации себорейного кератоза — лицо, шея и волосистая часть головы. Фолликулярные дерматиты чаще развиваются на теле и нижних конечностях. Актинический тип патологии поражает кожные покровы шеи, спины и рук.
Патологический процесс может протекать в сухой и влажной формах. В первом случае обезвоженные клетки эпидермиса формируют твердую неэластичную поверхность, которая покрывается трещинами. Чешуйки кожи с остатками влаги могут стать причиной появления эрозий и мокнутий. В этом случае к первичной патологии присоединяется вторичная инфекция. Запущенный воспалительный процесс может стать хроническими — пациент будет страдать от периодических рецидивов.
Диагностические мероприятия
Подтверждение диагноза выполняется дерматологом на основании клинической картины патологии и данных гистологического анализа. Лабораторное исследование кожных соскобов, полученных врачом в ходе осмотра ребенка или взрослого, позволяет установить форму кератоза и определить причины развития заболевания. Дифференциальная диагностика дает дерматологам возможность исключить из анамнеза пациента себорею, псориаз, красный плоский лишай, болезнь Боуэна, меланому и базальноклеточный рак кожи.
Терапевтический курс
Методы лечения кератоза определяются дерматологом на основании выявленной у пациента симптоматики и результатов клинико-лабораторного обследования. Медикаментозная терапия позволяет добиться быстрого эффекта при незначительной площади поражения кожных покровов. Ребенку или взрослому назначаются препараты на основе фторурацила — мази или гели.
Угроза злокачественного перерождения новообразований и развития у пациента вторичной инфекции может стать причиной для выбора врачами радикальных методов лечения кератоза. Наиболее часто дерматологи прибегают к крио–, радио– или электродеструкции. Хирургическое удаление очагов кератодермии проводится при хроническом течении заболевания и отсутствии признаков малигнизации тканей.
Прогноз и профилактические меры

Пациенты, своевременно обратившиеся за медицинской помощью, могут рассчитывать на полное выздоровление. Дерматолог сформирует план лечения, который позволит предотвратить переход заболевания в хроническую стадию. Запущенное течение дерматозов может привести к злокачественному перерождению очагов патологии или присоединению к кератозу вторичных бактериальных инфекций.
Профилактика патологии предполагает соблюдение пациентами мер предосторожности во время пребывания на улице. Избыточная инсоляция часто становится причиной нарушения нормальных процессов ороговения кожи. Использование солнцезащитных кремов позволит минимизировать риск образования клеточно-кератиновых бляшек.
Диагностика и лечение кератоза в Москве
Вопросы и ответы
Какой врач лечит кератозы?
Возможна ли передача дерматоза от носителя к здоровому человеку?
— Нет, поскольку данное заболевание не относится к вирусным или бактериальным инфекциям. Генетически обусловленная форма патологии может передаваться от родителей детям.
Какая возрастная группа чаще других страдает от заболевания?
— Наиболее часто кератодермии диагностируются у пациентов старшей возрастной группы (55–60 лет). Мужчины страдают от патологии в полтора раза чаще женщин.
Витамины А и Е — легенды советской аптечки. Многие верят, что они лечат акне, улучшают обмен веществ в клетках кожи и защищают от морщин. Кое-что из этого правда, но все не так радужно, как описывают на сайтах с БАДами. Разбираемся, как на самом деле витамины А и Е влияют на кожу и организм в целом.
Что такое витамин А
Витамины — это регуляторы биологических процессов, без которых нарушается биохимия тела и работа органов. Большинство из них поступает с едой, а некоторые синтезируются организмом или кишечной флорой. Витамины делятся на водорастворимые и жирорастворимые. Первые не задерживаются в организме надолго и выводятся с продуктами обмена, а вторые накапливаются в печени. Мы писали о витамине D — единственном, который влияет на иммунную защиту организма. А вот С оказался не таким полезным, как о нем пишут производители БАДов.
Витамин А — жирорастворимый. Человек получает его из пищи в виде предшественников — ретиноидов и каротиноидов. Они содержатся в жировом депо печени, а когда нужно превращаются в ретинол и отправляются в ткани. Витамин А регулирует эмбриогенез, работу репродуктивных органов, желез кожи, воспаление, создание новых клеток и их гибель. Производное ретинола — один из компонентов родопсина. Это пигмент глаз, отвечающий за цветоощущение.
Наружные ретиноиды используют в дерматологии: лечат акне и назначают для профилактики возрастных изменений кожи. Доказано, что изотретионин препятствует ферментативной деградации коллагена — главного структурного компонента кожи. Производные витамина А добавляют в солнцезащитные крема для антиоксидантной защиты.
Системные ретиноиды — это средства для лечения тяжелого акне, псориаза, розацеа, предраковых состояний и немеланомного рака кожи. Они нормализуют образование клеток верхнего слоя эпидермиса, снижают секрецию кожного сала и воспаление, обеспечивая длительную ремиссию. Назначают их в случаях, когда наружная терапия неэффективна или дает временный результат.
Как понять, что витамина А мало
Ежегодно от недостатка витамина А гибнет 500 тысяч детей во всем мире, а 250 тысяч — слепнет из-за помутнения роговицы. В основном страдают жители Азии и Африки — это связано с ранним отлучением от груди и недостаточность витамина А в рационе. В группе риска люди, у которых нарушено усвоение цинка и жиров, а еще те, кто злоупотребляет алкоголем.
Что делать
Если беспокоит качество кожи, заказывать витамины рано. Сначала надо пойти к врачу и узнать, в чем причина. Может, организму не хватает железа, или у человека гипотиреоз — это установит только обследование. Если показатели в норме, врач назначит анализ на содержание витаминов в крови. Когда их мало, сначала меняют рацион. Добавки назначают только тем, у кого проблемы с пищеварением.
Норма для человека с четырех лет — 5000 международных единиц витамина А. Он должен получать его из еды животного и растительного происхождения. Лучший источник — печень трески. Одна чайная ложка ее масла содержит 150% от суточной потребности. Много также содержит говяжья печень, филе лососевых рыб и тунец. Самое богатое витамином А растение — батат, сто грамм которого покрывает дневную норму. Его в изобилии содержат листовая капуста, зимняя тыква и турнепс, а морковь занимает только шестое место. Важно: учитывается термически обработанный корнеплод, а не сырой.
Некоторые люди, устав от акне, покупают системные ретиноиды и пьют по дозировкам из интернета. Это опасно — при превышении дозировки эти препараты вызывают пороки развития плода — атрезию ушной раковины, недоразвитие конечностей, дефект межпредсердной перегородки и смещение крупных сосудов. Поэтому системные ретиноиды врач-дерматолог назначает после теста на беременности и обязательства пациентки использовать двойную контрацепцию — гормональные таблетки плюс презерватив.
Что такое витамин Е
Это семейство из токоферолов и токотриенолы — восьми антиоксидантов, ограждающих клетки организма от свободных радикалов. Так называют атомы кислорода, лишенные одного электрона. Они стремятся забрать его у всего, до чего дотянутся, повреждая окружающие клетки и вызывая их гибель. Витамин Е поглощает свободные радикалы, снижая вредное воздействие солнечного излучения и улучшая противоопухолевую защиту.
Попадая в клетки кожи, он уменьшает синтез простагландинов и оксидов азота — медиаторов воспаления. Известны его ранозаживляющие свойства. Поэтому витамин Е используют для лечения воспалительных заболеваний кожи — псориаза, атопического дерматита, язв и пустулезного дерматоза. Доказана противовоспалительная эффективность токоферола при акне. Опыт на мышах показал, что токоферол предотвращает рак кожи, но на людях это не сработало.
Волшебные эффекты витамина Е — результат его приема внутрь. При наружном применении он не лечит раны, ожоги и шрамы — это показало исследование. Зато в комбинации с ретинолом, фитонадионом и витамином С он иногда помогает убрать круги под глазами. Его часто добавляют в антивозрастные крема, но пока не ясно, поможет ли он защитить кожу от старения. Зато известно, что у некоторых людей наружное использование этого витамина вызывает побочную реакцию в виде контактного дерматита.
Нужно ли пить витамин Е в добавках
Если человек питается более-менее нормально, ему нужно 4 года экстремального рациона, чтобы истратить все запасы витамина Е в печени. Поэтому дефицит токоферола — редкость. Обычно он появляется, если у человека нарушено всасывание липидов.
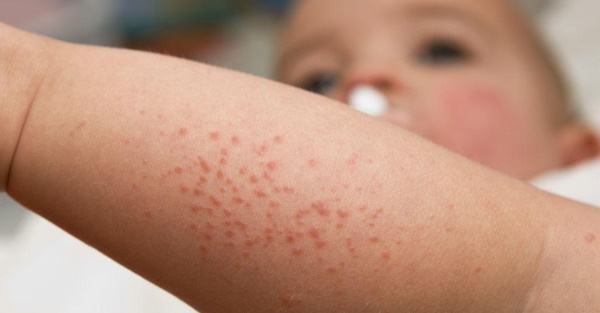
Фолликулярным гиперкератозом называют кожную патологию, которая заключается в образовании узелков ороговевшего эпидермиса в устьях волосяных фолликулов. Кожный покров на пораженных участках становится сухим и шероховатым, покрытым многочисленными красноватыми узелками, которые напоминают гусиную кожу. Наиболее часто заболевание поражает области локтей и колен, ягодичные зоны, наружные поверхности бедер. Оно не вызывает ухудшения самочувствия, хотя и доставляет некоторый дискомфорт из-за ощущения сухости кожи и недовольства своим внешним видом.
Виды заболевания
Существует две разновидности фолликулярного гиперкератоза кожи.
- I тип развивается при недостатке витамина А. Он характеризуется повышенной сухостью кожи на локтях, коленях, разгибательных поверхностях конечностей и ягодицах и появлением шиповидных узелков в устьях волосяных фолликулов.
- II тип развивается при недостатке витамина С. Его отличие – темный цвет узелков, закупоривающих устья фолликулов, так как они состоят из крови либо пигмента. Наиболее часто поражаются наружные поверхности бедер и область живота.
Заболевание бывает врожденным либо приобретенным.
Симптоматика
Причины развития патологии

В норме эпителиальные клетки появляются в базальном слое кожи, по мере роста заполняясь кератином и отвердевая. По мере появления новых клеток старые практически незаметно отшелушиваются и уходят с поверхности кожи. Цикл клеточного обновления занимает около двух дней.
При его нарушении старые клетки не успевают полностью созреть и кератинизироваться, поэтому при вытеснении молодыми клетками они не отшелушиваются, а накапливаются, увеличивая толщину рогового слоя. При этом просветы волосяных фолликулов могут оказаться закрытыми утолщенным слоем роговых клеток. Фолликулы закупориваются, из-за чего рост новых волосков ограничивается подкожным пространством. Так развивается фолликулярный гиперкератоз с прыщами или узелками на пораженных участках кожи.
В ряде случаев болезнь носит наследственный характер, но существует ряд причин, которые запускают этот механизм. Среди них:
- гормональный дисбаланс, свойственный подростковому и юношескому возрасту, либо прием гормональных препаратов;
- стрессы, повышенное эмоциональное напряжение либо высокие физические нагрузки;
- неправильное питание, гиповитаминоз либо авитаминоз;
- зимний период и связанное с ним раздражение кожных покровов слоями одежды.
Причинами, вызывающими приобретенный фолликулярный гиперкератоз, как правило, становятся:
- недостаток витаминов А, С, В, Е и К;
- нарушения функции щитовидной железы;
- системные заболевания организма;
- тяжелые инфекционные болезни – туберкулез, сифилис, ВИЧ и др.;
- нарушения развития соединительной ткани;
- травмирующие наружные воздействия – химические ожоги, радиоактивное излучение;
- тесная и неудобная одежда из синтетического волокна.
Наиболее часто развивается фолликулярный гиперкератоз у детей, подростков и в юношеском возрасте, но встречается и у взрослых людей.
Диагностические методы
Фолликулярный гиперкератоз, как правило, не требует проведения специальных диагностических исследований. Опытному дерматологу обычно вполне достаточно результатов наружного осмотра и опроса пациента, чтобы определить характер заболевания. У подростков иногда узелки ороговения можно спутать с акне, однако при детальном рассмотрении обнаруживается сухость и огрубление кожи, в отличие от мягкой структуры, присущей акне. В некоторых случаях можно возникнуть необходимость в дифференциальной диагностике, если проявления фолликулярного гиперкератоза похожи на:
- красный лишай;
- отрубевидный лишай;
- болезнь Дарье;
- фолликулярный псориаз;
- лентикулярный кератоз.
В этих случаях проводят гистологическое исследование узелков, чтобы изучить характер кожных образований и определить причину их возникновения.
Лечение патологии
Поскольку заболевание носит хронический характер, лечение фолликулярного гиперкератоза кожи продолжается длительное время. Нередко пациенту приходится в течение всей жизни бороться с его проявлениями. Терапия, как правило, направлена на улучшение состояния кожи, предотвращение кожных инфекций и воспалительных процессов. Довольно часто заболевание, начавшееся в детском или подростковом возрасте, с наступлением зрелости самостоятельно регрессирует, и его проявления становятся менее заметными. Тем не менее, необходимость в медицинской помощи сохраняется.
Комплексный подход к лечению фолликулярного гиперкератоза позволяет добиться существенного улучшения состояния кожи. Для этого необходимо:
- нормализовать рацион питания, включив в него большое количество овощей и фруктов, жирные сорта рыбы, нежирное мясо;
- принимать назначенные дерматологом препараты – ретиноиды, витаминные комплексы;
- регулярно использовать наружные средства, содержащие кортикостероиды, салициловую кислоту, АНА-кислоты, мочевину;
- при наличии грибковой инфекции применять противогрибковые препараты;
- посещать физиотерапевтические сеансы – кварцевание, лазерную терапию, фотодинамическую терапию и другие назначенные процедуры;
- принимать теплые ванны с солью, пищевой содой или крахмалом.
Выполнение всех рекомендаций врача позволяет добиться длительной стойкой ремиссии, избавившись от проявлений заболевания на длительное время.
Диагностика и лечение фолликулярного гиперкератоза в Москве
Вопросы и ответы
Какой врач лечит фолликулярный гиперкератоз?
Для диагностики фолликулярного гиперкератоза и последующего лечения обратитесь к дерматологу высокой квалификации.
Чем опасен фолликулярный гиперкератоз?
Сам по себе фолликулярный гиперкератоз не является опасным заболеванием, однако в некоторых случаях он осложняется гнойничковыми кожными инфекциями, раздражением и воспалением пораженных участков кожи, а также развитием экземы. В некоторых, очень редких случаях, возможно перерождение пораженных тканей в клетки злокачественной опухоли.
Фолликулярный гиперкератоз: что помогает из народных средств?
Некоторые рецепты народной медицины помогают смягчить кожу, уменьшить высыпания и снять раздражение. Наиболее эффективны:
Гиперкератоз – общее название для группы патологий, основным признаком которых служит неумеренное ороговение кожи. Клетки внешнего, рогового слоя под действием определенного фактора активизируют процесс деления, при этом слущивание отмерших клеток замедляется. В результате кожа покрывается роговым слоем, толщина которого варьирует от долей миллиметра до нескольких сантиметров. Ороговению могут подвергаться любые участки тела, в зависимости от причин патологии.
Разновидности процесса ороговения
Различают наследственный и приобретенный гиперкератоз кожи. В зависимости от клинических проявлений, патология может принимать различные формы:
- фолликулярную – чешуйки отслаивающейся кожи закупоривают протоки фолликулов, из-за чего на коже появляются многочисленные мелкие бугорки, похожие на прыщики;
- лентикулярную – на волосяных фолликулах нижних конечностей появляются роговые папулы, при их удалении на коже остаются небольшие углубления;
- диссеминированную – на коже появляются образования, напоминающие короткие и утолщенные волоски;
- себорейную – на волосистой части головы, иногда на коже лица образуются участки шелушения в виде жирной, легко удаляемой корки, под которой обнаруживаются красноватые пятна кожи;
- диффузную – поражаются большие участки кожи на любых частях тела, иногда даже вся кожа полностью, сальные железы перестают работать, кожа иссушается и шелушится;
- бородавчатую – на коже появляются образования, напоминающие бородавки, но без участия папилломавируса, причем иногда они перерождаются в опухоли;
- старческую – на коже пожилых людей появляются темные ороговевшие пятна.
Диссеминированная и лентикулярная формы, как правило, развиваются у пожилых мужчин. Женщин и молодежь они поражают крайне редко.
Симптоматика

Основным симптомом гиперкератоза служит появление на каких-либо участках тела утолщений кожного покрова с пониженной чувствительностью, нередко с измененным цветом, отличающимся от основного оттенка. В начальной стадии кожа производит впечатление огрубевшей, затем толщина ороговевшего слоя увеличивается, иногда до такой степени, что начинает доставлять дискомфорт. В частности, запущенный гиперкератоз стоп может привести к изменению походки. Ороговевшая кожа шелушится или частично отслаивается, на наиболее утолщенных и сухих участках могут появляться болезненные трещины, которые долго заживают и становятся местами проникновения инфекции. Часто патология сопровождается сухостью кожи, снижением функции сальных желез.
Причины развития патологии
Все вызывающие развитие кератоза причины можно разделить на две группы. В первую входят внешние воздействия – тесная обувь или натирающая определенные участки кожи одежда, интенсивный физический труд, постоянный контакт с химическими реагентами или другими веществами, негативно воздействующими на кожу, несоблюдение правил гигиены и т. д.
Вторая группа включает заболевания и патологические состояния, которые приводят к чрезмерному образованию рогового слоя:
- системные нарушения, врожденные либо приобретенные – ихтиоз, сахарный диабет, псориаз, кератодермия и др.;
- нарушения кровообращения, наиболее часто возникающие в нижних конечностях, – варикозная болезнь, облитерирующий атеросклероз;
- недостаток витаминов;
- грибковые заболевания кожи (лишай) и стоп;
- желудочно-кишечные заболевания;
- стрессы;
- лишний вес, патологии стопы, хромота.
Под влиянием тех или иных факторов в верхнем слое кожи нарушается капиллярное кровоснабжение, ухудшается иннервация. Из-за этого активизируется процесс деления клеток рогового слоя с одновременным замедлением их слущивания и образованием утолщенных ороговевших участков.
Диагностические методы
Как правило, при гиперкератозе диагностика заключается в выявлении заболевания, которое привело к образованию ороговевших участков. Дерматолог проводит наружный осмотр и опрос пациента, проверяет, нет ли признаков кожных заболеваний. Как правило, квалифицированный специалист может распознать заболевание по внешним признакам. Для уточнения может понадобиться дифференциальная диагностика, которая необходима при сходстве проявлений патологии с другими кожными заболеваниями, для которых тоже характерны шелушение и сухость кожи. При затруднениях с определением диагноза проводят биопсию пораженного участка кожи с гистологическим исследованием ткани.
Лечение
Метод лечения гиперкератоза зависит от формы заболевания и от причины, которая его вызвала. Как правило, в периоды обострения показано местное применение кортикостероидных мазей, которые снимают воспаление и отшелушивают ороговевшую кожу. Мягкий кислотный пилинг при помощи специальных кремов помогает освободиться от затвердевших слоев кожи. Механическое удаление огрубевших участков не рекомендуется, так как из-за него образование рогового слоя может усилиться. Хороший эффект дают теплые ванны с добавлением соли, пищевой соды либо крахмала, после которых на кожу наносят увлажняющий крем.
Гиперкератоз кожи головы лечат при помощи смягчающих компрессов, для которых используют касторовое масло, вазелин или глицерин, рыбий жир и т. д. При необходимости могут быть назначены мази с содержанием гормонов. При фолликулярной форме заболевания наружное лечение пне приносит большой пользы, поэтому терапия направлена на устранение нарушений в работе организма.
При гиперкератозе кожи стоп необходимо вначале устранить фактор, вызывающий патологию. Часто в роли патологического фактора выступает грибок кожи, от которого избавляются при помощи специальных противогрибковых мазей. Хороший эффект дают ножные теплые ванночки с поваренной солью, после которых распаренный ороговевший слой снимают при помощи пемзы, а кожу смазывают смягчающим кремом. Необходимо выбрать удобную обувь, которая не сдавливает и не натирает стопу. Если пациент страдает косолапостью или плоскостопием, следует позаботиться о выборе специальной обуви.
Профилактика
Чтобы не допустить повторного развития гиперкератоза, необходимо ухаживать за кожей, обеспечивать ее питание и гигиену. Предупредить рецидивы заболевания помогут:
- нормализация питания, обеспечение разнообразного сбалансированного рациона;
- отказ от длительного пребывания на солнце или переохлаждения кожи;
- соблюдение гигиены, уход за кожей;
- использование защитных средств при работе с химическими реагентами.
Некоторые формы заболевания крайне тяжело поддаются лечению и остаются с человеком в течение всей жизни. В этом случае особенно важно уделять внимание профилактическим мерам, которые снижают риск рецидивов.
Вопросы и ответы
Какой врач лечит гиперкератоз?
По поводу диагностики и лечения гиперкератоза следует обратиться к дерматологу. Если речь идет о заболевании стоп, то желательно проконсультироваться у подолога. В ходе лечения, возможно, придется обратиться к флебологу, эндокринологу или другим специалистам, в зависимости от выявленных заболеваний.
Как лечить гиперкератоз народными методами?
Домашние рецепты народной медицины при гиперкератозе помогают только на начальных стадиях и при легкой форме заболевания. Неплохой эффект дают смягчающие кожу аппликации с листьями алоэ, компрессы с прополисом или с отваром луковой шелухи. Можно использовать березовый деготь – действенное противовоспалительное средство, а также барсучий жир для смягчения потрескавшейся кожи.
Чем опасен гиперкератоз?
При отсутствии лечения могут развиться осложнения. Так, при ороговении кожи стоп у пациента нередко появляются трещины и натоптыши, а также высок риск заражения грибком. Бородавчатая форма патологии может оказаться предраковым состоянием кожи. Фолликулярная форма часто сопровождается пиодермией.
Похоже, там есть ещё врастание волос. Нужны тщательное увлажнение,избегать средств с высоким рН, также полезен Вит А внутрь, продукты, богатые им .не пренебрегать стабильным питьем чистой воды без газа 30 мл на кг веса в сутки но не менее 10 12 ст в день, то есть увлажнять на только снаружи ,но и изнутри



Здравствуйте! Мазь тазаротен 2 раза в день мажьте 10 дней. При кератозе надо употреблять большое количество витаминов А. Он должен содержаться не только в витаминных комплексах, но и в меню. например, в моркови, дыни, персиках, абрикосах, брокколи, картофеле, авокадо, рыбе, мясе, печени, яйцах, сыре.

Здравствуйте! Необходимо фото. Фолликулярный гиперкератоз это особенность кожи, можно только увлажнять после каждого купания специальными средствами : Липикар АП бальзам, крем Липобейз, Радевит крем, Эмолиум эмульсия. Не путайте с раздражение после бритья, поэтому нужно фото

Да, фолликулярный гиперкератоз, но есть единичные воспалительные элементы (с белой головкой) , их можно подсушить раствором Зеркалина или Салициловым спиртом. Старайтесь регулярно менять станочки

Здравствуйте! Если говорить о фолликулярной кератозе- то это генетически обусловленное состояние кожи.Улучшить внешний вид можно при регулярном применении средств, содержащих 10-15% мочевины: топик 10; кератозан 15; аквапилинг для рук.
Если прикрепите фото, будет точнее диагностика.

Мария, на представленном фото раздражение после бритья, есть вросшие волосы.Это не фолликулярный кератоз.Можно пользоваться антисептиками "Мирамистин" или 0, 05% хлоргексидин после бритья( эпиляции).
Так же в магазинах типа "профессионал", " Трим " т.д.есть средства после эпиляции .Названия в данный момент не могу назвать, т.к ассортимент у них быстро меняется.
Если делаете эпиляцию в салоне, порекомендовать может косметолог.

Добрый день, Мария. Это не фолликулярный кератоз. Раздражение после бритья. Обрабатывайте ноги до и после бритья раствором Хлоргексидина, после бритья применяйте крем Бепантен плюс. При предрасположенности к врастанию волос - крема с мочевиной (Авен Аккурат 10 крем)
Читайте также:

