Формулировка диагноза септического эндокардита
Обновлено: 25.04.2024
Инфекционный эндокардит – это инфекционное полипозно-язвенное воспаление эндокарда, сопровождающееся образованием вегетаций на клапанах или подклапанных структурах, их деструкцией, нарушением функции и формированием недостаточности клапана. Заболевание протекает с возможной генерализацией септического процесса и развитием иммунопатологических проявлений
Этиология инфекционного эндокардита.
На втором месте по частоте выявления в крови больных ИЭ стоят стафилококки (наиболее часто - St. aureus) - 30- 40 % случаев. Они ассоциируются с острым инфекционным эндокардитом, т. е. с тяжелым течением заболевания, сопровождающегося плохим прогнозом. В силу высокой вирулентности, стафилококки чаще поражают неизмененные ранее клапаны с развитием первичного эндокардита.
Значительно реже в качестве возбудителей выступают грамотрицательная микрофлора и грибы, обычно у инъекционных наркоманов и у больных с протезированными клапанами. Заражение часто происходит при введении бактерий непосредственно в кровоток, как, например это происходит у больных с наличием временного сосудистого катетера и инъекционных наркоманов, нередко при этом поражаются правые отделы сердца.
При высокой микробиологической технике высеваемость микрофлоры составляет примерно 70-80 %, следовательно у 20 – 30% больных гемокультура не выделяется. В этих случаях, при уверенности в правильности забора крови на бактериологическое исследование, следует думать о редком возбудителе (грибы, хламидии, бруцеллы), выделение которых требует специальных сред.
Патогенез инфекционного эндокардита.
В последнее время инфекционный эндокардит рассматривается не как частное проявление генерализованного сепсиса, а как самостоятельное инфекционное заболевание сердца, обусловленное внедрением инфекции первоначально в клапанный аппарат сердца, который может быть изменен ранее другим заболеванием (вторичный эндокардит) или неизменен (первичный эндокардит).
По современным представлениям инфекционный эндокардит развивается в результате сложного взаимодействия трех основных факторов (Схема 1.)
ослабление резистентности организма.
Источниками бактериемии – могут служить.
Разнообразные очаги хронической инфекции в организме (тонзиллиты, гаймориты, кариозные зубы, фурункулез, проктит, ложный копчиковый ход, пиелонефрит).
Инвазивные исследования внутренних органов: катетеризация мочевого пузыря, бронхо-, гастродуодено-, колоно -, ирригоскопия.
Несоблюдение стерильности при парентеральных инъекциях (например, у наркоманов).
Следует помнить, что возбудитель должен быть достаточно вирулентен, а бактериемия стойкой. Однако для того, чтобы циркулирующие в крови инфекционные агенты привели к возникновению инфекционного эндокардита необходимо соблюдение двух других обязательных условий.
Повреждение эндотелия
Вторичный инфекционный эндокардит развивается на фоне уже сформировавшегося приобретенного или врожденного порока сердца, пролапса митрального или трикуспидального клапана и других заболеваний клапанного аппарата, при которых всегда имеется асептическое повреждение эндотелия. При наличии клапанной патологии риск трансформации бактериемии в инфекционный эндокардит очень велик.
Первичный инфекционный эндокардит возникает на фоне исходно неизмененных клапанов (существенное значение в повреждении эндотелия в данном случае, приобретает гемодинамические нарушения и метаболические расстройства, характерные, например, для больных артериальной гипертонией, ишемической болезнью сердца, гипертрофической кардиомиопатией и лиц пожилого и старческого возраста). Имеет значение, например, длительное воздействие на эндокард неизмененных клапанов высокоскоростных и турбулентных потоков крови. Недаром чаще всего инфекционный эндокардит развивается на

СХЕМА ПАТОГЕНЕЗА ИНФЕКЦИОННОГО ЭНДОКАРДИТА
створках аортального клапана, которые подвергаются воздействию высокоскоростных потоков крови.
Любое изменение поверхности эндокарда приводит к адгезии (прилипанию) тромбоцитов, их агрегации и запускает процесс местной коагуляции, что ведет к образованию на поверхности поврежденного эндотелия тромбоцитарных пристеночных микротромбов. Развивается так называемый небактериальный тромбоэндокардит, которому придают в настоящее время большое значение в патогенезе заболевания.
Если одновременно присутствует бактериемия, микроорганизмы из русла крови адгезируют и колонизируют образовавшиеся микротромбы. Сверху их прикрывает новая порция тромбоцитов и фибрина, которые как бы защищает микроорганизмы от действия фагоцитов и других факторов антиинфекционной защиты организма. В результате на поверхности формируются большие образования, похожие на полипы и состоящие из тромбоцитов, микробов и фибрина, которые получили название вегетации. Микроорганизмы в таких вегетациях получают идеальные условия для своего размножения и жизнедеятельности.
Ослабление резистентности организма.
Изменение реактивности организма происходит под влиянием переутомления, переохлаждения, психо-эмоциональных стрессов, длительно текущих заболеваний внутренних органов. При этом решающее значение имеют изменение иммунного статуса.
Формирование и длительное существование инфекционного очага в сердце ведет к:
Деструкции створок клапанов и подклапанных структур, отрыву сухожильных нитей, прободению створок клапана, что закономерно приводит к развитию недостаточности клапана.
Нарушению клеточного и гуморального иммунитета и неспецифической резистентности организма:
Угнетение Т-системы лимфоцитов и гиперактивация В-системы
Появление аутоантител в высоких титрах
Снижение концентрации комлемента.
Образование циркулирующих иммунных комплексов
Иммунопатологическим реакциям во внутренних органах с развитием:
Отрыву вегетаций с последующими тромбоэмболиями в артериальное русло легких, головного мозга, кишечника, селезенки и других органов.
Сочетание этих патологических изменений определяет клиническую картину инфекционного эндокардита.
Наиболее часто инфекционный эндокардит поражает аортальный клапан (55- 65 %), реже развивается недостаточность митрального клапана (у 15 -40 %) больных. Комбинированное поражение аортального и митрального клапана - в 13 % . Изолированная недостаточность трехстворчатого клапана в целом встречается не столь часто (1 -5 %), но у наркоманов преобладает именно эта локализация поражения (у 45-50%) больных.
Категории МКБ: Кандидозный эндокардит (B37.6+) (I39.8*), Острый и подострый эндокардит (I33), Острый ревматический эндокардит (I01.1), Эндокардит и поражения клапанов сердца при болезнях, классифицированных в других рубриках (I39*), Эндокардит, клапан не уточнен (I38)
Общая информация
Краткое описание
Инфекционный эндокардит – это инфекционное полипозно-язвенное воспаление эндокарда, сопровождающееся образованием вегетаций на клапанах или подклапанных структурах, их деструкцией, нарушением функции и формированием недостаточности клапана [1].
Код по МБК-10:
В37.6 Кандидозный эндокардит
(I39.8) I01.1 Острый ревматический эндокардит
I33 Острый и подострый эндокардит
I38 Эндокардит, клапан не уточнен
I39 Эндокардит и поражения клапанов сердца при болезнях, классифицирумых в других рубриках
Пользователи протокола: врачи общей практики, терапевты, педиатры, кардиологи, кардиохирурги, ревматологи, врачи скорой помощи.
Классификация
- Инфекционный эндокардит с положительными культурами крови. Возбудителями чаще всего являются стафилококки, стрептококки и энтерококки.
- Инфекционный эндокардит с отрицательными культурами крови из-за предварительного лечения антибиотиками.
- Инфекционный эндокардит с отрицательными культурами крови, часто ассоциирующийся с негативными культурами крови (питательно- дефектный вариант стрептококков; грамотрицательные палочки группы HACEK: Haemophilus parainfluenzae, H.aphrophilus, H.paraphrophilus, H.influenzae, Actinobacillus actinomycetemcomitans, Cardiobacterium hominis, Eikenella corrodens, Kingella kingae, и K. Denitrificans ; Brucella и грибы).
- Инфекционный эндокардит с отрицательными культурами крови Bartonella spp., Chlamydia spp., Brucella spp., Legionella spp., Nocardia spp., все грибы, кроме Candida spp. (в основном Aspergillus spp.) относят к редким возбудителям ИЭ, которые не растут на обычных средах или требуют серологической диагностики.
- Инфекционный эндокардит с полимикробной ассоциацией при ИЭ встречается редко и наблюдается в основном у наркоманов.
ИЭ в зависимости от локализации инфекции, наличия или отсутствия внутрисердечного устройства (материала):
− ИЭ, связанный с внутрисердечными устройствами (временный кардиостимулятор или кардиовертер- дефибриллятор)
− Нозокомиальный: ИЭ, развивающийся у госпитализированных более 48 часов пациентов до развития признаков / симптомов ИЭ
− Ненозокомиальный: признаки / симптомы ИЭ развиваются в течение менее чем 48 часов после обращения пациента за медицинской помощью, и определяется как:
- связанный с уходом на дому или внутривенной терапией, гемодиализом или переливанием крови в течение менее чем 30 дней до развития первых проявлений ИЭ;
- ИЭ, развившийся у лиц, проживающих в домах престарелых или находящихся длительное время в хосписах хронических больных
− Внебольничный ИЭ: признаки и / или симптомы ИЭ развиваются в течение менее 48 часов после обращения у пациента без критериев инфекции, приобретенной в результате оказания медико-санитарной помощи
− ИЭ, связанный с внутривенным введением лекарственных препаратов (наркоманы): ИЭ у активного внутривенного наркомана без других источников инфицирования.
− Гистопатологические доказательства активного ИЭ
− Рецидив: повторные эпизоды ИЭ, вызванные теми же микроорганизмами менее чем через6 месяцев после первичного инфицирования
− Повторное инфицирование: инфицирование другими возбудителями; повторные эпизоды ИЭ, вызванные теми же бактериями более чем через 6 месяцев после первичного инфицирования
Степень тяжести ИЭ устанавливается на основании оценки объективного клинического статуса пациента и наличия осложнений.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Обоснование использования основных и дополнительных диагностических методов представлено в Приложении 1.
- обзорная рентгенограмма органов грудной клетки.
- Ультразвуковая диагностика комплексная (печень, желчный пузырь, поджелудочная железа, селезенка, почек).
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:
7. Обзорная рентгенограмма органов грудной клетки.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования, не проведенные на амбулаторном уровне):
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
12. Антистрептококковые антитела (антистрептолизин-О, антистрептокиназа, антистрептогиалуронидаза) в сыворотке крови
Внутрисосудистая инфекция сердечно-сосудистых структур (клапанов, эндокарда предсердий и желудочков), включая эндартериит крупных внутригрудных сосудов, или внутрисердечных инородных тел (искусственных клапанов, электродов кардиостимулятора), соприкасающихся с кровотоком (ESC).

• Преходящая бактериемия (кожа, ротовая полость, желудочнокишечный тракт).
• Микробы, склонные к адгезии на поврежденный эндотелий.
• Повреждение/воспаление эндотелия.
• Образование микробами биопленки, защищающей от иммунной системы и антибиотиков.

Инфекционного эндокардита
• Ревматическая болезнь сердца.
• Врожденные (цианотичные) пороки сердца.
• Искусственные клапаны сердца.
• Гемодиализ.
• Венозные катетеры.
• Внутривенное введение препаратов.
• Иммунодепрессанты.
• Пожилой и старческий возраст.
Тромбоэмболий
• Вегетации >10 мм (Mohananey D, et al, 2018).
• Флотирующие вегетации.
• Поражение митрального клапана.
• Инфекция Staph. aureus.

БОЛЬШИЕ КРИТЕРИИ
1. Положительная культура крови
1.1. Типичные микробы в 2 пробах крови:
• Str. viridans, Str. gallolyticus (bovis), Staph. aureus, HACEK группа.
• Внебольничные Enterococci без первичного очага.
1.2. Повторные культуры крови, характерные для ИЭ:
• ≥2 культур крови с интервалом >12 ч.
• Все 3 культуры крови или большинство из ≥4 проб.
1.3. Культура Coxiella burnetti или IgG в титре >1:800.
2. Визуальные признаки
2.1. Эхокардиографические признаки:
• Вегетация,
• Абсцесс, псевдоаневризма, интракардиальная фистула.
• Перфорация или аневризма клапана.
• Новое частичное раскрытие искусственного клапана.
2.2. Аномальная активность возле искусственного клапана по 18Ф-ФДГ ПЭТ/КТ (имплантация >3 мес) или СПЕКТ/КТ сцинтиграфии с меченными лейкоцитами.
2.3. Паравальвулярное повреждение по КТ сердца.
МАЛЫЕ КРИТЕРИИ
1. Предрасполагающие заболевания сердца, инъекции.
2. Лихорадка >38°С.
3. Сосудистые феномены: эмболии крупных артерий, септические инфаркты легких, микотические аневризмы, внутричерепные кровоизлияния, кровоизлияния в конъюнктиву, повреждения Джейуэя.
4. Иммунные нарушения: гломерулонефрит, узелки Ослера, пятна Рота, ревматоидный фактор.
5. Культура крови, не соответствующая большим критериям, или серологические признаки активной инфекции микробом, способным вызвать ИЭ.
Определенный ИЭ = 2 больших, или 1 большой + 3 малых, или 5 малых.
Вероятный ИЭ = 1 большой + 1 малый или 3 малых.

• Посевы крови: тест ускоренной оценки бактеремии (Verigene Blood Culture Test).
• Полимеразная цепная реакция крови: Staph. aureus, Tropheryma whipplei, Fungi, E. coli, Strept. gallolyticus, Streptococcus mitis, Enterococci.
• Консультация стоматолога.
• Трансторакальная эхокардиография.
• Чреспищеводная эхокардиография: подозрение на ИЭ при нормальном трансторакальном исследовании, повторно через 5–7 дней после первого исследования если клинически сильные подозрения на ИЭ.
• Компьютерная томография сердца: искусственные клапаны, паравальвулярные осложнения.
• Компьютерная томография, магнитно-резонансная томография головы (инсульты в 20–40%), внутренних органов: тромбоэмболии, геморрагии.
• Колоноскопия (Str. gallolyticus).

Локализация
• Естественные клапаны.
• Искусственные клапаны: ранний [ • Искусственные устройства: кардиостимулятор, имплантируемый дефибриллятор.
• Левосторонний, правосторонний.
Этиология
• Oral streptococci (viridans).
• Staphylococcus aureus, коагулазонегативные staphylococci.
• Enterococci, HASEK группа, грибы, культурально-негативный.
Условия заболевания
• Нозокомиальный: симптомы >48 ч госпитализации.
• Ненозокомиальный: симптомы • Внебольничный: симптомы • Ассоциированный с наркотиками: у пациента, потребляющего наркотики в/в, при отсутствии других источников инфекции.
Диагностика
• Определенный (по критериям Дюке).
• Вероятный.
Активность
• Персистирующая лихорадка и положительная культура.
• Лечение антибиотиками.
• Морфологические признаки воспаления при хирургии.
• Гистологические признаки активного ИЭ.
Течение
• Первый эпизод.
• Рецидивирующий: тот же микроб, • Повторный: другой микроб, >6 мес после эпизода.

ЭхоКГ — эхокардиография, ЧПЭхоКГ — чреспищеводная эхокардиография.
Habets J, et al. Europ Radio. 2015;25:2125–33.
□ Инфекционный эндокардит митрального клапана с умеренной регургитацией и лабильной вегетацией (2х0.5 см), активный. Фибрилляция предсердий. ХСН II ФК. [I33.0]
□ Инфекционный эндокардит аортального клапана с тяжелой регургитацией, излеченный, ХСН III ФК, 2Б. Инфаркт миокарда (2014), инфаркт правой почки (2018). [I33.0]
□ Инфекционный эндокардит искусственного аортального клапана, активный, поздний. Желудочное кровотечение (варфарин, 12.04.2020). [I33.0]
□ Инфекционный эндокардит трехстворчатого клапана с умеренной недостаточностью, повторный. Острая сердечная недостаточность. Рецидивирующая легочная эмболия, пневмония. [I33.0]
□ Инфекционный эндокардит трехстворчатого клапана с выраженной регургитацией, ассоциированный с наркотиками, активный. Сердечная недостаточность, декомпенсация. [I33.0]

• Мультидисциплинарная команда.
• Антибактериальная программа.
• Хирургия (50–60%): удаление инфицированных тканей, инородных материалов, очистка и дренирование паравальвулярной инфекции, удаление источника эмболии, реконструкция клапана, замена клапана.
• Профилактика: гигиена рта, антибиотики перед стоматологическими вмешательствами при очень высоком риске, уход за в/в катетерами, обучение и замена игл у наркоманов.

Лечение острого ИЭ до выявления микроба
• Ампициллин + Оксациллин по 12 г/сут в 4 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м.
• Ванкомицин 30 мг/кг/сут в 2 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м.
• Ванкомицин 30 мг/кг/сут в 2 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м + Рифампин 900–1200 мг в 2 приема в/в, per os при нозокомиальном или раннем эндокардите искусственного клапана.
Стрептококк, чувствительный к пенициллину
• Цефтриаксон 2 г однократно или Амоксициллин 100–200 мг/кг/сут в 4 приема в/в [4 нед].
• Цефтриаксон 2 г однократно или Амоксициллин 100–200 мг/кг/сут в 4 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед].
• Ванкомицин 30 мг/кг/сут в 2 приема в/в [4 нед].
Стрептококк, относительно нечувствительный к пенициллину
• Цефтриаксон 2 г однократно или Амоксициллин 200 мг/кг/сут в 4 приема в/в [4 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед].
• Ванкомицин 30 мг/кг/сут в 2 приема в/в [4 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед].
• Терапия 6 вместо 4 нед при эндокардите искусственного клапана.
Стафилококк, чувствительный к метициллину
• Оксациллин 12 г/сут в 4 приема в/в [4–6 нед].
• Оксациллин 12 г/сут в 4 приема в/в + Рифампин 900–1200 мг в 2 приема в/в, per os [≥6 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед] при искусственном клапане.
Стафилококк, нечувствительный к метициллину
• Ванкомицин 30–60 мг/кг/сут в 2 приема в/в [4–6 нед].
• Даптомицин 10 мг/кг однократно в/в [4–6 нед].
• Ванкомицин 30–60 мг/кг/сут в 2 приема в/в + Рифампин 900–1200 мг в 2 приема в/в, per os [≥6 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед] при искусственном клапане.
Проводится парентерально через 2 нед госпитального лечения.
• Сердечная недостаточность.
• Сложная инфекция.
• Высокий риск эмболии.
• Неврологические осложнения.
• Дисфункция почек.
Сердечная недостаточность
• Выраженная регургитация или обструкция с симптомами СН или эхокардиографическими признаками нарушенной гемодинамики.
• Отек легких или кардиогенный шок.
Неконтролируемая инфекция
• Локальная: абсцесс, ложная аневризма, фистула, растущие вегетации.
• Инфекция грибами или мультирезистентными микроорганизмами.
• Персистирующая позитивная культура крови, несмотря на адекватную антибиотикотерапию и контроль септических метастатических очагов.
• Эндокардит искусственных клапанов, вызванный стафилококками или не-HACEK грамотрицательными бактериями.
Профилактика эмболий
• Эндокардит аортального или митрального клапанов с персистирующими вегетациями >10 мм после ≥1 эмболического эпизода, несмотря на адекватную антибиотикотерапию.
• Эндокардит аортального или митрального клапанов с изолированными вегетациями >30 мм.
• Искусственные клапаны и материалы: искусственный клапан, транскатетерная имплантация клапана, восстановление клапана (кольца для аннулопластики, клипсы), искусственный помощник левого желудочка, имплантированное сердце.
• Предшествующий эпизод инфекционного эндокардита.
• Врожденная болезнь сердца: некорригированные цианотичные болезни, исправление дефекта с помощью искусственных материалов или устройств в течение 6 мес до процедуры, коррекция с остаточным дефектом, прилегающим к искусственной заплате или устройству.
• Сердечный трансплантант с развившейся вальвулопатией.
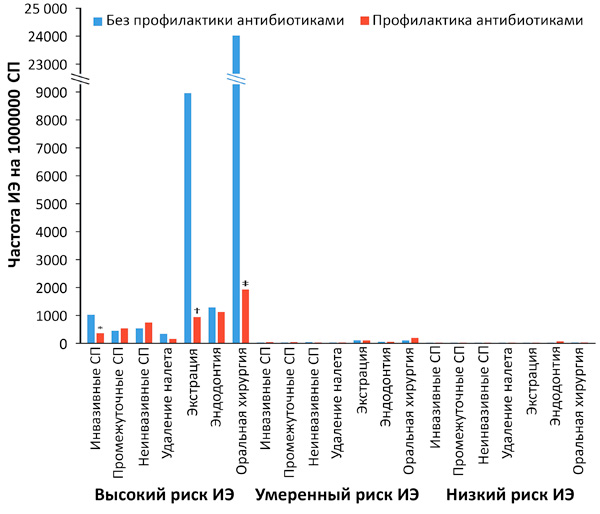
За 30–60 мин до стоматологического вмешательства с вовлечением десны, периапикальной области или с повреждением слизистой рта:
• Амоксициллин 2 г per os.
• Ампициллин 2 г в/м или в/в.
В случае аллергии на пенициллины:
• Азитромицин 500 мг per os.
• Цефалексин 2 г per os.
• Цефазолин 1 г в/м или в/в.
• Цефтриаксон 1 г в/м или в/в.
Инфекционный эндокардит при пролапсе митрального клапана.
Иммунологический вариант течения (миокардит, гломерулонефрит, артрит, васкулит)
Примеры формулировки диагноза инфекционного эндокардита
1.Осн: Инфекционный эндокардит, первичный, вызванный s. Viridans, подострое течение
ОСЛ: Аортальная недостаточность. Недостаточность кровообращения IIа стадии с приступами сердечной астмы. Геморрагический васкулит, кожно - суставная форма.
2.ОСН:Инфекционный эндокардит, первичный, неутонченной этиологии, с поражением аортального и митрального клапана, подострое течение
ОСЛ: Септическая пневмония с локализацией в нижней доле правого легкого. Дыхательная недостаточность 2 степени. Острый гломерулонефрит, смешанная (протеинурическая-гематурическая) форма. ОПН, олигоурический период. Гипохромная анемия средней степени тяжести
3. ОСН: Инфекционный эндокардит, первичный, вызванный S. aureus, острое течение, с поражением аортального клапана.
ОСЛ: Бактериально-токсический шок. Острый ДВС-синдром. Тромбоэмболия правой плечевой артерии.
4. ОСН: Инфекционный эндокардит, вторичный, неуточненной этиологии, затяжное течение.
ОСЛ: Инфекционно-аллергический полиартрит с поражением коленных и голеностопных суставов. Кожный васкулит. Нормохромная анемия, средней степени тяжести.
СОП: Ревматизм неактивная фаза. Сочетанный аортальный порок сердца с преобладанием стеноза. НК IIа.
Дифференциальный диагноз инфекционного эндокардита.
Дифференциальный диагноз инфекционного эндокардита сложен.
Однако при всем многообразии клинических симптомов, можно выделить З группы заболеваний, которые первоначально чаще всего диагностируются у больных первичным подострым инфекционным эндокардитом.
Первую большую группу составляют острые инфекционные заболевания: грипп, пневмонии, туберкулез, сепсис. Эти диагнозы ставят с одинаковой частотой у лиц молодого, среднего и пожилого возраста.
Ко второй группе заболеваний, которые ошибочно диагностируют у больных ИЭ, относятся ревматизм, системная красная волчанка, реже узелковый периартериит.
Третья группа ошибочных диагнозов включает предположение о лимфопролиферативных заболеваниях, но чаще о злокачественных опухолях различной локализации, особенно у лиц пожилого и старческого возраста. Основанием для ошибочной диагностики являются повышение температуры тела, нарастающая общая слабость, снижение массы тела, анемия, повышение СОЭ Сходная, с первичным подострым инфекционным эндокардитом, клинико-лабораторная картина может наблюдаться у лиц пожилого и старческого возраста при наличии у них таких заболеваний, как простатит, пиелонефрит, холецистит.
Далее приведены некоторые наиболее часто дифференцируемые с инфекционным эндокардитом заболевания:
1. При острой ревматической лихорадке (ОРЛ) в отличие от первичного ИЭ прослеживается хронологическая связь с А-стрептококковой инфекцией глотки, полиартрит имеет симметричный и мигрирующий характер, отмечается преимущественное поражение митрального клапана сердца с более медленным формированием порока. Характерно быстрое обратное развитие клинических и лабораторных симптомов на фоне противовоспалительной терапии.
Более сложен процесс дифференциальной диагностики повторной атаки ОРЛ и вторичного ИЭ на фоне приобретенного порока сердца. Наличие в ближайшем анамнезе медицинских манипуляций, сопровождающихся бактериемией, а также:
ознобов даже при субфебрильной температуре тела,
быстрое формирование нового порока сердца (или усугубление уже имеющегося) с преобладанием клапанной регургитации и развитием застойной недостаточности кровообращения,
появление петехий на коже и слизистых,
высокие лабораторные параметры воспалительной активности
отсутствие эффекта от противовоспалительной терапии
- заставляет заподозрить наличие вторичного ИЭ еще до получения данных ЭхоКГ и исследования на гемокультуру.
2. Для установления диагноза системной красной волчанки большое значение имеют молодой возраст, женский пол, усиленное выпадение волос, эритема на щеках и над скуловыми дугами, фотосенсибилизация, язвы в полости рта или носа. Наиболее частым симптомом поражения сердца при этом заболевании является перикардит; клапанная патология - эндокардит Либмана-Сакса - развивается значительно позднее и относится к категории признаков высокой активности болезни. Следует отметить, что антинуклеарный фактор и антитела к нативной ДНК могут выявляться и при ИЭ, однако повторное обнаружение данных показателей в высоких титрах более характерно для системной красной волчанки.
3. Достаточно сложен дифференциальный диагноз ИЭ со злокачественными новообразованиями, особенно у лиц пожилого возраста. Высокая лихорадка часто отмечается при гипернефроме, опухолях толстого кишечника, поджелудочной железы и др. У таких больных при наличии опухоли наблюдается анемия, ускорение СОЭ. В то же время у пожилых людей следствие хронической ишемической болезни сердца или атеросклероза аорты, нередко встречается шумы регургитации. В подобных ситуациях, прежде чем остановиться на диагнозе ИЭ, необходимо настойчиво искать опухоль, применяя все современные диагностические методы. Следует иметь в виду, что у больных пожилого и старческого возраста возможно сочетание ИЭ и опухоли
4. Значительные трудности представляет дифференциальная диагностика ИЭ и хронического пиелонефрита в стадии обострения, особенно у пожилых больных. Так, развитие пиелонефрита с характерной клинической картиной (лихорадка с ознобом, анемия, ускорение СОЭ, иногда - бактериемия) может наводить на мысль о наличии ИЭ с вовлечением в процесс почек. С другой стороны, у больных, длительно страдающих пиелонефритом, возможно развитие ИЭ, вызванного микрофлорой, наиболее часто встречающейся при инфекциях мочевыводящих путей (кишечная палочка, протей, энтерококки и др.)
Инфекционный эндокардит при пролапсе митрального клапана.
Иммунологический вариант течения (миокардит, гломерулонефрит, артрит, васкулит)
Примеры формулировки диагноза инфекционного эндокардита
1.Осн: Инфекционный эндокардит, первичный, вызванный s. Viridans, подострое течение
ОСЛ: Аортальная недостаточность. Недостаточность кровообращения IIа стадии с приступами сердечной астмы. Геморрагический васкулит, кожно - суставная форма.
2.ОСН:Инфекционный эндокардит, первичный, неутонченной этиологии, с поражением аортального и митрального клапана, подострое течение
ОСЛ: Септическая пневмония с локализацией в нижней доле правого легкого. Дыхательная недостаточность 2 степени. Острый гломерулонефрит, смешанная (протеинурическая-гематурическая) форма. ОПН, олигоурический период. Гипохромная анемия средней степени тяжести
3. ОСН: Инфекционный эндокардит, первичный, вызванный S. aureus, острое течение, с поражением аортального клапана.
ОСЛ: Бактериально-токсический шок. Острый ДВС-синдром. Тромбоэмболия правой плечевой артерии.
4. ОСН: Инфекционный эндокардит, вторичный, неуточненной этиологии, затяжное течение.
ОСЛ: Инфекционно-аллергический полиартрит с поражением коленных и голеностопных суставов. Кожный васкулит. Нормохромная анемия, средней степени тяжести.
СОП: Ревматизм неактивная фаза. Сочетанный аортальный порок сердца с преобладанием стеноза. НК IIа.
Дифференциальный диагноз инфекционного эндокардита.
Дифференциальный диагноз инфекционного эндокардита сложен.
Однако при всем многообразии клинических симптомов, можно выделить З группы заболеваний, которые первоначально чаще всего диагностируются у больных первичным подострым инфекционным эндокардитом.
Первую большую группу составляют острые инфекционные заболевания: грипп, пневмонии, туберкулез, сепсис. Эти диагнозы ставят с одинаковой частотой у лиц молодого, среднего и пожилого возраста.
Ко второй группе заболеваний, которые ошибочно диагностируют у больных ИЭ, относятся ревматизм, системная красная волчанка, реже узелковый периартериит.
Третья группа ошибочных диагнозов включает предположение о лимфопролиферативных заболеваниях, но чаще о злокачественных опухолях различной локализации, особенно у лиц пожилого и старческого возраста. Основанием для ошибочной диагностики являются повышение температуры тела, нарастающая общая слабость, снижение массы тела, анемия, повышение СОЭ Сходная, с первичным подострым инфекционным эндокардитом, клинико-лабораторная картина может наблюдаться у лиц пожилого и старческого возраста при наличии у них таких заболеваний, как простатит, пиелонефрит, холецистит.
Далее приведены некоторые наиболее часто дифференцируемые с инфекционным эндокардитом заболевания:
1. При острой ревматической лихорадке (ОРЛ) в отличие от первичного ИЭ прослеживается хронологическая связь с А-стрептококковой инфекцией глотки, полиартрит имеет симметричный и мигрирующий характер, отмечается преимущественное поражение митрального клапана сердца с более медленным формированием порока. Характерно быстрое обратное развитие клинических и лабораторных симптомов на фоне противовоспалительной терапии.
Более сложен процесс дифференциальной диагностики повторной атаки ОРЛ и вторичного ИЭ на фоне приобретенного порока сердца. Наличие в ближайшем анамнезе медицинских манипуляций, сопровождающихся бактериемией, а также:
ознобов даже при субфебрильной температуре тела,
быстрое формирование нового порока сердца (или усугубление уже имеющегося) с преобладанием клапанной регургитации и развитием застойной недостаточности кровообращения,
появление петехий на коже и слизистых,
высокие лабораторные параметры воспалительной активности
отсутствие эффекта от противовоспалительной терапии
- заставляет заподозрить наличие вторичного ИЭ еще до получения данных ЭхоКГ и исследования на гемокультуру.
2. Для установления диагноза системной красной волчанки большое значение имеют молодой возраст, женский пол, усиленное выпадение волос, эритема на щеках и над скуловыми дугами, фотосенсибилизация, язвы в полости рта или носа. Наиболее частым симптомом поражения сердца при этом заболевании является перикардит; клапанная патология - эндокардит Либмана-Сакса - развивается значительно позднее и относится к категории признаков высокой активности болезни. Следует отметить, что антинуклеарный фактор и антитела к нативной ДНК могут выявляться и при ИЭ, однако повторное обнаружение данных показателей в высоких титрах более характерно для системной красной волчанки.
3. Достаточно сложен дифференциальный диагноз ИЭ со злокачественными новообразованиями, особенно у лиц пожилого возраста. Высокая лихорадка часто отмечается при гипернефроме, опухолях толстого кишечника, поджелудочной железы и др. У таких больных при наличии опухоли наблюдается анемия, ускорение СОЭ. В то же время у пожилых людей следствие хронической ишемической болезни сердца или атеросклероза аорты, нередко встречается шумы регургитации. В подобных ситуациях, прежде чем остановиться на диагнозе ИЭ, необходимо настойчиво искать опухоль, применяя все современные диагностические методы. Следует иметь в виду, что у больных пожилого и старческого возраста возможно сочетание ИЭ и опухоли
4. Значительные трудности представляет дифференциальная диагностика ИЭ и хронического пиелонефрита в стадии обострения, особенно у пожилых больных. Так, развитие пиелонефрита с характерной клинической картиной (лихорадка с ознобом, анемия, ускорение СОЭ, иногда - бактериемия) может наводить на мысль о наличии ИЭ с вовлечением в процесс почек. С другой стороны, у больных, длительно страдающих пиелонефритом, возможно развитие ИЭ, вызванного микрофлорой, наиболее часто встречающейся при инфекциях мочевыводящих путей (кишечная палочка, протей, энтерококки и др.)
Читайте также:

