Фсз 2009 04982 тест система на сепсис
Обновлено: 24.04.2024
Сведения, указанные в настоящем разделе, приведены для удобства пользователей в ознакомительных целях. ООО "Невасерт" не несет ответственность за достоверность данных. Для получения актуальных сведений используйте официальный реестр Росздравнадзора.
ФЕДЕРАЛЬНАЯ СЛУЖБА ПО НАДЗОРУ В СФЕРЕ
ЗДРАВООХРАНЕНИЯ
(РОСЗДРАВНАДЗОР)
РЕГИСТРАЦИОННОЕ УДОСТОВЕРЕНИЕ
НА МЕДИЦИНСКОЕ ИЗДЕЛИЕ
от 17.02.2017 № ФСЗ 2009/04992
На медицинское изделие
Изделия медицинские полимерные для анестезиологии и реаниматологии Воздуховод ротоглоточный, одноразового использования (вид 172730). Мешок для дыхательного контура, одноразового использования (вид 283370). Трубка для подачи кислорода (вид 156030). Контур дыхательный аппарата искусственной вентиляции легких, одноразового использования (вид 185610). Контур дыхательный анестезиологический, одноразового использования (вид 275820). Трубка дыхательная для забора проб газа/мониторинга, одноразового использования, стерильная (вид 332650). Маска лицевая кислородная с неполной рециркуляцией газовой смеси (вид 178680). Маска лицевая кислородная нереверсивная (вид 262370). Маска для искусственной вентиляции легких, одноразового использования (вид 271390). Маска лицевая аэрозольная, нереверсивная (вид 274020). Маска лицевая анестезиологическая, одноразового использования (вид 275780). Маска Вентури лицевая кислородная (вид 300370). Набор для искусственной вентиляции легких с постоянным положительным давлением для экстренной помощи, с распылителем (вид 331110). Увлажнитель дыхательных смесей с подогревом (вид 152090). Фильтр защитный для трахеостомы (вид 173800). Тепло/ влагообменник/ бактериальный фильтр, нестерильный (вид 218750). Тепло/ влагообменник/ бактериальный фильтр, стерильный (вид 324650). Фильтр бактериальный для медицинских газов, нестерильный. многоразового использования (вид 324930). Фильтр/загубник для проверки функции легких (вид 325840). 1. Абсорбент - натронная известь. 2. Воздуховоды. 3. Влагосборники. 4. Держатели шлангов. 5. Резервные мешки. 6. Кислородные шланги. 7. Клапаны дыхательные. 8. Комплекты фиксации трахеальных трубок. 9. Дыхательные контуры. 10. Дыхательные шланги. 11. Тонкие трубки для мониторинга. 12. Маски. 13. Распылители и комплекты с распылителями. 14. Системы для ручного искусственного дыхания. 15. Соединительные устройства. 16. Увлажнители. 17. Фильтры.
Настоящее регистрационное удостоверение выдано
ООО "Альба Медикал", 125047, Россия, г. Москва, 1-ая Тверская Ямская, д.25, стр.1
"Алба Хелскеа ЛЛС", , США, Дальнее зарубежье, Alba Healthcare LLC, 1100 H.Street, N.W., Suite 840, Washington, DC 20005, USA
Место производства медицинского изделия
США, , Alba Healthcare LLC, 1100 H.Street, N.W., Suite 840, Washington, DC 20005, USA
Номер регистрационного досье № ФСЗ 2009/04992
Вид медицинского изделия: см. приложение
Класс потенциального риска применения медицинского изделия: 2а
Код Общероссийского классификатора продукции для
медицинского изделия: 93 9800
Приказом Росздравнадзора от 17.02.2017. № ________
Допущено к обращению на территории Российской Федерации.
Руководитель Федеральной службы
По надзору в сфере здравоохранения
Ф.И.О
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сепсис: причины появления, симптомы, диагностика и способы лечения.
Определение
Сепсис – это патологический процесс, в основе которого лежит реакция организма в виде генерализованного воспаления на инфекцию различной природы. При сепсисе бактерии преодолевают иммунную защиту человека и распространяются из очага воспаления по всему организму. Местное воспаление, сепсис, тяжелый сепсис и септический шок – это различные формы выраженности воспалительной реакции организма на инфекционный процесс.
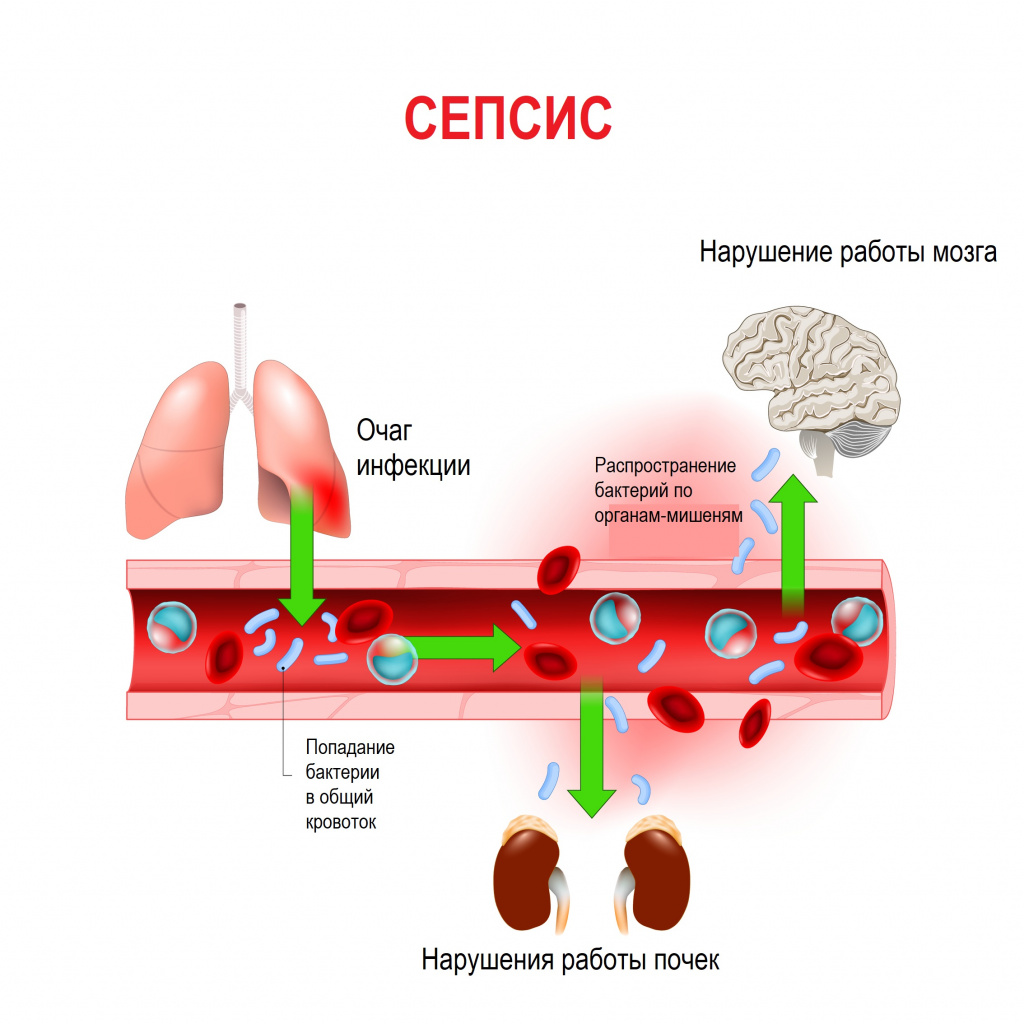
Истинная частота возникновения случаев сепсиса остается неизвестной, однако по оценкам исследователей, во всем мире сепсис является лидирующей причиной летальности у пациентов в критическом состоянии. Согласно результатам большого европейского исследования SOAP, включившего 3147 пациентов из 198 европейских медицинских центров, сепсис развился в 37,4% случаев, а госпитальная летальность от него колебалась от 14% случаев в Швейцарии до 41% в Португалии, в среднем составив 24,1%. Данные другого крупного исследования PROGRES (12 881 больной тяжелым сепсисом в 37 странах) показали, что госпитальная летальность в среднем составила 49,6%.
Причины возникновения сепсиса
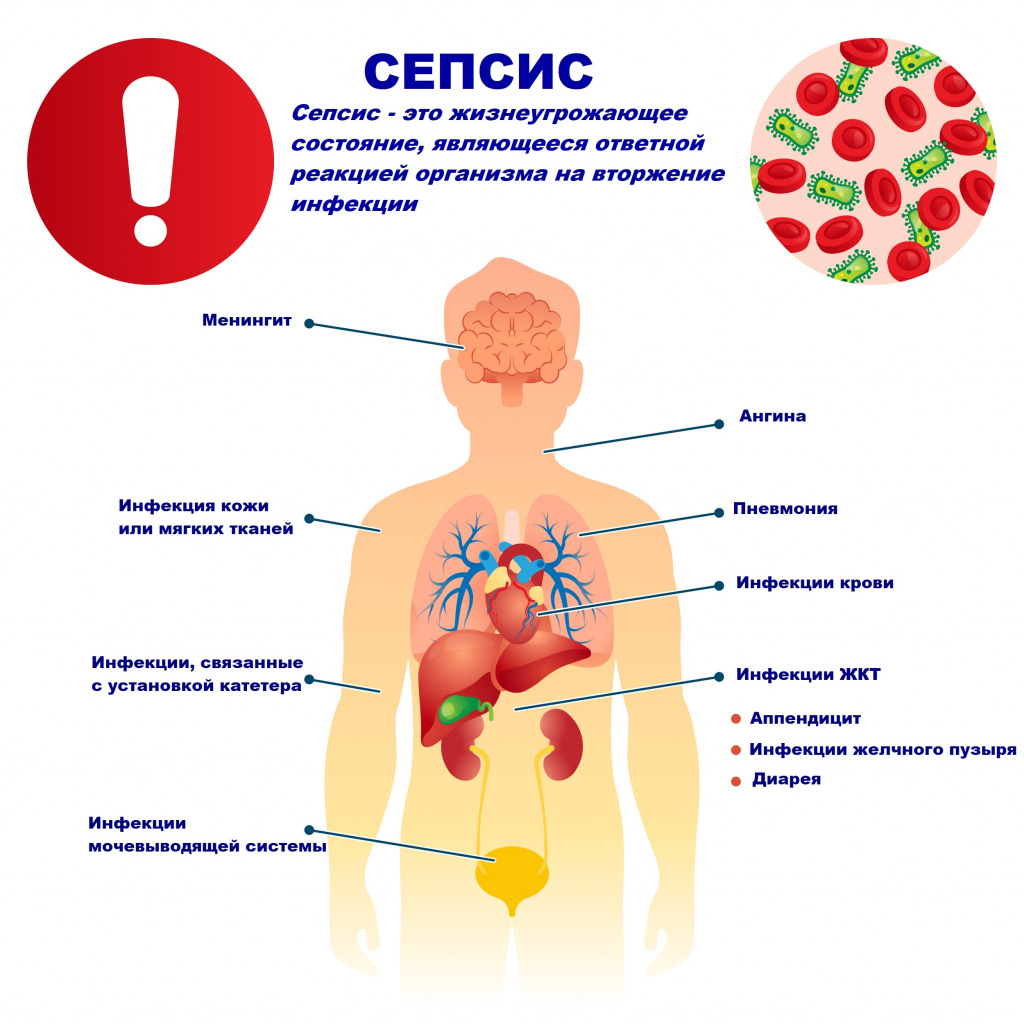
Возбудителями сепсиса могут быть бактерии, вирусы или грибы. Но чаще сепсис имеет бактериальную природу - его причиной становятся стафилококки, стрептококки, пневмококки, менингококки, сальмонеллы, синегнойная палочка и др.
В большинстве случаев патологический процесс вызывают условно-патогенные микроорганизмы, которые присутствуют на коже, слизистых оболочках дыхательного и пищеварительного трактов, мочевыводящих путей и половых органов. Иногда при сепсисе выделяют сразу 2-3 микроорганизма.
Причиной сепсиса могут стать гнойно-воспалительные заболевания кожи (абсцессы, фурункулы, флегмоны), обширные травмы, ожоги, инфекционно-воспалительные заболевания мочевыводящей системы (пиелонефрит), живота (например, гнойно-некротический деструктивный панкреатит), тяжелая ангина, гнойный отит, пневмония, инфицирование во время родов или абортов и др.
Возможность возникновения сепсиса зависит не только от свойств возбудителя, но и от состояния иммунной системы человека - нарушения в ее работе предрасполагают к распространению инфекции. Причинами таких нарушений могут быть врожденные дефекты иммунитета, хронические инфекционные болезни (ВИЧ, гнойные процессы), эндокринные заболевания (сахарный диабет), онкологические болезни, хронические интоксикации (алкоголизм, наркомания), проникающая радиация, прием иммуносупрессоров (кортикостероидов, цитостатиков) и др.
В ответ на внедрение возбудителя вырабатываются цитокины – особые белковые молекулы, которые выполняют защитные функции сначала на местном уровне, а затем, попадая в системный кровоток, продолжают работать уже на уровне всего организма. Цитокины бывают провоспалительными и противовоспалительными. В самом начале инфекционного процесса их количество находится в равновесии. Если регулирующие системы организма не способны поддерживать это равновесие, то цитокины накапливаются в кровотоке в сверхвысоких объемах, начинают доминировать их деструктивные, разрушающие эффекты, в результате повреждается сосудистая стенка, запускается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) и полиорганная дисфункция. Вследствие полиорганной дисфункции печени, почек, кишечника появляются новые повреждающие факторы (лактат, мочевина, билирубин и др.), которые усиливают деструктивные процессы. При ДВС-синдроме в сосудах микроциркуляторного русла образуются множественные тромбы в сочетании с несвёртываемостью крови, приводящей к множественным кровоизлияниям.
Классификация заболевания
В зависимости от локализации входных ворот и первичного очага сепсис подразделяют на:
- перкутанный (чрескожный) – развивается при попадании возбудителя в организм через поврежденный кожный покров (ранки, царапины, фурункулы и др.);
- акушерско-гинекологический – развивается после родов и абортов;
- оральный (одонтогенный и тонзиллогенный) – развивается в результате первичной инфекции в полости рта;
- оториногенный – развивается в результате распространения инфекции из полости уха и/или носа;
- пневмогенный – при наличии инфекционного очага в нижних дыхательных путях;
- хирургический;
- урологический;
- пупочный – развивается у новорожденных вследствие проникновения инфекционных агентов в кровь через пупочную ранку;
- криптогенный (идиопатический, эссенциальный, генуинный) – сепсис неизвестного происхождения: первичный очаг гнойного воспаления неизвестен.
- молниеносный сепсис,
- острый сепсис,
- подострый сепсис,
- хронический сепсис (хрониосепсис).
По клиническим признакам:
1. Синдром системного воспалительного ответа (ССВО) – системная реакция организма на воздействие различных сильных раздражителей (инфекции, травмы, операции и др.) характеризуется двумя или более признаками:
- температура тела ≥ 38°С или ≤ 36°С;
- частота сердечных сокращений (ЧСС) ≥ 90 ударов в минуту;
- частота дыхания (ЧД) > 20 в минуту или гипервентиляция (РаСО2 ≤ 32 мм рт. ст.);
- лейкоциты крови > 12х109 /л или < 4х109 /л, или незрелых форм >10%.
По виду и характеру возбудителя:
- аэробный сепсис,
- анаэробный сепсис,
- смешанный сепсис,
- грибковый сепсис,
- вирусный сепсис.
Клинические проявления сепсиса могут варьировать от незначительных до критических. При молниеносном течении патологическое состояние развивается бурно - за несколько часов или суток. При остром сепсисе симптомы развиваются за несколько дней. Для хрониосепсиса характерно вялое течение и наличие малозаметных изменений, формирующихся месяцами. Рецидивирующий сепсис протекает с эпизодами обострений и затуханий.
Инкубационный период после выявления ворот инфекции или первичного очага составляет от 1 до 3-5 суток. Начало сепсиса, как правило, острое, хотя иногда может быть подострым или постепенным. Интоксикация проявляется резкой слабостью, адинамией, анорексией, нарушением сна, головной болью, расстройством сознания, менингеальным синдромом (поражением оболочек головного и спинного мозга), тахикардией, артериальной гипотензией. Температура тела держится высокой, со скачками утром и вечером. Признаки интоксикации особенно выражены на высоте лихорадки. На коже у трети больных появляется геморрагическая сыпь.
Со стороны дыхательной системы наблюдаются одышка и хрипы в легких. При нарушении функции почек снижается количество выделяемой мочи (олигурия) вплоть до полного прекращения мочеиспускания (анурия), в моче появляются следы крови, гноя. Наблюдается ухудшение функции печени с развитием желтухи и явлениями гепатита, увеличивается селезенка. Повреждение органов ЖКТ проявляется нарушением пищеварения, отсутствием аппетита, язык сухой, обложенный, нередко наблюдаются упорные септические поносы, тошнота и рвота. Метастазирование возбудителя из первичного очага с образованием вторичных очагов инфекции может приводить к инфаркту легкого, гангрене легкого, гнойному плевриту, эндокардиту (поражению внутренней оболочки сердца), воспалению сердечной мышцы (миокардиту), воспалению околосердечной сумки (перикардиту), гнойному циститу, абсцессам мозга и воспалению оболочек мозга (гнойному менингиту), гнойным артритам, флегмонам и абсцессам в мышцах.
Недостаточность функции одного органа длительностью более суток сопровождается летальностью до 35%, при недостаточности двух органов – 55%, при недостаточности функции трех и более органов летальность к четвертому дню возрастает до 85%.
Производят посевы крови, мочи, ликвора, мокроты, гнойного экссудата из элементов сыпи, абсцессов, пунктатов плевры, суставов и других септических очагов. Посевы делают многократно, чтобы определить чувствительность к максимальному количеству антибиотиков. Используется также обнаружение антигенов в крови методом ИФА и определение генома возбудителя методом ПЦР.
Одним из наиболее специфичных и чувствительных маркеров бактериальной инфекции служит прокальцитониновый тест. Прокальцитонин – один из основных маркёров системного воспаления, вызванного бактериями.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.
Хемилюминесцентный иммуноанализ (технология Architect, Abbott. SARS-CoV-2 IgG II Quant), количественный тест.
Для проведения исследования в медицинских офисах Москвы необходимо предъявить СНИЛС и документ удостоверяющий личность.
Синонимы: Анализ крови для количественного определения IgG-антител к спайковому (S) белку SARS-CoV-2; Количественное определение IgG антител к RBD домену S-белка SARS-CoV-2; IgG Антитела к коронавирусу SARS-CoV-2, включая нейтрализующие IgG; Тест на IgG антитела к спайковому (S) белку коронавируса; Антитела к рецептор-связывающему домену вируса, вызывающего COVID-19, Иммунитет к коронавирусу SARS-CoV-2; Антитела класса G к SARS-CoV-2 RBD; Анти-RBD антитела класса G.
Antibodies to RBD domain of spike (S) protein SARS-CoV-2, IgG; Antibodies IgG for RBD SARS-CoV-2 spike (S) protein; IgG antibodies to SARS-CoV-2 RBD domain of spike (S) protein of SARS-CoV-2; Сoronavirus immunity.
Диапазон количественного измерения: 2,9 - 5680 BAU/мл.
SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2 – тяжелого острого респираторного синдрома коронавирус 2) – официальное наименование вируса, вызвавшего эпидемию COVID-19. COVID-19 (coronavirus disease 2019 – коронавирусная болезнь 2019) – название болезни, которую индуцирует новый вид коронавируса.
Источником передачи инфекции SARS-CoV-2 является, в большинстве случаев, больной человек, в том числе находящийся в инкубационном периоде заболевания, который составляет от 2 до 14 (в среднем 5-7) дней. Клинические проявления могут быть аналогичны неспецифичным симптомам ОРВИ (повышение температуры, сухой кашель, затруднение дыхания). Дополнительные эпидемиологические признаки – вероятный либо подтвержденный контакт с больными COVID-19, а также проявления в виде пневмонии с характерными изменениями в легких по данным компьютерной томографии (КТ), свидетельствуют о высокой вероятности COVID-19.
Четыре структурных белка, которые кодирует РНК вируса SARS-CoV-2, – это спайковый (S), оболочечный (E), нуклеокапсидный (N) и мембранный (M). Структуры, выступающие на поверхности вируса подобно шипам и придающие вириону сходство с короной, сформированы спайковым (S) белком. S-белок состоит из двух субъединиц (S1 и S2). Нуклеокапсидный и спайковый белки в ходе инфекции вызывают наиболее выраженный антительный ответ. При этом нейтрализующая активность антител, вырабатываемых против SARS-CoV-2, преимущественно соотносится с антителами к S-белку (который является главной мишенью в вакцинологии). На S1 субъединице этого белка располагается рецептор-связывающий домен (RBD), который способен прочно связываться с рецепторами ангиотензин-превращающего фермента (ACE2), расположенными на клетках различных тканей, в том числе на эпителии легочных альвеол. Взаимодействие RBD домена с рецепторами ACE2 является начальным этапом внедрения вируса в клетку. Антитела, специфически связывающиеся с RBD областью S1 субъединицы спайкового белка коронавируса, способны ингибировать его связывание с клеточными рецепторами, оказывая выраженный нейтрализующий эффект.
С какой целью используют количественное определение уровня антител к спайковому (S) белку SARS-CoV-2, IgG
Присутствие специфических антител к вирусу SARS-CoV-2 класса G указывает на факт недавнего или прошлого взаимодействия с вирусом. Поэтому такие тесты используют в комплексной диагностике при наличии подозрений на инфекцию новым коронавирусом или ее осложнения. Основной метод лабораторного подтверждения острой инфекции COVID-19 – выявление методами полимеразной цепной реакции (ПЦР) РНК вируса в биоматериале, взятом из дыхательных путей, обычно в мазке из носоглотки и ротоглотки. Однако информативность РНК-тестирования зависит от достаточности содержания вируса в биоматериале выбранной локализации на той или иной стадии инфекции, а также качества взятия материала. Наиболее информативны ПЦР-исследования мазков из рото- и носоглотки в первые 1-5 дней от начала клинических проявлений инфекции. На более поздних сроках (более 1-2 недель) целесообразно дополнительно к ПЦР-тестированию мазков применять исследование крови на наличие специфических антител, вырабатываемых организмом в ответ на инфекцию SARS-CoV-2.
Оценка уровня IgG антител к SARS-CoV-2 может использоваться также с целью выявления иммунологических свидетельств прошлой (в том числе субклинической или бессимптомной) инфекции для оценки вероятного иммунного статуса обследуемого человека по отношению к этому вирусу, прослеживания контактов, популяционных эпидемиологических исследований.
Следует отметить, что результаты предлагаемого теста количественного исследования IgG антител к SARS-CoV-2 S-белку (RBD), независимо от используемой антигенной мишени, нельзя считать прямым методом определения нейтрализующих антител, поскольку оценка нейтрализующей активности антител требует специальных методов, малодоступных для рутинного практического использования. Но результаты этого теста проявляют очень высокую корреляцию с результатами тестов нейтрализации при проведении параллельных исследований.
Когда (спустя какой срок) можно определять уровень антител к спайковому (S) белку SARS-CoV-2, IgG после вакцинации
Оценка напряженности поствакцинального протективного иммунитета должна проводиться с использованием тест-систем, специфичных к наличию S-белка или RBD домену S-белка вируса SARS-CoV-2, не ранее чем на 42-й день после первого этапа вакцинации.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Новая коронавирусная инфекция COVID-19 – это острое инфекционное заболевание, относящееся к группе ОРВИ (острых респираторных вирусных инфекций). Его вызывает новый коронавирус SARS-CoV-2.
Основным источником инфекции является больной человек, в том числе находящийся в инкубационном периоде заболевания (между моментом заражения и появлением первых жалоб).
Наибольшую опасность для окружающих человек представляет в последние два дня инкубационного периода (больной еще не знает, что болен, но уже выделяет вирус) и в первые дни болезни (поскольку выделяет максимальное количество вируса).
Пути передачи вируса
Передача инфекции осуществляется воздушно-капельным и контактным путями. Воздушно-капельный путь считается основным и реализуется при кашле, чихании и разговоре на близком (менее 2 метров) расстоянии. Контактным путем можно заразиться через рукопожатия, объятия и поцелуи, а также через поверхности и предметы, пищевые продукты, обсемененные вирусом.
Жалобы при COVID-19 неспецифичны и встречаются при других ОРВИ. В большинстве случаев болезнь протекает нетяжело. Нередко отмечается и вовсе бессимптомное течение: человек чувствует себя хорошо, не предъявляет никаких жалоб, а о перенесенной болезни узнает случайно, сдав анализы.
- Легкое течение (около 80% заболевших).
- Температура тела до 38°C, кашель (чаще сухой, но может быть и с мокротой), общая слабость, боли в горле; возможно, снижение обоняния и вкуса, расстройство стула, различные кожные высыпания.
- Среднетяжелое течение.
- Температура тела выше 38°C.
- Частота дыхания более 22/мин.
- Одышка – ощущение нехватки воздуха, сопровождающееся изменением частоты, глубины и ритма дыхания при обычных физических нагрузках.
- Изменения на КТ (компьютерной томографии) органов грудной клетки, типичные для вирусного поражения (объем поражения минимальный или средний; КТ 1-2).
- Сатурация кислорода (SpO2) – насыщение крови кислородом менее 95%.
- СРБ (С-реактивный белок) сыворотки крови более 10 мг/л.
- Тяжелое течение.
- Частота дыхания более 30/мин.
- SpO2 менее 93%.
- Снижение уровня сознания или возбуждение.
- Нестабильная гемодинамика (снижение артериального давления менее 90/60 мм рт. ст., уменьшение объема выделяемой мочи).
- Изменения в легких на КТ органов грудной клетки, типичные для вирусного поражения (объем поражения значительный или субтотальный; КТ 3-4).
- Изменения ряда лабораторных показателей, определяемых в условиях отделения интенсивной терапии.
- Крайне тяжелое течение – множественные тяжелейшие поражения органов и систем с необходимостью респираторной поддержки (инвазивной вентиляции легких).
- Изменения в легких при КТ, типичные для вирусного поражения критической степени (объем поражения значительный или субтотальный; КТ 4).
Наличие вируса в организме можно выявить путем взятия мазков из носоглотки (носа) и ротоглотки (зева).
- Обнаружение РНК SARS-CoV-2 методом ПЦР;
- Обнаружение вирусных антигенов (экспресс-диагностика).
- Обнаружение антител IgG и IgM к коронавирусу – качественный (есть или нет антитела) и количественный (сколько антител) методы.
- Обнаружение антител IgG и IgM к коронавирусу (экспресс-диагностика).
Их достоинства – быстрое (в течение 20-30 минут) получение результата, возможность использования в домашних условиях. Недостаток – не слишком высокая точность: из-за невысокой чувствительности тесты не всегда могут определить пациентов с новой коронавирусной болезнью (не определяют примерно каждого четвертого). Если тест положительный, то это практически всегда верно. Отрицательный тест не исключает наличие болезни. Экспресс-методы могут использоваться в первичной диагностике для определения дальнейшей тактики обследования.
-
Клинический (общий) анализ крови, С-реактивный белок, прокальцитонин – для исключения присоединения бактериальной инфекции.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.
Синонимы: Фрагмент расщепления фибрина. D-dimer, Fragment D-dimer, Fibrin degradation fragment. Краткая характеристика определяемого вещества D-димер D-димер представляет собой растворимый продукт расщепления поперечно-сшитого фибрина. Генерация D-димера требует последовательной активност.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Срок выполнения исследования на выявление РНК SARS-CoV-2 в лабораториях медицинских организаций не должен превышать 48 часов с момента получения биологического материала. Если отбор проводится не в лабораторном центре, необходимо учитывать время доставки проб до лаборатории. Срок выполнения исследований в референтной лаборатории – не более 48 часов с момента доставки образца.
Взятие мазка методом ПЦР для обнаружения РНК SARS-CoV-2 проводится:
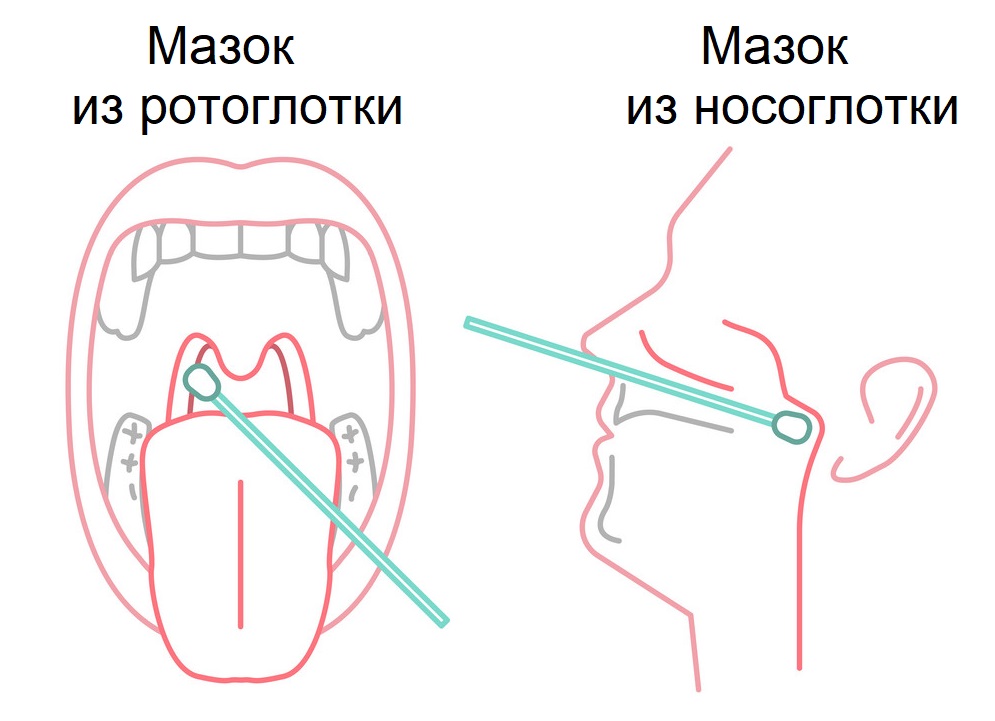
Пациенту за 3-4 часа до взятия мазка нельзя есть, пить, чистить зубы, полоскать рот и горло, использовать спрей-освежитель для ротовой полости, жевать жевательную резинку, курить. Кроме того, нельзя промывать нос, использовать спреи, капли, мази для носа. Это позволит сохранить для исследования максимально возможное число пораженных вирусом клеток эпителия (наружного слоя) верхних дыхательных путей.
Интерпретация результатов
К сожалению, ПЦР-диагностика иногда может давать ошибочные результаты. Причины ложноотрицательных результатов (человек болен COVID-19, а результат теста отрицательный):
- количество вируса в образце меньше порога чувствительности тест-системы из-за некорректной подготовки пациента к исследованию или из-за небольшого количества вируса в организме (низкая вирусная нагрузка), например, при бессимптомном течении или в период выздоровления;
- некорректное взятие мазка – например, только из зева или только из носа, погрешности в технике забора материала;
- нарушение рекомендованного срока хранения взятого образца;
- ненадежная система идентификации образцов, что ведет к получению чужого результата.
Антитела класса М (IgМ) к SARS-CoV-2 появляются, как правило, на 7-10 день болезни. Они могут сохраняться в организме человека до 2-3 месяцев. Поэтому их обнаружение говорит о текущей или недавно перенесенной инфекции.
Антитела класса G (IgG) к SARS-CoV-2 обнаруживают обычно через 10-14 дней после начала болезни. Выявление IgG-антител к возбудителю COVID-19 свидетельствует, что человек выздоравливает или уже переболел коронавирусной инфекцией. Длительность их сохранения в организме на сегодняшний день точно неизвестна.
Тестирование на антитела к вирусу SARS-Cov-2 рекомендуется использовать в следующих случаях:
- в качестве дополнительного метода диагностики острой инфекции (не ранее 7-го дня болезни для IgM, не ранее 10-14-го дня болезни для IgG) или при невозможности по какой-либо причине исследования мазков;
- для выявления лиц с бессимптомной формой инфекции;
- для установления факта перенесенной ранее инфекции при обследовании групп риска и проведении массового обследования населения для оценки уровня популяционного иммунитета;
- для отбора потенциальных доноров иммунокомпетентной (антиковидной) плазмы.
Донорами антиковидной плазмы могут стать лица в возрасте от 18 до 55 лет, с отсутствием противопоказаний к донорству (ряд хронических заболеваний, беременность), которые болели коронавирусной инфекцией и выздоровели, при условии, что с начала болезни прошло не менее 5 недель.
Для оценки иммунитета после вакцинации имеет значение только выявление определенных IgG – антител к спайковому (S) белку SARS-CoV-2 (качественный).
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Синонимы: Выявление IgG к спайковому (S) белку SARS-CoV-2 (качественный анализ) после COVID-19 и для оценки эффективности вакцинации (вакцинным препаратом на основе RBD-домена.
Читайте также:

