Функция внешнего дыхания и туберкулез
Обновлено: 24.04.2024
Цель исследования: изучить особенности структурных изменений легких при компьютерной томографии (КТ) у пациентов с наиболее частыми формами активного туберкулеза легких в сочетании с хронической обструктивной болезнью легких.
Дизайн исследования: ретроспективное когортное исследование с набором материала за 2012 – 2014 г. Уровень доказательности III.
Материалы и методы. Проанализированы данные лучевых методов обследования 117 пациентов с различными формами туберкулеза (инфильтративный, кавернозный, фиброзно-кавернозный, туберкулемы). Диагноз туберкулеза во всех случаях верифицирован этиологическими или гистологическими методами.
У подавляющего большинства больных 85 (72,6%) диагноз верифицирован выделением культуры микобактерий туберкулеза в мокроте. У 32 пациентов (27,3%) – положительной клинико-рентгенологической динамикой процесса на фоне противотуберкулезной терапии.
Всем пациентам выполнено обследование органов грудной полости на компьютерных томографах TOSHIBA AQUILION 32 и AQUILION PRIME (TOSHIBA, Япония) с толщиной среза 1 мм. Дополнительно проводился анализ изменений с применением пакетов прикладных программ Nodule Analysis и Lung Volume Analysis. Пороговым значением для анализа повышенной воздушности ткани легких была величина -940HU, как стандартный параметр заложенный фирмой производителем.
Оцениваемые структурные изменения: объем наиболее крупного фокуса (мм 3 ), суммарный объем фокусов (мм 3 ), суммарный объем зон распада (мм 3 ), распространенность специфических изменений. За ограниченные изменения принимались наличие специфических фокусов в 1-3 сегментах, распространенные – поражение более 3-х сегментов. Кроме того, оценивалось наличие эмфизематозных изменений, тип эмфиземы, объем эмфизематозных изменений от общего объема легочной ткани (%),
Из исследования исключались пациенты с использованием коллапсотерапии в комплексном лечении туберкулеза, с резекциями легких в анамнезе, сахарным диабетом, ВИЧ-инфекцией. В зависимости клинических данных и показателей комплексного обследования функции внешнего дыхания все пациенты были разделены на 2 группы. В группу 1 (n=23) вошли пациенты с сочетанием туберкулеза легких и ХОБЛ. Диагноз ХОБЛ был установлен согласно Федеральным клиническим рекомендациям по диагностике и лечению хронической обструктивной болезни легких по наличию факторов риска развития ХОБЛ и постбронходилатационного значения отношения объема форсированного выдоха за первую секунду к форсированной жизненной емкости легких (ОФВ1/ФЖЕЛ)
Для анализа полученных данных использовались методы описательной статистики, критерий Стьюдента и непараметрический корреляционный анализ Спирмена (расчет рангового коэффициента корреляции).
Результаты. Проведен анализ распространенности туберкулезных изменений в легких у пациентов с клиническими признаками ХОБЛ и без ХОБЛ (табл. 1).
Таблица 1. Распространенность туберкулезных изменений в легких у пациентов с клиническими признаками ХОБЛ и без ХОБЛ

Из приведенной табл. 1 видно, что у пациентов с клиническими признаками ХОБЛ достоверно чаще преобладают распространенные специфические изменения (более 3-х сегментов) - более чем в два раза по сравнению с контрольно группой.
Дополнительно проведено сопоставление объемов наиболее крупного фокуса, суммарного объема фокусов, а также суммарного объема деструкции у пациентов обеих групп (табл. 2).
Таблица 2. Объем туберкулезных изменений в легких у пациентов без ХОБЛ и в сочетании с ХОБЛ

Как видно из табл. 2, у пациентов с клиническими признаками ХОБЛ объем наиболее крупного фокуса, суммарный объем фокусов и суммарный объем распада достоверно больше по сравнению с пациентами из контрольной группы.
Таким образом, с высокой вероятностью, можно сделать вывод о том, что наличие клинических признаков ХОБЛ у пациентов с туберкулезом легких способствует большей выраженности и распространенности специфических поражений.
Проведена оценка характера эмфизематозных изменений в обеих группах (табл. 3).
Таблица 3. Характер эмфизематозных изменений у пациентов с туберкулезом легких без ХОБЛ и в сочетании с ХОБЛ

Следует отметить, что различные эмфизематозные изменения выявлялись у трети пациентов и без клинических признаков ХОБЛ. При этом у пациентов без сочетанной респираторной патологии наиболее часто визуализировался центрилобулярный и смешанный тип эмфиземы. Реже определялась парасептальная эмфизема и только в 2,1% визуализировался наиболее тяжелый - панлобулярный тип эмфиземы.
У пациентов с клиническими признаками ХОБЛ достоверно чаще определялись признаки эмфиземы на КТ (60.1%), при этом достоверно больше определялись признаки панлобулярной эмфиземы (более чем в 8 раз по сравнению с пациентами без ХОБЛ). Однако у 39.1% пациентов с клиническими признаками ХОБЛ при компьютерной томографии с анализом повышенной воздушности легких программой Lung Volume Analysis не выявлены признаки эмфиземы. Эти данные подтверждают тезис, что эмфизематозные изменения не всегда сочетаются с ХОБЛ и являются одним из многих структурных изменений при ХОБЛ.
Проведен анализ объема эмфиземы у пациентов с различной распространенностью туберкулеза (табл. 4).
Таблица 4. Объем эмфизематозных изменений при ограниченных и распространенных формах туберкулеза (M±SD)

Полученные данные табл. 4 определяют взаимосвязь объема эмфиземы и распространенности специфических изменений. У пациентов с распространенными формами специфического процесса объем эмфизематозных изменений значительно превышает аналогичные данные у пациентов с ограниченными туберкулезными поражениями.
В табл. 5 проанализирован объем эмфизематозных изменений у пациентов с клинической картиной ХОБЛ и без нее.
Таблица 5. Объем эмфизематозных изменений у пациентов с клинической картиной ХОБЛ и без нее

Как видно из представленной табл. 5, выраженность эмфизематозных изменений от объема легочной ткани достоверно выше в группе пациентов, имеющих сочетание туберкулеза и ХОБЛ, по сравнению с группой контроля.
Корреляционный анализ данных всей группы обследованных выявил средней силы зависимость объемов наиболее крупного фокуса и суммарного объема фокусов от объема эмфизематозных изменений (табл. 6).
Таблица 6. Коэффициенты корреляции Спирмена объема эмфизематозных изменений и объемов специфического поражения по данным компьютерной томографии (p<0,05)

Заключение. Выявлена взаимосвязь объемов туберкулезного поражения легких с наличием клинической картины ХОБЛ и эмфизематозными изменениями. У пациентов с клиническими признаками ХОБЛ достоверно чаще преобладают распространенные специфические изменения, встречается больший объем специфического поражения и деструкции по сравнению с пациентами, у которых туберкулез легких не сочетается с ХОБЛ.
Список использованных источников:
Подписано в печать: 01.07.2015
Фтизиатрия:
Популярные разделы сайта:
Спирометрия (функция внешнего дыхания, ФВД) при туберкулезе
Обязательный диагностический минимум и дополнительные методы исследования могут иметь целью диагностировать туберкулез клиническими, рентгенологическими, лабораторными и морфологическими методами. Прямыми методами, подтверждающими диагноз туберкулеза, являются два: микробиологический (выявление МБТ) и гистологический (нахождение в биоптатах специфических туберкулезных гранулем).
Поскольку в процессе диагностики и лечения туберкулеза легких врач имеет дело не только с болезнью, но и с больным человеком, то он должен всесторонне оценить функциональное состояние других органов и систем, выявить наличие и фазовое состояние сопутствующей патологии.
Это в первую очередь касается функционального состояния органов дыхания, кровообращения, органов пищеварения, состояния обменных процессов, свертывающей и антисвертывающей систем и др. Решение этих вопросов осуществляется с помощью факультативных методов исследования (ФМИ) и проведения консультаций с другими специалистами.
Наиболее значимыми и часто применяемыми ФМИ во фтизиопульмонологии являются методы диагностики нарушений дыхания и кровообращения. Выявление этих нарушений должно осуществляться на всех этапах лечения больных туберкулезом. У больных определяются такие показатели, как жизненная емкость легких (ЖЕЛ), форсированная жизненная емкость легких (ФЖЕЛ), минутная вентиляция легких (МВЛ), частота пульса и дыхания до и после физической нагрузки.
Учащение пульса более 100 ударов в 1 мин и учащение дыхания более чем на 6 — признаки легочно-сердечной недостаточности. Об этом свидетельствует также снижение времени задержки дыхания на глубоком вдохе менее 30 с и на глубоком выдохе менее 20 с. При выполнении спирограмм у больных учитывают частоту дыхания, дыхательный объем (ДО), остаточный объем легкого (ООЛ), минутный объем дыхания (МОД), должный минутный объем дыхания (ДМОД) и ряд других показателей.
Легкие, сердце и сосуды представляют единую функциональную систему. Деятельность ее при туберкулеме легких очень часто нарушается. Следует подчеркнуть, что одновременно с нарушениями начинают функционировать и компенсаторные механизмы. Так, например, уменьшение дыхательной поверхности легких до 50 % в связи с туберкулезом не всегда оказывает выраженное влияние на состояние газообмена. В то же время выраженная туберкулезная интоксикация может вызывать значительные вентиляционные и гемодинамические нарушения даже при сравнительно ограниченных поражениях легких.
Функциональные нарушения наблюдаются чаще при распространенных и длительно текущих деструктивных формах туберкулеза, сопровождающихся токсемией, развитием плевропневмосклероза и эмфиземы. Степень функциональных сдвигов не всегда соответствует характеру туберкулезного процесса и может зависеть от многих факторов, в первую очередь, от состояния нервной и эндогенной систем.
Определение функционального состояния органов дыхания и кровообращения при туберкулезе имеет большое значение для выбора лечебных препаратов, для суждения об эффективности проводимой терапии, при решении вопросов о виде и объеме хирургических вмешательств, в оценке трудоспособности больного и его излечения.
Функциональные исследования дыхания и кровообращения, не являясь специфическими для туберкулеза, позволяют выявлять у больных ранние формы дыхательной недостаточности, нарушения гемодинамики малого и большого круга кровообращения, изменения в миокарде, многие из которых обратимы и могут быть устранены рациональными терапевтическими вмешательствами.
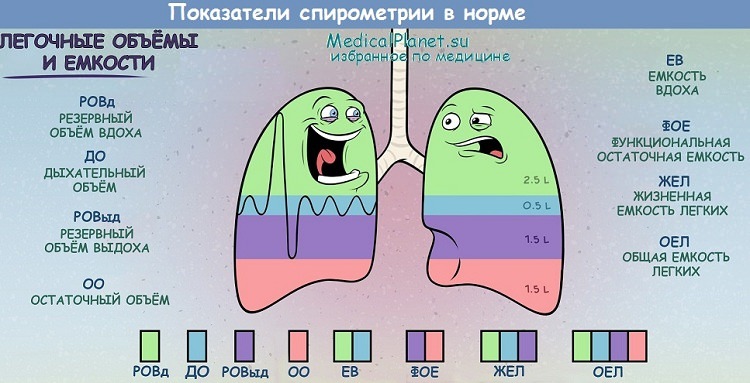
Основным методом исследования вентиляционной функции легких является спирографический, позволяющий объективно оценить ЖЕЛ, МОД, МВЛ, ФЖЕЛ и ряд других показателей. Величина их у здоровых людей колеблется в широких диапазонах. Так, ЖЕЛ в норме составляет от 2 до 7 тыс. мл, в среднем она равна 3,5 тыс. мл. Поэтому принято сопоставлять фактические (получаемые при исследовании) данные с данными расчетов по полу, возрасту, весу и выражать действительные показатели в процентах к норме. У здоровых людей фактическая ЖЕЛ составляет не мне 80 % от должной.
У больных туберкулезом снижение ЖЕЛ более чем на 50 % от должной жизненной емкости легких (ДЖЕЛ) может сопровождаться нарушением газообмена. Однако для объективного суждения недостаточно определения только ЖЕЛ ввиду очень большого колебания этого показателя у здоровых лиц, а также из-за того, что показатель ЖЕЛ зависит от воли и тренировки исследуемого.
Существенной является величина объема ФЖЕЛ за 1 с, определяемая после глубокого вдоха (тест Тиффно). Он составляет у здоровых 60-80 % от ЖЕЛ. Этот показатель снижается при нарушениях бронхиальной проходимости, что нередко наблюдается у больных туберкулезом. Применение бронхоспазмолитических средств при этой пробе (атропин, платифиллин, эуфиллин) позволяет дифференцировать органические обтурации бронхов от спазма и вносить соответствующую коррекцию в терапию.
Величина МОД у здоровых также колеблется в широких пределах (от 4 до 8 л), поэтому фактический МОД сопоставляется с должным. У здоровых людей МОД при сопоставлении с должным колеблется в пределах 85—115 % от должной величины. Оценку МОД необходимо проводить с учетом глубины и частоты дыхания. Увеличение МОД свидетельствует о включении компенсаторных механизмов для снабжения организма необходимым количеством кислорода, то есть об относительной кислородной недостаточности. При распространенном туберкулезе легких и выраженной интоксикации отмечается снижение МОД, что свидетельствует об ограничении резервов дыхания.
МВЛ, или МОД, у здоровых людей составляет не менее 80 л, а отношение фактической МВЛ к должной — не ниже 80 %. Величина МВЛ может уменьшаться при нарушениях бронхиальной проходимости в связи с воспалительным процессом в бронхах, с бронхоспазмом и т. д. Это требует бронхоскопического метода исследования и соответствующей терапии.
Особенно важно исследование газообменной функции легких, то есть эффективности внешнего дыхания. О ней можно судить по уровню кислорода и углекислоты в альвеолярном воздухе, по степени насыщения артериальной крови кислородом и по интенсивности основного обмена, определяемой спирографически. Однако при оценке показателей основного обмена, кроме туберкулеза легких, следует учитывать все другие болезни, которые приводят к его нарушению.
Важным показателем дыхательной функции при туберкулезе является коэффициент использования (утилизации) кислорода, который характеризует эффективность вентиляции и газообмена в легких. Здоровый человек из каждого литра вентилируемого легкими воздуха поглощает от 35 до 45 см3 кислорода. Уменьшение этого коэффициента обычно наблюдается при распространенных формах туберкулеза, что свидетельствует о недостаточно экономном дыхании.
Клинически в таких случаях выявляются одышк а и акроцианоз. Выяснение причины дыхательной недостаточности помогает правильно выбрать терапию. Однако дыхательная недостаточность не всегда сопровождается гипоксемией ввиду компенсаторного усиления функции органов дыхания и кровообращения.
Все большее значение, особенно в хирургической клинике, приобретают методы исследования, позволяющие судить не только об общей функции обоих легких, но и о функции каждого легкого в отдельности. Таким методом является раздельная бронхоспирография левого и правого легкого. Исследование проводится при интубации трахеи в месте бифуркации специальным двойным катетером, соединяемым со спирографом. Во время исследования регистрируются одновременно, но раздельно для каждого легкого, ритм и глубина дыхания, ЖЕЛ и поглощение кислорода каждым легким.
У здоровых людей функция правого легкого составляет 55 %, а левого — 45 % суммарной функции обоих легких. Отклонение от этих величин свидетельствует о нарушениях функции внешнего дыхания.
Метод допускает возможность кратковременного выключения поражаемого легкого из акта дыхания, что позволяет охарактеризовать компенсаторные возможности другого легкого. Это очень важно для выбора характера и объема хирургического вмешательства, для суждения о прогнозе заболевания и лечения. Интубационная бронхоспирография технически довольно сложна. Ориентированное представление о степени нарушения функции каждого легкого дает простой метод Бергана (спирография в положении больного поочередно на спине, левом и правом боку).
Внешнее дыхание при туберкулезе. Легочная недостаточность при туберкулезе.
При туберкулезе органов дыхания наблюдаются расстройства внешнего дыхания, обусловленные различными причинами. Играют роль нарушения центральной регуляции дыхания на почве длительной и выраженной интоксикации. Возможен периферический нервно-мускулярный тип недостаточности внешнего дыхания, например, при выключении диа-фрагмального нерва. При массивных плевральных сращениях возникает торакодиафрагмальный или париетальный вид недостаточности. На функции дыхания отрицательно отражается прием в больших дозах некоторых фармакологических средств (кодеин, морфин, барбитураты и др.). Но основным фактором легочной недостаточности служит повреждение паренхимы легкого и бронхов (воспалительные или опухолевые изменения в них, стеноз, перегибы, смещения, спазм и т. д.).
Все эти виды вентиляционной патологии, на которые указывал Б. Е. Вотчал (1973), встречаются при туберкулезе.
На основании исследования более 1000 таких больных В. В. Чайка (1974) установила такую патологию в 30—90%, причем ее частота варьирует в зависимости от формы, фазы, распространенности и длительности процесса. Она сравнительно редко возникает при свежих ограниченных очаговых, инфильтративных и деструктивных процессах и при отсутствии симптомов интоксикации, особенно у людей молодого возраста. Между тем при выраженных общих дисфункциях даже у больных периферическим лимфаденитом газообмен может быть нарушен. Тем чаще отмечается такое явление при значительном повреждении легочной ткани, нарушении проницаемости альвеолярно-капиллярных мембран, уменьшении и гибели капиллярной сети в легких, когда изменяются нормальные соотношения между объемом вентиляции легких и количеством притекающей к ним крови.
Такое состояние возникает главным образом у больных с массивными инфильтратами, милиарным, хроническим диссеминированным, распространенным фиброзно-кавернозным и цирротическим туберкулезом легких, а также при выпотном или слипчивом плеврите, параличе диафрагмы, после оперативных вмешательств на грудной клетке и легких и т. д. В этих случаях может развиться состояние, при котором из-за резкой гипервентиляции нормальный газовый состав крови не обеспечивается или достигается за счет такого усиленного дыхания, которое отрицательно отражается на функциональном состоянии.
Легочная недостаточность может быть рестриктивного характера, когда дыхательная поверхность легких ограничена за счет воспалительных или диффузных интерстициальных изменений, обширных ателектазов, плевральных выпотов, массивных сращений. Тогда изменяется газовый состав крови вследствие повреждения функционального состояния альвеолярно-капиллярных мембран (диффузионные нарушения), а также в результате примеси венозной крови, оттекающей от участков легких, не участвующих в вентиляции (вентиляционно-перфузионные нарушения, анатомические шунты).
При нарушении бронхиальной проходимости наступает замедление тока воздуха по бронхам, возникает гиповентиляция, которая, особенно при патологии в мелких бронхах (воспаление, скопление слизи, мокроты), может привести к гипоксемии и гиперкапнии. Такой обструктивный синдром нередко может быть обусловлен, кроме того, бронхоспазмом в результате повышенного тонуса гладкомышечного аппарата бронхов.
Длительное существование органических и функциональных бронхостенозов становится причиной возникновения эмфиземы. Этому способствует и перерастяжение легочной ткани при распространенных рубцовых изменениях, при массивных плевральных сращениях, а также после резекции пораженной части легких, когда образуется викарная эмфизема. У лиц пожилого возраста эти явления усугубляются развитием старческой эмфиземы вследствие физиологической потери эластичности легочной ткани.
Хронические процессы в легких, длительное нарушение бронхиальной проходимости, а также постоянный кашель способствуют повышению внутриальвеолярного давления, влекут за собой перерастяжение и нарушение целости альвеол, сдавление и запустевание капилляров легких. Кроме того, образуется функциональный спазм мелких сосудов легких при недостатке кислорода и избытке углекислоты в крови (рефлекс Эйлера—Лилиестранда). Все это наряду с анатомическими изменениями на почве специфического процесса и сопутствующего пневмосклероза способствует значительной редукции сосудистого русла легких, гипертензии в малом круге кровообращения и развитию синдрома хронического легочного сердца.
Вот как В. В. Чайка (1974) представляет схематическое развитие этих изменений: бронхоспазм—>локальная или распространенная гиповентиляция->алъвеолярная гипоксия—>транзиторная рефлекторная гипертензия сосудов малого круга кровообращения->напряжение работы правого желудочка->рабочая гипертрофия его миокарда.
Отмеченные патофизиологические расстройства усугубляются при сопутствующих основному процессу хроническом бронхите, пневмонии, эмфиземе, атеросклерозе, что, по нашим наблюдениям, встречается у значительной части больных туберкулезом легких, особенно пожилого возраста. Наиболее частой причиной легочной недостаточности являются вентиляционные нарушения, которые могут быть выявлены методом спирографии с помощью спирографа СГ-1М с приставкой — газоанализатором на гелий (ПООЛ). При этом можно определить легочные объемы: жизненную емкость легких (ЖЕЛ) и ее фракции, остаточный объем легких (ООЛ), общую емкость легких (ОЕЛ), показатели вентиляции (частоту, глубину дыхания и минутный объем дыхания — МОД) и газообмена (поглощение кислорода и коэффициент использования кислорода), а также оценить максимальную вентиляционную возможность легких (MBЛ, предел дыхания) и величину дыхательных резервов (ДР). Весьма важной среди спирометрических показателей является форсированная ЖЕЛ (проба Вотчала—Тиффпо).
Она заключается в том, что после максимально глубокого вдоха испытуемый как можно быстрее и сильнее выдыхает воздух в спирометр. Здоровый человек выдыхает за первую секунду не менее 70—75% всей ЖЕЛ. Снижение показателя ниже 70% указывает на нарушение тока воздуха по бронхам. Особенно резко падает этот индекс при астматическом состоянии (до 20—30%). Состояние бронхиальной проходимости может быть изучено также посредством пневмотахометрии. При этом определяется мощность воздушной струи при сильном глубоком вдохе и быстром сильном выдохе. В норме мощность вдоха и выдоха одинакова и в среднем составляет 4— 6 л/с. Должная величина мощности вдоха и выдоха устанавливается при умножении ЖЕЛ на коэффициент 1,2.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Легочная вентиляция при распространенном туберкулезе. Выключение вентиляции оперируемого легкого
Ручное управляемое дыхание всегда обеспечивало более полноценную элиминацию углекислоты и более высокую степень оксигенации крови у больных с этой патологией. Разумеется при проведении ИЛВ ручным способом контроль за параметрами ИЛВ (волюметрия на выдохе, мановакуумметрия) и газообмена (pC02, Sa02 и р02 артериальной крови) обязателен.
В литературе нет единого мнения по вопросу изменений, происходящих в газообмене при выключении оперируемого легкого, из вентиляции. Основным дискутабельным вопросом в этом случае является объем шунтирования неоксигенированной крови через невентилируемое легкое. Ряд исследователей считает возможным длительное выключение оперируемого легкого из вентиляции и не наблюдали выраженной гипоксемии при этом. Однако, существуют работы, авторы которых не только выявляли выраженную гипоксемию, но и прямо указывающие на категорическую невозможность подобной манипуляции.
Так как выключение оперируемого легкого в ряде случаев продиктовано существенными лечебными показаниями, изучение этого вопроса имеет большое значение.
Исследование параметров ИЛВ и газообмена проводилось через 15—30 минут после выключения легкого в группе больных с двулегочной вентиляцией и на этапах хирургического вмешательства при однолегочной вентиляции. Во все три группы вошли больные, которые не имели гиповентиляции и гиперкапнии в процессе всей анестезии для исключения влияния последних на газообмен. При данном исследовании мы не выделяли ручной и автоматический способы ИЛВ, количество их в каждой группе одинаково.
Временное выключение легкого из вентиляции в наших наблюдениях не приводило к гипоксемии в результате шунтирования неоксигенированиои крови ни в одной группе больных, различие в степени насыщения на этапах операции в сравнении с исходным статистически недостоверно.
Аналогичные данные получены И. П. Савоничевой, 1969 г. В столь идентичных результатах, полученных у больных туберкулезом легких, мы видим уже определенную закономерность, свидетельствующую, во-первых, о незначительности объема шунтирования и, во-вторых, указывающую на высокую эффективность ИЛВ гипероксическими смесями. По-видимому, своеобразие туберкулезного поражения легкого приводит к более адекватному альвеоло-капиллярному рефлексу, чем при неспецифических поражениях легкого.
Сброс неоксигенированной крови, который возможно и имеется в первые минуты после выключения оперируемого легкого, полностью нивелируется высоким парциальным напряжением кислорода артериальной крови, имеющимся до выключения легкого. Такое объяснение В группе больных с ограниченным туберкулезным процессом нам представляется наиболее оправданным, да и единственно возможным.
Разумеется, мы не исключаем возможности применения диффузионного дыхания или асинхронной вентиляции легких, считая способы для исключения шунтирования вполне физиологичными. Однако, при ИЛВ и выключении легкого из вентиляции у больного туберкулезом легких уже одно вдувание гипероксических смесей обеспечивает полноценный газообмен.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Рациональные режимы легочной вентиляции. Параметры ИЛВ при туберкулезе
Одной из важнейших задач, стоящих перед анестезиологом, мы считаем определение рациональных режимов ИЛВ. Причем, учитывая большое разнообразие предлагаемых методик исчисления вентиляционных потребностей, мы полагаем, что оптимальное решение этого вопроса состоит в использовании всех их с учетом специфики операции на легких.
В этом случае практическому врачу будет достаточно найти только коррекцию МОЛВ, который о« вычислит способом, соответствующим его возможностям. Иными словами, если нет возможности провести спирографию больному, то можно вычислить МОЛВ по любой предложенной номограмме или таблице и соответственно коррегировать его.
С этой целью нами подвергнуты анализу соответствующие основные вентиляционные и газоаналитические данные 143 больных, оперированных на легких по поводу туберкулеза. При выборе оптимального режима минутного объема легочной вентиляции (МОЛВ) мы пошли от обратного, то есть для анализа взят тот МОЛВ, который привел к рСО2 = 30—40 мм рт. ст. Мы сочли целесообразным также учесть протяженность специфического процесса и характер вентиляции (однолегочная, двулегочная).
Так как мы считаем, что в основу вычисления вентиляционных потребностей должно быть положено исходное состояние функции внешнего дыхания и газообмена по рС02, во всех группах выделены подгруппы по состоянию МОД. Так заранее можно было полагать, что МОЛВ у больных, которым свойственна гипервентиляция или гиповентиляция, будет различным. Как мы и ожидали оптимальный МОЛВ во всех группах и подгруппах оказался различным и зависел от исходного состояния функции внешнего дыхания.
Приближенно можно считать, что оптимальный МОЛВ, обеспечивающий адекватный газообмен, равен 100% исходного МОД при условии дооперационной гипервентиляции и 125%—при дооперационной гиповентиляции.
При расчете должных величин МОЛВ по номограммам Рэдфорда, Энгстрема-Герцога и таблице Добкина оказалось, что таковые очень значительно отличаются от оптимального МОЛВ. В связи с этим величины МОЛВ, полученные при расчетах, должны быть коррегированы.
При выборе вентилирующего объема мы считаем, что необходимо стремиться к возможно высоким цифрам последнего. Но в то же время вентилирующий объем не должен приводить к существенному увеличению внутритрахеалыюго давления (свыше 300 мм Н20).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

