Галавит при молочнице отзывы
Обновлено: 23.04.2024
Ключевые слова: кандидозный вульвовагинит, микробиоценоз влагалища, лактобактерии.
Combination of antifungal agent and prebiotic for acute vulvovaginal candidiasis
P.N. Krotin, O.V. Kirilenko
City Consultative Diagnostic Center “Juventa”, St. Petersburg, Russian Federation
Aim: To assess efficacy and safety of Ecofucin ® vaginal suppositories based on the time to clinical and microbiological remission in women with acute vaginal or vulvovaginal candidiasis.
Patients and Methods: The study enrolled women aged 18–45 with acute vaginal or vulvovaginal candidiasis. All patients were subdivided into 2 groups. Study group included 36 patients who received Ecofucin ® vaginal suppositories (natamycin 100 mg plus lactulose 300 mg) once a day for 6 days. Control group included 36 patients who received Pimafucin ® vaginal suppositories (natamycin 100 mg) once a day for 6 days. Efficacy and safety of medications were assessed by gynecological examination, laboratory tests, and patient diaries. Follow-up examinations were performed at days 4, 7, and 37 (±2 days) after treatment begins (30±2 days after treatment finishes).
Results: Combination of antifungal medication (natamycin) and prebiotic in a vaginal suppository provides more rapid clinical remission and complete elimination of VVC causative agent thus resulting in active growth of lactobacilli, principal competitors of yeasts in vaginal microbiocoenosis.
Conclusions: Good tolerability of Ecofucin ® was demonstrated, no adverse reactions were reported.
Keywords: vulvovaginal candidiasis, vaginal microbiocoenosis, lactobacilli.
For citation: Krotin P.N., Kirilenko O.V. Combination of antifungal agent and prebiotic for acute vulvovaginal candidiasis. Russian Journal of Woman and Child Health. 2019;2(2):120–125.
Статья посвящена оценки эффективности комбинации противогрибкового препарата и пребиотика в терапии острого кандидозного вульвовагинита.
Материал и методы
Результаты и обсуждение
В ходе исследования были отобраны и рандомизированы 72 пациентки, у которых обнаруживались дрожжеподобные грибы и почкующийся мицелий. При этом у 71 пациентки в бактериологических посевах образцов обнаружены Candida albicans и только у одной — Candida glabrata. Пациентки были разделены на 2 группы: основная группа — 36 человек — получала интравагинально Экофуцин ® (натамицин 100 мг с лактулозой 300 мг); контрольная группа — 36 пациенток — получала свечи Пимафуцин ® (натамицин 100 мг).
Поскольку одним из важных параметров эффективности лечения КВВ является срок наступления клинической ремиссии, первоначально была проведена оценка частоты жалоб в группах на 4, 7 и 37-й день наблюдения, результаты представлены в таблице 1.
Стоит заметить, что до начала терапии достоверных различий среди пациенток в группах по частоте встречаемости жалоб не отмечено. При этом уже через 4 дня после начала терапии исследуемыми препаратами в обеих группах у пациенток наблюдалось значимое уменьшение практически всех жалоб в сравнении с их частотой до начала терапии. В то же время не отмечено различий в частоте жалоб между группами на 4, 7 и 37-й день от начала терапии, что указывает на схожую эффективность обоих исследуемых препаратов. По всей видимости, это связано с наличием в их составе одинаковых дозировок натамицина. Как известно из данных литературы, натамицин проявляет высокую противогрибковую активность в отношении Candida albicans и Candida glabrata, которые были обнаружены у пациенток [20]. Действие натамицина привело к снижению численности грибов Candida во влагалище, что отразилось в уменьшении воспаления слизистой и соответственно уменьшении жалоб пациенток. Положительный эффект натамицина подтвержден результатами клинического осмотра. Результаты исследования представлены в таблице 2. Значение уровня значимости (p) оценивали при сравнении двух групп по двустороннему критерию Фишера.
Как видно из результатов, представленных в таблице 2, уже на 4-е сут от начала терапии наблюдалась высокая эффективность Экофуцина и Пимафуцина, которая выражалась в исчезновении клинических проявлений КВВ у 75 и 64% пациенток соответственно. Обращает также на себя внимание бóльшая эффективность препарата Экофуцин ® по сравнению с Пимафуцином на 7-е сут после начала терапии, поскольку в группе Экофуцина пациенток без клинических проявлений КВВ было на 25% достоверно больше, чем в группе Пимафуцина (p=0,022). По всей видимости, превосходство препарата Экофуцин ® над Пимафуцином на 7-е сут после начала терапии связано с тем, что лактулозе, содержащейся в составе препарата Экофуцин ® , для восстановления естественной микрофлоры влагалища 4 сут недостаточно, чтобы препарат мог проявить более выраженные лечебные свойства у большинства пациенток [19]. Вероятно, за 7 сут лактулоза более эффективно повлияла на восстановление микрофлоры и подавление роста болезнетворных грибов у большинства пациенток, что отразилось в преобладающем числе пациенток без клинических признаков КВВ в группе Экофуцина. На 37-е сут от начала терапии такой разницы между группами уже не наблюдали. Вероятно, это было связано с одновременным прекращением действия натамицина в обеих группах после его отмены на 7-й день от начала лечения, что подтверждает его основную роль в лечении КВВ. Такое предположение согласуется с данными других исследований, в которых изучалась частота наступления микробиологической ремиссии (табл. 3). Значение уровня значимости (p) оценивали при сравнении обеих групп по двустороннему критерию χ 2 Пирсона.
Как следует из таблицы 3, уже на 4-е сут от начала терапии наблюдалась высокая частота микробиологической ремиссии у пациенток, получавших Экофуцин ® и Пимафуцин ® , что выражалось в исчезновении возбудителя у 75 и 72% пациенток соответственно. При этом значимых отличий между группами по частоте элиминации Candida albicans не выявлено, что, по всей видимости, свидетельствует об отсутствии прямой противогрибковой активности лактулозы. Полученные результаты соответствуют данным других исследователей, которые оценивали эффективность интравагинально применяемого натамицина в схожей дозировке [20]. В целом в клинической практике лечения КВВ установленная в исследовании эффективность препаратов, содержащих натамицин, оценивается как высокая [20, 21].
При исследовании усредненного срока наступления клинической ремиссии в группах, получавших Экофуцин ® и Пимафуцин ® , наблюдается более выраженная эффективность Экофуцина (рис. 1).
В группе, получавшей Экофуцин ® , клиническая ремиссия наступала на 0,7 сут раньше, чем в группе Пимафуцина. Такая разница в скорости наступления ремиссии, вероятнее всего, связана с процессом восстановления микрофлоры влагалища за счет действия лактулозы в составе Экофуцина. Известно, что лактулоза способна стимулировать рост различных пробиотических бактерий, например тех, которые играют приоритетную роль в микробиоценозе влагалища и обеспечивают защиту от различных патогенов [19].
Содержание лактобактерий в мазках пациенток обеих групп показало существенное увеличение численности Lactobacillus spp. в группе, получавшей Экофуцин ® (рис. 2).
Как видно из рисунка 2, уровни Lactobacillus spp. у пациенток до начала терапии в обеих группах значимо не различались между собой. Тем не менее на 37-е сут после начала лечения в группе, получавшей Экофуцин ® , наблюдали достоверное увеличение числа Lactobacillus spp. практически в 100 раз по сравнению с группой пациенток, получавших Пимафуцин ® . Такое увеличение числа Lactobacillus spp., вероятно, связано с прямым действием лактулозы, которая, как известно, является предпочтительным субстратом для этих бактерий и усиливает их рост [19]. Также можно отметить тенденцию к увеличению числа Lactobacillus spp. в группе Пимафуцина, сопряженную, скорее всего, с естественным восстановлением микрофлоры, что подтверждается исследованиями других авторов [21]. Учитывая, что к 37-му дню после начала терапии лактулоза не поступала во влагалище пациенток вместе с препаратом более 30 дней, можно судить о стойком и длительном эффекте лактулозы. Уровни Lactobacillus spp., которые были выявлены в ходе исследования, не являются достаточными и соответствующими нормальному составу микрофлоры влагалища. Так, считается, что в норме содержание лактобактерий должно быть не менее 10 9 КОЕ/мл, т. е. в 1000–10000 раз больше, чем наблюдали в данном исследовании (в пересчете с количества КОЕ в мазке). По всей видимости, недостаточно высокий уровень лактобактерий во влагалище после терапии, который не может обеспечить надлежащую защиту от патогенов, может оказаться причиной развития рецидивов КВВ, обычно возникающих в 10% случаев [1]. Учитывая полученный в ходе данного исследования опыт интравагинального применения препарата Экофуцин ® , можно предположить, что местное применение препаратов, содержащих лактулозу, сразу после терапии КВВ противогрибковыми средствами, такими как натамицин, в течение дополнительных 7 дней позволит более существенно восстановить нормальную микрофлору влагалища и обеспечить значимое снижение риска развития рецидивов КВВ. Применение лактулозы с натамицином при КВВ также перспективно, поскольку дает более высокую эффективность и способствует более интенсивному восстановлению микрофлоры влагалища уже на этапе лечения.
Обращает на себя внимание хорошая переносимость препарата Экофуцин ® пациентками в течение всего курса терапии КВВ. В результате исследования не было отмечено ни одного случая нежелательных реакций на данный препарат, а также каких-либо местных или общих отклонений в здоровье пациенток, которые могли бы быть связаны с его использованием.
Заключение
В настоящее время наблюдается тенденция к возрастанию хронического рецидивирующего вульвовагинального кандидоза (ХРВВК), что обусловлено вирулентностью грибов рода Candida и их адаптивностью к антимикотической терапии, многообразием клинической симптоматики, частыми сопутствующими заболеваниями, как генитальными, так и экстрагенитальными.
Цель: повышение эффективности лечения пациенток с ХРВВК путем коррекции местных иммунологических нарушений в условиях амбулаторно-поликлинического звена.
Материал и методы: в проспективное исследование были включены 100 женщин с рецидивирующим ВВК. Пациентки основной группы (n=50) в отличие от группы сравнения (n=50) до антимикотиков получали Галавит® (100 мг) ректально по схеме: в течение первых 5 дней - ежедневно, далее 5 доз - через 48 ч, последние 10 доз - через 72 ч; итраконазол (200 мг/сут на протяжении 3 дней) принимали с 15-й дозы Галавита®. Комплексное клинико-микробиологическое, иммунологическое обследование проводилось трижды: исходно, после курса лечения, спустя 6 мес. после терапии.
Результаты: в основной группе после терапии нормализовались фагоцитарная, секреторная, биоцидная функции нейтрофильных гранулоцитов; IL-1p/IL4 и IFNy/IL4 были выше аналогичных параметров у женщин группы сравнения в 3 и 2,8раза, а спустя 6 мес. после лечения - в 2,8 и 2,9 раза соответственно. В основной группе в отличие от группы сравнения после курса терапии в 1,2 раза чаще достигнуты клинико-лабораторные критерии излеченности, в 2 раза реже встречалось кандидоносительство; спустя 6 мес. в 2,1 раза реже возникали рецидивы, в 2,2 раза реже отмечалось кандидоносительство.
Заключение: комплексное лечение ХРВВК, включающее наряду с антимикотиками аминодигидрофталазиндион натрия (Галавит®), способствует нормализации функционально-метаболической активности макрофагов и формированию полноценного иммунного ответа по Th1-типу на уровне цервико-вагинальной зоны, что значительно улучшает результаты лечения.
Ключевые слова: хронический рецидивирующий вульвовагинальный кандидоз, локальный иммунитет, иммуномодулирующая терапия, Галавит®®, аминодигидрофталазиндион натрия.
Для цитирования: Нейфельд И.В, Рогожина И.Е., Скупова И.Н. Оптимизация комплексной терапии хронического рецидивирующего вульвовагинального кандидоза в амбулаторной практике //РМЖ. 2017. № 2. С. 91-97.
ABSTRACT
Optimization of ambulatory treatment of chronic recurrent vulvovaginal candidiasis Neufeld I.W., Rogozhina I.E., Skupova I.N.
Saratov State Medical University n.a. V. I. Razumovsky
There is a tendency to an increase in chronic recurrent vulvovaginal candidiasis (CRVVC), caused by Candida fungi virulence and adaptability to antimycotic therapy, and the variety of clinical symptoms, often associated with genital and extragenital diseases.
Objective: Improving the efficiency of the ambulatory treatment of patients with CRVVC by correction of the local immunological disorders. Patients and methods: The prospective study included 100 women with recurrent VVC. In contrast to the comparison group (n=50) the patients of the control group (n=50) received Galavit® (100 mg) rectally before antifungals according to the scheme: each day during the first 5 days, then 5 doses - every 48 hours and the last 10 doses - every 72 hours; they also took Itraconazole (200 mg per day for 3 days) beginning with the 15-th dose of Galavit®. Complex clinical, microbiological, and immunological examination was conducted three times: at baseline, after treatment, 6 months after therapy.
Conclusion: A complex antifungal treatment of CRVVC added with aminodehydroabietic sodium (Galavit®) contributes to normalization of the functional metabolic activity of macrophages and the formation of a full immune response of Th1-type in the cervico-vaginal area, thus significantly improving the results of treatment.
Key words: chronic recurrent vulvovaginal candidiasis, local immunity, immunomodulating therapy, Galavit ® , aminodihydrophthalazinedione sodium. For citation: Neufeld I.W., Rogozhina I.E., Skupova I.N. Optimization of ambulatory treatment of chronic recurrent vulvovaginal candidiasis // RMJ. 2017. № 2. P. 91-97.
Вульвовагинальный кандидоз (ВВК) относится к наиболее распространенным заболеваниям урогенитального тракта, при этом отмечается, что в репродуктивном возрасте 1 эпизод заболевания переносят 75% женщин, 2 и более -40-45% [1]. В настоящее время наблюдается тенденция к возрастанию встречаемости длительно текущих, рецидивирующих форм ВВК 4, обусловленная наличием следующих факторов: разноликостью и вирулентностью грибов рода Candida; многообразием клинической симптоматики; сложностью нивелирования фоновых заболеваний, как генитальных, так и экстрагенитальных; адаптивностью грибов к антимикотической терапии. Одновременно с этим регистрируется увеличение удельного веса хронического рецидивирующего вульвовагинального кан-дидоза (ХРВВК), вызываемого non-albicans видами грибов рода Candida, обладающих зачастую генетически детерминированной или появляющейся в процессе лечения резистентностью к наиболее широко используемым противогрибковым препаратам [5].
Вопрос о причинах формирования рецидивирующего ВВК не решен окончательно, т. к. возникновение рецидивов возможно и у женщин, не имеющих общеизвестных факторов риска, провоцирующих обострение заболевания [3]. С учетом накопленных на сегодняшний день сведений о механизмах резистентности и саногенеза кандидозной инфекции особое внимание исследователи, занимающиеся проблемой ХРВВК, направляют на изучение вопросов функционирования и регуляции локальных подсистем иммунитета, в частности иммунитета слизистых генитального тракта, акцентуации его роли в механизмах рецидивиро-вания Candida-инфекции [1, 6-9].
Исходя из этого обоснованным подходом является применение в схемах лечения ХРВВК иммунотропных препаратов [10]. Однако попытки включения в комплекс лечебных мероприятий некоторых иммунопрепаратов несколько повысили эффективность лечения, но не решили проблемы полностью [1, 4]. Это связано с отсутствием направленного назначения этих препаратов, многообразием и неоднозначностью представлений об иммунных реакциях со стороны слизистых в случаях Candida-ассоциированных инфекций [1, 3, 9, 11]. Вместе с тем учет возможностей отдельно взятых препаратов, способных осуществлять коррекцию на уровне субпопуляций иммунорегуляторных клеток, возможно, позволит выделить способы терапии ХРВВК, направленные, с одной стороны, на наиболее полную микробиологическую санацию, а с другой - на нормализацию локальной иммунореактивности клеток слизистой оболочки влагалища.
Цель: повышение эффективности лечения пациенток с рецидивирующим ВВК путем коррекции местных иммунологических нарушений в условиях амбулаторно-поликли-нического звена.
Материал и методы
В проспективное исследование были включены 100 женщин с рецидивирующим ВВК, средний возраст пациенток составил 29,2±2,4 года. Обязательным условием включения в группу исследования являлось полученное от пациенток письменное добровольное согласие. Критериями исключения из исследования являлись: наличие инфекций, передаваемых половым путем, бактериального вагиноза, ВИЧ, гепатита, беременности, соматических заболеваний в стадии декомпенсации, онкологических заболеваний, эн-докринопатий; прием гормональных контрацептивных средств; применение противогрибковых, антибактериальных, антисептических препаратов в течение 2-х мес., предшествующих обследованию.
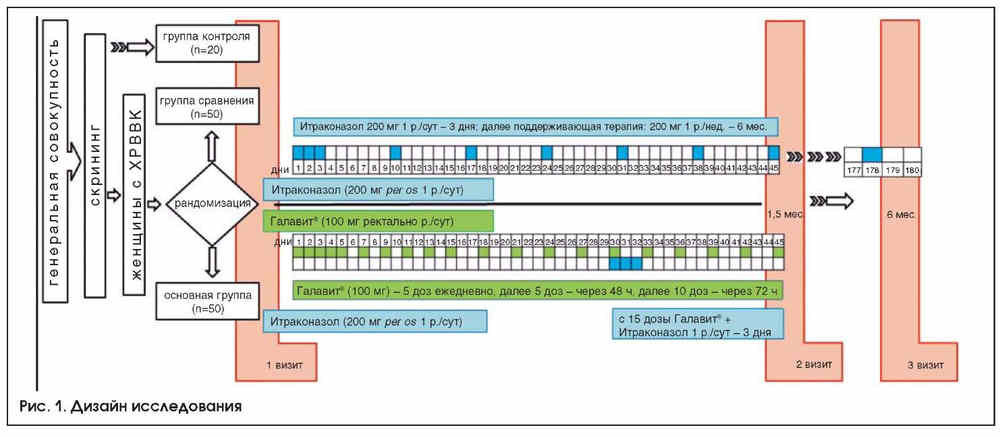
Статистическую обработку результатов проводили с помощью пакета прикладных программ Statistica 6.0. С целью выбора методики статистического анализа проведена проверка соответствия изучаемых количественных показателей закону нормального распределения на основе критерия Шапиро - Уилка [17]. Сравнение переменных выполнялось при помощи критерия Вилкоксона, сравнение групп - при помощи U-критерия Манна - Уитни; для оценки статистической значимости различий использовались параметрические и непараметрические методы [17].
Результаты
Согласно полученным результатам женщины основной группы и группы сравнения страдали ХРВВК в среднем 4,8±1,7 года, при этом в течение 12 мес. рецидивы у них отмечались в среднем до 5,2±1,4 раза (р>0,05).
Сравнительный анализ клинико-анамнестических (табл. 1) и лабораторных (табл. 2) данных исходного статуса пациенток установил сопоставимость рассматриваемых групп по всем анализируемым параметрам (р>0,05) и выявил особенности рецидивирующего течения хронического ВВК, заключающиеся в том, что в 86% случаев ХРВВК был обусловлен Candida albicans, на втором месте по распространенности оказалась Candida glabrata (6%); Candida tropicalis, Candida krusei и Candida parapsilosis (в ассоциациях с С. albicans и самостоятельно) определялись, соответственно, в 4%, 3% и 1% случаев.
Таблица 1. Сравнительная характеристика клинических параметров у пациенток с ХРВВК
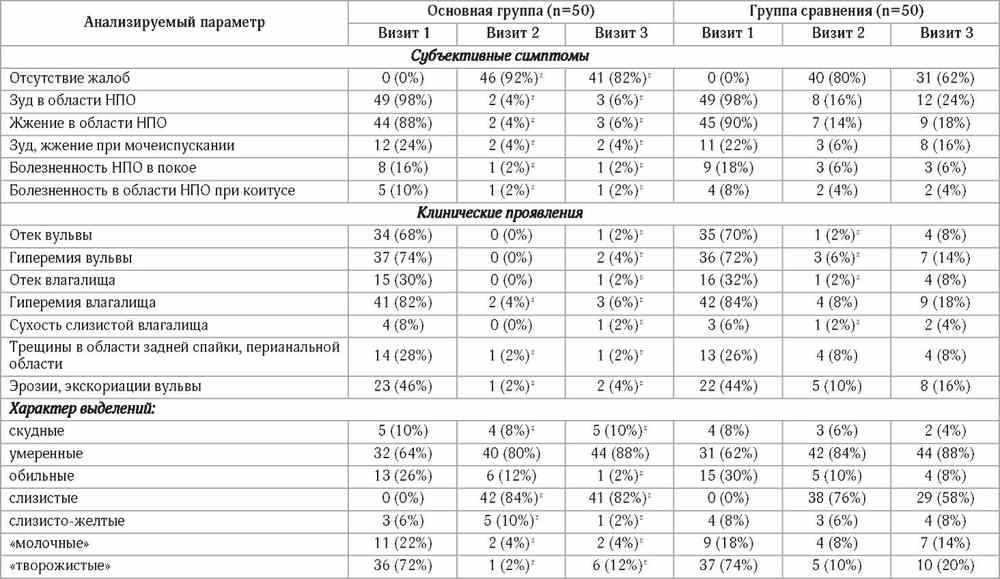
После завершения терапии у пациенток обеих групп нами выявлено статистически значимое уменьшение интенсивности всех субъективных симптомов и клинических проявлений по сравнению с исходными данными (табл. 1). Однако в ходе сравнительного анализа эффективности проводимой терапии нами были обнаружены достоверные различия между группами к визиту 2 (табл. 1). Так, в основной группе клинические проявления ХРВВК купировались у абсолютного большинства пациенток: явлений отека, гиперемии как вульвы, так и влагалища не было выявлено ни в одном случае; нивелирована сухость слизистой влагалища; остальные симптомы встречались в единичных случаях, при этом их частота не превышала 4%. В то время как в группе сравнения динамика клинических проявлений по всем анализируемым нами параметрам симптомокомплекса ХРВВК была менее выраженной; более того, у ряда женщин сохранялись признаки заболевания, причем встречаемость некоторых из них достигала более 10% (табл. 1). Наблюдаемое снижение интенсивности жалоб и клинических проявлений заболевания сопровождалось уменьшением случаев выделения во влагалищном отделяемом Candida spp. При этом лабораторные показатели (табл. 2) значительно разнились в зависимости от применяемого метода лечения.
Таблица 2. Сравнительная характеристика иммунологических показателей вагинального секрета у пациенток
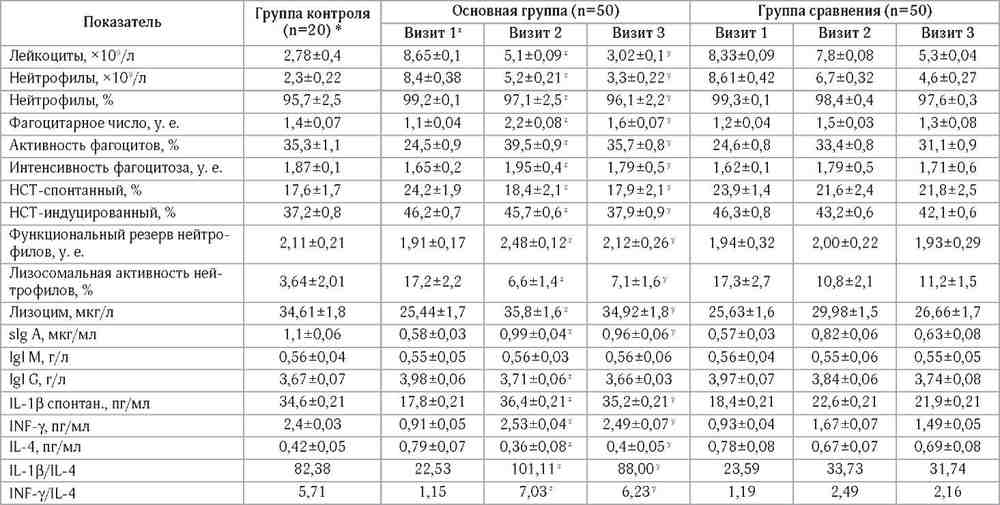
Примечание: n - количество обследованных; * - достоверность различий между показателями практически здоровых женщин и пациенток с ХРВВК до лечения (р<0,05); х - отсутствие достоверных отличий между исходными параметрами пациенток основной группы и группы сравнения (р>0,05); z - достоверность различий в аналогичных параметрах у пациенток основной группы и группы сравнения после лечения (р<0,05); y - достоверность различий в аналогичных параметрах у пациенток основной группы и группы сравнения через 6 мес. наблюдения (р<0,05).
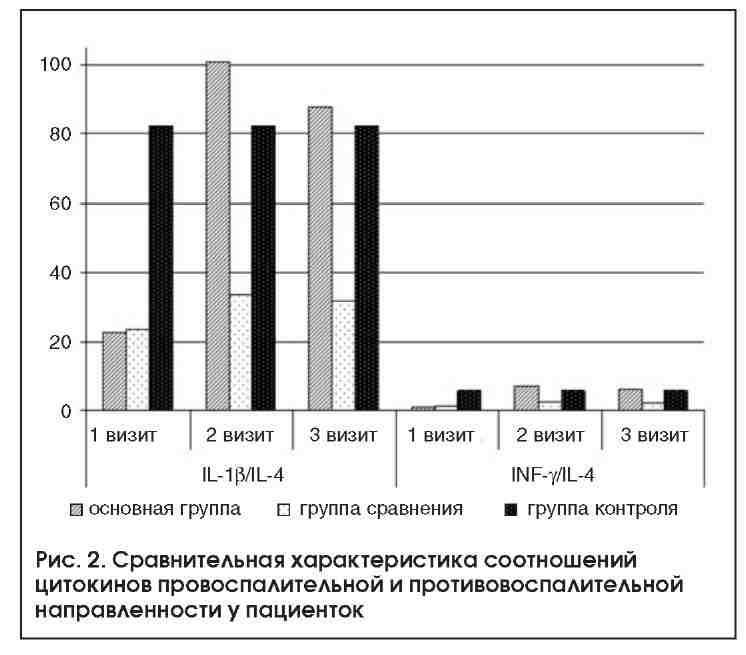
Более того, нами в качестве дополнительного критерия направленности дифференцировки ТЬ0-клеток были введены коэффициенты, характеризующие соотношение про-и противовоспалительных цитокинов: IL-1P/IL4 и IFNy/IL4. Эти коэффициенты у пациенток основной группы после завершения терапии были достоверно выше аналогичных параметров у женщин группы сравнения в 3 и 2,8 раза, а через 6 мес. после лечения - в 2,8 и 2,9 раза соответственно (табл. 2). Причем через 6 мес. после терапии у пациенток основной группы изучаемые коэффициенты активности цитокинов не отличались от контроля (рис. 2; р>0,05). Это, на наш взгляд, обусловлено тем, что благодаря иммуно-модулирующим свойствам Галавита ® через 6 мес. после терапии концентрaции IL-1 p в цервигальной слизи почти в 2 раза, а уровень IFNy - в 2,8 раза превышает исходные значения (табл. 2). У пациенток группы сравнения коэффициенты IL-1 P/IL4 и IFNy/IL4 на рассматриваемых нами сроках хотя и несколько повысились по сравнению с исходными значениями, но по-прежнему находились на достоверно более низком уровне по сравнению с контролем (рис. 2).
Сравнительная характеристика эффективности проводимой терапии ХРВВК у пациенток рассматриваемых нами групп представлена в таблице 3.
Таблица 3. Сравнительная характеристика эффективности проводимой терапии ХРВВК
Критерий эффективности
Основная группа, n=50 (итраконазол + Галавит®*)
Группа сравнения, n=50 (итраконазол)
Визит 2 (после лечения)
Отсутствие эффекта от терапии
Визит 3 (через 6 мес. после лечения)
Средняя продолжительность ремиссии до первого рецидива после лечения, мес.
Среднее количество рецидивов
Примечание: n - количество обследованных; * - назначение Галавита ® согласно предложенному нами способу введения; z - достоверность различий (р<0,05) показателя основной группы по отношению к аналогичному параметру группы сравнения
Согласно полученным результатам, несомненным лидером среди Candida spp. при ХРВВК является Candida al-bicans (в 86% случаев), non-albicans виды грибов рода Candida были представлены в 14% случаев. Данный факт согласуется с имеющимися научными сведениями [1-3, 5, 8], более того, работы ряда авторов [4, 18, 19] свидетельствуют о почти двукратном увеличении за последнее десятилетие заболеваемости ХРВВК, вызванного non-albi-cans видами.
Вопрос о причинах и механизмах возникновения рецидивов ВВК не решен окончательно [1, 3], однако ведущее значение большинство исследователей придают локальным иммунным нарушениям [9, 11, 20].
Установленное нами в цервико-вагинальном содержимом у пациенток основной группы и группы сравнения исходное низкое содержание провоспалительных цитокинов (IL-1 p, ИНФ-y) на фоне повышенных значений противовоспалительных (IL-4) указывает на наличие у женщин с ХРВВК недостаточно эффективного в противоинфекционной защите ТЬ2-иммунного ответа, способствующего рецидивирующему течению ХРВВК. Данный факт подтверждается наблюдаемым у пациенток с ХРВВК понижением уровня лизоцима, что, согласно литературным данным [20], может быть связано с дефектом макрофагального звена иммунологической защиты.
Полученные нами данные, характеризующие локальный иммунный статус при кандидозной инфекции, послужили патогенетическим обоснованием для разработки способа терапии ХРВВК, заключающегося в назначении аминодигидрофталазиндион натрия (Галавит ® ) с последующим включением в схему лечения системного антимикотика [13].
Результаты сравнительного исследования свидетельствуют о том, что сочетанное с антимикотиком назначение Галавита ® , обладающего наряду с иммуномодулирующи-ми свойствами и противовоспалительным действием [12], является более эффективным в лечении ХРВВК по сравнению с проведением противогрибковой монотерапии (табл. 3). Так, после завершения курса лечения ХРВВК предложенным нами способом в отличие от традиционного в 1,2 раза чаще были достигнуты клинико-лаборатор-ные критерии излеченности, в 2 раза реже встречалось кандидоносительство. Более того, монотерапия системным антимикотиком у пациенток группы сравнения, согласно нашим результатам, не позволила достичь сохранения клинической ремиссии на длительный срок (табл. 3), что согласуется и с литературными научными данными [1,
2-4]. В то время как комбинированная терапия ХРВВК, включающая наряду с антимикотиком назначение имму-номодулирующего препарата Галавит ® , по сравнению с проведением только этиотропного лечения позволила уменьшить частоту возникновения рецидивов через 6 мес. в 2,1 раза, кандидоносительство - в 2,2 раза, а также увеличить среднюю продолжительность периода ремиссии (табл. 3).
Указанные выше различия в эффективности рассмотренных методов лечения ХРВВК обосновываются установленными нами характеристиками местного иммунного статуса.
Согласно результатам нашего исследования, после курса терапии ХРВВК у пациенток, получавших только системную антимикотическую терапию, не происходит на местном уровне восстановления ряда показателей функционального состояния нейтрофильных гранулоцитов (общего количества лейкоцитов, фагоцитарной и лизосомаль-ной активности); сохраняются сниженные концентрации slgA и лизоцима; отмечается небольшое возрастание концентраций IFN-y, IL-1 p при сохранении повышенных значений IL-4. Вероятно, дисбаланс одного из основных вышеупомянутых микробицидных и хемотаксических факторов, усугубляющийся в течение полугода наблюдения, создает предпосылки для возникновения рецидива ВВК.
Включение Галавита ® в схему лечения ХРВВК индуцирует активацию иммунокомпетентных клеток слизистых цервико-вагинальной зоны, что обусловливает, как показали результаты нашего исследования, активацию параметров местного иммунитета и способствует более полноценной элиминации Candida spp. По-видимому, иммуно-корригирующее действие препарата приводит к нормализации фагоцитарной активности нейтрофилов (повышению поглотительной, переваривающей способностей) и стимулированию метаболических реакций фагоцитирующих клеток (нормализация НСТ-теста), что повышает резервную возможность нейтрофилов осуществлять завершенный фагоцитоз. Помимо этого, у пациенток основной группы на всех сроках наблюдения после лечения было отмечено достоверно значимое повышение уровня лизоци-ма - одного из факторов неспецифической защиты организма, тесно связанного с функционированием моноци-тарно-макрофагальной системы [16, 20].
Отмечающиеся после терапии снижение концентрации IL-4 и значительное повышение концентрации IL-1 p, INF-y у пациенток основной группы можно объяснить обусловленной Галавитом ® активацией клеток моноцитарно-макрофа-гальной природы с нормализацией секреции ими про- и противовоспалительных цитокинов в ответ на воздействие экзогенных Candida spp. Более того, у пациенток основной группы отношения INF-y/IL-4 и IL-1 p/IL-4, отражающие баланс цитокинов провоспалительной и противовоспалительной направленности, при мониторинге после лечения ХРВВК были достоверно выше аналогичных параметров у пациенток группы сравнения (р<0,05). Установленные нами зависимости являются свидетельством того, что включение в терапию ХРВВК иммуномодулятора Галавит ® способствует переключению иммунного ответа с ТЬ2-типа на ТЫ-тип, усиливая гибель грибов в фаголизосоме макрофага.
Заключение
Таким образом, патогенетически обоснованное включение в схему лечения пациенток с ХРВВК наряду с антимикотиками аминодигидрофталазиндиона натрия (Галавит ® ) приводит к восстановлению функционально-метаболической активности нейтрофилов, нормализации функционирования моноцитарно-макрофагальной системы, а также к формированию полноценного иммунного ответа по ТЫ-ти-пу. Вышесказанное, несомненно, обусловливает активацию противокандидозных саногенетических механизмов и более полноценную элимигацию Candida spp.
Предлагаемое нами сочетание препаратов и последовательность их применения формируют рациональный фармакологический подход к терапии хронического ВВК, который, как показало проведенное исследование, позволяет поддерживать в отдаленном периоде активность иммунокомпетентных клеток слизистой оболочки влагалища, что способствует удлинению периода ремиссии, заметно уменьшает частоту возникновения рецидивов и кандидоносительства.
Несмотря на все достижения клинической фармакологии и оперативной гинекологии, лечение гнойных воспалительных заболеваний органов малого таза остается одной из актуальных проблем современной медицины.
Хронические (осложненные) формы гнойных воспалительных заболеваний приводят к потере специфических женских функций и инвалидизации пациенток, ведущим методом их лечения остается хирургический.
Еще в 1928г. И.В.Давыдовский подчеркивал, что “проблемы воспаления и иммунитета очень тесно соприкасаются между собой”. Течение воспалительного и особенно гнойного процесса во многом определяется состоянием иммунной системы (3, 4, 5). Иммунные реакции - важнейшее звено патогенеза гнойного воспаления, во многом определяющее индивидуальные особенности течения и исход заболевания (4).
К сожалению, на практике у большинства пациенток с воспалительными заболеваниями органов малого таза в комплексе лечебных мероприятий иммунокоррекция не проводится вообще.
И хотя в последнее время иммунокорригирующие средства находят применение в клинической практике, однако следует признать, что внимание, уделяемое иммунной реабилитации данных пациенток, явно недостаточно.
Галавит - (5 амино- 1,2,3,4 - тетрагидрофталазин -1,4 - диона натриевая соль) - иммуномодулирующее и противовоспалительное средство. Галавит действует на моноцитарно - макрофагальное звено иммунитета. Его основные свойства обусловлены способностью воздействовать на функциональную и метаболическую активность макрофагов (1,2,3).
Препарат обратимо (на 6-8 часов) ингибирует избыточный синтез фактора некроза опухолей, интерлейкина -1,6 и др. цитокинов, стимулирует бактерицидную активность нейтрофилов крови, усиливает фагоцитоз, обладает антиоксидантным действием (1).
Препарат “Галавит” с успехом применяется в хирургии для лечения гнойно-септических осложнений, а также кардиологической, онкологической, неврологической практике (1,2,6). Доказана эффективность его применения как при острых инфекционных заболеваниях (кишечные инфекции, заболевания мочеполовой системы, гепатиты, рожистое воспаление, менингиты, пневмонии), так и при хронических инфекционных заболеваниях (фурункулез, герпес, послеоперационные осложнения), а также для коррекции иммунного статуса на фоне лучевой и химиотерапии у онкологических больных (1,2,3,6).
Данный препарат применен нами в комплексе лечения у 52 пациенток с гнойным воспалением органов малого таза (20 больных с острым и 32 пациенток с хроническим гнойным воспалением органов малого таза).
Для того чтобы оценить эффективность препарата “Галавит”, в исследование введены 2 группы пациенток с аналогичной гнойной патологией (первая и вторая контрольные группы: 16 больных с острым и 19 - с хроническим гнойным воспалением органов малого таза), у которых данный вид терапии не применялся. Обе группы были сопоставимы с основными группами по возрасту, характеру генитальной и экстрагенитальной патологии.
Больных тщательно обследовали с использованием стандартных клинических, лабораторных, функциональных и морфологических методов.
Результаты комплексного лечения больных с острыми гнойными сальпингоофоритами.
Средний возраст больных с острыми воспалительными заболеваниями внутренних половых органов (медиана) составил 23 года (квартили - 19 и 29 лет). Продолжительность заболевания в среднем составила 2 дня. У всех больных основным клиническим диагнозом был острый гнойный сальпингоофорит.
Больные поступили в клинику с жалобами на боли внизу живота, повышение температуры тела, изменение общего состояния (появление слабости, недомогания, дизурических расстройств), наличие гнойных выделений из половых путей, однако при наличии острого гнойного воспаления “классическую” клиническую симптоматику имели лишь 14 (38,9%) больных, стертую - 22(61,1%). Астенический синдром, выражающийся в наличии слабости, вялости и адинамии, у больных с острым гнойным воспалением наблюдался сравнительно редко (13,9%), однако психосоматические и интоксикационные нарушения, такие как нарушение сна, снижение аппетита, подавленное настроение, в тех или иных сочетаниях наблюдались практически у всех пациенток.
Все больные с острыми воспалительными заболеваниями органов малого таза получали стандартное лечение: антибактериальную, противовоспалительную, инфузионную (дезинтоксикационную), десенсибилизирующую и симптоматическую терапию. На фоне проводимого лечения всем больным произведена лапароскопия. В начале операции аспирировали гнойный экссудат, затем проводили адгезиолизис. Адгезиолизис сопровождали многократным промыванием полости малого таза теплым физиологическим раствором с добавлением антисептиков (диоксидина). Операцию заканчивали трансвагинальным (через кольпотомное отверстие) дренированием малого таза с последующим активным аспирационным дренированием.
У пациенток основной группы (20 наблюдений), наряду с общепринятой в клинике терапией, с 1 суток применялся препарат “Галавит” по следующей схеме: в 1 день по 0,2 в/м, затем 3 дня ежедневно по 0,1 в/м, с 5 суток через день 5 инъекций (всего на курс 10 инъекций препарата).
Динамика клинических проявлений у больных с острыми гнойными сальпингоофоритами представлена в таблице 1.
Динамика клинических проявлений у больных с острыми гнойными сальпингоофоритами на фоне лечения Галавитом традиционной терапии.
В числе основных проблем современной инфекционной патологии находятся урогенитальные инфекции, среди возбудителей которых одно из ведущих мест занимает внутриклеточный микроб Chlamydia trachomatis. У мужчин этот микроб вызывает негонорейные/постгонорейные уретриты, эпидидимиты, простатиты; у женщин - уретриты, цервициты, сальпингиты, эндометриты, эктопические беременности и преждевременные роды. У мужчин и женщин возможно бесплодие. Кроме того, хламидии могут быть причинами конъюнктивитов, бронхитов, синуситов, атипичных пневмоний, артритов и т.д. В настоящее время хронической хламидийной инфекции также отводится определенная роль в развитии атеросклероза и инфаркта миокарда. Помимо Chlamydia trachomatis в возникновении этих заболеваний этиологическую роль играют и другие виды хламидии, а именно: Chlamydia pneumoniaе и Chlamydia psitatci. Chlamydia trachomatis обнаруживается у 40%) мужчин с негонорейным уретритом. Кроме этого микроба возбудителями хронических урогенитальных инфекций могут быть и другие, внутриклеточные микробы. К ним относятся Mycoplasma genitalium, Ureaplasma urealyticum, Trichomonos vaginalis.
Серьезной проблемой в диагностике и лечении хронических урогенитальных инфекций является часто бессимптомное или субклиническое течение заболевания. Нередко первичная инфекция не диагностируется и распознается только по развившимся осложнениям. Поэтому эффективная диагностика и лечение урогенитальных инфекций являются первостепенными задачами современной медицины. В данной статье приводится опыт применения иммуномодулятора Галавит в комплексном лечении урогенитальных инфекций.
Собственный опыт
При урогенитальных инфекциях Галавит применялся в инъекционной форме и в виде суппозиториев.
Приведем конкретные примеры применения Галавита для лечения хламидийных уретритов и простатитов.
Группа из 17 больных получала Галавит в дозе 6 мг внутримышечно: первые 2 инъекции ежедневно, затем 2 раза в неделю, на курс 7 инъекций. Инъекционная форма использовалась в дозе 0,1 г. При контрольном культуральном исследовании больных через месяц после окончания лечения у 15 человек хламидии не выявлялись. У 2 больных были обнаружены обычные формы Chlamydia trachomatis.
Как известно, эти формы являются чувствительными к антибиотикам. При иммунологическом исследовании после терапии Галавитом отмечалось увеличение количества CD4+ лимфоцитов и NK-клеток (естественные киллеры), а также подъем уровня интерферонов до субнормальных величин. Наблюдалось также повышение уровня иммуноглобулинов: IgA и IgM. Напомним, что IgA играет важную роль в защите слизистых оболочек от инфекционных агентов.
Перспективным является применение Галавита при хламидийных уретритах и простатитах в виде суппозиториев. В данной лекарственной форме использовались дозы Галавита по 0,1 г. При изучении эффективности лечения посредством прямой иммунофлуоресценции у 30 больных через 2 мес. после завершения курса введения препарата была установлена полная элиминация возбудителя из патологического материала в 96% случаев. При эхографии простаты отмечалось улучшение ее структуры, происходила нормализация микроскопической картины простаты и улучшение показателей эякулята. При иммунологическом исследовании было выявлено увеличение в периферической крови количества Т-хелперов и IgA.
В другом исследовании суппозитории применяли в дозе 0,2 г ежедневно (по 0,1 г утром и вечером) в течение 10дн. у 15 больных с хроническим хламидийным простатитом. У всех больных после курса лечения полностью исчезали клинические жалобы: боли в уретре, боли и дискомфорт в промежности, уретральные выделения,восстановилась эрекция. При контрольном исследовании методом полимеразной цепной реакции (ПЦР) через 1 мес. у 13 больных хламидии исчезли и только в 2 случаях сохранились. Представленные сведения позволяют сделать вывод о высокой эффективности Галавита в комплексном лечении хламидийных урогенитальных инфекций, при этом отдельные наши наблюдения говорят о его клиническом эффекте и в виде монотерапии. Это связано с тем, что Галавит является мощным регулятором клеток моноцитарно-макрофагальной системы и естественных киллеров, от взаимодействия которых в значительной степени зависит элиминация всех внутриклеточных паразитов из организма. Возможно также, что сам Галавит оказывает прямое микробицидное действие на возбудителя. В таком случае этот иммуномодулятор обладает двойным лечебным эффектом, оказывая стимулирующее действие на иммунную систему и ингибирующее - на возбудителя,
Как отмечалось во введении, помимо хламидии частыми возбудителями урогенитальных инфекций являются простейшие трихомонады. Имеется опыт применения Галавита при лечении трихомонадного уретрита у мужчин без явлений простатита. Под наблюдением находились 25 пациентов, которым был поставлен диагноз на основании морфологического исследования соскоба из уретры микроскопическим методом и методом ПЦР. 13 больных (I группа) получали этиотропные химиопрепараты (метронидазол, орнидозол или ниморозол) в комплексе с Галавитом (3 раза в неделю, внутримышечно, по 0,1 г), 12 больных (II группа) получали только химиопрепараты без Галавита. После окончания курса лечения у всех больных I группы трихомонады в соскобах из уретры не определялись. Во II группе после проведенного курса лечения клинический эффект имел место только у 6 человек.
Таким образом, применение Галавита показало высокую эффективность в комплексном лечении хламидийных уретритов, простатитов, цервицитов, сальпингоофоритов, трихомонадного уретрита, генитального герпеса. Наблюдались полное клиническое выздоровление и исчезновение возбудителей из патологического материала у 87—96% больных опытных групп (в контрольных группах - 70-75%). Кроме того, применение Галавита в комплексном лечении позволило в 2 раза сократить сроки лечения, значительно снизить дозу потребляемых антибиотиков, уменьшить частоту отдаленных рецидивов заболевания.
Основные схемы и тактика применения Галавита
Способ применения и дозы могут быть различны в зависимости от заболевания. При лечении урогенитальных инфекций Галавит назначается по схеме: 10 инъекций по 0,1 г внутримышечно, через день. В зависимости от тяжести патологического процесса число инъекций можно увеличивать до 15. С целью быстрого купирования патологического процесса при обострениях и септических состояниях первая доза Галавита может быть увеличена до 0,2 г (по 0,1 г утром и вечером), Галавит хорошо взаимодействует со всеми антимикробными препаратами, интерферонами и их индукторами. Он обладает способностью усиливать действие основных этиотропных средств базисной терапии. Поэтому при вторичных иммунодефицитных состояниях его целесообразно назначать одновременно с химиотерапевтическими препаратами: антибиотиками, противогрибковыми или противовирусными средствами (если они показаны). Галавит повышает функциональную активность клеток фагоцитарной системы, усиливая их способность поглощать и убивать внеклеточные возбудители, а также NK-клеток и Т-лимфоцитов, помогая им разрушать клетки, инфицированные внутриклеточными возбудителями. Антимикробные химиотерапевтические препараты, убивая или подавляя функциональную активность возбудителя, делают его более чувствительными к действию защитных сил организма: макрофагов, NK-клеток и Т-лимфоцитов. Применение Галавита в комплексном лечении наносит по возбудителю “двойной удар”, в результате чего и достигается высокий клинический эффект.
Высокая эффективность и хорошая переносимость позволяют рекомендовать препарат Галавит как иммуномодулятор в составе комплексной терапии для лечения и профилактики инфекций, передающихся половым путем.
Статистика утверждает, что молочницей хоть раз в жизни переболела каждая вторая женщина. Это неудивительно, поскольку возбудитель заболевания – грибок из рода Candida – всегда присутствует на слизистых оболочках вагинальной области. Заболевание (кандидоз) развивается, когда для жизнедеятельности грибка создаются оптимальные условия, и его популяция стремительно увеличивается.

Классификация
Семейство Candida насчитывает около полутора сотен видов грибков. Из них в организме человека способны жить 20 видов. В 90% случаев заболевание вызывают грибки разновидности Candida albicans.
- при первичном заражении – при родах или в течение первого года жизни;
- при вторичном заражении – во время интимной близости (практически 100% вероятность), контактно-бытовым путем (белье, предметы обихода, пища).
- у женщин – в виде вульвовагинита (кольпита);
- у мужчин – в виде баланопостита.
Основные признаки молочницы у женщин:
- зуд, жжение, раздражение, набухание, краснота слизистых оболочек;
- творожистые выделения из половых органов, запах выделений – кисломолочный;
- боль при половом акте;
- жжение при мочеиспускании.
Заниматься сексом до полного излечения молочницы нельзя. Если заболевание диагностировано у вашего полового партнера, а вас симптомы не беспокоят, пролечиться все равно придется.
Основные признаки заражения грибком Кандида у мужчин:
- зуд, чувство жжения;
- покраснение, отечность головки, крайней плоти, белесый налет;
- боль во время полового акта.

Кандида диагностируется у женщин и мужчин
Кандидоз диагностируют по:
- внешним признакам;
- результатам бакпосева мазков из влагалища и уретры;
- ПЦР.
Как вылечить молочницу у женщины?
Candida любит теплые влажные места с минимальным доступом воздуха, поэтому на слизистой влагалища грибку более чем комфортно. Чтобы избавиться от неприятного соседства, нужно использовать препараты:
- местного действия: вагинальные свечи, таблетки, кремы с эконазолом, клотримазолом, миконазолом, эконазолом (Клотримазол, Пимафукорт);
- системного действия: таблетки, капсулы с флуконазолом, итраконазолом (Нистатин, Флуконазол, Дифлузол, Дифлюкан);
- препараты для укрепления иммунитета, пробиотики, симбиотики (Вобэнзим, Лактовит, Дактиале, Дерма-Про, Вагилак, Виферон).

Невылеченное заболевание быстро распространяется
В среднем курс лечения занимает от 3 до 6 дней. Споры грибка созревают в течение 20 дней, поэтому может понадобиться повторный курс лечения. Некоторые препараты (например, Бетадин) можно применять во время менструации.
В 20% случаев назначенное врачом лечение не помогает. Если через неделю молочница продолжает вас беспокоить:
- это – не кандидоз. Придется пересдать анализы, пройти дополнительные обследования.
- заболевание вызвано не Candida albicans, а другой разновидностью грибка, которая уничтожается сложнее;
- это – рецидив, возможный при диабете, во время антибиотикотерапии, сниженном иммунитете.
Если рецидивы кандидоза случаются более 4 раз в год, врач назначит профилактическое лечение. Исследования показали удлинение безрецидивного периода до 1,5 лет у пациенток, которые применяли препарат ГЕПОН®. Он действует на источник инфекции и корректирует симптомы молочницы. У 83% пациенток с кандидозом через два дня после применения проходили краснота, отечность, раздражение и боль.

Хронический и рецидивирующий кандидоз требует смены образа жизни
Препараты местного действия могут причинять неудобства – вытекать, пачкать одежду. Чтобы они равномерно распределялись по поверхности слизистой влагалища и не причиняли дискомфорт, лучше всего использовать их перед сном. Свечи и таблетки нужно располагать приблизительно посредине влагалища. Расположенные слишком близко лекарства вытекут, а слишком далеко – могут травмировать нежную шейку матки.
Как вылечить молочницу у мужчины?
Побороть кандидоз помогут:
- местно – кремы с клотримазолом;
- системно – флуконазол (препараты Флуконазол, Дифлазон, Форкан, Медофлюкон, Микосист).
Длительность среднестатистического курса лечения – 5 дней.
Во время лечения нижнее белье и полотенца следует менять ежедневно. Гигиенические процедуры проводятся средствами без ароматизаторов и добавок. Несмотря на то, что большинство препаратов применяется местно, во время лечения нельзя употреблять алкоголь.

Мужчинам назначают препараты местного и системного действия
Как избежать рецидива кандидоза?
Candida – условно-патогенный микроорганизм, который обычно присутствует в составе микрофлоры интимных зон. Чтобы вновь не спровоцировать его чрезмерное размножение:
- укрепляйте иммунитет;
- не носите тесное синтетическое нижнее белье;
- соблюдайте правила личной гигиены;
- употребляйте достаточное количество витаминов, сократите количество быстрых углеводов;
- сократите количество продуктов и напитков, в которых содержатся плесень и дрожжи;
- используйте средства контрацепции;
- избегайте стрессов.

Во время лечения молочницы придется подкорректировать рацион
Независимо от образа жизни молочница может развиться:
- при изменении гормонального фона (беременность, прием противозачаточных таблеток, эндокринные заболевания);
- после операций;
- в результате антибиотикотерапии;
- в ходе серьезных заболеваний;
- при дисбактериозе влагалища;
- после переохлаждения.
Что будет, если не лечить молочницу?

Невылеченная вовремя молочница чревата серьезными проблемами
- снизит иммунитет, в результате чего разовьются вторичные половые инфекции;
- спровоцирует эрозию слизистой;
- нарушит менструальный цикл;
- станет причиной воспаления шейки матки.
-
приведет к простатиту, везикулиту, способным спровоцировать бесплодие.
Как вылечить молочницу при беременности?
Статистика утверждает, что грибки Candida выявляются у 80% будущих мам. До родов с ними нужно обязательно распрощаться. Если это мероприятие отложить на потом, во время родов произойдет инфицирование малыша. Передача грибка возможна и после – во время кормления или гигиенических процедур. Это чревато молочницей во рту, у девочек – на половых органах, и чередой последующих проблем со здоровьем малыша.
Для лечения будущих мам гинекологи предпочитают использовать препараты местного действия – свечи, таблетки, кремы. Суппозитории Пимафуцин и Примафунгин можно использовать в любом триместре беременности, таблетки Тержинан – во втором. Препараты системного действия назначаются в случае, если местно вылечить заболевание не удалось. Назначает препараты и расписывает схему лечения только врач в зависимости от клинической картины, самодеятельность здесь недопустима.

Самолечение кандидоза недопустимо
Как вылечить молочницу во рту?
Поскольку грибки рода Кандида живут на всех слизистых оболочках, они могут провоцировать заболевания в полости рта. Характерные признаки:
Невылеченный вовремя кандидоз переходит с языка на щеки, затем – на губы и глотку. При попытке соскоблить налет появляется кровь.
Кандидоз слизистых оболочек ротовой полости диагностируется визуально (на запущенных стадиях), по результатам бакпосева и ларингоскопии. При лечении детей препараты подбираются с учетом возрастной категории.

Грибки Кандида способны жить даже во рту
Молочница во рту особенно опасна для грудничков. Дискомфорт в ротовой полости заставляет их отказываться от сосания, из-за чего быстро развиваются обезвоживание и истощение. Грибковая инфекция способна распространяться на другие жизненно важные органы – кишечник, легкие и т. д. У девочек развивается влагалищный кандидоз, который провоцирует воспаления и развитие синехий.

Запущенная молочница угрожает жизни младенца
Чтобы побороть заболевание на начальной стадии, достаточно обрабатывать ротовую полость и пораженные участки антисептическим раствором (например, Мирамистином, Гексоралом, Максиколдом) и противогрибковым препаратом (например, Кандидом, Нистатином). Можно полоскать рот содовым раствором. На более тяжелых стадиях применяются препараты системного действия – Флуконазол, Микосист, Фуцис, Дифлюкан. Губы и кожу можно обрабатывать антигистаминными препаратами (Фенистил). Избегайте их попадания на слизистые (глаза, нос, ротовая полость).

Невылеченный грибок колонизирует небо, пищевод, легкие, другие органы
На период лечения сократите потребление сладостей, избегайте копченостей, острых, соленых блюд, продуктов с содержанием дрожжей, плесени.
Ни в коем случае не смазывайте пораженные участки слизистых и кожи вареньем из розы. Это способствует разрастанию колоний грибка.
Лечение всех видов молочницы нужно проводить под контролем врача. Укрепляйте иммунитет, следуйте рекомендациям диетологов, используйте контрацептивы, и неприятное соседство с большой долей вероятности вам не грозит. Будьте здоровы!
Источники
- Богомолова, Н.С. Кандидозы в хирургической клинике: видовой состав возбудителей, чувствительность к антибиотикам, превентивная терапия / Н.С. Богомолова [и др.] // Анестезиология и реаниматология. - 2011. - №5. - С. 43-48;
- Вознесенский, А.Г. Клиническая фармакология противогрибковых препаратов / А.Г. Вознесенский // Гедеон Рихтер в СНГ. - 2001. - № 2(6). - С. 50-53;
- Волосач, О.С. Метод комбинированной иммунотерапии пациентов с хроническими воспалительными заболеваниями, осложненными кандидозом : инструкция по применению № 084-0909 : утв. 17.09.2009 г. / Министерство здравоохранения Республики Беларусь ; сост. О.С. Волосач, В.М. Цыркунов, С.Б. Позняк, С.М. Дешко.
Как лечить молочницу (отвечает гинеколог Л.Шупенюк)
Как вылечить молочницу у женщин и мужчин. Простые советы. Эффективные средства
Читайте также:

