Гардинелла инфекция у женщин лечение препараты отзывы
Обновлено: 24.04.2024
Что такое вульвовагинит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Долго-Сабурова Ю. В., гинеколога со стажем в 28 лет.
Над статьей доктора Долго-Сабурова Ю. В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вульвовагинит (от лат. vulva — наружные половые органы и vagina — влагалище) — воспалительное заболевание слизистой оболочки наружных половых органов и влагалища. Это одна из самых частых акушерско-гинекологических патологий. В ряде случаев возникают изолированные поражения только слизистой оболочки наружных половых органов (вульвит) или влагалища (вагинит).
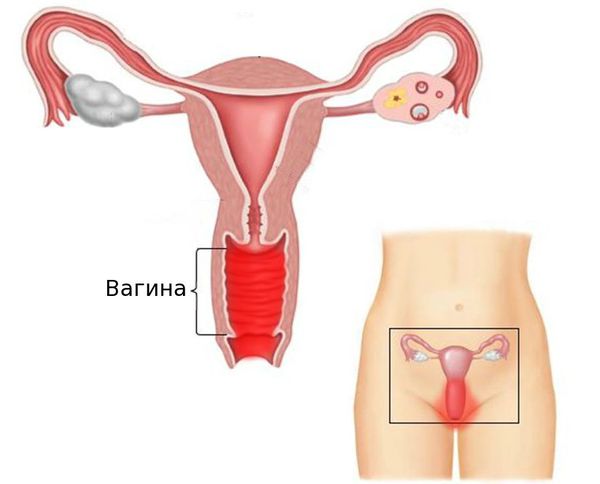
Причины вульвовагинита
Причиной воспаления могут быть любые агрессивные факторы, которые способствуют повреждению эпителия слизистой оболочки.
Факторы риска вульвовагинита:
- механические — трение о грубую одежду или твёрдые предметы (например, седло велосипеда), повреждение при половом контакте, расчёсы, падения или удары при занятиях спортом, инородные тела;
- физические — воздействие тепла (термические ожоги), влажности (опрелости), охлаждения (обморожение) электричества, лазерного излучения (осложнения физиотерапевтического лечения) и радиационного облучения при лучевой терапии и т.п.;
- химические — повреждения из-за воздействия кислот, щелочей, спиртов, компонентов лекарственных средств;
- биологические — бактериальные, грибковые, паразитарные и вирусные инфекции, аутоиммунная агрессия, аллергия;
- сочетание двух и более повреждающих факторов. [1][2][3][4][5]
Также можно выделить ряд факторов, которые способствуют нарушению внутренней среды организма, гормонального баланса и равновесия во взаимодействии иммунной системы и микробиоты человека. К ним относят:
- приём антибиотиков, цитостатиков и глюкокортикоидов;
- сахарный диабет;
- гипотиреоз;
- беременность;
- лактацию;
- дефицит эстрогенов (стрероидных женских гормонов) в постменопаузе или при использовании такой группы гормональных препаратов, как агонисты гонадотропных релизинг-гормонов;
- анемии различного происхождения;
- заболевания желудочно-кишечного тракта;
- нарушение кровообращения из-за малоподвижного образа жизни и патологии венозной системы.
На возникновение вульвовагинита оказывают влияние психосоматические нарушения и сексуальная неудовлетворённость. Частая смена половых партнёров достоверно увеличивает риск заболеваемости.
Также имеет значение и способ контрацепции: при использовании внутриматочных и химическых контрацептивов частота вульвовагинитов возрастает.
Ещё одним немаловажным фактором возникновения воспалительных заболеваний вульвы и влагалища является гигиеническая агрессия:
- излишнее использование различных средств для интимной гигиены (в том числе с антибактериальными компонентами);
- частое бритьё, подмывание и спринцевание — промывание влагалища травяными отварами;
- ношение ежедневных гигиенических прокладок.
Также отрицательно влияет ношение тесной, многослойной одежды, синтетического нижнего белья, окрашенного дешёвыми красителями. [6] [7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вульвовагинита
Симптомы острого и хронического вульвовагинита
Острый вульвовагинит длится меньше двух месяцев, позже уже развивается хроническая форма болезни. Их симптомы похожи, но при хроническом вульвовагините чаще поражается кожа — появляется сухость, утолщение, уплотнение и т. п. Если обострения возникают не меньше четырёх раз в год, то хронический вульвовагинит считают рецидивирующим.
Причины вульвовагинита многообразны, чего нельзя сказать о симптомах. Клинические проявления нескольких случаев вульвовагинита, вызванных разными причинами, могут быть очень похожи. Они представляют собой пять признаков воспаления:
- покраснение воспалённого участка (гиперемия), вызванное притоком крови;
- отёчность, обусловленная выходом жидкости из сосудов в межклеточное пространство;
- повышение температуры в месте воспаления;
- болезненность участка воспаления;
- нарушение функциональных возможностей воспаленного органа.
На практике женщины с вульвовагинитом обычно предъявляют жалобы на зуд, жжение, отёчность, покраснение, болезненность наружных половых органов.
Нарушение функции выражается в том, что болезненными или невозможными будут любые попытки пенетрации — половой контакт, осмотр врача, даже введение лекарств. Также повреждённые слизистые оболочки могут трескаться, на них могут появляться эрозии и язвочки.
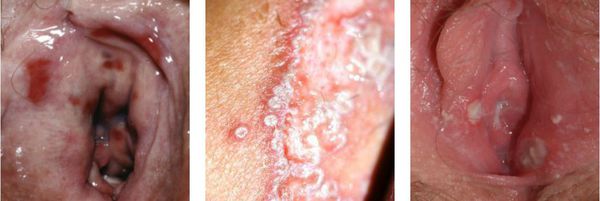
Моча, попадающая на воспалённую слизистую оболочку вульварного кольца, может вызывать болезненные ощущения. [1] [9] [10]
Выделения из влагалища
Очень часто в первом ряду жалоб при вульвовагинитах упоминают влагалищные выделения. В среднем в 70% случаев визиты к гинекологам связаны с жалобами на выделения из половых путей. Но всегда ли вагинальные выделения являются признаком воспаления? Нет, далеко не всегда.
В норме слизистые оболочки влагалища и шейки матки половозрелой женщины могут продуцировать от 15 до 70 мл жидкости. Количество вагинально-цервикального секрета зависит от анатомических особенностей и гормонального фона женщины, её возраста, фазы цикла, характера питания, интенсивности физической нагрузки, сексуальной активности, метода контрацепции и многих других причин. Например, многие женщины замечают, что после окончания очередной менструации выделений совсем немного, а вот в середине цикла и ближе к менструации количество выделений может быть значительным.
Выделения в середине цикла, как правило, прозрачные, или чуть белесоватые, или желтоватые, густые, тягучие. Это – слизь из шейки матки, выработка которой сопровождает процесс овуляции. Иногда в этих выделениях можно заметить прожилки крови или даже наблюдать небольшие кровотечения. Это нормально. В этот период наиболее вероятно зачатие.
В последнюю неделю перед менструацией можно заметить бело-желтовато-сероватые густые выделения, похожие на мазь или хлопья (иногда возникают "творожистые" выделения). В таком случае многие женщины пугаются, подозревая, что у них возникла "молочница". Хотелось бы предостеречь от поспешных выводов. Нередко такие выделения возникают в связи с активным слущиванием (отслаиванием) поверхностных слоёв эпителия слизистой оболочки влагалища. Это происходит под воздействием определённого уровня эстрогена и прогестерона, характерных для секреторной (второй) фазы менструального цикла. Именно в этот момент необходимо "прислушаться" к своему организму, вспомнив про пять признаков воспаления: если вы ощущаете зуд, боль, жжение, припухлость, болезненность при половом контакте (т.е. любой дискомфорт), то вероятность того, что у вас вульвовагинит очень высока. В этом случае необходим осмотр гинеколога. Если же никаких симптомов воспаления нет, а есть только выделения, то с визитом к гинекологу можно и повременить, особенно в том случае, когда Вы были у врача пару месяцев назад.
Если возникли сомнения по поводу своего состояния, можно воспользоваться тестами для определения рН влагалища. Нормальные показатели рН 4,0-4,5 в сочетании с отсутствием дискомфортных ощущений говорят о том, что беспокоиться не о чем. [11] Понаблюдайте за собой, отметьте в календаре дни, когда у вас появляются и исчезают эти выделения. Это поможет лучше узнать своё тело.
Если появился дискомфорт (а выделений может, кстати, и не быть), то визит к врачу лучше не откладывать. Пока будете ожидать приёма, попытайтесь вспомнить, не было ли каких-нибудь событий, которые могли спровоцировать воспаление — половой контакт, использование нового гигиенического средства или белья, приём антибиотиков в ближайшие 2-3 месяца.
Патогенез вульвовагинита
Патогенез вульвовагинита основан на формировании локального воспаления в результате повреждения слизистой оболочки и гибели клеток эпителия.
Воспалительная реакция — основа врождённой иммунологической защиты. Из повреждённых клеток в межклеточное пространство попадают различные ферменты и биологически активные вещества, которые способствуют усилению кровотока, расширению капилляров и увеличению их проницаемости. Из сосудов в очаг воспаления проникает жидкость. Таким образом, в месте повреждения возникает отёк, покраснение и повышение температуры.
Кроме жидкости из сосудов приходят лейкоциты, которые активируются за счёт тех же ферментов и биологически активных веществ. Они начинают выделять медиаторы воспаления и провоспалительные цитокины, которые действуют на сосуды и клетки иммунной системы и ещё больше усиливают воспаление.
Многие биологически активные вещества могут раздражать и повреждать нервные окончания и рецепторы, что вызывает различную гамму ощущений — от лёгкого жжения и покалывания до зуда и, наконец, сильной боли.
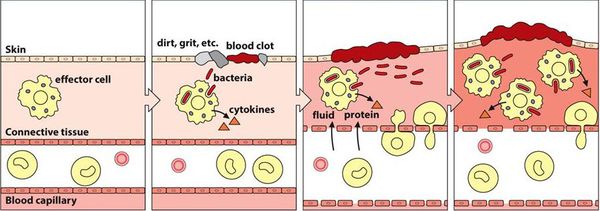
В самом начале статьи был приведён длинный список факторов, способствующих повреждению. Основной причиной повреждения являются различные инфекции. Но даже если изначально повреждение было неинфекционным (например, слизистая оболочка была подвергнута воздействию механического или химического фактора), микроорганизмы быстро активизируются и вызывают гораздо более бурное течение воспалительного процесса. Лейкоциты начинают фагоцитировать (пожирать) микроорганизмы, в результате чего активируется и привлекается ещё больше лейкоцитов. Далее всё будет зависеть от того, какая из противоборствующих сторон будет сильнее — повреждающие факторы или защитные.
Следует отметить, что особенности реакции воспаления очень индивидуальны и во многом генетически обусловлены. [8]
Классификация и стадии развития вульвовагинита
Причины воспаления бывают разными: инфекция (вульвовагинит при гельминтозах, бактериальный, кандидозный и вирусный вульвовагинит), воздействие физических и химических факторов (контактный и аллергический вульвовагинит).
Вульвовагинит может быть первичным и вторичным, т. е. самостоятельным заболеванием или симптомом и осложнением какой-то другой, более серьёзной болезни.
На сервисе СпросиВрача доступна консультация венеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Андрей. Обследуйте свой кишечник, чаще всего условно-патогенная Флора размножается там, где есть дефицит полезных бактерий. Сдайте кал на дисбактериоз с чувствительностью к фагам. И Проведите его если там есть проблемы. Девушки назначено адекватное лечение, также как и вам. Больной Желудок от него не пострадает.

Здравствуйте Андрей.Если у девушки выявлена только Гарднерелла вагиналис, то можно обойтись только вагинальными свечами.Сначала Тержинан, затем Лактожиналь.
Михаил, а мне какие лекарства пропить? У девушек при контакте со мной такие проблемы! Началось года три назад. Сдавал анализы чисто!


Дело в том, что Ваша проблема не связана с ИППП. И Гарднерелла это не инфекция передающаяся половым путем. Скорее всего, у Вас есть неспецифический воспалительный процесс мочеполовой сферы. Проще говоря, простатит. Он может протекать совершенно бессимптомно. Вам необходимо начать с очного осмотра уролога, микроскопии секрета предстательной железы, посева эякулята на флору.

Ну, если Вы пишите, что у всех девушек после контакта с Вами начинаются выделения, то это либо из-за Вас, либо это все чисто случайные совпадения. Но вероятность последнего очень мала.

Здравствуйте, если у вас ничего не находят, то старайтесь соблюдать гигиену подмываться до полового акта и после, рекомендую и вам и партнерше лактацид. Лечение конечно назначили хорошее, но для гарднерелы(это чисто женское возникает при нарушении баланса микрофлоры влагалища) это много- актигель вагинально на ночь не вставая с постели.

Здравствуйте, Андрей.
Вам нет смысла пить антибиотики, раз в анализах(ПЦР, андрофлор) ничего не обнаружено. Жалоб у Вас, как я поняла, тоже нет.
Девушке для лечения гарднереллы - использовать вагинальные капсулы Лактожиналь на 14 дней(по 1 на ночь).
Юлия, у меня были жалобы года четыре назад, покраснение,зуд. Я проигнорировал! Сейчас не чего не беспокоит.


Начните принимать метронидазол по 250 мг 3 раза в день или 500 мг 2 раза в день 10 дней, вагинально клиндамицин по 1 свече на ночь 3 дня, после флуомизин ещё 6 дней. После лечения лактагель по 1 т вагинально на ночь.

Здравствуйте! Гарднерелла условно-патогенная флора, если жалоб нет, то мы не лечим. Гарднерелла не относится к инфекциям, передающиеся половым путём. Есть жалобы у вас?

Вы можете проставить свечи нео-пенонтран по 1 свечей вагинально 10 дней и для восстановления нормальной флоры влагалище лактожиналь по 1 свече вагинально 10 дней и достаточно! Орнидазол вам не нужно повторно.

Здравствуйте! gardnerella Это условно-патогенная микрофлора, поэтому такими сильными препаратами не нужно было лечить, её можно пролечить местно свечами. Скажите пожалуйста что сейчас беспокоят выделения зуд жжение неприятный запах?

Учитывая, что вы дважды пролечились орнидазолом и никакого эффекта, проставьте местно гель клиндацин б пролонг в течение 5 дней, а затем свечи лактожиналь на ночь во влагалище 10 дней для восстановления микрофлоры лактобактериями. Скажите пожалуйста вы проверяли уровень ферритина витамина D? потому как при недостаточности витаминов и минералов снижается прежде всего иммунитет и страдает микрофлора во влагалище

Вот и замечательно))
восполняйте дефицит витаминов и минералов, ваш организм окрепнет и даст впоследствии отпор этой условно-патогенной микрофлоры, потому как такое часто рецидивирование свидетельствует о том, что организму не хватает чего-то и поэтому иммунитет слабый. Можете принимать лечение вышеуказанное, системно нечего пить не нужно, иначе добьёте хорошего микрофлору до конца. Вам здоровья и скорейшего восстановления ?
Светлана, в декабре я была у врача и мне назначили клиндацин б пролонг 5г -3 дня, затем лактагель-7 дней ,результата нет (

Если у вас после таких сильных препаратов она не проходит,значит нужно поднимать иммунитет, потому как препараты имеют отрицательное воздействие на печень, это снижается защитные функции кишечника, поэтому восстанавливацте иммунитет и он сам поборется с ней









Вам необходимо место во влагащение применять клиндацин Б пролонг, а затем, так же вагинально, лактожиналь.

Здравствуйте, Аня. Если в июле все прошло - значит терапия подействовала. Гарднерелла - она у всех женщин во влагалище есть, но при определенных обстоятельствах (стресс, снижение иммунитета, заболевания, антибиотики) - она начинает увеличиваться в количестве, совместно с другими бактериями и давать жалобы в виде неприятного запаха, зуда, выделений.
Поэтому то, что было в июле - пролечено.
То, что сейчас, это новый эпизод. Это не инфекция, она не передается половым путем. Скажите, пожалуйста, какими свечами Вы пользовались в прошлый раз?
Адэль, здравствуйте! Я не знаю подействовала ли Терапия в июле, так как следующий раз сдала анализ в январе, где был опять выявлена гарднерелла

Это проверяется не анализами - а Вашей симптоматикой. Потому что все зависит от того, есть ли у Вас жалобы. Поэтому я думаю, раз с июля по январь Вы не обращались - вероятно жалоб у Вас не было
Скажите, какие препараты Вы использовали, чтобы их уже в лечении не повторять.

Хорошо. Что Вам сейчас нужно сделать:
1. Не носить синтетическое белье - только хлопковое и свободно.
2. Не носить ежедневные прокладки - они создают "парниковый эффект", и в результате начинает расти анаэробная флора, которой не нужен кислород.
3. Ограничить сладкое, и добавить в рацион больше кисломолочной продукции.
4. Питьевой режим - не менее 30 мл чистой воды на килограмм веса
5. Подмываться средствами гигиены без всяких добавок и отдушек - чем проще, тем лучше.
______________________________
Из лечения:
1. Далацин по 1 свече на ночь 3 дня.
2. Затем свечи Ацилакт по 1 свече на ночь 10 дней для восстановления флоры.
Не переживайте, и скорейшего восстановления!

Добрый день, Аня! Конечно в такой ситуации лучше ориентироваться, что сейчас по фемофлору: какой процент лактобактерий, какой процент другой условно патогенной микрофлоры (можно конечно предположить , что если гарднерелла 4 +, то и процент ее высокий в фемофлоре, хотя и не факт). Но если не помог орнидазазол,, то варианты следующие могут быть следующие, на выбор.
.Клиндамицин 2% вагинальный крем один полный аппликатор (5г) однократно на ночь 7 дней.
.ИЛИ
Во влагалище гексикон по 1 свече (или лучше влагалищной таблетке-она меньше вытекает) утром 10 дней и одновременно, только на ночь фемилекс по 1 свече во влагалище вечером 10 дней - с целью лечения дисбактериоза.
Затем после вышеперечисленных свечей или крема клиндамицин обычно надо проставить при дисбактериозе лактожиналь по 1 свече во влагалище 14 дней с целью восстановления микрофлоры ( это надо сделать если количество лактобактерий меньше нормы, норма в анализе фемофлор : 50-100% и в таком случае препараты содержащие лактобактерии нет смысла использовать). Или есть альтернативный вариант. Пропить вагилак в капсулах (препарат содержит лактобактерии для приема внутрь): по 1 кап 2 раз в сутки в течение 2-4 недель.
На время лечения и месяц после предохраняться презервативом. Контрольный анализ сдается через 1 месяц.
Также в дальнейшем можно с целью профилактики дисбактериоза ( рецидивы могут быть в 30-50% случаев) пользоваться вагилак гелем. Он содержит молочную кислоту, которая будет способствовать хорошему росту лактобактерий, что в свою очередь будет подавлять избыточный рост условно-патогенной микрофлоры и соответственно не будет развиваться дисбактериоз. Вагилак гель можно использовать в разных вариантах: вводить внутрь во влагалище аппликатором по 2 см на ночь на протяжение 3-7 дней, (особенно если есть выделения с неприятным запахом) , можно наружно наносить на половые губы, вход во влагалище 2-3 раза в неделю, можно при половом акте использовать - перед половым актом наносить на вход во влагалище или на половой член (так же это хорошо при сухости, дискомфорте в качестве лубриканта).
Из особенностей - бывает на фоне гексикона первый-второй день жжение, на следующих таблетках проходит. Если не проходит, то варианта два. Или просто непереносимость препарата и тогда надо просто прекратить его использование, оставив только свечи фемилекс на ночь. Или бывает, что появляется молочница (она может появиться как на фоне введения гексикона ,так и на фоне использования лактожиналя). В таких случаях надо прекратить введение свечей (гексикон или лактожиналь) и пролечить молочницу (один из вариантов свечи ливарол по 1 на ночь 5-10 дней по ситуации).
Что касается мужчины. Лечить гарднереллу у мужчины не надо в большинстве случаев. Так как передается она конечно половым путем, но просто у большинства мужчин она не задерживается и уходит максимум в течение недели. Поэтому если нет жалоб, нет изменений на половом члене то лечить не надо. А если есть жалобы то тогда надо лечить! И если планируете беременность, а так же учитывая рецидив, то может мужчину и стоит пролечить (обычно назначается метронидазол на 5-7 дней).
Так же важна интимная гигиена и для мужчины, в том числе после половой жизни..

Аня, добрый день! Сдайте бакпосев выделений из цервикального канала с чувствительностью к антибиотикам
Гарднереллез влагалища – одно из распространенных гинекологических заболеваний.
В его основе лежит нарушение микрофлоры в половых путях женщины.
Ряд провоцирующих факторов приводит к снижению количества лактобактерий – главных микроорганизмов, создающих благоприятную кислую среду.
В отсутствии лактофлоры условно-патогенные микроорганизмы начинают активно размножаться.

Если среди бактерий преобладают гарднереллы, говорят об инфекции гарднереллезе.
Способствуют развитию гарднереллеза

Частая смена половых партнеров, нетрадиционные формы секса (оральный, ректальный).

Прием антибиотиков широкого спектра более 7-10 дней.

Ношение тесного синтетического нижнего белья.

Лечение инфекций гениталий без последующего восстановления микрофлоры.


Частое использование ежедневных прокладок.

Злоупотребление антисептическими средствами гигиены – спреи, мыло, интим-гели.

Хронические соматические заболевания эндокринной сферы, органов ЖКТ, дыхания.

Частые стрессы, хроническое недосыпание.

Нарушение режима питания, жесткие диеты, недостаточное употребление молочнокислых продуктов.

Длительный прием противозачаточных средств.

Прием некоторых лекарственных препаратов – кортикостероидов, цитостатиков.

Снижение иммунного статуса на фоне опухолевой патологии, ВИЧ-инфекции и др.

Наличие других инфекций, передающихся половым путем – хламидий, микоплазм, трихомонад, кандидоза, хронического герпеса, ВПЧ и др.

Беременность. Поскольку этот период характеризуется естественным снижением иммунных сил организма, гарднереллез при беременности регистрируется в 2 раза чаще, чем у обычных пациенток.
Гарднерелла является анаэробной бактерией, которая находится во влагалище в небольших количествах.
При размножении этого микроорганизма, развивается заболевание.
Кроме снижения иммунитета, причиной гарднереллеза может стать половой контакт.
Гарднереллез часто путают с дисбактериозом влагалища.
Оба эти состояния должен лечить врач.
Гарднереллез: провоцирующие факторы
Причинами появления гарднереллеза могут стать следующие факторы:
- 1. Стрессы;
- 2. Хронические заболевания;
- 3. Длительный прием антибактериальных препаратов;
- 4. Беременность;
- 5. Климакс;
- 6. Инфекции мочеполовой системы;
- 7. Прием гормональных средств контрацепции;
- 8. Нарушения в эндокринной системе.
Бессимптомный период у женщин при гарднереллезе длиться 4-10 суток.
После завершения инкубационного периода, начинают проявляться первые признаки.
При развитии заболевания, в организме происходят патологические изменения.
Симптоматика бывает яркой, особенно у представительниц слабого пола.
Правильное лечение назначит врач, после постановки диагноза.
Самой частой причиной развития гарднереллеза у женщин является ослабленная иммунная система.
Сниженный иммунитет провоцирует рост грибковой флоры и гарднерелл.
В женском влагалище постоянно находится условно-патогенные микроорганизмы.
Обычно они не доставляют дискомфорта, могут находиться в организме длительное время в ослабленном состоянии.
Гарднереллез: симптомы у женщин
При благоприятных условиях, микрофлора начитает интенсивно размножаться.
Неприятные симптомы появляются быстро.
Отмечают характерные симптомы гарднереллеза у женщин:
- Запах тухлой рыбы из влагалища;
- Небольшие выделения сероватого или желтоватого оттенка;
- Боль в нижней части живота;
- Жжение;
- Болезненный половой акт.
По клиническим проявлениям, диагностировать заболевание достаточно трудно.
При появлении неприятных симптомов, стоит обязательно посетить врача.
Какие признаки заболевания у детей
У девочек гарднереллез способен проявляться в виде зуда вульвы и влагалища.
Возможно появление жжения при отделении мочи.
Появляются специфические сероватые выделения со зловонным запахом.
Как проявляется в пожилом возрасте
В позднем возрасте заболевание встречается реже, и симптомы проявляются слабее.
Симптомы у пожилых женщин при гарднереллезе появляются по причине гормонального сбоя.
Гарднереллез при ВИЧ
У ВИЧ инфицированных людей гарднереллез встречается чаще.
Причиной будет нарушение работы иммунитета.
Бывает ли гарднереллез у мужчин
Гарднереллез может встречаться у мужчин и проявляться в виде разных заболеваний.
Симптомы уретрита появляются в результате присоединения других половых инфекций.
В этом случае можно обнаружить слизистые выделения с примесью гноя.
Возможны проявления симптомов простатита при осложнённой форме заболевания.
Уреаплазмоз и гарднереллез – два совершенно разных заболевания половой сферы.
Каждое имеет своего возбудителя и клиническую картину, отличается в видах диагностики и лечения.
Тем не менее, при проведении обследования на ИППП в результатах анализа уреаплазма и гарднерелла часто выявляются вместе.
Поэтому есть необходимость рассмотреть общую симптоматику и возможные варианты лечения этих инфекций.

Гарднерелла – условно-патогенный микроорганизм.
В небольшом количестве присутствует в микрофлоре любой здоровой женщины.
При увеличении количества этих бактерий и сниженном содержании палочковых лактобактерий может развиться дисбиотическое состояние.
Его называют гарднереллезом, или бактериальным вагинозом.
Уреаплазма – условно-патогенный микроорганизм, который в большом количестве приводит к уреаплазмозу.
Заболевание может иметь неприятные последствия в виде выкидыша, неразвивающейся беременности.
Также вызывает существенный дискомфорт своими проявлениями.
Причины уреаплазмоза и гарднереллеза
Ureaplasma urealyticum может попасть в организм женщины половым путем.
Именно поэтому инфекцию ранее относили к категории ЗППП.
Но после более детального изучения женской микрофлоры и обнаружения этих бактерий у здоровых пациенток уреаплазмоз перестали причислять к половым инфекциям.
Как и гарднереллез, уреаплазменную инфекцию на сегодняшний день относят к дисбиотическому состоянию.

Важную роль в развитии обоих заболеваний отводят факторам, способствующим уменьшению нормальных палочковых лактобактерий.
Среди этих состояний:
- Прием антибактериальных средств.
- Длительное использование комбинированных контрацептивов и внутриматочных спиралей.
- Курение.
- Хронические болезни половой и иных систем.
- Нарушение правил гигиены половых органов. Здесь спровоцировать заболевание может как недостаточная гигиена, так и чрезмерная. Увлечение спринцеваниями, различными интимными гелями, спреями с антисептиком может привести к нарушению баланса нормальной флоры. В идеале для интимной гигиены лучше использовать обычную воду, обмывая лишь наружные половые органы и не пытаясь очистить влагалище изнутри.
- Сильные стрессовые ситуации, нарушение режима питания (жесткие диеты).
- Использование ежедневных прокладок. Это, пожалуй, один из важнейших пунктов. Постоянное ношение прокладок, как и синтетического нижнего белья, приводит к нарушению доступа кислорода к влагалищным бактериям. Создается благоприятная для развития бактерий среда – высокая влажность, повышенная температура и отсутствие достаточной вентиляции.
Симптомы уреаплазмы и гарднереллы
Сразу стоит сказать, что проявления гарднереллеза выражены гораздо сильнее, чем уреаплазмы.
Так что эти бактерии и будут определять клинические проявления.
Основные симптомы:
- Специфические влагалищные выделения. По сравнению с обычными белями, их становится гораздо больше. Исчезает прозрачность, выделения становятся мутными, однородными, сероватого, серо-желтого или молочного цвета. Поскольку гарднереллы в процессе жизнедеятельности выделяют газ, появляются еще два характерных симптома. Первый – пенистость белей. В выделениях отчетливо видны пузырьки газа. Также появляется специфический запах. Женщины сравнивают его с запахом пропавшей рыбы, тухлой рыбы, прокисшего молока. При большом количестве уреаплазм периодически могут выходить сгустки слизи.
- Незначительный зуд и дискомфорт в области вульвы и во влагалище. По сравнению с кандидозом (молочницей) зуд при уреаплазме и гарднерелле у женщин менее выраженный, к тому же, никогда не бывает творожистых выделений.
- Разной интенсивности боль в области яичников и/или внизу живота. Этот симптом больше характерен для урапалазмоза, т.к. именно эти бактерии вызывают воспаление в маточных трубах и яичниках.
- Болезненность при половых актах. Симптом связан с воспалением. При этом боль не резкая, а ноющая. Ее можно терпеть, но она нарушает качество половой жизни.
- Бесплодие (относительное, беременность возможна после полного излечения от инфекций). Причин, по которым могут быть проблемы с зачатием, несколько.
- Гарднереллы, в большом количестве присутствующие в выделениях женщины, изменяют рН влагалищной среды. Вместо кислой, она становится щелочной, в которой сперматозоиды теряют свою активность.
- Уреаплазмы вызывают хроническое воспаление во внутреннем маточном слое, в который внедряется оплодотворенная яйцеклетка. В этом случае плодное яйцо либо не прикрепляется к патологической слизистой, либо в нем в последующем не развивается эмбрион. Происходит выкидыш или диагностируется замершая беременность.
Беременность, уреаплазма и гарднерелла
Часто бывает и так, что на фоне имеющихся инфекций беременность наступает достаточно легко.
И тогда возникает новый страх: как будут вместе уживаться уреаплазма, гарднерелла и беременность.

Среди наиболее частых осложнений:
- Постоянная угроза прерывания беременности, особенно на маленьких сроках, могут быть мажущиеся кровянистые выделения.
- Самопроизвольный выкидыш, замершая беременность.
- Аномалии прикрепления хориона и плаценты (низкая плацентация, предлежание краевое или полное).
- Угроза преждевременных родов, преждевременные роды.
- Внутриматочная гипоксия ребенка, задержка его физического развития.
- Осложнения родов в виде преждевременного излития вод, родовой слабости, нарушения отделения плаценты.
- Рождение ребенка с признаками внутриутробного заражения.
- Частые молочницы, плохо поддающиеся лечению. У беременных есть естественное снижение общего иммунитета, а на фоне инфекций ослабевает также иммунитет общий, это и приводит к проявлениям грибковой инфекции.
Уреаплазма и гарднерелла у мужчин
Проявления дисбиоза и уреаплазмоза у мужчин довольно скудные.
До 90% случаев инфицирования болезни протекают в форме бессимптомного носительства.
И лишь в небольшом проценте случаев возникает клиническая симптоматика в виде небольшого жжения, болезненности при мочеиспускании, мелких очагов покраснения и патологических выделений.
Уреаплазма и гарднерелла в анализах
Для диагностики заболеваний могут быть назначены следующие анализы.
Простой мазок на состав микрофлоры
Это обследование – одно из самых быстрых.

По результату мазка можно увидеть:
Измерение рН вагинального отделяемого
При гарднереллезе эта цифра обычно выше 4.5.
Взятие крови методом ИФА для определения титра антител к уреаплазме.
Диагностически значимым считается количество бактерий больше 10 в четвертой степени.
Молекулярно-биологическое исследование с помощью ПЦР
Этим методом можно обнаружить генетический материал и гарднереллы, и уреаплазмы.
Это один из самых точных методов исследования, помогающий в постановке правильного диагноза.
Уреаплазма и гарднерелла: комплексное лечение
При наличии в организме уреаплазмы и гарднереллы лечение обязательно должно быть комплексным.

Если назначить только антибиотик от уреаплазмы, это приведет к еще большему размножению гарднерелл.
В схему лечения уреаплазмоза и гарднереллеза при их выявлении входят следующие препараты:
- Один или два антибиотика, к которым, по результатам анализа, чувствительна уреаплазма. Если количество микроорганизмов большое, могут использоваться два антибактериальных средства из разных групп. Одна из схем: сочетание доксициклина и азитромицина.
- Антимикробное средство – метронидазол, орнидазол, тинидазол. Эффективно главным образом в отношении гарднереллы и другой кокковой флоры.
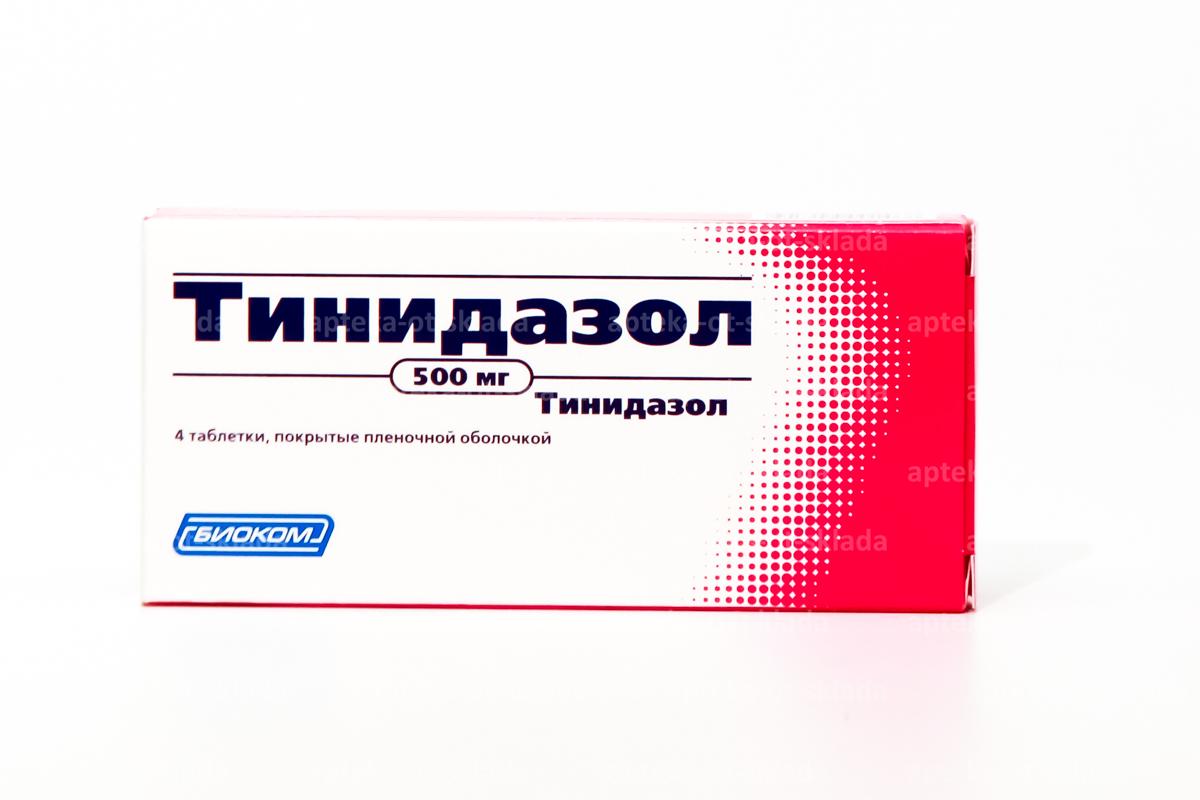
Т.е. наряду с патогенными микробами, они убивают всю влагалищную флору.
В этом случае назначаются препараты, способствующие восстановлению нормального биоценоза половых путей:
- Биоселак – вагинальные капсулы, содержащие не менее 10 8 Lactobacillu rhamnosus.
- Вагилак – препарат для приема внутрь, содержащий пробиотические штаммы Lactobacillus reuteri RC-14 и Lactobacillus rhamnosus GR-1.
- Гинофлор – двухкомпонентный препарат, содержащий помимо бактерий Lactobacillus acidophilus также среду для их размножения в виде гормона эстриола.
- Лактриол – вагинальные свечи с ацидофильными лактобактериями.

Помните, что лечение должны проходить оба половых партнера, на время терапии исключается половая жизнь.
Курс лечения обычно не превышает 14 дней.
Уреаплазма и гарднерелла: отзывы
Существуют форумы, где пациентки делятся информацией по лечению уреаплазмы и гарднереллы.
Из их просмотра становится понятно, что только комплексный подход к лечению приводит в большинстве случаев к полной элиминации бактерий из организма.
В некоторых случаях происходит повторное развитие гарднереллеза, если не устранен основной провоцирующий фактор.
Например, пациентка не готова отказаться от курения или использования ежедневных прокладок.
В нашем КВД можно за один день пройти диагностику уреаплазмоза и гарднереллеза и получить консультацию по вопросам лечения.
Читайте также:

