Гастроэнтерологическая инфекция симптомы я
Обновлено: 16.04.2024
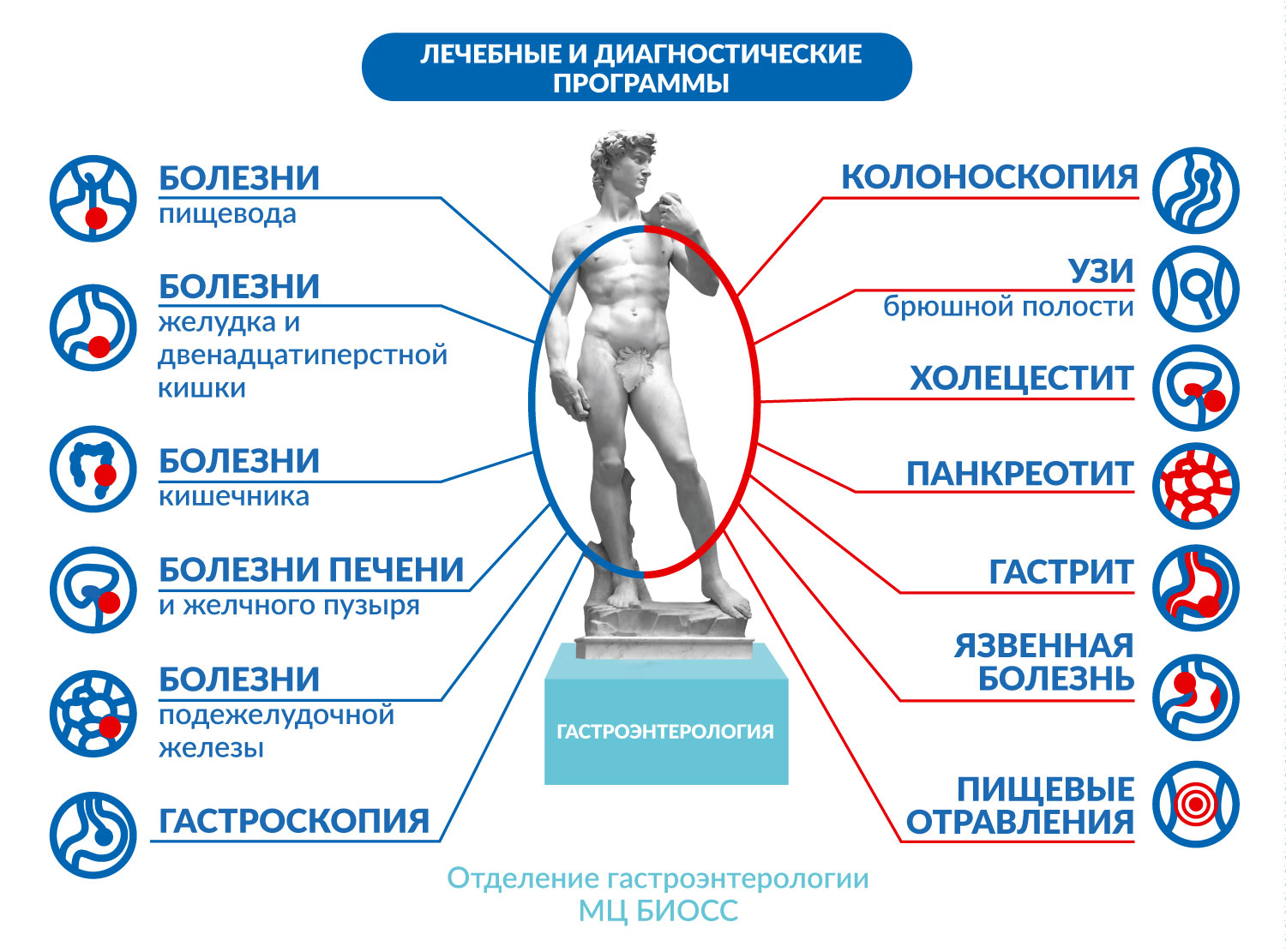
Болезни пищевода.
Описание процедуры приема врача гастроэнетролога
В нашей клинике на прием гастроэнтеролога выделяется 30 мин. Консультация гастроэнетролога включает в себя беседу с пациентом, осмотр (пальпация, перкуссия, аускультация), выяснение жалоб и изучение данных предыдущих исследований. Поэтому мы рекомендуем брать результаты всех ранее выполненных исследований с собой. Это касается рентгенограмм, снимков МРТ, результатов эндоскопических исследований и др. Т.к. большинствоф заболеваний врач гастроэнтеролог может заподозрить уже на приеме после опроса и осмотра пациента. Будет лучше, если Вы заранее, перед консультацией, возьмете листок бумаги и подробно укажите свои жалобы и историю Вашего заболевания. Это поможет Вам не забыть ничего важного во время беседы с врачом.
При необходимости, мы предложим Вам провести следующие исследования:
- Общий (клинический) и биохимический анализ крови – это необходимо для диагностики железодефицитной анемии при хроническом атрофическом гастрите, выявление скрытого кровотечения (эрозии, язвенная болезнь), определение выраженности воспалительного процесса и т.д.
- УЗИ органов брюшной полости, УЗИ желчного пузыря с функциональными пробами.
- Эзофагогастродуоденоскопия – гастроскопия позволяет врачу визуально определить нарушения слизистой оболочки органов желудочно-кишечного тракта (ЖКТ), эрозии и язвы, наличие грыжи пищеводного отверстия диафрагмы, выявить полипы и другие новообразования.
- Колоноскопия - гастроскопия позволяет врачу визуально определить нарушения слизистой оболочки толстой кишки, эрозии и язвы, выявить полипы и другие новообразования.
- Рентген органов брюшной полости – позволяет выявить нарушение проходимости желудочно-кишечного тракта, признаки острой спаечной кишечной непроходимости.
- КТ и МРТ органов брюшной полости – эти методы исследования помогают определить точную локализацию и объем патологического процесса. Применение контрастирования позволяет выявить степень нарушения кровообращения в органах желудочно-кишечного тракта.
- Возможны также другие более специфические исследования и анализы.
Клинические симптомы:
- Боль за грудиной различной интенсивности, может быть постоянной или периодической, часто связана с приемом пищи или жидкости, может отдавать в спину, под лопатку.
- Дисфагия – ощущение давления, распирания, переполнения, ком за грудиной или в горле; затруднение проглатывания жидкой пищи, воды.
- Изжога.
- Отрыжка.
- Иногда может беспокоить рвота, преимущественно утром.
- Частая икота.
Осложнения при отсутствии лечения:
- Эрозии и язвы пищевода.
- Кровотечение из пищевода при эрозивном/язвенном поражении.
- Злокачественные новообразования пищевода.
- Пищевод Баррета.
Болезни желудка и двенадцатиперстной кишки.
Клинические симптомы:
Осложнения при отсутствии лечения:
- Эрозивное или язвенное поражение слизистой желудка, ДПК.
- Прободение язвы.
- Пенетрация язвы.
- Кровотечение из язвы.
- Стеноз ДПК.
- Рак желудка.
Дополнительная диагностика:
- Ферритин, витамин В12.
- Биопсия гистологического материала при ЭГДС.
- Антитела IgGк хеликобактер пилори.
- Антитела к хеликобактер пилори в кале.
Болезни кишечника.
Среди хронических заболеваний кишечника выделяют неспецифический язвенный колит, болезнь Крона. В подавляющем большинстве случаев изменения в работе кишечника (колит) являются вторичными, связанными с заболеваниями верхних отделов ЖКТ (желудка, ДПК, желчного пузыря, поджелудочной железы, глистные инвазии) и не требуют самостоятельного лечения. При бесконтрольном или длительном приеме антибиотиков может развиться дисбактериоз, или даже псевдомембранозный колит, который необходимо лечить у специалиста.
Клинические симптомы:
- Жидкий стул с кровью, слизью, гноем от 10 до 20-40 р/сут.
- Схваткообразные боли в животе разлитого характера, возникают или усиливаются перед испражнением и ослабевают после стула.
- Похудение, слабость, повышение температуры, снижение аппетита.
- Часто могут наблюдаться боли в суставах, узловатая эритема, различные поражения кожи, воспаление глаз, воспаление почек, воспаление десен, языка.
Осложнения при отсутствии лечения:
- Перфорация толстой кишки.
- Токсическая дилатация толстой кишки.
- Кишечное кровотечение.
- Стриктуры толстой кишки.
- Полипоз кишечника.
- Формирование свищей.
- Рак толстой кишки.
Дополнительная диагностика:
- Ирригоскопия при невозможности проведения фиброколоноскопии.
- УЗИ органов брюшной полости.
- ЭГДС.
Болезни печени и желчного пузыря.
Среди заболеваний печени и желчного пузыря наиболее распространены дискинезия желчевыводящих путей (может приводить к образованию холестериновых полипов, холестероза желчного пузыря, камней желчного пузыря), хронический холецистит (бескаменный и калькулезный), стеатогепатоз, алкогольная болезнь печени, цирроз (в подавляющем большинстве случаев как исход алкогольной болезни печени).
Клинические симптомы:
- Приступообразная боль различной интенсивности в правом подреберье, иногда в подложечной области, может провоцироваться употреблением жирной, острой пищи, алкоголя, стрессами, может иррадиировать в правое плечо или правую лопатку.
- Тошнота.
- Горечь во рту.
- Отрыжка.
- Рвота.
- Вздутие живота, урчание в животе.
- Склонность к неоформленному, жидкому стулу или запорам.
- Тяжесть в правом подреберье.
- Желтуха.
- Потемнение мочи.
- Посветление кала.
Осложнения при отсутствии лечения:
- Образование камней желчного пузыря.
- Желчная колика.
- Острый холецистит.
- Перфорация желчного пузыря.
- Холангит.
- Вторичный билиарный цирроз печени.
- Реактивный гепатит.
Дополнительная диагностика:
Болезни поджелудочной железы.
Клинические симптомы:
Осложнения при отсутствии лечения:
- Нарушение сердечного ритма.
- Ухудшение течения гипертонической болезни (кризовое течение).
- Внезапная сердечная смерть.
- Отек легких.
- Хроническая болезнь почек с исходом в почечную недостаточность.
- Инвалидизация с выраженным снижением качества жизни.
Симптомы гастроэнтерологических заболеваний
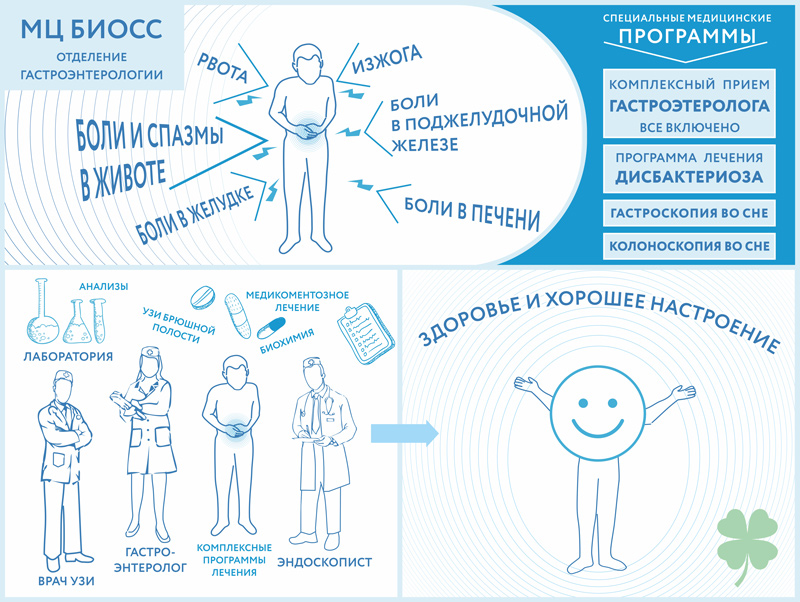
Боли в области живота (желудок, желчный пузырь, печень и тд. ),боль под ребрами, боли от острой и жирной пищи, рвота, отрыжка, горечь во рту, отрыжка. Вздутие живота, бурление в животе, метеоризм (повышенное отхождение газов) Изменение окраски кала (зеленый, белый, черный цвет и т.д.).

* На основании рекомендаций EAG /Европейской Ассоциации Гастроэнтерологов/, ведущих гастроэнтерологов РФ, общероссийских стандартов, опираясь на многолетний опыт наших врачей, мы разработали оптимальную Первичную программу гастроэнтерологического обследования.
Гастроэнтероколит — это сочетанное воспаление желудка, тонкого и толстого кишечника. Заболевание зачастую имеет инфекционную природу (вирусные бактериальные или паразитарные возбудители), реже начинается под влиянием аллергенов, экзогенных токсинов, некоторых лекарств. Патология проявляется тошнотой, рвотой, разнообразными болями в животе, нарушениями стула. Диагностика требует проведения анализов кала, исследований крови, УЗИ органов брюшной полости и других инструментальных методик. Лечение включает ликвидацию этиологического фактора (по возможности), восстановление функций системы пищеварения, ликвидацию обезвоживания.
МКБ-10
Общие сведения
Гастроэнтероколит — одно из наиболее распространенных патологических состояний в медицине, с которым сталкиваются семейные доктора, а также узкопрофильные специалисты: инфекционисты, гастроэнтерологи, токсикологи. Острые формы болезни находятся на втором месте по частоте встречаемости после респираторных инфекций. Актуальность желудочно-кишечного воспаления обусловлена большим разнообразием этиологических факторов, серьезными нарушениями процессов пищеварения, склонностью больных проводить лечение самостоятельно, не обращаясь к специалистам, что часто приводит к осложнениям.

Причины гастроэнтероколита
Тотальное воспаление желудка и кишечника является неспецифическим синдромом, имеет полиэтиологическую природу, которая определяется возрастом пациента, пищевыми привычками, наличием хронических сопутствующих заболеваний и другими особенностями. Причины развития гастроэнтероколита объединяются в несколько категорий, таких как:
- Бактериальные инфекции. Подобный воспалительный процесс в ЖКТ является результатом многих кишечных инфекций: сальмонеллеза, шигеллеза (дизентерии), эшерихиоза, кампилобактериоза. Нередко патология возникает при пищевых токсикоинфекциях, вызываемых стафилококками, стрептококками, энтерококками.
- Вирусные инфекции. Инфекционное поражение желудка и кишечника нередко наблюдается при заражении вирусами: ротавирусом, аденовирусом, норовирусом. Такие формы заболевания более характерны для детского возраста. Также гастроэнтероколит возможен при гриппе, полиомиелите, реовирусной инфекции и других инфекционных процессах.
- Паразитарные инвазии. Поражение пищеварительного тракта характерно для протозойных инфекций: амебиаза, балантидиаза, лямблиоза. Вовлечение в патологический процесс большинства отделов ЖКТ возможно при длительном течении гельминтозов.
- Токсические влияния. Заболевание встречается при случайном проглатывании растворов бытовой химии, косметики, промышленных щелочных или кислотных жидкостей. Реже патология формируется при употреблении ядовитых грибов, экзотических морепродуктов, некоторых растений.
- Аллергены. Аллергическое желудочно-кишечное воспаление — распространенная патология, которая возникает как при употреблении специфических для конкретного человека сенсибилизирующих продуктов, так и вследствие пищевой непереносимости красителей, ароматизаторов, других некачественных компонентов пищи.
- Ятрогенные факторы. Длительный лечение антибиотиками, цитостатиками, кортикостероидами провоцирует дисбиоз кишечника, на фоне чего развивается гастроэнтероколит. Острое поражение возможно в результате лучевой нагрузки при радиотерапии онкопатологии, при случайном или преднамеренном употреблении большой дозы медикаментов.
Факторы риска
Основным предрасполагающим фактором являются погрешности в питании. Манифестация симптоматики наблюдается при нездоровых перекусах и отсутствии полноценных приемов пищи, злоупотреблении острыми или копчеными блюдами, одномоментном приеме большого количества сладостей. Отказ от горячих блюд в разрезе причин болезни остается дискутабельным вопросом, однако у многих пациентов при еде всухомятку обостряются признаки поражения ЖКТ.
К факторам риска относят наличие соматической патологии: хронического панкреатита, холецистита, гепатита, особенно если не проводится своевременное лечение. Вероятность развития заболевания повышается у больных с ахилией вследствие отсутствия обеззараживающей функции соляной кислоты желудка. Нарушения иммунного статуса чреваты быстрым распространением кишечных инфекций с тотальным вовлечением в процесс всех отделов ЖКТ.
Патогенез
Механизм развития болезни различается в зависимости от основного этиологического фактора, исходного состояния органов ЖКТ. При инвазивном типе кишечной инфекции происходит колонизация возбудителей на кишечной стенке, их внедрение в слизистую с развитием воспаления, язвенно-некротических изменений. При секреторном типе нарушаются биохимические механизмы всасывания воды и электролитов в кишечнике, а при осмотическом — в основе болезни лежит гиперосмолярность химуса.
При токсическом и ятрогенном гастроэнтероколитах отмечается прямое повреждение стенок всех отделов ЖКТ с образованием эрозий, язв, ожогов (при действии кислот или щелочей). Особый механизм формирования аллергического поражения ЖКТ: чаще всего это происходит по немедленному (реагиновому) типу, связанному с гиперпродукцией иммуноглобулинов Е, изредка диагностируются реакции замедленной чувствительности (клеточный тип).
Независимо от механизма поражения желудка и кишечника при желудочно-кишечном воспалении происходят серьезные нарушения пищеварительной функции. Из-за снижения выработки соляной кислоты и пепсина белковая пища не переваривается в желудке, дефицит панкреатических и кишечных ферментов вызывает мальдигестию. В результате у человека развивается мальабсорбция, организм недополучает основные макронутриенты, витамины и минералы, что проявляется разнообразными дефицитными состояниями.
Симптомы гастроэнтероколита
Патология характеризуется сочетанием симптомов, которые типичны для гастрита, энтерита и колита. Гастритические признаки заболевания включают боли и рези в верхней зоне живота, тошноту, многократную рвоту. Для энтерита специфична болезненность по всем отделам живота, урчание в кишечнике, частый жидкий стул. Колит проявляется спастическими болями в левых нижних отделах живота, примесями слизи и крови в каловых массах, мучительными позывами на дефекацию.
При острой форме болезни возникает тяжелый интоксикационный синдром. У больных повышается температура тела до субфебрильных или фебрильных значений, беспокоит сильная слабость и адинамия, в некоторых случаях происходит умеренное угнетение сознания, требующие срочного начала лечения. При воздействии экзогенных токсинов возможны боли в суставах и мышцах, нарушение рефлекторной деятельности, тремор пальцев рук.
Вышеописанная клиническая картина типична для острого варианта гастроэнтероколита, тогда как хроническая форма болезни протекает со скудной симптоматикой. Пациенты жалуются на умеренные боли в животе, нарушения стула, снижение аппетита. При нутритивной недостаточности беспокоят усталость, ухудшение работоспособности, головные боли. Симптомы имеют волнообразное течение с периодами обострений, частичных или полных ремиссий.
Осложнения
К местным осложнениям патологии относят перфорацию кишечной стенки, быстропрогрессирующий колит, токсический мегаколон. При глубоком повреждении кишечной стенки есть риск профузного кровотечения, которое при отсутствии своевременного лечения завершается смертью больного. Длительный воспалительный процесс при хроническом варианте заболевания чреват развитием рака желудка или кишечника.
Острые осложнения токсического/лекарственного гастроэнтероколита включают поражение других органов: мочевыделительной системы, сердца, головного мозга. Негативное влияние экзогенных веществ проявляется острой почечной недостаточностью, сердечной недостаточностью, токсической энцефалопатией. При массивной бактериальной инвазии есть риск развития инфекционно-токсического шока.
Чем дольше не проводится лечение болезни, тем сильнее угнетается пищеварительная функция. Недостаточность полостного и/или пристеночного переваривания нутриентов сопровождается нарушениями всасывания аминокислот, моносахаров, липидов, микроэлементов. Организм находится в состоянии нутритивного дефицита, возникают полигиповитаминозы. На фоне этого ухудшается состояние кожи и волос, происходят функциональные расстройства внутренних органов.
При гастроэнтероколитах любой этиологии неизбежно проявляется дисбактериоз, характеризующийся преобладанием патогенной кишечной микрофлоры. Если лечение дисбиоза не было назначено, пациенты испытывают тяжесть и вздутие живота, имеют неустойчивый зловонный стул, к тому же эти признаки усугубляются при употреблении жирной пищи, блюд из фаст-фуда, алкоголя. На фоне нарушения синтеза витаминов в толстой кишке без соответствующего лечения витаминными препаратами усугубляются симптомы авитаминозов.
Диагностика
Обследование пациентов с признаками острого гастроэнтероколита лежит в зоне ответственности инфекциониста, а хроническими вариантами болезни в основном занимаются врачи-гастроэнтерологи. При первичном осмотре большое значение уделяется сбору анамнеза заболевания: когда появились симптомы, с какими событиями больной связывает ухудшение самочувствия, проводилось ли лечение в домашних условиях. Для уточнения причины поражения ЖКТ применяются следующие методы:
- Физикальный осмотр. Поверхностная и глубокая пальпация живота требуется для выявления зон максимальной болезненности, исключения острой хирургической патологии. Также производится осмотр языка, кожных покровов, слизистых оболочек — дополнительные симптомы дают ценную информацию для предположения причины болезни.
- УЗИ органов живота. Ультразвуковая диагностика необходима локализации воспалительного процесса в ЖКТ, исключения других заболеваний, которые могут иметь сходную клиническую картину, быстро оценить состояние всей брюшной полости.
- Дополнительные инструментальные методы. Для уточнения анатомо-функциональных особенностей пищеварительного тракта назначается рентгенография с пассажем бария, ФЭГДС, колоноскопия. Современным и комфортным для пациентов вариантом исследования является видеокапсульная эндоскопия — информативная визуализация всех отделов кишечника без введения зонда.
- Копрограмма. Нарушения пищеварительной функции определяются по содержанию в кале большого количества непереваренной клетчатки, исчерченных мышечных волокон, капель нейтрального жира. На воспалительный процесс указывает слизь, значительное число лейкоцитов, присутствие эритроцитов.
- Микробиологическая диагностика. Бактериологический посев кала — информативный метод для обнаружения большинства видов бактериальных кишечных инфекций. Микроскопия фекалий проводится для диагностики яиц гельминтов, цист простейших. Из современных методов используется ИФА, ПЦР кала.
- Исследования крови. Изменения в гемограмме указывают на неспецифический воспалительный процесс (лейкоцитоз или лейкопения, повышение СОЭ). Отклонения в биохимическом анализе крови встречаются при хроническом гастроэнтероколите. При необходимости ставятся серологические реакции на антитела к кишечным инфекциям.
Лечение гастроэнтероколита
При гастроэнтероколитическом воспалении лечение включает два основных направления: немедикаментозные меры коррекции состояния (диетотерапия, лечебно-охранительный режим), медикаментозная терапия — этиотропная, патогенетическая, симптоматическая, восстановительная. Лечение неосложненных форм болезни у пациентов без дополнительных факторов риска и эпидемиологической опасности возможно дома, в остальных случаях требуется госпитализация в профильный стационар.
Назначается лечебное питание с учетом интенсивности диарейного синдрома, общего состояния больного. После нормализации стула диету постепенно расширяют. При хроническом гастроэнтероколите требуется постоянное соблюдение щадящей диеты с преобладанием легкоусвояемой пищи. Для коррекции водного баланса выполняется оральная или парентеральная регидратация. Медикаментозное лечение может включать такие препараты:
- Антибиотики. Лекарства используются при доказанной бактериальной этиологии гастроэнтероколита для быстрой ликвидации этиологического фактора. В случае паразитарных инвазий показано лечение специфические антипротозойные или антигельминтные средства.
- Энтеросорбенты. Препараты связывают и выводят токсические вещества из ЖКТ, поэтому они применяются как патогенетическое лечение при различных формах гастроэнтероколитов.
- Иммуномодуляторы. Лекарства назначаются для лечения тяжелых бактериальных или вирусных инфекций, особенно у иммунокомпрометированных пациентов.
- Пробиотики. Медикаменты с содержанием полезных лакто- и бифидобактерий необходимы для восстановления микрофлоры кишечника после воспалительного процесса, проведения антибиотикотерапии. Для усиления эффективности пробиотиков их комбинируют с пребиотиками.
- Ферменты. При сниженной активности пищеварительных энзимов целесообразна медикаментозная коррекция функции полостного переваривания, что позволяет устранить нутритивную недостаточность, нормализовать стул при хронической форме заболевания.
Прогноз и профилактика
Большинство случаев острого гастроэнтероколита удается успешно ликвидировать с помощью комплексной медикаментозной терапии. Если лечение проводится своевременно, прогноз благоприятный, отдаленные последствия не возникают. Повышенный риск осложнений имеют больные с хронической соматической патологией, сниженным иммунным статусом, а также люди, которые занимаются самолечением.
Гастроэнтерит – это воспалительный процесс в желудке и тонком кишечнике, причиной которого может быть бактериальное (в том числе хеликобактерное), вирусное или протозойное поражение, действие химических и физических факторов, развитие аллергических реакций. Ведущие клинические признаки – диспепсический, болевой синдром, при остром инфекционном гастроэнтерите – дегидратация. Диагностика заключается в изучении анамнеза заболевания, эпидемиологической обстановки, выявлении возбудителя, проведении эндоскопических и других дополнительных методов исследования. Лечение консервативное, определяется формой патологии.
Общие сведения
Гастроэнтерит – воспалительный процесс, локализующийся в слизистой оболочке желудка и тонкого кишечника, приводящий к нарушению секреторной, пищеварительно-транспортной функции, вторичным иммунным и метаболическим изменениям. Заболевание может протекать в двух формах – острой и хронической, которые имеют принципиальные отличия в этиологии, проявлениях и методах лечения.
Распространенность очень высокая: в структуре инфекционных заболеваний острый гастроэнтерит занимает второе место после респираторных инфекций, а хронический встречается более чем у половины школьников и лиц старших возрастных групп. Актуальность данной патологии обусловлена постоянным появлением новых штаммов возбудителей, развитием устойчивости к антибиотикам, распространенностью таких факторов риска, как нерациональное питание, употребление алкоголя и курение, а также крайне частыми случаями самолечения.
Причины гастроэнтерита
Основной причиной развития острого воспаления является инфицирование бактериями, вирусами, простейшими (шигеллами, сальмонеллами, кишечной палочкой, энтеротропными вирусами, амебами и др.), а также действие на слизистую оболочку желудка и тонкого кишечника химических или физических повреждающих факторов (алкоголя, некоторых лекарственных препаратов, агрессивных химических веществ, ионизирующей радиации). Реже острая форма возникает в результате несбалансированного питания (употребления слишком острой, жирной пищи) или индивидуальной непереносимости определенных продуктов питания (аллергическая форма).
Наиболее часто встречается острый инфекционный гастроэнтерит, при котором происходит попадание патогенной флоры в ЖКТ, адгезия и инвазия микроорганизмов, продукция ими энтеротоксинов. Эти процессы сопровождаются повышением осмотического давления содержимого кишечника и секрецией в его просвет большого количества воды и электролитов. Вероятность острого инфекционного гастроэнтерита повышается при нарушении микробиоценоза кишечника и пониженной кислотности желудочного сока.
Хронический гастроэнтерит может формироваться как осложнение и продолжение перенесенного острого процесса, но в большинстве случаев его причиной является инфицирование Helicobacter pylori. Хеликобактерии – это кислотоустойчивые микроорганизмы, обладающие тропностью к эпителиальной ткани желудка и имеющие защитные механизмы, позволяющие существовать в агрессивной кислой среде.
Развитие этих бактерий приводит к повышению кислотообразующей функции, а в результате постоянного действия на слизистую тонкого кишечника кислого содержимого желудка – метаплазии кишечного эпителия, который трансформируется в желудочный. При этом слизистая приобретает благоприятные свойства для заселения хеликобактерий. Хронический воспалительный процесс приводит к недостаточной выработке пищеварительных соков и угнетению местных иммунных механизмов.
По наблюдениям специалистов в сфере практической гастроэнтерологии, хроническая форма патологии часто наблюдается при алкоголизме. При этом имеют место атрофические изменения в слизистой оболочке желудочно-кишечного тракта с выраженными нарушениями переваривания пищи и всасывания ценных питательных веществ.
Классификация
Гастроэнтерит классифицируется в зависимости от формы (острая или хроническая), этиологического фактора и преобладающего клинического синдрома. В течении острого гастроэнтерита выделяют три степени тяжести. Первая характеризуется нечастой диареей и рвотой, сохранением нормальной температуры тела и отсутствием симптомов обезвоживания. Средняя степень тяжести определяется рвотой и диареей до десяти раз в сутки, признаками легкой дегидратации и повышением температуры до 38,5ºС. Тяжелое течение сопровождается выраженным обезвоживанием, лихорадкой, нарушениями сознания.
Хронический гастроэнтерит классифицируют по этиологическим факторам (инфекционный, алиментарный, вызванный физическими или химическими факторами, заболеваниями печени и поджелудочной железы), преобладающим функциональным изменениям (нарушение мембранного пищеварения, всасывательной или моторной функции), повышенной или пониженной кислотности. В зависимости от анатомо-морфологических изменений различают поверхностный гастроэнтерит с повреждением эпителиальных клеток, хроническое воспаление без атрофии, хронический атрофический процесс. В течении хронической формы выделяют обострения и ремиссии.
Симптомы гастроэнтерита
Клиническая картина зависит от формы заболевания. Острый процесс развивается бурно, из-за частой и обильной диареи и рвоты в течение нескольких часов состояние пациента может существенно ухудшиться. Если причиной патологии является инфекционный процесс, инкубационный период может длиться от 3-4 часов до нескольких дней. Чаще всего первый симптом – диарея, возможна тошнота и рвота. Выраженность проявлений отличается в зависимости от видовой принадлежности возбудителя.
При бактериальном гастроэнтерите течение обычно более тяжелое, чем при вирусном, характерны гипертермия и интоксикационный синдром. Особенностью является повреждение клеток эпителия токсинами, поэтому в большинстве случаев бактериальный гастроэнтерит сопровождается выраженными спастическими болями по ходу кишечника. Вирусное поражение крайне редко сопровождается болью в животе, у маленьких детей заболевание может быстро привести к значительному обезвоживанию. Вирусный гастроэнтерит часто протекает с признаками респираторной инфекции.
При остром процессе ведущим клиническим синдромом, требующим ранней коррекции, является обезвоживание. Дегидратация может достигать значительной степени, когда пациент теряет жидкость в количестве 10% массы тела и более. При этом возможны судороги, нарушение сознания, выраженная слабость, тахикардия, снижение артериального давления. Больные ощущают сильную жажду; кожные покровы сухие, тургор снижен. При значительном обезвоживании температура тела понижается до 35 ºС, уменьшается количество выделяемой мочи вплоть до анурии.
Хроническая форма болезни сопровождается общими симптомами и признаками местного поражения слизистой оболочки. Общие проявления характеризуются слабостью, астенизацией, снижением веса вследствие нарушенного всасывания питательных веществ, раздражительностью, бессонницей. У большей части пациентов наблюдаются трофические изменения ногтей (слоящиеся, ломкие ногти), волос (ломкие, секущиеся волосы), кожи и слизистых. Нарушение всасывания кальция может привести к парестезиям, судорогам мелких мышц.
Боль при хроническом гастроэнтерите возникает через 1-2 часа после еды, сопровождается тошнотой, отрыжкой, реже – рвотой. К кишечным проявлениям заболевания относятся диарея, полифекалия, вздутие живота, урчание. В клинике хронического процесса сменяются периоды обострений и ремиссий. Обострения имеют осенне-весеннюю сезонность, их провоцируют нарушения диеты и сопутствующие заболевания. При адекватной терапии симптомы регрессируют приблизительно за десять дней.
Диагностика
В случае острой формы гастроэнтерита ведущая роль в диагностике отводится изучению жалоб и анамнеза заболевания, эпидемиологической обстановки в регионе, факторов риска, а также методам выявления возбудителя. Характер изменений испражнений и степень обезвоживания позволяют определиться с началом лечения. Точный диагноз выставляется после выявления возбудителя, однако эти исследования требуют длительного времени (7-10 дней). При осмотре определяется сухость кожных покровов и снижение их тургора, болезненность живота при пальпации. Язык сухой, обложен сероватым или белым налетом. Возможна гипертермия, нарушение сознания, при выраженной дегидратации – гипотермия и судороги.
Копрологическое исследование (копрограмма) выявляет в испражнениях примеси слизи, гноя, крови, непереваренной клетчатки, мышечных волокон, крахмала и жиров. В клиническом анализе крови определяется лейкоцитоз и ускорение СОЭ, а в случае обезвоживания – признаки гемоконцентрации (уменьшения жидкой составляющей крови). Обнаружение возбудителя осуществляется бактериологическими и вирусологическими методами. Исследуются испражнения, рвотные массы, кровь и моча. Наиболее информативна серологическая диагностика – четырехкратный прирост титра специфических антител в парных сыворотках.
Для верификации хронического гастроэнтерита проводятся дополнительные исследования ЖКТ. При эзофагогастродуоденоскопии оценивается состояние слизистой оболочки желудка и начальных отделов тонкого кишечника, проводится биопсия измененных участков слизистой для последующего гистологического анализа. Это позволяет обнаружить атрофию, метаплазию или гиперплазию. Для выявления нарушения моторики применяется антродуоденальная манометрия. Обязательно проводится внутрижелудочная pH-метрия, поскольку пониженная и повышенная кислотность требуют различного подхода к лечению. С целью выявления Helicobacter pylori осуществляется ПЦР-диагностика, дыхательный уреазный тест и морфологическое исследование биоптатов. Для оценки состояния печени и поджелудочной железы выполняется УЗИ органов брюшной полости.
Лечение гастроэнтерита
При остром процессе лечение может проводиться в амбулаторных условиях или в инфекционном стационаре, при хроническом – в отделении гастроэнтерологии. Основой терапии при острой форме является регидратация, диетотерапия, в некоторых случаях – применение антибиотиков и вспомогательных средств. Любая степень тяжести острого инфекционного гастроэнтерита требует раннего начала оральной регидратационной терапии. Особенно это касается маленьких детей, у которых обезвоживание развивается очень быстро. Даже если признаков эксикоза нет, требуется обильное питье.
При наличии жажды, сухости кожи, снижения объема мочи применяются специальные пероральные солевые растворы. Пациент должен выпивать жидкость в объеме, превышающем потери в полтора раза. Если жажда уменьшается и увеличивается диурез, значит, дегидратация компенсируется достаточно. При значительных потерях воды и электролитов проводится инфузионная регидратация солевыми растворами.
Антибиотики в случае острого гастроэнтерита показаны только при его бактериальной этиологии (наличие слизи, гноя и крови в испражнениях, выраженной гипертермии). При вирусном поражении антибактериальная терапия противопоказана. Для уменьшения диареи и выведения токсинов назначаются энтеросорбенты: активированный уголь, диоктаэдрический смектит, полифепан и другие. С целью нормализации кишечной флоры применяются пробиотики и эубиотики.
Лечение хронического гастроэнтерита определяется его формой. В случае повышенной кислотности применяются антациды, ингибиторы протонной помпы. Обнаружение хеликобактерий требует обязательного проведения специфической терапии: назначаются антибиотики, препараты висмута и ингибиторы протонного насоса. При сниженной кислотности используется натуральный желудочный сок, ферментативные и репаративные препараты. Обязательно проводится восстановление микрофлоры кишечника. При выраженном болевом синдроме, особенно с явлениями солярита, эффективна физиотерапия: электрофорез с анестетиками, магнитотерапия.
При острой и хронической форме болезни обязательно соблюдение диеты. Пища должна быть химически и механически щадящей, исключаются экстрактивные вещества, жирные и острые блюда. С целью снижения риска рецидивирования пациентам рекомендуется исключить курение, употребление алкоголя, кофе и газированных напитков. В период ремиссии проводится санаторно-курортное лечение. Терапия гастроэнтерита не должна проводиться больными самостоятельно – нерациональное применение симптоматических средств только уменьшает проявления, но не приводит к излечению.
Прогноз и профилактика
При своевременном лечении, соблюдении диеты прогноз благоприятный. В то же время самостоятельное лечение острого гастроэнтерита может привести к хронизации процесса. При наличии факторов риска (возраст до 6 месяцев и после 65 лет, сопутствующие почечные, сердечно-сосудистые и неврологические заболевания, сахарный диабет, онкологическая патология) острая патология может протекать в тяжелой форме, при этом летальность достаточно высокая.
При хроническом гастроэнтерите обязательна диспансеризация и регулярное обследование. врачом-гастроэнтерологом. Профилактические меры включают соблюдение личной гигиены (мытье рук после посещения санузлов и перед приемом пищи), тщательное промывание употребляемых в сыром виде овощей, зелени, достаточная термическая обработка продуктов, детальное обследование работников пищевой промышленности с отстранением от производства при выявлении острого инфекционного процесса.





Нешик Наталья Валерьевна – врач, который влюблен в гастроэнтерологию и постоянно совершенствуется. Все, что возможно изучить для своей работы, она освоила: диетологою, гельминтологию, гепатологию, ультразвуковую диагностику.
- Наталья Валерьевна какие жалобы у больных, которые чаще всего к вам обращаются?
- Пациенты обращаются к гастроэнтерологу с жалобами на боль в желудке, тошноту, горечь во рту, склонность к запорам или поносам. Мы не можем пациенту сразу ставить диагноз. Хотя часто по жалобам и пальпаторном и визуальном осмотре можно поставить предварительный диагноз. Каждое заболевание должно быть подтверждено дополнительными методами исследования, лабораторными методами.
Гастрит: причины, симптомы и лечение
Очень распространенное заболевание — это гастрит, потому что пациенты в основном работают или учатся, нерегулярно питаются, еда или фаст фуд, или очень большие промежутки между приемами пищи. Желудок и вообще весь кишечно-желудочный тракт любит регулярность, приемы пищи часто и небольшими порциями, желательно чтобы пища была вареная и теплая, более здоровая для желудка пища без консервантов, ароматизаторов, специй.
Если прибегнуть к нетрадиционной медицине, то наиболее здоровое принятие пищи с 7 по 9 часов утра – это время желудка. С 9 по 11 - время поджелудочной железы, а с 13 до 15 - время тонкого кишечника. Это время, когда организм готов активно переваривать и воплощать в необходимую энергию для жизни. Частый прием пищи дает возможность регулярно высвобождаться желчи, это предотвращает застой желчи, образование полипов и камней. Также высвобождении желудочного и поджелудочного секрета часто и малыми порциями более физиологичное и естественное для человека. Большие промежутки времени между едой, голод вообще — это стресс.
Любые проблемы с органами и все перечисленные патологические изменения приводят к желчнокаменной болезни. Кстати, желчнокаменная болезнь — это проблема молодого возраста в наше время. Если раньше к нам обращались люди преклонного возраста, то сейчас эта болезнь помолодела. Употребление пищи на ночь не полезно. Силы организма направлены совсем на другое, горизонтальное положение затрудняет правильную перистальтику, нарушается работа дыхательной и сердечно сосудистой системы.
Хеликобактерная инфекция лечится в таких случаях:
- если у пациента есть язвенная болезнь;
- атрофический гастрит;
- диспепсия неясного происхождения;
- в анамнезе есть родственники больные раком желудка;
- перед операцией, связанной с раком желудка.
Рекомендуем лечение и близких людей, если есть контакт со слюной. Хеликобактерная инфекция передается только со слюной. Язвенная болезнь Хеликобактер — это основной фактор, что приводит к язвенной болезни. На сегодня особенно у молодых людей не всегда болезнь протекает с классическими симптомами: ночные боли, боли после 30 мин после питания. Когда к нам приходят с болями в желудке, мы сразу назначаем диагностику, поскольку язвенная болезнь может проходить атипично. Детки после 7-ми лет могут тоже болеть этой болезнью. Мы должны отправлять ребенка на гастроскопию, чтобы посмотреть, нет ли атрофии, нет ли язвенного дефекта. Лечение медикаментозное. Хирургическое вмешательство назначается только тогда, когда есть кровотечение в желудке, язвенная болезнь пищевода. Лечение занимает от 14 до 30 дней. Болезнь у всех пациентов лечится прекрасно, эффективность терапии высокая, рецидивов может и не быть.
Профилактика заболеваний
Часто болезни кишечно-желудочного тракта протекают хронически с обострениями. Гастродуодениты, гастриты, любые заболевания желудочно-кишечного тракта обостряются в весенне-осенний период. Но сейчас заболевания протекают атипично. В наше время очень большой процент стрессовых гастродуоденитов и язвенных болезней. Сильные перегрузки организма, пациент может переедать или у него могут быть сопутствующие заболевания, которые усугубляют и вызывают заболевания желудочно-кишечного тракта. Профилактика — это периодическое обследование у врача. При необходимости нужно проходить гастроскопию, проверять слизистую желудка, восстановить нормальное питание.
Здоровое питание должно быть дробним и каждые 3 часа. У нас много людей питаются неправильно. Большую порцию еды орган переварить не может, непереваренная пища начинает бродить и гнить. В таких случаях возникает явление дисбактериоза. В питании должны быть свежие овощи и фрукты, то есть природная клетчатка, которая дает возможность кишечнике выращивать здоровую микрофлору, адсорбировать токсичные вещества, быстро выводить каловые массы. Если у пациента неправильное питание, кишечная флора будет обедненная, она не может переваривать пищу. Обязательно нужно употреблять кисло-молочные продукты. Мы включаем в рацион искусственную клетчатку при необходимости. При недостаточном уровне воды каловые массы будут тугими, поэтому нужно выпивать достаточно воды в день. Пациент должен достаточно двигаться, сидячий образ жизни приведет к тому, что перистальтика кишечника будет нарушена, тонус мышц живота будет низким, обмен веществ замедляется. Такие пациенты к тому же склонны к геморрою, анальным трещинам. Перистальтика кишечника— это важная составляющая.
Застои в желчном пузыре
Очень частый сейчас диагноз – это застой желчи. Это происходит из-за нерегулярного питания, эмоциональных стрессов, часто бывает врожденная деформация желчного пузыря, или пониженный тонус гладкой мускулатуры. В таком случае раз в полгода делают УЗИ и принимают специальные препараты. Некоторые пациенты используются такой метод, как слепое зондирование. Я не рекомендую, потому что причиной застойных явлений могут быть серьезные болезни. Пациенты гонят желчь — получают приступ панкреатита. Если же нет жалоб, пациент может использовать метод слепого зондирования на свою ответственность. Не зная анамнез, в желчном может быть камень, любая желчегонное терапия может перекрыть в таком случае отток желчи. Только при отсутствии сопутствующих болезней можно использовать метод слепого зондирования.
Вздутие живота
Вздутие —как правило это следствие какого-то заболевания. Как результат некачественного переваривания пищи развивается дисбактериоз, заболевания желудка. Причинами вздутия живота бывают нервные факторы, соматические заболевания. Но следует заметить, что синдром раздраженного кишечника может ставить диагноз врач после полного обследования. За этим диагнозом может маскироваться серьезное заболевание. Если у пациента действительно синдром раздраженного кишечника, назначаются специальные препараты, которые сорбируют эти газы, назначаются пробиотики.
Запоры
Запоры на сегодня — это ситуация, которая встречается очень часто. Запоры могут быть функциональными, что связано с тем, что пациент плохо питается, у него есть проблема с атонией кишечника, но это может быть как симптом заболевания, особенно при проблемах с щитовидной железой. Также причинами могут быть проблемы с желчным пузырем, глистная инвазия, лямблии, психосоматика. Запоры бывают также и у детей. Ребенок терпит, не может сходить в туалет. В старческом возрасте, кишечник становится атоническим, эластичность кишечника нарушается, люди становятся склонными к запорам. При запорах рекомендуется пить много жидкости, употреблять клетчатку. Бывают случаи, когда запор вызывается опухолями.
Запах изо рта — это чаще всего проблема молодого возраста. Причины какосмии — проблемы носа и горла (хронические), заболевания зубов, грыжи, дивертикулы, гастриты, проблема желчного пузыря, глистные инвазии, дисбактериоз, проблема с поджелудочной. Самое главное для пациента полная и качественная диагностика. Каждое заболевание маскирует более серьезное заболевание. Начинать обследование нужно со стоматолога, далее отоларинголога, потом гастроэнтеролога.
Гепатит А — это заболевание, которое встречается очень часто, передается фекально-оральным путем. Инкубационный период может быть до месяца, заболевание может протекать довольно неспецифически. Бывают заболевания, которые протекают как грипп. Мы активно лечим грипп, в дальнейшем появляется желтуха, светлый кал, темная моча. И только тогда мы говорим, что у пациента Боткина. Но бывают и безжелтушные формы. Гепатит А может протекать в трех формах. Легкая степень может лечиться амбулаторно. Средне-тяжелая и тяжелая — в стационаре. Назначаются специальные препараты. Никаких осложнений при правильном лечении гепатита А не бывает. После того как пациент переболел гепатитом А, пациент должен наблюдаться по поводу полипов и камней желчного пузыря, так как желчь может сгущаться. Такие пациенты должны периодически проводить желчегонное терапию. Гепатит А не приводит к хронизации, но пациент должен за собой следить, заболевание будет накладывать отпечаток на состояние печени и желчного пузыря. Нужно регулярно питаться, не употреблять алкоголь или употреблять в ограниченном количестве без жирного и острого.
Гепатит Б сложнее, может давать хроническое течение. Передается только через кровь. 10 % — половым путем, 10 % — гомосексуалисты, 10 % — при поцелуях, если в полости рта есть трещины. Мать может передать ребенку гепатит трансплацентарно. Осложнение болезни может приводить даже к раковым изменениям печени. Когда на УЗИ, печень увеличена, пациент проверяется на гепатит. Цитолиз — процесс разрушения клеток печени. Если норма АЛТ – 33, а у пациента – 34, все равно проверяем пациента на возможный гепатит. Вирусный гепатит Б может мутировать. Когда мы начинаем лечить пациента, вирус может давать мутации, поддерживающая терапия должна быть всегда. Некоторые люди выступают носителями болезни, но при снижении иммунитета носитель становится уже больным человеком. Поэтому если человек является носителем, нужно периодически наблюдаться. Пациентам, у которых есть вирусный гепатит, назначается лечение или поддерживающая терапия. Лечение не простое, иногда есть сопутствующие заболевания, которые не дают возможности пролечить полноценно пациента. Обязательно должно проводиться УЗИ, также показан фибротест или фиброскан при циррозе печени.
Записаться на прием к гастроэнтерологу Нешик Н.В. в медицинском центре "Инсайт Медикал" (Киев, Позняки):
Гастроэнтерит — воспаление желудка и тонкой кишки, возникающее из-за инфекции, аллергии, раздражения стенок пищеварительного тракта физическими или химическими факторами. Инфекционный гастроэнтерит связан с деятельностью бактерий, вирусов, грибков или простейших.
Пациенты жалуются на:
- боли в области живота,
- жидкий стул (диарею),
- слабость,
- повышенное газообразование в кишечнике
- и другие симптомы нарушения работы желудочно-кишечного тракта.
Диагностика проводится с помощью инструментальных и лабораторных исследований. Лечение включает назначение медикаментов, диету и другие методы терапии.

Подробнее о заболевании
Воспаление возникает в слизистой оболочке желудка и тонкого кишечника. Поражение эпителия этих органов негативно влияет на пищеварение. Возникают обменные нарушения, ослабляется иммунитет. По своему клиническому течение гастроэнтерит может быть острым или хроническим. Это распространенное заболевание, встречающееся практического у каждого второго человека. Проблема лечения гастроэнтерита стала более актуальной из-за возникновения резистентных к антибактериальной терапии инфекционных агентов. Алкогольные напитки, табакокурение, неправильное питание повышают вероятность развития патологии.

Причины гастроэнтерита
В большинстве случаев воспаление органов желудочно-кишечного тракта связано с их инфицированием. Бактериальные клетки, вирусы и простейшие поражают слизистую оболочку и нарушают работу пищеварительной системы.
К распространенным возбудителям инфекционного гастроэнтерита относят:
- шигелл,
- кишечную палочку,
- амеб,
- сальмонелл.
Неправильное питание, алкоголь, табачный дым, различные препараты негативно влияют на эпителий желудка и кишечника. Воспаление также возникает из-за повышенной чувствительности организма к определенным веществам (аллергии).
Инфекционные агенты обычно попадают в пищеварительный тракт вместе с пищей и прикрепляются к стенкам слизистой оболочки. Деятельность патогенов и эффекты выделяемых ими токсинов обуславливают формирование гастроэнтерита. Нарушение функций эпителия органов сопровождается выделением значительного количества жидкости и электролитов. Выраженная диарея — опасное проявление инфекционных форм заболевания, поскольку пациент вместе со стулом теряет большое количество воды и минералов. Повышается риск летального исхода.
Факторы риска:
- нарушение кишечной микрофлоры;
- снижение кислотности желудочного сока;
- вредные привычки;
- употребление жирной, горячей и острой пищи;
- ферментная недостаточность поджелудочной железы;
- ослабление иммунитета.
Хеликобактерная инфекция — часто встречающаяся форма гастроэнтерита. Эти устойчивые к действию соляной кислоты бактерии обитают в желудке и кишечнике практически каждого человека, но не всегда вызывают воспаление. Helicobacter pylori постепенно разрушает защитный эпителиальный слой, из-за чего слизистая оболочка ЖКТ начинает повреждаться под действием соляной кислоты. В тонкой кишке деятельность бактерии способствует трансформации эпителиальных клеток органа в желудочные. Возникают язвы.
Этиловый спирт вызывает атрофию эпителия, нарушает пищеварение. ЖКТ пациента утрачивает способность усваивать необходимое количество питательных веществ. Также алкоголь нарушает работу местного иммунитета и повышает вероятность возникновения инфекции.

Симптомы
Проявления гастроэнтерита зависят от его клинического течения и этиологии. Симптомы инфекционного гастроэнтерита отличаются от признаков неинфекционного воспаления органов. Острая форма характеризуется выраженной симптоматикой и быстрым началом. Хронический гастроэнтерит зачастую не вызывает симптомов или периодически обостряется под воздействием провоцирующих факторов. Проявления болезни также зависят от возбудителя инфекционного процесса.
Основные симптомы гастроэнтерита:
- выделение жидкого стула, включая кровавую диарею;
- тошнота и рвота;
- боль в животе;
- увеличение температуры тела;
- головная боль;
- слабость и усталость;
- нарушение сознания;
- мышечные боли;
- снижение кровяного давления;
- сильная жажда;
- снижение аппетита.
Хроническое воспаление сопровождается недостаточным усвоением витаминов, минералов и питательных веществ из пищи. Снижение массы тела, ломкость ногтей, выпадение волос, депрессия, хроническая усталость — возможные проявления такой формы заболевания.

Диагностика
Обследованием занимается гастроэнтеролог. Врач расспрашивает больного о возникших симптомах и собирает анамнез для выявления основных факторов риска. Особенности стула, продолжительность симптомов, выраженность дегидратации — важные диагностические ориентиры. Гастроэнтеролог осматривает слизистую оболочку ротовой полости и пальпирует абдоминальную область.
Инструментальные и лабораторные исследования:
- анализ стула с целью выявления характерных для различных заболеваний примесей;
- исследование крови: ускорение оседания эритроцитов, увеличение количества лейкоцитов и другие факторы
- указывают на острое воспаление;
- бактериологический анализ стула, рвоты или другой биологической жидкости;
- серологическое исследование для идентификации возбудителя инфекции;
- эндоскопический осмотр слизистой оболочки ЖКТ с забором материала (биопсией).
При необходимости гастроэнтеролог назначает диагностические процедуры для выявления функциональных нарушений, оценки состояния печени и других органов пищеварительной системы.

Лечение острого гастроэнтерита у детей и взрослых
При значительной потере жидкости и электролитов на фоне рвоты и диареи и других проявлениях тяжелой формы заболевания пациента госпитализируют. Амбулаторное лечение возможно при легкой форме гастроэнтерита. Врач назначает лечебную диету для снижения нагрузки на ЖКТ и восполнения недостатка питательных веществ.
Обезвоживание особенно быстро наступает у детей и пожилых людей, поэтому начинать восполнять дефицит жидкости и электролитов следует сразу. В условиях больницы при обезвоживании проводится инфузионная терапия.
При бактериальной инфекции необходимы антибиотики. Гастроэнтеролог назначает препараты и следит за состоянием пациента. Если выбранные средства не вызывают улучшения, возможно проведение теста на чувствительность выявленных патогенов к антибиотикам. Для лечения других форм инфекционного гастроэнтерита врач подбирает противовирусные, противогрибковые или противопротозойные препараты.
Другие группы медикаментов также подбирают по показаниям. Это ингибиторы протонного насоса, препараты висмута, пребиотики и пробиотики. Терапия хеликобактерной инфекции должна быть комплексной.
Читайте также:

