Гексикон при уреплазменная инфекция
Обновлено: 24.04.2024
Уреаплазменную инфекцию лишь условно можно отнести к инфекциям, передаваемым половым путем. Дело в том, что возбудителем при этом является Ureaplasma urealyticum из семейства микоплазм, которые действительно могут обитать в половых путях и передават
Уреаплазменную инфекцию лишь условно можно отнести к инфекциям, передаваемым половым путем. Дело в том, что возбудителем при этом является Ureaplasma urealyticum из семейства микоплазм, которые действительно могут обитать в половых путях и передаваться при половых контактах. Однако роль уреаплазм, как и других микоплазм, за исключением M. genitalium, в возникновении воспалительной реакции достаточно неоднозначна, вследствие чего этот возбудитель большинство авторов, особенно за рубежом, относят к условно-патогенным. И в МКБ-10, международно признанном списке болезней, такого заболевания, как уреаплазмоз или уреаплазменная инфекция, не приведено. Между тем ряд исследователей приводят достаточно убедительные доказательства, свидетельствующие в пользу патогенности этой инфекции. Не так давно в Москве даже была защищена докторская диссертация, автор которой отстаивал именно эту точку зрения.
В 1954 г. Шепард впервые обнаружил U. urealyticum в выделениях, полученных от больного уретритом, и назвал их Т-микоплазмами (от английского слова tiny - крошечный). По своим размерам уреаплазмы являются одними из самых мелких представителей бактериальной флоры, выявляемой у человека, а по виду своей жизнедеятельности относятся к внутриклеточным паразитам.
Известны два биовара уреаплазм - Parvo и Т960, которые разделены на 14 сероваров. Последние достижения молекулярной биологии в исследовании ДНК и рибосомальной РНК уреаплазм позволили некоторым авторам (F. Kong et al., 2000) отказаться от классической классификации и разделить все уреаплазмы на два вида - Ureaplasma urealyticum (бывший биовар Т960) и Ureaplasma parvum (бывший биовар Parvo).
Как уже говорилось выше, вопрос о роли уреаплазм в этиологии и патогенезе заболеваний урогенитального тракта до сих пор не решен. Слишком уж широко они распространены, и слишком часто эти микроорганизмы выявляются у лиц, не имеющих клинической симптоматики. Авторы, относящие уреаплазмы к облигатным патогенам, считают, что они вызывают уретриты, цервициты, простатиты, послеродовые эндометриты, пиелонефриты, бесплодие, различную патологию беременности (хориоамниониты) и плода (легочную патологию). Другие исследователи полагают, что уреаплазмы являются частью условно-патогенной флоры урогенитального тракта и способны вызывать инфекционно-воспалительные заболевания мочеполовых органов только при определенных условиях (в частности, при недостаточности иммунитета) или при соответствующих микробных ассоциациях.
Показатели инфицированности урогенитального тракта уреаплазмами среди сексуально активного населения варьируют от 10 до 80%. Уреаплазмы, как правило, обнаруживают у людей, ведущих активную половую жизнь, а наиболее часто эти микроорганизмы выявляются у лиц, имеющих три и более половых партнеров. По данным F. Kong et al., у 81-87% больных выявляется Ureaplasma parvum и у 13-19% - Ureaplasma urealyticum. Клиническая картина воспалительного процесса, при котором обнаруживаются уреаплазмы, не имеет патогномоничных симптомов.
Авторы некоторых работ утверждают, что именно уреаплазмы зачастую являются причиной неблагоприятных исходов беременности, усугубляют риск преждевременных родов и летального исхода при рождении детей с очень низкой массой тела.
Вопрос о влиянии уреаплазм на репродуктивную функцию человека остается открытым. Между тем женское бесплодие может быть связано с воспалительными процессами в области половых органов, индуцированными уреаплазмами, приводящими к нарушению прохождения яйцеклетки в полость матки. Мужское бесплодие может быть обусловлено, во-первых, воспалительными процессами, а во-вторых - влиянием уреаплазм на сперматогенез. Адсорбция уреаплазм на поверхности сперматозоидов способна изменять их подвижность, морфологию и хромосомный аппарат.
Как и для большинства представителей условно-патогенной флоры, для уреаплазм выделяют ряд факторов, способствующих развитию инфекционно-воспалительных процессов. Наиболее важными из них являются иммунные нарушения, изменения гормонального статуса, массивность колонизации, ассоциации с другими бактериями. Все эти аспекты следует учитывать при выборе тактики ведения таких больных.
Методы диагностики
- Культуральное исследование на селективных средах. Такое исследование позволяет в течение 3 дней выделить культуру возбудителя и отделить уреаплазмы от других микоплазм. Материалами для исследования служат соскобы из урогенитального тракта и моча пациента. Метод позволяет определить чувствительность выделенных возбудителей к различным антибиотикам, что очень важно с учетом нередкой сегодня антибиотикорезистентности. Специфичность метода составляет 100%. Этот метод используется для одновременного выявления Mycoplasma hominis и Ureaplasma urealyticum.
- Обнаружение ДНК возбудителей методом ПЦР. Исследование позволяет в течение суток выявить возбудителя в соскобе из урогенитального тракта и определить его видовую принадлежность.
- Серологические тесты. Позволяют определять присутствие антигенов и специфических антител к ним в крови. Могут быть полезны при рецидивирующем течении болезни, при развитии осложнений и бесплодии.
Как и проблема патогенности уреаплазм, вопрос о необходимости элиминации этих возбудителей из урогенитального тракта также остается открытым. Чаще всего авторы предлагают принимать меры по элиминации этих микроорганизмов при наличии у человека инфекционно-воспалительного процесса в месте их обнаружения (уретрите, простатите, цервиците, вагините), а также при бесплодии, невынашивании беременности, воспалительных заболеваниях органов малого таза, хориоамнионите, послеродовых лихорадочных состояниях при наличии уреаплазм в мочеполовом тракте.
Этиотропное лечение уреаплазменной инфекции основывается на применении антибактериальных препаратов различных групп. Активность препаратов в отношении любой инфекции определяется по минимальной подавляющей концентрации (МПК) в исследованиях in vitro. Показатели МПК, как правило, коррелируют с результатами клинического излечения. Казалось бы, оптимальными препаратами должны являться антибиотики с наименьшей МПК, но при этом нельзя сбрасывать со счетов важность таких параметров, как биодоступность, способность к созданию высоких внутритканевых и внутриклеточных концентраций, переносимость и комплаентность лечения.
Уреаплазмы устойчивы к β-лактамным антибиотикам (пенициллинам и цефалоспоринам), из-за того что у них отсутствует клеточная стенка, и сульфаниламидам, так как эти микроорганизмы не синтезируют кислоту. При лечении уреаплазменной инфекции могут быть эффективны те антибактериальные агенты, которые воздействуют на синтез белка и ДНК, т. е. обладающие бактериостатическим действием. Это препараты тетрациклинового ряда, макролиды, фторхинолоны, аминогликозиды, левомицетин и некоторые другие (см. табл. 1).
Как видно из таблицы, доксициклин и кларитромицин отличаются наилучшими показателями МПК, кроме того, они высокоактивны в отношении уреаплазм. Другие препараты обладают избирательной активностью и их выбор определяется в зависимости от результатов микробиологических исследований.
Тетрациклины
Согласно методическим рекомендациям 1998 г. и Федеральному руководству по использованию лекарственных средств, при уреаплазменной инфекции рекомендуется назначение доксициклина (юнидокс солютаб, вибрамицин, медомицин). Препарат назначают по 100 мг 2 раза в день в течение 7-14 дней. Обычно при первом приеме антибиотика дозу удваивают. По рекомендациям Американского центра по контролю и профилактике заболеваний (CDC), доксициклин, наравне с эритромицином и офлоксацином, является препаратом выбора при лечении негонококковых уретритов (НГУ). Менее удобен для пациента курс тетрациклина, который применяют по 500 мг 4 раза в день в течение 7-10 дней.
Доксициклин используют в виде двух солей, в зависимости от того, применяют антибиотик в капсулах или в виде порошка. В капсулах используют доксициклина гидрохлорид или хиклат. Порошок для приготовления других пероральных форм представляет собой моногидрат доксициклина. Использование соли моногидрата вместо гидрохлорида исключает возникновение эзофагитов. Наиболее удобной в применении является лекарственная форма солютаб.
Благодаря своим особым фармакокинетическим свойствам, доксициклин переносится гораздо лучше, чем тетрациклин.
Хорошие результаты были получены при назначении доксициклина женщинам, инфицированным различными микоплазмами (в том числе уреаплазмами) и страдающим бесплодием или привычным невынашиванием беременности. После санации от микоплазм в ряде случаев наступала беременность, которая заканчивалась нормальными родами в срок и без осложнений.
Необходимо, однако, отметить, что от 2 до 33% штаммов уреаплазм могут быть устойчивы к тетрациклину. К другим существенным недостаткам препаратов тетрациклинового ряда можно отнести противопоказания к их назначению беременным и детям до 8 лет, высокую частоту побочных реакций со стороны желудочно-кишечного тракта, а также фотосенсибилизацию кожи во время их применения.
Макролиды, линкозамины, стрептограмины
Из препаратов группы макролидов, азалидов, линкозаминов и стрептограминов наиболее предпочтительны кларитромицин, джозамицин, азитромицин, мидекамицин и эритромицин.
Как уже упоминалось выше, наилучшие показатели МПК из всех макролидных антибиотиков имеет кларитромицин, обладающий всеми преимуществами современных антибиотиков, относящихся к этому классу: хорошей переносимостью, небольшой частотой побочных реакций и высоким комплайенсом.
Кларитромицин (клабакс, клацид) назначают по 250 мг 2 раза в сутки, а в пролонгированной форме СР по 500 мг 1 раз в сутки, в течение 7-14 дней.
Джозамицин (вильпрафен) по 500 мг 3 раза в сутки в течение 7-14 дней.
Азитромицин (азитрал, сумамед, хемомицин) назначают по 250 мг 1 раз в сутки в течение 6 дней или по 1 г однократно.
Мидекамицин (макроен)- по 400 мг 3 раза в сутки в течение 7-14 дней.
Эритромицин (эритромицин, эрифлюид) по 500 мг 4 раза в сутки 7-14 дней.
Рокситромицин (роксид, рокситромицин, рулид) по 150 мг 2 раза в сутки 7-14 дней.
Во время беременности нежелательно назначать азитромицин, рокситромицин, кларитромицин и мидекамицин. Для лечения беременных женщин с уреаплазменной инфекцией рекомендовано применять эритромицин внутрь по 500 мг каждые 6 ч в течение 7-10 дней. Показано, что после такого лечения уменьшаются угроза прерывания беременности, частота самопроизвольных абортов и явления многоводия.
Для лечения беременных рекомендован также джозамицин. Он обладает высокой эффективностью, не вызывая побочных реакций со стороны печени, не влияет на метаболизм других препаратов. При этом действие джозамицина на естественную бактериальную флору невелико.
При рождении детей, внутриутробно инфицированных уреаплазмами, также проводят терапию эритромицином. Предпочтительно внутривенное, капельное назначение препарата из расчета 20-40 мг на 1 кг массы тела.
Фторхинолоны
Все виды микоплазм высоко чувствительны к новым фторхинолонам, особенно офлоксацину. Его лидирующее положение в этой группе обусловлено широким антибактериальным спектром воздействия, высокой бактерицидной активностью, хорошими фармакокинетическими характеристиками (быстротой всасывания, высокими концентрациями препарата в тканях, клетках, биологических жидкостях), низкой токсичностью.
Офлоксацин (заноцин, офло, тарицин) назначают по 200 мг 2 раза в сутки в течение 7-10 дней, пефлоксацин - по 600 мг 1 раз в сутки в течение 7-10 дней, моксифлоксацин (авелокс) по 400 мг 1 раз в сутки в течение 10 дней.
Следует отметить, что исследования антибиотикочувствительности уреаплазм показывают частую их резистентность в клинической практике к офлоксацину и другим фторхинолонам.
Как и в случае с тетрациклинами, препараты этой группы нежелательно применять у беременных, они также вызывают фотосенсибилизацию.
Уреаплазмы среднечувствительны к аминогликозидам и левомицетину. Из аминогликозидов наиболее эффективен гентамицин, который назначают парентерально по 40 мг каждые 8 ч в течение 5 дней. Стрептомицин и канамицин при уреаплазменной инфекции практически неэффективны.
В последние годы как в нашей стране, так и за рубежом участились случаи выявления микоплазм, генетически резистентных к тетрациклину (до 40%), эритромицину, спирамицину (до 30%) и ципрофлоксацину.
Для выбора схемы адекватной терапии в конкретных случаях рекомендуется лабораторное определение чувствительности выделенных культур уреаплазм к различным антибиотикам. Однако многие авторы отмечают способность уреаплазм быстро приобретать устойчивость к антибактериальным препаратам при их пассировании in vitro. Следовательно, необходимо тестирование свежевыделенных от больных штаммов. Другая сложность состоит в том, что чувствительность к антибиотикам in vitro не обязательно коррелирует с положительным эффектом in vivo. Это может быть связано с фармакокинетикой препаратов. Анализ исследований, посвященных лечению уреаплазменной инфекции, показывает чрезвычайно большой разброс показателей эффективности различных антибиотиков - от 40 до 100%. В независимых исследованиях критерий эффективности того или иного антибиотика при уреаплазменной инфекции редко превышает 80%.
В ряде случаев этиотропная терапия может являться частью комбинированной терапии, в частности иммунотропной. В работе Hadson MMT et al. (1998) сообщается о важности иммунологического статуса больного при уреаплазменной инфекции. Так как антибиотики, активные в отношении уреаплазм, обладают бактериостатическим, а не бактерицидным действием, определяющую роль играет иммунный ответ больного. Использование иммунотропной терапии может быть особенно актуальным при неэффективности хотя бы одного курса противомикробного лечения.
Наши собственные исследования показали, что при выборе иммунотропной терапии особенно высокую эффективность демонстрировал препарат иммуномакс.
Этот препарат относится к группе иммуномодуляторов и показан для коррекции ослабленного иммунитета, лечения и профилактики вирусных и бактериальных инфекций.
Суммируя вышеизложенное, можно констатировать, что при лечении больных уреаплазменной инфекцией из всех антибиотиков следует отдавать предпочтение доксициклину из группы тетрациклинов, кларитромицину из группы макролидов, джозамицину - при беременности.
Наиболее удачной комбинацией при резистентных к стандартной этиотропной терапии случаях уреаплазменной инфекции, а также при рецидивирующем течении этой инфекции является применение антибиотиков в сочетании с иммунотропным лечением, что позволяет добиться элиминации возбудителя и избежать рецидивов инфекции.
М. А. Гомберг, доктор медицинских наук
А. М. Соловьев, кандидат медицинских наук
ЦИКВИ, МГМСУ, Москва
Проблема нарушений вагинальной микрофлоры у женщин имеет особую значимость в акушерско-гинекологической практике, так как нарушения микробиоценоза ведут к снижению неспецифической резистентности и возникновению воспалительных процессов у матери и плода(3,5). Исследованиями последних лет установлено, что при патологических состояниях сопровождающихся нарушением вагинальной микрофлоры, наблюдается резкое повышение количества неспорообразующих анаэробов (прежде всего рода Bakteroidaes) и Cardnerella vaginalis на фоне выраженного снижения количества лактобактерий. Такой патологический синдром принято обозначать как бактериальный вагиноз (БВ).
С развитием микроэкологического направления в клинической микробиологии были пересмотрены взгляды на вагинальные инфекции как на сугубо местные патологические процессы, протекающие изолированно и не приводящие к нарушению репродуктивной функции женщины. Получены достоверные доказательства, что при БВ в 3,4-7 раз увеличивается риск развития послеабортного и послеродового эндометрита, а также воспалительных процессов придатков матки, в 3 раза чаще возникает воспаление культи матки после гистероэктомии(4). БВ является фактором риска развития такой акушерской патологии, как преждевременные роды (5), преждевременное излитие околоплодных вод (4), хориоамнионит (4), самопроизвольные выкидыши. Существует мнение, что состояние микроценоза влагалища может быть "диагностическим зеркалом", отражающим состояние верхнего отдела внутренних половых органов.
Снижение колонизационной резистентности микрофлоры влагалища создает условия для восходящего инфицирования слизистой оболочки матки и маточных труб и способствует развитию воспалительных заболеваний органов малого таза (4,6).
В публикациях последних лет высказываются предположения о возможной роли инфекций половых путей в генезе гиперплазии эндометрия. Высокая частота хронических воспалительных заболеваний могут косвенно указывать на потенциальную роль инфекции в генезе гиперпластических процессов эндометрия(3.4, 6).
Целью настоящего исследования явилось изучение влияния препарата "Гексикон" на микрофлору влагалища и полости матки у женщин репродуктивного возраста с рецидивирующим бактериальным вагинозом.
Препарат "Гексикон" (Нижфарм, утвержден фармкомитетом Минздрава России 11 декабря 1997г.) содержит 0,016 хлоргексидина биглюконата и основу. Препарат рекомендуется для местного лечения кольпитов трихомонадного и неспецифического происхождения, бактериального вагиноза, эрозии шейки матки различной этиологии, зуда вульвы, а также профилактики ИППП - гонореи, сифилиса, трихомониаза. Эффективность гексикона как антитрихомонадного средства по 1 свече 4 раза в день интравагинально уже апробирована и доказана. В наших исследованиях препарат применяли по 1 свече 3 раза в день.
Материалы и методы: В исследование было включено 36 женщин в возрасте от 18 до 39 лет с рецидивирующим бактериальным вагинозом, из них у 6 препарат применяли для санации влагалища в качестве предоперационной подготовки. В комплексе обследования больных проводили микроскопию влагалищных мазков и мазков из уретры, а также культуральное исследование отделяемого влагалища и аспирата из полости матки. Забор материала из заднего свода влагалища осуществляли стерильным ватным тампоном при осмотре в зеркалах до двуручного исследования. Микробиологичский спектр аспирата из полости матки и отделяемого влагалища исследовали применяя три варианта газовой атмосферы: аэробной, микроаэрофильной и анаэробной. Для создания строго анаэробных условий использовались системы Jos Pak ("Oxoid") с химическим поглотителем кислорода и генератором углекислого газа и водорода ("Becton Diskinson"). Использовали среды на высоко питательной ростовой основе (Columbia agar, Schaedler agar). Доставка патологического материала из полости матки проводилась на ватном тампоне, пропитанном смесью, состоящей из 10% лизированной двухкратным замораживанием и оттаиванием донорской крови, 10% глицерина и 80 % физиологического раствора хлористого натрия. При отсроченной доставке использовали в качестве транспортной среды пептонно - дрожжевой бульон. Микрофлору влагалища и эндометрия изучали до и после лечения препаратом "Гексикон". Количество бактерий оценивали по значениям КОЕ /мл.
Результаты и выводы: Результаты обследования больных до лечения показали, что у всех женщин во влагалище была массивная или умеренно выраженная микробная обсемененность. В мазках преобладали граммотрицательные палочки и граммвариабельные кокки. Граммположительные палочки встречались от единичных до нескольких десятков в поле зрения. Ключевые клетки обнаруживались в большинстве исследуемых образцов. Из 36 женщин классическая форма бактериального вагиноза наблюдалась у 28, у 8 дисбиотический процесс имел субкомпенсированный клинически невыраженный характер и протекал на фоне хронического цервицита.
При бактериологическом исследовании отделяемого влагалища у всех женщин абсолютно преобладали облигатные анаэробные микробы (табл.1) и прежде всего - анаэробные лактобациллы (у 51,8%) в 107-109 КОЕ/мл. В высоких титрах (10 10 -10 12 КОЕ/мл) высевалась аэробная флора - протей, кишечная палочка, стафиллококки, стрептококк В и факультативный анаэроб - энтерококк. У 10% женщин в ассоциации с анаэробами выделялись золотистый стафилококк и гемолитические лактобациллы, у 10% - грибы Candida. Следует отметить, что грибы были обнаружены у женщин, имевших отрицательные результаты при бактериоскопическом исследовании. Степень обсемененности бактероидами, превотеллой, энтерококком составляли 10 9 -10 10 КОЕ/мл, аэробной флорой 10 3 -10 8 КОЕ, грибами 10 2 -10 5 КОЕ. Клиническая картина заболевания была типичной для бактериального вагиноза у большинства женщин. Чувство дискомфорта во влагалище периодически сменялось упорным зудом, жжением, диспареунией, все пациентки отмечали упорный характер белей. Бактериологическое исследование эндометрия в группе наблюдаемых больных показала, что характер микробной колонизации эндометрия практически такой же как и влагалища. У большинства также обнаруживались анаэробные лактобациллы, бактероиды и энтерококки (табл.2), причем доминировали анаэробные лактобациллы и бактероиды. У 17% женщин из эндометрия высевалась кишечная палочка, у16% - гемолитические лактобациллы. У больных с грибами Candida во влагалище грибы выделены из эндометрия. Из 36 женщин лишь у 3 степень колонизации микроорганизмов не превышала 10 3 КОЕ, остальные имели 10 5 -10 6 КОЕ на 1 мл гомогената эндометрия. Микробная колонизация эндометрия сопровождалась клинической симптоматикой: хроническая тазовая боль наблюдалась у 18 больных, у 6 - были ациклические кровотечения. Морфологические признаки эндометрита установлены у 22 женщин, из них у 6 в сочетании с полипом эндометрия, очаговая гиперплазия желез эндометрия - у 6, простая форма гиперплазии - у 5. После применения препарата "Гексикон" в микробном пейзаже влагалища пациенток происходили процессы нормализации микрофлоры. Наиболее чувствительными оказались Gardnerella vaginalis, не выделившаяся ни у одной больной после курса лечения. Анаэробные лактобациллы высеялись у 12% женщин (до лечения у 52,7%) в низком титре 10 2 -10 3 КОЕ/мл. В низком титре выделены анаэробные кокки у 8% женщин, энтерококки у 22%, что в 2,5 раза меньше, чем до лечения. Препарат оказался высокоэффективным против кишечной палочки, стафилококков, а также стрептококка В, который высеялся после лечения лишь у одной больной. На рисунке 1 отражена высокая антимикробная активность препарата "Гексикон" как в отношении анаэробной, так и аэробной флоры.
Рисунок 1. Эффективность антимикробного действия препарата "Гексикон" при бактериальном вагинозе у женщин
Таблица 1. Частота обнаружения микроорганизмов в вагинальном отделяемом при бактериальном вагинозе у женщин в %
| Микроорганизмы | Частота обнаружения | |
| До лечения n=36 | После лечения n=36 | |
| Анаэробные лактобациллы | 52,7 | 22 |
| Бактероиды | 28 | 11 |
| Анаэробные кокки (пептострептококк, пептококк, prepionibacterium) | 12 | 8 |
| Анаэробные палочки (превотелла) | 8 | 6 |
| Факультативные анаэробы | ||
| энтерококки | 56 | 22 |
| Кишечная палочка | 22 | 6 |
| Протей | 14 | 11 |
| Стафилококки | 48 | 16 |
| Стрептококк В | 6 | 1 |
| Гарднереллы | 81 | 0 |
Таблица 2. Частота обнаружения микроорганизмов в полости матки при бактериальном вагинозе у женщин в %
| Микроорганизмы | Частота обнаружения | |
| До лечения n=36 | После лечения n=36 | |
| Анаэробные лактобациллы | 39 | 32 |
| Бактероиды | 30 | 25 |
| Анаэробный стрептококк | 17 | 16 |
| Анаэробные граммположительные кокки | 7,5 | 7 |
| Превотелла | 3 | 3 |
| Энтерококк | 25 | 20 |
| Кишечная палочка | 17 | 11 |
| Золотистый стафилококк | 12 | 10 |
| Гемолитические лактобациллы | 16 | 8 |
| Грибы Candida | 10 | 10 |
Таким образам, двухнедельный курс препарата приводил либо к полной элиминации отдельных бактерий либо к уменьшению их количества во влагалище до физиологического уровня. Все женщины отметили улучшение состояния, исчезло чувство дискомфорта и другие симптомы бактериального вагиноза, у большинства пациенток значительно уменьшились боли внизу живота. Как показали результаты культурального исследования аспирата из полости матки после курса лечения "Гексиконом", характер микробной флоры эндометрия не изменился, но наметилась очевидная тенденция к снижению частоты выделения микроорганизмов (табл.2) и степени их колонизации. Из 36 женщин у 14 степень колонизации не превышала 10 3 КОЕ, у 10 - 10 4 КОЕ, у 12 - 10 5 КОЕ. Следует отметить хорошую переносимость препарата "Гексикон". Только у одной женщины наблюдалось жжение во влагалище первые три дня лечения.
Препарат "Гексикон" обладает выраженной антимикробной активностью по отношению к анаэробной, факультативноанаэробной и аэробной микрофлоры влагалища, что позволяет получить хороший клинический эффект у женщин с бактериальным вагинозом. Снижение степени микробной нагрузки влагалища без дополнительного лечения приводит к уменьшению бактериальной колонизации эндометрия и способствует улучшению состояния. Это позволяет рекомендовать санацию влагалища препаратом "Гексикон" у женщин с бактериальным вагинозом.
Руководитель исследования - профессор А.М.Савичева
Врач-исследователь - к.м.н. Н.К. Селимян
ВВЕДЕНИЕ
В настоящее время большое внимание уделяется изучению нормального и патологического микробиоценоза влагалища. Нормальный или физиологический микробиоценоз влагалища – это динамическое состояние, зависящее от разных факторов. Микроэкология влагалища меняется в зависимости от возраста и гормонального состояния женщины. В течение менструального цикла у женщин репродуктивного возраста также происходят динамические изменения в количестве и качестве вагинальной микрофлоры. Дни, когда доминирует лактобациллярная флора, сменяются днями, когда преобладают Gardnerella vaginalis и Bacteroides spp. Влагалищная экосистема динамична, а такие состояния, как бактериальный вагиноз и кандидоз, проявляются перемежающимся образом.
Бактериальный вагиноз – это клиническое состояние, не относящееся к инфекциям, передаваемым половым путем (ИППП), при котором нормальная вагинальная микрофлора, состоящая в основном из лактобацилл, замещается анаэробными бактериями, такими как Bacteroides, Mobiluncus, Gardnerella vaginalis, Mycoplasma hominis и анаэробные кокки. Вследствие снижения концентрации лактобацилл или полного их исчезновения происходит чрезмерное размножение других видов бактерий, которые в норме присутствуют лишь в незначительных количествах. В лечении бактериального вагиноза традиционно используют препараты, содержащие метронидазол – препарат, подавляющий развитие анаэробных микроорганизмов.
Лечение бактериального вагиноза до сих пор остается трудной задачей, т.к. даже применение метронидазола не всегда способствует элиминации анаэробных бактерий и нормализации клинической картины заболевания.
С целью успешного лечения бактериального вагиноза необходимо выявление и устранение причины развития этого состояния, поиск новых современных препаратов для элиминации анаэробных бактерий, создание препаратов местного воздействия, восстанавливающих нормальный физиологический микробиоценоз влагалища.
Поэтому предпринятое исследование представляется чрезвычайно актуальным.
ЦЕЛЬ
МАТЕРИАЛ И МЕТОДЫ
Исследование проводилось на базе Государственного учреждения Научно-исследовательский институт акушерства и гинекологии им. Д.О. Отта РАМН, поликлиника и лаборатория микробиологии.
Обследовано 60 небеременных женщин в возрасте от 18 до 45 лет, средний возраст – 28,3 года с диагнозом бактериальный вагиноз.
Критерии включения :
1. Женщины в возрасте от 18 до 45 лет
2. Пациентки с диагнозом бактериальный вагиноз
3. Пациентки, соблюдающие указания врача и исключающие половые контакты в течение всего периода наблюдения
Критерии исключения :
1. Пациентки с диагнозом кандидозный кольпит
2. Женщины, страдающие острыми и хроническими (в стадии обострения) заболеваниями малого таза, требующие назначения системной антибиотикотерапии
3. Больные с ИППП – сифилисом (диагностика на основании клинической картины заболевания и RW); гонореей, трихомониазом (диагностика на основании клинической картины заболевания и микроскопического исследования из V, C, U); хламидиозом, уреаплазмозом и микоплазмозом (диагностика на основании ПЦР); острым генитальным герпесом (наличие клинических проявлений)
4. Индивидуальная непереносимость компонентов препарата
5. Больные, которые нуждаются в недопустимой сопутствующей терапии
6. Женщины в период беременности и лактации, а также отсутствие активной контрацепции и/или желание забеременеть
Наблюдение проводилось во время 5 визитов пациенток.
Скрининговые процедуры проводились в амбулаторных условиях. Скрининг не превышал 3 дней. В течение визита исследователь выполнял следующие процедуры:
- Выяснял анамнестические данные: длительность заболевания, провоцирующие факторы, предшествующую терапию, эффект от предшествующей терапии
- Выяснял жалобы пациентки
- Проводил физикальное обследование: наружный осмотр области промежности, (гиперемия, болезненность, отек тканей, характер выделений), бимануальное гинекологическое исследование, осмотр слизистой влагалища (гиперемия, отек тканей, характер выделений)
- Определял рН влагалищного содержимого, проводил аминотест влагалищного содержимого с 10% КОН
- Проводил лабораторные исследования: (микроскопия мазков, окрашенных по Граму из отделяемого V, C, U; серологическое исследование крови на RW и ВИЧ, исследование на ИППП), бактериологическое исследование влагалищного содержимого
- Оценивал критерии включения/исключения
- Заполнял ИРК страницы визит 0
- Приглашал пациентку на визит 1
Визит 1 проводился исследователем по завершении скрининговых процедур не позднее 2 дней после Визита 0.
В течение визита исследователь выполнял следующие процедуры:
Визит 2 осуществлялся на 8 день исследования.
В ходе данного визита врач-исследователь выполнял следующие процедуры:
- Оценивал динамику жалоб пациента
- Проводил физикальное обследование: наружный осмотр области промежности, (гиперемия, болезненность, отек тканей, характер выделений), бимануальное гинекологическое исследование, осмотр слизистой влагалища (гиперемия, отек тканей, характер выделений)
- Определял рН влагалищного содержимого, проводил аминотест влагалищного содержимого
- Проводил лабораторные анализы: (микроскопия мазков, окрашенных по Граму из отделяемого V, C, U)
- В случае необходимости решал вопрос о продолжении терапии до 10 дней.
- Регистрировал нежелательные явления и изменения в сопутствующей терапии, если такие имели место
- Заполнял ИРК страницы визит 2
- Приглашал пациентку на визит 3 (в случае, если терапия была продолжена до 10 дней) или на визит 4 (в случае выздоровления и прекращения терапии)
Визит 3 осуществлялся на 11-й день исследования только в случае продолжения терапии до 10 дней.
В ходе данного визита врач-исследователь выполнял следующие процедуры:
- Оценивал комплаентность пациентки
- Оценивал динамику жалоб пациентки
- Проводил физикальное обследование: наружный осмотр области промежности, (гиперемия, болезненность, отек тканей, характер выделений), бимануальное гинекологическое исследование, осмотр слизистой влагалища (гиперемия, отек тканей, характер выделений)
- Определял рН влагалищного содержимого, проводил аминотест влагалищного содержимого
- Проводил лабораторные анализы: (микроскопия мазков, окрашенных по Граму из отделяемого V, C, U)
- Регистрировал нежелательные явления и изменения в сопутствующей терапии, если такие имели место
- Заполнял ИРК страницы визит 3
- Приглашал пациентку на визит 4
Визит 4 осуществлялся на 20-й день исследования.
В ходе данного визита врач-исследователь выполнял следующие процедуры:
Визит 5 осуществлялся на 40-й день исследования для пациенток, которым были назначены эубиотики для коррекции микробиоценоза влагалища.
В ходе данного визита врач-исследователь выполнял следующие процедуры:
Условия хранения:
Назначение препарата:
В случае отсутствия или очень скудного количества лактобацилл при микроскопическом исследовании вагинального отделяемого на Визите 4 назначались эубиотики.
Оценивались следующие параметры эффективности:
Субъективные жалобы пациентки (наличие/отсутствие общего дискомфорта, зуд, боль, жжение, наличие/отсутствие характерных выделений)
Объективные клинические симптомы (при осмотре и пальпации – гиперемия, отек, болезненность, наличие/отсутствие характерных выделений)
Лабораторные показатели (количество лейкоцитов, наличие ключевых клеток, качественный и количественный состав влагалищной микрофлоры при микроскопическом и бактериологическом исследованиях)
Наличие лактобацилл при микроскопическом исследовании вагинального отделяемого по окончании терапии и через 10-12 дней после окончания терапии.
Для оценки терапевтического эффекта использовались следующие критерии эффективности:
хороший эффект - выраженное улучшение: отсутствие субъективной симптоматики (зуд, боль, жжение); объективно - отсутствие характерных выделений и лабораторных признаков основного заболевания, I-II степень чистоты влагалища)
неудовлетворительный эффект - отсутствие эффекта от лечения или ухудшение субъективной и объективной симптоматики.
РЕЗУЛЬТАТЫ
Все 60 женщин обратились с жалобами на выделения из половых путей. Жалобы на запах этих выделений были у 45 человек, что составило 75%. Жалобы на зуд в области промежности были у 20 женщин (33,3%), жжение в области половых органов – у 15 женщин (25%).
При физикальном осмотре на визите 0 (до лечения) у всех 60 женщин имелись пенистые выделения из влагалища и отсутствие гиперемии слизистой влагалища. У всех женщин положительный аминотест (появление запаха аммиака при соединении 1 капли выделений, помещенных на стекло, и 1 капли 10% раствора КОН), рН влагалищных выделений – 4,6 – 4,8.
На визите 1 – назначено лечение по схемам, приведенным выше.
На 4 визите (20-ый день наблюдения) при оценке состояния больных отмечен хороший эффект (выраженное улучшение: отсутствие субъективной симптоматики (жалобы на выделения, зуд, боль, жжение); при объективном исследовании - отсутствие характерных выделений и лабораторных признаков основного заболевания, I-II степень чистоты влагалища у 20 пациенток (66,7%) 1 группы и у 29 пациенток (96,7%) 2 группы . Таким образом, 49 пациенток завершили исследование на этом визите. Почти у всех женщин (81,7%) при посевах было достаточное количество лактобацилл (>10 3 КОЕ/мл).
На 5 визите у всех 11 женщин отмечен хороший эффект: отсутствие жалоб, отсутствие объективной симптоматики БВ. Микробиологически отмечено также выздоровление.
Нежелательных явлений или побочных реакций у пациенток обеих групп не было.
ВЫВОДЫ
3. По окончании терапии бактериального вагиноза назначение эубиотиков потребовалось лишь 11 пациенткам (18,3%), 10 (33,3%) пациенткам из 1 группы (1 суппозиторий 7 дней) и 1 (3,3%) пациентке из 2 группы (2 суппозитория 7 дней).
4. Применение эубиотиков в течение 10 дней по окончании терапии препаратом Гексикон у 10 (33,3%) женщин в первой группе, и у 1 (3,3%) женщины во второй группе, позволило добиться хорошего эффекта терапии без дополнительного назначения лекарственных препаратов (у всех пациенток по окончании приема эубиотиков исчезли клинические и лабораторные симптомы БВ, нормализовалась лактофлора).
Врач-исследователь: к.м.н. Н.К. Селимян
Руководитель исследования: Профессор А.М. Савичева:
Директор ГУ НИИАГ им. Д.О.Отта РАМН Академик РАМН, профессор Э.К. Айламазян
Форма выпуска, упаковка и состав препарата Гексикон ®
Суппозитории вагинальные белого или белого с желтоватым оттенком цвета, торпедообразной формы; допускается мраморность и наличие на срезе воздушного стержня и воронкообразного углубления.
| 1 супп. | |
| хлоргексидина биглюконата раствор 20% | 85.2 мг, |
| что соответствует содержанию хлоргексидина биглюконата | 16 мг |
Вспомогательные вещества: смесь макроголов (макрогол 1500, макрогол 400).
1 шт. - упаковки ячейковые контурные (1) с 2 напальчниками - пачки картонные.
5 шт. - упаковки ячейковые контурные (1) - пачки картонные.
5 шт. - упаковки ячейковые контурные (2) - пачки картонные.
Фармакологическое действие
Антисептический препарат для местного применения.
Активен в отношении грамположительных и грамотрицательных бактерий: Treponema pallidum, Chlamydia spp., Ureaplasma spp., Neisseria gonorrhoeae, Gardnerella vaginalis, Bacteroides fragilis; простейших: Trichomonas vaginalis; вирусов: Herpes simplex типов 1 и 2.
К препарату слабочувствительны некоторые штаммы Pseudomonas spp., Proteus spp., а также устойчивы кислотоустойчивые формы бактерий, споры бактерий, грибы.
Гексикон ® не нарушает функциональную активность лактобацилл.
Сохраняет активность (хотя и несколько пониженную) в присутствии крови, гноя.
Фармакокинетика
Показания препарата Гексикон ®
- профилактика инфекций, передаваемых половым путем (в т.ч. гонореи, сифилиса, трихомониаза, хламидиоза, уреаплазмоза, генитального герпеса);
- профилактика инфекционно-воспалительных осложнений в акушерстве и гинекологии (перед оперативным лечением гинекологических заболеваний, перед родами и абортом, до и после установки внутриматочной спирали, до и после диатермокоагуляции шейки матки, перед внутриматочными исследованиями);
- лечение бактериального вагиноза, кольпитов (в т.ч. неспецифических, смешанных, трихомонадных).
| Код МКБ-10 | Показание |
| A51 | Ранний сифилис |
| A52 | Поздний сифилис |
| A54 | Гонококковая инфекция |
| A56.0 | Хламидийные инфекции нижних отделов мочеполового тракта |
| A56.1 | Хламидийные инфекции органов малого таза и других мочеполовых органов |
| A59 | Трихомоноз |
| A60 | Аногенитальная герпетическая вирусная инфекция [herpes simplex] |
| A63.8 | Другие уточненные заболевания, передающиеся преимущественно половым путем |
| N76 | Другие воспалительные болезни влагалища и вульвы |
| N77.1 | Вагинит, вульвит и вульвовагинит при инфекционных и паразитарных болезнях, классифицированных в других рубриках |
| N89 | Другие невоспалительные болезни влагалища |
| Z29.8 | Другие уточненные профилактические меры |
| Z51.4 | Подготовительные процедуры для последующего лечения или обследования, не классифицированные в других рубриках |
Режим дозирования
Применяют интравагинально. Перед применением суппозиторий освобождают от контурной упаковки.
Для профилактики инфекций, передаваемых половым путем, назначают 1 суппозиторий не позднее 2 ч после незащищенного полового акта.
Для лечения назначают по 1 суппозиторию 2 раза/сут в течение 7-10 дней.
Побочное действие
Местные реакции: возможно жжение.
В отдельных случаях возможно появление сукровичных выделений из влагалища.
Если любые из указанных в инструкции побочных эффектов усугубляются или отмечаются любые другие побочные эффекты, не указанные в инструкции, пациентке необходимо сообщить об этом врачу.
Противопоказания к применению
- гиперчувствительность к компонентам препарата.
Применение при беременности и кормлении грудью
Возможно применение препарата во время беременности и в период лактации.
Применение при нарушениях функции печени
Применение при нарушениях функции почек
Применение у детей
Применение у пожилых пациентов
Особые указания
При возникновении неприятных ощущений после введения суппозитория (зуда, жжения) применение препарата следует прекратить.
При применении препарата возможно увеличение количества выделений из влагалища. Как правило, при небольшом количестве прозрачных выделений лечение препаратом можно не прерывать. При появлении сукровичных выделений рекомендуется прекратить применение препарата и проконсультироваться с врачом.
После контакта с препаратом следует вымыть руки во избежание возможного попадания хлоргексидина в глаза.
Туалет наружных половых органов не влияет на эффективность и переносимость суппозиториев, т.к. препарат применяется интравагинально.
Влияние на способность к управлению транспортными средствами и механизмами
Применение препарата не оказывает влияния на способность управлять транспортными средствами и механизмами.
Передозировка
Лекарственное взаимодействие
Не рекомендуется одновременное применение с йодом.
Гексикон ® не совместим с детергентами, содержащими анионную группу (сапонины, натрия лаурилсульфат, натрия карбоксиметилцеллюлоза) и мылами, если они вводятся интравагинально. Туалет наружных половых органов не влияет на эффективность и переносимость вагинальных суппозиториев Гексикон ® , т.к. препарат применяется интравагинально.
Условия хранения препарата Гексикон ®
Препарат следует хранить в недоступном для детей месте при температуре не выше 25°С.
Срок годности препарата Гексикон ®
Срок годности – 2 года. Не применять препарат после истечения срока годности, указанного на упаковке.
Гексикон при уреаплазме — наиболее распространенный препарат для лечения заболевания. Средство отлично снимает неприятные проявления болезни, не имеет побочных эффектов и применяется в качестве вспомогательного элемента в комплексной терапии. Его действующее вещество хлоргексидин имеет антисептическое действие. Препарат продается в форме раствора и вагинальных суппозиториев. Его можно использовать при беременности и в период лактации.

Показания и ограничения в применении
Гексикон свечи применяют в гинекологии при лечении заболеваний, вызываемых бактериями.
Они не уничтожают полезные бактерии микрофлоры влагалища, но активно разрушают уреаплазму. Показатели снижаются достаточно быстро от действия этого антисептика. Свечи обычно вводятся на ночь в течение короткого времени для полного излечения болезни. Схема терапии и курс подбирается специалистом индивидуально и с учетом следующих моментов при комплексном лечении:
-
совершенно нельзя совмещать с мылом. Во время болезни мыть гениталии следует лишь перед непосредственным введением свечи. После этого 8 часов нельзя пользоваться любыми гигиеническими средствами.
- Лечить уреаплазму у детей нельзя. Исключение возможно лишь при серьезной угрозе для здоровья. Гексикон несовместим со многими препаратами. При комплексном лечении врач всегда тщательно изучает историю болезни пациента во избежание назначения взаимоисключающих лекарств.
- Противопоказание — только индивидуальная непереносимость составляющих препарата.
Обычно возникает зуд и жжение. Неприятные ощущения проходят после завершения курса лечения, который длится не менее 3 недель.
Для профилактики болезни достаточно 1 введения свечи после незащищенного секса. Лечение уреаплазмоза при наличии крови снижает его эффективность, но незначительно. Поэтому во время менструации отменять его не рекомендуется.

Отличительной чертой Гексикона при уреаплазме является его использование для лечения ЗППП и профилактики. Медикамент назначают при незначительном увеличении количества бактерий или контакте с предполагаемым больным человеком. Именно этим объясняется высокая популярность лекарственного средства, потому что другие препараты применяют при полной уверенности в наличии заболевания. Гексикон высокоэффективен при следующих болезнях:
- кольпит;
- бактериальный вагиноз;
- гонорея и сифилис;
- герпес и хламидиоз;
- предродовая профилактика ЗППП.
Применение Гексикона в период беременности
При беременности медикамент помогает лечить ряд болезней. Женский организм при вынашивании плода испытывает многие изменения. Снижается иммунитет. Препарат не влияет на развитие ребенка, но достаточно эффективно нейтрализует патогенную микрофлору половых органов. Поэтому его назначают для предупреждения болезней, передающихся половым путем, а также их лечения.
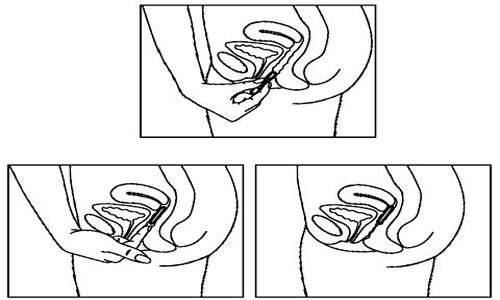
Свечи от уреаплазмы незаменимы в первые месяцы беременности, когда формируются жизненно важные органы ребенка. Любое лекарство, которое трудно контролировать, может спровоцировать патологию. Можно замедлить развитие плода или вызвать выкидыш.
Гексикон действует только местно, не попадая в кровоток, не оказывая отрицательного воздействия на эмбрион. Средство поддерживает естественную микрофлору влагалища, способствуя быстрому излечению. Показан на любых сроках беременности. Отзывы женщин об этом препарате в большинстве своем положительные.
Лекарство может спровоцировать сухость стенок влагалища или аллергическую реакцию, жжение и зуд. Об этом обязательно нужно уведомить лечащего врача. Для снижения нежелательных проявлений требуется соблюдать некоторые правила:
- отказ от интимной близости в период лечения;
- сочетать медикамент с другими вагинальными препаратами нельзя;
- не принимать лекарства с содержанием йода;
- гигиенические средства не должны иметь в составе анионную группу и лаурилсульфат натрия.
Вылечить Гексиконом можно гнойные воспаления швов или разрывов, появившихся в процессе родов.
Заменители свечей
При индивидуальной непереносимости назначаются аналоги. Схожи по воздействию препараты:
-
. Противопоказан в 1 триместр беременности. . Назначают со 2 триместра. . Выпускается в форме раствора, что не очень удобно для использования.
- Эпиген. Этот спрей можно применять в любой период беременности.
Свечи Гексикон подбирать должен специалист с учетом показателей проведенных анализов. Он может даже выписать подходящий антибиотик или противогрибковый медикамент.
Гексикон — высокоэффективное и безопасное средство при уреаплазме. Но назначать его должен только специалист, а пациент неукоснительно соблюдать все указания врача и выдерживать длительность лечения.
Читайте также:

