Гемофильная палочка что это такое как проявляется
Обновлено: 24.04.2024
Гемофильная палочка – очень-очень маленький по размерам микроорганизм, который к тому же не так уж просто выявить. Под микроскопом гемофильной палочкой могут оказаться совершенно, на первый взгляд, разные микробы (это явление называется полиморфизмом). А еще гемофильная палочка очень привередлива при проведении стандартных диагностических посевов на флору – высевать ее приходится сразу же и хорошо она растет только на шоколадном агаре.
Гемофильную палочку обнаруживают в носоглотке у 75% ВСЕХ здоровых взрослых. У детей же ее находят только у 3-5% обследованных. Отчасти это объясняется тем, что с конца 1990-х годов (данные приводятся исследователями из США, у нас массовая вакцинация началась гораздо позже) проводится массовая вакцинация против гемофильной палочки. Как результат, сейчас менингит, вызванный гемофильной палочкой, обнаруживается только у взрослых, которым вакцинацию не проводили и вообще не обнаруживается у вакцинированных детей. Ну а вообще в районах, где эта вакцинация проводится, заболеваемость инфекциями, вызываемыми гемофильной палочкой, снизилась за последние 10 лет на 90%. Если сравнивать с временами, когда прививок от гемофильной палочки еще не существовало (совсем недавнее время, если на то пошло), то 85% бактериальных инфекций у детей – всех локализаций и всех степеней тяжести – вызывала как раз гемофильная палочка.
Самым тяжелым вариантом гемофильной инфекции – бактериальным менингитом – болели в основном дети в возрасте от 6 до 12 месяцев. Второй по тяжести вариант гемофильной инфекции – эпиглоттит (воспаление одного из хрящей гортани, приводившее к внезапному перекрытию дыхательных путей) встречался у детей от 2 до7 лет. Смертность и от менингита, и от эпиглоттита была сопоставимая – от 5 до 7 %.
Гемофильная палочка распространяется воздушно-капельным путем – то есть при чихании и кашле больных. Чаще всего заболевают те дети и взрослые, которые находятся с заболевшим долгое время и под одной крышей. Так что самое, если так можно сказать, благодарное место для распространения этой инфекции – это детские коллективы, в первую очередь, конечно, детский сад.
Даже сейчас вспышки гемофильной инфекции – бич детских садов и начальных классов школы. По все тем же американским данным, гемофильная палочка высевается из носоглотки у 70% лиц, контактировавших с заболевшим.
Представьте себе, что у часто болеющего ребенка в мазке из носоглотки обнаружили гемофильную палочку. Простое лечение ребенка антибиотиками в этом случае скорее всего мало что даст, и через какое-то время ребенок заболеет вновь по тому же сценарию, что и раньше. И всему виной будет не то, что у него какой-то особый и ко всему устойчивый штамм гемофильной палочки – просто он подхватит эту инфекцию снова уже извне.
Произойдет это потому, что постоянный источник инфекции находится где- то рядом – это или взрослые, постоянно окружающие ребенка, его семья. Или же кто-то из детского коллектива – а может быть и вся группа детского сада целиком. Поэтому наиболее эффективным действием по прекращению частых инфекций у такого ребенка будет обследование на носительство гемофильной палочки не только самого ребенка, но и его окружения, а при обнаружении – лечение антибиотиками прежде всего взрослых носителей инфекции (по той простой причине, что уж они-то точно не привиты) и обязательная вакцинация самого ребенка – если конечно этого не было сделано ранее. Иммунитет после вакцинации от гемофильной палочки намного сильнее, чем иммунитет у переболевших этой инфекцией. Иммунная система непривитого взрослого, являющегося носителем гемофильной палочки, всего-навсего сдерживает и контролирует инфекцию, не давая ей скажем проникнуть в кровь, но не способна уничтожить ее до конца. У привитых детей гемофильной палочки в носоглотке нет – она просто не обнаруживается, и носительство ее невозможно.
Инфекции, вызываемые гемофильной палочкой.
До начала всеобщей вакцинации (всеобщая она не в России, у нас каждый решает за своего ребенка сам) менингит был самым тяжелым осложнением гемофильной инфекции. А поскольку чаще всего это осложнение встречалось у детей от 6 до 12 месяцев, можно себе представить, как этой инфекции боялись врачи. Тем более, что до поры до времени симптомы менингита были очень невразумительными: прогрессирующий подъем температуры, вялость, плаксивость и снижение аппетита. Настоящие симптомы менингита начинались позже, с рвоты и судорог.
Смертность от такого менингита из-за часто несвоевременной квалифицированной помощи могла доходить до 10%. Даже сейчас от менингита, вызванного гемофильной палочкой, умирает каждый 20-й ребенок - то есть смертность не опускается ниже 5%. Примерно у каждого третьего маленького пациента после перенесенного менингита отмечалась нейросенсорная (и не поддающаяся уже никакому лечению) тугоухость, задержка развития или просто умственная отсталость. Сейчас менингит, вызываемый гемофильной палочкой, чаще встречается у непривитых взрослых, чем у детей.
Эпиглоттис (надгортанник) – это хрящ гортани, который находится на границе между гортанью и пищеводом и прикрывает вход в гортань во время глотания, чтобы пища при глотании не попадала бы в верхние дыхательные пути. Вследствие гемофильной инфекции иногда (наиболее часто у детей от 2 до 7 дет) может развиться эпиглоттит – воспаление надгортанника, которое выглядит как покраснение и резкий отек этого хряща. При любом неосторожном движении распухший надгортанник может просто перекрыть доступ в дыхательные пути, только уже не для пищи, а для воздуха.
Детей с эпиглоттитом обязательно госпитализируют, чтобы, если такое случится, немедленно перевести ребенка в реанимацию и провести интубацию гортани. Здесь для врачей главное – успеть вовремя. Именно поэтому детям с эпиглоттитом так часто выполняют трахеотомию – разрезают хрящи гортани и вставляют туда трубку для дыхания. Это может показаться даже неоправданно жестоким, но если врачи не успеют этого сделать, все может закончиться трагически – даже сейчас смертность детей с эпиглоттитом (а развивается он только у детей непривитых от гемофильной палочки) достигает 10%
Честно говоря, другие заболевания, которые может вызвать гемофильная палочка, выглядят если и лучше, то не намного. Все эти инфекции развиваются в случае. Если гемофильная палочка попадает в кровь – собственно, именно то этого и призвана прикрыть ребенка вакцина.
К ним относятся:
- Пневмония Остеомиелит
- Флегмона шеи Перикардит
- Рецидивирующие синуситы Рецидивирующие средние отиты
- Острый бронхит
ЛЕЧЕНИЕ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ
Гемофильная палочка аж в половине случаев не чувствительна к пенициллинуи ему подобным антибиотикам. Поэтому если врачи даже только предполагают ее наличие, то лечение сразу начинается с антибиотиков следующей группы – цефалоспоринов (из них нам с вами хорошо известны зинанти супракс). Кстати, при назначении супракса нужно помнить, что только 40% принятой дозы реально попадает в кровь – остальное в неизмененном виде выводится из организма с калом, так и не встретившись с инфекцией.
Длительность лечения антибиотиками инфекций, вызванных гемофильной палочкой, может растянуться от 10 дней до трех недель.
Вакцинация от гемофильной палочки:
Вакцинацию против гемофильной палочки проводят по различным графикам, выбор которых зависит от простого, как мычание, факта: когда родители наконец решат, что привиться от этого микроорганизма и правда нужно.
Стандартный график прививок очень прост – вакцинацию проводят в три этапа, в 3, 4,5 и в шесть месяцев. При этом первую вакцинацию часто совмещают с введением АКДС – это допускается.
Если вакцинация начинается позже, когда ребенку уже исполняется 6 месяцев, (мы помним, почему), то вакцину вводят только два раза – с интервалом в 30 дней.
Наконец, если вакцинация совсем уж опаздывает, и ребенка прививают после года, то вакцина вводится только однократно – этого вполне достаточно чтобы сформировать достаточно стойкий иммунитет.
ВАКЦИНЫ ОТ ГЕМОФИЛЬНОЙ ПАЛОЧКИ
Акт-Хиб(Санофи Пастер, Франция) – однокомпонентная вакцина, прекрасно совмещается практически со всеми вакцинами, входящими в национальный календарь прививок.
Пентаксим(тоже Санофи Пастер) – в нее дополнительно входят антитела к столбнячному токсину, коклюш и дифтерия. Эту вакцину как раз и вводят ребенку при начале вакцинации в три месяца
Хиберикс– (СмитКляйн, Бельгия) – вакцина, которую в Европе применяют у детей начиная с 6-недельного возраста.
Инфанрикс-Гекса(СмитКляйн, Бельгия) – многокомпонентная вакцина, которая включает в себя антитела к столбнячному токсину, коклюш, дифтерию, а так же гепатит В.
ВНИМАНИЕ! ОТЕЧЕСТВЕННЫХ АНАЛОГОВ ВАКЦИНЫ ОТ ГЕМОФИЛЬНОЙ ПАЛОЧКИ НЕ СУЩЕСТВУЕТ, РАЗРАБОТОК ЕЕ В РОСИИ НЕ ВЕДЕТСЯ
Проект "Консультативная служба помощи детям с тяжелыми заболеваниями и их семьям при Благотворительном фонде КОРАБЛИК" реализуется с использованием гранта Президента Российской Федерации на развитие гражданского общества, предоставленного Фондом президентских грантов.
Гемофильная инфекция – инфекция, провоцирующая у детей гнойный менингит, средний отит, различные заболевания дыхательных путей (такие как бронхит, пневмонию), эндокардит, конъюнктивит, остеомиелит и проч.
Haemophilus influenzae – условно-патогенный микроорганизм, который способен привести к эпидемическим вспышкам среди детей раннего возраста. Болезни в таких случаях спровицрованы эпидемическим клоном возбудителя с повышенными патогенными и инвазивными свойствами. Вспышки инфекций случаются в роддомах, отделениях для больных хроническими заболеваниями, среди тех, кто проходит лечение гормональными и цитостатическими препаратами.
Инфекцию переносят и передают здоровым людям больные, у которых явные или стертые формы заболевания, а также носители (здоровые люди, в организмах которых содержится гемофильная инфекция). Основной путь передачи инфекции – воздушно-капельный. Также среди факторов передачи – белье, игрушки, различные предметы. Дети могут заразиться, контактируя с родителями, медперсоналом, друг с другом. Наибольшую восприимчивость имеют дети с признаками иммунодефицита (как первичного, так и вторичного).
Что провоцирует / Причины Гемофильной инфекции у детей:
Haemophilus influenzae – грамотрицательные плеоморфные палочковидные или кокковидные клетки, размер которых составляет 0,2—0,3x0,5—2 мкм. Они располагаются парами или по-одиночке, также могут формировать короткие цепочки или группы. На плотных средах формируют мелкие колонии круглой формы, без цвета, диаметром до 1 мм.
Haemophilus influenzae неподвижны, не образуют спор, но могут образовывать капсулярные формы, которые, как считается, обладают патогенными свойствами. Возбудитель вырабатывает эндотоксин. Выделяют 6 серотипов, обозначающихся латинскими литерами от а до f. Микроорганизм патогенный лишь для человека.
Патогенез (что происходит?) во время Гемофильной инфекции у детей:
Факторами развития болезни считаются ранний возраст и снижение местной защиты и общей специфической реактивности. Также заболевание развивается при генетической предрасположенности, формировании эпидемического клона возбудителя, микст-инфекции.
При экзогенном (внешнем) заражении бактерии попадают на слизистые оболочки дыхательных путей, вызывая воспалительный процесс, проходящий как пневмония, бронхит, ангина, отит и т. д. Может сформироваться также флегмона, абсцесс, сепсис, гнойный менингит.
Симптомы Гемофильной инфекции у детей:
В зависимости от того, где процесс локализируется, гемофильная инфекция провоцирует менингит, пневмонию, остеомиелит, средний отит, острый эпиглоттит. Частые клинические формы для новорожденных это конъюнктивит, септицемия, гнойный артрит, мастоидит и проч.
Пневмония, спровоцированная Н. influenzae, фиксируется к 5% всех заболевших пневмонией. Болезни подвержены в основном дети до 2-х лет. Болезнь имеет острое начало, температура тела сильно повышена, наблюдаются катаральные явления и выраженный токсикоз. Симптоматика сходна с таковой при иных пневмониях бактериальной природы.
Перкуторно и аускультативно удается обнаружить очаг воспаления в проекции одного или нескольких сегментов легких. Чаще всего процесс локализирован в прикорневых зонах, но может затронуть нижние и верхние доли одного или обоих легких. Есть вероятность абсцедирования. Рентгенограмма показывает очаги гомогенного затемнения или плотные очагово-сливные тени в случае возникновения экссудативного плеврита.
Изменения в крови могут быть различными и зависят от каждого отдельного случая. В части случаев обнаруживают высокое содержание лейкоцитов, нейтрофильный сдвиг и СОЭ выше нормы. Но в более частых случаях количество лейкоцитов нормальное или незначительно повышенное, а СОЭ только имеет тенденцию к увеличению.
В диагностике решающее значение приписывают положительным результатам посева крови и плеврального выпота.
Менингит, вызванный Н. influenzae, является основным возбудителем гнойного менингита у детей до 3-х лет жизни. В основной группе риска – малыши первых месяцев жизни. Симптомы данного менингита сходные с таковыми при других гнойных менингитах. Болезнь начинается остро, с лихорадки (температура достигает 39—40 °С), появления общеинфекционного токсикоза с повторной рвотой, полным расстройством сна, возбуждением, тремором кистей рук и подбородка.
У малышей до 4-х месяцев могут быть выбухание большого родничка, гиперестезия, а в более редких случаях отмечают ригидность затылочных мышц, положительные симптомы Кернига, Брудзинского. Изменения в спинномозговой жидкости имеют очень мало отличий от изменений при менингококковом или пневмококковом менингите.
Гемофильный менингит у детей, как правило, протекает тяжело. Часты летальные исходы. У выживших фиксируют такие остаточные явления: судорожный синдром, параличи, снижение интеллекта, повышенная возбудимость, нарушение слуха, речи и проч.
Панникулит также известен как целлюлит. Это воспаление жировой клетчатки у детей до 12-ти месяцев. Начало болезни характеризуется появлением плотных болезненных участков синюшно-красного или фиолетового цвета диаметром от 1 до 10 см и более на волосяной части головы, на шее, щеках или в окологлазничной области. Параллельно могут возникнуть гнойный менингит, отит, пневмония и т. д.
Гистологическое исследование пораженных областей кожи показывает воспалительный инфильтрат, который состоит из эритроцитов, лейкоцитов, гистиоцитов и лимфоцитов. Подтверждают диагноз с помощью посева крови на питательные среды, чтобы выделить Н. influenzae. Проводится антибиотикотерапия до момента исчезновения поражений и прихода в норму температуры.
Острый эпиглотитт известен также как воспаление надгортанника. Это тяжелая форма гемофильной инфекции у детей от 2 до 5 лет. Начинается болезнь остро, быстро и сильно повышается температура, появляются резкие боли в горле. Также отмечают такие симптомы как выраженная одышка, невозможность глотания, сужение или закупорка гортани в области надгортанника, вследствие чего возникает расстройство дыхания. В ряде случаев наблюдаются такие симптомы как обильное слюнотечение, афония, цианоз, бледность. У больного раздуваются крылья носа.
Груднички при отсутствии менингеальных симптомов часто запрокидывают голову. У детей старшего возраста при обследовании ротоглотки выявляют отечный красный надгортанник. Также воспалительный процесс происходит в подсвязочном пространстве.
Эпиглотитт, как правило, протекает тяжело. Спустя несколько часов есть вероятность обструкции гортани, потери сознания и смерти, если срочно не начать назотрахсальную интубацию или трахеотомию.
Гемофильный перикардит, согласно данным американской литературы, составляет около 15% всех случаев перикардита у детей. По симптоматике болезнь схожа с перикардитами другой бактериальной природы. Симптомы гемофильного перикардита у детей: высокая температура тела, тахикардия, расширение границ сердечной тупости, дыхательные нарушения, глухость сердечных тонов. Болезнь протекает очень тяжело, часты летальные исходы.
Гнойный артрит. В нашей стране артриты, вызванные Н. influenza, крайне редкое явление. Болезнь поражает крупные суставы: локтевой, коленный, плечевой, тазобедренный. По симптоматике данный артрит аналогичен таковым другой бактериальной этиологии.
Гнойный артрит у детей может сочетаться с другими болезнями гемофильной природы – целлюлитом, гнойным менингитом и т. д. Окончательный диагноз требует проведения посевов крови и внутрисуставной жидкости, а также исследования мозков, окрашенных по Граму.
Остеомиелит, вызванный Н. influenzae, характеризуется поражением крупных трубчатых костей: большеберцовой, бедренной, плечевой. Для диагностики применяют бактериологические посевы аспирата костного мозга и взятие мазков, окрашенных по Граму.
У новорожденных гемофильная инфекция часто генерализирована, с явлениями септицемии или септикопиемии, возникновением множественных очагов поражения. Большой процент смерти в исходе болезни, поскольку течение очень тяжелое.
Диагностика Гемофильной инфекции у детей:
Для диагностики гемофильной инфекции у детей необходимы лабораторные исследования. Берут такой биоматериал как гной, мокрота, спинномозговая жидкость, аспират из места поражения. Материал окрашивают по Граму (микроскопируют), отличают от палочки коклюша, которой Н. influenzae имеет большое сходство. Применяют такие методы как ПЦР, РЛА, ИФА.
Дифференциальную диагностику проводят в зависимости от клинической формы. Гнойный менингит следует дифференцировать от бактериальных менингитов: стрептококкового, менингококкового, стафилококкового, пневмококкового.
Стоит учитывать, что Н. influenzae часто проявляется целлюлитом (панникулитом) и острым эпиглотиттом. Для дифференциальной диагностики необходимы лабораторные методы исследования.
Лечение Гемофильной инфекции у детей:
Лечение гемофильной инфекции у детей проводят с помощью комплексной терапии, в основе которой лежит антибиотикотерапия. Применяют в основном цефалоспорины 3-го поколения, азитромицин (сумамед). Препарат выпускается в виде порошка, суспензий, таблеток.
Также возбудитель можно убить левомицетином, рифампицином, гентамицином. Отмечается устойчивость гемофильной инфекции к оксациллину, линкомицину и т. д. В таких случаях назначают два антибиотика. Следует сделать антибиотикограмму, после которой корректируют комбинацию препаратов. В последнее время обнаруживают устойчивость многих штаммов возбудителя ко многим антибиотикам.
Должно быть также проведено симптоматическое, стимуцлирующее и общеукрепляющее лечение. Особенно важно своевременно вскрыть очаг инфекции или дренировать плевральную полость.
Пневмонию, вызванную гемофильной палочкой, лечат цефалоспоринами 3-го поколения, макролидами, ампициллином, левомицетина сукцинатом, гентамицином, гораздо реже – пенициллином, рифампицином.
Профилактика Гемофильной инфекции у детей:
Для активной профилактики применяется вакцина Акт-ХИБ фирмы Санофи Пастер. Рекомендуется детям с 2-месячного возраста. Важны неспецифические профилактические меры: детей раннего возраста, строгая изоляция новорожденных, комплекс общеукрепляюшей и стимулирующей терапии, гигиеническое содержание кожи и пр.
К каким докторам следует обращаться если у Вас Гемофильная инфекция у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гемофильной инфекции у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Гемофильная инфекция - острые инфекционные болезни, обусловленные палочкой инфлюэнцы, характеризуется преимущественным поражением органов дыхания, центральной нервной системы и развитием гнойных очагов в различных органах. Заболевают чаще дети.
Что провоцирует / Причины Гемофильной инфекции:
Возбудитель - Haemophilus influenzae (палочка инфлюэнцы, палочка Пфейффера) относится к роду гемофилюсов (который включает 16 видов бактерий) и имеет наибольшее значение в патологии человека. Он представляет собой мелкую коккобациллу (0,3-1 мкм в диаметре), для своего роста требует наличия содержащихся в эритроцитах термолабильного фактора Y и термостабильного фактора X. По культуральным свойствам (продукция индола, активность уреазы и др.) разделяется на 7 биотипов (от 1 до VII).Часть выделенных со слизистых оболочек палочек инфлюэнцы имеет капсулы. Известно 6 антигенно различающихся капсульных типов, обозначаемых от А до F. Наибольшее значение в патологии человека имеет Haemophilus influenzae type b. Палочка инфлюэнцы чувствительна к ампициллину, левомицетину, антибиотикам тетрациклиновой группы, однако за последние годы отмечается нарастание резистентности возбудителя к ампициллину и другим антибиотикам.
Источником и резервуаром инфекции является только человек. Возбудитель локализуется на слизистой оболочке верхних отделов дыхательных путей. Его можно выделить из носоглотки у 90% здоровых людей, причем на более вирулентный тип b приходится около 5% всех выделенных штаммов. Здоровое носительство может продолжаться от нескольких дней до нескольких месяцев. Носительство сохраняется даже при высоком титре специфических антител и даже при назначении высоких доз антибиотиков. Наиболее часто заболевают дети в возрасте 6-48 мес, реже - новорожденные, дети более старшего возраста и взрослые. Показатели заболеваемости гемофильной инфекцией типа b в тысячи раз выше у детей восприимчивых возрастов и у лиц с некоторыми видами патологии (серповидно-клеточная анемия, агаммаглобулинемия, лица с удаленной селезенкой, больные лимфогранулематозом, получающие химиотерапию). Большую опасность для этих лиц представляет контакт с больными гемофильной инфекцией. Заболеваемость повышается в конце зимы и весной. За последние годы заметно увеличилась заболеваемость взрослых. Инфекция передается воздушно-капельным путем.
Заболеваемость повышается в конце зимы и весной. За последние годы заметно увеличилась заболеваемость взрослых.
Необходимо отметить, что вариант клинической формы гемофиьной инфекции зависит от возраста. Так, согласно зарубежным данным, менингит встречается чаще у детей в возрасте 6-9 месяцев, эпиглоттит встречается чаще у детей старше 2-х лет, целлюлит (воспаление подкожной клетчатки) чаще встречается у детей в годовалом возрасте. Для взрослых и пожилых людей менингит является нехарактерным - чаще встречается пневмония.
Патогенез (что происходит?) во время Гемофильной инфекции:
Воротами инфекции является слизистая оболочка носоглотки. Механизмом передачи является воздушно-капельный, однако у маленьких детей путь передачи может быть контактным. Возбудитель может длительное время персистировать в области ворот инфекции в виде латентной бессимптомной инфекции. В некоторых случаях, в основном у лиц с ослабленными защитными силами и лиц, входящих в группу риска, латентная форма переходит в манифестную. Риск перехода инаппарантного носительства в манифестную форму усиливается при наличии сопутствующей вирусной инфекции и повышении микробной массы. Необходимо отметить роль вторичных контактов. Данный механизм передачи наиболее актуален для детей в возрасте до двух лет. Следует отличать первичное заболевание, которое возникает вследствие контакта со здоровым носителем и вторичное, которое возникает при контакте с больным в манифестной форме. Инфекция распространяется по окружающим тканям, обусловливая развитие синуситов, отитов, бронхитов, пневмоний, воспаление подкожной жировой клетчатки, или путем гематогенной диссеминации поражает суставы и другие органы, протекая по типу сепсиса. Штаммы гемофильной палочки, не имеющие капсулы, поражают только слизистые оболочки. Системные заболевания вызывают только возбудители, обладающие капсулой, в 95% случаях это гемофильная палочка типа b. Уникальным свойством бактерий данного типа является их способность проникать в кровеносное русло путем разрывания межклеточных соединений. Также, более выраженная патогенность этих штаммов связана с тем, что капсула способна подавлять фагоцитоз. Возбудитель может в течение нескольких суток персистировать в кровеносном русле бессимптомно до тех пор, пока масса микробных тел не станет критической. Затем бактерия проникает в ЦНС через хороидальные сплетения, вызывая инфильтрацию и гнойное воспаление мягких мозговых оболочек. У перенесших заболевание развивается стойкий иммунитет.
Иммунный отклик организма на данный вид инфекции имеет несколько особенностей. Вследствие подавления фагоцитоза, продукция антител В-лимфоцитами активируется без участия Т-хелперов. Именно поэтому иммунный отклик организма в ответ на инвазию Hib в большинстве случаев недостаточен, отсутствует т.н. бустерный (ударный) отклик при повторной экспозиции антигена гемофильной палочки. Также отмечается крайне слабая Т-независимая продукция специфических антител в возрасте до 18 месяцев. Кроме того, полисахариды являются набором олигосахаридов, каждый из которых способен индуцировать слабый иммунный отклик. Это в свою очередь обусловливает множественность и вариабельность продуцируемых антител в ущерб количественному фактору. Местный иммунитет, представленный секреторными антителами класса IgA изучен недостаточно. Более того, было обнаружено, что капсульные виды H.influenzae выделяют протеазы, инактивирующие антитела. Проведенные исследования местного иммунитета у здоровых носителей показали, что роль местного иммунитета может быть достаточно важной - блокировка пенетрации слизистой оболочки бактериями, предотвращение проникновения микроорганизмов в кровеносное русло. Комплемент при гемофильной инфекции может быть активирован как по классическому (антителозависимому) пути, так и по альтернативному пути. Антигены клеточной стенки H.influenzae способны активировать комплемент по альтернативному пути, в то время как комплекс антител и антигенов, способен активировать комплемент по классическому пути.
Симптомы Гемофильной инфекции:
Длительность инкубационного периода установить трудно, так как заболевание нередко является следствием перехода латентной инфекции в манифестную. Может развиться местный воспалительный процесс слизистой оболочки дыхательных путей или развиваются гематогенно обусловленные заболевания.
Гемофильная палочка типа b является одной из частых причин генерализованной инфекции (бактериемии) у детей, у половины из них развивается гнойный менингит, довольно часто (15-20%) пневмония и реже другие очаговые поражения. Как правило, гемофильная инфекция протекает остро, но некоторые клинические формы могут принимать затяжное течение.
Гемофильная инфекция может протекать в следующих клинических формах:
- гнойный менингит;
- острая пневмония;
- септицемия;
- воспаление подкожной клетчатки;
- эпиглоттит;
- гнойный артрит;
-прочие заболевания (перикардит, синуситы, отит, заболевания дыхательных путей и др.).
Гнойный менингит наблюдается преимущественно у детей от 9 мес до 4 лет (для данной возрастной группы это самая частая причина менингитов). Заболевание начинается остро, иногда с симптомов ОРЗ, затем быстро развивается клиническая симптоматика, характерная для бактериальных менингитов. Иногда менингеальный синдром сочетается с другими проявлениями гемофильной инфекции (гнойный артрит, воспаление надгортанника, целлюлиты). Заболевание протекает тяжело и нередко кончается летально (около 10%).
Гемофильная пневмония может проявляться как в виде очаговой, так и в виде долевой (крупозной), очень часто (до 70%) сопровождается гнойным плевритом (у детей), может осложняться гнойным перикардитом, воспалением среднего уха. Может принимать затяжное течение. У взрослых, особенно у пожилых лиц, гемофильная инфекция может наслаиваться на другие заболевания легких.
Гемофильный сепсис чаще развивается у детей 6-12 мес, предрасположенных к этому заболеванию. Протекает бурно, нередко как молниеносный, с септическим шоком и быстрой гибелью больного. Вторичных очагов при этой форме не наблюдается.
Воспаление подкожной клетчатки (целлюлит) также развивается у детей до 12 мес, чаще локализуется на лице. Начинается нередко с картины ОРЗ (ринофарингит), затем появляется припухлость в области щеки или вокруг глазницы, кожа над припухлостью гиперемирована с цианотичным оттенком, иногда заболевание сопровождается воспалением среднего уха. Температура тела субфебрильная, симптомы общей интоксикации выражены слабо. У более старших детей воспаление подкожной клетчатки может локализоваться на конечностях.
Воспаление надгортанника (эпиглоттит) является очень тяжелой формой гемофильной инфекции, в большинстве случаев (около 90%) сопровождается бактериемией. Начинается остро, характеризуется быстрым подъемом температуры тела, выраженной общей интоксикацией и картиной быстро прогрессирующего крупа, который может привести к гибели ребенка от асфиксии (полная непроходимость дыхательных путей или остановка дыхания).
Гнойные артриты являются следствием гематогенного заноса гемофильной палочки, нередко сопровождаются остеомиелитом. Другие проявления гемофильной инфекции встречаются редко.
Диагностика Гемофильной инфекции:
При распознавании необходимо учитывать возраст больного, наличие факторов, способствующих инфицированию гемофильной палочкой, характерные клинические проявления (целлюлиты, эпиглоттит и др.). Подтверждением диагноза служит выделение гемофильной палочки (гной, мокрота, цереброспинальная жидкость, материал, взятый со слизистых оболочек). В цереброспинальной жидкости (а иногда и в моче) можно обнаружить капсульный антиген гемофильной палочки с помощью реакции встречного иммуноэлектрофореза или иммуноферментного метода.
Лечение Гемофильной инфекции:
Без этиотропной терапии некоторые формы гемофильной инфекции (менингит, эпиглоттит) почти всегда заканчиваются смертью больного. Необходимо возможно раньше начать этиотропную терапию. Наиболее эффективным и малотоксичным до 1970 года, когда был обнаружен факт наличия антибиотикорезистенности у H.influenzae, считался ампициллин, однако в последние годы все чаще стали выделяться штаммы гемофильной палочки, резистентные к данному антибиотику. H.influenzae устойчив к пенициллинам, некоторые из штаммов продуцируют пенициллиназу. Ампициллин вводят внутривенно в суточной дозе 200-400 мг/кг/сут детям и 6 г/сут взрослым. В некоторых рекомендациях, в частности в руководстве Американской Педиатрической Академии, предлагается с самого начала применять ампициллин, цефалоспорины в комбинации с левомицетином. Однако, согласно последним исследованиям, штаммы гемофильной палочки, циркулирующие в этих областях резистентны практически ко всем классам антимикробных препаратов. В последнее время в отечественных и зарубежных публикациях появились сведения о более высокой, нежели для ампициллина, эффективности таких антибиотиков, как амоксиклав (ко-амоксиклав, бисептол) и азитромицин (сумамед), даже при применении их короткими курсами.
Профилактика Гемофильной инфекции:
Здоровым носителям гемофильной палочки типа b и лицам из группы риска, контактирующим с больными гемофильной инфекцией, в течение первой недели после регистрации первого случая заболевания рекомендуется принимать рифампицин внутрь в дозе 10-20 мг/кг/сут (максимум 600 мг/сут) однократно в течение 4 дней.
Позже проводились многочисленные испытания полисахаридных вакцин в Европе и Северной Америке. В частности, клиническое испытание в Великобритании (1991-1993) показало снижение на 87% заболеваемости менингитом гемофильной этиологии. В Голландии, при проведении аналогичного исследования, было зафиксировано полное отсутствие случаев менингита гемофильной этиологии в течение 2-х лет после начала иммунизации.
В настоящее время обязательная иммунизация против гемофильной инфекции введена в США (1990), Канаде (1990) и ряде других стран.
К каким докторам следует обращаться если у Вас Гемофильная инфекция:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гемофильной инфекции, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Гемофильная инфекция – это группа бактериальных инфекций, вызываемых палочкой инфлюэнцы (Пфейффера). Наиболее часто поражаются органы дыхания, головной мозг, опорно-двигательная система; при генерализации возникает сепсис. Около трети переболевших остаются пожизненными инвалидами либо имеют стойкие нарушения работы ЦНС, суставов, ЛОР-органов. Диагностика гемофильной инфекции строится на обнаружении возбудителя (молекулярно-генетическое, бактериологическое исследование), растущего титра антител к патогену (ИФА). Лечение: этиотропная антибиотикотерапия, патогенетические меры, симптоматическая терапия.
МКБ-10
Общие сведения
Гемофильная инфекция (Хиб-инфекция) представляет собой патологический процесс, вызываемый условно-патогенными микроорганизмами. Возбудитель был открыт в 1892 г. немецким иммунологом Р. Пфейффером (палочка носит его фамилию). Инфекция распространена повсеместно, заболеваемость повышается в зимне-весенний период. До трети всех менингитов детского возраста вызывается гемофильной палочкой. Преимущественно страдают дети младше 5 лет, гендерных различий нет. По некоторым данным, до 40-70% детей, посещающих дошкольные учреждения, являются носителями бактерии.

Причины
Возбудитель инфекции – бактерия рода Haemophilus (вид Н. influenzae), наиболее часто поражения у человека вызывает палочка H. influenzae типа b. Микроорганизм является условно-патогенным представителем нормальной микрофлоры слизистых оболочек респираторного тракта человека. Источником инфекции могут быть здоровые носители, а также больные люди. Пути передачи – воздушно-капельный, у детей нередко сочетается с контактным (через общие игрушки, столовые приборы).
Факторы риска
Группу высокого риска составляют проживающие в домах престарелых, интернатах, лица после спленэктомии, новорожденные дети на искусственном вскармливании, ВИЧ-инфицированные, пациенты, длительно получающие системные глюкокортикостероиды, онкологические больные. Основные факторы риска:
- возраст: до 2-х лет и старше 60-ти;
- вредные зависимости: алкоголизм, наркомания;
- иммуносупрессия;
- недоношенность;
- пороки сердца;
- гипогаммаглобулинемия;
- неудовлетворительные санитарно-гигиенические условия.
Патогенез
Патогенез инфекции окончательно не изучен. При попадании внутрь организма человека бактерия длительно персистирует во входных воротах, находясь вне- и внутриклеточно. Колонизация может происходить типируемыми и нетипируемыми штаммами с динамической сменой микробного пейзажа. У серотипа b имеются протеазы, способные инактивировать секреторные иммуноглобулины слизистой. Белки оболочки-капсулы гемофильной палочки могут блокировать фагоцитоз.
При снижении резистентных свойств организма (сопутствующее вирусное поражение, стресс, переохлаждение) возникает активация размножения возбудителя и местное воспаление. Гемофильная палочка может пенентрировать слизистую, попадать в системный кровоток, распространяться по органам-мишеням (головной мозг, легкие, мягкие ткани). Бактерия способна размножаться в крови, формируя бактериемию с вторичными очагами, а затем септическое состояние.
Классификация
Гемофильная инфекция чаще представляет собой болезнь, связанную с переходом латентной патологии в манифестную после бессимптомной колонизации верхних дыхательных путей микроорганизмами. Хиб-инфекцию можно классифицировать по клиническим проявлениям:
- Инвазивная. Включает эпиглоттит, менингит, пневмонию, поражения костей, суставов, подкожно-жировой клетчатки. Более 85% случаев выявляется у детей младше 4-х лет.
- Неинвазивная. Часто вызывается нетипируемыми штаммами, протекает как рецидивирующий синусит, отит, конъюнктивит. Поражаются как дети, так и взрослые.
- Сепсис. Характерно бурное течение, высокая летальность, отсутствие вторичных очагов. Обычно заболевают младенцы в возрасте 6-12 месяцев, роженицы. Больные погибают от септического шока.
Симптомы гемофильной инфекции
Хиб-инфекция обладает коротким инкубационным периодом ‒ 2-4 дня. Симптомы разнятся в зависимости от поражаемого органа, но в типичных случаях начинаются остро с повышения температуры тела более 38,5°C, озноба, слабости. При воспалении надгортанника страдает способность к речи, глотанию, возникает слюнотечение, нехватка воздуха на вдохе. Дыхание становится шумным, кожа приобретает синюшный оттенок. Пациенты сидят, вытянув подбородок и подавшись вперед.
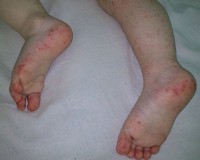
Для начала менингита характерны проявления, сходные с ОРВИ: кашель, насморк, лихорадка более 38°C. Затем возникают заторможенность, выраженные головные боли с рвотой на высоте болевого пика, ригидность затылочных мышц, светобоязнь. Появляются бред, галлюцинации, сонливость. Присоединение сепсиса манифестирует геморрагической сыпью на различных участках тела. На лице, шее возникают болезненные красные уплотнения (целлюлит, флегмона).
Симптомы пневмонии – насморк, сухой кашель, першение в горле. Через несколько суток возникает учащение кашлевых толчков, появление скудной мокроты, боли в грудной клетке при вдохе, лихорадка более 39°C. Пациенты отмечают нарастающую нехватку воздуха, бледность, а затем синюшность кожи, обильное потоотделение. Одышка поначалу заметна только при физической нагрузке, со временем появляется в покое. Нарастает слабость, требуется вынужденное положение.
Осложнения
Гемофильная инфекция имеет ряд осложнений, основным из которых является острая дыхательная недостаточность. Она развивается вследствие асфиксии либо из-за отека респираторной ткани. До 70% случаев пневмоний, вызванных гемофильной бактерией, у детей осложняются плевритом. Часто возникают абсцессы надгортанника. Опасным осложнением менингита является отек головного мозга.
Сепсис вызывает симптомы полиорганной недостаточности у 20% больных. Отдаленные последствия перенесенной гемофильной инфекции: хронические патологии ЛОР-органов (отиты, синуситы, глухота), слепота после менингита и эндофтальмита, остеомиелит. До 50% детей, переболевших гемофильным менингитом, получают группу инвалидности. Редкими осложнениями являются хронические перикардиты, артриты.
Диагностика
Диагностика гемофильной инфекции осуществляется врачами различных специальностей, чаще педиатрами, инфекционистами. Важен тщательный сбор эпидемиологического анамнеза, особенно вакцинальной истории ребенка либо взрослого. Основные лабораторно-инструментальные и клинические признаки болезни:
- Физикальные данные. Объективно выявляются симптомы ДН: одышка, изменение оттенка кожи, втягивание межреберных промежутков, вынужденное положение. На коже туловища и конечностей при сепсисе определяется геморрагическая сыпь. Неврологические проявления включают ригидность мышц затылка, положительный симптом Ласега, Кернига, Брудзинского. Гнойные поражения кожи выглядят гиперемированными, флюктуирующими, отекшими, резко болезненными.
- Ларингоскопия. Симптомы эпиглоттита требуют осмотра ЛОР-врача с проведением визуальной оценки состояния дыхательных путей. При непрямой ларингоскопии выявляется гиперемия зева, большое количество слюны, слизи. Надгортанник увеличен в размерах, багрово-синюшного оттенка, вход в гортань сужен из-за отека стенок.
- Лабораторные исследования. Определяется лейкоцитоз с резким сдвигом формулы влево, ускорение СОЭ. При сепсисе возникает анемия, тромбоцитопения, регистрируется рост активности печеночных трансаминаз, мочевины, креатинина, а также билирубина, Д-димера, гипоальбуминемия. В ОАМ – увеличение плотности, протеинурия, эритроцитурия. Ликворограмма характеризуется нейтрофильным плеоцитозом.
- Идентификация инфекционных агентов. Обнаружение бактерии производится путем микроскопии и посева на питательные среды смывов из носоглотки, зева, мокроты, ликвора, крови или гнойного отделяемого. Наиболее быстрым методом детекции инфекционной палочки является ПЦР. Серологическая диагностика (ИФА) проводится в парных сыворотках с интервалом не менее 14 дней, служит для ретроспективного подтверждения диагноза.
- Инструментальные методы. Необходимо проведение рентгена органов грудной клетки либо низкодозовой КТ легких. Рентгенография шеи в боковой проекции применяется при подозрении на эпиглоттит. В тяжелых случаях возможно выполнение оптиковолоконной ларингобронхоскопии. Рекомендуется УЗИ мягких тканей, брюшной полости. При симптомах менингита обязательна люмбальная пункция.
Дифференциальная диагностика
Дифференциальная диагностика проводится с гнойными менингитами и пневмониями иной этиологии (часто различия только лабораторные, определяются при выделении возбудителя). Эпиглоттит клинически сходен с паратонзиллярным, заглоточным абсцессами. Похожую клинику имеют инородные тела гортани, ожоги кислотами, щелочами, однако в этих случаях обычно известны подробности анамнеза. Может потребоваться исключение острого стенозирующего ларингита, истинного дифтерийного крупа.
Лечение гемофильной инфекции
Показания для госпитализации
Хиб-инфекция в форме эпиглоттита, флегмоны, поражения жировой клетчатки на лице или менингита – показание для экстренной госпитализации, нередко в отделение интенсивной терапии. Стационарное лечение рекомендовано проводить, исходя из тяжести состояния. Так, пневмония без дыхательной недостаточности может купироваться амбулаторно. Существуют эпидемические показания для госпитального прохождения терапии.
До 5-7 дня нормальной температуры тела при менингитах и воспалении надгортанника назначается строгий постельный режим, проводится профилактика пролежней, гипостатической пневмонии. Рекомендуется высокобелковая, витаминизированная диета, увеличение водной нагрузки (в отсутствие противопоказаний).
Консервативная терапия
Пациенты с гемофильной инфекцией обязательно должны получать антибактериальные средства, которые необходимо вводить с первых часов подтверждения диагноза. Лечение лучше начинать с инфузионного введения лекарств. Важно проводить санацию контактных лиц, поскольку у 70% ухаживающих за больными выявляются патогенные гемофильные палочки. Лечебная тактика включает:
- Этиотропное лечение. Назначаются антибиотики широкого спектра действия с учетом растущей антибиотикорезистентности. Препараты выбора: защищенные пенициллины, цефалоспорины, можно использовать макролиды, карбапенемы и фторхинолоны.
- Патогенетические средства. Проводится массивная инфузионная дезинтоксикация гидроксиэтилкрахмалами, кристаллоидами, введение растворов альбумина, свежезамороженной плазмы. Возможно назначение НПВС, реже глюкокортикостероидов.
- Симптоматическая терапия. Включает жаропонижающие, обезболивающие, седативные и другие препараты – муколитики, противокашлевые. Используются диуретики, оксигенотерапия, противосудорожные средства. Проводится коррекция кислотно-щелочного баланса, компенсирование хронических патологий.
Хирургическое лечение
Осуществляется в случае возникновения флегмон и абсцессов, особенно на лице. У половины больных с гнойными артритами плечевых и тазобедренных суставов возникает необходимость в лечебной артроскопии. Местное лечение после широкого иссечения гнойного очага состоит в промывании, применении антисептиков для повязок в растворимых, реже мазевых формах. Нередко для улучшения проходимости респираторного тракта осуществляется трахеостомия.
Прогноз и профилактика
Прогноз всегда серьезный и зависит от формы гемофильной инфекции. Летальность достигает 10-20%. Разработана специфическая профилактика. Вакцины разрешены к введению с 3-х месяцев жизни, по схеме 3-4,5-6 месяцев, ревакцинация проводится в 1,5 года. Применяются как в виде многокомпонентных (Пентаксим, Инфанрикс Гекса), так и монопрепаратов (АктХИБ, Хиберикс). После 5-ти лет вакцинация здоровым детям не проводится.
Неспецифическими мерами является санитарно-просветительская работа с населением, санация бактерионосителей в очагах, улучшение условий проживания. Важным звеном профилактики является изоляция больных и контактных лиц на дому или стационаре, карантинные мероприятия в детских учреждениях (до 10 дней). Экстренная антибиотикопрофилактика показана лицам из групп риска.
1. Антибиотикорезистентность Haemophilus influenzae в России: результаты многоцентрового проспективного исследования ПеГАС/ Сивая О.В., Козлов Р.С., Кречикова О.И.// Клиническая микробиология и антимикробная химиотерапия. – 2014. - № 1.
2. Клинико-иммунологическая характеристика менингита гемофильной этиологии/ Мазанкова Л.Н., Абдульхамид Н.М., Крючкова Г.В.// Российский вестник перинатологии и педиатрии. – 2010. - № 3.
3. Сепсис, вызванный H. Influenzae/ Россина А.Л., Чуелов С.Б., Корсунский А.А. и др.// Детские инфекции. – 2018. - Т. 17, № 2.
4. Применение пятикомпонентной вакцины АаКДС-ИПВ/Hib в рамках национального календаря профилактических прививок/ Михеева И.В., Акимова Ю.И., Михеева М.А.// Педиатрическая фармакология. - 2019. - Т.16, № 3.

В настоящее время в европейских странах регистрируется 26-43 случаев заболеваний Хиб-инфекцией на 100.000 детей, смертность составляет 1-3 %, высок уровень неврологических осложнений.
ХИБ-инфекция плохо поддается лечению, поскольку гемофильная палочка рекордно устойчива к антибиотикам. По этой причине даже своевременное лечение современными антибиотиками зачастую оказывается безрезультатным.
В России, у детей до 6 лет до трети всех случаев гнойных менингитов вызвано гемофильной палочкой типа Б. Гемофильные менингиты плохо поддаются лечению, поскольку их возбудитель вырабатывает ферменты, которые делают его устойчивым к антибиотикам, поэтому результаты лечения не всегда удачны, и смертность при тяжелых формах заболевания может достигать 16–20%.
Пневмония, вызванная гемофильной палочкой типа Б, возникает преимущественно у детей с 2 до 8 лет, и ее течение в 60% случаев также имеет различные осложнения, в том числе со стороны сердца и легких.
В 2000 году до широкого внедрения Hib-вакцины в странах с ограниченными ресурсами Hib-инфекция была причиной 8,13 миллионов случаев возникновения серьезного заболевания у детей в возрасте 1-59 месяцев (амплитуда колебаний 7,33-13,2 миллионов случаев) и 371 000 случаев смерти (амплитуда колебаний 247 000 – 527 000). К 2008 году, когда 136 государств - членов ВОЗ внедрили вакцину, по оценкам, было 203 000 случаев смерти, обусловленных Hib-инфекцией, среди детей в возрасте младше 60 месяцев (амплитуда колебаний 136 000 – 281 000).
Заболеваемость Хиб-менингитом в России оценивается как 16,9 на 100 тыс. детей 0–5 лет, летальность при нем 15–20%, у 35% развиваются стойкие дефекты.

Общие сведения
Гемофильная инфекция (ХИБ-инфекция) вызывается гемофильной палочкой типа b – Haemophilus influenzae type b. Она может стать причиной острых инфекционных болезней – гнойного менингита, пневмонии (воспаления легких), эпиглоттита (воспаления надгортанника), артрита (воспаления суставов), а также гнойного поражения всего организма – сепсиса. Гемофильная инфекция характеризуется преимущественным поражением органов дыхания, центральной нервной системы и развитием гнойных очагов в различных органах. Бактерия H. influenzae локализуется в носоглотке, откуда может передаваться другим людям воздушно-капельным путем. Только у очень небольшого числа из тех, у кого в носоглотке локализуется возбудитель, развивается заболевание с клиническими проявлениями. Однако носители H. influenzae в носоглотке являются важным источником распространения возбудителя.
Вероятность заболеть
Выделяют несколько групп риска для данного заболевания. Во-первых, наиболее часто страдают от этой инфекции дети. По данным разных исследований, носительство гемофильной палочки в детском коллективе достигает 50%. У детей 6-12 мес., находящихся на искусственном вскармливании и не получающих небольших дополнительных количеств материнских антител с грудным молоком, особенно высок риск развития самых тяжелых форм инфекции – воспаления легких и менингита. По этой причине искусственное вскармливание является дополнительным показанием к прививке против ХИБ-инфекции, начиная с 3-месячного возраста.
Люди экстремальных возрастов (дети до 2-х лет, пожилые люди) и лица с низким социально-экономическим статусом также подвержены гемофильной инфекции. Кроме того, заболеванию подвержены лица с низким социально-экономическим статусом, крайне ослабленные и страдающие алкоголизмом, больные лимфогранулематозом (болезнь Ходжкина), серповидно-клеточной анемией; лица, подвергшиеся спленэктомии (удалению селезёнки).
Заболеваемость повышается в конце зимы и весной. За последние годы заметно увеличилась заболеваемость взрослых.
Симптомы
Длительность инкубационного периода установить трудно, так как заболевание нередко является следствием перехода латентной инфекции в манифестную. Может развиться как местный воспалительный процесс слизистой оболочки верхних дыхательных путей, так и заболевания, обусловленные гематогенной диссеминацией.
Осложнения после перенесенного заболевания
Часто гемофильная инфекция протекает у детей в виде обычной респираторной инфекции с соответствующими симптомами. Однако нередки случаи и более тяжелых форм инфекции. Наиболее тяжелой формой гемофильной инфекции является гнойный менингит. По некоторым данным в России у детей до 6 лет до трети всех случаев гнойных менингитов вызвано Haemophilus influenzae type b. Гемофильные менингиты плохо поддаются лечению, поскольку их возбудитель вырабатывает ферменты, которые делают его устойчивым к антибиотикам (около 20-30% гемофильных палочек, выделенных от больных, не чувствительны ко многим антибиотикам). Поэтому результаты лечения не всегда удачны, и смертность при тяжелых формах заболевания может достигать 16–20%.
У трети больных, перенесших гемофильный менингит, развиваются необратимые неврологические осложнения – судороги, задержка нервно-психического развития, глухота, слепота и др.
Пневмония, вызванная гемофильной палочкой типа b, возникает преимущественно у детей с 2 до 8 лет, и ее течение в 60% случаев также имеет различные осложнения, в том числе со стороны сердца и легких.
С гемофильной инфекцией связывают до половины всех гнойных инфекций уха, горла, носа, в частности, рецидивирующих гнойных отитов (воспаление среднего уха) и синуситов (воспаление придаточных пазух носа).
Гемофильный сепсис чаще развивается у детей 6-12 мес., предрасположенных к этому заболеванию. Протекает бурно, нередко как молниеносный, с септическим шоком и быстрой гибелью больного.
Гнойные артриты являются следствием гематогенного заноса гемофильной палочки, нередко сопровождаются остеомиелитом.
Смертность
В настоящее время в европейских странах регистрируется 26-43 случаев заболеваний, вызванных гемофильной палочкой, на 100 000 детей, смертность составляет 1-3%, высок уровень неврологических осложнений.
Лечение
Гемофильная ХИБ-инфекция плохо поддается лечению, поскольку гемофильная палочка рекордно устойчива к антибиотикам. По этой причине даже своевременное лечение современными антибиотиками зачастую оказывается безрезультатным. Пенициллиновые антибиотики, эритромицин, левомицетин, тетрациклин – процент устойчивости гемофильной палочки к ним составляет 80-100% (от числа выделенных образцов бактерий). Без этиотропной терапии некоторые формы гемофильной инфекции (менингит, эпиглоттит) почти всегда заканчиваются смертью больного. Необходимо как можно раньше начать лечение от гемофильной инфекции.
Эффективность вакцинации
В 2000 году, до широкого внедрения ХИБ-вакцины в странах с ограниченными ресурсами, ХИБ-инфекция была причиной 8,13 миллионов случаев возникновения серьезного заболевания у детей в возрасте 1-59 месяцев (амплитуда колебаний – 7,33-13,2 миллионов случаев) и 371 000 случаев смерти (амплитуда колебаний – 247 000=527 000). К 2008 году, когда 136 государств - членов ВОЗ внедрили вакцину против гемофильной палочки, по оценкам, произошло 203 000 случаев смерти, обусловленных ХИБ-инфекцией, среди детей в возрасте младше 60 месяцев (амплитуда колебаний – 136 000-281 000).
Эффективность ХИБ-вакцин — 95-100%, защитный титр антител сохраняется не менее 4-х лет.
Среди вакцинированных в 10 странах Европы, Израиле и Австралии ХИБ-инфекция развилась с частотой всего 2 случая на 1 млн; у 18% этих детей имелись проблемы, в т. ч. недоношенность; у 33% отмечались низкие уровни иммуноглобулинов.
Вакцины
В настоящее время единственное средство для профилактики этой инфекции – вакцинация. По рекомендациям ВОЗ, прививка против гемофильной инфекции показана всем детям. Эффективность вакцинации сегодня оценивается на уровне 95-100%. Проводились многочисленные испытания полисахаридных конъюгированных ХИБ-вакцин в Европе и Северной Америке. В частности, клиническое испытание в Великобритании (1991-1993) показало снижение на 87% заболеваемости менингитом гемофильной этиологии. В Голландии, при проведении аналогичного исследования, было зафиксировано полное отсутствие случаев менингита гемофильной этиологии в течение 2-х лет после начала иммунизации.
Современные вакцины представляют собой химически связанные антиген капсулы гемофильной палочки и столбнячного анатоксина, который нужен для того, чтобы основной антиген вырабатывал иммунитет у детей в возрасте до 18 месяцев.
Рекомендованные календари. ВОЗ рекомендует какой-либо один из следующих календарей прививок против ХИБ-инфекции:
- 3 дозы в рамках первичного курса вакцинации без бустерной дозы (3р+0);
- 2 дозы в рамках первичного курса вакцинации и бустерная доза (2р+1);
- 3 дозы в рамках первичного курса вакцинации и бустерная доза (3р+1).
В странах, где пик бремени тяжёлого заболевания гемофильной инфекцией типа b ложится на младенцев младшего возраста, введение 3-х доз вакцины в раннем возрасте может принести пользу.
Приказом Министерства здравоохранения российской Федерации №125 от 21.03.14 г. вакцинация против гемофильной инфекции тип b введена и в Национальный календарь профилактических прививок РФ для детей из групп риска.
Последние эпидемии
Исторические сведения и интересные факты
Читайте также:


