Гемоглобинурийная лихорадка может быть
Обновлено: 07.05.2024
Гемоглобинурия – ряд синдромов, в основе которых лежит внутрисосудистое повреждение эритроцитов с выходом гемоглобина за пределы сосудистого русла и в мочу. Основным симптомом гемоглобинурии является темная окраска мочи из-за присутствующего в ней оксигемоглобина. Возможны артралгии, лихорадочное состояние, рвота, бледность кожных покровов, желтуха. Диагноз гемоглобинурии требует подтверждения с помощью исследования общего анализа крови и мочи, миелограммы, проведения функциональных и лабораторных проб. С учетом патогенетической формы гемоглобинурии может быть показано переливание эритроцитов, применение гормонов, антикоагулянтов, проведение спленэктомии, ТКМ.
Гемоглобинурия
У здоровых лиц в сосудистом русле происходит распад примерно 10% эритроцитов, а в плазме содержится 1-4 мг% гемоглобина. При этом избыток гемоглобина связывается специфическим белком гаптоглобином с образованием крупномолекулярного комплекса гемоглобин-гаптоглобин, не преодолевающим почечный барьер. Этот механизм предотвращает возникновение гемоглобинурии и гемосидероза почек. Однако при внезапном массивном распаде эритроцитов либо гипогаптоглобинемии, приводящей к снижению гемоглобинсвязывающей способности плазмы, гемоглобин преодолевает почечный фильтр и оказывается в моче. При нормальном содержании гаптоглобина гемоглобинурия развивается при концентрации гемоглобина в плазме, превышающей 125-135 мг%.
Причины и виды гемоглобинурии
В основе различных форм гемоглобинурии лежат свои причинно-значимые факторы. Так, пароксизмальная ночная гемоглобинурия развивается вследствие дефекта мембран эритроцитов, в результате чего последние становятся уязвимы перед комплементом сыворотки и при определенных условиях легко разрушаются. Поскольку часть лейкоцитов и тромбоцитов в этом случае также имеют дефектные мембраны, считается, что первичным звеном пароксизмальной ночной гемоглобинурии служит появление в результате соматической мутации аномального клона общей клетки-предшественницы миелопоэза.
Токсическая гемоглобинурия может являться следствием укусов ядовитых насекомых и животных, а также отравления различными веществами: химическими соединениями, лекарственными препаратами (сульфаниламидами), несъедобными грибами. Гемоглобинурия может являться посттрансфузионным осложнением при переливании крови, несовместимой по групповой или резус-принадлежности. Маршевая гемоглобинурия развивается после многокилометровых переходов (маршей) или беговых нагрузок. Такая форма гемоглобинурии обычно диагностируется у физически здоровых лиц, чаще – у солдат, спортсменов, путешественников. В данном случае разрушение эритроцитов провоцируется нагрузкой на стопы, однако данный феномен, открытый еще в годы Первой мировой войны, до сих пор не имеет научного объяснения. Предположительно, длительное и грубое механическое раздражение подошвенной части стопы первоначально вызывает гемолиз эритроцитов в капиллярах данной области, а затем распространяется на все сосудистое русло.
Холодовая пароксизмальная гемоглобинурия может развиваться вследствие длительного охлаждения организма (купания в холодной воде, пребывания на холодном воздухе), а также инфекционных заболеваний (гриппа, паротита, кори, инфекционного мононуклеоза, малярии, сифилиса, анаэробного сепсиса). Для данной формы характерно появление в крови двухфазных гемолизинов Доната-Ландштейнера, вызывающих активацию комплемента и внутрисосудистый гемолиз.
Известны другие формы гемоглобинурии - алиментарно-токсическая пароксизмальная миоглобинурия (гаффская болезнь), травматическая гемоглобинурия при краш-синдроме и пр. Преходящая гемоглобинурия встречается у пациентов, принимающих железосодержащие препараты.
Характеристика форм гемоглобинурии
Пароксизмальная ночная гемоглобинурия
Отличительной особенностью пароксизмальной ночной гемоглобинурии (болезни Маркиафавы-Микели) служат приступы внутрисосудистого гемолиза (гемолитические кризы), развивающиеся преимущественно в ночное время. Заболевание регистрируется с частотой 1:500000. Гемолитические кризы могут провоцироваться переохлаждением, инфекцией, вакцинацией, гемотрансфузиями, физическими нагрузками, хирургическими вмешательствами.
Пароксизмы гемолиза эритроцитов сопровождаются лихорадочным состоянием, артралгиями, сонливостью, болями за грудиной, в животе и пояснице. Признаком нарастающей железодефицитной анемии служат общая слабость, желтушность кожных покровов и слизистых оболочек. Характерно увеличение печени и селезенки. Выделение мочи темного цвета отмечается только у четверти пациентов с пароксизмальной ночной гемоглобинурией.
Наиболее опасными проявлениями пароксизмальной ночной гемоглобинурии служат тромбозы брыжеечных сосудов, сосудов почек, периферических сосудов. Тромбоз печеночных вен сопровождается резким увеличением размеров печени, прогрессирующим асцитом, варикозным расширением вен пищевода. Постоянная гемосидеринурия часто приводит к возникновению канальцевого нефрита; на высоте гемолитического криза может развиться острая почечная недостаточность.
Пароксизмальная ночная гемоглобинурия нередко развивается у пациентов с апластической анемией, предлейкозом или острым миелоидным лейкозом, поэтому требует проведения полного гематологического обследования больного.

Маршевая гемоглобинурия
Симптоматика маршевой гемоглобинурии обычно более стертая и развивается постепенно. Озноб и повышение температуры нехарактерны. Отмечается слабость, которая также может быть следствием общего физического утомления от марш-броска. Вместе с тем, патогномоничным признаком данной формы гемоглобинурии является темная окраска мочи. После прекращения маршевой нагрузки самочувствие нормализуется, моча светлеет.
Замечено, что практически у всех лиц, столкнувшихся с маршевой гемоглобинурией, имеется выраженный поясничный лордоз. Самостоятельного клинического значения данная форма гемоглобинурии не имеет.
Холодовая пароксизмальная гемоглобинурия
Редкая форма гемолитической анемии - пароксизмальная холодовая гемоглобинурия протекает приступообразно. Пароксизмы холодовой гемоглобинурии обычно провоцируются переохлаждением и сопровождаются гипертермией (иногда до 40°С), потрясающими ознобами, тошнотой и рвотой, абдоминальными болями. Выявляется гепато- и спленомегалия, желтоватый цвет кожи и склер, характерная окраска мочи.
Пароксизмальная холодовая гемоглобинурия, вызванная острыми вирусными инфекциями, обычно разрешается вместе с основным заболеванием. При сифилисе и малярии заболевание может длиться годами.
Диагностика гемоглобинурии
Основным макроскопическим признаком гемоглобинурии служит изменение цвета и структуры собранной мочи. Цвет мочи может быть темно-красным, коричневым или почти черным. При отстаивании моча отчетливо разделяется на 2 слоя: верхний – прозрачный и нижний – содержащий примесь в виде детрита. Лабораторными тестами, подтверждающими гемоглобинурию, служат проба с сульфатом аммония, обнаружение гемосидерина в осадке, исследование мочи методом электрофореза или иммуноэлектрофореза.
Для уточнения общей картины крови исследуется гемограмма. С целью выявления компонентов комплемента или антител, фиксированных на поверхности эритроцитов, проводится проба Кумбса. Показано исследование коагулограммы, биохимических показателей крови (билирубина, мочевины, щелочной фосфатазы и др.). Для оценки состояния кроветворения, особенно в случае панцитопении при пароксизмальной ночной гемоглобинурии, требуется проведение пункции костного мозга и исследование миелограммы.
Гемоглобинурию необходимо отличать от гематурии и заболеваний, для которых она характерна (камней в почках, острого гломерулонефрита), порфирии, аутоиммунной гемолитической анемии, апластической анемии.
Лечение гемоглобинурии
Лечебная тактика при различных формах гемоглобинурии определяется гематологом. Маршевая и пароксизмальная холодовая гемоглобинурия обычно разрешаются без специального вмешательства. В случае развития хронической аутоиммунной холодовой гемоглобинурии назначаются глюкокортикоиды и иммунодепрессанты (циклофосфамид, азатиоприн).
Терапия пароксизмальной ночной гемоглобинурии в основном симптоматическая: трансфузии эритроцитов, введение непрямых антикоагулянтов, прием препаратов железа. При гипоплазии красного костного мозга назначаются глюкокортикостероиды (преднизолон), анаболические препараты (метандиенон) или андрогены, антитимоцитарный иммуноглобулин. При выраженном гиперспленизме может быть оправдана спленэктомия. При отсутствии эффекта от других методов лечения пароксизмальной ночной гемоглобинурии решается вопрос о пересадке костного мозга, от совместимого по HLA-системе донора.
С целью предотвращения развития гемоглобинурии рекомендуется избегать провоцирующих факторов: отравлений, интоксикаций, инфекционной заболеваемости, чрезмерных физических нагрузок, травм и пр.
Гемоглобинурийная лихорадка. Клиника гемоглобинурийной лихорадки
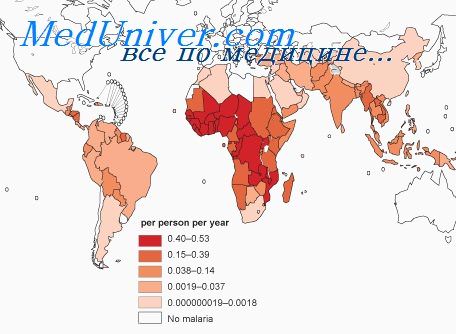
Гемоглобинурийная лихорадка (black water fever) — тяжелейшее осложнение тропической малярии. Исключительно редко она наблюдается при других видах малярии. Развивается гемоглобинурийная лихорадка обычно после приема хинина, реже —других противомалярийных препаратов. Сущностью ее являются острый гемолиз эритроцитов, наводнение крови гемоглобином и выделение гемоглобина с мочой. Отмечено резкое уменьшение случаев гемоглобинурнйной лихорадки в последние годы в связи с заменой хинина синтетическими противомалярийными препаратами.
Острой гемоглобинурии при тропической малярии весьма близок острый гемолиз при непереносимости сульфамидов, пирамидона, плазмохина, примахина и других лекарственных средств.
Причиной острого гемолитического криза считают аутогемагглютинацию и гемолиз в результате образования аутоантител. В основе этого процесса лежит гиперсенсибилиаация организма и активность хинина как гаптена. В последнее время подчеркивают патогенетическое значение генетически обусловленной энзимопении — понижения содержания в эритроцитах глюкозо-6-фосфат-дегидрогеназы,

С другой стороны, нарушение почечного кровотока считают следствием высвобождения гистидина при аноксии почечного эпителия и спастическим действием последнего на почечные клубочки.
У лиц, выехавших из малярийной местности и никогда не страдавших там острыми проявлениями малярии, приступы гемоглобинурийной лихорадки вместе с переходом тропической малярии из латентного периода в активную фазу могут возникнуть внезапно после охлаждения или воздействия других неблагоприятных факторов. Приступы гемоглобинурии могут развиться в периоде относительной ремиссии и у паразитоносителей.
Гемоглобинуринной лихорадке иногда предшествует продрома: субиктеричность склер, увеличение печени и селезенки, темная окраска мочи, высокая уробилинурия, небольшая протеинурия. Гемолитический криз возникает внезапно. После выраженного озноба начинается тяжелый лихорадочный приступ с резкими болями в печени, в поясничной области, иногда в области желчного пузыря или эпигастрия; реже боли отсутствуют. Возникают императивные позывы на мочеиспускание. Моча принимает темно-коричневый оттенок или становится черной. Нередко наблюдаются тошнота, рвота желчью, билиозный стул.
В моче при стоянии образуется обильный серовато-бурый осадок, занимающий 1/3 или даже половину общего объема и состоящий из гиалиновых и гемоглобиновых цилиндров, зернистого детрита, почечного эпителия, эритроцитов и лейкоцитов обычно немного. Жидкость над осадком прозрачная, коричнево-красного или почти черного цвета. При спектральном анализе мочи находят полосы метгемоглобина. Постоянна протеинурия, высокая уробилинурия, нередко обнаруживают и желчные пигменты. По мере снижения температуры с профузным потоотделением состояние больного улучшается, моча постепенно светлеет.
Приступы гемоглобинурийной лихорадки сопровождаются интенсивной желтухой кожи и склер. В периоде выздоровления может развиться острая желчнокаменная болезнь вследствие образования пигментных камней.
- Вернуться в оглавление раздела "Биология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечение злокачественных форм малярии. Лечение гемоглобинурийной лихорадки
При злокачественном течении малярии лечение начинают с парентерального, обычно внутримышечного, введения 1—2 доз шизотропных препаратов. В неотложных случаях препараты вводят внутривенно. Наиболее эффективным является внутримышечное введение 10 мл 5% раствора хлорохина-дифосфата (0,25г основания). При улучшении состояния больного вторую дозу можно дать внутрь. В особо тяжелых случаях первую дозу хлорохина вводят в вену капельным способом в изотоническом растворе глюкозы или NaCl.
Весьма эффективным является внутривенное вливание 2,5 мл 4% раствора акрихина в 40% растворе глюкозы. При необходимости вливания можно повторять. При этом суточную Дозу препарата снижают до 0,45 г. Лечение хинином начинают с введения в вену 5 мл 5% раствора, затем переходят на подкожные инъекции 25—50% раствора (вводить глубоко в подкожную клетчатку во избежание некроза!).
При лечении злокачественных церебральных форм малярии, помимо активной специфической терапии, необходимо назначать сердечно-сосудистые средства - вливание физиологических растворов глюкозы и NaCl, ноардреналина, симпатола, кофеина, кордиамина, камфары, солей кальция. Для снятия возбуждения, судорог применяют аминазин, транквилизаторы. При тяжелом шоковом состоянии переливают 150—250 мл крови. Крайне важны покой и уход за больным.

При резкой анемизации переливают свежую кровь (лучше эритроцитарную массу при тщательном соблюдении перекрестно определяемой совместимости. Переливание делают по 100—150 мл повторно до 500 мл, желательно капельным методом. Вводят также большие количества аскорбиновой кислоты, фолиевую кислоту, печеночные препараты.
При анурии показаны диатермия области почек, паранефральная новокаиновая блокада. После ликвидации гемолитического криза необходимо радикальное лечение малярии во избежание возврата гемоглобинурии.
Личная (клиническая) химиопрофилактика. Для предупреждения заболевания населения малярией з эндемичных и особенно гиперэндемичных очагах с профилактической целью рекомендуется принимать препараты из группы 4-аминохинолинов. Наиболее часто употребляется хлорохин (делагил, резохин) в дозе 0,25 г в сутки 2 раза в неделю, с интервалом 2—3 дня, всего 0,5 г в неделю. Можно назначать бигумаль по 0,3 г также 2 раза в неделю. Однако в районах, где выявлены штаммы малярий плазмодиев, устойчивые к бнгумалю, он может оказаться неэффективным.
Нередко у неиммунных к малярии лиц, приезжающих в гиперэндемичные очаги, указанная выше схема не обеспечивает профилактического эффекта. В этих случаях рекомендуется ежедневный прием производных 4-аминохинолина в той же дозе.
Прием препарата начинается за 3 дня до приезда в очаг и продолжается в течение всего периода пребывания в нем и не менее 3—4 недель после выезда. Поскольку химиопрофилактика не исключает возможности заражения малярией и радикально не излечивает ее, после выезда из гиперэндемичного очага для предотвращения появления приступов малярии необходимо провести полный курс радикального лечения.
- Вернуться в оглавление раздела "Биология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Стадии малярийного приступа. Печень при малярии
Малярии свойственна смена периодов лихорадочных приступов и межприступного латента, когда исчезает лихорадка и смягчаются другие признаки болезни. При тропической малярии в межприступ-ном периоде ряд клинических проявлений может быть более выражен, чем при других формах малярии.
Наиболее характерным клиническим признаком малярии является лихорадка. Иногда периоду высокой лихорадки предшествуют недомогание, чувство слабости, разбитости, головные боли, нарушение аппетита и др. Лихорадочные приступы возникают после инкубационного периода в 8—10 дней при тропической, 10—14 дней при трехдневной (с короткой инкубацией) и 20—25 дней при четырехдневной малярии. В первые дни лихорадка может носить неправильный, ремиттирующий, иногда даже (при тропической малярии) постоянный характер. Эта так называемая начальная (инициальная) лихорадка наблюдается только при свежем первожизненном заболевании малярией. Через несколько дней устанавливается правильное чередование лихорадочных приступов и периодов нормальной температуры.
В малярийном приступе различают три стадии: периоды озноба, жара к пота. Выраженность озноба и пота у больного связана с быстротой подъема и снижения температуры. При мягком течении болезни, а также при тяжелой малярии с лихорадкой неправильного, постоянного или послабляющего типа озноби пот могут быть мало выражены, а иногда и совсем отсутствовать.
Малярийные приступы, как правило, возникают в первой половине суток, максимум температуры обычно приходится на утренние часы. Эта особенность служит дифференциально-диагностическим признаком малярийной лихорадки. Однако нужно помнить, что для трехдневной малярии, вызываемой P. ovale, характерны вечерние н ночные приступы, С началом снижения температуры и появлением сильного пота состояние больного постепенно улучшается, больной успокаивается и засыпает. Продолжительность приступа обычно не превышает 8— 12 часов. Иногда, особенно при переводе правильного типа лихорадки в ежедневный, приступы могут длиться больше суток.
При правильном чередовании малярийных приступов (при трехдневной малярии через день и четырехдневной через 2 дня) в дни, свободные от приступов, состояние больного может быть удовлетворительным, возвращается аппетит, работоспособность. Однако по мере нарастания количества приступов и в дни апирексии состояние больного может оставаться тяжелым. Более тяжелое течение наблюдается при ежедневных лихорадочных приступах, что часто имеет место при тропической малярии.
Вторым характерным признаком малярии является увеличение к болезненность печени и селезенки. Увеличение печени обычно определяется раньше; селезенка в свежих случаях малярии отчетливо увеличивается только после перенесения нескольких приступов малярии. Вместе с тем увеличение селезенки остается более длительно, чем увеличение печени. Последнее связано с тем, что печень увеличивается главным образом за счет повышенного кровенаполнения и в меньшей степени за счет прироста ретикуло-эндотелиальной ткани. Увеличение селезенки обусловлено не только гиперемией, но и гиперплазией.
Во время малярийного приступа печень и селезенка становятся особенно болезненными. Это связано с повышенным кровенаподнением и растяжением капсулы органов. Размеры печени й селезенки с каждым приступом увеличиваются. При затянувшемся лихорадочном периоде переполнение селезенки кровью и растяжение ее капсулы могут привести к разрыву селезенки. При правильном лечении размеры обоих органов быстро уменьшаются, причем печень сокращается быстрее селезенки.
Диффузное поражение печени при малярии встречается редко; исключительно редко возникает острая или подострая атрофия печени. Частота хронических поражении печени у населения эндемичных по малярии колониальных или развивающихся стран связана прежде всего с постоянным белковым голоданием, гельминтозами, гепатотропными вирусными инфекциями и др.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое гломерулонефрит острый (нефритический синдром)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Застело Е. С., детского нефролога со стажем в 15 лет.
Над статьей доктора Застело Е. С. работали литературный редактор Вера Васина , научный редактор Кирилл Лелявин и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Острый гломерулонефрит (Acute glomerulonephritis) — это группа заболеваний почек, которые отличаются по своей структуре, подходам к лечению и причинам, но все они в первую очередь приводят к повреждению почечных клубочков. Клубочками, или гломерулами, называют пучки кровеносных сосудов с мелкими порами, через которые в почках фильтруется кровь.
При развитии болезни в моче внезапно появляется кровь и выявляется белок, повышается артериальное давление, возникают отёки и может временно нарушиться работа почек.

Распространённость
Острый гломерулонефрит встречается у пациентов всех возрастов, но выделяют два пика заболеваемости: в 5–12 лет и после 60 лет [3] [4] . Чаще гломерулонефритом болеют мужчины.
Ежегодно выявляют около 470 000 случаев острого гломерулонефрита, уровень заболеваемости колеблется от 9 до 29 случаев на 100 000 населения [3] [4] .
В России гломерулонефрит — это ведущая причина терминальной стадии хронической болезни почек. Эта болезнь несовместима с жизнью и требует дорогостоящей почечной заместительной терапии: диализа и трансплантации донорской почки [19] .
Причины острого гломерулонефрита
Острый гломерулонефрит зачастую возникает после перенесённой инфекции, вызванной бета-гемолитическим стрептококком группы А (БГСА).
К болезням почек могут приводить следующие штаммы:
- 1, 4, 12 (вызывают болезнь после фарингита);
- 2, 49, 55, 57, 60 (после кожных инфекций) [16] .
Такой гломерулонефрит называют острым постстрептококковым гломерулонефритом (ОПСГН) [2] . Риск развития ОПСГН зависит от локализации инфекции: после фарингита он возникает в 5–10 % случаев, после кожной инфекции, например стрептодермии, — в 25 % случаев [5] [6] . В последнее время ОПГСН в развитых странах встречается всё реже.
Стрептококк может также вызывать ангину, тонзиллит и скарлатину, поэтому эти заболевания часто предшествуют острому гломерулонефриту. Однако в большинстве случаев точную причину гломерулонефрита установить не удаётся: в посевах мочи и крови возбудитель отсутствует, в истории болезни нет перенесённых инфекций [1] [3] [11] [15] .
Помимо стрептококка, к развитию острого гломерулонефрита могут приводить:
- токсические факторы — отравление свинцом и ртутью, употребление органических растворителей и алкоголя, приём некоторых лекарств (Амикацина, рентгеноконтрастных препаратов);
- другие инфекции — бактерии (стафилококк, энтерококк, диплококк, бледная трепонема и др.), вирусы (цитомегаловирус, вирусы простого герпеса, гепатита В, Эпштейна — Барр, коронавирус).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого гломерулонефрита
Острый гломерулонефрит может около трёх недель протекать без симптомов [2] [4] [10] . Затем развивается характерный острый нефритический синдром, включающий основные проявления болезни:
- отёки;
- гематурию (кровь в моче);
- гипертонию [12][15] .
Отёки возникают у 80–90 % пациентов [16] . Появление отёков при остром гломерулонефрите вызвано задержкой натрия и замедленной фильтрацией крови в клубочках [16] . У детей отёки распространяются по всему телу, у взрослых, как правило, отекают только ноги и лицо. В 10–50 % случаев отёки сопровождаются тупыми болями в пояснице, которые возникают из-за воспаления и растяжения капсулы почки.

Гипертония развивается у 50–90 % пациентов, из них более чем у 75 % больных давление сильно повышено [16] [19] . Гипертония может протекать бессимптомно или проявляться головными болями. Основные причины высокого давления при остром гломерулонефрите — это увеличение объёма циркулирующей крови, связанное с задержкой жидкости и натрия, а также повышение сердечного выброса и периферического сосудистого сопротивления.
С первых дней болезни уменьшается объём выделяемой мочи (диурез). При лечении он восстанавливается через 4–7 дней, после чего исчезают отёки и нормализуется артериальное давление (гипертония обычно наиболее выражена в разгар заболевания [16] ). Однако ещё в течение полугода отдельные симптомы могут сохраняться.
Острый постстрептококковый гломерулонефрит может протекать в двух формах:
- циклически — типичный вариант;
- ациклически — только с одним симптомом, атипичный вариант.
Циклическое течение
Болезнь начинается остро: состояние резко ухудшается, появляется выраженная слабость, тошнота, рвота и повышается температура.
Затем развивается нефритический синдром:
- с почечными симптомами — уменьшается объём выделенной мочи, в ней появляется кровь, белок и цилиндрические тельца;
- с внепочечными симптомами — болит голова, живот или поясница, возникает слабость, астения, снижается или пропадает аппетит.
Пациент, как правило, вспоминает, что этим симптомам предшествовала ангина, тонзиллит, скарлатина или другая бактериальная инфекция. Скрытый период после ангины и обострения хронического тонзиллита составляет 2–4 недели, после стрептодермии — 8–12 недель.
Ациклическое течение
Снижается диурез, появляется гематурия, но внепочечные симптомы не возникают, поэтому заболевание обычно переносится легче. Предугадать, как будет развиваться гломерулонефрит, невозможно — течение болезни зависит от состояния иммунной системы.
Патогенез острого гломерулонефрита
Известно, что гломерулонефрит развивается под действием бактериальных и токсических факторов, однако патогенез заболевания до конца не изучен. Выделяют три основных механизма развития болезни: иммунный, гемодинамический и метаболический. Наибольшее значение имеет первый фактор [16] [18] [19] [21] .
К иммунным механизмам развития гломерулонефрита относятся:
- образование иммунных комплексов в клубочках;
- захват клубочками циркулирующих иммунных комплексов;
- перекрёстная реакция между антигенами;
- прямая активации системы комплемента антигенами в клубочках [7][8][9] .
Рассмотрим эти механизмы более подробно на примере острого постстрептококкового гломерулонефрита (ОПСГН). Антиген нефритогенного, т. е. опасного для почек штамма, откладывается в клубочках, что запускает иммунные реакции.
Иммунная система состоит из гуморального и клеточного иммунитета. Клетки гуморального иммунитета — это B-лимфоциты, которые первыми встречают антигены. К антигенам относятся, например, вещества, которые содержатся в микроорганизмах или выделяются ими. Эти вещества организм рассматривает как чужеродные или потенциально опасные и начинает вырабатывать против них антитела. При остром гломерулонефрите клетки гуморального иммунитета вырабатывают нефритогенные антистрептококковые антитела. Эти антитела связываются с антигенами и образуются иммунные комплексы.

Затем активируется клеточный иммунитет. Его агенты — это макрофаги и Т-лимфоциты: Т-хелперы, Т-киллеры и Т-супрессоры [10] . При этом запускается система комплимента по классическому типу, из-за чего вырабатываются дополнительные медиаторы воспаления и привлекаются провоспалительные клетки. Система комплемента — это комплекс белков, которые защищают организм от действия чужеродных агентов. Из-за активации этой системы почечные клубочки начинают разрушаться [7] .
Повреждённые клетки вырабатывают провоспалительные цитокины: IL-1, IL-6, TNF-a, из-за чего клубочки пропитываются лейкоцитами и моноцитами, а макрофаги вызывают отёк тканей.
Стрептококковые М-белки и пирогенные экзотоксины (токсины, которые вызывают повышение температуры) выступают в качестве суперантигенов, т. е. могут массово активировать Т-лимфоциты, вырабатывающие провоспалительные цитокины. В активный период гломерулонефрита образуются специфические антитела и криоглобулины, что приводит к аутоиммунному воспалению [11] .
Согласно последним исследованиям, гломерулонефрит развивается из-за генетических нарушений Т-клеточного звена иммунитета [19] .
Классификация и стадии развития острого гломерулонефрита
По характеру течения гломерулонефрит бывает:
- острым;
- подострым (с бурным, часто злокачественным течением и развитием острой почечной недостаточности); .
По этиологическому фактору:
- Инфекционный — бактериальный, вирусный и паразитарный.
- Токсический — вызванный действием органических растворителей, лекарств, алкоголя, свинца и ртути.
- Гломерулонефриты при системных заболеваниях:
- Люпус-нефрит — осложнение системной красной волчанки.
- IgA-нефропатия — вид гломерулонефрита, который может длительно проявляться только микрогематурией, артериальное давление при этом не повышается. Макрогематурия развивается при присоединении респираторной инфекции или воспалении других слизистых оболочек.
- Пурпура Шенлейна — Геноха — воспаление мелких сосудов, проявляется геморрагической сыпью, артритом и болью в животе.
По морфологической картине:
- минимальные изменения;
- фокальный сегментарный гломерулосклероз;
- мембранозный гломерулонефрит (нефропатия);
- мезангиопролиферативный гломерулонефрит (IgA-нефропатия);
- мембранопролиферативный гломерулонефрит;
- полулунный гломерулонефрит;
- фибропластический гломерулонефрит (диффузный склероз) [4][10] .
Морфологические данные выявляются при биопсии почек. Их интерпретацией занимаются морфолог и клиницист.
Осложнения острого гломерулонефрита
Заболевание опасно следующими осложнениями:
- Острое почечное повреждение, острая или хроническая почечная недостаточность.
- Острая сердечная недостаточность — нарушается ритм сердца, его способность сокращаться и расслабляться, меняется степень напряжения сердечной мышцы перед и во время сокращения (преднагрузка и постнагрузка). Может возникать как у людей, страдающих болезнями сердца, так и у здоровых пациентов. Осложнение опасно для жизни и требует срочного лечения [13] .
- Энцефалопатия — накопление в головном мозге токсических органических кислот. Сопровождается неврологическими симптомами, уменьшить которые можно при помощи гемодиализа или перитонеального диализа. К ранним признакам уремической энцефалопатии относятся снижение внимания, быстрая утомляемость и апатия. В дальнейшем эти симптомы усиливаются, ухудшается память, возникает дезориентация в пространстве и неустойчивость настроения, нарушается режим сна и бодрствования [16][18] . — может возникать при беременности.
Без своевременной диагностики и лечения острого гломерулонефрита пациент может погибнуть [15] .
Диагностика острого гломерулонефрита
При подозрении на острый гломерулонефрит проводится лабораторная и инструментальная диагностика.
Лабораторная диагностика
Инструментальная диагностика
- Ультразвуковая диагностика почек — оцениваются размеры почек, структурные нарушения, наличие пороков и аномалий развития. Исследование проводится для дифференциальной диагностики с другими болезнями почек.
- Биопсия почек — показана в тех случаях, когда назначенная терапия оказалась неэффективной. С помощью биопсии можно уточнить тип гломерулонефрита, определить прогноз и тактику лечения [15] . Показания к биопсии: отягощённая наследственность по заболеваниям почек, нетипичные симптомы, высокая концентрация белка в моче и прогрессирующее снижение СКФ.
Основным критерием диагностики гломерулонефритов является морфологическая картина (т. е. состояние клеток и тканей почечных клубочков), так как она индивидуальна для каждого типа заболевания [16] [18] [19] [20] .
Дифференциальная диагностика острого и хронического гломерулонефритов
Лечение острого гломерулонефрита
При лечении острого гломерулонефрита применяют немедикаментозную, антибактериальную, симптоматическую и иммуносупрессивную терапию. В тяжёлых случаях может потребоваться заместительная терапия.
Лечение может проходить как амбулаторно, так и в больнице.
Показания к госпитализации:
- возраст до 18 лет;
- нарушение работы почек (как с уменьшением диуреза, так и без этого симптома);
- сохраняющаяся или нарастающая гипертония;
- признаки острой сердечной недостаточности;
- нефротический синдром.
Немедикаментозная терапия
- При тяжёлом течении болезни показаны покой и постельный режим. К признакам тяжёлого течения относятся кровь в моче, заметная визуально, отёки по всему телу и симптомы сердечной недостаточности.
- Следует потреблять до 1–2 г соли в сутки. Если появились отёки, особенно если они нарастают, нужно сократить потребление соли до 0,2–0,3 г в сутки [16] .
- При снижении функции почек рекомендуется есть менее 0,5 г/кг белка в сутки. Его количество нужно сократить за счёт животных белков, сохранив при этом калорийность рациона и содержание витаминов [15] .
- В острый период болезни следует меньше пить, необходимый объём жидкости рассчитывают с учётом диуреза за предыдущий день + 300 мл.
Диета и постельный режим помогают жидкости не задерживаться в организме. Питание и режим можно скорректировать после того, как исчезнут отёки и давление придёт в норму [16] .
Антибактериальная терапия
Всем пациентам с подтверждённой стрептококковой инфекцией (положительные результаты посевов с кожи, зева и высокие титры антистрептококковых антител в крови) рекомендуется проводить антибактериальную терапию. Её назначают с учётом чувствительности возбудителя. Наиболее часто применяются препараты пенициллинового ряда. Макролиды II и III поколений являются препаратами второй линии терапии [16] .
Симптоматическая терапия
Чтобы уменьшить отёки и предотвратить связанные с ними осложнения, назначаются мочегонные средства (диуретики) [16] . Для снижения артериального давления применяются блокаторы медленных кальциевых каналов. При выраженных изменениях со стороны крови, например повышенной свёртываемости, врач может назначить антикоагулянты. Продолжительность терапии зависит от различных факторов: тяжести заболевания, длительности почечных изменений по данным анализов, возраста и т. д.
Иммуносупрессивная терапия
При быстром развитии заболевания, сильных отёках и артериальном давлении выше 130/90 мм рт. ст. назначаются глюкокортикостероиды.
Заместительная почечная терапия
Заместительная терапия показана при развитии почечной недостаточности [15] .
Основные методы заместительной терапии:
- гемодиализ;
- перитонеальный диализ;
- трансплантация почки.

Прогноз. Профилактика
Прогноз в большинстве случаев благоприятный [7] . Как правило, отёки уменьшаются в течение 10 дней, уровень креатинина в сыворотке нормализуется за 3–4 недели [16] .
Среди детей осложнения встречаются редко. У пожилых пациентов может развиться острая сердечная и почечная недостаточность [14] . Тяжёлая почечная недостаточность возникает менее чем у 1 % больных [16] [18] .
Большинство пациентов полностью выздоравливают в течение 1–2 лет. В это период нужно соблюдать диету, терапия показана только при ухудшении клинических и лабораторных показателей.
Критический период после перенесённого острого гломерулонефрита составляет 1,5–2 месяца. В это время часто возникают рецидивы. Если симптомы сохраняются более полугода, такое течение называется затяжным. Симптомы, которые не проходят более года, указывают на развитие хронического гломерулонефрита.
Профилактика острого гломерулонефрита
Чтобы предотвратить развитие гломерулонефрита, нужно своевременно выявлять и лечить хронические заболевания. Для этого рекомендуется раз в год проходить осмотр у стоматолога, оториноларинголога и гинеколога.
Читайте также:

