Геморрагический энцефалит что это
Обновлено: 07.05.2024
Инфекции с осложнением в виде энцефалита у ребенка
а) Микоплазменный энцефалит. Микоплазма, хотя и не является вирусом, также нуждается в механизме репликации клетки-хозяина. Энцефалит микоплазменной этиологии иногда может иметь острое начало одновременно с респираторными симптомами или чаще в виде вторичного явления с атипичным иммунным ответом на инфекцию в ЦНС (Abramovitz с соавт., 1987). В одном из исследований были представлены плохие продолжительные неврологические последствия у пациентов с микоплазменным энцефалитом (Koskiniemi et al., 1991). Диагноз ставится при выделении ДНК из ликвора и/или серологическим методом определения продукции IgM, IgG и IgA к микоплазме в крови и/или СМЖ (Bencina et al., 2000).
Несмотря на то, что макролидные антибиотики эффективны против микоплазменного агента и должны использоваться при острой системной инфекции, в отдельных случаях трудно установить, является ли энцефалит первичным или иммунной реакцией. Однако проникновение макролидов в ЦНС недостаточно, и эффективность в преодолении гематоэнцефалического барьера не определена.
б) Респираторные вирусные инфекции:
1. Гриппозный энцефалит (грипп А и В). Несмотря на то, что у большинства новорожденных и детей, зараженных вирусом гриппа, развивается легкая респираторная инфекция, могут встречаться более тяжелые проявления болезни, включая неврологические симптомы (Wang et al., 2003; Maricich et al., 2004). Неврологическое поражение часто стойкое с серьезными последствиями или смертельным исходом, и включает острый энцефалит, синдром Рейе, острую некротическую энцефалопатию и миелит, а также аутоиммунные состояния типа синдрома Гийена-Барре. Вирусологическая диагностика основана на выделении вируса или определении антигенов в носоглоточном секрете, а так же на выявлении РНК в ликворе с помощью ПЦР или сероконверсией (Studahl, 2003).
Первоначально о повышенном уровне заболеваемости грипп-ассоциированным энцефалитом/энцефалопатией было заявлено у японских детей. В одном исследовании у 89 детей со средним возрастом 3,8 лет, ни один из которых не получал аспирин, заболевание отмечалось в течение восьми сезонов гриппа (1994-2002 гг.) (Togashi et al., 2004). После короткого респираторного продромального периода у большинства пациентов быстро развилось коматозное состояние с (или без) судорогами; 37% умерли, 19% имели неврологические последствия. В образцах плазмы и ликвора у двоих пациентов, которые умерли от молниеносного течения болезни, отмечалось значительное повышение уровня интерлейкина-6 (ИЛ-6) и фактора некроза опухоли-α (ФНО-α).
При посмертном исследовании одного летального случая выявлен вазогенный отек мозга с генерализованной васкулопатией, подтверждая повреждение эндотелия сосудов, вероятно, за счет высокой активности цитокинов. Другие исследования показали повышенный уровень системных и ликворных цитокинов при гриппозном энцефалите (ИЛ-6 и ФНО-а), так же как увеличение цитохрома С, свидетельствующего о вторичной смерти клеток путем апоптоза в результате гиперцитокинемии (Hosoya et al., 2005, Nunoi et al., 2005). Наиболее высокий уровень отмечен у пациентов с летальным исходом.
2. Энцефалит птичьего гриппа. На сегодняшний день птичий грипп A (H5N1) возникает у небольшой группы лиц, обычно там, где имеется контакт с больными птицами (de Jong et al., 2006). Как и при тяжелой респираторной инфекции, возможно сочетанное поражение многих органов с комой, в большинстве случаев с летальным исходом.
3. Аденовирусный энцефалит. Чаще встречается у детей, обычно проявляясь в виде легкой простудной или гастроинтестинальной болезни. К более тяжелым осложнениям относятся дыхательная недостаточность, энцефалопатия и хронические последствия, включая облитерирующий бронхиолит и продолжительное повреждение ЦНС (Chuang et al., 2003). Аденовирус может быть причиной асептического менингита, однако некоторые штаммы, такие как аденовирус 7 типа, часто вызывают менингоэнцефалит с более тяжелым течением. Другие неврологические синдромы, связанные с аденовирусом — миелит, подострый очаговый аденовирусный энцефалит и Рейе-подобный синдром (Straussberg et al., 2001).
У детей с ослабленным иммунитетом аденовирус может быть причиной полиорганной недостаточности с энцефалитом, печеночной коагулопатией и смертью. Диагноз выставляется на основе изоляции вируса или определения антигенов в носоглоточном секрете или стуле, так же как определение ДНК методом ПЦР в спинномозговой жидкости.
Редкие проявления энцефалопатии возникали при ротавирусных гастроэнтеритах, но, вероятно, это не связано с проникновением вирусов в ткани ЦНС (Nakagomi и Nakagomi, 2005). Энцефалитные проявления с припадками и расстройствами сознания могут быть осложнением других невирусных диарейных заболеваний, включая энтеритные инфекции Shigella (Mulligan et al., 1992) и C. jejuni (Nasralla et al., 1993).
г) Постинфекционные энцефалиты. Постинфекционные энцефалиты, вероятно, самый распространенный тип острых энцефалитов в европейских странах. Поскольку ни в одном из этих случаев не обнаруживают вирус, они скорей всего не являются результатом прямого вирусного вторжения в ЦНС, а вероятно возникают благодаря ответу иммунной системы на инфекционный агент в тканях хозяина посредством механизмов, обсуждаемых в отдельной статье на сайте при остром диссеминированном энцефаломиелите (ADEM).
Большинство случаев постинфекционного энцефалита являются осложнением заболеваний, сопровождающихся экзантематозной сыпью. Однако многие случаи возникают вследствие недиагностированных инфекционных заболеваний. Частота постинфекционных энцефалитов оценивается приблизительно, так как во многих случаях не доступны данные патогенеза и механизма острой энцефалитной картины. Так, при свинке менингит возникает очень часто, но доказательства перивенозного энцефалита представлены лишь в некоторых случаях (Johnson, 1982а). В ряде случаев болезнь, предшествующая началу энцефалита, не диагностируется и не идентифицируется ни один вирус, даже ретроспективно. Диагноз вирусной инфекции основывается на клинических проявлениях и течении продромального периода.
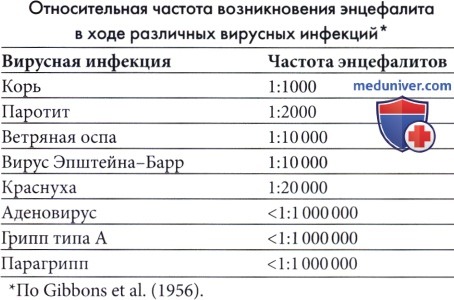
Корь — наиболее частая причина экзантематозной сыпи; таким образом, заболеваемость энцефалитом будет зависеть от заболеваемости корью и уровня иммунизации против кори среди населения. Острый коревой энцефалит начинается через 6-8 дней после первых высыпаний и встречается в 1 из 1000 случаев (Johnson et al, 1984). Несмотря на вариабельность интенсивности, заболевание часто протекает тяжело, со смертельными исходами в 10% случаев и частыми осложнениями, включая припадки, двигательные нарушения и умственную отсталость. Трудности в обучении и поведенческие расстройства характерны для детей с очевидным полным выздоровлением. Описаны редкие случаи постинфекционного энцефалита вследствие вакцинации против кори, но их частота значительно меньше, чем энцефалиты, связанные с диким вирусом кори (Landrigan и Witte, 1973). Постинфекционный энцефалит, ассоциированный с пятой болезнью (парвовирус В19) и внезапной сыпью (HHV-6 и 7) встречается очень редко.
В странах с вакцинацией против кори, свинки и краснухи, rubella (коревая краснуха) в настоящее время является редким заболеванием и случаи острого краснушного энцефаломиелита, следовательно, крайне редки. Постинфекционный краснушный энцефалит — тяжелое заболевание со смертностью примерно в 20% случаев, возникающее в 1 из 5000 острых случаев краснухи. Может развиваться одновременно с сыпью или даже через неделю или позже.
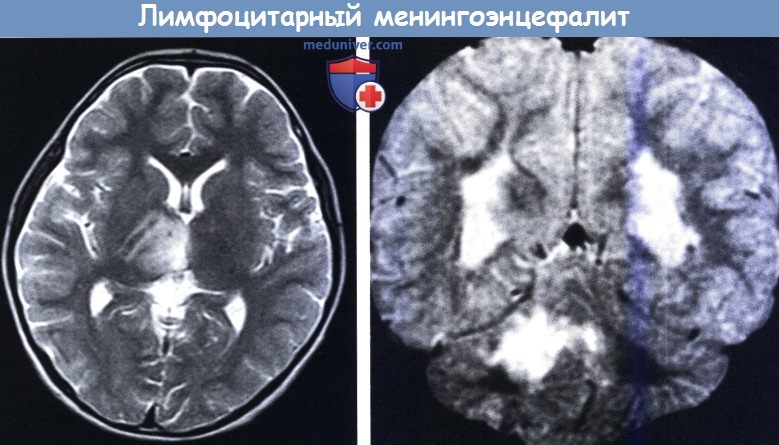
MPT (слева): патологический сигнал от правого таламуса и среднего мозга, вызванный параинфекционным лимфоцитарным менингоэнцефалитом.
12-последовательность (справа): более обширная зона интенсивного сигнала от правого полушария мозжечка и двусторонний интенсивный сигнал от супратенториального белого вещества полушарий (четырехлетняя девочка с мозжечковой атаксией с внезапным началом,
продолжающейся несколько недель, с легким ступором, который исчез через несколько дней).
1. Патология. Патогенез постинфекционного энцефалита имеет отличительные черты. Представлен множественными очагами перивенозной демиелинизации. Осевые цилиндры обычно лучше сохраняются, чем миелин. Определяются лейкоцитарные муфты вокруг вен и венул из мононуклеарных клеток, в демиелинизированных участках видны клетки микроглии и макрофаги.
2. Клинические проявления. Клинические проявления те же, что и при уже описанных типах энцефаломиелита. В большинстве случаев имеется внезапное начало с расстройствами сознания и припадками. Эти симптомы появляются в среднем через шесть дней (до 21 дня) после появления инфекции верхних дыхательных путей или экзантемы, в большинстве случаев у детей в возрасте старше двух лет. Могут быть представлены различные неврологические проявления, включая гемипарез, экстрапирамидные симптомы, атаксию, лицевые параличи, нистагм и поражение черепных нервов (Kennard и Swash, 1981; Marks et al, 1988). Результаты нейровизуализации могут быть отрицательными, а при МРТ обычно выявляются участки повышения сигнала преимущественно в белом веществе полушарий и иногда с вовлечением мозжечка. Характерны вовлечение зрительного бугра и базальных ганглиев. Течение заболевания варьирует от случая к случаю и зависит от причинных факторов. Уровень смертности низкий. Три четверти случаев протекают быстро, с выздоровлением в течение двух недель.
Другим вариантом постинфекционного энцефалита является острый геморрагический лейкоэнцефалит. Это фульминантное заболевание, которое характеризуется быстрой прогрессией очаговых неврологических симптомов и признаков, особенно гемиплегии, сопровождающейся беспокойством, комой и лихорадкой. Ликвор при этом ксантохромный в 20% случаев и показывает полиморфноядерный плеоцитоз. В периферической крови часто представлен выраженный лейкоцитоз. Возможно бифазное течение. Демиелинизирующие повреждения имеют геморрагический характер из-за некротизирующего ангиита венул и капилляров. В постановке диагноза может помочь КТ и МРТ, указывая на наличие больших гиподенсных участках иногда с геморрагическим компонентом (Watson et al., 1984, Huang et al., 1988). При некоторых случаях острого геморрагического лейкоэнцефалита удавалось выделить ДНК и РНК герпесвирусов, но до сих пор неясно, вовлекаются ли эти вирусы в патологический процесс (An et al., 2002).
Лечение постинфекционного энцефалита в основном такое же, как при всех острых энцефалитных заболеваниях. Значение стероидной терапии остается неясным, несмотря на весьма впечатляющее немедленное действие в отдельных случаях (Pasternak et al, 1980). В некоторых случаях применяли внутривенное введение иммуноглобулинов (Kleiman и Brunquell, 1995).
д) Энцефалит ствола мозга и мозжечка. При рентгенографии в случаях острого диссеминированного энцефалита может выявляться вовлечение ствола мозга. Ограниченное вовлечение ствола мозга не характерно и может встречаться при первичных энцефалитах (Kaplan и Koveleski, 1978; North et al., 1993; Duarte et al., 1994) и реже, при постинфекционных типах.
Среди клинических проявлений выделяют лихорадку, системные симптомы и асептический менингит вместе с симптомами и признаками дисфункции ствола головного мозга. Заметно поражение глазодвигательных нервов и нижней лицевой пары, что может сопровождаться заторможенностью и признаками вовлечения длинных нервных путей, что приводит к пирамидальным и мозжечковым проявлениям. Участие черепных нервов и атаксия могут имитировать синдром Миллера-Фишера, который некоторыми авторами рассматривается в качестве формы энцефалита ствола мозга. МРТ может продемонстрировать повышенный сигнал в ножках мозга, в мосте, мозжечке и продолговатом мозге (Ormerod et al., 1986, Hosoda et al., 1987) и энцефалит следует отличать от опухоли ствола мозга, абсцесса или других нейрохирургических проблем. Всегда следует помнить о возможности ромбэнцефалита, вызванного L. monocytogenes, при эффективности антибиотикотерапии (Frith et al., 1987).
е) Острый очаговый энцефалит. Острый очаговый энцефалит, поражающий ограниченный участок при инфекции коксаки-вирусом А9 (Roden et al., 1975) и ЕСНО-вирусом 25 (Peters et al., 1979), может привести к острой гемиплегии или гемихорее. Лакунарные повреждения в центральном сером веществе или внутренней капсуле могут быть результатом сосудистых инфарктов или очаговых церебритов.
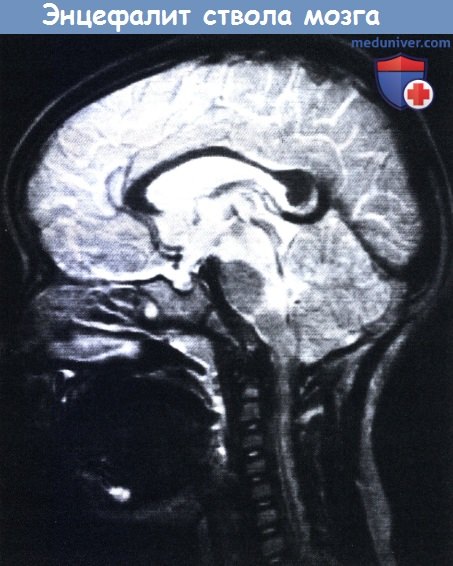
Энцефалит ствола мозга у четырехлетней девочки с клиникой ступора и множественными параличами черепных нервов.
При МРТ выявлено усиление сигнала от ножек мозга и дорсальной части моста.
При повторной МРТ через два месяца патологических изменений не обнаружено.
Гриппозный (токсико-геморрагический) энцефалит - острое воспалительное заболевание головного мозга и его оболочек.
Что провоцирует / Причины Гриппозного энцефалита:
Гриппозный энфефалит вызывается вирусами гриппа А1, А2, А3, В. Возникает как осложнение вирусного гриппа. Вирус гриппа относится к пантропным вирусам; ни один из известных штаммов вируса гриппа не обладает истинными нейротропными свойствами. Известно, что вирус гриппа оказывает токсическое влияние на рецепторы сосудов, в частности сосудов мозга. Патогенетическими механизмами при гриппозной инфекции являются нейротоксикоз и дисциркуляторные явления в головном мозге.
Патогенез (что происходит?) во время Гриппозного энцефалита:
В головном мозге обнаруживаются полнокровие сосудов, тромбоваскулиты, мелкие диапедезные и очаговые кровоизлияния, периваскулярные инфильтраты.
Отмечаются гиперемия и отек вещества и оболочек мозга с мелкими диапедезными геморрагическими очагами, деструктивные изменения ганглиозных клеток и миелиновых волокон. В случаях геморрагического гриппозного энцефалита обнаруживаются мелкоочаговые и обширные кровоизлияния в вещество мозга.
Симптомы Гриппозного энцефалита:
Поражение нервной системы возникает во всех случаях гриппа и проявляется головной болью, болезненностью при движениях глазных яблок, болью в мышцах, адинамией, сонливостью или бессонницей. Все эти симптомы относятся к общеинфекционным и общемозговым при обычном гриппе. Однако в некоторых случаях возникают поражения нервной системы в виде гриппозного энцефалита, который развивается чаще в конце заболевания, даже через 1-2 нед. после него. При этом самочувствие больного снова ухудшается, повышается температура, возникают общемозговые симптомы (головная боль, рвота, головокружение), легкие минингеальные симптомы. На этом фоне появляются признаки очагового поражения мозга, которые обычно выражены нерезко. Возможно поражение периферической нервной системы в виде невралгии тройтичного и большого затылочного нервов, пояснично-крестцового и шейного радикулита, поражения симпатических узлов. В цереброспинальной жидкости обнаруживают небольшой плеоцитоз и умеренное увеличение содержания белка; ликворное давление повышено. В крови определяется лейкоцитоз или лейкопения.
Клиническое выражение гриппозного энцефалита не может быть сведено к какому-либо одному более или менее типичному виду. Наиболее частыми формами гриппозного энцефалита являются острый геморрагический энцефалит, диффузный менинго-энцефалит и ограниченный менинго-энцефалит (так называемый арахноидит).
Острый геморрагический энцефалит. Заболевание начинается с типичных для гриппозной инфекции признаков: слабости, недомогания, познабливания, неприятных ощущений в различных частях тела, особенно в мелких суставах, катара верхних дыхательных путей. Головная боль наблюдается чаще, чем при обычном течении гриппа. Выраженная температурная реакция бывает не всегда, поэтому человек нередко продолжает работать и лечится амбулаторно.
Примерно через неделю после возникновения первых признаков гриппозного заболевания развивается бессонница, возникает чувство тревоги и безотчетного страха, появляются яркие зрительные и слуховые галлюцинации устрашающего содержания.
Особенно характерно для геморрагического энцефалита резкое двигательное возбуждение. Вначале оно носит как бы оправданный характер: больные защищаются от мнимой опасности, навеянной страхом и галлюцинаторными переживаниями, вступают в пререкания с галлюцинаторными образами, устремляются в бегство и их с трудом удается удерживать в постели.
В дальнейшем двигательное возбуждение приобретает характер бессмысленных, непроизвольных гиперкинезов: больные совершают плавательные движения, стереотипно перебирают ногами. По мере развития болезни происходит усиление гиперкинезов и возникает оглушенность сознания, доходящая до сопора и комы.
Диффузный менинго-энцефалит. Нередко менинго-энцефалит наблюдается при токсической форме гриппа и, по мнению многих авторов, представляет собой не что иное, как вторичную реакцию на инфекционный токсикоз.
Токсический менинго-энцефалит клинически напоминает геморрагический энцефалит, однако отличается большей доброкачественностью течения, частыми ремиссиями и обычно заканчивается выздоровлением.
Наиболее характерным симптомом токсического менинго-энцефалита, кроме обычных неврологических расстройств (глазодвигательные нарушения, головные боли, рвота), является тревожно-депрессивное настроение. Больные не могут объяснить, чем навеяно у них это чувство тревоги. В дальнейшем как бы вторично возникает нарушение интерпретации окружающей обстановки, больным начинает казаться, что против них что-то замышляется. Они утверждают, что близкие люди и ухаживающий за ними медицинский персонал резко изменили отношение к ним. Появляются мысли о скорой насильственной смерти. Это бредовая настроенность поддерживается не только чувством тревоги, но и нередко возникающими слуховыми и зрительными галлюцинациями. Больные обычно слышат неприятные замечания, брань, угрозы, двусмысленные шутки, голоса своих близких за перегородкой и т. д.
В тех случаях, когда первое место в клинической картине занимают не галлюцинаторные переживания, а депрессивно-параноидные явления, болезнь протекает с менее выраженными неврологическими признаками менинго-энцефалита и обнаруживает наклонность к затяжному течению. Менинго-энцефалиты с делириозно-депрессивным синдромом обычно оканчиваются ремиссией на протяжении нескольких недель.
Ограниченный менинго-энцефалит. Ограниченный менинго-энцефалит, по-видимому, является наиболее частым заболеванием головного мозга при гриппе. Вследствие различной локализации поражения клиника этих менинго-энцефалитов отличается значительным полиморфизмом. Нередки случаи, когда такой менинго-энцефалит переносится на ногах и в острой стадии болезни ничего, кроме обычных признаков гриппозной инфекции, не отмечается. После исчезновения острых явлений обнаруживаются симптомы очагового поражения коры головного мозга, которые в остром периоде обычно маскируются общими клиническими признаками гриппозной инфекции.
В детском возрасте ограниченный менинго-энцефалит часто носит так называемую психосенсорную форму. Острый период заболевания при этом характеризуется внезапным началом и ежедневными повышениями температуры или колебаниями ее на протяжении недели от 37 до 39°. Наблюдаются, как правило, сильные головные боли с тошнотой и рвотой.
Катаральные явления в виде насморка, кашля, а также ангина и различные болевые ощущения, особенно в области живота, отмечаются в острый период с заметным постоянством и принимаются за обычную картину гриппа. На высоте острого периода развиваются оглушенность сознания и эпизодические зрительные галлюцинации. Больные жалуются на потемнение, туман и дым в глазах, ощущение невесомости, неровности поверхности пола, почвы, метаморфопсии.
Из неврологических симптомов отмечаются парез конвергенции и вестибулярные нарушения, из соматических расстройств - этероколиты и гепатиты.
В целом прогноз при психосенсорной форме ограниченного менинго-энцефалита хороший. Острые явления исчезают, и дети возвращаются в школу. Нередко отмечается длительная астения. Однако остаточные явления при этой форме встречаются довольно часто и заключаются главным образом в том, что при воздействии в дальнейшем каких-либо внешних факторов (повторные инфекции, интоксикации, травмы) психосенсорные расстройства возобновляются.
Течение благоприятное. Заболевание продолжается от нескольких дней до месяца и заканчивается полным выздоровлением. В остром периоде заболевания гриппом возможно развитие тяжелого поражения нервной системы в виде геморрагического гриппозного энцефалита. Заболевание начинается апоплектиформно с высокого подъема температуры, озноба, нарушения сознания вплоть до комы. Часто отмечаются общие эпилептические припадки. Очаговые симптомы отличаются значительным полиморфизмом. В ликворе обнаруживают следы крови. Течение этой формы гриппозного энцефалита тяжелое. Часто наступает летальный исход. После выздоровления обычно остаются выраженные неврологические расстройства.
Диагностика Гриппозного энцефалита:
В спинномозговой жидкости обнаруживают примесь крови, содержание белка превышает 1 - 1,5 г/л. Определяется лимфоцитарный плеоцитоз (0,02×109/л - 0,7×109/л).
Лечение Гриппозного энцефалита:
Следует назначать антибиотики (пенициллин, аурео-мицин и др.) в сочетании с дегидратирующими (25 % раствор магния сульфата, 40 % раствор глюкозы, лазикс) и десенсебили-зирующими (димедрол, пипольфен) средствами, кальция глюко-нат, рутин, аскорбиновую кислоту, тиамина хлорид, седативные вещества (бромиды, седуксен, триоксазик и др.).
Профилактика Гриппозного энцефалита:
Важным средством профилактики гриппозных неврологических осложнений является прежде всего профилактика самого гриппа, которая проводится путем противогриппозной вакцинации. Заболевший гриппом до нормализации температуры тела и исчезновения катаральных явлений должен быть освобожден от работы. Наряду с противогриппозными средствами следует применять препараты, повышающие защитные силы организма, обеспечить питание с высокой энергетической ценностью, хороший уход, проветривание помещения и пр.
К каким докторам следует обращаться если у Вас Гриппозный энцефалит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гриппозного энцефалита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Энцефалит (др.-греч. ἐνκεφαλίτις, воспаление мозга) - группа заболеваний, характеризующихся воспалением. В настоящее время энцефалитом называют не только инфекционное, но и инфекционно-аллергическое, аллергическое и токсическое поражение головного мозга.
Что провоцирует / Причины Энцефалита:
Для энцефалитов, вызванных нейротропными вирусами, свойственны эпидемичность, контагиозность, сезонность и климатогеографические особенности распространения. По излюбленной локализации патологического процесса выделяют энцефалиты с преимущественным поражением белого вещества – лейкоэнцефалиты (группа подострых прогрессирующих лейкоэнцефалитов), энцефалиты с преобладанием поражения серого вещества - полиоэнцефалиты (эпидемический летаргический энцефалит); энцефалиты с диффузным поражением нервных клеток и проводящих путей головного мозга - панэнцефалиты (клещевой энцефалит, комариный, австралийский, американский). В зависимости от преимущественной локализации энцефалиты делят на стволовые, мозжечковые, мезэнцефальные, диэнцефальные. Часто наряду с веществом головного мозга поражаются и некоторые отделы спинного мозга - в таких случаях говорят об энцефаломиелите. Энцефалиты могут быть диффузными и очаговыми, по характеру экссудата гнойными и негнойными.
Патогенез (что происходит?) во время Энцефалита:
Пути проникновения вируса в организм различны. Чаще наблюдается гематогенный путь распространения. При комарином и клещевом энцефалитах вирус, попадая при укусе в кровеносные сосуды, поступает с током крови в различные органы, в том числе и мозг. В головном мозге наиболее ранимыми оказываются структуры на дне III желудочка, подкорковые узлы, кора большого мозга, клеточные образования мозгового ствола и спинного мозга. Возможны также контактный, алиментарный, воздушно-капельный пути передачи инфекции от человека к человеку или от животного.
Тропизм вирусов к нервной ткани обеспечивается специфическими рецепторами структуры вируса. Взаимодействие вирус - клетка хозяина является сложным процессом, включающим многие патофизиологические механизмы. Клиническая картина заболевания, его тяжесть и особенности течения зависят от способности организма отвечать на воздействие инфекционного агента, а также от биологической природы вируса. Иммунный ответ зависит от многих факторов, в том числе от антигенных свойств вируса, генетически детерминированной силы иммунного ответа макроорганизма, его реактивности в данный момент. В последние годы открыт новый класс имунных клеток, не относящихся ни к Т-, ни к В-лимфоцитам. Эти клетки называются естественными киллерами, они играют существенную роль в противовирусном иммунитете, обеспечивая цитотоксическую функцию. Большое значение имеет интерферон природного происхождения, продуцируемый иммунными клетками. Интерферон является иммунорегулятором, а также одним из эффективных факторов неспецифической противовирусной защиты, блокирующих репликацию вируса. Патогенез энцефалитов определяется, кроме непосредственного разрушения нейронов вирусом, токсическим действием, а также неспецифическими изменениями: поражением сосудистой стенки с повышением ее проницаемости, развитием отека, ликвородинамических и сосудистых нарушений.
Патоморфология
Гистологические изменения при энцефалитах не имеют специфического характера и могут встречаться при различных заболеваниях нервной системы. Они развиваются как универсальная реакция мозга на повреждающий агент вне зависимости от его природы. Тем не менее ответ мозга, вызываемый патологическим агентом, может варьировать с преобладанием той или иной реакции, что зависит от особенностей повреждающего фактора и состояния иммунологической реактивности организма. Тканевые реакции при энцефалитах в острый период заболевания заключаются в явлениях резкого отека, геморрагии, пролиферации микроглии, иногда в виде узелков, дегенерации нейронов (тигролиз, атрофия, нейронофагия) и нервных волокон (демиелинизация, дегенерация, распад осевых цилиндров). Отмечается диффузная инфильтрация нервной ткани, особенно периваскулярных пространств, мононуклеарами, плазматическими клетками, полинуклеарами. Определяются изменения сосудистой стенки в виде пролиферативного эндартериита. В хронической стадии преобладают изменения дегенеративного характера, продуктивная глиальная реакция с образованием узелков или рубцов.
Симптомы Энцефалита:
Симптомы энцефалита различны в зависимости от возбудителя, локализации патологического процесса, течения заболевания. Однако имеются общие характерные для энцефалита клинические симптомы.
Продромальный период свойственен всем инфекционным заболеваниям. Он продолжается от нескольких часов до нескольких дней и проявляется повышением температуры (лихорадкой), симптомами раздражения верхних дыхательных путей или желудочно-кишечного тракта.
Характерны общемозговые симптомы: головная боль, обычно в области лба и орбит, рвота, светобоязнь, эпилептические припадки. Нарушения сознания от легких степеней (вялость, сонливость) до комы. Возможны психомоторное возбуждение и психосенсорные расстройства.
Развиваются очаговые симптомы поражения ЦНС. Они зависят от локализации патологического процесса и формы энцефалита, могут проявляться симптомами выпадения (парезы конечностей, афазия) и раздражения (эпилептические припадки).
Кроме типичной клинической картины энцефалита, часто встречаются бессимптомные, абортивные формы, реже - молниеносные. При асимптомных вариантах отсутствуют менингеальные симптомы, однако отмечаются умеренная головная боль и лихорадка неясного происхождения, нерезко выраженные преходящие эпизоды диплопии, головокружения, парестезии и т.п. Изменения цереброспинальной жидкости уточняют природу заболевания.
При абортивной форме неврологические признаки отсутствуют, заболевание проявляется симптомами острой респираторной или гастроинтестинальной инфекции. На фоне умеренной головной боли, небольшой температуры может появиться ригидность шейных мышц, что говорит о необходимости люмбальной пункции.
Молниеносная форма протекает от нескольких часов до нескольких дней и заканчивается летально. Заболевание начинается высокой температурой, интенсивной диффузной головной болью. Быстро наступает нарушение сознания, больные впадают в коматозное состояние. Выражена ригидность шейных мышц. Смерть наступает от бульварных нарушений или вследствие острой сердечной недостаточности.
Диагностика Энцефалита:
Наиболее важным и диагностически ценным является исследование цереброспинальной жидкости, в которой обнаруживают лимфоцитарный плеоцитоз (от 20 до 100 клеток в 1 мкл), умеренное увеличение белка. Ликвор вытекает под повышенным давлением. В крови отмечаются лейкоцитоз, увеличение СОЭ. На ЭЭГ выявляются диффузные неспецифические изменения, доминирует медленная активность (тета- и дельта-волны). При наличии эпилептических припадков регистрируется эпилептическая активность. Магнитно-резонансная томография выявляет локальные гиподенсные изменения головного мозга. Иногда наблюдается картина объемного процесса при геморрагических энцефалитах, особенно височной доли. На глазном дне нередко выявляются застойные диски зрительных нервов.
Этиологический диагноз основывается, кроме типичных клинических проявлений, на результатах бактериологических (вирусологических) и серологических исследований. Идентификация вируса может быть трудной, а иногда и невозможной. Вирус можно выделить из испражнений и других сред, однако наибольшее значение имеет выявление специфических антител с помощью серологических реакций: реакции нейтрализации (РН), реакции связывания комплемента (РСК), реакции торможения гемагглютинации (РТГА), полимеразной цепной реакции (ПЦР).
Лечение Энцефалита:
Патогенетическая терапия
Производится пероральное и парентеральное введение жидкости с учетом водно-электролитного баланса и кислотно-основного состояния.
При тяжёлом течении болезни применяют глюкокортикоиды. Если у больного нет бульбарных нарушений и расстройств сознания, то преднизолон применяется в таблетках из расчета 1,5-2 мг/кг в сутки. Назначается препарат равными дозами в 4-6 приемов в течение 5-6 дней, затем дозировка постепенно снижается (общий курс лечения 10-14 дней). При бульбарных нарушениях и расстройствах сознания преднизолон вводится парентерально из расчета 6-8 мг/кг. Люмбальная пункция при этом противопоказана. Для борьбы с гипоксией через носовые катеторы вводится увлажненный кислород (по 20-30 минут каждый час), проведится гипербарическая оксигенация (10 сеансов под давлением р 02-0,25 МПа), также внутривенно введится оксибутират натрия по 50 мг/кг в сутки или седуксен по 20-30 мг в сутки.
Показания. Аллергические реакции, гемотрансфузионный шок, анафилактический шок, анафилактоидные реакции, отек мозга, бронхиальная астма, астматический статус, острый гепатит, печеночная кома.
Противопоказания. Гиперчувствительность, предшествующая артропластика, патологическая кровоточивость, чрессуставной перелом кости, асептический некроз формирующих сустав эпифизов костей. С осторожностью. Паразитарные и инфекционные заболевания вирусной, грибковой или бактериальной природы: простой герпес, ветряная оспа, корь; амебиаз, стронгилоидоз (установленный или подозреваемый); системный микоз; активный и латентный туберкулез, язвенная болезнь желудка и 12-перстной кишки, эзофагит, гастрит, острая или латентная пептическая язва, дивертикулит, артериальная гипертензия, гиперлипидемия, сахарный диабет, тяжелая хроническая почечная и/или печеночная недостаточность, нефроуролитиаз.
Побочные действия. Тошнота, рвота, повышение или снижение аппетита, брадикардия, бессонница, головокружение.
Также, при лечении энцефалита, для дегидратации и борьбы с отеком и набуханием мозга используют диуретики (10-20 % раствор маннитола по 1-1,5 г/кг внутривенно; фуросемид 20-40 мг внутривенно или внутримышечно, 30 % глицерол 1-1,5 г/кг внутрь, диакарб, бринальдикс).
Показания. Отёк мозга, гипертензия, острая почечная недостаточность, эпилепсия, болезнь Меньера, глаукома, подагра.
Противопоказания. Гиперчувствительность, острая почечная недостаточность, печеночная недостаточность, гипокалиемия, ацидоз, гипокортицизм, болезнь Аддисона, уремия, сахарный диабет, беременность (I триместр), нефрит, гипохлоремия, геморрагичесий инсульт.
Побочные действия. Гипокалиемия, миастения, судороги, обезвоживание, тахикардия, тошнота, рвота.
Рядом российских фармакологов и клиницистов утверждается существование высокоэффективного противовирусного препарата йодантипирина. Заявляется, что он обладает этиотропным эффектом в отношении флавивирусной инфекции, однако следует отметить, что в нигде в мире с противовирусной целью данный препарат не применяется, и отсутствуют какие-либо достоверные данные доказательной медицины, подтверждающие его клиническую эффективность.
Показания: Клещевой энцефалит (лечение и профилактика у взрослых).
Противопоказания: Гиперчувствительность, гиперфункция щитовидной железы.
Побочные действия: Аллергические реакции, отеки, тошнота.
Этиотропная терапия
Этиотропная терапия заключается в назначении гомологичного гамма-глобулина, титрованного против вируса клещевого энцефалита. Препарат оказывает четкий терапевтический эффект, особенно при среднетяжелом и тяжелом течении болезни. Гамма-глобулин рекомендуется вводить по 6 мл внутримышечно, ежедневно в течение 3 суток. Лечебный эффект наступает через 12-24 ч после его введения: температура тела снижается, состояние больного улучшается, головные боли и менингеальные явления уменьшаются. Чем раньше вводится гамма-глобулин, тем быстрее наступает лечебный эффект. В последние годы для лечения клещевого энцефалита применяются сывороточный иммуноглобулин и гомологичный полиглобулин, которые получают из плазмы крови доноров, проживающих в природных очагах клещевого энцефалита. В первые сутки лечения сывороточный иммуноглобулин рекомендуется вводить 2 раза с интервалами 10-12 ч по 3 мл при легком течении, по 6 мл - при среднетяжелом и по 12 мл - при тяжелом. В последующие 2 дня препарат назначают по 3 мл однократно внутримышечно. Гомологичный полиглобулин вводится внутривенно по 60-100 мл. Считается, что антитела нейтрализуют вирус, защищают клетку от вируса, связываясь с ее поверхностными мембранными рецепторами, обезвреживают вирус внутри клетки, проникая в нее путём связывания с цитоплазматическими рецепторами.
Также применяют противовирусные препараты - нуклеазы, задерживающие размножение вируса. Используют РНК-азу внутримышечно на изотоническом растворе по 30 мг 5-6 раз в день. На курс - 800-1000 мг препарата. Антивирусное действие оказывает препарат цитозинарабиноза, который вводят внутривенно в течение 4-5 дней из расчета 2-3 мг на 1 кг массы тела в сутки.
Инфузионная терапия
При выраженных явлениях интоксации проводится инфузионная терапия. При отеке головного мозга, бульбарных нарушениях наиболее быстрый эффект оказывает внутривенное введение преднизолона (2-5 мг/кг) или дексазона, гидрокортизона. При психомоторном возбуждении, эпилептических припадках внутривенно или внутримышечно вводится седуксен - 0,3-0,4 мг/кг, натрия оксибутират - 50-100 мг/кг, дроперидол - от 0,5 до 6-8 мл, гексенал - 10 % раствор 0,5 мл/кг (с предварительным введением атропина); в клизмах - хлоралгидрата 2 % раствор 50-100 мл.
В комплекс терапии следует включать антигистаминные препараты - раствор кальция хлористого, димедрол, дипразин, пипольфен или супрастин, витамины группы В, особенно В6 и В12, АТФ. При развитии вялых парезов показано применение дибазола, галантамина, прозерин, оксазила.
Симптоматическая терапия
- Жаропонижающие препараты
- Противовоспалительные (глюкокортикоиды)
- Противосудорожная терапия (бензонал, дифенин, финлепсин)
- Дезинтоксикационная терапия (солевые растворы, белковые препараты, плазмозаменители)
- Реанимационные мероприятия (ИВЛ, кардиотропные препараты)
- Предупреждение вторичных бактериальных осложнений (антибиотики широкого спектра действия)
Восстановительное лечение
После выписки из стационара при наличии неврологических нарушений проводится курсовое восстановительное лечение. Больным могут назначаться витамины группы В, экстракт алоэ, церебролизин (противопоказан при наличии судорог), аминалон, пирацетам, пиридитол, пантогам.
Лечение паркинсонизма. Эффективным методом лечения паркинсонизма является прием L-ДОФА (предшественник дофамина). Препарат проникает через гематоэнцефалический барьер и компенсирует недостаток дофамина в базальных ганглиях.
Наиболее эффективно комбинированное лечение, которое позволяет выравнивать баланс путем усиления дофаминергической системы (применение L-ДОФА или L-ДОФА-содержащих препаратов и медитана) и подавления холинергической системы (с помощью циклодола).
Лечение L-ДОФА проводится по определенной схеме, предусматривающей постепенное увеличение дозировки и количества препарата в течение нескольких недель. Для уменьшения раздражения стенок желудочно-кишечного тракта препарат назначают после еды. Начальная доза 0,125 г в сутки, с постепенны мповышением на 0,125-0,25 г в сутки. Лечебный эффект наблюдается на разных дозировках обычно от 2 г до 5-6 г в сутки. При длительном применении препарата в течение многих лет его эффективность снижается.
Противопоказанием к проведению такого лечения являются кровоточащие язвы желудка, тяжелые заболевания печени и почек, декомпенсированное состояние сердечно-сосудистой системы, глоукома, психические заболевания.
Положительные результаты применения L-ДОФА или её производных отмечаются примерно у 70 % больных. Некоторые из них возвращаются к труду.
Лечение гиперкинезов. Назначают метаболические препараты, α-адреноблокаторы, нейролептики (галоперидол, аминазин) и транквилизаторы.
Лечение Кожевниковской эпилепсии. Также назначают метаболические препараты, антиконвульсанты (депакин, тегретол, смесь Серейского), транквилизаторы (элениум, мепробамат, триоксазин, гиндарин, мебикар) и нейролептики (аминазин).
Профилактика Энцефалита:
Для защиты человека и животных от этих заболеваний разработаны эффективные вакцины. Профилактика включает также борьбу с переносчиками. Специфической терапии не существует. Изредка встречаются также неинфекционные, т.н. вторичные энцефалиты, возникающие как осложнение или последствие отравления свинцом, эпидемического паротита (свинки), кори, ветряной оспы, гриппа и других заболеваний.
К каким докторам следует обращаться если у Вас Энцефалит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Энцефалита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Что такое Подострые склерозирующие лейкоэнцефалиты -
Что провоцирует / Причины Подострых склерозирующих лейкоэнцефалитов:
В этиологии подострых склерозирующих энцефалитов большую роль играет персистирующая коревая инфекция. У больных с подострым склерозирующим панэнцефалитом обнаруживаются в крови и цереброспинальной жидкости очень высокие титры коревых антител (не отмечающиеся даже у больных с острой коревой инфекцией). Выявлен также специфический коревой иммуноглобулин, свойственный текущей коревой инфекции.
Патогенез (что происходит?) во время Подострых склерозирующих лейкоэнцефалитов:
Патоморфология. Микроскопически обнаруживаются выраженная диффузная демиелинизация и глиоз белого вещества полушарий большого мозга. В ряде случаев имеется множество глиозных узелков. В других случаях обнаруживаются оксифильные включения в ядрах нейронов коры, подкорки, ствола мозга на фоне их дистрофических изменений. Осевые цилиндры сначала остаются относительно интактными, затем гибнут. Отмечается умеренно выраженная периваскулярная инфильтрация лимфоидными и плазматическими клетками. Для лейкоэнцефалита Шильдера характерна диффузная демиелинизация с последующим разрастанием глии и склерозом. Зона демиелинизации и астроглиоза может распространиться по мозолистому телу с одного полушария на другое.
Симптомы Подострых склерозирующих лейкоэнцефалитов:
Заболеванию подвержены в основном дети и подростки в возрасте от 2 до 15 лет, однако иногда болезнь встречается и в зрелом возрасте. Начало заболевания подострое, незаметное. Появляются симптомы, расцениваемые как неврастенические: рассеянность, раздражительность, утомляемость, плаксивость. Затем обнаруживаются признаки изменения личности, отклонения в поведении. Больные становятся равнодушными, теряют чувство дистанции, долга, правильности взаимоотношений.
В поздней стадии болезни возникают моно-, геми– и тетрапарезы спастического характера, которые как бы накладываются на экстрапирамидные и лобно-мозжечковые двигательные нар ушения. Выявляются сенсо рная и моторная афазия, слуховая и зри тельная агнозия. Прогрессирует кахексия.
В течении подострых склерозирующих энцефалитов выделяют три стадии. В первой стадии ведущими симптомами являются изменения личности, отклонения в поведении, нарастающие дефекты высших мозговых функций, разнообразные гиперкинезы. судорожные и несудорожные припадки. Во второй стадии нарастают экстрапирамидные нарушения тонуса и расстройства вегетативной центральной регуляции. Третья стадия характеризуется кахексией и полной декортикацией.
Течение склерозирующих энцефалитов является неуклонно прогрессирующим и всегда заканчивается летально. Длительность заболевания обычно от 6 мес до 2–3 лет. Встречаются формы, протекающие хронически с периодическими ремиссиями. Смерть наступает в состоянии полной обездвиженности, кахексии, маразма, чаще всего в эпилептическом статусе или вследствие пневмонии.
Диагностика Подострых склерозирующих лейкоэнцефалитов:
Встречаются некоторые трудности диагностики в ранней стадии, когда часто диагностируются неврастения, истерия, шизофрения. В дальнейшем дифференциальный диагноз проводится с опухолью мозга. В диагностике следует учитывать диффузность, а не многоочаговость поражения, отсутствие внутричерепной гипертензии, смещения срединных структур мозга при эхоэнцефалографии, патогномоничную картину ЭЭГ. Диагноз подтверждается результатами иммунологических исследований и компьютерной томографии.
Клиническая картина лейкоэнцефалита Шильдера имеет некоторые особенности: при этом заболевании выражены пирамидные симптомы, доминирующие над экстрапирамидной симптоматикой, чаще отмечаются большие эпилептические припадки. В начальных стадия х превалируют психические нарушения. Возможно течение в виде псевдотуморозной формы с признаками нарастающей однофокусной полушарной симптоматики, сопровождающейся внутричерепно й гипертензией. Характерно поражение черепных нервов, особенно II и VIII. Возможна амблиопия вплоть до амавроза. На глазном дне обнаруживается атрофия дисков зрительных нервов. В некоторых случаях при амаврозе остаются сохранными зрачковые реакции на свет, что обусло влено центральным характером (за счет поражения затылочной доли) амавроза.
Данные лабораторных и функциональных исследований. В цереброспинальной жидкости обнаруживаются умеренный плеоцитоз, повышение содержания белка и уровня гамма-глобулина. Коллоидная реакция Ланге дает паралитическую кривую при подострых склерозирующих энцефалитах, воспалительную и смешанную – при лейкоэнцефалите Шильдера. Патологические изменения реакции Ланге и гипергаммаглобулинорахия являются ранними признаками лейко- и панэнцефалита. В цереброспинальной жидкости обнаруживается повышение уровня иммуноглобулинов класса О, образующего при изоэлектрическом фокусировании олигоклональные полосы (олигоклональные иммуноглобулины). В сыворотке крови и цереброспинальной жидкости при подостром склерозирующем панэнцефалите определяются чрезвычайно высокие титры коревых антител. На ЭЭГ регистрируются периодические стереотипные регулярные билатерально - синхронные высокоамплитудные разряды электрической активности (комплексы Радемеккера). При эхоэнцефалографии, проводимой при псевдотуморозном течении лейкоэнцефалита, смещения срединных структур не обнаруживается. Наиболее информативны КТ- и МРТ-исследования.
К каким докторам следует обращаться если у Вас Подострые склерозирующие лейкоэнцефалиты:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Подострых склерозирующих лейкоэнцефалитов, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Острый геморрагический лейкоэнцефалит. Полиомиелит у детей
Острый геморрагический лейкоэнцефалит по клиническим и патоморфологическим признакам сходен с вирусными и поствакцинальными энцефалитами. В отличие от других форм лейкоэнцефалита он начинается очень остро и симптомы поражения мозга развиваются молниеносно. Заболеванию часто предшествуют острые респираторные проявления с лихорадкой и лейкоцитозом. Через 2—4 дня вновь повышается температура, появляются головная боль, ригидность мышц шеи, развивается ступор, прогрессирующий иногда до комы. Характерны фокальные или генерализованные судороги, геми- или тетрапарезы, псевдобульбарный паралич. Может быть отек соска зрительного нерва. Обычно заболевание оканчивается летально в течение 2—14 дней, но описаны также подострое и хроническое течение геморрагического лейкоэнцефалита.
В спинномозговой жидкости определяется цитоз, главным образом за счет полиморфноядерных лейкоцитов, встречаются также лимфоциты, содержание белка повышено до 1,0 г/л и более. Макроскопически кровь в ликворе не обнаруживают, но могут быть ксантоматоз и единичные эритроциты.
При типичном молниеносном течении в мозге умерших больных находят очаги распада мозговой ткани мягкой розовато-серой окраски с множественными точечными кровоизлияниями. Микроскопически выявляется фибринозный некроз стенок мелких сосудов, главным образом венул, окруженных экссудатом фибрина, воспалительными клетками и кольцевидными геморрагическими зонами. В этих же периваскулярных зонах демиелинизация с умеренной или выраженной деструкцией осевых цилиндров и, соответственно, вторичными микроглиальными и астроцитарными реакциями. Аналогичные инфильтраты находят в прилежащем к очагам повреждения субарахноидальном пространстве. Встречаются также области с выраженной периваскулярной реакцией и дегенерацией без геморрагии.
Дифференциальный диагноз лейкоэнцефалитов труден. С одной стороны, они сходны с группой наследственно-дегенеративных лейкодистрофий, глиозом и объемными процессами. С другой стороны, при более остром течении их следует дифференцировать от других энцефалитов, менингитов и коматозных состояний метаболического генеза. Окончательный диагноз можно поставить лишь на основе патоморфологического исследования мозга.
Лечение лейкоэнцефалитов симптоматическое, оно направлено главным образом на десенсибилизацию организма. С этой целью применяют кортикостероиды, димедрол, пипольфен, супрастин. По показаниям назначают противосудорожную терапию, препараты, снижающие мышечный тонус. При остром течении геморрагического лейкоэнцефалита показаны средства, уменьшающие отек мозга, укрепляющие сосудистую стенку, а также интенсивные мероприятия по поддержанию жизненно важных функций организма.
Полиомиелит у детей
Полиомиелит — острое инфекционное заболевание, возбудителем которого является нейротропный вирус. Вирус полиомиелита относится к группе энтеровирусов и встречается в трех вариантах: I, II и III, различающихся по антигенным свойствам.
Источником: инфекции при полиомиелите является больной или вирусоноситель, которые выделяют вирусы со слюной, фекалиями и мочой. Заражение происходит, алиментарным или воздушно-капельным путем. Эпидемический подъем заболеваемости в странах с умеренным климатом наблюдается в летне-осенние месяцы.
Патогенез. Попадая в организм, вирус размножается в тканях кишечника и носоглотки, откуда проникает в лимфатическую систему и кровь. Циркуляция вируса в крови сопровождается общеинфекционными симптомами. Если иммунологическая типоспецифическая нейтрализация вируса оказывается недостаточной, вирус проходит через гематоэнцефалический барьер и избирательно поражает двигательные нейроны центральной нервной системы и (или) оболочки мозга.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

