Геморрой из за половых инфекций
Обновлено: 18.04.2024
Причинами появления геморроя принято считать поднятие тяжестей, сидячую работу, склонность к запорам или диарее. О проблеме нетрадиционной близости не вспоминают в силу ее деликатности. Тем не менее, риск есть, и проблему нельзя оставлять без внимания. Сегодня есть необходимость поговорить об анальном способе удовлетворения и его последствиях.
Анальный сексуальный контакт и его причинно-следственная связь с геморроем
- оказывается непрямой массаж простаты в результате возвратно-поступательных движений члена в области заднего прохода;
- нервные окончания слизистой расположены близко к поверхности, что гарантирует яркость ощущений от проникновения.
- обильное регулярное наполнение вен анального канала кровью;
- микротрещины на стенках вследствие проникновения мужского члена через заднее отверстие;
- возможность занесения инфекций, которые передаются половым путем;
- нарушения в природной микрофлоре, изменения в защитных функциях кишечника.
Не стоит забывать об использовании презерватива во избежание занесения инфекции или венерических заболеваний.
Если Вы почувствовали первые признаки заболевания или геморрой возник у вас повторно, вы просто хотите убедиться в его отсутствии – обращайтесь в УРО-ПРО. Здесь работают профессионалы высокого уровня, на счету которых тысячи пациентов, которые вернулись к привычной безболезненной жизнедеятельности после курса лечения. Врачи подскажут, какой способ лечения геморроя подойдет именно Вам. Индивидуальный подход к каждому клиенту, отдельные кабинки для ожидания приема ждут вас в УРО-ПРО. Позвоните консультанту сегодня, чтобы записаться к врачу-проктологу и будьте спокойны за свое здоровье – оно в надежных и опытных руках специалиста.
Стоимость приема у проктолога 1500 рублей. В консультацию входят:
- первичный осмотр и установление диагноза;
- видеоректороманоскопия – обследование прямой кишки под компьютерным контролем с высокой точностью;
- сфинктерометрия – обследование внутреннего сфинктера на предмет повреждений или патологий.
Квалифицированная медицинская помощь с высоким результатом полностью излечившихся пациентов – наш стиль работы. Остались вопросы? Звоните – с радостью ответим.
В клинике УРО-ПРО ведут прием опытные врачи хирурги проктологи – кандидаты медицинских наук, врачи высшей категории. Специально для представительниц прекрасного пола в штате медицинского центра работает замечательный врач проктолог женщина Прокопьева Татьяна Владимировна. При первых симптомах рекомендуем Вам обратиться за помощью к профессионалам и облегчить боль и дискомфорт уже на первом приёме у врача.
Запишитесь на приём, позвонив по телефону (863) 227-72-72
или заполнив форму online.
Заболевания передающиеся половым путем (ЗППП) в проктологии - причины, признаки, лечение
Заболевания передающиеся половым путем (ЗППП) вызываются возбудителями, передающимися во время сексуальных контактов. Локализация поражения: гениталии, аноректальная область, полость рта. Аноректальные ЗППП являются существенной проблемой у пациентов, практикующих анальные половые сношения. Негативная модель поведения пациента или его партнера(-ов) часто приводит к повторному инфицированию ЗППП. Множественные и симультанные ЗППП - обычное явление, часто сочетающееся с ВИЧ.
• Отделяемое: гонорея, хламидиоз (венерический лимфогранулематоз), герпес.
• Аногенитальные изъязвления: герпес, ВИЧ-ассоциированные язвы, первичный сифилис, мягкий шанкр (Haemophilus ducreyi), венерический лимфогранулематоз, паховая гранулема (донованоз: Klebsiella/Calymmatobacterium granulomatis).
• Боль:
- Есть: герпес, венерический лимфогранулематоз, мягкий шанкр.
- Нет: сифилис (шанкр), паховая гранулема.
• Проктит/проктоколит: гонорея, хламидии, сифилис, герпес.
• Пролиферативные синдромы: ВПЧ, HHV-8 (герпес вирус 8, саркома Капоши), лимфома, сифилис (плоские кондиломы, гуммы).
• Кожная сыпь: вторичный сифилис, диссеминированная гонорея, лобковый педикулез, чесотка.
Прямое заражение аногенитальными инфекциями: ВПЧ, Neisseria gonorrhoeae, Chlamydia trachomatis (включая венерический лимфогранулематоз), Treponema pallidum (сифилис), герпес.
Непрямое заражение (например, оральный или орально-анальный путь): Giardia lamblia, виды Campylobacter, виды Shigella, Entamoeba histolytica, С. trachomatis, лобковый педикулез, чесотка.
ВИЧ-положительные больные: цитомегаловирус, Mycobacterium avium intracellular е комплекс (MAI/MAC), Microsporidium, Isospora и т.д.
а) Эпидемиология. В США общая заболеваемость ЗППП составляет до 20 миллионов вновь инфицированных в год. Активная инфекция (например, гонорея, сифилис и т.д.) увеличивает риск заражения ВИЧ в случае контакта.
б) Симптомы заболеваний передающихся половым путем (ЗППП)
Общие симптомы:
• Проктит: зуд, боль, тенезмы, ректальные кровотечения, слизистое отделяемое.
• Проктоколит: симптомы такие же, как при проктите, дополнительно - изменение стула (диарея), колики.
• Энтерит: диарея, спазмы без признаков проктоколита.
• Пролиферативные процессы: инфильтраты, опухоли, кондиломы.
Специфические симптомы заболеваний:
• Гонорея: бессимптомное носительство (резервуар инфекции); воспалительные процессы в малом тазу; моноартрит; кожная сыпь; уретрит; проктит с обильным мутным или кровянистым отделяемым; боль.
• Сифилис (люэс):
- Первичный: первичный комплекс (шанкр) - небольшая безболезненная плотная язва с чистым дном; проктит.
- Вторичный: диффузная макуло-папулезная кожная сыпь, без зуда, возможно наличие общих симптомов (лимфаденопатия, лихорадка, головная боль), плоские кондиломы.
- Латентный: состояние после инфекции, но без клинических признаков заболевания.
- Третичный: признаки первичной манифестации заболевания отсутствуют, неврологические симптомы, аортит, гуммы.
• Мягкий шанкр: глубокие болезненные гнойные аногенитальные язвы с болезненными нагноившимися паховыми лимфоузлами.
• Генитальный герпес: множественные сгруппированные болезненные везикулы и плоские язвы.
• Chlamydia серовары D-K: проктит, уретрит.
• Chlamydia серовары L1-L3 (венерический лимфогранулематоз): болезненная лимфаденопатия, проктоколит с геморрагическим/серозным отделяемым, боли/ тенезмы, запоры, лихорадка. В отдаленные сроки: лимфостаз, свищи/стриктуры.
• Паховая гранулема (донованоз): прогрессирующее, очень васкуляризированное и ранимое, безболезненное изъязвление без регионарной лимфаденопатии.
в) Дифференциальный диагноз:
• Другие причины изъязвления, кровотечения, боли.
• Первичные опухоли: рак анального канала, болезнь Педжета, болезнь Боуэна, АИН, рак прямой кишки, меланома, саркома Капоши, лимфома.
• Другие формы колита: язвенный колит, Болезнь Крона, колит, вызванный С. Difficile, и т.д.
г) Возбудители заболеваний передающихся половым путем (ЗППП):
• Гонорея: N. gonorrhoeae, внутриклеточные грамотрицательные диплококки => изолированные культуры (специальная среда Thayer-Martin), ПЦР.
• Сифилис: Т. pallidum (спирохеты) => микроскопия в темном поле/иммунофлуоресцентная, серология.
• Мягкий шанкр: Н. ducreyi, грамотрицательная палочка => рост на специальных средах (сложный метод), ПЦР диагностика.
• Генитальный герпес: HSV-1 и HSV-2 (herpes genitalis) => изоляция на культурах клеток, диагностика на основе ПЦР.
• С. trachomatis серовары D-K и L1, L2, L3 (венерический лимфогранулематоз), внутриклеточный микроорганизм => серология, культуры, иммунофлуоресцентные тесты.
• Паховая гранулема (донованоз): грамотрицательная К. granulomatis (старое название С. granulomatis) => получение культуры затруднительно, диагноз на основании биопсии: темноокрашенные тельца Донована.
д) Обследование заболеваний передающихся половым путем (ЗППП):
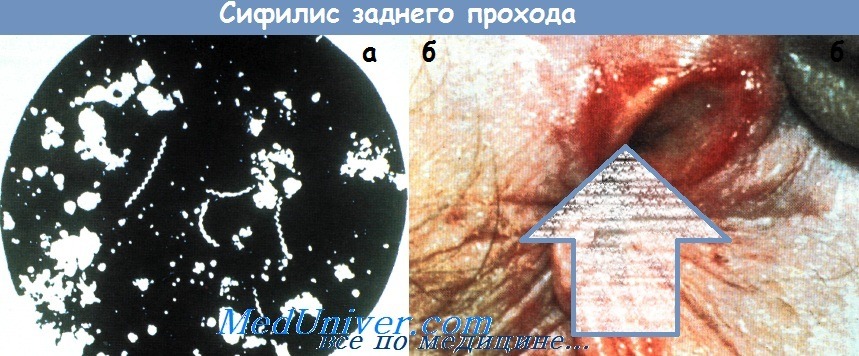
а - Бледная трепонема: исследование на темном фоне.
б - Первичный твердый шанкр заднего прохода.
Необходимый минимальный стандарт:
- Анамнез: принадлежность к группе риска, ВИЧ статус, специфические симптомы.
- Клинический осмотр: инфильтраты/опухоли, язвы/пузырьки, свищи?
- Пальцевое исследование/пальпация паховых лимфоузлов; аноскопия/ректороманоскопия => герпес, гонорея, венерический лимфогранулематоз, сифилис? Осмотр полости рта.
- Все больные с ЗППП => анализ на ВИЧ (кроме тех, у кого уже установлен положительный диагноз ВИЧ).
- Культуры:
• Прямые культуры: герпес, гонорея, Н. ducreyi, хламидии, туберкулез.
• Посевы кала, включая Giardia, криптоспоридиоз, микроспоридиз. - Другие исследования:
• Лейкоциты в кале?
• Мазки аноректального секрета с окраской по Граму: грамотрицательные внутриклеточные диплококки?
• Микроскопия в темном поле: Т. pallidum?
• Серологические исследования: HSV-2, сифилис, венерический лимфогранулематоз, гонорея.
- Аногенитальные язвы => серология на сифилис + микроскопия в темном поле или прямая иммунофлюоресценция, культура вируса герпеса или тест на антиген, Н. ducreyi культура.
- Регистрируемые заболевания: сифилис, гонорея, хламидиоз, ВИЧ, туберкулез.
Дополнительные исследования (необязательные):
• Рентгенография органов грудной клетки или тест на туберкулез.
• Колоноскопия.
е) Классификация. Основана на характеристике возбудителя.
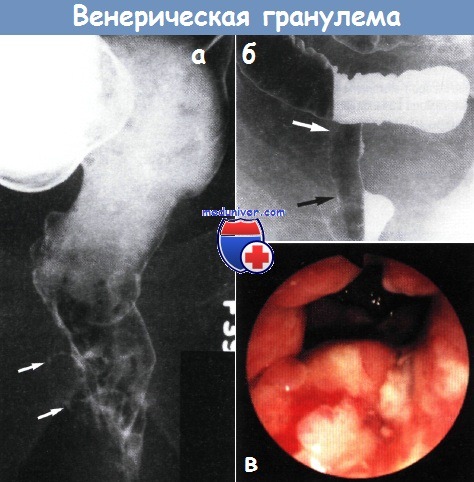
а - Венерическая лимфогранулема. Дистальный отдел прямой кишки диффузно сужен, его слизистая оболочка узловатая. В перианальные мягкие ткани идут заполненные барием ходы (показано стрелками).
У данного мужчины в анамнезе анальные половые акты и значительно повышенный титр хламидий.
Бариевая клизма, двойное контрастирование.
б - Хроническая венерическая лимфогранулема. Проксимальный отдел прямой кишки диффузно сужен.
Бариевая клизма, двойное контрастирование.
в - Ректороманоскопическая картина тяжелого проктита при венерической лимфогранулеме.
ж) Лечение без операции заболеваний передающихся половым путем (ЗППП):
• Проктит: цефтриаксон + доксициклин.
• Герпес: один из препаратов - ацикловир, фамцикловир, валацикловир.
• Сифилис: пенициллин G => внимание: реакция Яриша-Герксхаймера в течение первых 24 часов - лихорадка, головная боль, миалгия! Альтернативное лечение: доксициклин, тетрациклин.
• Хламидии/венерический лимфогранулематоз: доксициклин, альтернатива - эритромицин.
• Гонорея: цефтриаксон (+ лечение хламидийной инфекции); альтернатива - спектиномицин => внимание: лекарственно-резистентные формы гонореи! Цитомегаловирус: ганцикловир (лейкомакс).
• Мягкий шанкр: один из следующих препаратов - азитромицин, цефтриаксон, ципрофлоксацин, эритромицин или триметопримсульфаметоксазол.
• Идиопатические ВИЧ-ассоциированные язвы: эмпирическое лечение - ацикловир + метронидазол.
• ВПЧ: см. соответствующие статьи на сайте (рекомендуем пользоваться формой поиска на главной странице сайта).
з) Операция при заболевании передающемся половым путем (ЗППП):
Показания:
• Неясный диагноз => биопсия и культуры из биоптата (бактерии, вирусы, кислотоустойчивые бактерии).
• Аногенитальные кондиломы.
• Устойчивые к лечению ВИЧ-ассоциированные язвы.
и) Результаты:
• Более высокий риск неэффективного лечения среди ВИЧ-инфицированных больных, в частности с низким уровнем CD4.
• Факторы риска рецидива: сохранение негативной модели поведения (промискуитет, незащищенные половые акты), нелеченый партнер, наличие крайней плоти.
к) Наблюдение и дальнейшее лечение:
• Оценка отсутствия инфекции => наблюдение должно быть основано на особенностях этиологии и тяжести клинических симптомов. Трудности в дифференцировке реинфекции и неудачи лечения.
• Обследование и лечение половых партнеров.
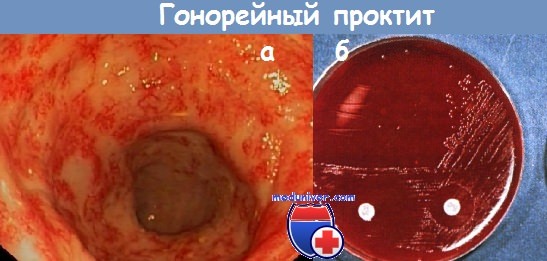
а - Гонорейный проктит.
б - Чашки с культурой Neisseria gonorrhoeae. Чувствительность к антибиотикам деляют при помощи пропитанных антибиотиками дисков.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
ВИЧ-ассоциированные болезни прямой кишки и ануса - причины, признаки, лечение
Аноректальные заболевания часто встречаются у ВИЧ-инфицированных мужчин, имеющих гомосексуальные контакты и обращающихся за врачебной помощью. Прогрессивное направление в лечении ВИЧ - ВААРТ (высокоактивная антиретровирусная терапия) - кардинально изменило ранее исключительно фатальное течение ВИЧ-инфекции. Так, частота оппортунистической инфекции и опухолей, ассоциированных с ВИЧ (лимфомы, саркома Капоши) снизилась по сравнению с уровнем 1994 г. Однако, несмотря на ВААРТ, частота таких заболеваний, как анальная дисплазия и рак анального канала, увеличилась. Исходный фактор риска (незащищенные анальные половые акты) является первопричиной большинства данных состояний.
Наиболее распространенными клиническими проявлениями (часто множественными и синхронными) являются:
• Анальные кондиломы (1/3 случаев).
• ВИЧ-ассоциированные язвы (1/3 случаев).
• Другие заболевания: абсцессы и свищи прямой кишки, геморрой, ЗППП, травма/инородные тела, анальная дисплазия/неоплазия, контагиозный моллюск, типичный или атипичный туберкулез (1/3 случаев).
ВИЧ-ассоциированные язвы: болезненные плоские и часто эксцентрические поражения края ануса являются результатом сочетания механической травмы, мультибактериальной и вирусной инфекции.
Хирургическое лечение ВИЧ-положительных больных, ранее (1986 г.) связанное с неприемлемо высокой частотой осложнений/летальности, в настоящее время стало более безопасным. Несмотря на то, что длительное время заживления и плохой исход лечения по-прежнему вероятны, общий уровень купирования симптомов и заживления приближается к таковым среди ВИЧ-отрицательных больных.
а) Эпидемиология. Аноректальные заболевания возникают у 3-35% ВИЧ-инфицированных, в частности у мужчин-гомосексуалистов.
Другие ВИЧ-ассоциированные симптомы: истощение, синдром перераспределения жира, липодистрофия), лимфаденопатия, себорейный дерматит, деменция и т.д.

Кондиломы прямой кишки
в) Дифференциальный диагноз связанных с ВИЧ болезней прямой кишки
Боль:
• Причины, несвязанные с ВИЧ: хроническая анальная трещина, тромбировапный наружный геморрой, абсцесс, спазм леватора, анизм.
• Связанная с ВИЧ: ВИЧ-ассоциированные язвы, герпес, абсцесс. ЗППП, травма.
Разрастания/опухоль:
• Кондилома.
• Рак, лимфома, саркома Капоши.
• Актиномикоз, шанкр и т.д.
г) Патоморфология:
• ВИЧ-ассоциированная язва: изъязвление эпителия, неспецифический острый или хронический инфильтрат.
• Другие патологические изменения зависят от сопутствующих заболеваний.

Саркома Капоши
д) Обследование при связанных с ВИЧ болезней прямой кишки
Необходимый минимальный стандарт:
- Анамнез: начало/характер симптомов, шишки/бугры, функция кишечника и привычки, предшествующая инконтиненция? Сделан ли анализ на ВИЧ? Время от начала ВИЧ-инфекции? Заболевание у партнера? Оппортунистическая инфекция и опухоли? Потеря веса? Текущий прием препаратов ВААРТ?
- Анализ на ВИЧ, если не был выполнен.
- Ректороманоскопия/фибросигмоидоскопия: проктит, опухоли и т.д.
- Дальнейшее обследование толстой кишки проводится в соответствии с общими руководствами по скринингу (при соответствующих анамнестических сведениях или признаках => может быть отложено на 3-4 недели до стихания остроты симптомов).
Дополнительные исследования (необязательные):
• Посевы (вирусы, бактерии, включая гонококки, грибы, кислотоустойчивые бактерии).
• Биопсия всех необычных образований.
• Тест на туберкулез.
• Возможно рентгенография органов грудной клетки.
е) Классификация:
• Заболевания, вызываемые ВИЧ-обусловленной иммуносупрессией.
• ВИЧ-ассоциированные заболевания (сочетанные без прямой причинно-следственной связи).
• ВИЧ-независимые заболевания.
д) Лечение без операции связанных с ВИЧ болезней прямой кишки:
• Общее: оценка иммунного статуса (например, CD4 < 50) =>начало/оптимизация ВААРТ.
• ВИЧ-ассоциированная язва: эмпирическое лечение метронидазолом 3x500 мг внутрь и ацикловиром 3x800 мг внутрь в течение 14 дней - полный эффект в 85%; повторный курс, если улучшение не наступило.
• ЗППП: антибиотики/противовирусное лечение, поддерживающая терапия.
• Предраковые состояния: динамическое наблюдение (анальный канал).
• Геморрой: лигирование, но при иммуносупрессии противопоказано.
е) Операция при связанных с ВИЧ болезней прямой кишки
Показания:
• ВИЧ-ассоциированная язва: неэффективность эмпирической терапии.
• Кондиломы.
• Опухоль.
• Резидуальный рак после химиолучевой терапии.
• Абсцесс/свищ.
• Геморрой при неэффективности консервативного лечения.
Хирургический подход:
• Иссечение язв, возможно, с пластикой низведенным лоскутом или открытым ведением раны.
• Геморрой: геморроидэктомия. Внимание: степлерная геморроидэктомия противопоказана у МСМ (риск травмы скрепками при половом акте)!
• Другие заболевания: удаление кондилом, биопсия или иссечение опухолей, вскрытие абсцессов и т.д.; резидуальный рак после химиолучевой терапии => экстирпация.
ж) Результаты. ВИЧ-ассоциированная язва: улучшение в 85% случаев при консервативной терапии; после хирургического иссечения => уменьшение боли и дискомфорта у 90% больных, несмотря на образование ран, больших по размеру, чем имевшиеся язвы, а также длительный период заживления. CD4 < 50 =>плохое заживление ран.
з) Наблюдение и дальнейшее лечение:
• Мониторинг ВААРТ.
• Непосредственное наблюдение каждые 2 недели => контроль и определение эффективности местного лечения.
• Наблюдение в отдаленном периоде => общее лечение, ВААРТ, мазок по Папаниколау, по крайней мере, раз в год и т.д.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Несмотря на осведомленность большинства людей о методах контрацепции, незащищенный половой акт — нередкое явление. В порыве страсти партнеры часто забывают об использовании контрацептивов, а женщины, принимающие гормональные таблетки, порой пропускают очередную дозу. Кроме того, женщина может стать жертвой насилия. Опасный половой акт может быть и при нарушении целостности презерватива.
Такие ситуации опасны наступлением нежелательной беременности и заражением урогенитальными инфекциями, поэтому их нельзя оставлять без внимания. Следует знать, что предотвратить беременность и провести профилактику урогенитальных инфекций можно уже после интимного акта, но как можно раньше. Это позволит не прерывать в будущем беременность путем аборта.
Рассмотрим, что нужно сделать после полового акта без контрацепции, нужно ли сдавать анализы, в каком случае есть вероятность зачатия.

Что делать, если был незащищенный половой акт
Для начала разберемся, какой половой акт можно считать потенциально опасным. Если не использовались никакие методы контрацепции, здесь вопросов не возникает. Но об отсутствии защиты можно говорить и в других случаях.
Следует помнить, что внутриматочная спираль, оральные контрацептивы, спермициды защищают от беременности, но не уберегут от урогенитальных инфекций. Если интимная близость была со случайным партнером, нужно позаботиться о том, чтобы обследоваться на инфекции и при необходимости провести профилактику.
Многие считают прерванный половой акт способом защиты от нежелательной беременности. Но на самом деле эффективность этого метода крайне низкая, поэтому такой секс можно приравнивать к сексу без контрацептивов. Если зачатие нежелательно, после такого акта следует позаботиться об экстренной контрацепции, особенно если она состоялась в середине цикла, когда вероятность овуляции максимальна.
Опасно ли, если при постоянном приеме оральных контрацептивов пропущена одна или более таблеток. Да, даже один пропущенный прием — это риск нежелательного зачатия. Если оно крайне нежелательно в данный момент, следует принять дополнительные меры после полового акта.
Если порвался либо соскочил презерватив, также не следует надеяться на надежную защиту. В этом случае риск забеременеть очень большой.
Если половой партнер постоянный, и ему можно доверять, о заражении инфекциями, передающимися половым путем (ИППП), беспокоиться не следует. А вот при случайной связи стоит уделить внимание этому важному моменту и обратиться к врачу.
И так, разберем поэтапно, на какие вопросы нужно ответить:
Анализы после незащищенного полового акта
Во время полового акта без защиты можно заразиться не только ВИЧ, гепатитом В и такими венерическими заболеваниями, как гонорея, сифилис, но и другими урогенитальными инфекциями, которые могут передаваться половым путем, например: трихомониазом, хламидиозом, цитомегаловирусом, микоплазмозом.
Если вы не привиты от гепатита В, после сомнительного полового акта рекомендуется делать первую прививку с одновременным введением одной дозы специфического иммуноглобулина. При высоком риске заражения ИППП назначаются профилактические курсы антибиотиков. Но следует знать, что антибиотики имеют ряд побочных действий, а их дозировку нужно строго контролировать, поэтому принимать решение о необходимости профилактического курса должен врач. Обычно такие препараты назначают, если женщина стала жертвой насилия или же известно, что у партнера есть проблемы с интимным здоровьем.
Спринцевания, а также разовый прием антибиотиков неэффективны. Эти мероприятия могут повысить риск заражения и имеют множество осложнений. Не принимайте никакие препараты самостоятельно, как можно скорее обратитесь к гинекологу.
Сдавать ли анализы после потенциально опасного полового акта? Делать это сразу не имеет смысла, поскольку обследования ничего не покажут, даже если заражение произошло. Через 1-2 недели рекомендуется обследоваться на хламидии, трихомонады, гонококк. Обследование на ВИЧ и сифилис следует проводить не ранее, чем через месяц после вероятного заражения. Анализы на ВИЧ необходимо повторить через 3 и 6 месяцев, если первые обследования были отрицательными.
Урогенитальные инфекции на ранних стадиях хорошо поддаются лечению, но в запущенной форме избавиться от них тяжело. Кроме того, они часто приводят к бесплодию. Особенно опасна ВИЧ инфекция. Без антиретровирусной терапии она очень быстро приводит к необратимым последствиям и смертельному исходу.
Если у вас произошел половой акт без защиты, как можно раньше обратитесь к гинекологу. Врач скажет, когда и какие анализы нужно будет сдать, нужен ли профилактический курс антибиотиков. Отнеситесь к этому внимательно, ведь заразиться ИППП можно даже от с виду надежного партнера, который не подозревает, что он болен.
Также обращайте внимание на собственное самочувствие. Тревожными симптомами являются: боль внизу живота, сыпь в паховой области, необычные выделения из половых органов, боль либо неприятные ощущения при половом акте и мочеиспускании. Эти признаки служат поводом для немедленного обращения к врачу.

Как не забеременеть после незащищенного полового акта
Вероятность забеременеть после незащищенного полового акта зависит от того, в какую фазу менструального цикла состоялся половой акт. В среднем, вероятность забеременеть после одного полового акта составляет 25%, но если зачатие нежелательно, то это довольно большой риск. В целом, безопасных дней нет, риск при незащищенном половом акте есть всегда. Любая контрацепция, лучше прерывания беременности.
Контрацептивы, которые используются после полового акта, блокируют овуляцию. Следовательно, яйцеклетка не выходит из яичника, оплодотворения не происходит. Максимальная эффективность таких средств отмечается в первые трое суток после полового акта. Использовать их для предотвращения беременности после незащищенного полового акта чаще, чем один раз в течение цикла, не рекомендуется из-за увеличения риска ациклических кровотечений / кровянистых выделений.
Бытует миф об эффективности спринцевания в качестве средства защиты от нежелательного зачатия. На практике этот метод малоэффективен, поскольку сперматозоиды удерживаются на слизистой пробке в шейке матки. Кроме того, при использовании кислых или щелочных растворов есть большая вероятность уничтожения нормальной микрофлоры влагалища. Не стоит надеяться на этот метод, лучше воспользоваться современными средствами посткоитальной контрацепции, которые эффективны и безопасны.
К методам предотвращения беременности после полового акта без средств защиты относятся гормональные препараты и установка внутриматочной спирали (ВМС).
Для рожавших и делавших аборты женщин подходит ВМС. Если в течение 5 дней после интимного акта есть возможность обратиться к гинекологу для ее установки, можно воспользоваться этим методом. Он не только предотвратит зачатие в данный момент, но и защитит от него в будущем. Следует учитывать, что спираль нельзя использовать при воспалительных процессах в половых путях, а также молодым нерожавшим девушкам.
Таблетки для экстренной контрацепции относятся к гормональным средствам. Желательно заранее при посещении гинеколога попросить у него рецепт на таблетки для экстренной контрацепции, затем купить их в любой аптеке и всегда иметь под рукой на случай быстрого принятия мер по предотвращению нежелательной беременности. Метод отличается высокой эффективностью, безопасностью, доступностью и простотой применения.
Таблетки после незащищенного полового акта
Оплодотворение яйцеклетки происходит не сразу после полового акта. Процесс может длиться в течение нескольких дней. Это позволяет предотвратить беременность путем блокирования выхода из яичника яйцеклетки с помощью приема гормональных препаратов. Именно на этом и основано действие посткоитальных контрацептивов.
Современные препараты хорошо переносятся, имеют минимум противопоказаний. При их приеме в первые 72 часа вероятность зачатия составляет менее 2%. Чем раньше будут приняты эти препараты, тем выше их эффективность.
Прием посткоитальных контрацептивов не влияет на репродуктивную функцию. При желании уже в следующем цикле женщина может стать матерью.
После приема ТЭК нужно контролировать своевременность наступления менструации. Если в течение недели после положенного срока ее нет, необходимо обратиться за медицинской помощью для диагностики возможной беременности. Также показанием для обследования являются нерегулярные кровотечения и боли внизу живота.
Не нужно забывать, что Эскапел® и другие препараты на основе левоноргестрела не являются средствами для постоянной защиты от зачатия. Их можно принимать только в экстренных случаях. Для постоянной защиты следует использовать другие средства.
О контрацепции всегда нужно думать заранее, но, если по каким-либо причинам интимный акт без применения защиты произошел, нежелательное зачатие можно предотвратить с помощью современных безопасных средств. Таблетки экстренной контрацепции позволяют планировать свою жизнь, а не зависеть от случайностей.
Видео показания и противопоказания для прерывания беременности (аборта)
Редактор: Искандер Милевски. Дата обновления публикации: 17.1.2022
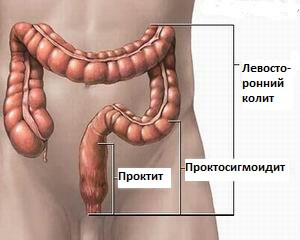
Рис. 1. Уровни поражения кишечника при наличии венерической инфекции.
Инфекционные заболевания ануса и прямой кишки передающиеся половым путем могут проявляться в виде:
- проктита;
- проктоколита;
- энтерита.
Частота встречаемости — распространены во всем мире.
Причинные факторы: бактерии, вирусы, простейшие; вид микроорганизмов зависит от зоны поражения.
Симптомы: боли в анусе, боли в прямой кишке, выделения из ануса и прямой кишки, диарея.
Лечение: зависит от выявленного причинного фактора.
Что они собой представляют?
Проктит, проктоколит и энтерит — это заболевания кишечника вызванные различными микроорганизмами (бактериями, вирусами или простейшими), которые передаются или половым путем или другим каким-либо образом.
Проктоколит — это инфекционное воспаление прямой и толстой кишки. Он обычно вызывается шигеллами,сальмонеллами, кампилобактер, дизентерийной амебой или инфекцией под названием венерическая гранулема.
Проктит — это инфекционное воспаление прямой кишки, менее распространенное по протяженности чем проктоколит. Он обычно вызывается гонореей, хламидиями, герпесом, сифилисом, венерической гранулемой и обычно возникает в результате анального секса.
Энтерит — это инфекционное воспаление тонкой кишки, которое обычно вызывается лямблиями. Если у больного имеется ВИЧ, энтерит может быть вызван также цитомегаловирусом, микобактериями, криптоспоридиями, изоспорами и сальмонеллами.
Многие микроорганизмы, которые передаются половым путем могут вызывать инфекционные заболевания кишечника.
Различные виды заболеваний передающихся половым путем поражают различные области желудочно-кишечного тракта.
Насколько они распространены?
Некоторые из этих инфекций, такие как хламидии, гонорея, герпес, венерическая гранулема и сифилис могут передаваться только при половых контактах. Женщины, которые имеют гонорею или хламидиоз с поражением шейки матки могут заболеть проктитом, если инфицированный секрет попадет в область ануса. Другие инфекции больше распространены среди мужчин и женщин, которые занимаются анальным сексом или используют орально-анальные контакты, что называется римминг. Но следует помнить, что ряд из этих инфекций могут передаваться не только половым путем, они встречаются часто у путешественников, которые заражаются ими употребляя в пищу плохо обработанные продукты. К сожалению, отсутствует точная информация относительно того сколько людей заразились именно половым путем такими инфекционными заболеваниями.
Каковы симптомы?
Независимо от того, что человек заразился инфекцией, которая привела к развитию проктита, проктоколита или энтерита половым путем, симптомы обычно схожи с другим гастроинтестинальными заболеваниями. Сколько времени проходит между заражением и первыми симптомами заболевания зависит от вида инфекции. Хотя боли в животе и выделения из прямой кишки встречаются при этом часто, специфические симптомы зависят от области поражения желудочно-кишечного тракта.
Симптомы проктита включают боли в области ануса, слизистые выделения из ануса, запоры, ощущение императивного позыва сходить в туалет по большому даже если в кишке ничего нет (тенезмы), даже при натуживании. В стуле может быть замечена кровь, или кровь может присутствовать на туалетной бумаге. Если проктит вызван герпесом или сифилисом, могут появиться высыпания. У мужчин инфицирование хламидиями или гонореей протекает со значительно менее выраженными симптомами при поражении прямой кишки, в сравнении с поражением уретры.
Симптомы проктоколита в общем такие же как и при проктите, но имеется еще диарея и боли в животе. Очень редко при проктите и проктоколите вообще нет клинических симптомов заболевания.
Симптомы энтерита включают диарею, спастические боли в животе, чаще слева. Тошнота и вздутие живота часто дополняют клиническую картину. Диарея может сопровождаться выделением крови, могут быть слизистые выделения из прямой кишки. Другие возможные симптомы — лихорадка, озноб, пот, слабость, потеря веса тела.
Как передаются проктит, проктоколит и энтерит?
Проктит передается половым путем во время анального секса у мужчин и у женщин, у женщин инфекция может также распространяться из половых путей.
Энтерит передается половым путем если человек поедает фекалии, например при орально-анальном сексе или орально-генитальном сексе, если область гениталий была контаминирована фекальными массами.
Не все энтериты передаются половым путем. Некоторые пациенты заболевают в результате употребления в пищу недостаточно обработанных продуктов, зараженных фекальными массами.
Проктоколитом можно заразиться при орально-анальном и орально-генитальном сексе.
Мужчина, который практикует анальный секс может инфицироваться (однако течение заболевания у него может быть бессимптомным), и передавать инфекцию другим половым партнерам. Некоторые люди, которые являются пассивными участниками анального секса практикуют спринцевание; в таких случаях инфицирование других людей возможно при пользовании контаминированными спринцовками. Спринцевание также может приводить к травме тканей прямой кишки, что значительно повышает риск заболевания инфекциями передающимися половым путем. Люди зараженные герпесом могут вызывать вспышки заболевания в области ануса при генитально-генитальных контактах, и редко внутри анального канала.
Правильное использование презервативов при половых контактах позволяет предотвратить заражение проктитом или проктоколитом. Орально-анальный секс следует исключить, если состояние здоровья партнера не известно.
Как диагностируются такие инфекции?
- на консультации у специалиста-проктолога (проводится опрос, осмотр области ануса, исследование живота, осмотр ануса и прямой кишки изнутри — аноскопия или проктоскопия, если необходимо рекомендуется колоноскопия);
- делается забор материала из кишки для бактериоскопического и бактериологического исследований;
- проводится биопсия;
- проводится забор крови из вены на исследование.
Лечение
Лечение этих инфекций направлено на подлежащий патологический агент.
При проктите вызванном бактериальной инфекцией, например гонореей и хламидиями, назначаются антибиотики. Лечение обычно начинают сразу, еще до получения результатов посева из лаборатории и подбирается на основании данных клинического осмотра.
Стандартные схемы лечения рассчитаны на 7-14 дней.
По окончании лечения требуется контрольный визит пациента в клинику для осмотра и забора материала для лабораторных исследований.
Читайте также:

