Географическое распространение малярийного плазмодия
Обновлено: 26.04.2024
• Р. Malariae – приводит к малярии с 4-дневным циклом;
• Р.vivax – вызывает малярию с 3-дневным циклом;
• Р. Falciparum – обуславливает тропическую малярию;
• Р. Ovale – вызывает овале-форму трехдневной малярии.
В эндемичных странах часто наблюдается микст-инфекция. Она характеризуется одновременным заражением несколькими видами плазмодиев. При паразитологическом исследовании они выявляются в крови.
Жизненный цикл малярийных плазмодиев включает в себя последовательную смену нескольких стадий. При этом происходит смена хозяев. На стадии шизогонии возбудители находятся в организме человека. Это стадия бесполого развития, её сменяет стадия спорогонии.
Она характеризуется половым развитием и протекает в организме самки комара, который и является разносчиком инфекции. Причинные комары относятся к роду Анофелес.
Проникновение малярийных плазмодиев в организм человека может происходить на разных стадиях разными путями:
- При укусе комаром заражение происходит на спорозонтной стадии. Проникшие плазмодии через 15-45 минут оказываются в печени, где начинается их интенсивное размножение.
- Проникновение плазмодиев эритроцитарного цикла на шизонтной стадии происходит непосредственно в кровь, минуя печень. Этот путь реализуется при введении донорской крови или при использовании нестерильных шприцев, которые могут быть заражены плазмодиями. На этой стадии развития он проникает от матери ребенку внутриутробно (вертикальный путь заражения). В этом заключается опасность малярии для беременных.
В типичных случаях деление плазмодиев, попавших в организм при укусе комара, происходит в печени. Их количество многократно увеличивается. В это время клинические проявления отсутствуют (инкубационный период).
Длительность этой стадии различна в зависимости от вида возбудителя. Минимальная она у Р. Falciparum (от 6 до 8 суток) и максимальна у Р.malariae (14-16 суток).
Симптомы малярии
- пароксизмальное (по типу кризов) повышение температуры, повторяющееся через определенные промежутки времени (3 или 4 суток);
- увеличение печени и селезенки (гепатомегалия и спленомегалия соответственно);
- анемия.
Первые симптомы малярии неспецифичны. Они соответствуют продромальному периоду и проявляются признаками, характерными для любого инфекционного процесса:
- общее недомогание;
- выраженная слабость;
- боли в пояснице;
- суставные и мышечные боли;
- незначительное повышение температуры;
- сниженный аппетит;
- головокружение;
- головная боль.
Специфическое повышение температуры развивается вследствие выхода плазмодиев в кровь. Этот процесс неоднократно повторяется, находя отражение в температурной кривой. Время цикличности различно – в одних случаях оно составляет 3 суток, а в других – 4.
На основании этого и выделяются соответствующие разновидности малярии (трехдневная и четырехдневная). Это период явных клинических проявлений, когда больной обращается к врачу.
Лихорадка при малярии имеет характерный вид, обусловленный последовательной сменой трех фаз. В начале стадия озноба (человек не может согреться, несмотря на теплые укутывания), на смену которой приходит жар (вторая стадия). Температура повышается до высоких значений (40-41°С).
Заканчивается приступ повышенной потливостью. Обычно он длится от 6 до 10 часов. После приступа человек сразу же засыпает из-за выраженного ослабления, развившегося в результате интоксикации и мышечных сокращений.
Увеличение печени и селезенки определяется не с самого начала заболевания. Данные симптомы можно выявить уже после 2-3 лихорадочных приступов. Их появление обусловлено активным размножением малярийных плазмодиев в печени и селезенке.
При инфицировании в крови сразу же появляется анемия, связанная с разрушением эритроцитов (в них поселяются малярийные плазмодии).

Одновременно снижается уровень лейкоцитов, преимущественно нейтрофилов. Другими гематологическими признаками является ускорения СОЭ, полное отсутствие эозинофилов и относительное повышение лимфоцитов.
Эти признаки свидетельствуют об активации иммунной системы. Она борется с инфекцией, но не справляется. Заболевание прогрессирует, а риск развития осложнений повышается.
С определенной долей вероятности их можно предвидеть на основании неблагоприятных прогностических признаков. Таковыми считаются:
- лихорадка, наблюдающаяся каждый день, а не циклично (через 3-4 дня);
- отсутствие межлихорадочного периода между приступами (постоянно определяется повышенная температура, которая между приступами соответствует субфебрильным значениям);
- выраженная головная боль;
- распространенные судороги, наблюдающиеся через 24-48 часов после очередного приступа;
- критическое уменьшение артериального давления (70/50 мм рт.ст. и менее), приближающееся к шоковому состоянию;
- высокий уровень простейших в крови по данным микроскопического исследования;
- наличие плазмодиев в крови, которые находятся на разной стадии развития;
- прогрессивное увеличение количества лейкоцитов;
- снижение глюкозы ниже значения 2,1 ммоль/л.
Основными осложнениями малярии являются:
- малярийная кома, которой чаще подвержены беременные женщины, дети и молодые люди;
- острая недостаточность почек при снижении диуреза менее 400 мл в сутки;
- гемоглобинурийная лихорадка, развивающаяся при массивном внутрисосудистом разрушении эритроцитов и образование большого количества токсичных веществ;
- малярийный алгид, который напоминает поражение головного мозга при данном заболевании, но отличается от него сохранностью сознания;
- отек легких с острым началом и течением (часто заканчивается смертельным исходом);
- разрыв селезенки, связанный с перекрутом ее ножки или застойными явлениями;
- анемия тяжелой степени, обусловленная гемолизом;
- внутрисосудистое свертывание крови в рамках ДВС-синдрома, сменяющееся патологическими кровотечениями.
При тропической малярии осложнения могут быть специфическими:
- поражение роговицы;
- помутнение стекловидного тела;
- хориоидит (воспалительное поражение капилляров глаза);
- зрительный неврит;
- паралич глазных мышц.
Диагностика малярии

Лабораторная диагностика малярии проводится по показаниям. К ним относятся:
1) Любое повышение температуры тела у человека, находящегося в эндемичном географическом районе (страны с повышенной заболеваемостью).
2) Повышение температуры у человека, которому в течение последних 3 месяцев переливалась кровь.
3) Повторные эпизоды повышения температуры у человека, получающего терапию в соответствии с окончательным диагнозом (установленный диагноз – любое заболевание, кроме малярии).
4) Сохранение лихорадки в течение 3 дней в эпидемичный период и более 5 дней в остальное время.
5) Наличие определенных симптомов (одного или нескольких) у людей, которые в течение последних 3 лет посещали эндемичные страны:
- лихорадка;
- недомогание;
- озноб;
- увеличение печени;
- головная боль;
- увеличение селезенки;
- снижение гемоглобина;
- желтушность кожи и слизистых;
- наличие герпетических высыпаний.
Для верификации диагноза могут применяться различные методы лабораторного обследования:
- Микроскопическое изучение мазков крови (позволяет непосредственно обнаружить малярийный плазмодий).
- Экспресс-тест.
- ПЦР-исследование (изучение генетического материала путем многократного получения копий ДНК малярийного плазмодия при его присутствии в крови).
- Биохимический анализ производится для установления степени тяжести заболевания (определяет выраженность поражения печени, которое наблюдается всегда при малярии).
Всем пациентам с подтвержденным диагнозом малярии показано проведение и ряда инструментальных исследований. Их результаты помогают врачу выявить возможные осложнения и вовремя начать их лечение.
Рекомендованы следующие исследования:
- ультразвуковое сканирование брюшной полости (особое внимание уделяют размерам печени, почек и селезенки);
- электрокардиограмма;
- рентгенография легких;
- эхокардиоскопия;
- нейросонография;
- электроэнцефалография.

Методы лечения малярии
Лечение пациентов с малярией проводится только в стационаре.

Профилактика малярии
Профилактике малярии туристы должны уделить пристальное внимание. Еще до путешествия в турфирме следует узнать, представляет ли страна опасность по данному заболеванию.
Если да, то следует заблаговременно посетить инфекциониста. Он порекомендует прием противомалярийных препаратов, которые защитят человека от заражения.
Карта распространения малярии в мире
Специфической вакцины от малярии не существует.
- избегать нахождения на улице после 17.00, т.к. на это время приходится пик активности комаров;
- при необходимости выхода на улицу – закрывать тело одеждой. Особенно уделить внимание лодыжкам, куда чаще всего кусают комары, а также запястьям и кистям, где очень тонкая кожа;
- применение репеллентов.
Если ребенок маленький, то родителям стоит воздержаться от поездок в опасные страны. В детском возрасте прием противомалярийных препаратов не желателен, из-за частого развития побочных эффектов и гепатотоксичности. Поэтому родителям стоит взвешивать возможные риски.
Пораженность малярией. Географическое распространение малярии
Пораженность малярией разных возрастных групп неодинакова в разных очагах малярии. По малярийным индексам в детских группах и среди взрослых можно судить о степени эндемичносги данной местности, а по изменению их при проведении противомалярийных мероприятий — об эффективности последних. Однако при осуществлении программ ликвидации малярии, когда передача прервана и остаются единичные случаи, невозможно вычислять малярийные индексы и приходится давать оценку по абсолютным числам лиц, выявленных при обследовании населения на малярию, имеющих тот или иной признак малярии.
Анализ условий, способствующих увеличению контакта населения с комарами, имеет важное значение: некоторые виды профессиональной деятельности, связанные с постоянным пребыванием вблизи очагов выплода комаров, например такие, как работы на строительстве разного рода объектов, особенно водохранилищ, работа на водном транспорте, рыбных промыслах, торфяных разработках, при возделывании риса и др.; эта работа протекает вблизи водоемов, и рабочие поселки часто расположены также вблизи водоемов, а при отсутствии в этих поселках домашних животных фактор зоопрофилактики (отвлечение комаров животными), как правило, не имеет места. В прошлом в СССР заболеваемость подобных контингентов была очень высока. В настоящее время в случае заноса малярии в таких поселках больше шансов на возобновление малярии, поэтому эпидемиологический надзор должен быть особенно тщательным.
Хотя целенаправленная борьба с малярией началась только в текущем столетии, она существенно изменила картину мирового распространения этого заболевания. Значительные ранее эндемичные по малярии территории оздоровлены от этой болезни. Современный ареал малярии, как он ни обширен, является остаточным.
Сводные материалы о распространении малярии в странах мира приводятся в 3 томах Global Epidemiology (1944, 1951, 1953), в 2 томах Malariology (1949), в Медицинской энциклопедии, в обзорах А, Я. Лысенко (1950), А. И, Якушевой (1956), М. Г. Рашиной (1956, 1959).
Ареал малярии в прошлом. Максимальных границ распространения малярия достигла между 1855 и 1922—1923 гг. (Pampana, Russell, 1955). В Северном полушарии ареал малярии достигал 49° в Северной Америке, 64° в Европе и Азии, в Южном полушарии —32° в Южной Америке, 31° в Африке и 20° в Австралии. По оценке Лиги наций число больных малярией на земном шаре в начале 30-х годов текущего столетия составляло примерно 700 млн. человек.
Границы ареала малярии в период его максимума были обусловлены главным образом природными факторами. Они определялись ареалом комаров рода Anopheles и количеством тепла, необходимым для созревания плазмодиев в комаре (В. Н. Беклемишев, 1959). Малярия отсутствовала в высокогорных, пустынных и полярных районах мира, а также на некоторых островах Тихого океана, куда не успел распространиться род Anopheles.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Возбудитель малярии. Спорогония и шизогония
Возбудители малярии относятся к царству Animalia, подцарству Protozoa, типу Apicomplexa, классу Sporozoea, подклассу Coccidia, отряду Eucoccidiida, подотряду Haemosporina, роду Plasmodium. У человека в естественных условиях малярию вызывают 4 вида плазмодиев: P. vivax (Grassi et Feletti, 1890) Labbe, 1899 — возбудитель Р. vivaх-малярии, или трехдневной малярии; P. malariae (Laveran, 1881) Grassi et Feletti, 1890 — возбудитель четырехдневной малярии; P. falciparum (Laverania falcipara) Welch, 1897 — возбудитель тропической, или P. falciparum малярии; P. ovale Stephens, 1922 — возбудитель Р. ovale-малярии (типа трехдневной), отличающиеся по ряду экологических и биоморфологических параметров и клинико-эпидемиологической характеристике вызываемых ими заболеваний В пределах видов известны географические варианту расы и штаммы плазмодиев. В экспериментальных условиях возможно заражение человека оонозными видами плазмодиев обезьян (P. knowlesi, P. cynomolgi и др.).
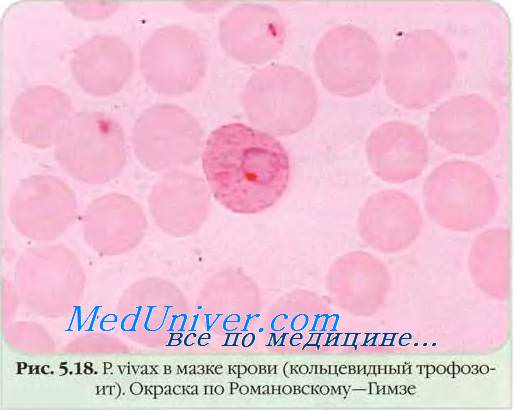
При окраске по Романовскому — Giemsa у малярийных паразитов дифференцируют характерные для каждого вида ядро рубиново-красного цвета, цитоплазму голубого цвета, вакуоль и на некоторых стадиях развития — продукт паразитарного метаболизма гемоглобина - пигмент естественного золотисто-бурого цвета, что наряду с изменениями морфологии пораженных эритроцитов используется для идентификации возбудителей.
Шизогония. В организме человека малярийные паразиты последовательно проходят фазы тканевой (экзоэритроцитарной) и эритроцитарной шизогонии.
Тканевая шизогония протекает в гепатоцитах, в которые спорозоиты проникают из крови путем связывания циркумспорозоитных белков 2-го региона в качестве лигандов с гепарин-сульфатпротеогликанами и липопротеинами низкой плотности клеточной мембраны, выполняющих роль рецептора для паразитов. В гепатоцитах спорозоиты последовательно трансформируются в трофозоиты и шизонты, в результате деления последних образуются десятки тысяч (до 50 000 у P. falciparum) тканевых мерозоитов.

Эритроцитарная шизогония происходит циклически в эритроцитах различного возраста (Р vivax в незрелых и молодых эритроцитах, P. malariae — в старых, а Р. falciparum — в эритроцитах любого возраста). Поступившие из печени тканевые мерозоиты взаимодействуют с хемокинами — рецепторными белками эритроцитарной мембраны, в частности, P. falciparum с гликофоринами A (Aikawa M., Iseki М. и др , 1990), ретикулоцитсвязывающие протеины P. vivax — с белками системы Duffy — Fy" и Fyb(Miller L.H. и др.,1976), и, вызывая инвагинацию оболочки эритроцитов с образованием паразитофорной вакуоли, инвазируют эритроциты.
В них бесполые стадии паразитов развиваются (в течение 48 ч —P. vivax и P. falciparum, 50 ч —P. ovale и 72 ч — P. malariae) от стадии юного (кольцевидного, или ring-form) трофозоита до стадии зрелого шизонта с образованием после его деления эритроцитарных мерозоитов (от 6-8 у P. malariae до 32-40 у Р falciparum). Новое поколение эритроцитарных мерозоитов, взаимодействуя с комплементарными клеточными рецепторами, инвазируют новые эритроциты, где проходят очередной цикл эритроцитарной шизогонии.
Часть мерозоитов после проникновения в эритроциты трансформируется в них в незрелые половые стадии — микро- (мужские) и макро-(женские) гаметоциты (гаметоцитогония). При микроскопии крови больных P. vivax-,P. ovale- и четырехдневной малярией зрелые гаметоциты обнаруживаются уже в первые дни болезни и исчезают вскоре после прекращения эритроцитарной шизогонии. Напротив, гаметоциты P. falciparum созревают в течение 10-12 дней и сохраняются в периферической крови в течение 4-8 нед после исчезновения бесполых эритроцитарных стадий паразита.
Поэтому при микроскопии периферической крови больных неосложненной P.falciparum-малярией обнаруживаются лишь юные (кольцевидные) трофозоиты, а затем и гаметоциты. Промежуточные формы бесполых стадий этих плазмодиев обычно обнаруживаются в периферической крови при злокачественном, осложненном течении P.falciparum-малярии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Малярию выявляют в регионах от 45° северной до 40° южной широты, чаще в тропиках и субтропиках. В странах с умеренным климатом основной возбудитель малярии — P. vivax, в тропиках — P. falciparum.
Резервуар возбудителя малярии — больной человек; основной механизм заражения — трансмиссивный. Переносчики малярии — самки комаров рода Anopheles; этиологическую роль комаров доказал Р. Росс (1897). Человек— промежуточный, а комар — окончательный хозяин паразита. Также возможно вертикальное заражение от матери к плоду.
В 104 эндемичных малярии странах регистрируют около 250 млн новых случаев заболевания; смертность от малярии достигает 1-2 млн ежегодно. Заболеваемость напрямую зависит от размеров популяции комаров и количества больных, служащих резервуаром инфекции. В связи с развитием индустрии туризма заболевание стали выявлять в странах, лежащих за пределами естественного ареала.
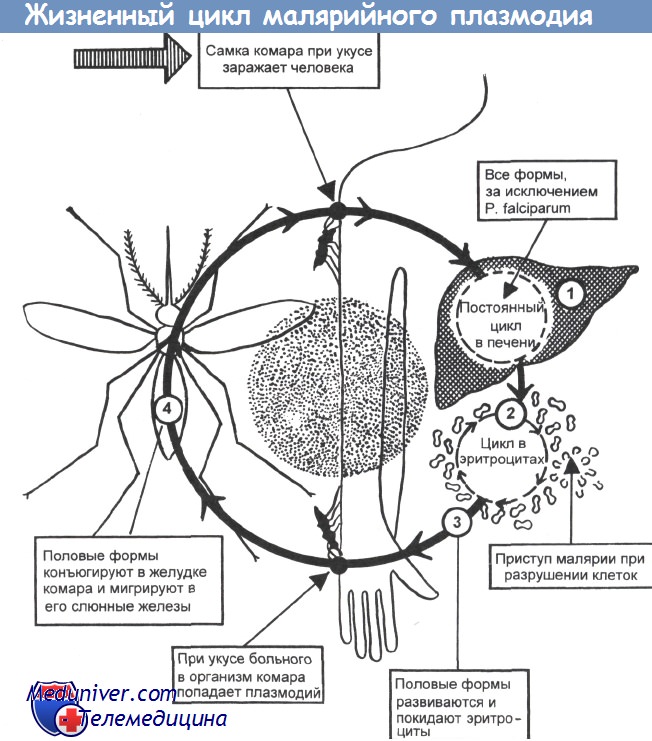
Жизненный цикл малярийных плазмодиев
У различных видов малярийных плазмодиев жизненный цикл практически одинаков, а основные различия связаны с характером поражений эритроцитов. В организме человека происходит бесполая стадия (шизогония), в организме комаров — половая стадия (спорогония).
• Спорогония малярийных плазмодиев происходит в клетках эпителия ЖКТ комара; её продолжительность 1 -3 нед. С кровью больного в организм комара проникают мужские и женские гаметы (гамонты), попарно сливающиеся в зиготы, проникающие в стенку кишки и образующие там ооцисты. Содержимое ооцист претерпевает процесс спорогонии, то есть многократного деления с образованием веретенообразных спорозоитов. Спорозоиты — подвижные клетки длиной 11-15мкм, диссеминирующие по всему организму насекомого. Часть из них проникает в слюнные железы комара, в результате чего он становится переносчиком болезни.
• Тканевая (экзоэритроцитарная) шизогония малярийных плазмодиев происходит в гепатоцитах и продолжается 1-2,5 нед. Уже через час после укуса комара спорозоиты проникают с кровотоком в клетки печени, где происходит их размножение и деление. В результате деления образуются мерозоиты (каждый спорозоит может образовать от 2000 до 40 000 мерозоитов), разрушающие гепатоциты и проникающие в кровоток.
• Эритроцитарная шизогония малярийных плазмодиев происходит после проникновения мерозоитов в эритроциты путём эндоцитоза, где образуется паразитоформная псевдовакуоль. Затем мерозоиты превращаются в трофозбиты (бесполые формы), утилизирующие гемоглобин. В ходе развития паразитов в эритроцитах происходит накопление пигмента. Юные трофозои-ты содержат ядро с одним хроматиновым зерном и внешне напоминают перстень или кольцо. Незрелые трофозоиты имеют амёбовидную форму, а трофозоиты P. vivax способны передвигаться внутри эритроцитов [от лат. vivax, живой]. У зрелых трофозоитов ядра делятся; образуются многоядерные шизонты (делящиеся формы), дающие новое поколение мерозоитов. Выход мерозоитов из эритроцита сопровождается его разрушением. Цикл развития для P. malariae составляет 72 ч, для других видов — 48 ч. В некоторых эритроцитах развиваются мужские (микрогаметоциты) и женские (макрогаметоциты) гамонты, завершающие своё развитие только в организме комара в течение 7-45 сут.
• С наступлением эритроцитарной шизогонии малярийных плазмодиев размножение P. malariae и Pj. falciparum в печени прекращается, однако у P. vivax и P. ovale часть спорозоитов (гипнозоиты) остаётся в гепатоцитах, образуя дремлющие очаги, дающие отдалённые рецидивы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Плазмодии – паразитические одноклеточные организмы, вызывающие малярию. Микробы проникают в организм человека при кровососании, во время которого они впрыскиваются самкой комара в кровь или лимфу. Плазмодии кратковременно пребывают в крови и проникают в клетки печени, поражая их. Печеночная стадия заболевания длится довольно долго, периодически вызывая рецидивы, обусловленные выходом простейших в кровеносное русло. Они прикрепляются к мембранам эритроцитов, что приводит к переходу печеночной стадии в эритроцитарную.
Патогенез
В развитии плазмодия выделяют 2 фазы: спорогонии в организме комара и шизогонии в организме человека.
- Тканевая шизогония длится 1-2 недели. Она происходит в гепатоцитах и заканчивается выходом микробов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков.
- Эритроцитарная шизогония развивается после распада красных кровяных телец и проникновения в плазму крови токсинов паразитов. С этой фазой связано появление основных симптомов малярии. Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
Эпидемиология
Источник инфекции – больные или носители. Особое значение в распространении инфекции имеют лица с рецидивирующим течением болезни, поскольку в их крови содержится максимальное количество паразитов. Носительство малярийных плазмодиев формируется в результате неадекватного лечения или устойчивости микробов к лекарственным средствам.
В более редких случаях имеет место:
- Трансплацентарный путь – от больной матери к ребенку,
- Гемотрансфузионный путь – при переливании крови,
- Заражение через контаминированный медицинский инструментарий.
Инфекция характеризуется высокой восприимчивостью. В наибольшей степени заражению малярией подвержены жители экваториальной и субэкваториальной зон. Малярия является основной причиной смерти маленьких детей, проживающих в эндемичных регионах.
регионы распространения малярии
Заболеваемость регистрируется обычно в осенне-летний период, а в жарких странах – в течение года. Это антропоноз: малярией болеют только люди.
Иммунитет после перенесенной инфекции нестойкий, типоспецифический.
Клиника
Малярия имеет острое начало и проявляется лихорадкой, ознобом, недомоганием, слабостью и головной болью. Температура тела повышается внезапно, больного трясет. В дальнейшем присоединяются диспепсический и болевой синдромы, которые проявляются болью в мышцах и суставах, тошнотой, рвотой, диареей, гепатоспленомегалией, судорогами.
Виды малярии
Для трехдневной малярии характерно приступообразное течение. Приступ длится 10-12 часов и условно подразделяется на 3 стадии: озноба, жара и апирексии.
проявления малярии
- В первую стадию больного знобит, его кожа бледнеет, конечности холодеют и синеют, развивается акроцианоз. Пульс становится частым, дыхание – поверхностным. Стадия озноба длится 2 часа, в течении которых температура тела постепенно повышается и в итоге достигает 40-41 градуса.
- Вторая стадия длится от 5-8 часов до суток. В это время самочувствие больных ухудшается: лицо становится красным, склеры инъецированными, слизистые оболочки сухими, язык обложенным. Развивается тахикардия, гипотония, одышка, возбуждение, рвота, возможны поносы.
- Приступ лихорадки заканчивается резким падением температуры тела, профузным потоотделением и улучшением состояния больного. Третья стадия длится от 2 до 5 часов и заканчивается глубоким сном.
В межприступный период температура тела нормализуется, больные испытывают усталость, разбитость, слабость. Селезенка и печень уплотняются, кожа и склеры становятся субиктеричными. В общем анализе крови обнаруживают эритропению, анемию, лейкопению, тромбоцитопению. На фоне приступов малярии страдают все системы организма: половая, выделительная, кроветворная.
Заболевание характеризуется длительным доброкачественным течением, приступы повторяются через день.
При четырехдневной малярии возбудитель длительное время сохраняется в организме человека. Приступы лихорадки повторяются через каждые 48 часов. Симптоматика патологии во многом схожа с таковой при трехдневной малярии. Клинические симптомы малярии обусловлены низким уровнем паразитемии. У больных печень и селезенка увеличиваются медленно, анемия развивается постепенно.
Тропическая малярия протекает намного тяжелее. Заболевание характеризуется менее выраженными ознобом и потливостью, но более длительными приступами лихорадки с неправильной лихорадочной кривой. Во время падения температуры тела вновь возникает познабливание, второй подъем и критический спад. На фоне выраженной интоксикации у больных появляются церебральные признаки – головная боль, спутанность сознания, судороги, бессонница, бред, малярийная кома, коллапс. Возможно развитие токсического гепатита, респираторной и почечной патологии с соответствующими симптомами. У детей малярия имеет все характерные черты: лихорадочные пароксизмы, особый характер лихорадки, гепатоспленомегалия.
Диагностика
Диагностика малярии основывается на характерной клинической картине и данных эпиданамнеза.
В общем анализе крови у больных малярией обнаруживают гипохромную анемию, лейкоцитоз, тромбоцитопению; в общем анализе мочи – гемоглобинурию, гематурию.
Быстрым, достоверным и надежным методом лабораторной диагностики малярии является ПЦР. Этот дорогостоящий метод не используют для скрининга, а только в качестве дополнения к основной диагностике.
Серодиагностика имеет вспомогательное значение. Поводят иммуноферментный анализ, в ходе которого определяют наличие специфических антител в крови больного.
Лечение
Всех больных с малярией госпитализируют в инфекционный стационар.
Кроме этиотропной терапии проводят симптоматическое и патогенетическое лечение, включающее дезинтоксикационные мероприятия, восстановление микроциркуляции, противоотечную терапию, борьбу с гипоксией.
Лица, перенесшие малярию, находятся на диспансерном учете у врача-инфекциониста и в течение 2 лет проходят периодическое обследование на носительство плазмодиев.
Народные средства помогут ускорить процесс выздоровления:
- Чтобы понизить температуру, тело больного растирают водой с добавлением уксуса.
- В стакане с водой растворяют чайную ложку меда и щепотку корицы, тщательно перемешивают, кипятят, остужают и пьют. Это хорошее средство от малярии.
- Сухие листья базилика заливают кипяченой водой и настаивают три часа. Полученный настой процеживают и принимают дважды в день.
- Высушивают кору ивы, измельчают ее и заливают кипятком. Процеживают средство через марлю и принимают трижды в день до еды.
- Заваривают высушенную траву полыни и принимают настой несколько раз в день.
- Для укрепления иммунитета готовят средство из воды, сока лимона, цедры апельсина. Полезно пить натуральный сок граната, апельсина, абрикоса, грейпфрута.
Своевременная диагностика и специфическая терапия сокращают продолжительность болезни и предупреждают развитие тяжелых осложнений.
Профилактика
Профилактические мероприятия заключаются в своевременном выявлении и лечении больных малярией и носителей малярийного плазмодия, проведении эпидемиологического надзора за эндемическими регионами, уничтожении комаров и использовании средств от их укусов.
С помощью натуральных или синтетических репеллентов можно защитить себя от укусов комаров. Они бывают коллективными и индивидуальными и выпускаются в виде спрея, крема, геля, карандашей, свечей и спиралей.
Комары боятся запаха томатов, валерианы, табака, масла базилика, аниса, кедра и эвкалипта. Пару капель эфирного масла добавляют в растительное масло и наносят его на открытые участки тела.
Читайте также:

