Герпетический ганглионит узла коленца
Обновлено: 19.04.2024
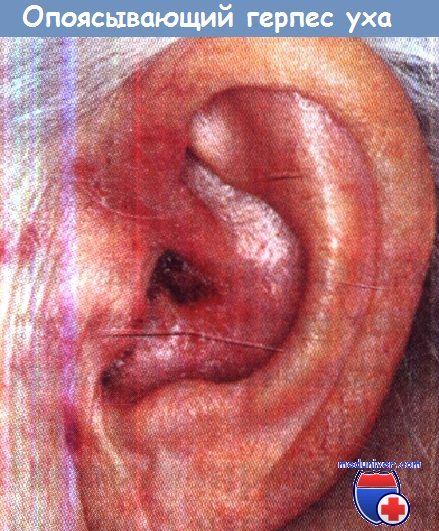
Симптомы поражения уха опоясывающим герпесом (синдрома Ханта) и его лечение
Ушной опоясывающий герпес (herpes zoster oticus), или синдром Ханта, -вторая по частоте после глазного опоясывающего герпеса (herpes zoster ophthalmicus) форма опоясывающего герпеса головы и шеи - наблюдается в любом возрасте, но главным образом - в 40-60 лет.
а) Клиническая картина ушного герпеса:
• Нарушение общего состояния, субфебрильная температура тела.
• Эритема, везикулярная сыпь на ушной раковине и в наружном слуховом проходе.
• Регионарный лимфаденит (изолированный).
• Мучительная невралгическая боль.
• Периферический паралич лицевого нерва (у 60-90% больных).
• Нейросенсорная тугоухость (у 40% больных).
• Головокружение и нарушение равновесия у 40% больных нистагмом, направленным в здоровую сторону.
б) Причины и механизмы развития. Ушной опоясывающий герпес - вирусная инфекция, входные ворота которой не установлены. Возможно, вирус через кровь попадает в ЦСЖ и оболочки мозга, вызывая энцефаломиеломенингит и воспаление спирального или преддверного ганглия.
в) Диагностика поражения уха опоясывающим герпесом:
• Осмотр ушной раковины и отоскопия.
• Аудиография и акустическая импедансометрия.
• Вестибулярные пробы
• Исследование функции лицевого нерва.
• Проба Ширмера.
• Исследование функции языкоглоточного и блуждающего нервов.
• Серологическое исследование на противовирусные антитела.
• Поясничная пункция, исследование ЦСЖ (диагностика серозного менингита).
г) Дифференциальный диагноз:
• Буллезный мирингит.
• Идиопатический паралич лицевого нерва.
д) Лечение ушного герпеса:
• Противовирусная терапия ацикловиром или фамцикловиром (противовирусные препараты, блокирующие синтез ДНК вирусами простого герпеса 1-го и 2-го типа (ВПГ-1 и ВПГ-2) и вирусом varicella-zoster).
• у-глобулин.
• Антибиотики (профилактика суперинфекции).
• Местное лечение поражений кожи примочками или мазью.
е) Течение и прогноз. Полное выздоровление может наступить в течение 4 нед., но при поражении лицевого нерва оно бывает неполным. Нарушение функции улитки и преддверия обычно бывает необратимым.
ж) Другие вирусные инфекции. Грипп, корь, аденовирусная инфекция, ветряная оспа, коксаки-вирусная инфекция и эпидемический паротит часто вызывают вестибулярный нейронит с соответствующими симптомами.
Виру сэпидемического паротита (свинка) обладает особым тропизмом к улитке и обычно вызывает односторонний серозный лабиринтит, деструкцию волосковых клеток и дистрофию кортиева органа. Возможно также развитие нейролабиринтита с деструкцией спирального ганглия. Преддверная часть лабиринта при эпидемическом паротите почти никогда не поражается.
P.S. Эпидемический паротит - наиболее частая причина развития односторонней глухоты у детей младшего возраста.
- Течение. Основное заболевание обычно имеет легкое или абортивное течение.
- Прогноз. Прогноз неблагоприятный, что связано с необратимостью поражения.
з) Серозный лабиринтит. Серозный лабиринтит обусловлен серозным воспалением пери- и эндолимфатического пространства, вызванным вирусной инфекцией или токсинами и приводящим к частичной или полной деструкции сенсорных клеток улитки и преддверия. Нарушение функции улитки и преддверия обычно необратимо.
и) Аутоиммунные заболевания уха. Аутоиммунное заболевание или синдром могут привести к поражению внутреннего уха, приводящему обычно к быстрому асимметричному развитию двусторонней нейросенсорной тугоухости. Поражение лабиринта может иметь флуктуирующее течение и иногда сопровождается вестибулярными симптомами.
• Синдром Когана.
• Гранулематоз Вегенера.
• Рецидивирующий полихондрит.
• Первичное аутоиммунное заболевание.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Поражение лицевого нерва в области коленчатого узла - невралгия Ханта. Синдром Мебиуса
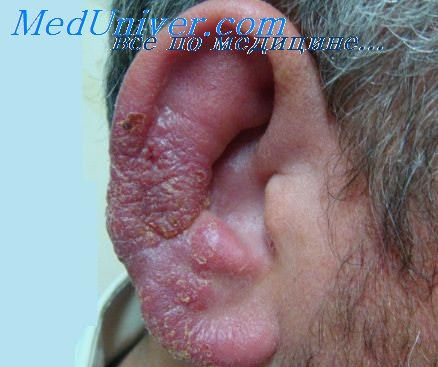
Поражение лицевого нерва в области коленчатого узла - невралгия Ханта. Чаще всего имеет вирусную природу (вирус опоясывающего лишая, или ветряной оспы). При невралгии Ханта в типичных случаях ведущим симптомом является боль. Вначале она жгучая, затем сменяется невралгической. Локализуется внутри слухового прохода, ей сопутствуют герпетические высыпания на коже ушной раковины и наружного слухового прохода. Иногда сыпь распространяется на слизистую оболочку глотки, боковую и дорзальную поверхности передних 2/3 языка. Мы наблюдали пациента, у которого сыпь помимо наружного слухового прохода локализовалась вдоль нижней челюсти той же стороны. При появлении сыпи боль стихает.
Выделяют четыре формы herpes zoster oticus:
1) без невралгических проявлений;
2) с невралгией и параличом гомолатеральной ветви лицевого нерва;
3) с параличом VII пары и снижением слуха;
4) с параличом гомолатеральной ветви лицевого нерва и вовлечением в процесс вестибулярного нерва.
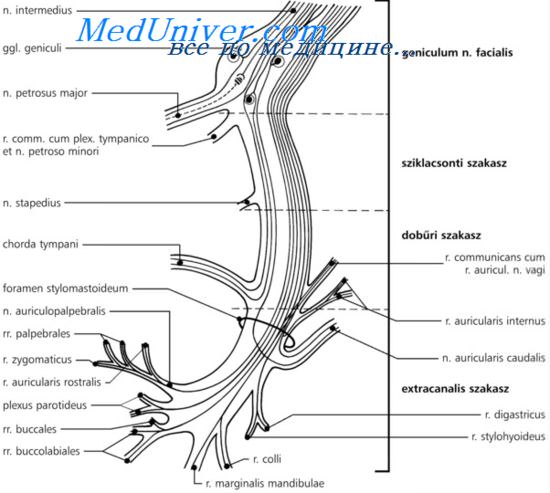
Внутриканальное поражение VII пары:
1) выше отхождения нерва стремечка. Ведущим синдромом будет парез лицевой мускулатуры на стороне очага, гиперакузия, выпадение вкуса на передних 2/3 языка. Однако, вместо сухости глаза у больных часто наблюдается слезотечение.
2) поражение лицевого нерва выше отхождения chorda tympani. При данной локализации процесса у больного определяется прозопарез или прозоплегия, выпадение вкуса на передних 2/3 языка, может иметь место слезотечение, гиперакузия отсутствует.
3) поражение лицевого нерва после выхода его из шилососцевидного отверстия характеризуется парезом лицевой мускулатуры на стороне очага.
Причины периферического поражения лицевого нерва многообразны. Однако, в подавляющем большинстве случаев в патогенезе заболевания основное значение придается отеку ствола лицевого нерва и его сдавлению в дистальном отделе Фаллопиева канала. Имеете с тем, клиника поражения лицевого нерва в зависимости от этиологии имеет свои особенности.
В частности, нейропатия лицевого нерва инфекционной природы чаще всего развивается на фоне или после перенесенной инфекции. Парез лицевой мускулатуры формируется относительно быстро, нередко на фоне общеинфекционных симптомов, выраженной астении. У больных часто обнаруживается шейный лимфаденит. Поражение лицевой мускулатуры может сопровождаться болевым синдромом, боль в ряде случаев носит симпаталгический характер, нередки чувствительные нарушения, выражены вазомоторно-вегетативные симптомы.
П.М. Альперович с соавт., 1978, среди своих пациентов с параличом Белла (к параличу Белла авторы относят нейропатию VII пары невыясненной этиологии, а также случаи, обусловленные охлаждением, инфекцией, сосудистой патологией) у 76, 2% больных обнаруживали нарушения чувствительности. Они сопровождались болями за ухом или в окружности уха, щеке. Иногда локализовались в шее, затылке, по краю нижней челюсти. Боли были постоянными, тупыми, реже острыми, стреляющими. У некоторых больных они сочетались с онемением губ, щеки. При осмотре больного обнаруживалась болезненность при надавливании на сосцевидный отросток, кпереди от козелка; на точки выхода ветвей тройничного нерва. Авторы подчеркивают, что боли обычно возникают за 1-3 дня до развития двигательных нарушений, могут сохраняться длительное время.
Боль при нейропатии лицевого нерва объясняется вовлечением в процесс вегетативных нервов, а также связями с тройничным нервом. Нередко при инфекционных заболеваниях нервной системы, в частности, при синдроме Гийена-Барре, в процесс вовлекаются оба лицевых нерва. Об этом всегда надо помнить, т.к. лицевая диплегия нередко просматривается из-за отсутствия выраженной асимметрии лица и невыраженности прозопареза. Вместе с тем, двусторонний парез лицевой мускулатуры может предшествовать вовлечению в процесс других ЧН или переходу его на оболочки и вещество мозга и требует срочных терапевтических мер.
Постгерпетическая невропатия. Лечение постгерпетической невропатии.
Особой формой невропатии является постгерпетическая невропатия (невралгия) тройничного нерва. Заболевание возникает нередко уже на высоте герпетического поражения тройничного нерва. Боль может затем оставаться на длительный срок, часто на всю жизнь. Вирус опоясывающего лишая имеет тропизм к образованиям, в которых сосредоточены рецепторные невроны общей чувствительности.
На спинальном уровне это межпозвоночные (спинальные) узлы (ганглии), на черепном — узлы чувствительных черепных нервов. В краниальном регионе обычно поражается узел тройничного нерва, та его часть, где лежат рецепторные чувствительные нейроны 1-й ветви тройничного нерва, реже 2-й и уж совсем редко 3-й ветви. Соответственно этому высыпание обычно поражает кожу лба, верхнего века, внутреннего угла глаза, конъюнктиву, роговицу (кератит); возникает локальный отек, слезотечение, нередко блефароспазм.
Боль может достигать значительной интенсивности. После ликвидации острых явлений, в местах поражения остается стойкая характерная пятнистая депигментация кожи, анестезия в зоне иннервации пораженной ветви тройничного нерва и жгучая боль (anaesthesia dolorosa), иногда в сочетании с зудом. Боль постоянная, изнуряющая больного. В этих случаях, как правило, развивается тяжелая депрессия.

В более редких случаях зостерный герпес может поражать коленчатый узел лицевого нерва. Боль возникает в заушной области и в особенности в области наружного слухового прохода, может иррадиировать в лицо, нёбо. Высыпания обычно локализуются в наружном слуховом проходе (частично иннервируется лицевым нервом), реже — на передних 2/3 языка (язычный нерв — ветвь тройничного, содержит чувствительные волокна от лицевого нерва), и иногда в области задней стенки глотки, дужки, миндалины (области иннервации языкоглоточного нерва — при одновременном поражении его ганглиев).
При поражении узла лицевого нерва, как правило, возникает и неглубокий парез мимических мышц на стороне поражения (синдром Ханта). В отличие от герпетического поражения тройничного нерва прогноз благоприятный, симптоматика подвергается обратному развитию.
Лечение постгерпетической невропатии тройничного нерва — трудная задача. Средством выбора считается блокатор субстанции Р, участвующей в активации болевых рецепторов и в проведении боли, — капсаицин (зострикс) в виде 0,025 % мази на болевые участки либо пластырь красного жгучего перца или аналогичная мазь (содержащая капсаицин); эффект держится 4-6 ч, смазывание проводится несколько раз в сутки. Такое лечение наиболее действенно при варианте постгерпетической невропатии — аллодинии, когда имеет место жгучая боль, резко усиливающаяся при прикосновении к коже.
Попытки полного устранения боли, часто небезуспешные, требуют длительного применения антидепрессантов (мелипрамин, амитриптилин и др.). Риск развития постгерпетической невропатии существенно уменьшается при раннем лечении герпетической инфекции применением ацикловира (при необходимости — фос-карнета) в дозах, используемых для лечения герпетических энцефалитов.
Пораженные места смазывают мазью с высоким содержанием интерферона. При кератите и конъюнктивите в глаз закапывают 1 % раствор идоксуридина.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое невралгия тройничного нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 41 год.
Над статьей доктора Новиков Ю. О. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
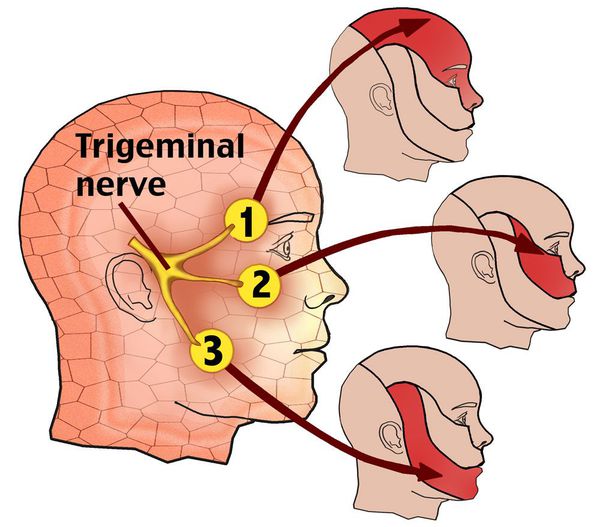
Невралгия тройничного нерва (НТН, Neuralgia n. trigemini, Prosopalgia) — хроническое заболевание, для которого характерны интенсивные боли стреляющего и/или жгучего характера в области лица, при этом расстройств чувствительности не выявляется.
По данным Всемирной организации здравоохранения, распространённость заболевания находится в пределах 2-4 человек на 100 000 населения. Чаще встречается у женщин 50-69 лет. Преобладает правосторонняя локализация. [1] [2] Примерно в 3% случаев возможен двусторонний процесс, частота которого возрастает в ходе увеличения длительности заболевания. [3]
Причины невралгии тройничного нерва
Невралгия V нерва может быть проявлением как поражения отдельных ветвей, так и его ядер в области ствола головного мозга и продолговатого мозга.
Поражения отдельных ветвей V нерва возникают в связи с переломом черепа, менингитом или рассеянным склерозом, объёмными образованиями головного мозга, саркоидозом или аневризмами близлежащих сосудов.
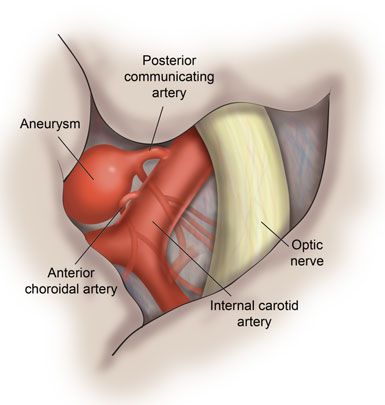
Поражение комплекса ядер также может быть связано с сосудистым процессом, объёмными образованиями, различными энцефалитами, рассеянным склерозом, сирингобульбией и сирингомиелией.
Кроме того, поражение V нерва может быть одним из признаков краниальной полиневропатии, связанной с отравлением трихлорэтиленом и другими химическими веществами, или ранним признаком некоторых заболеваний соединительной ткани, таких как склеродермия.
Некоторые проявления НТН возможны как сопутствующие признаки невропатии VII (лицевого) нерва. Это связано с единым кровоснабжением.
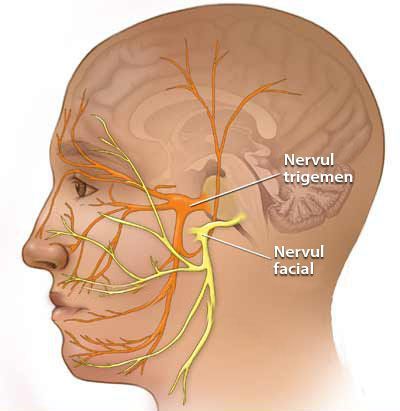
Также существует эссенциальная или идиопатическая НТН.
Факторы риска невралгии тройничного нерва
К факторам риска развития заболевания некоторые авторы относят:
- Генетический дефект в хромосоме 32Р, брахидактилию и наследственную форму гипертензии, которая передаётся от одно из родителей. Эти нарушения сочетаются с патологической извитостью или стенозом задней нижней мозжечковой или позвоночной артерий, что приводит к сдавлению переднебоковых отделов продолговатого мозга. , который снижает эластичность сосудов и увеличивает механическое воздействие пульсовой волны на корешок тройничного нерва.
- Сдавление ветвей тройничного нерва в костном канале, на месте которого повреждается оболочка, окружающая нервные волокна.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы невралгии тройничного нерва
Основной симптом невралгии тройничного нерва — это интенсивная боль в области лица. Боли при невралгии бывают двух видов:
- постоянные, тупые, периодически усиливающиеся боли без широкой иррадиации, возникающие в области распространения той или другой ветви нерва и не сопровождающиеся выраженными вегетативными реакциями;
- боли пароксизмального характера, длящиеся от нескольких минут до нескольких часов. [4][5]
Интенсивность приступов различна: от несильных, но частых, продолжающихся несколько секунд, до сильных и непереносимых, продолжающихся минутами и причиняющих сильные страдания.
Приступы нередко возникают спонтанно, без каких-либо раздражителей, либо в результате попадания твёрдой и холодной пищи в рот, прикосновений, сквозняков, переохлаждений под кондиционером, движений челюстями и т. п.
Приступ начинается обычно с болей в одной ветви нерва — месте первичного поражения, затем боль распространяется на другие ветви, нередко иррадиирует в затылок, к ушным нервам, в шею и даже в область грудных нервов.
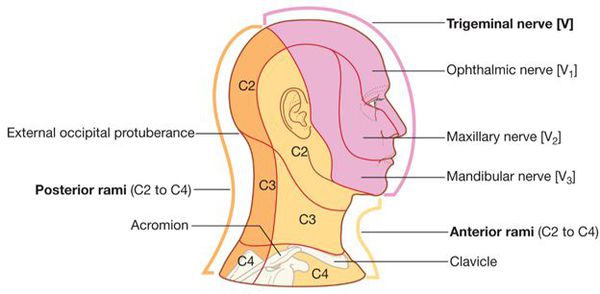
Сильные приступы обычно сопровождаются вегетативными рефлекторными реакциями: покраснением лица, слезотечением, жидкими выделениями из носа, слюнотечением, иногда отёком щеки, века, небольшим припуханием половины носа.
К симптомам воспаления тройничного нерва также относится общее беспокойство, потирание болевой зоны рукой, давление на эту зону, причмокивание. Это наслоение новых раздражений, очевидно, ускоряет момент возникновения тормозного состояния в центре болевых восприятий, которым обычно сменяется приступ.
В качестве двигательных проявлений в связи с болевым приступом возникают тикообразные подёргивания мышц или спазматические сокращения. Максимальные подёргивания или сокращения мышц соответствуют, в основном, зонам, с которых начинается боль, т. е. местам первичного поражения.
При длительном заболевании иногда отмечается поседение волос головы на поражённой стороне.
Иногда пароксизмальные невралгии сопровождаются высыпанием herpes zoster (опоясывающий герпес), располагающегося соответственно первичным поражениям тех или других ветвей, иногда поражающего слизистую роговицы.
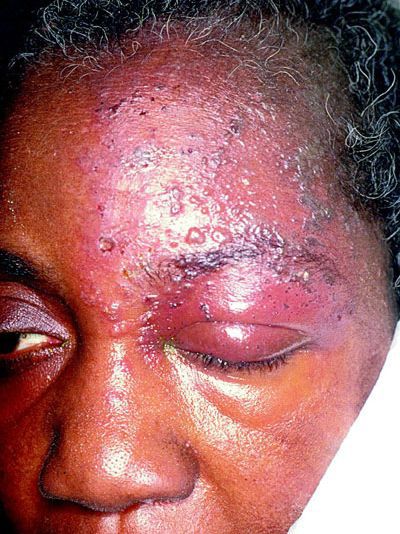
Периоды обострений могут чередоваться с периодами ремиссий, которые длятся месяцами, иногда годами.
Вне приступа обычно не наблюдается никаких расстройств: ни болевых точек, ни объективных расстройств чувствительности. Иногда можно отметить снижение болевой чувствительности главным образом в районе той ветви, которая являлась местом первичного поражения. Реже снижение чувствительности обнаруживается в области всех ветвей тройничного нерва. В отдельных случаях вне приступов больные испытывают лёгкие тупые боли. Болевые ощущения возникают в любое время, но чаще во сне. [6] [7]
Патогенез невралгии тройничного нерва
Патогенез невралгии тройничного нерва, как и локализация процесса, остаётся до конца неясным. Считается, что причиной данного страдания является сдавление корешка нерва в месте его выхода из моста изменёнными сосудами или опухолью, а причиной патологии у больных с рассеянным склерозом — образование бляшки в области чувствительного ядра тройничного нерва.
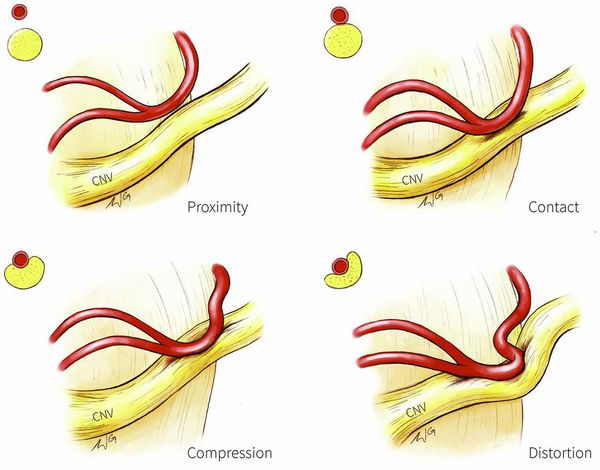
Предполагают центральную локализацию поражения на уровне понтобульбоспинальных центров, есть мнения о поражении в нисходящем корешке, связанном с ядром, или на уровне задних корешков. Имеющиеся патологоанатомические исследования, как правило, обнаруживали в гассеровых узлах изменения воспалительного или рубцового характера. Патологический очаг, изменяющий функцию узлов, влечёт за собой функциональные нарушения в расположенном выше зрительном бугре. Очаг раздражения в узле периодически под влиянием обычно внешних раздражений ведёт к возбуждению последнего с последующим возбуждением в расположенных выше центрах. Начавшись с одной точки, возбуждение затем распространяется по этим центрам. Далее сверхсильное возбуждение клеток сменяется торможением, которое распространяется в том же порядке, в каком происходила иррадиация болей. Результатом полного тормозного состояния является прекращение болей.
В этой схеме, объясняющей возникновение приступа пароксизмальной невралгии, имеется аналогия с эпилептическими припадками, только с той разницей, что реализация невралгических припадков ограничивается областью подкорки, и эти припадки никогда не ведут к последующему разлитому торможению коры головного мозга. Впрочем, это бывает иногда и при истинной парциальной эпилепсии. Если исходить из данного положения, то станет понятным, что наслаивание новых раздражений ускорит наступление тормозного состояния, т.е. конца приступа. К этим приёмам обычно и прибегают больные для купирования приступа. [8] [9]
Классификация и стадии развития невралгии тройничного нерва
Невралгия тройничного нерва бывает:
- первичной — истинной (эссенциальная или идиопатическая);
- вторичной — симптоматической:
- центральной;
- периферической (компрессионной).
Классификация по этиологическому фактору:
- травматическая НТН;
- инфекционная НТН;
- НТН в результате патологии обмена веществ в организме.
Классификация по уровню поражения:
- дентальная плексалгия;
- невралгия носоресничного нерва (синдром Чарлина);
- невралгия ушно-височного нерва (синдром Фрейя);
- синдром крылонебного узла (синдром Сладера);
- глоссофарингиальная невралгия;
- SUNCT-синдром;
- синдром поражения полулунного узла.
Классификация по нарушению функций:
- нарушение чувствительной функции тройничного нерва;
- нарушение двигательной функции тройничного нерва.
Осложнения невралгии тройничного нерва
Осложнения симптоматических вариантов НТН зависят в первую очередь от этиологии. При нейроинфекционных процессах, объёмных образованиях, аневризмах близлежащих сосудов, демиелинизирующих заболеваниях наиболее вероятны осложнения от основных заболеваний, вплоть до инвалидизации и летального исхода.
В случае идиопатической НТН чаще всего наблюдается переход в хроническую стадию: болезнь носит длительный характер, тянется непрерывно или с интервалами различной продолжительности, почти не поддаваясь окончательному излечению. Однако в некоторых случаях отмечают длительную ремиссию до 5-7 лет, но затем боли возобновляются. В периоды ремиссий типично щадящее поведение пациентов с НТН — они предпочитают жевать одной половиной рта, даже в тёплую погоду укрывают голову.
В начальных стадиях болезни, когда её причина установлена, соответствующее лечение может быстро ликвидировать воспалительный процесс без остаточных явлений в виде образования рубцов. Если рубцы образуются, рецидив болезни почти неизбежен — она приобретает хроническое течение.
В случае длительно протекающих невралгий нередки признаки нарушения трофики (питания) тканей в зоне иннервации нервного корешка, таких как сальность и истончение кожи. В случае НТН I ветви вероятны выпадение ресниц и бровей, вплоть до трофических язв роговицы. Кроме того в зоне иннервации снижается тактильная и/или температурная чувствительность.
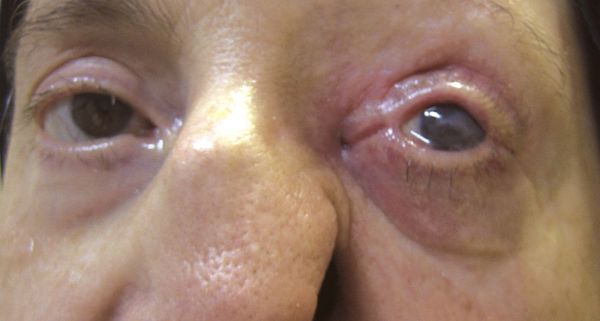
Диагностика невралгии тройничного нерва
Когда следует обратиться к врачу
При НТН посетить доктора нужно как можно раньше, так как в некоторых случаях боль может быть вызвана новообразованием, инфекцией или демиелинизирующим заболеванием.
Подготовка к посещению врача
Особая подготовка не требуется. Если у пациента есть результаты нейровизуализации, то снимки стоит взять с собой.
Инструментальная диагностика
В первую очередь при подозрении на НТН необходимо выполнить магнитную томографию или компьютерную томография головы с целью исключения серьёзной патологии.
Важно дифференцировать НТН с сирингомиелией и сирингобульбией, иногда начинающихся болями в области тройничного нерва, которые могут приобрести пароксизмальный характер. Наличие характерных для сирингомиелии симптомов и дефектов физического развития позволяют установить правильный диагноз.
Иррадиирующие боли при заболеваниях придаточных полостей носа, зубов сравнительно легко дифференцируются от невралгии. Боли тупые, не носят пароксизмальный характер, исчезают бесследно после излечения вызвавших их заболеваний. Если после излечения боли не проходят, следует думать о невралгии. Смешение невралгии с болями, иррадиирующими из зубов, нередко ведёт к ошибочному диагнозу и удалению здоровых зубов.
Боли в районе первых ветвей тройничных нервов, наблюдаемые при тиреотоксикозах, необходимо относить к токсическим невралгиям. Они всегда двусторонние, часто сочетаются с затылочными болями, носят упорный характер. Специальное лечение обычно снимает эти боли.
Дифференциальная диагностика
Инфекционные невралгии тройничного нерва приходится дифференцировать с невралгиями неинфекционной этиологии. В пожилом возрасте такие невралгии могут быть обусловлены склеротическими изменениями отверстий, через которые проходят ветви тройничного нерва, с кровоизлияниями в нерв или гассеров узел.
Этиологический диагноз приходится ставить только на основании анамнестических данных. Клинические признаки могут быть сходны только при склеротическом поражении одной ветви, пароксизмы не так сильны и не приобретают широкой иррадиации. Невралгии, возникшие в результате оболочечных воспалительных процессов и неопластических процессов в области гассерова узла и корешков, тройничного нерва, кариозных заболеваний пирамидки распознаются сравнительно легко. При всех этих заболеваниях обычно в процесс вовлекаются другие черепные нервы: слуховой, лицевой, отводящий. [12] [13]
Лечение невралгии тройничного нерва
Медикаментозное лечение
Препаратами второго ряда являются баклофен, тизанидин и антидепрессанты, которые вначале назначаются в условиях стационара, а затем применяются в амбулаторных условиях с постепенной отменой при достижении улучшения.
Также дополнительно применяют витамины группы B и сосудистые препараты.
Используют блокады анестетиками в местах выходов соответствующих ветвей тройничного нерва, акупунктуру и остеопатические методы коррекции.
Физиотерапия
Из физиотерапевтических методов в остром периоде заболевания и во время приступа местно используют умеренное тепловое и/или ультрафиолетовое воздействие. Широко применяют курсовое воздействие диадинамическими токами, которые оказывают обезболивающее и противовоспалительное воздействие. В упорных случаях возможно использование анальгетиков типа прокаин, тетракаин, эпинефрин.
В подостром периоде положительно зарекомендовал себя эндоназальный электрофорез 4% раствора прокаина и 2% раствор витамина В1.
В случае хронических форм НТН показан массаж лица, грязевые или парафин-озокеритовые аппликации на воротниковую область.
Многообещающие перспективы сосредоточены на использовании ботулинического токсина. [18]
Хирургическое лечение
При неэффективности консервативной терапии показаны нейрохирургические методы лечения:
- невротомию или нервэктомию (перерезание или удаление нерва);
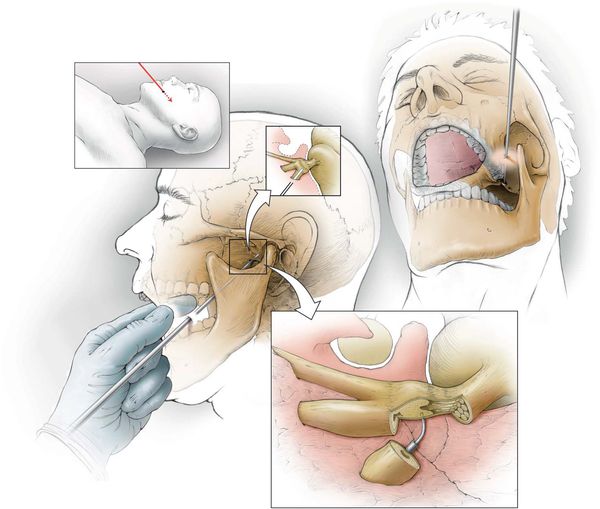
- клипирование аневризматически расширенных артерий — на мешотчатое расширение артерии накладывается металлическая скобка, прекращающая кровоток в этом расширении;
- ликвидация сдавления нерва в костных каналах внутри черепа — частично удаляются костные стенки канала;
- термическая коагуляция узла тройничного нерва;
- операции на гассеровом узле и чувствительном корешке тройничного нерва — электрокоагуляция, криодеструкция. [14][15][16][17]
Дополнительные методы лечения
Также используются когнитивно-поведенческая терапия, физические упражнения, релаксация, биологическая обратная связь, окклюзионные шины и трейнеры, массаж и многое другое как дополнительные методы помощи при хронических лицевых болях. [19]
Как снять боль при невралгии тройничного нерва
Самолечение при невралгии тройничного нерва может навредить пациенту. Уменьшить и предотвратить вероятность новых приступов можно, если своевременно лечить воспалительные и инфекционные заболевания, уменьшить психоэмоциональное перенапряжение, соблюдать режим труда и отдыха, не злоупотреблять алкоголем, острыми и горячими блюдами.
Прогноз. Профилактика
Прогноз эффективности лечения и длительности ремиссии зависит от степени нарушения тройничного нерва, своевременности начатого лечения, а также возраста пациента. Бесспорно, наилучший прогноз восстановительного лечения НТН можно ожидать при вторичных симптоматических проявлениях, когда причина не вызывает сомнения и хорошо поддаётся соответствующей терапии (например, одонтогенная или инфекционная НТН). При идиопатических НТН, этиология которых не ясна, курация наиболее затруднительна.
Профилактика прозопалгий имеет большое значение вследствие малых надежд на полное излечение хронических форм невралгий, поэтому профилактические мероприятия, в основном, сводятся к своевременному лечению заболеваний, которые могут провоцировать развитие НТН. Особое внимание необходимо уделить санации зубов, лечению ринитов и гайморита.
Важным условием профилактики является отсутствие переохлаждений и сквозняков. Необходимо избегать психотравмирующих факторов, закаляться. Немаловажная роль в профилактике принадлежит саногенезу, так как любое интеркуррентное заболевание как инфекционного, так и соматического плана, приводящее к ослаблению защитных сил организма, может привести к обострению НТН. [20] [21]
Читайте также:

