Гиперкератоз ногтей и медицинский педикюр
Обновлено: 23.04.2024
ПОДОЛОГИЯ — это направление в эстетической медицине, которое уделяет особое внимание профилактике, коррекции и лечению различных патологических состояний стоп и ногтевых пластин.
- медицинский педикюр;
- эстетическая коррекция вросшей или деформированной ногтевой пластины после травм;
- протезирование ногтя;
- лечение и профилактика грибковых заболеваний; избавление от мозолей и натоптышей.
Сохраните красоту и здоровье ваших стоп с помощью своевременной профилактики, консультации специалистов, профессионального медицинского педикюра и выполнений рекомендаций подологов.
МЕДИЦИНСКИЙ ПЕДИКЮР - важная составляющая комплексного решения самых распространенных проблем стоп. Во время предварительной консультации перед медицинским педикюром подолог оценивает состояние ногтевых пластин и стоп.
Кроме гигиенической обработки ногтей и кожи стоп процедура включает в себя ряд медицинских манипуляций:
- удаление участков гиперкератоза подошвы и пальцев;
- удаление подногтевых мозолей;
- обработка кожи пяточной области с поверхностными трещинами.
Изменения ногтей и кожи стоп могут быть связаны со многими состояниями.
- избыточное ороговение - с грибковым поражением кожи стоп;
- сухость кожи – с эндокринными нарушениями;
- мозоли - с признаком и результатом продольно-поперечного плоскостопия, деформации пальцев и т.д.
- 1. Омовение кожи стоп в гигиенических целях. Выполняется гигиеническая ванна на 5 – 6 минут с температурой воды 37 – 38 градусов, для диабетической стопы 35 – 36 градусов.
- 2. Для предотвращения занесения инфекции, на руки мастера под перчатки и на кожу стоп пациента наносится дезинфицирующее средство широкого спектра действия.
- 3. Выполняется моделирование дистального (свободного) края ногтя и шлифуется ногтевая пластина (снимается утолщение) различными подологическими фрезами.
- 4. Обрабатывается область кутикулы и кожи вокруг ногтя специальными фрезами – насадками. Кутикула при проведении медицинского педикюра не отодвигается и не обрезается, а сошлифовывается аппаратным методом при помощи специальных подологических фрез.
- 5. Затем снимается шелушащаяся или огрубевшая кожа боковых валиков. При необходимости удаляются специальными фрезами подногтевые мозоли.
- 6. Обрабатывается кожа на пальцах ног. Удаляется шелушения и ороговевшие участки кожи.
- 7. На ногтевую пластину и вокруг нее наносится специальный размягчитель и данная область обрабатывается еще и ручными инструментами.
- 8. Сошлифовывается гиперкератоз на стопе. Для обработки кожи стоп используются твердосплавные насадки или одноразовые песочные различной абразивности. Насадки используются, начиная с крупнозернистых постепенно переходя на мелкозернистые и полировщики. На круглоцилиндрический основу из резины надевается одноразовый абразивный колпачок, которым обрабатываются участки гиперкератоза (мозоли и натоптыши). Абразивность колпачка выбирается мастером подологом в соответствии с проблемой пациента.
- 9. В завершении медицинского педикюра на кутикулу наносится масло и на стопу по направлению от пальцев к пятке наносится нежирный крем, одновременно с легким массажем.
- При длительном течении сахарного диабета ткани стоп подвергаются серьезным изменениям. Нарушается кровообращение и иннервация кожи. Это ведет к ее сухости и истончению, плохому заживлению микротравм, утолщению ногтевых пластин, изменению их цвета, замедлению скорости роста, снижению чувствительности, онемению ног и т.д.
- Все это создает идеальные условия для размножения бактерий и грибов. Опасно любое повреждение кожи (даже простая царапина), т.к. оно может молниеносно привести к образованию длительно незаживающей эрозии, затем трофической язве, а потом гангрене.
- Поэтому именно профилактика подобных осложнений является самым лучшим лечебным мероприятием при сахарном диабете и единственной возможностью вести нормальный образ жизни. При микозе стоп кожа так же истончена или избыточно утолщена, есть явления мацерации.
- Предупреждение и лечение такой патологии стоп в нашей Клинике заключается в проведении лечебных медицинских педикюров и специализированном уходе, именуемом подиатрическим. Осуществлять их могут только подологи, прошедшие специальное обучение и имеющие достаточный опыт в этой области. А все подобные назначения и качество их исполнения курирует врач – миколог.
Стержневая мозоль, часто встречающаяся подологическая проблема. Отличить ее от других мозолей просто, т.к. выглядит она на коже как точечная роговая пробка каменистой плотности. Располагаться такие мозоли могут на любом участке - на подошве в переднем отделе стопы, между пальцев, над межфаланговыми суставами и т.д.
Причина возникновения стержневой мозоли всегда только одна - механическое давление на какой-либо участок стопы (не вирусная, не грибковая инфекция или что-либо иное). В ответ на это кожа утолщается, пытаясь защитить мягкие ткани, кости и суставы. Так как давление точечно, то формируется локальный вертикальный стержень в виде перевернутого узкого конуса. Состоит он из роговых клеток, уходящий вглубь на всю толщину эпидермиса.
При ходьбе давление, оказываемое на такой стержень, передается подлежащим тканям дермы богатой нервными окончаниями. Это вызывает острые болевые ощущения.
Самыми частыми причинами такого давления на кожу являются неудобная тесная обувь, плоскостопие, деформация пальцев стоп. Бороться же с ними надо с помощью комплексного подхода.
Чрезвычайно часто стержневую мозоль путают с другим неприятным образованием – подошвенной бородавкой, которая является результатом вирусной инфекции и не терпит манипуляций над собой. Поэтому до начала каких-либо действий с предполагаемой мозолью надо определиться с диагнозом, проконсультироваться с врачом-микологом. Помогает в этом дерматоскопическое диагностическое исследование, которое выполняют наши врачи дерматологи (микологи).
Здоровая кожа на пятках должна быть мягкой, гладкой на ощупь и (обязательно) эластичной. Но если свойства кожи меняются, могут появиться трещины.
Поверхностные (эпидермальные) трещины располагаются в наружном слое кожи – эпидермисе. Неприятны нам они тем, что выглядят не эстетично, неприятны на ощупь. Они успешно устраняются в рамках медицинского педикюра.
Глубокие же (эпидермально - дермальные) трещины доставляют сильную боль при ходьбе и часто кровоточат, т.к. достигают глубоких слоев дермы (кожи). Часто такая рана в виде трещины осложняется присоединением бактериальной инфекции и появлением воспаления.
Причина – в сочетании трех проблем сразу: механического давления (большая нагрузка на ноги), повышенного ороговения (гиперкератоза) и сухости кожи.
Обработка трещин
Обработка таких трещин является отдельной процедурой, выполняется подологом безболезненно и поэтапно за 2-3 раза, и обязательно должна сочетаться с подобранной терапией.
Очень важно установить соматическую или инфекционную причину сухости и гиперкератоза кожи. Часто это могут болезни эндокринной системы, желудочно - кишечного тракта, микоз стоп, нарушение микроциркуляции и варикоз сосудов нижних конечностей и т.п.
Даются рекомендации по уходу или лечению в домашних условиях. Именно тогда назначенная специалистом комплексная терапия приведет к избавлению от таких глубоких трещин.
Грибковое заболевание ногтей (онихомикоз) является чрезвычайно часто встречающимся заболеванием. Внешний вид пораженных ногтей может иметь совершенно очевидную для врача клиническую картину или, наоборот, имитировать невинное шелушение и расслаивание ногтей. Повинны в этом различные грибы – патогенные и условно-патогенные грибы. Поражают они и ногти, и кожу (стоп и кистей).
Признаки возможного онихомикоза такие:
- шелушение ногтя;
- изменения натурального цвета (окраска пластины местами приобретает белый, желтый, зеленый или даже почти черный оттенок);
- утолщение ногтя;
- ломкость, крошение вплоть до потери части ногтя;
- появление подногтевых роговых масс;
- отслоение от ногтевого ложа.
Инфекция крайне редко передается напрямую от больного человека к здоровому. Гораздо чаще это происходит опосредованно – через предметы обихода.
Диагноз ставится только на основании лабораторных методов исследования.
Чаще всего это: микроскопическое исследование на грибы (выполняется за 1 день); культуральное исследование (выполняется за 3-30 дней)
Условия забора материала: ногтевые пластины должны быть свободны от лака, кожа – от остатков декоративной и лечебной косметики. Использование накануне каких-либо противогрибковых средств не влияет на результат анализа.
Лечение онихомикоза
Это всегда индивидуальный подбор терапии. Вид препаратов, одновременный способ их применения, доза и длительность – этими вопросами задается врач-миколог при выборе способа лечения.
Обязательно при лечении онихомикоза (ногтя, пораженного грибковой инфекцией) или при некоторых видах дистрофии ногтей проводится АППАРАТНАЯ ЧИСТКА. То есть части ногтя, которые видоизменены, удаляются специальными фрезами (абсолютно безболезненно).
Чистки необходимо проводить регулярно до полного отрастания здоровой ногтевой пластины.
Хирургическое удаление ногтей по современным стандартам лечения не рекомендуется. Мало того, что оно имеет длительный (в среднем 2 недели) реабилитационный период, требует частых перевязок и обработок антисептиками, оно опасно развитием необратимой ониходистрофии.
При правильной тактике лечения выздоровление наступает в 85-95% случаев, независимо от пола, возраста пациента и наличия у него хронических заболеваний.
Протезирование ногтя – это методики восполнения отсутствующей части ногтевой пластины при помощи медицинских материалов, которые предназначены для этой цели:
- медицинского геля различной вязкости, затвердевающего при воздействии ультрафиолетового излучения;
- комбинации BS Nagelmasse протеза с светоотверждающим гелем Gehwol;
- двухкомпонентного полимера – акрилата.
Такое разнообразие методик позволяет применять их индивидуально. Подологи нашей клиники назначают протезирование с учетом показаний для каждого конкретного случая, в соответствии со спецификой травмы, образа жизни пациента, показаний и противопоказаний. Основным показанием к протезированию является, прежде всего, утрата части ногтевой пластины (например, в результате травмы). Другие поводы к процедуре – это продольное, поперечное расщепление ногтя (онихорексис, онихошизис).
Подобная проблема может появиться у любого человека. Причина этого в том, что ноготь давит и травмирует кожу пальца. Иногда это бывает из-за неправильной стрижки свободного края ногтя и его углов. Но чаще - из-за искривления ногтевой пластины. Такая деформация (скручивание с боков) ногтя самостоятельно необратима и в дальнейшем только усугубляется. Раньше такой ноготь целиком или его боковая часть неминуемо удаляли во время хирургической операции. Это приводило к еще большему скручиванию ногтя и повторному врастанию.
Для полного и окончательного устранения этой проблемы в нашей клинике с успехом применяем прогрессивные немецкие технологии – ортониксические скобы и пластины. Их использование позволяет не только безболезненно вылечить вросший ноготь, но и вернуть искривленным ногтям их исходную физиологическую форму. Вы не будете вырваны из привычного образа жизни, не потребуются домашняя обработка специальными препаратами и т.п. Пластина или скоба укрепляется на ногте клеем или за края ногтя крючками, чтобы подтягивать боковые края ногтя кверху, частично увеличивая поперечный радиус ногтя и снимая давление на боковые валики пальца. Поврежденные ткани пальца восстанавливаются, кожа зарастает.
Коррекция вросшего ногтя полускобами Goldstadt
Исправление деформации вросшего ногтя полускобами Goldstadt – нехирургическая коррекция формы и направления роста ногтя с использованием комбинированной корректирующей системы Goldstadt. Полускобы с одной стороны имеют крючок, которым крепятся к вросшему краю ногтя, а с другой стороны – пластину, приклеивающуюся к поверхности ногтя.
Полускобы Goldstadt изготавливаются индивидуально под конкретный ноготь пациента и применяются для исправления односторонних деформаций. Специалист - подолог, устанавливающий комбинированную корректирующую систему, должен правильно рассчитать необходимое натяжение, обеспечивающее подтягивание врастающего края ногтя кверху.
Коррекция вросшей или искривленной ногтевой пластины с помощью скобы 3ТО
Сначала устанавливается две ее части с крючками на боковые края ногтя, а затем они стягиваются между собой срединной петлей в единую систему. Части с крючками изгибают инструментом до имеющейся у ногтя кривизны. Изгибающее ноготь воздействие регулируется индивидуально за счет изгиба частей с крючками и силы тяги закручиваемой петли. Может быть установлена при любых условиях и в самых сложных случаях.
Коррекция вросшей или искривленной ногтевой пластины с помощью скобы ORА
Двухкомпонентная скоба ORА является медицинской лицензированной авторской методикой подиатора Brigitte Rathenow (Германия). Две части скобы крючками устанавливаются поочередно на боковые края ногтя, а затем скрепляются между собой в единую систему. Фиксируется на ногте акрилом или светоотверждающим гелем. Объединяет в себе плюсы классических способов коррекции. Может быть установлена при любых условиях и в самых сложных случаях деформации.
Коррекция вросшей или искривленной ногтевой пластины с помощью скобы Фрезера
Состоит из цельного куска медицинской проволоки. Инструментом формируют срединную одну или две петли Омега и загнутые в виде крючков концы скобы для краев ногтя, изгибают боковые плечи до имеющейся у ногтя кривизны. Изгибающее ноготь воздействие регулируется индивидуально за счет момента изгиба плечей скобы. Изготавливается в 2 этапа: сначала снимается с искривленного ногтя слепок, затем по нему изготавливают скобу. Фиксируется на ногте светоотверждающим гелем. Эффективна при самых разных видах деформации.
Гиперкератоз стоп представляет собой избыточное ороговение и утолщение эпидермиса в области подошвы. В результате кожа становится грубой и сухой, могут появиться мозоли и даже кровоточащие трещины. Именно поэтому такой патологический процесс относится не только к косметическим проблемам.
Если и вам знакомо такое состояние дермы, затрудняющее ношение легких босоножек и сланцев в летнюю жару, возможно, стоит уделить повышенное внимание своим ножкам. Диагностику заболевания можно пройти у подолога, дерматолога или ортопеда. А вот о способах лечения и профилактике гиперкератоза стоп вы узнаете из нашей статьи.
Причины гиперкератоза стопы

Гиперкератоз стоп – это натоптыш, который возникает из-за разрастания рогового слоя до 1 см и более. Данное заболевание может иметь и осложнения, которые проявляются в виде мозолей (мягких либо твердых), язвенных образований из-за чрезмерного давления на стопу, а также кровоизлияний. Все это не представляет никакой угрозы здоровью человека, но выступает неприятным косметическим дефектом, мешающим нормально передвигаться. Для того чтобы от него избавиться, проводятся различные мероприятия. Чаще всего патология появляется у тех, кто страдает диабетом, поэтому в данном случае, кроме процедур, направленных на устранение внешних симптомов, требуется лечение самого заболевания.
Нередко при гиперкератозе стоп возникают трещины, которые приносят больному довольно сильный дискомфорт. Однако подобное явление необязательно связано с отвердением ороговевшего слоя кожи, поскольку причиной может быть просто плохой уход за ногами.
Гиперкератоз можно разделить на следующие группы в соответствии с клинической картиной:
В этом случае заболевание появляется по причине нехватки в организме витамина А и плохой гигиены. Из-за ороговевшего слоя происходит закупорка волосяных фолликулов, что в итоге приводит к образованию мелких прыщей.
Самыми распространенными местами появления данной формы патологии являются бедра, локти, ягодицы и колени.
При несвоевременно начатом лечении или его отсутствии недуг может распространиться дальше, и прыщей станет больше. Данную форму болезни нередко можно встретить у детей, и поражает она чаще руки, ноги, лицо.
Рекомендуемые статьи по теме:
В данном случае заболевание проявляется в виде образований желтого цвета, напоминающих бородавки. Основным местом локализации становятся стопы и ладони.
Бородавчатый гиперкератоз наблюдается чаще всего из-за недостаточной выработки кератина или чрезмерной нагрузки на стопы.
Основной симптом этого вида гиперкератоза – наличие обширных шелушащихся участков кожного покрова. Может наблюдаться на локтях, голове, руках, лице, ногах и т. д. Встречаются случаи, когда заболевание поражает всю кожу на теле человека.
Этим видом недуга чаще всего страдают взрослые мужчины. У женщин он практически не встречается.
Для диагностики болезни достаточно осмотра. На коже можно наблюдать коричневые или желтые папулы большого размера (0,1–0,5 см). Основными местами поражения становятся голени и бедра. При отсутствии лечения гиперкератоз может перейти на слизистую рта, а также уши.
Независимо от форм заболевания чаще всего они появляются из-за проблем с синтезом кератина.
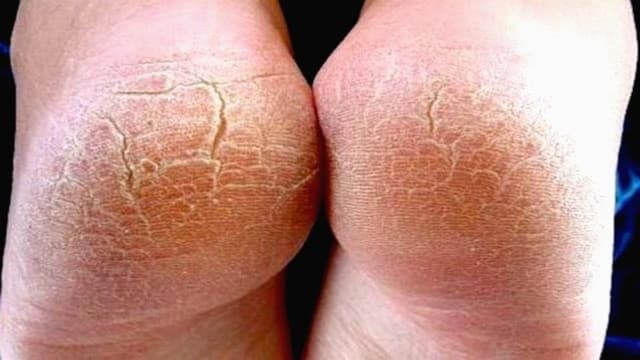
Причины развития гиперкератоза стоп (фото выше) могут быть разными, но все они делятся на внешние и внутренние.
Влияние на развитие патологии, которая представляет собой разрастание рогового слоя, оказывают:
Длительная нагрузка на отдельные участки стопы может привести к возникновению недуга. Дело в том, что при постоянном давлении начинается ускоренное размножение ростковых клеток. Когда у человека все в порядке со здоровьем, обновление верхнего слоя эпидермиса происходит методично, то есть старый отшелушивается, образуется новый. Но когда начинается слишком быстрое деление клеток, этот процесс нарушается, поскольку поверхностный слой не успевает слущиваться, а роговой все также растет, что в итоге приводит к гиперкератозу.
Ношение обуви не по размеру тоже является распространенным внешним фактором, который и становится причиной данной патологии. Причем давление на подошву оказывают не только очень тесные или узкие туфли, но и слишком свободные и стоптанные. Дело в том, что в такой обуви нет необходимой фиксации ноги, что приводит к трению и повышенной нагрузке на стопу, а затем к патологическому изменению.
Не менее распространенным внешним фактором является большая масса тела или высокий рост, что тоже способствует избыточному давлению на нижние конечности. Причиной гиперкератоза может также быть деформация стопы врожденная (в виде косолапости или плоскостопия) либо приобретенная (операции, травмы). Нагрузка сверх физиологической нормы, оказываемая на некоторые участки, приводит к повышенному на них давлению.
Гиперкератоз возникает достаточно часто из-за заболеваний, связанных с кожей или эндокринной системой. Когда у человека имеется сахарный диабет, в организме начинаются проблемы с обменом углеводами. В результате чувствительность ног (болевая и тактильная) меняется, происходит нарушение трофики тканей и кровообращения, дерма сохнет, появляются язвы и другие факторы, способные привести к развитию гиперкератоза.
Проблемы, связанные с кожей, к примеру, ихтиоз, псориаз, ладонно-подошвенная кератодермия (ЛПК), осложнения с кератиновым синтезом (врожденные) тоже нередко становятся причиной возникновения этого дефекта.
Вероятность появления болезни с последующим ее прогрессированием увеличивается в несколько раз в том случае, если происходит сочетание внешних и внутренних факторов. Если человек, страдающий сахарным диабетом, будет носить слишком тесную обувь, то прогноз в отношении жесткого рогового слоя (ЖРС) для него будет совсем неблагоприятным.
Как проявляется гиперкератоз кожи стоп
Симптоматика заболевания может быть различной в зависимости от его формы и степени тяжести.
Принципиальное отличие медицинского педикюра от обычного эстетического заключается в работе с проблемной стопой, т.е. с заболеваниями и их проявлениями. Поэтому данную процедуру выполняют сотрудники с медицинским образованием.
- Лечение грибка ногтей
- Коррекция вросшего ногтя
- Лечение онихолизиса
- Осложнения маникюра и педикюра
- Медицинский педикюр
- Изготовление стелек
Стоимость медицинского педикюра - 4200 рублей
Для постоянных клиентов при оплате 6 процедур один педикюр - бесплатно!
Неприятный запах, мозоли, натоптыши, трещины, бородавки, травмы и грибковое поражение ногтей, отслойка ногтя от его ложа – это на 100% медицинские проблемы, которым, прямо скажем, не всегда рады мастера классического эстетического педикюра в салонах. А в ряде случаев - салоны красоты - это и есть источник инфекции и других проблем, если в них не соблюдаются правила асептики и антисептики, технологии процедур.
Очень часто причиной данных состояний становятся те или иные заболевания органов и систем. Так, 40% трещин стоп - это проявление грибка, венозной недостаточности, нарушения питания (трофики) кожи при диабете и заболеваниях щитовидной железы. Натоптыши – проблема, требующая внимания ортопеда. Запах – потливость, нередко признак инфекционных заболеваний - туберкулеза, вирусных инфекций (гепатиты, цитомегаловирус).
Принципиальное отличие медицинского педикюра от обычного эстетического заключается как раз в работе с проблемной стопой, т.е. с заболеваниями и их проявлениями. Поэтому данную процедуру выполняют сотрудники с медицинским образованием.
Врач перед обработкой проводит тщательный осмотр для выявления той или иной патологии, при подозрении на инфекционные заболевания, он может провести взятие материала для лабораторной диагностики и предложить современное лечение. Процедура медицинского педикюра выполняется на специальных аппаратах, имеющих медицинскую сертификацию, что гарантирует качественную защиту от передачи инфекций. Во время медицинского педикюра врач не только проводит обработку, но и дает лечебные рекомендации по уходу за ногами с применением, как наружных средств, так и препаратов, применяемых внутрь.
В компетенции врача находится лечение подошвенных бородавок, вросшего ногтя, трещин, натоптышей, мозолей, потливости, гиперкератоза и повышенной сухости кожи стоп. Все врачи, проводящие обработку, владеют современными методиками аппаратного педикюра, методами коррекции вросших ногтей, ортонексии, они без труда подберут для Ваших ног, как лечебные препараты, так и средства лечебной косметики.
Кому необходим медицинский педикюр?
В целом, медицинский педикюр как наиболее качественный и безопасный вид ухода за стопой рекомендован практически любому человеку. Однако в ряде случае он абсолютно показан и необходим следующим пациентам:
- с грибковой инфекцией стоп и ногтей;
- с вросшим ногтем;
- с деформированными ногтями;
- страдающим трещинами на стопах;
- со стержневыми мозолями;
- с натоптышами;
- с подошвенными бородавками;
- с ортопедическими деформациями;
- страдающим псориазом, сахарным диабетом и другими заболеваниями с кожными проявлениями.
Медицинский педикюр при грибке ногтей
Медицинский педикюр при грибковой инфекции ногтей и стоп необходим для комплексного лечения и контроля проводимой терапии. Комбинированное лечение онихомикоза включает в себя обработку пораженных ногтей, которая проводится в рамках медицинского педикюра, а также для лечения микоза стоп необходима обработка кожи подошв. Такой подход к лечению обеспечивает лучшие результаты и динамику. Частота процедуры может варьировать в зависимости от распространенности процесса, но в среднем составляет 1 раз в месяц.
Лечебный педикюр при вросшем ногте
Пациенты, столкнувшиеся с вросшим ногтем, понимают важность профилактики данного состояния. Правильное подрезание ногтей, контроль отрастания ногтя после коррекции вросшего угла, профилактика давления ногтя на боковой валик и другие манипуляции, проводимые в комплексе медицинского педикюра, позволяют избежать рецидива. Специалист по лечебному педикюру имеет большой опыт работы с проблемами стоп, поэтому в качестве профилактики повторного врастания ногтя целесообразно выполнять педикюр в условиях лечебного учреждения.
В клинике Med&Nail накоплен огромный опыт работы с проблемами ногтей и кожи стоп!
Так называемая "маникюрно-педикюрная болезнь" - это комплекс патологических состояний связанных с: Инфицированием бактериями и грибком; Механической травматизацией; Воздействием температур и химических агентов
- Лечение грибка ногтей
- Коррекция вросшего ногтя
- Лечение онихолизиса
- Осложнения маникюра и педикюра
- Медицинский педикюр
- Изготовление стелек

Стоимость лечения маникюрно-педикюрной болезни*
| Консультация (первичная или повторная) | 1700-3000 ₽ |
| Комплексное микологическое исследование (посев+микроскопия) | 2000 ₽ |
| Обработка ногтя 1-3 кат | 1500-3000 ₽ |
| Установка коррекционной системы | 3500-6000 ₽ |
Красота в ущерб здоровью? Увы, но поход в салон на такие безобидные эстетические процедуры как маникюр и педикюр может привести к проблемам со здоровьем и длительному лечению у врача. Разумеется, неприятности возникают только в случаях выполнения услуг с нарушением технологии: некачественно стерилизуется инструмент, травмируется ноготь и зона матрикса, возникает температурный или химический ожог и т.д. Но насколько редки подобные ситуации? Судя по тому, что около 20% наших пациентов приходят к нам после некачественного маникюра и педикюра, проблема имеет серьезный размах.
Так называемая "маникюрно-педикюрная болезнь" - это комплекс патологических состояний связанных с:
- Инфицированием бактириями и грибком
- Механической травматизацией
- Воздействием температур и химических агентов
Остановимся на каждой причине поподробнее.
Инфекции
1. Грибковая инфекция ногтей и кожи. При неправильной стерилизации и дезинфекции инструментов возможно передача грибка от одного клиента другому.
2. Вирус папилломы человека (ВПЧ). Возникновение околоногтевых (работа нестерильными кусачками и фрезами) и подошвенных (не меняют шлифовальный колпачок) бородавок. При уже имеющихся бородавках, при неправильной работе с ними происходит разнос на другие пальцы и по стопе.
3. Вирус гепатита В и С. Маловероятны, но возможны. Если мастер неаккуратно обрабатывает кутикулу, ранит клиента и после некачественно дезинфицирует и стерилизует инструменты.
Механическое повреждение
1. Несоблюдение скоростного режима работы фрезами, слишком сильное воздействие на зону кутикулы и матрикса, "глубокий маникюр", высокая абразивность фрезы могут приводить к отслойке ногтевых пластин со стороны свободного края (онихолизис) или со стороны матрикса (онихомадез).
2. Перепилы ногтевых пластин могут приводить к деформации, утолщению ногтей, ногти приобретают шероховатую, неровную, волнообразную поверхность, формируют микротравмы, что приводит к возникновению вторичной инфекции, как грибковой, так и бактериальной.
3. Слишком глубокое удаление кутикулы ведет к возникновению бактериальной или кандидной паронихии (воспалению тканей около ногтя), и последующему поражению ногтей.
4. Неправильная обработка свободного края и боковых краев ногтяспособствуют возникновению клещевидного ногтя и врастанию ногтевых пластин
Химическое и физическое воздействие
1. Аллергические реакции на покрытие, обезжириватель и др. Возникновение аллергического контактного дерматита, обострение хронических кожных заболеваний (псориаз, экзема).
2. Непосредственное воздействие химических веществ на ногтевую пластину - изменение цвета (желтизна после красных лаков), изменение структуры (потеря влаги ведет к потере эластичности и расслаиванию ногтя). Также химическое воздействие может приводить к появлению грануляции кератина ногтевых пластин, отслойке ногтя от ложа (онихолизису).
3. Физическое воздействие - ожог в ультрафиолетовой лампе. Причины: слишком толстый слой базы, перепиленные ногти, некачественный гель-лак, применение слишком мощных УФ-ламп. Проявляется онихолизисом, гиперкератозом ногтевого ложа, симптомом "подногтевых заноз" - мелких полосовидных подногтевых кровоизлияний.
В клинике Med&Nail накоплен огромный опыт работы с проблемами ногтей и кожи стоп!
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.

Что такое гиперкератоз ногтей?
Гиперкератоз ногтевого ложа – чрезмерное утолщение рогового слоя на фоне замедления слущивания отмерших клеток. В результате ноготь приобретает шарообразную форму, его цвет становится желтым и неоднородным, а ногтевая пластина – ломкой и неэластичной. Заболевание протекает в хронической форме. Патологический очаг может распространяться на соседние структуры – поражать другие ногти и кожу ступни. На фоне микозов возможен зуд и неприятный запах.
Причины патологии
- Частые травмы ногтя.
- Ношение тесной обуви.
- Сахарный диабет и другие эндокринные патологии.
- Наследственные дисфункции.
- Псориаз, плоский лишай, ихтиоз, кератодермия, папилломатоз, хроническая экзема.
- Дисбаланс витаминов и микроэлементов.
- Недостаточная гигиена.
- Дисбаланс кишечного генома, в том числе после лечения антибиотиками.
- Несбалансированный рацион.
- Нарушение режима сна.
- Сильный стресс.
- Аллергия на косметику.
Как правило, заболевание развивается на фоне грибкового поражения ногтя, нередко – на фоне иммунодефицита.
Методы лечения гиперкератоза ногтевой пластины
Гиперкератоз лечит узкопрофильный специалист – врач-подолог. Терапия сочетает системные и местные методы, назначается после комплексной диагностики. Такой подход позволяет точно воздействовать на причину патологии, сокращать сроки лечения, избегать осложнений и рецидивов. Так как в большинстве случаев подногтевой гиперкератоз развивается на фоне грибка ногтя, пациенту назначают противогрибковые препараты – таблетки, лаки и мази.
Местное противогрибковое лечение и медицинский педикюр
Местное лечение направлено на угнетение грибковой микрофлоры и уменьшение ороговения. Для этого в клинике делают медицинский педикюр – снимают поверхностные слои утолщенного ногтя фрезой.
Ванночки
Ежедневно рекомендуют делать теплые ножные солевые ванны – 100 грамм морской соли растворяют в 10 литрах воды. После процедуры распаренные ткани поверхности ногтя и кожи вокруг него удаляют пемзой и бафами. Затем наносят назначенный врачом местный препарат.
Удаление ногтевой пластины
В запущенных случаях, чтобы обеспечить доставку лекарств к пораженным тканям, показано полное удаление ногтевой пластины с помощью механических фрез, специальных составов и пластырей.
Диета
Чтобы избавиться от грибка, рекомендуют откорректировать рацион. Из меню исключают сладости и дрожжевую выпечку. Рацион балансируют по белкам, жирам, углеводам, витаминам и микроэлементам под контролем врача-диетолога.
Иммунотерапия
Если в ходе диагностики выявляют иммунодефицит, врач-иммунолог назначает иммуномодулирующую терапию.
Гигиена
Грибковая инфекция активно размножается в теплой влажной среде, поэтому внутреннюю поверхность обуви ежедневно обрабатывают аптечным дезраствором, а носки, колготки и чулки ежедневно стирают. Обувь при необходимости меняют – она не должна стимулировать потливость стопы. Ножницы и пилочки для ногтей должны быть строго индивидуальными и обрабатываться дезраствором после использования. Также придется временно не ходить в сауны и бассейны, чтобы исключить контактное инфицирование.
Народные методы
Грибки не чувствительны либо слабочувствительны к неспецифическим средствам, поэтому народные методы лечения гиперкератоза ногтей неэффективны. Под их действием грибковая флора вырабатывает иммунитет и поражает новые структуры. Заболевание приобретает тяжелое течение. Врачи-подологи настоятельно рекомендуют при подозрении на гиперкератоз ногтей незамедлительно обращаться к специалисту.
Восстановить пораженную гиперкератозом ногтевую пластину нельзя – можно вылечить болезнь и дождаться пока вырастет здоровый ноготь. Курс терапии – от 2 до 6 месяцев. Через 2 недели и через 2 месяца после полного устранения симптомов сдают контрольные анализы на наличие/отсутствие грибка.
Лечение гиперкератоза ногтей в "СМ-Клиника"
Применяем методики лечения гиперкератоза ногтей с доказанной эффективностью. Помимо традиционных аппаратов используем инновационные ногтевые корректирующие системы, которые позволяют избежать удаления ногтевой пластины и сохранить внешний вид стопы.
Читайте также:

