Глисты и боль в левом подреберье
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в боку, возникающая при ходьбе - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Говоря о болях в боку, следует разграничить области, где могут возникать болезненные ощущения. Органы, которые могут спровоцировать боль, располагаются в брюшной полости и забрюшинном пространстве (печень и желчный пузырь, селезенка, желудок, поджелудочная железа, толстая и тонкая кишка и почки с мочеточниками).
Разновидности болей
Для того чтобы оценить состояние своего организма, важно правильно определить боль, которая возникает при ходьбе. Она может быть ноющей и тупой, постоянно сопровождающей движение, наклоны и прекращающейся в покое. В других случаях боль может возникать внезапно и характеризоваться как кинжальная, простреливающая.
Резкое проявление боли может свидетельствовать о серьезных поражениях внутренних органов, что требует неотложной помощи.
Иногда боль может ощущаться не в месте локализации пораженного органа, а отдавать в другие области. Такие боли называют отраженными. Они сильно осложняют диагностику заболевания.
Возможные причины
Боли, возникающие при ходьбе, особенно быстрой, чаще всего являются следствием функциональных отклонений. Это могут быть изменение ритма и глубины дыхания, заболевания печени, желчного пузыря и поджелудочной железы, нарушение перистальтики кишечника, повышенное газообразование.
Боль может сигнализировать и о патологических процессах в организме.
Приступообразные боли в боку, в области ребер, могут быть симптомом межреберной невралгии вследствие остеохондроза или деформирующего спондилеза. В этих случаях боль возникает при движении, дыхании и прекращается в покое.
Внезапная, схваткообразная, отдающая в бок боль в поясничной области при ходьбе, физической нагрузке часто свидетельствует о миграции камня из почечной лоханки в мочеточник.
Ходьба или бег могут спровоцировать выход небольших солевых кристаллов, которые царапают стенки мочеточника, вызывая пронзающую боль внизу живота.
Еще одной причиной боли, связанной с заболеваниями почек, служит нефроптоз (блуждающая почка, опущение почки).
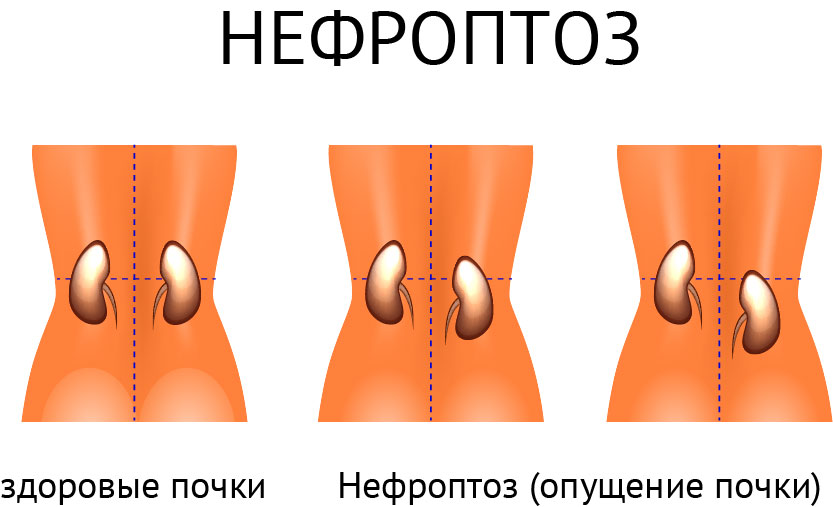
Почки лежат на жировой подушке. Однако при резком уменьшении толщины жирового тела (например, при похудении) почка начинает провисать, что при ходьбе и беге сопровождается тянущими и ноющими болями сзади в боку.
Нарушение эндокринных функций поджелудочной железы – диспанкреатизм – также может вызывать болевой синдром при ходьбе или другой физической нагрузке. Заболевание возникает при злоупотреблении алкоголем, фастфудом, газированными напитками. К сопутствующим симптомам относятся умеренная тошнота и жидкий частый стул, в котором можно обнаружить частицы непереваренной пищи.
Тупые и тянущие боли могут возникать во время быстрой ходьбы или бега при наличии спаечного процесса (т. е. уплотнений из соединительной ткани) в брюшной полости и в области малого таза.
Очень опасное состояние, которое сопровождается кинжальной болью в правом или левом боку,– разрыв фаллопиевой трубы при внематочной беременности.
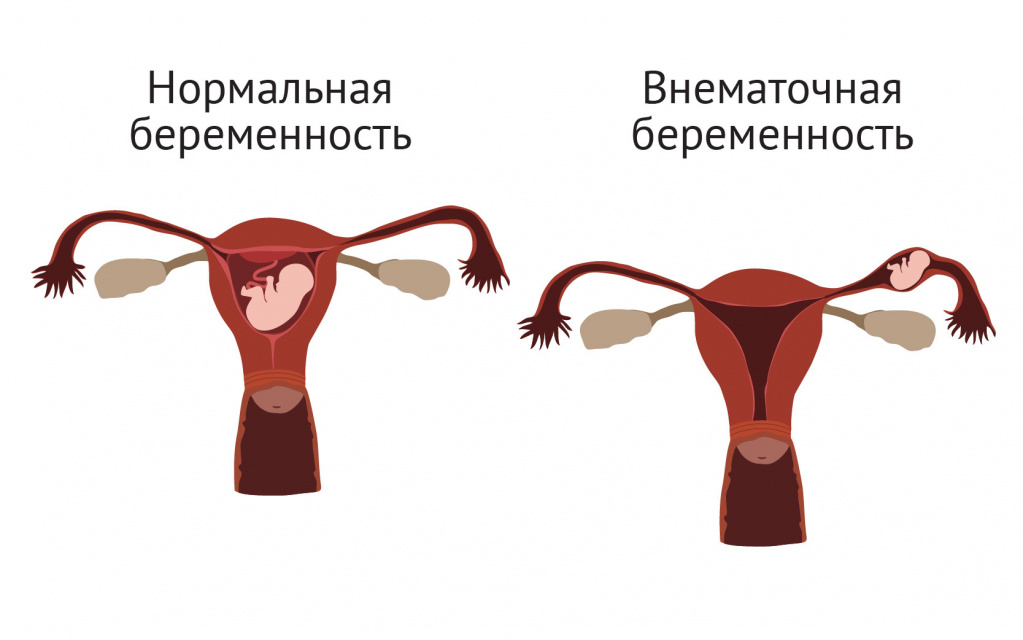
Он может произойти и в состоянии покоя, но при ходьбе и беге вероятность этого явления увеличивается.
При разрыве маточной трубы боль может отдавать в крестцовую область и верхнюю часть живота. При этом часто возникают тошнота, рвота, головокружение, падение артериального давления.
Еще одно опасное состояние, которое сопровождается резкой, невыносимой болью, возникающей при беге, наклонах и поворотах, – заворот кишок – непроходимость кишечника вследствие перекрута петли кишки вокруг брыжейки.
Такое состояние чаще возникает у детей при патологии тонкой кишки или у лиц пожилого возраста при спаечном процессе, из-за переполнения кишечника и усиленной перистальтики. При завороте сигмовидной кишки возникает резкая боль слева, при завороте слепой кишки – справа. Интенсивность боли при этом бывает такой силы, что заставляет человека замереть на месте.
Диагностика и обследования
Состояние, когда боль возникает только во время быстрой ходьбы или бега и сразу же прекращается при остановке и отдыхе, не требует медицинского вмешательства. Все остальные случаи болевых приступов при ходьбе или беге нуждаются в тщательном анализе и дополнительном исследовании. При наличии тупых и ноющих болей справа или слева необходимо провести ультразвуковое обследование органов брюшной полости и малого таза.
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
Воспалительные процессы влияют на показатели общего анализа крови: увеличивается количество лейкоцитов, повышается СОЭ и др.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
При подозрении на мочекаменную болезнь необходим анализ мочи с исследованием кристаллов в осадке. Если причина боли заключается в заболевании поджелудочной железы, что подтверждается ультразвуковым исследованием,
Исследование, позволяющее оценить состояние и диагностировать патологию поджелудочной железы.
К каким врачам обращаться?
В зависимости от локализации (в подреберье, в области малого таза, ближе к пояснице) можно условно дифференцировать источник боли. Женщинам при тянущих болевых ощущениях внизу живота необходимо обратиться к гинекологу. Во всех других случаях нерезкой боли при ходьбе и беге первичную консультацию проводит терапевт. При выявлении в анализах мочи и крови показателей, характерных для заболеваний почек или поджелудочной железы, терапевт дает направление к нефрологу или гастроэнтерологу. При болях, вызванных ущемлением межреберных нервов, необходима консультация невролога.
Что следует делать при появлении болей при ходьбе?
Независимо от локализации и интенсивности боли, ее появление служит сигналом для остановки физической активности. Если причина боли физиологическая, то прекращение нагрузки приведет к нормализации процессов и стиханию болей. В любом случае будет полезным соблюдение нескольких правил. Во-первых, не рекомендуется проводить форсированные физические нагрузки без предварительной разминки. Во-вторых, категорически противопоказаны любые физические упражнения, бег, быстрая ходьба сразу после приема пищи.
Если беспокоят постоянные тянущие или ноющие боли во время ходьбы, необходимо установить их причину, не откладывая визит к врачу.
Такая боль возникает при прободных язвах, кишечной непроходимости, разрыве маточных труб. В этих случаях только вызов скорой помощи поможет снизить риск необратимых осложнений и избежать летального исхода.
Учитывая разные причины возникновения болей в боку при ходьбе или беге, не существует единого алгоритма лечения.
При межреберной невралгии необходимо в первую очередь купировать воспалительный процесс, для чего прибегают к медикаментозному и физиотерапевтическому лечению. Эффект дает применение нестероидных противовоспалительных препаратов и витаминов группы B. При сильных болях рекомендованы блокады с препаратами группы анестетиков. Дополнительное назначение электрофореза, массажа, мануальной терапии позволяет ликвидировать или значительно снизить болевой синдром.
Если причиной боли стала миграция камня из почечной лоханки в мочеточник, то необходимо купировать болевой синдром и обеспечить расслабление стенок мочеточника для облегчения выхода камня. В таком случае используется комбинация противовоспалительных и спазмолитических препаратов. При неэффективности лечения прибегают к литотрипсии (дроблению камней почек). Независимо от способа лечения, мочекаменная болезнь требует коррекции диеты и приема препаратов, способствующих растворению камней.
При болях, вызванных нефроптозом, необходимо создать условия, препятствующие опущению почки. Людям, страдающим нефроптозом, не рекомендуется резко худеть. Кроме того, следует носить бандаж, который будет поддерживать почки в оптимальном положении.
Диспанкреатизм, который является следствием заболевания поджелудочной железы, требует соблюдения строгой диеты, дробного режима питания. Медикаментозное лечение включает применение ферментных препаратов, витаминов и пробиотиков для нормализации микрофлоры кишечника.
При спаечном процессе в брюшной полости и в области малого таза рекомендовано консервативное лечение. При сильных болях неизбежно хирургическое вмешательство с иссечением спаечных тканей. В послеоперационный период необходимо принимать меры для профилактики вторичных спаечных процессов.
Разрыв фаллопиевой трубы при внематочной беременности и кишечная непроходимость всегда предполагают экстренное хирургическое вмешательство.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль и тяжесть в левом подреберье: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Левым подреберьем называют область передней брюшной стенки, находящуюся ниже левой реберной дуги. Для понимания причин развития боли в левом подреберье необходимо знать, какие органы проецируются на область передней брюшной стенки.
Желудок – отдел желудочно-кишечного тракта, представляющий собой мышечный мешок. Здесь вырабатывается желудочный сок, основными компонентами которого являются соляная кислота, пепсин (фермент, расщепляющий белки) и муцин (слизь, защищающая стенки желудка от агрессивного воздействия соляной кислоты). Попадая в желудок, белковая пища подвергается денатурации (процессу изменения структуры, который можно представить как изменение яичного белка при термической обработке, – загустеванию, вследствие чего белки становятся нерастворимыми в воде) благодаря присутствию соляной кислоты, а денатурированный белок, в свою очередь, переваривается под действием пепсина. Из желудка пища поступает в двенадцатиперстную кишку, где продолжается пищеварение.
Селезенка – это орган иммунной системы. Содержание лимфоцитов в селезенке достигает 85% общего числа клеток, что составляет почти 25% всех лимфоцитов в организме. Порядка 50% лимфоцитов селезенки представлены B-клетками – от них и зависит гуморальный иммунитет. Таким образом, именно селезенка наряду с лимфатическими узлами является органом, обеспечивающим гуморальный иммунитет. Кроме того, в селезенке происходит разрушение старых и аномальных эритроцитов, тромбоцитов, что способствует обновлению клеточного состава крови.
У новорожденных детей в область левого подреберья, помимо желудка и селезенки, может проецироваться левая доля печени. Это связано с тем, что печень занимает у младенцев практически весь эпигастрий.
В зависимости от наличия провоцирующего фактора боль может быть спонтанной, а может развиваться во время приема пищи или в результате голода, физической нагрузки, перенесенного эмоционального стресса.
По механизму развития выделяют боли спастические, дистензионные, перитонеальные и сосудистые.
Возможные причины боли и тяжести в левом подреберье
Причиной появления боли является раздражение болевых рецепторов, располагающихся в органах брюшной полости, в брюшине (серозной оболочке, выстилающей полость живота изнутри и переходящей на органы брюшной полости), в стенке брюшной полости. Спастические боли возникают по причине неконтролируемого стойкого напряжения гладкой мускулатуры стенки полого органа, например, желудка.
Спазм мышц может быть спровоцирован воздействием агрессивной среды желудочного содержимого на стенку органа, активацией структур вегетативной нервной системы.
Причиной развития дистензионной боли становится чрезмерное растяжение полого органа изнутри его содержимым, что может случиться при употреблении избыточного количества пищи или нарушении эвакуации содержимого из желудка по причине нарушения моторики или какого-либо механического препятствия в выходном отделе желудка.
Перитонеальные боли появляются вследствие раздражения брюшины. Брюшина – это тонкая пленка, покрывающая изнутри стенки брюшной полости и располагающиеся в ней органы (часть – полностью, другие – с нескольких сторон). В результате воспалительного процесса в стенке органа развивается местный перитонит – воспаление брюшины, что сопровождается болевым синдромом.
Наконец, причиной сосудистой боли становится гибель клеток из-за недостаточного кровотока в каком-либо органе. Нарушение кровотока чаще всего обусловлено закупоркой сосуда (артерии или вены) сгустком крови (тромбом).
Заболевания, приводящие к боли и тяжести в левом подреберье
Одной из наиболее частых причин развития боли в левом подреберье является патология желудка. Гастрит – это воспаление слизистой оболочки, выстилающей желудок изнутри. Гастрит может быть ассоциирован с поступлением в желудок каких-либо агрессивных химических веществ, с аутоиммунным воспалением, но чаще всего заболевание связано с инфекцией, вызванной Helicobacter pylori.
Бактерия Helicobacter pylori, длительно присутствуя в организме, может приводить и к более грозным заболеваниям – язвенной болезни желудка и двенадцатиперстной кишки, а в ряде случаев – к опухолевому поражению желудка.
Тяжесть и боль в области левого подреберья, часто в сочетании с болью за грудиной, могут свидетельствовать о наличии гастроэзофагеального рефлюкса (забросе желудочного содержимого обратно в вышележащий пищевод).
Нарушение эвакуации пищи из желудка чаще встречается у детей на первом году жизни по причине пилороспазма и пилоростеноза (преходящего или постоянного органического нарушения проходимости пилорического – выходного – отдела желудка). У взрослых это состояние может быть вызвано новообразованиями, которые становятся механическим препятствием для пищи как в желудке, так и в кишечнике.
Среди патологических состояний селезенки, которые могут приводить к появлению боли в левом подреберье, стоит выделить ее увеличение (спленомегалию) и нарушение кровоснабжения (инфаркт селезенки).
Спленомегалия развивается при различных инфекционных заболеваниях, болезнях системы крови, в т.ч. лейкозах, а также при циррозе печени. Причиной инфаркта селезенки является тромбоз ее сосудов, который возникает на фоне состояний, характеризующихся повышением свертываемости крови. Отдельно стоит сказать о травматических разрывах селезенки, которые также приводят к развитию болевого синдрома, однако врача в первую очередь будет волновать массивное жизнеугрожающее внутрибрюшное кровотечение из поврежденного органа.
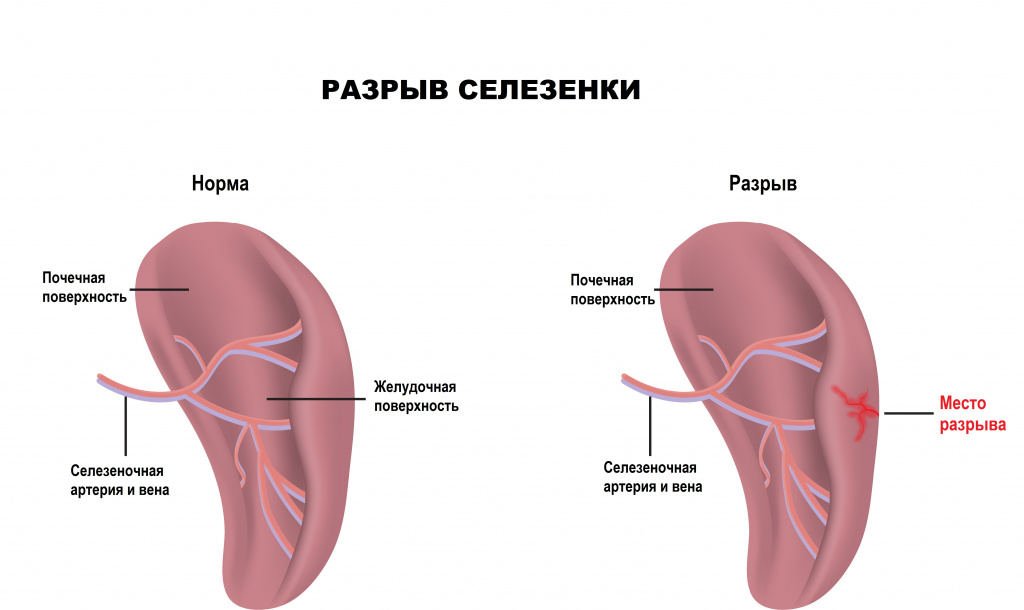
Важно помнить о том, что из-за близости расположения сердца к данной области боль в левом подреберье может развиваться по причине поражения сердечной мышцы – инфаркта миокарда.
К каким врачам обращаться при боли и тяжести в левом подреберье
При появлении боли и чувства тяжести в области левого подреберья следует обратиться к терапевту или педиатру . После опроса, клинического осмотра и назначения ряда лабораторно-инструментальных исследований пациент может быть направлен к узким специалистам - гастроэнтерологу , гематологу, диетологу.
Следует помнить, что остро возникшая интенсивная боль в левом подреберье, особенно при наличии предшествующей травмы или язвенной болезни, может быть симптомом острой хирургической патологии.
В этом случае показана экстренная консультация хирурга или вызов бригады скорой помощи.
Диагностика и обследования при боли и тяжести в левом подреберье
Выявление причины боли и тяжести в области левого подреберья основывается на данных объективного врачебного осмотра и вспомогательных данных лабораторно-инструментальных исследований. К ним относятся:
-
клинический анализ крови с определением лейкоцитарной формулы, необходимый для исключения анемии, болезней крови, а также воспалительных процессов в организме;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

20.01.2020
Признаки того, что у вас может быть описторхоз
Сезонные обострения заболеваний желудочно-кишечного тракта вещь неприятная, но только ли они представляют серьезную опасность здоровью?
Симптомы при описторхозе очень легко принять за гастрит, а точный диагноз можно установить только в специальных лечебных учреждениях, в том числе в инфекционных больницах Новосибирска. Однако в нынешних условиях это практически невозможно и небезопасно. Еще более небезопасно заниматься самодиагностикой и самолечением. В нашем медицинском центре разработана специальная программа диагностики и лечения описторхоза, рассчитана она на три дня пребывания в комфортных условиях нашего дневного стационара.
Чем опасен описторхоз?
Паразитируя в желчном пузыре и желчных протоках, двуустка кошачья пожирает слизистую оболочку органов. Постепенно у больного разлаживается нормальный пищеварительный процесс. А дальше – по нарастающей:
- затрудняется отток желчи, формируются сгустки и как следствие – камни;
- начинаются аллергические высыпания непонятно на что;
- воспаляются органы пищеварения, прилегающие к желчному пузырю.
Паразиты оказывают угнетающее действие на развитие плода во время беременности, физическое и умственное развитие ребёнка. Самые страшные вероятные осложнения описторхоза – рак печени, желчного пузыря, поджелудочной железы.
Какие органы и системы больше всего страдают при описторхозе?
Помимо всех органов ЖКТ страдают сердце и сосуды, обмен веществ, нервная система.
Сердце и сосуды: вегето-сосудистая дистония.
Нервная система: тремор конечностей, век, бессонница, нервозность.
Эндокринная система: снижение аппетита, потеря веса, изменение пищевого поведения.
Репродуктивная система: изменение менструального цикла, болезненные месячные.
Яркие клинические проявления бывают при остром описторхозе. Но есть еще и хронический. Как правило, в Сибири описторхоз протекает по первично-хроническому варианту. У жителей Новосибирска клиника обычно крайне скудная, иногда даже отсутствует вообще, и только внимательный врач видит косвенные признаки болезни. Это — кожные проявления, которые то исчезают, то появляются, непонятная слабость без видимой причины, летучие боли в суставах, периодически — дискомфорт в правом подреберье, повышенное количество эозинофилов в общем анализе крови.
Бывает, что человек страдает бронхиальной астмой, аллергическим риносинуситом, полипозом носа, непонятной аллергией, кожными болезнями, болезнями суставов — и даже понятия не имеет, что причина всего этого — паразиты.
Как быстро проявляется описторхоз?
Заражение происходит, когда описторхи попадают в организм человека с пищей. Инкубационный период болезни – до 20 дней. На этой стадии симптомы могут не проявляться, но резко снижается иммунитет. Человек может чувствовать слабость, недомогание, учащенное сердцебиение, повышение температуры тела, сильное потоотделение.
Через 20-30 дней болезнь переходит в стадию хронической. Симптомы при этом схожи с проявлениями хронического холецистита, гастродуоденита, панкреатита, гепатита. Беспокоят приступы боли в правом подреберье, схожие с желчными коликами. Появляется нервозность, нарушения сна, хроническая усталость, часты аллергические высыпания на коже, дрожат руки, веки.
Яркие клинические проявления бывают при остром описторхозе. Период острого этапа заболевания – от нескольких дней до 3 месяцев, иногда дольше. Часто к симптомам присоединяются проявления легочных заболеваний, признаки астматического бронхита. Острый описторхоз у больных часто проявляется увеличением печени, гастроскопия может выявить эрозии и язвы слизистых оболочек и тканей желудка, двенадцатиперстной кишки. Симптомы при описторхозе часто путают с проявлениями других заболеваний, потому процесс постановки правильного диагноза затягивается. Важно вовремя пройти обследования и начать лечение болезни.
Как быть, если есть подозрения на описторхоз?
- Не заниматься самодиагностикой и самолечением. Как можно скорее попасть на приём к гастроэнтерологу!
- По назначению врача сдать необходимые анализы и пройти дуоденальное зондирование.
- Если диагноз подтвержден, пройти курс лечения от описторхоза строго под контролем врача.
Как долго лечат описторхоз?
В течение 3 дней под контролем врача вы будете принимать лекарство для выведения описторхов, внутривенно - лекарства для печени, физиопроцедуры на правое подреберье, а также вам будет предложено специальное лечебное питание, поскольку в клинике нужно будет присутствовать неотрывно в течение дня.
ПРОГРАММА ЛЕЧЕНИЯ ОПИСТОРХОЗА
Вам необходимо иметь при себе результаты этих обследований:
общий анализ крови;
общий анализ мочи;
биохимические анализы крови: АЛТ, АСТ, щелочная фосфатаза, ГГТП, креатинин, глюкоза;
УЗИ органов брюшной полости;
дуоденальное зондирование, либо исследование кала, где выявлен описторхоз (давность не более 1 месяца);
ЭКГ (для пациентов старше 40 лет).
ДЕНЬ 1
8:00 – 20:00
ДЕНЬ 2
8:00 – 12:00
ДЕНЬ 3
8:00 – 12:00
Сдача анализов: общий анализ крови, биохимический анализ крови
Дуоденальное зондирование с промыванием желчных протоков
Физиолечение: ДДТ на область правого подреберья
Физиолечение: ДДТ на область правого подреберья
Внутривенное введение препаратов для печени
Внутривенное введение препаратов для печени
Внутривенное введение препаратов для печени
Выдача заключения и врачебных рекомендаций
Завтрак, обед и ужин
Вас ждут внимательное отношение персонала, тщательное и эффективное лечение, подробное медицинское заключение и важные рекомендации лечащего врача.
Имеются противопоказания. Требуется консультация специалиста
После курса лечения будет сделано контрольное дуоденальное зондирование, вы получите полное медицинское заключение и рекомендации врача, которых нужно придерживаться в течение всей жизни.
В нашей клинике делается все возможное для безопасности наших пациентов: с начала пандемии введен масочный режим, соблюдается социальная дистанция между пациентами, каждый час обрабатываются все рабочие поверхности, наши пациенты могут воспользоваться дезинфектором для обработки рук, проводится термометрия, не принимаются пациенты с симптомами ОРВИ.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль и тяжесть в левом подреберье: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Левым подреберьем называют область передней брюшной стенки, находящуюся ниже левой реберной дуги. Для понимания причин развития боли в левом подреберье необходимо знать, какие органы проецируются на область передней брюшной стенки.
Желудок – отдел желудочно-кишечного тракта, представляющий собой мышечный мешок. Здесь вырабатывается желудочный сок, основными компонентами которого являются соляная кислота, пепсин (фермент, расщепляющий белки) и муцин (слизь, защищающая стенки желудка от агрессивного воздействия соляной кислоты). Попадая в желудок, белковая пища подвергается денатурации (процессу изменения структуры, который можно представить как изменение яичного белка при термической обработке, – загустеванию, вследствие чего белки становятся нерастворимыми в воде) благодаря присутствию соляной кислоты, а денатурированный белок, в свою очередь, переваривается под действием пепсина. Из желудка пища поступает в двенадцатиперстную кишку, где продолжается пищеварение.
Селезенка – это орган иммунной системы. Содержание лимфоцитов в селезенке достигает 85% общего числа клеток, что составляет почти 25% всех лимфоцитов в организме. Порядка 50% лимфоцитов селезенки представлены B-клетками – от них и зависит гуморальный иммунитет. Таким образом, именно селезенка наряду с лимфатическими узлами является органом, обеспечивающим гуморальный иммунитет. Кроме того, в селезенке происходит разрушение старых и аномальных эритроцитов, тромбоцитов, что способствует обновлению клеточного состава крови.
У новорожденных детей в область левого подреберья, помимо желудка и селезенки, может проецироваться левая доля печени. Это связано с тем, что печень занимает у младенцев практически весь эпигастрий.
В зависимости от наличия провоцирующего фактора боль может быть спонтанной, а может развиваться во время приема пищи или в результате голода, физической нагрузки, перенесенного эмоционального стресса.
По механизму развития выделяют боли спастические, дистензионные, перитонеальные и сосудистые.
Возможные причины боли и тяжести в левом подреберье
Причиной появления боли является раздражение болевых рецепторов, располагающихся в органах брюшной полости, в брюшине (серозной оболочке, выстилающей полость живота изнутри и переходящей на органы брюшной полости), в стенке брюшной полости. Спастические боли возникают по причине неконтролируемого стойкого напряжения гладкой мускулатуры стенки полого органа, например, желудка.
Спазм мышц может быть спровоцирован воздействием агрессивной среды желудочного содержимого на стенку органа, активацией структур вегетативной нервной системы.
Причиной развития дистензионной боли становится чрезмерное растяжение полого органа изнутри его содержимым, что может случиться при употреблении избыточного количества пищи или нарушении эвакуации содержимого из желудка по причине нарушения моторики или какого-либо механического препятствия в выходном отделе желудка.
Перитонеальные боли появляются вследствие раздражения брюшины. Брюшина – это тонкая пленка, покрывающая изнутри стенки брюшной полости и располагающиеся в ней органы (часть – полностью, другие – с нескольких сторон). В результате воспалительного процесса в стенке органа развивается местный перитонит – воспаление брюшины, что сопровождается болевым синдромом.
Наконец, причиной сосудистой боли становится гибель клеток из-за недостаточного кровотока в каком-либо органе. Нарушение кровотока чаще всего обусловлено закупоркой сосуда (артерии или вены) сгустком крови (тромбом).
Заболевания, приводящие к боли и тяжести в левом подреберье
Одной из наиболее частых причин развития боли в левом подреберье является патология желудка. Гастрит – это воспаление слизистой оболочки, выстилающей желудок изнутри. Гастрит может быть ассоциирован с поступлением в желудок каких-либо агрессивных химических веществ, с аутоиммунным воспалением, но чаще всего заболевание связано с инфекцией, вызванной Helicobacter pylori.
Бактерия Helicobacter pylori, длительно присутствуя в организме, может приводить и к более грозным заболеваниям – язвенной болезни желудка и двенадцатиперстной кишки, а в ряде случаев – к опухолевому поражению желудка.
Тяжесть и боль в области левого подреберья, часто в сочетании с болью за грудиной, могут свидетельствовать о наличии гастроэзофагеального рефлюкса (забросе желудочного содержимого обратно в вышележащий пищевод).
Нарушение эвакуации пищи из желудка чаще встречается у детей на первом году жизни по причине пилороспазма и пилоростеноза (преходящего или постоянного органического нарушения проходимости пилорического – выходного – отдела желудка). У взрослых это состояние может быть вызвано новообразованиями, которые становятся механическим препятствием для пищи как в желудке, так и в кишечнике.
Среди патологических состояний селезенки, которые могут приводить к появлению боли в левом подреберье, стоит выделить ее увеличение (спленомегалию) и нарушение кровоснабжения (инфаркт селезенки).
Спленомегалия развивается при различных инфекционных заболеваниях, болезнях системы крови, в т.ч. лейкозах, а также при циррозе печени. Причиной инфаркта селезенки является тромбоз ее сосудов, который возникает на фоне состояний, характеризующихся повышением свертываемости крови. Отдельно стоит сказать о травматических разрывах селезенки, которые также приводят к развитию болевого синдрома, однако врача в первую очередь будет волновать массивное жизнеугрожающее внутрибрюшное кровотечение из поврежденного органа.

Важно помнить о том, что из-за близости расположения сердца к данной области боль в левом подреберье может развиваться по причине поражения сердечной мышцы – инфаркта миокарда.
К каким врачам обращаться при боли и тяжести в левом подреберье
При появлении боли и чувства тяжести в области левого подреберья следует обратиться к терапевту или педиатру . После опроса, клинического осмотра и назначения ряда лабораторно-инструментальных исследований пациент может быть направлен к узким специалистам - гастроэнтерологу , гематологу, диетологу.
Следует помнить, что остро возникшая интенсивная боль в левом подреберье, особенно при наличии предшествующей травмы или язвенной болезни, может быть симптомом острой хирургической патологии.
В этом случае показана экстренная консультация хирурга или вызов бригады скорой помощи.
Диагностика и обследования при боли и тяжести в левом подреберье
Выявление причины боли и тяжести в области левого подреберья основывается на данных объективного врачебного осмотра и вспомогательных данных лабораторно-инструментальных исследований. К ним относятся:
-
клинический анализ крови с определением лейкоцитарной формулы, необходимый для исключения анемии, болезней крови, а также воспалительных процессов в организме;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Воспаление поджелудочной железы называется панкреатитом, острым или хроническим.


Поджелудочная железа — орган небольших размеров, но она играет большую роль, как в пищеварении, так и в гормональной регуляции.
Панкреатический сок содержит ферменты, необходимые для переваривания жиров и белков. Он поступает в кишку, где смешивается с желчью.
Отдельные группы клеток поджелудочной железы, называемые островками Лангерганса, вырабатывают инсулин, который необходим для утилизации глюкозы крови. При нарушении их работы развивается сахарный диабет.
Таким образом, воспаление поджелудочной железы представляет опасность как для пищеварительной, так и для эндокринной системы организма.
Острый панкреатит требует срочной госпитализации и экстренного лечения. В противном случае он может привести к инвалидности или даже смерти человека. Поэтому важно знать признаки, при которых нужно немедленно вызвать скорую помощь.
Большое значение имеет то, как быстро начнется хирургическое лечение. Счет может идти на часы или даже на минуты.
Врачи отделения реанимации и интенсивной терапии, хирургического отделения международной клиники Медика24 имеют большой опыт оказания экстренной помощи и срочного лечения острого панкреатита.
Госпитализация в нашу клинику возможна обычной каретой скорой помощи или реанимобилем, в зависимости от состояния больного.
Консервативное и хирургическое лечение острого панкреатита в нашей клинике позволяет купировать осложнения или избежать их.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Это защитный механизм, созданный природой для сохранения поджелудочной железы. В силу разных факторов он блокируется.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
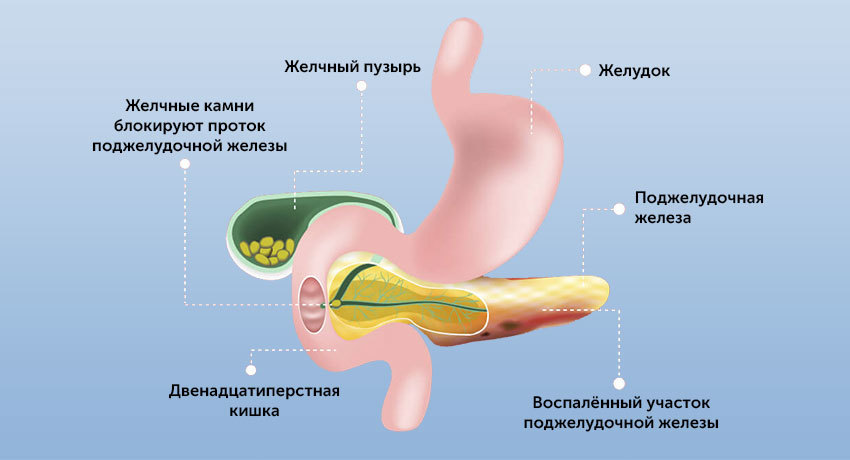
Причины и факторы развития панкреатита
- Неправильное питание. Поджелудочная железа относится к пищеварительной системе, поэтому чувствительна к неправильному питанию. Злоупотребление острой, жирной, жареной пищей вызывает повышенную выработку желчи и панкреатических ферментов. Усиленное поступление желчи в кишку становится причиной обратного заброса ферментов в поджелудочную железу, развивается билиарный панкреатит.
- Злоупотребление алкоголем.
- Желчекаменная болезнь, калькулезный холецистит. Выход протока поджелудочной железы находится прямо напротив фатерова сосочка — выхода общего желчного протока (холедоха). Это напрямую связывает билиарный панкреатит с заболеваниями желчевыводящих путей.
- Травмы. Воспаление поджелудочной железы может развиться на фоне травмы или повреждения (например, вследствие хирургического вмешательства).
- Вирусные или бактериальные инфекции. Воспалительный процесс может быть спровоцирован бактериальной инфекцией (кампилобактериями, микоплазмой, др.) или вирусами (Коксаки, гепатита, свинки, др.).
- Прием лекарственных препаратов. Поджелудочная железа чувствительна к приему гормональных препаратов (кортикостероидов, эстрогенов), а также ряда других лекарственных средств.
- Гастрит, гастродуоденит. Повышенная концентрация соляной кислоты в желудке стимулирует выработку ферментов поджелудочной железы и может спровоцировать их раннее созревание с развитием воспалительного процесса. Воспаление желудка (гастрит) зачастую сочетается с дуоденитом — воспалением кишки, из которой оно может распространиться на поджелудочную железу.
- Гельминтоз. Гельминты — это паразиты, которые выделяют в процессе жизнедеятельности токсины, способные спровоцировать воспаление.
- Эндокринные заболевания. Поскольку поджелудочная железа относится не только к пищеварительной, но также к эндокринной системе, ее воспаление бывает вызвано гормональными сбоями.
В 40% случаев острый панкреатит бывает связан с алкоголизмом, в 20% случаев — с болезнями желчевыводящих путей (желчекаменной болезнью, холециститом), в остальных 40% случаев — с другими причинами.
Читайте также:

