Глубокие микозы споротрихоз хромомикоз бластомикоз
Обновлено: 13.05.2024
Carrasco-Zuber JE, Navarrete-Dechent C, Bonifaz A, Fich F, Vial-Letelier V, Berroeta-Mauriziano D. Cutaneous involvement in the Deep Mycoses: A Review. Part II—Systemic Mycoses.
Кожные проявления при глубоких микозах: Обзор. Часть II — Системные микозы
Дж. Э. Карраско-Цубер, Дерматологическое отделение, клиника Вальдивия, Вальдивия, Чили; А. Бонифаз, Отделение микологии, больница общего профиля Мексики, Мехико, Мексика; С. Наваррете-Дечент, Ф. Фич, В. Виал-Летелье, Д. Берроэта-Маурициано, Кафедра дерматологии, Медицинская школа, Папский Католический университет Чили, Сантьяго, Чили
Введение
Системные микозы - это инфекции, вызываемые грибками, которые проникают в организм через внутренние органы, такие как легкие, пищеварительный тракт или околоносовые пазухи, а также из глубокого очага поражения на коже. Инфекции могут распространяться через кровь, вызывая диссеминированное заболевание с частым поражением кожи.
Выделяют 2 типа системных микозов: оппортунистические микозы (системный кандидоз, аспергиллез, и системный мукормикоз) и эндемические респираторные инфекции (гистоплазмоз, бластомикоз, кокцидиомикоз, паракокцидиомикоз, и криптококкоз). На практике, однако, трудно провести различие между этими 2 типами, поскольку они, как правило, поражают предрасположенных пациентов. Соответственно, они, как правило, описываются вместе.
Во второй части этого обзора мы обсудим основные глубокие микозы, которые вызывают кожные проявления в течение болезни.
Мукормикоз
Мукормикоз поражает внутренние органы у пациентов с подавленным иммунитетом (1, 2). Он вызывается зигомицетами и может привести к поражению носоглотки, кожным или легочным проявлениям, или диссеминированному поражению. Наиболее распространенным проявлением является мукормикоз носоглотки, который поражает носовые пазухи и вызывает небные изъязвления и обширные некротические поражения головного мозга и кожи. Большинство случаев связаны с декомпенсированным сахарным диабетом или нейтропеническими состояниями (лейкемия) (3).
Клинические формы
Мукормикоз обычно протекает остро имеет, быстро прогрессирующее течение, ассоциированное с высокой смертностью. Носоглоточные поражения являются наиболее распространенной клинической картиной, за которой следуют легочные, кишечные и кожные проявления и диссеминированные (3).
Первичные кожные проявления крайне редки и возникают в основном в местах венопункции; поэтому они чаще всего наблюдаются на конечностях. Поражения представлены в виде папул или узелков, которые прогрессируют в язвы с некротическим центром и неприятно пахнущим гнойным экссудатом. Локально первичная инфекция может поражать глубокие ткани (мышцы и кости) и является крайне деструктивной (3).
Вторичные кожные проявления гораздо чаще встречаются при мукормикозе носоглотки, при этом у 25 % пациентов развиваются небные язвы и чрезвычайно болезненные поражения век (рис. 1) (3).
Диагноз
Прямое микологическое исследование некротического материала, мокроты, жидкости бронхолегочного лаважа, аспирата из околоносовых пазух и соскобов кожи выявляет длинные разветвленные тонкостенные циноцитарные (несептированные) гифы (рис. 1).
Микроорганизмы быстро растут на декстрозном агаре Сабуро (SDA) и могут быть идентифицированы на основе выявления репродуктивных структур или методами молекулярной биологии; наиболее широко используемым методом является полимеразная цепная реакция (PCR), анализ внутренних транскрибируемых спейсеров (ITS) областей рибосомной ДНК (rDNA) (1, 4).
Лечение
Лечение является многофакторным и включает контроль предрасполагающих факторов (кетоацидоз, нейтропения и т.д.), системные противогрибковые препараты и агрессивную хирургическую обработку (4). Йодид калия, кетоконазол и флуконазол используются при подкожных поражениях и могут сочетаться с триметопримом-сульфаметоксазолом (1).
Предпочтительным противогрибковым средством является амфотерицин В, и его можно использовать в сочетании с каспофунгином или позаконазолом.
Паракокцидиомикоз
Паракокцидиомикоз - это хронический, подострый или, в редких случаях, острый микоз, вызванный Paracoccidioides brasiliensis и Paracoccidioides lutzii. Он поражает кожу и внутренние органы (5). Это потенциально смертельное системное гранулематозное заболевание считается эндемичным в Мексике, Аргентине, Гайане, Бразилии, Венесуэле и Колумбии (6).
P brasiliensis - это диморфный гриб, который растет в виде мицелия в растительности и почве во влажных регионах. Неизвестно, происходит ли передача инфекции от человека к человеку. Грибок проникает в организм через дыхательную систему. Инфекция, приобретенная при вдыхании, может оставаться латентной в течение 1-2 десятилетий, и реактивация зависит от иммунного статуса (6-8).
Клинические формы
Первичная инфекция, как правило, протекает бессимптомно; очаг может рассасываться или оставлять остаточное поражение (рубец). манифестация является результатом взаимоотношений паразита и хозяина, в которых вирулентность каждого штамма играет важную роль. Хронический паракокцидиомикоз, который обычно поражает взрослых, является наиболее распространенной формой заболевания (у >90 % пациентов развиваются поражения легких и метастазы в различных органах).
Дифференциальный диагноз должен включать кожно-слизистый лейшманиоз, гранулематоз Вегенера, сифилис, лимфому, споротрихоз и скрофулодерму, среди прочих заболеваний.
Диагноз
PCR-анализ ткани или сыворотки, выявляющий ITS или другие области, также может быть использован для диагностики. Биопсия кожи выявляет гнойное гранулематозное воспаление и псевдоэпителиоматозную гиперплазию (6).
Лечение
Лечение включает длительное назначение амфотерицина В, системных триазолов и сульфаниламидов.
Кокцидиомикоз
Кокцидиомикоз вызывается 2 диморфными грибами: Coccidioides immitis и Coccidioides posadasii. Резервуаром грибов является сухая почва с щелочным рН. Кокцидиомикоз поражает как людей, так и животных, и инфекция передается при вдыхании C immitis arthroconidia из почвы в эндемичных регионах (Соединенные Штаты, Мексика, Аргентина, Парагвай, Колумбия, Венесуэла и Бразилия). Инкубационный период составляет от 1 до 4 недель (5, 11, 12).
Клинические формы
Поражение легких является преобладающей клинической формой кокцидиомикоза, но инфекция также может поражать кожу, гортань, кости, суставы и мозговые оболочки.
Поражения кожи разнообразны и могут проявляться в виде папул, пустул, бляшек, абсцессов, свищей (рис. 3), язв, распространенной макулярной сыпи, многоформной эритемы или узловатой эритемы (11, 12).
Дифференциальный диагноз должен включать туберкулез, паракокцидиомикоз, споротрихоз, гистоплазмоз и даже новообразования.
Диагноз
Культуральное исследование и микроскопия выявляют двухмембранные сферулы, содержащие споры (рис. 3).
Грибы можно культивировать на SDA с антибиотиками или без них, хотя процедура опасна из-за высокого риска заражения. В колониях будут видны гиалиновые артроконидии, отделенные друг от друга лизированной дизъюнкторной клеткой. Гистология полезна, так как она может обнаружить сферы с эндоспорами (рис. 3).
Серология со специфическими антителами к иммуноглобулину (Ig) M при остром процессе информативна только через 4 недели. Кожные тесты на кокцидиоидин и уровни комплемента также являются важными диагностическими средствами (11, 12). Наконец, кокцидиомикоз может быть диагностирован с помощью PCR-анализа 28S rDNA (13).
Лечение
Лечение состоит в использовании дезоксихолата или липосомального амфотерицина, итраконазола или флуконазола в течение 6-12 месяцев (12).
Гистоплазмоз
Американский гистоплазмоз или болезнь Дарлинга - это системный микоз, вызываемый диморфным грибком Histoplasma capsulatum var. capsulatum (14) и в первую очередь, поражает ретикулоэндотелиальную систему (5).
Патоген особенно распространен в регионах с тропическим климатом, таких как Центральная и Южная Америка, Восточная часть Соединенных Штатов и Южная Мексика. Он содержится в почве, разлагающейся органике, а также в помете летучих мышей (обычно в пещерах) (15) и некоторых птиц, таких как куры, индейки, голуби и гуси (16).
Клинические формы
Девяносто пять процентов людей, инфицированных гистоплазмозом, не имеют клинических проявлений. При острой форме заболевания симптомы варьируются от гриппоподобных симптомов, до более тяжёлых проявлений с рентгенологическими признаками, выявляющими рассеянные кальцификаты и изменения, аналогичные тем, которые наблюдаются при туберкулезе (16).
Острые формы могут прогрессировать в хронические, которые преимущественно встречаются у мужчин старше 50 лет. Обострение заболевание характеризуется кашлем и отхаркиванием, однако, трудно выделить H. capsulatum в мокроте.
Поражение слизистой оболочки очень характерно для хронических диссеминированных форм, и язвенные гранулематозные поражения часто встречаются на слизистой оболочке полости рта, языке, перегородке носа и гортани.
Наконец, менингоэнцефалит и очаговый остеолиз в метафизе длинных костей могут наблюдаться при остром диссеминированном гистоплазмозе, который обычно поражает пациентов со СПИДом. Примерно у 11 % пациентов со СПИДом развиваются кожные проявления, которые, как правило, носят диссеминированный характер и включают папулезные поражения (15) на лице и туловище (рис. 4), а иногда и язвенные поражения слизистых оболочек (14).
Диагноз
Грибок может быть выделен в крови, костном мозге, спинномозговой жидкости, аспирате костного мозга или образцах биопсии инфицированных тканей.
Образцы могут быть направлены на посев на SDA с антибиотиками или без них. Идентификация также возможна с использованием методов молекулярной биологии, таких как PCR-анализ грибковой ДНК (ITS или 18S rDNA) (17, 18).
Прямое исследование образцов, окрашенных по Гимзе, показывает характерные внутриклеточные формы дрожжей, окруженные ореолом, имитирующим капсулу (рис. 1).
Лечение
Лечение состоит в назначении итраконазола в течение 6-24 месяцев или амфотерицина В (14).
Криптококкоз
Криптококкоз - это системный микоз, вызываемый инкапсулированными дрожжами рода Cryptococcus. 2 наиболее распространенных вида - Cryptococcus neoformans и Cryptococcus gattii. Легкие являются основным путем проникновения патогена. Клинические проявления варьируются от бессимптомной колонизации легких до системного распространения.
Основным клиническим проявлением является менингоэнцефалит (19, 20).
C neoformans обычно содержится в почве, а также в помете голубей и летучих мышей. В городских районах он распространяется через пыль с деревьев (20).
Клинические формы
Вдыхаемые дрожжи и споры достигают альвеолярных полостей. Последующее развитие заболевания будет зависеть от фагоцитарной активности макрофагов и иммунного ответа хозяина. Клинические формы включают поражение легких, центральной нервной системы (CNS) или кожно-слизистые поражения, а также могут быть диссеминированными (20).
Поражение легких, как правило, протекает бессимптомно, неспецифично или напоминает острый туберкулез. Криптококкоз CNS является наиболее распространенной клинической формой и проявляется хроническим менингитом, менингоэнцефалитом или криптококковой гранулемой головного мозга. Кожно-слизистая форма является результатом распространения инфекции из других очагов у пациентов с диссеминированным поражением. Она представлена в виде подкожных папул и узелков (рис. 5) на лице и шее, в основном у пациентов с инфекцией, вызванной вирусом иммунодефицита человека, на поздних стадиях СПИДа (15, 20).
Диагностика может быть сложной задачей, учитывая широкий спектр возможных поражений. Наиболее распространенными альтернативными диагнозами, рассматриваемыми в литературе, являются контагиозный моллюск и герпетическая инфекция (20).
Эти множественные полиморфные поражения, которые часто встречаются у пациентов с такими заболеваниями, как СПИД, лимфома, саркоидоз и диабет, а также у реципиентов трансплантата, также могут быть вызваны несколькими микроорганизмами, требуют тщательного исследования.
Диагноз
Дрожжи криптококка представляют собой крупные инкапсулированные клетки, которые лучше всего наблюдать при помощи микроскопии окрашенного препарата тушью (рис. 5) или муцикармином Майера. Микроорганизмы растут на SDA от 24-48 до недели.
Серологические исследования проводятся быстрее и более специфичны. Иммунологическая идентификация также возможна, и одним особенно эффективным тестом (с чувствительностью и специфичностью >80 %) является тест латексной агглютинации, который определяет криптококковый капсульный антиген в сыворотке (21).
Обнаружение также возможно с помощью различных PCR-тестов (22) или масс-спектрометрии MALDI-TOF (23). Преимущество последнего заключается в том, что положительные результаты выявляются практически сразу (10 минут) и на 100 % коррелируют с результатами секвенирования ДНК (24-26).
Лечение
Лечение проводится дезоксихолатом или липосомальным амфотерицином В, с фтороцитозином или флуконазолом (20).
Выводы
Мы рассмотрели кожные проявления системных микозов (таблица 1). Диагностика этих проявлений важна, так как эти инфекции ассоциированы с высокой смертностью. Дерматологи могут сыграть важную роль в постановке точного диагноза, диагностировав клинические признаки или назначив соответствующее исследование, такое как биопсия кожи.
Таблица 1. Краткая характеристика системных микозов.
Возбудитель
Paracoccidioides brasiliensis
Прямое микроскопическое исследование и культивирование; гистология; PCR
Длительный приём системных противогрибковых препаратов
Coccidioides immitis/Coccidioides posadasii
Прямое микроскопическое исследование и культивирование; гистология; специфические антитела IgM; PCR
Длительный приём системных противогрибковых препаратов
Histoplasma capsulatum
Гистология; обнаружение грибка в крови, костном мозге и спинномозговой жидкости; культуральное исследование; PCR
Системные противогрибковые препараты в течение 6-24 месяцев
Cryptococcus neoformans
Прямое микроскопическое исследование с использованием окраски тушью; культуральное исследование; серология; PCR; масс-спектрометрия (быстро и специфично)
Амфотерицин В с фтороцитозином; флуконазол (оба в течение длительного времени в зависимости от реакции на лечение)
Системные, или глубокие микозы – группа инфекционных заболеваний, вызванных грибковым поражением не только кожи, но и других органов. Некоторые из них (кокцидиоидоз и гистоплазмоз) относятся к особо опасным инфекциям, в связи с их высокой заразностью и тяжестью клинических проявлений.
Системное поражение организма грибками может проявляться патологией кожи, органов пищеварения, дыхания, лихорадкой, снижением веса, психическими расстройствами и многими другими признаками.
Большинство системных микозов вызвано грибками, которые в норме живут во внешней среде и на коже человека, не приводя к патологии. Однако при снижении защитных сил организма возбудитель активизируется, проникает в кровоток и вызывает поражение внутренних органов.

В последние годы глубокие микозы встречаются все чаще. Это связано с распространением факторов риска инфекции:
- химиотерапия и облучение у онкологических больных;
- применение иммунодепрессантов и глюкокортикоидов;
- длительное лечение антибиотиками;
- ВИЧ-инфекция и СПИД;
- аутоиммунные болезни (склеродермия, псориаз, ревматоидный артрит, сахарный диабет, синдром Рейно и другие).
Заболевание имеет хронический характер, его признаки развиваются постепенно. На ранних стадиях возможно бессимптомное течение.
Виды глубоких микозов
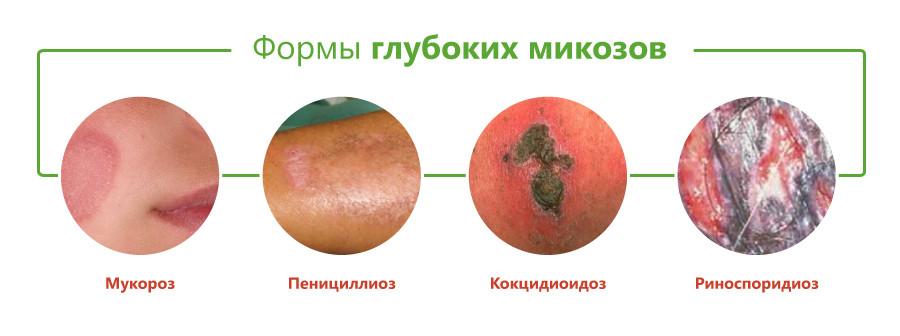
Классификация глубоких микозов основана на виде возбудителя и включает следующие формы:
- бластомикоз и криптококкоз;
- гистоплазмоз;
- кокцидиоидоз;
- споротрихоз;
- мукороз;
- аспергиллез;
- пенициллиоз;
- хромомикоз;
- риноспоридиоз;
- цефалоспориоз;
- кладоспориоз;
- келоидный микоз;
- мицетомы грибковой природы.
К глубоким псевдомикозам относятся актиномикоз и нокардиоз.
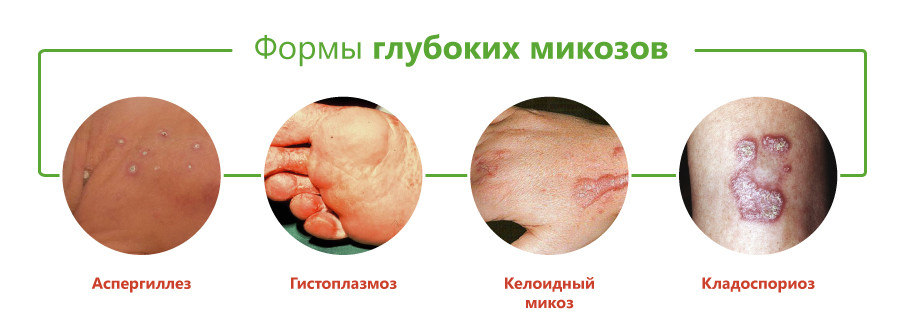
Принято считать, что возбудители большинства этих заболеваний вызывают глубокий эндемический микоз, то есть встречаются только на отдельных участках территории Земли. К ним относятся бластомикоз, кокцидиоидоз, паракокцидиоидоз, гистоплазмоз, пенициллиоз, хромомикоз. Они встречаются в некоторых регионах Америки, Юго-Восточной Азии, Африки, Австралии. Однако в связи с увеличением миграции населения эти болезни могут возникать и у жителей других районов.
Симптомы глубокого микоза не всегда зависят от его причины. У больных появляется кашель, лихорадка, боль в костях и суставах, боль в груди, правом подреберье, увеличение лимфатических узлов. При поражении мозга и его оболочек нарушается сознание и развивается кома.
Причины возникновения
Возбудители системных микозов часто живут в почве эндемичных участков. При контакте с пылью и землей они попадают в дыхательные пути человека. При последующей миграции населения инфекция распространяется в более благополучные страны.

В окружающей среде такая форма грибка трансформируется в мицелиальную. При проникновении ее с пищей, водой или воздухом она способна вызвать заболевание у другого человека.
Во многих случаях для активации грибков в организме необходимо снижение иммунной защиты человеческого организма. Эти условия возникают при длительном и необоснованном приеме антибиотиков, цитостатиков, противовоспалительных гормонов. На этом фоне может не только развиться инфекция, попавшая извне, но и внутренние сапрофитные грибки, безвредные для здорового человека (актиномицеты, аспергиллы, кандида, плесневые грибки).
Одна из главных причин развития системных микозов в нашей стране – синдром приобретенного иммунодефицита. В таком случае инфекция протекает очень тяжело, плохо поддается лечению и нередко служит причиной неблагоприятного исхода.
Кроме того, встречаются случаи заражения персонала лабораторий, работающего с культурой грибков.
Способы диагностики микозов
Эти инфекции встречаются в общей практике нечасто, поэтому диагностика обычно затруднена. Кроме того, эти заболевания имеют схожие внешние признаки с другими поражениями кожи, разнообразные общие проявления и нередко сочетаются с кожным туберкулезом и пиодермиями.
Основа диагностики – распознавание тканевой формы грибка, имеющей особенности у каждого возбудителя. Для этого необходимо получить срез ткани, например, при биопсии, окрасить его специальными веществами и изучить под микроскопом.
Получение культуры возбудителя, то есть выращивание его на питательной среде, крайне затруднено и проводится лишь в специализированных лабораториях.
Дополнительные методы диагностики:
- биопсия кожи;
- определение антигенов и антител к грибку в сыворотке крови;
- рентгенография легких и костей;
- люмбальная пункция;
- пункция костного мозга.
Лечение
Терапия системных грибковых инфекций зависит от общего состояния пациента, вида возбудителя, формы и тяжести течения болезни, сопутствующих заболеваний, переносимости лекарств.
Лечение глубоких микозов основано на применении фунгицидных препаратов.
Кетоконазол может использоваться внутрь и в виде лосьона или других наружных форм для профилактики кандидоза у больных с иммунодефицитом. При кандидозном эндокардите может понадобиться хирургическая операция – замена пораженного клапана на искусственный.
Лечение аспергиллеза проводят, используя амфотерицин В и итраконазол. При аллергическом варианте болезни, сопровождающемся приступами бронхиальной астмы, дополнительно назначаются глюкокортикоидные гормоны. При тяжелом поражении легких, сопровождающемся кровохарканьем, выполняют операцию – удаление доли или всего легкого.
Амфотерицин В или кетоконазол используются для лечения гистоплазмоза, криптококкоза, кокцидиоидомикоза, паракокцидиоидомикоза, бластомикоза. Только амфотерицин В применяется в терапии мукоромикоза и споротрихоза.
Дополнительно проводится патогенетическая и симптоматическая терапия, направленная на снятие интоксикации и поддержание жизненных функций организма:
- инфузии солевых растворов, гемодеза, плазмы;
- витамины и общеукрепляющие средства;
- бронхолитики;
- обезболивающие и другие.
В случае тяжелой дыхательной недостаточности, вызванной грибковой пневмонией, показана кислородотерапия или искусственная вентиляция легких.
Профилактика глубоких микозов
Способы предупреждения системных микозов можно разделить на 3 группы.
Находясь в эндемичных районах Америки, Юго-Восточной Азии или Африки, следует соблюдать правила личной гигиены. Путешествуя в природных условиях, нужно избегать контакта с пылью или водой из рек и прудов. Если после возвращения на родину человек почувствовал ухудшение самочувствия, у него появился кашель, боли в груди, лихорадка, нужно обязательно проконсультироваться у инфекциониста, сообщив ему о районе своей поездки.
Чтобы повысить сопротивляемость организма к грибковой инфекции, следует избегать необоснованного применения антибиотиков и гормональных препаратов. Во время лечения по поводу злокачественной опухоли нужно соблюдать все предписания врачей по профилактике инфекций.
ВИЧ-инфицированным людям нужно регулярно наблюдаться у инфекциониста и получать при необходимости антиретровирусную терапию.
Хромомикоз – это хроническое инфекционное заболевание из группы глубоких микозов, вызываемое грибами определенных видов и характеризующееся длительным течением. Особенностью клинической картины является поражение кожи и подкожной клетчатки преимущественно нижних конечностей с наличием специфических бородавчатых разрастаний. Диагностика основана на обнаружении возбудителя в биологическом материале при микроскопии, а также при посеве на питательные среды. В качестве специфической терапии применяют противогрибковые препараты. Дополнительно проводят хирургическое удаление кожных выростов.
МКБ-10

Общие сведения
Хромомикоз, хромобластомикоз или болезнь Педрозо встречается повсеместно. Спорадические случаи регистрируются на всем земном шаре, однако чаще поражается население, проживающее в государствах с влажным тропическим или субтропическим климатом, например, в Бразилии, Индии, Австралии, странах Африки. Инфицируются лица трудоспособного возраста, в основном – мужчины 30-50 лет, занятые обработкой почвы или древесины и при этом не носящие обувь. Редкость хромомикоза среди детей на данном этапе объясняется длительным инкубационным периодом. Патология возникает независимо от состояния иммунной системы.

Причины хромомикоза
Возбудитель – различные грибы из группы феогифомицетов, относящиеся к семейству Dematiaceae: Fonsecaea pedrosoi, Phialophora verrucosa, Fonsecaea compacta. В тканях хозяина микоз представляет собой округлые темно-бурые толстостенные клетки диаметром до 12 мкм, разделенные поперечной перегородкой. Эти структуры называются склеротическими клетками и являются инвазивной формой гриба.
Патологические агенты достаточно устойчивы во внешней среде, переносят замораживание, длительно сохраняются при комнатной температуре. Губительное воздействие оказывает кипячение в течение 10 минут, хлорамин, формалин. В окружающей среде грибы растут в увлажненной почве, на различных растительных субстратах.
Возбудитель попадает в организм через поврежденные участки кожи чаще при микротравмах (занозах, незначительных порезах). Некоторые авторы отмечают возможность реализации заражения через дыхательные пути. В теле хозяина гриб распространяется за счет аутоинокуляции при расчесах и по лимфатическим сосудам. Хромомикоз не передается от человека к человеку.
Патогенез
Хромомикоз ограничивается кожей и подкожной клетчаткой. В месте внедрения инфекции наблюдается активное разрастание клеток эпидермиса, гиперкератоз. Формируются множественные гранулемы, внутридермальные абсцессы. Пролиферирующие структуры активно выталкивают гранулемы на поверхность кожного покрова, при этом образуются крупные наросты с черным оттенком. Выросты имеют тенденцию к изъязвлению.
При микроскопии в центре микроабсцессов обнаруживают темноокрашенные склеротические клетки гриба. Отмечается инфильтрация лейкоцитами, гигантскими и эпителиоидными клетками. Гранулемы состоят из плазмоцитов, лимфоцитов, макрофагов, фибробластов, эозинофилов. Исследования подтверждают способность возбудителя распространяться по лимфоструктурам, что провоцирует развитие лимфангитов, а при длительном хроническом течении – склероза лимфатических сосудов.
Классификация
Хромомикоз отличается полиморфизмом кожных проявлений. Используются различные подходы к систематизации патологии, но наиболее часто применяется клиническая классификация заболевания, которая включает пять вариантов инфекции, но не исключает одновременное сосуществование сразу нескольких форм или их взаимное превращение:
- Узелковый. Характеризуется наличием эритематоидных папул. Кроме того, отмечается появление мелких узелков с гладкой или гиперкератотической поверхностью.
- Опухолевидный. Формируются крупные узелковые поражения с дольчатой структурой. Возможно наличие корок и чешуек бурого цвета, крупных вегетирующих образований.
- Бородавчатый (веррукозный). Высыпания напоминают вульгарные бородавки. В некоторых случаях на их поверхности отмечается появление разрастаний, напоминающих цветную капусту. Наблюдается склонность к изъязвлению.
- Чешуйчатый гиперкератотический. Очаги инфильтрации или зубчатые бляшки с четко очерченными контурами и приподнятыми краями различной формы и размеров. Выявляются включения в виде черных точек.
- Рубцовый, или атрофический. В центре типичных для хромомикоза элементов появляются рубцовые изменения с центробежным ростом, за счет которых бляшки приобретают характерную кольцевидную или дугообразную форму. Одновременно с подобными высыпаниями на кожных покровах могут формироваться очаги без атрофических проявлений.
Симптомы хромомикоза
Инкубационный период варьируется от нескольких недель до нескольких месяцев, иногда – лет. Длительное латентное и вялое течение хромомикоза объясняет позднее обращение больных за медицинской помощью. Преимущественно поражаются голени и стопы, кисти, не исключается инфицирование других частей тела. Первичный очаг представляет собой безболезненный узелок, реже пятно или бугорок застойно-красного цвета. Данные структуры, в особенности пятна, имеют способность к эксцентричному росту, достигают до 20 см в диаметре.
Далее хромомикоз переходит в одну из своих клинических форм. У одного больного на коже могут сосуществовать различные варианты. Более характерно развитие бородавчато-папилломатозных разрастаний, которые напоминают цветную капусту, легко травмируются, изъязвляются, инфицируются. Нередко они покрываются корочками коричневатого цвета за счет высыхания гнойного экссудата. Больные жалуются на дискомфорт, болезненность в области сыпи, конечностях, жжение, зуд. Заживление очагов происходит с формированием грубых рубцов.
Осложнения
Наиболее частым осложнением является присоединение инфекции при изъязвлении выростов. Изучение случаев заболевания подтверждает возможность поражения внутренних органов. Вовлечение костей может напоминать синдром мадурской стопы, а клиника при метастазах в головной мозг дополняется неврологической симптоматикой. Хроническое воспаление приводит к формированию лимфедемы. Разрастание фиброзной ткани и лимфостаз способствуют ограничению движений в конечностях. Имеются исследования с описанием развития плоскоклеточного рака при длительном течении хромомикоза.
Диагностика
При объективном осмотре врач-дерматолог обращает внимание на наличие специфических элементов сыпи и характерных жалоб. Длительное течение сопровождается развитием лимфостаза пораженных конечностей, обезображивающих изменений. Во время дополнительного инфицирования отмечается появление гнойного экссудата, корочек. Важен подробный сбор анамнеза заболевания и выяснение особенностей образа жизни пациента.
Определяющим методом диагностики данного патологического состояния является обнаружение и идентификация возбудителя. Проводится микроскопия отделяемого язв, соскобов, изучение биоптатов тканей с целью выявления тканевых форм гриба. Посев субстрата на специфические питательные среды дает рост характерных пушистых колоний от оливкового до темно-коричневого или почти черного цвета. Серологические реакции не имеют диагностического значения.
Дифференциальная диагностика
Дифференциальный диагноз необходимо проводить с другими микозами, например, паракокцидиоидомикозом, североамериканским бластомикозом. Важно исключить диффузный кожный лейшманиоз, туберкулезные поражения кожного покрова, мицетому. Хромомикоз может напоминать элементы при псориазе, изменения при третичном сифилисе. Разрастания способны имитировать различные новообразования, такие как кератоакантома и саркома.
Лечение хромомикоза
Консервативная терапия
Хромомикоз относится к инфекциям, трудно поддающимся терапии. Полное излечение наступает редко, характерно частое рецидивирование. По различным данным, клиническое выздоровление и полная элиминация возбудителя возникает в 15-80% случаев. Назначается длительный прием противогрибковых препаратов. Жесткие временные стандарты отсутствуют, в зависимости от вида медикаментов курс длится от 2 месяцев до полного излечения. Используют интраконазол, амфотерицин В, кетоконазол, тербинафин.
Хирургическое лечение
Терапия должна быть комплексной. С целью предупреждения рецидивов прием препаратов дополняется удалением наростов. Небольшие поражения могут иссекаться хирургическим путем с широкими полями. Возможна криодеструкция очагов, однако глубина воздействие не стандартизирована. Применяют термотерапию с локальным нагреванием выростов до 42-24° С. Выскабливание не рекомендуется из-за риска повреждения лимфатических структур.
Экспериментальное лечение
Хороший эффект в исследованиях показал прием триазолов 2 поколения: вориконазола, позаконазола, равуконазола, однако иногда удовлетворительные результаты лечения инфекции сопровождались развитием побочных реакций. Например, использование вориконазола в редких случаях осложнялось нарушением зрения и развитием светочувствительных кожных реакций. Эффективной оказалась комбинация фторцитозина и интраконазола. Положительное действие достигнуто применением иммуномодулирующих препаратов глюкана и имихимода.
Прогноз и профилактика
Прогноз для жизни благоприятный, запущенное течение ухудшает шансы на полное излечение, ведет к снижению трудоспособности. Длительность хромомикоза составляет до нескольких десятков лет. Вовлечение в патологический процесс внутренних органов повышает риск смертности, а развитие осложнений способствует нарушению функций конечностей. Способы специфической профилактики инфекции не разработаны. Мероприятия неспецифической защиты включают соблюдение правил личной гигиены и гигиены труда, использование средств индивидуальной защиты, обязательное ношение обуви.
2. Дерматология Фицпатрика в клинической практике/ Л. А. Голдсмит, С. И. Кат, Б. А. Джилкрест и др. – 2018.
3. Хромомикоз – подходы к диагностике; случаи из практики/ Аравийский Р.А., Котрехова Л.П., Скрек С.В.// Проблемы медицинской микологии – 2004 – Т.6, №3.
4. Клинический случай – хромомикоз/ Хамидов Ш.А., Хамидов Ф.Ш., Салохиддинов А.К., Тожибоев Л., Мамадалиев Р.// Успехи медицинской микологии – 2014 - №13.
Дерматомикозы — обширная группа поражений кожных покровов, вызываемых патогенными грибами.
Классификация • Кератомикозы (разноцветный лишай) • Дерматофитии: эпидермофития паховая; микоз, обусловленный интердигитальным трихофитоном (эпидермофития стоп); микоз, обусловленный красным трихофитоном (руброфития); трихофития; микроспория; фавус • Кандидоз • Глубокие микозы: бластомикоз, споротрихоз, хромомикоз и др.
Этиология. Основные возбудители — различные виды Trichophyton, Microsporum, а также несколько видов рода Epidermophyton, объединённые под общим названием дерматофиты. Морфологическая идентификация возбудителей в образцах тканей затруднена и требует выделения чистой культуры. В редких случаях поражения вызывают различные виды Candida.
Эпидемиология. Большинство возбудителей широко распространены в природе, возможно повсеместное инфицирование. Заболевания более часто регистрируют в странах с жарким влажным климатом. Среди возрастных групп инфицированию более подвержены дети. Заболевания возникают после контакта с активным очагом поражения. Выделяют следующие эпидемически значимые группы возбудителей: • Геофильные дерматофиты обитают в почве. Заражение возможно после контакта чувствительного организма с инфицированной землёй • Зоофильные дерматофиты — паразиты большинства домашних животных (кошек, собак, рогатого скота), источник заражения людей • Антропофильные дерматофиты — паразиты человека, передача инфекционного агента происходит в результате контакта с больным.
Патогенез. При дерматомикозах инфицирующие агенты представлены фрагментами гиф и конидиями, попавшими в кератинсодержащие ткани (роговой слой кожи, волосы, ногти). Вирулентность дерматофитов низкая, и поражения подлежащих тканей у здоровых лиц не наблюдают. Для всех возбудителей характерна способность разрушать и утилизировать кератин. По типу роста в волосяном стержне возбудителей разделяют на 2 группы: endothrix — прорастают из кожи в фолликулы и волосы, не выходя за пределы волосяного стержня; ectothrix — прорастают из волосяного фолликула в волос.
Клиническая картина. Возбудители размножаются в коже и её придатках; заболевания ограничены, не представляют угрозы для жизни, часто спонтанно ограничиваются и обусловливают преимущественно косметические проблемы. В редких случаях отмечают молниеносное поражение прилежащих тканей, особенно у лиц с иммунодефицитами. Характерны зудящие круглые, ярко-красные, чётко ограниченные чешуйчатые бляшки менее 5 см в диаметре, располагающиеся единично или группами.
• Дерматофитии волосистой части головы, вызванные грибками рода Microsporum и трихофитами из группы endothrix, проявляются ломкостью волос, обусловленной ростом возбудителя в волосяном стержне • Дерматофитии волосистой части головы, вызванные трихофитами из группы ectothrix, часто сопровождаются гнойным расплавлением волосяных фолликулов и выпадением волос.
• Дерматомикоз бороды и усов. Течение может быть острым или, реже, хроническим. Первоначальные проявления — папулы и пустулы; позднее присоединяются поражения волосяных фолликулов. В результате их инфицирования развиваются гранулематозные повреждения, нередко вторично инфицированные бактериями. Характерны отёки поражённых участков, последние покрыты кровянистыми корками. Основной возбудитель — Trichophyton verrucosum.
• Дерматомикоз тела (tinea corporis). На различных участках тела возникают локализованные очаги шелушения, пустулёзных высыпаний, эритемы и пиодермий. Основные возбудители — Trichophyton mentagrophytes, Trichophyton rubrum и Microsporum canis.
• Паховый дерматомикоз. Проявляется очагами шелушения, пустулёзными высыпаниями, эритемой и пиодермиями в области ног (включая внутреннюю поверхность бёдер), гениталий, промежности и паха. Основные возбудители — Trichophyton mentagrophytes, Trichophyton rubrum, Epidermophyton floccosum и виды Candida.
• Дерматомикоз стоп. Поражения локализованы в области подошв, преимущественно на коже между пальцами; характерны небольшие пузырьки, трещины, чешуйки, участки размягчения и эрозии. Основные возбудители — Trichophyton mentagrophytes, Trichophyton rubrum, Epidermophyton floccosum.
• Онихомикоз. Проявляется утолщением, огрубелостью и расслоением ногтей пальцев рук и ног. Основные возбудители — виды Trichophyton; в редких случаях поражения вызывают виды Candida. Подробнее см. Онихомикозы.
• Фавус — грибковое поражение кожи, волос и ногтей с длительным хроническим течением и рубцовой алопецией. Этиология: возбудитель — Trichophyton schoenleinii; заражение происходит при тесном и длительном контакте с больным человеком. Клиническая картина • Скутулярная форма. Через 1 нед после заражения вокруг волосяных фолликулов появляется эритема, на фоне которой формируются чешуйки, превращающиеся в псевдопустулы, а затем в мелкие, до нескольких миллиметров в диаметре, желтоватые овальные или округлые крошащиеся образования блюдцевидной формы — скутулы (скутулы — чистая культура возбудителя). При удалении или разрешении скутулы остаётся эрозивная или язвенная поверхность, в дальнейшем происходит рубцовая атрофия кожи и развивается окончательная алопеция. Волосы не обламываются, но теряют блеск, становятся тусклыми, напоминающими паклю • Питиреоидная форма. Эритематозные участки кожи покрыты плотно сидящими чешуйками, рубцовая алопеция развивается медленнее, чем при скутулярной форме • Импетигинозная форма. Мощные жёлто-коричневые корки, по отхождению которых развивается рубцовая алопеция • При фавусе могут поражаться ногти, которые становятся жёлтыми, ломкими, а под ними на ногтевом ложе видны скутулы. Поражение слизистых оболочек и внутренних органов обычно приводит к смерти. Методы исследования, лечение, профилактика см. ниже. Синонимы: парша, лишай фавусный. МКБ-10. B35 Дерматофития.
Диагностика поверхностных микозов основана на клинических проявлениях, данных микроскопии поражённых тканей и идентификации культур микроорганизмов, выделенных из них. Возбудителей микроспории достаточно легко выявляют облучением волосистой части кожи головы УФ лампой Вуда (свечение зелёным цветом).
Методы исследования
• Выявление возбудителя микроскопией. Материалы для микроскопии — фрагменты кожи и её придатков (ногти, волосы). Образец кожи помещают на предметное стекло и наносят каплю 10% р-ра KOH. Через 10–15 мин проводят микроскопию образца на наличие гиф или конидий. Микроскопия волос позволяет легко идентифицировать возбудителей типов endothrix и ectothrix. Для поражений, вызванных возбудителями типа endothrix, характерны ямки и полости в волосяном стержне, тогда как при возбудителях типа ectothrix гифы оплетают стержень волоса снаружи. Для усиления контраста используют сниженный конденсор и матовый свет.
• Выделение культуры. Помещают отдельные волосы или фрагменты кожи на питательные среды. Образцы кожи получают осторожной скарификацией очага поражения стерильным скальпелем или предметным стеклом. Возбудителя идентифицируют микроскопически и по морфологии колоний •• Виды Trichophyton вырастают за 2–3 нед; колонии разноцветные; конидии большие, гладкие и септированные (до 10 септ), по форме напоминают карандаши (10–50 мкм). Внутривидовая идентификация затруднена и требует изучения биохимических свойств •• Виды Microsporum растут также медленно; макроконидии толстостенные, многоклеточные, веретенообразные (30–160 мкм) и покрыты шипиками •• Epidermophyton floccosum образует белые, жёлтые или оливковые колонии; идентифицируют по наличию множества гладких конидий, напоминающих дубинки (7–20 мкм длиной).
Дифференциальная диагностика • Розовый лишай • Экзема себорейная • Контактный дерматит • Сифилис • Псориаз • СКВ.
Лечение • Синтетические противогрибковые препараты местно в виде мази (крема) — миконазол или клотримазол 2 р/сут в течение 2 нед, а также кетоконазол 4 р/сут в течение 2 нед (в течение 1 нед после выздоровления — для предупреждения рецидива). Назначают также эконазол и производные метилнафталина, например нафтифин • При дерматофитии волосистой части кожи головы — гризеофульвин по 1 г/сут (детям — 16 мг/кг, при микроспории — 22 мг/кг) внутрь ежедневно до первого отрицательного анализа на грибы, затем в той же дозе в течение 2 нед через день и 2 нед 2 р/нед или кетоконазол. Тербинафин 125-250 мг/сутки в течение 4–6 нед. Местно — 2–5% р-р йода, мазь с серой (10%) и салициловой кислотой (3–5%) • При онихомикозе — тербинафин по 250 мг/сут в течение 2–4 мес, итраконазол 200 мг/сут в течение 3 мес.
Синонимы • Дерматофития • Эпидермофития • Кольцеобразный дерматомикоз
МКБ-10 • B35 Дерматофития • B36 Другие поверхностные микозы
ПРИЛОЖЕНИЯ
Геотрихоз — системный микоз, вызванный дрожжеподобным грибком Geotrichum candidum, протекающий с поражением полости рта, бронхов, лёгких или кишечника. Симптомы: кашель со слизисто-гнойной вязкой мокротой (с прожилками крови), афтозный стоматит, лихорадка. Возможна вторичная или смешанная инфекция. Прогноз неблагоприятный. Лечение • генцианвиолет • перорально калия йодид при поражении лёгких. МКБ-10. В48.3 Геотрихоз.
Хромомикоз — системное грибковое заболевание, вызываемое некоторыми тёмными гифальными грибами (Fonsecaea pedrosoi, Fonsecaea compacta или Phialophora verrucosa), с преимущественными грубыми и деформирующими изменениями кожи. Характерна медленная трансформация в крупные и часто изъязвляющиеся папилломатозные разрастания (в виде цветной капусты). Протекает обычно хронически. Наблюдают повсеместно; наиболее часто в тропических и субтропических странах (Бразилия, Коста-Рика). Лечение: успешность лечения находится в обратной зависимости от продолжительности заболевания и активности процесса; противогрибковые средства (амфотерицин В, кетоконазол), противоглистные средства (тиабендазол). Синонимы: дерматит веррукозный, Педрозо болезнь, хромофитоз, хромобластомикоз. МКБ-10. B43 Хромомикоз и феомикотический абсцесс.
Эритразма — псевдомикоз, вызываемый бактерией Corynebacterium minutissimum, проявляющийся ограниченными очагами желтовато-коричневого или розового цвета с чёткими контурами и мелким отрубевидным шелушением на поверхности; локализуется почти исключительно на прилегающих к мошонке участках внутренней поверхности бёдер.
Системные, или глубокие микозы – группа инфекционных заболеваний, вызванных грибковым поражением не только кожи, но и других органов. Некоторые из них (кокцидиоидоз и гистоплазмоз) относятся к особо опасным инфекциям, в связи с их высокой заразностью и тяжестью клинических проявлений.
Системное поражение организма грибками может проявляться патологией кожи, органов пищеварения, дыхания, лихорадкой, снижением веса, психическими расстройствами и многими другими признаками.
Большинство системных микозов вызвано грибками, которые в норме живут во внешней среде и на коже человека, не приводя к патологии. Однако при снижении защитных сил организма возбудитель активизируется, проникает в кровоток и вызывает поражение внутренних органов.

В последние годы глубокие микозы встречаются все чаще. Это связано с распространением факторов риска инфекции:
- химиотерапия и облучение у онкологических больных;
- применение иммунодепрессантов и глюкокортикоидов;
- длительное лечение антибиотиками;
- ВИЧ-инфекция и СПИД;
- аутоиммунные болезни (склеродермия, псориаз, ревматоидный артрит, сахарный диабет, синдром Рейно и другие).
Заболевание имеет хронический характер, его признаки развиваются постепенно. На ранних стадиях возможно бессимптомное течение.
Виды глубоких микозов
Классификация глубоких микозов основана на виде возбудителя и включает следующие формы:
- бластомикоз и криптококкоз;
- гистоплазмоз;
- кокцидиоидоз;
- споротрихоз;
- мукороз;
- аспергиллез;
- пенициллиоз;
- хромомикоз;
- риноспоридиоз;
- цефалоспориоз;
- кладоспориоз;
- келоидный микоз;
- мицетомы грибковой природы.
К глубоким псевдомикозам относятся актиномикоз и нокардиоз.

Принято считать, что возбудители большинства этих заболеваний вызывают глубокий эндемический микоз, то есть встречаются только на отдельных участках территории Земли. К ним относятся бластомикоз, кокцидиоидоз, паракокцидиоидоз, гистоплазмоз, пенициллиоз, хромомикоз. Они встречаются в некоторых регионах Америки, Юго-Восточной Азии, Африки, Австралии. Однако в связи с увеличением миграции населения эти болезни могут возникать и у жителей других районов.
Симптомы глубокого микоза не всегда зависят от его причины. У больных появляется кашель, лихорадка, боль в костях и суставах, боль в груди, правом подреберье, увеличение лимфатических узлов. При поражении мозга и его оболочек нарушается сознание и развивается кома.
Причины возникновения
Возбудители системных микозов часто живут в почве эндемичных участков. При контакте с пылью и землей они попадают в дыхательные пути человека. При последующей миграции населения инфекция распространяется в более благополучные страны.

В окружающей среде такая форма грибка трансформируется в мицелиальную. При проникновении ее с пищей, водой или воздухом она способна вызвать заболевание у другого человека.
Во многих случаях для активации грибков в организме необходимо снижение иммунной защиты человеческого организма. Эти условия возникают при длительном и необоснованном приеме антибиотиков, цитостатиков, противовоспалительных гормонов. На этом фоне может не только развиться инфекция, попавшая извне, но и внутренние сапрофитные грибки, безвредные для здорового человека (актиномицеты, аспергиллы, кандида, плесневые грибки).
Одна из главных причин развития системных микозов в нашей стране – синдром приобретенного иммунодефицита. В таком случае инфекция протекает очень тяжело, плохо поддается лечению и нередко служит причиной неблагоприятного исхода.
Кроме того, встречаются случаи заражения персонала лабораторий, работающего с культурой грибков.
Способы диагностики микозов
Эти инфекции встречаются в общей практике нечасто, поэтому диагностика обычно затруднена. Кроме того, эти заболевания имеют схожие внешние признаки с другими поражениями кожи, разнообразные общие проявления и нередко сочетаются с кожным туберкулезом и пиодермиями.
Основа диагностики – распознавание тканевой формы грибка, имеющей особенности у каждого возбудителя. Для этого необходимо получить срез ткани, например, при биопсии, окрасить его специальными веществами и изучить под микроскопом.

Получение культуры возбудителя, то есть выращивание его на питательной среде, крайне затруднено и проводится лишь в специализированных лабораториях.
Дополнительные методы диагностики:
- биопсия кожи;
- определение антигенов и антител к грибку в сыворотке крови;
- рентгенография легких и костей;
- люмбальная пункция;
- пункция костного мозга.
Лечение
Терапия системных грибковых инфекций зависит от общего состояния пациента, вида возбудителя, формы и тяжести течения болезни, сопутствующих заболеваний, переносимости лекарств.
Лечение глубоких микозов основано на применении фунгицидных препаратов.
Кетоконазол может использоваться внутрь и в виде лосьона или других наружных форм для профилактики кандидоза у больных с иммунодефицитом. При кандидозном эндокардите может понадобиться хирургическая операция – замена пораженного клапана на искусственный.

Лечение аспергиллеза проводят, используя амфотерицин В и итраконазол. При аллергическом варианте болезни, сопровождающемся приступами бронхиальной астмы, дополнительно назначаются глюкокортикоидные гормоны. При тяжелом поражении легких, сопровождающемся кровохарканьем, выполняют операцию – удаление доли или всего легкого.
Амфотерицин В или кетоконазол используются для лечения гистоплазмоза, криптококкоза, кокцидиоидомикоза, паракокцидиоидомикоза, бластомикоза. Только амфотерицин В применяется в терапии мукоромикоза и споротрихоза.
Дополнительно проводится патогенетическая и симптоматическая терапия, направленная на снятие интоксикации и поддержание жизненных функций организма:
- инфузии солевых растворов, гемодеза, плазмы;
- витамины и общеукрепляющие средства;
- бронхолитики;
- обезболивающие и другие.
В случае тяжелой дыхательной недостаточности, вызванной грибковой пневмонией, показана кислородотерапия или искусственная вентиляция легких.
Профилактика глубоких микозов

Способы предупреждения системных микозов можно разделить на 3 группы.
Находясь в эндемичных районах Америки, Юго-Восточной Азии или Африки, следует соблюдать правила личной гигиены. Путешествуя в природных условиях, нужно избегать контакта с пылью или водой из рек и прудов. Если после возвращения на родину человек почувствовал ухудшение самочувствия, у него появился кашель, боли в груди, лихорадка, нужно обязательно проконсультироваться у инфекциониста, сообщив ему о районе своей поездки.
Чтобы повысить сопротивляемость организма к грибковой инфекции, следует избегать необоснованного применения антибиотиков и гормональных препаратов. Во время лечения по поводу злокачественной опухоли нужно соблюдать все предписания врачей по профилактике инфекций.
ВИЧ-инфицированным людям нужно регулярно наблюдаться у инфекциониста и получать при необходимости антиретровирусную терапию.
Читайте также:

