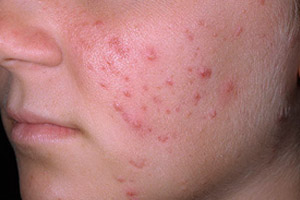
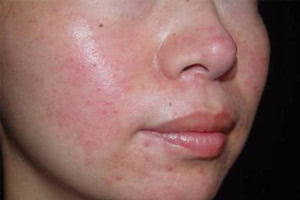
Гнойная инфекция прыщи на всем теле
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Акне: причины появления, симптомы, диагностика и способы лечения.
Определение
Акне (аcne vulgaris) чаще называют угрями. Это хроническое рецидивирующее воспалительное заболевание кожи, проявляющееся открытыми или закрытыми комедонами, папулами, пустулами, кистами.
Комедоны - невоспалительные мелкие узелки белого или черного цвета, которые создают ощущение неровного рельефа кожи, проявление скопления кожного сала и кератина в волосяном фолликуле.
Папулы (узелки) - бесполостные образования, выступающие над уровнем кожи, плотной или мягкой консистенции.
Пустулы - полостные элементы сыпи, возникающие в результате гнойного процесса.
Причины появления акне
Акне - один из самых распространенных дерматозов. Пик заболеваемости приходится на возраст 15-18 лет (юношеские угри), причем склонны к акне как юноши, так и девушки. Позднее акне (акне тарда) преобладает у женщин.
Выделяют несколько основных факторов, влияющих на развитие угревой сыпи: фолликулярный гиперкератоз, гипертрофия сальных желез, микробная колонизация и воспалительный процесс.
Триггером является генетически обусловленное увеличение количества андрогенов в организме и/или повышенная чувствительность рецепторов клеток сальных желез к производным тестостерона. В результате избыточной продукции кожного сала (себума) возникает гиперкератоз, способствующий образованию пробки в устье фолликулов. Это приводит к скоплению в нижней части фолликула кератиновых масс, избытка кожного сала и различных бактерий. Затем последовательно происходит расширение верхней части волосяного фолликула и образование микрокомедона. Микрокомедон, содержащий кератин, кожное сало и бактерии, продолжает расширяться, стенка фолликула разрывается, и начинается воспалительный процесс. Повышенная секреция себума приводит к росту микроорганизмов (Propionibacterium acnes, Staphylococcus epidermidis, грибов рода Pityrosporum).
Среди причин развития акне нередко называют снижение числа лактобактерий в желудочно-кишечном тракте, приводящее к увеличению уровня липидов в крови.
Кроме того, замечено, что акне чаще страдают люди, в рационе питания которых много продуктов, богатых жирами и быстрыми углеводами.
- Юношеские угри:
- Угри взрослых:
- Угри детского возраста:
- Угри, вызванные экзогенными причинами.
- Угри, вызванные механическими факторами.
- Акнеформные высыпания.
- легкие формы течения акне;
- средние формы течения акне;
- тяжелые формы течения акне.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
![Магомедова Мариян Хановна]()
гинеколог / Стаж: 30 лет
Дата публикации: 2019-03-27гинеколог / Стаж: 28 лет
Акне (угри, прыщи) — хроническое заболевание кожи, обусловленное избыточной продукцией кожного сала, патологическим увеличением количества кератина в клетках волосяных фолликулов, размножением пропионовых бактерий и воспалением.
Акне — самая распространённая патология кожи. По статистике, прыщи являются проблемой для 650 млн человек во всем мире. У 20% процентов из них заболевание протекает в умеренной и выраженной форме, что приводит к серьёзным косметическим дефектам (поствоспалительным рубцам, кистам, узлам на коже).
![Акне лица]()
В период полового созревания с акне той или иной степени тяжести сталкиваются около 90% подростков обоих полов. Женщины страдают от прыщей немного чаще. В большинстве случаев акне проходит самостоятельно в постпубертатном периоде. Однако у некоторых взрослых людей проблема сохраняется.
Механизм развития акне
Взаимное действие четырех факторов обуславливает механизм возникновения акне, а именно:
- Чрезмерное повышение секреции сальных желез, приводящее к снижению бактерицидных свойств кожного сала. Секрет становится плотным, закупоривая протоки и перекрывая их. Такое явление часто фиксируется у женщин в последнюю неделю менструального цикла и у подростков в период бурного полового созревания.
- Фолликулярный гиперкератоз, в основе которого лежит нарушение нормально текущего процесса постоянного обновления клеток волосяных фолликулов. Их поверхностный роговой слой утолщается и вместе с сальными пробками препятствует оттоку секрета сальных желез.
- Размножение пропионовых бактерий акне (Propionibacterium acnes) происходит по причине того, что микроорганизмы, в огромных количествах находящиеся на коже здоровых людей, способны вызвать развитие острых воспалительных реакций при наличии определенных условий. Одним из них являются сально-роговые пробки волосяных фолликулов, служащие идеальной средой для активной жизнедеятельности и размножения бактерий.
- Воспаление — это ответная реакция тканей на процесс активного размножения пропионовых бактерий акне.
Стадии развития акне
В зависимости от тяжести течения акне выделяют четыре стадии заболевания, а именно:
Этиология и патогенез акне
Угревая сыпь является полиэтиологическим заболеванием. Ведущим фактором считают генетическую предрасположенность, передающуюся по наследству от родителей к детям. Это подтверждается генетическими исследованиями и изучением степени проявления заболевания у близких и дальних родственников. Механизм наследования полигенный, что объясняет вариабельность симптомов и их выраженность у разных людей. Отмечено, что генетические факторы отвечают за более чем половину случаев заболевания.
Помимо генетических особенностей образованию прыщей способствует ряд экзогенных и эндогенных факторов.
Экзогенные (внешние) причины акне
К внешним причинам возникновения акне относятся нижеследующие факторы:
- Косметика. Злоупотребление косметическими средствами (кремами, пудрой, румянами, лосьонами и пр.), содержащими жиры. Последние закрывают поры, усиливают комедоногенез, усугубляя заболевание. В то же время продукция, не содержащая жиров, не влияет на акне.
- Жаркий и влажный климат. Климатические условия могут влиять на выраженность акне, так как тепло и повышенная влажность стимулируют функцию сальных желез.
- Солнечный свет и ультрафиолетовое излучение. Прямой солнечный свет, несущий большое количество ультрафиолетовых лучей, негативно действует на кожу в целом, оказывая повреждающее воздействие на кератиноциты. В то же время некоторые исследователи оспаривают способность инсоляции провоцировать акне, объясняя негативный эффект солнечного света фотосенсибилизацией, вызванной приёмом препаратов, применяющихся для лечения угревой сыпи.
- Профессиональный контакт с токсинами и загрязняющими веществами. У людей, занятых на химическом производстве или контактирующих с химикатами, акне через развитие гиперкератоза кожи и волосяных фолликулов диагностируется в большинстве случаев. Также работа в условиях запылённости или задымления усугубляет заболевание, провоцируя возникновение комедоногенеза у работников угольных шахт, мукомольных комбинатов, кухонных работников.
- Выдавливание прыщей. Почти все люди, страдающие от угревой сыпи, пытаются избавиться от проблемы с помощью выдавливания содержимого закупоренного фолликула. Эффект от подобных действий прямо противоположен ожиданиям. Механическая травма, вызванная внешним воздействием, приводит к распространению воспаления в окружающие ткани. Инфекция, проникновение которой неизбежно при отсутствии стерильности, также усугубляет этот процесс. В результате воспаление затрагивает более глубокие слои кожи, оставляет после себя грубые шрамы и рубцы.
- Медикаментозное акне. Некоторые лекарственные препараты являются провокаторами угревой сыпи путём прямого влияния на звенья патогенеза акне. В основном этой препараты, обладающие андрогенным эффектом (системная кортикостероидная терапия, анаболики, пероральные контрацептивы прогестинового ряда). Кроме того, акне провоцируют соли лития, антиконвульсанты (противосудорожные препараты), изониазид.
- Чрезмерная чистоплотность. Существует миф об акне, согласно которому грязь на коже провоцирует заболевание. На самом деле отмечено, что излишняя чистоплотность и злоупотребление антисептиками ухудшают состояние кожи. Это объясняется тем, что размножение пропионовых бактерий обычно сдерживается нормальной микрофлорой кожи. При частом применении антибиотиков, средств индивидуальной гигиены с антисептиками (в частности злоупотребление мылом и моющими средствами с триклозаном) происходит нарушение состава и снижение числа полезных бактерий, являющихся антагонистами для Propionibacterium acnes. Специалисты не рекомендуют слишком часто использовать продукцию с антибактериальным эффектом. Гипотеза подтверждается исследованиями, в которых была доказана эффективность применения аппликаций с лактобактериями на кожу больных с акне. В результате восстановления нормальной микрофлоры кожи выраженность воспаления снижалась, а количество колоний бактерий, высеивающихся с кожных покровов, сокращалось.
Эндогенные (внутренние) причины акне
К эндогенным (внутренним) причинам возникновения акне относятся следующие факторы:
Признаки и симптомы акне
В основном акне сопровождается локальными симптомами в виде полиморфных элементов на коже лица и туловища. Первичные элементы угревой сыпи могут быть представлены комедонами — чёрными точками на коже, возникающими при закупорке выводящих протоков сальных желез, закрытыми комедонами белого цвета, папулами, пустулами, кистами, узелками и рубцовыми изменениями. Черный цвет комедонов обусловлен окислением пигмента меланина при контакте с воздухом. Клинически все перечисленные патологии кожи являются последовательными стадиями одного и того же процесса. Комедоны вызываются закупоркой сальных желез. При присоединении инфекции содержимое железы становится гнойным, что приводит к воспалению и образованию папул, пустул и кист, обычно возвышающихся над поверхностью кожи. В таких случаях угревая сыпь сопровождается дерматитом, эритемой и болезненностью. Выраженное воспаление разрешается склеротическими изменениями, приводящими к появлению рубцов и узлов, состоящих из соединительной ткани.
Чаще всего акне локализуется на лице, спине, груди и проксимальной части верхних конечностей, то есть там, где находятся зоны кожных покровов, содержащих большое количество сальных желез. Почти у 100% пациентов поражается кожа лица, у 50% — кожный покров спины, у 15% — груди и области плечевого пояса. Кожа сальная на ощупь, имеет жирный блеск, что отражает избыточную продукцию кожного сала. Поры расширены, секретируют большое количество жира. Цвет кожных покровов тусклый, нездоровый, возможны очаги гиперпигментации.
Общие или системные симптомы акне могут наблюдаться у пациентов с тяжёлой формой заболевания. Возможны незначительное увеличение температуры тела в период обострения, субфебрилитет и артралгия. Гораздо чаще прыщи влияют на психологическое состояние больного. Акне на лице и теле часто становится причиной дискомфорта, неуверенности в себе, чувства неполноценности, самоизоляции, социальной дискриминации. В подростковом возрасте это воспринимается особенно остро, вплоть до клинически выраженной депрессии и даже суицидальных мыслей. Исследования доказали значительное влияние наличия угревой сыпи на качество жизни, снижение которого сопоставимо с серьёзными соматическими заболеваниями. Выраженность угревой сыпи не всегда соответствует степени воздействия на психологическое состояние пациента. Даже умеренные проявления заболевания могут иметь значительное влияние на жизнь больного.
Лечение акне
Метод лечения угревой сыпи — патогенетический, он включает в себя терапию, направленную на отдельные звенья механизма, приводящего к заболеванию. Этиотропная терапия не разработана, так как наследственную предрасположенность к акне устранить существующими методами невозможно.
Цели патогенетической терапии:
- нормализация гормонального фона, снижение продукции кожного сала (антиандрогенные и гормональные препараты, ретиноиды);
- борьба с гиперкератозом, профилактика образования новых комедонов (применение комедолитических средств);
- эрадикация инфекции Propionibacterium acnes с помощью местной и системной антибактериальной терапии;
- борьба с воспалением (местные кортикостероидные препараты).
Комплексная терапия акне
Лечебная тактика зависит от степени тяжести и стадии заболевания. Оптимальный и наиболее эффективный подход к терапии акне — комплексный, с одновременным применением нескольких групп препаратов и привлечением смежных специалистов.
Комбинированная терапия осуществляется наружными средствами, препаратами системного воздействия на весь организм. Таким способом можно предупредить появление новых высыпаний, устранить отдельные причины патологии, выявить наличие хронических процессов (гинекологических, гастроэнтерологических, эндокринных), очагов хронической инфекции, усугубляющих течение акне и препятствующих проводимому лечению.
Препараты наружного действия в лечении акне
Препараты для лечения акне можно разделить на две большие группы: местные и системные средства. При легкой и умеренной степени тяжести акне в основном применяются местные средства.
В настоящее время при лечении акне используется большое количество препаратов наружного применения:
Антиандрогены
При терапии акне у женщин возможно сочетание наружного лечения и приема гормональных контрацептивов, содержащих антиандрогены или эстрогенный профиль.
Из опыта комплексного лечения акне
Исследования, сравнивающие комплексное лечение акне с монотерапией, показали значительное преимущество первого подхода над вторым. Воздействуя на все звенья патогенеза угревой сыпи, можно добиться большего эффекта. По этой причине комплексное лечение с привлечением смежных специалистов, с использованием антибиотиков, гормональных и антиандрогенных средств даёт положительный эффект в 80-90% случаев. Курс лечения занимает в среднем 6-10 месяцев. К сожалению, большинство пациентов не имеют достаточного терпения или не знают о длительности терапии, что заставляет их искать другие методы лечения. В большинстве случаев они становятся клиентами клиник эстетической медицины или жертвами сомнительных объявлений, обещающих быстрое и недорогое лечение акне.
![Угревая сыпь на лице]()
Угревая сыпь — это, прежде всего, медицинская, а затем уже косметическая проблема. Терапия должна быть комплексной, направленная на причины и механизмы появления акне, а не только на внешние проявления. Лечение акне в Москве осуществляется в комплексном подходе и при выполнении всех рекомендаций специалистов гарантируется его высокая эффективность.
Прогноз лечения акне
У большинства мужчин и женщин после пубертатного периода проблема, связанная с возникновением акне, исчезает самостоятельно. В возрасте 25-ти лет от акне страдают только 5% мужчин и 12% женщин. При правильном лечении и комплексной терапии прогноз благоприятный. Улучшение или выздоровление наблюдается у 80-90% пациентов.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Гнойничок или пустула — это полостной элемент, заполненный гноем. Высыпания в виде гнойников на коже могут наблюдаться при различных заболеваниях. Гнойничковые поражения кожного покрова (пиодермии) относятся к группе инфекционно-воспалительных болезней. Чаще всего возбудителями являются стафилококки и стрептококки.
Гнойники на коже: причины
![гнойники на коже]()
Пиодермии в зависимости от возбудителя делятся на стрептодермии и стафилодермии. Появление гнойников на коже обусловлено наличием входных ворот инфекции и снижением защитных сил иммунной системы организма. Источником патогенных микроорганизмов является бактериальная флора кожных покровов, органов дыхания, окружающая среда.
Предрасполагающие к возникновению гнойников на коже факторы:
- переутомление;
- переохлаждение/перегрев организма;
- болезни ЖКТ и печени;
- нерациональное питание;
- хронические интоксикации.
Гнойники на коже как симптом заболеваний
Стафилодермии объединяют в себе такие болезни:
- Фолликулит и остиофолликулит. Гнойники на коже сосредоточены в области лица, шеи, предплечья, голени, бедра. Пустула с желтоватой верхушкой постепенно увеличивается в диаметре, затем присыхает и покрывается корочкой.
- Стафилококковый сикоз. Рецидивирующие высыпания в виде фолликулита и остиофолликулита, сосредоточенные в области усов, бороды, крыльев носа.
- Эпидемическая пузырчатка новорожденных. Гнойники на коже вызывает золотистый стафилококк. Многочисленные пузыри разного размера имеют мутное или прозрачное содержимое. Затем они вскрываются и превращаются в эрозии, покрытые корочкой.
- Фурункул. Плотный гнойный выступ, окруженный покрасневшей и воспаленной кожей. Воспалительный процесс нарастает и сопровождается болью, повышением температуры. Фурункул прорывается с излитием гноя и крови.
- Карбункул. Несколько бугорков-инфильтратов сливаются в один с образованием пустулы, это сопровождается повышением температуры и симптомами интоксикации. При вскрытии пустулы отходят некротические массы и гной с примесями крови.
- Гидраденит. Гнойники на коже локализуются в области апокриновых потовых желез. На начальной стадии возникают зудящие узелки, болезненные при надавливании. Стадия созревания сопровождается повышением температуры и интоксикацией.
Стрептодермия объединяет такие болезни, как:
- Стрептококковое импетиго. Гнойники на коже лица, туловища, боковых поверхностей рук и ног имеют вид пузырьков, наполненных прозрачной жидкостью. Вскоре она мутнеет и превращается в гной, затем пустулы присыхают и покрываются корочками.
- Буллезное импетиго. Пузыри шаровидной формы до 2 см в диаметре. Кожа отекает, вероятно развитие лимфаденита, лимфангита и слабости.
- Вульгарная эктима. Крупная и глубоко расположенная фликтена с гнойным или гнойно-геморрагическим содержимым, со временем подсыхает и образует толстую корку.
Лечение гнойников на коже
Терапия пиодермии носит этиологический, патогенетический и симптоматический характер. Могут назначаться антибактериальные и витаминные препараты, применяется иммунотерапия и физиотерапия, местно назначаются дезинфицирующие средства.
При появлении гнойников на коже нельзя самостоятельно их выдавливать, вскрывать, расчесывать. Это может привести к распространению инфекции и вторичному инфицированию, а также к образованию заметных шрамов на месте высыпаний.
Читайте также:
-
а) комедоны;
б) папулопустулезные угри;
в) узловато-кистозные угри;
г) молниеносные угри.
-
а) поздние угри;
б) инверсные угри;
в) bodybuilding acne;
г) конглобатные, или нагроможденные акне.
-
а) угри новорожденных;
б) угри детей.
Пациенты обычно предъявляют жалобы на сальность кожи, появление комедонов, папул, пустул, болезненность и зуд в месте высыпаний.
При папулопустулезных акне (самых распространенных высыпаниях) наблюдаются закрытые и открытые комедоны, папулы и пустулы. Закрытый комедон - это белесые папулы диаметром 1-2 мм, лучше всего заметные при растягивании кожи. При сдавливании такого комедона его содержимое выделяется с трудом. Закрытые комедоны часто воспаляются с образованием пустул. Открытые комедоны — это черные точки, размером 0,5-1,0 мм. Консистенция открытых комедонов плотная серовато-белая, форма - грушевидная.

У новорожденных акне возникают на фоне гормонального криза новорожденных и в большинстве случаев самостоятельно регрессируют без следа, проявляются единичными или множественными поверхностными папулами, пустулами, закрытыми и открытыми комедонами и милиумами (небольшими поверхностными кистами).
Детские акне наблюдаются редко, их появление связано с повышением андрогенов в организме на фоне врожденной гиперплазии коры надпочечников, вирилизирующих опухолях.
Юношеские акне являются самым распространенным поражением кожи, чаще всего они локализуются в центральной части лица (на носу, лбу, подбородке).
Новые высыпания обычно перестают появляться после 22-23 лет, но в некоторых случаях формируется персистирующая форма акне (постъювенильные акне), поздние акне, или акне тарда.
Симптомы акне тяжелой степени (конглобатная, или узловая форма) - глубокие воспалительные узлы и кисты, которые могут сливаться, возвышаясь над кожей. Когда узлы вскрываются, появляются язвы, которые долго не проходят. После регресса на их месте формируются рубцы постакне.
Возникновение инверсных акне связывают с метаболическим синдромом, инсулинорезистентностью. Воспалительный процесс происходит в апокриновых потовых железах с возникновением и вскрытием подкожных инфильтратов в подмышечных впадинах, в области пупка и промежности, вокруг сосков с последующим формированием рубцовых изменений. Заболевание протекает хронически с частыми рецидивами.
Молниеносные акне регистрируют у лиц мужского пола. Для заболевания характерны боли в крупных суставах, повышение температуры тела, возникают крупные элементы с некротическими корками и кровянисто-гнойным отделяемым на фоне уже имеющихся акне.
Механические угри (аcne mechanica) считается проявлением истинной угревой болезни – высыпания становятся следствием длительного трения или давления на кожу твердыми головными уборами, лобными повязками, тугими воротничками, грубыми шарфами, одеждой из грубой ткани.
Летние акне (Майорка-акне) появляются на открытых солнцу участках лица и тел, а также в результате применения средств с УФ-фильтрами.
Косметические акне провоцируются и поддерживаются косметическими средствами ухода за кожей. Изопропилмиристат, масло какао, ланолин, бутилстеарат, стеариловый спирт и масляная кислота, которые входят в состав средств, обладают наибольшим комедогенным эффектом.
Диагностика акне
С целью уточнения причины возникновения акне могут быть рекомендованы следующие обследования:
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Гнойные прыщи на теле. Причины и методы лечения
Чистая кожа - это один из критериев красоты, ведь именно здесь проявляются последствия различных заболеваний. Вы можете съесть продукт, который абсолютно не подходит вашему организму, и это отразится на вашей внешности. Порой появляются гнойные прыщи, которые свидетельствуют о каких-либо нарушениях в работе вашего организма.
В первую очередь стоит отметить, что давить такие прыщи категорически нельзя, ведь все может закончиться как небольшим воспалением, так и заражением крови. Многие пренебрегают этим правилом, а потом удивляются, почему прыщи не подходят, а их количество только увеличивается. Давайте поговорим о том, почему появляются гнойные прыщи в определенных местах на теле и как с ними бороться.
Причины появления гнойных прыщей
1. Активная работа сальных желез. У всех нас разные типы кожи, ведь один страдает от повышений потливости и жирного блеска, а кто-то не может грамотно подобрать увлажняющий крем, чтоб избавиться от сухости и постоянного чувства стянутости. Если на поверхности вашей кожи постоянно жирная пленка, то велика вероятность, что вы столкнетесь с такой проблемой как гнойные прыщи. Из-за того, что сальные железы активно работают, может происходить закупорка пор, а это ведет к образованию крупных гнойных прыщей.
2. Злоупотребление антибиотиками и гормональными препаратами. Применение сильных по действию медикаментов может привести к нарушениям различного рода. Если вы принимаете антибиотики, то пейте дополнительные препараты, чтоб ваш организм мог сопротивляться бактериям.
3. Несоблюдение правил гигиены. Это звучит для современного человека достаточно странно, но многие действительно не понимают, что жесткая мочалка и густая пена - это отличная профилактика гнойных прыщей на различных участках тела. Необходимо регулярно удалять пыль, грязь и жир с поверхности кожи, чтоб не перегружать клетки и способствовать их быстрому восстановлению. Обязательно позаботьтесь о том, чтоб мочалка была идеально чистой, для этого тщательно просушивайте ее каждый раз после применения и обрабатывайте антисептическими средствами.
4. Гормональные изменения в связи с женским циклом или беременностью. Из-за изменений в организме могут происходить некоторые слои в работе различных систем. Меняются некоторые химические соединения, поэтому есть вероятность, что на теле появятся некрасивые гнойные прыщи. Многие женщины отмечают, что сразу после родов кожа вновь становится гладкой и красивой. Если женщина беременна, то ее органов перестраивается, поэтому многие сталкиваются с такой проблемой как гнойные прыщи не только на лице, но и на груди, спине и плечах.
5. Неграмотное использование декоративной косметики. Это касается женщин, которые любят наносить слишком много косметики и забывают смыть ее перед сном. Часто причиной появления гнойных прыщей является тональный крем или слишком жирные лосьоны для тела. Научитесь использовать косметику грамотно, и не экономьте на продуктах, которые вы на себя наносите. Автозагар, оттеночные лосьоны для тела и жирные кремы оставьте для особого случая, а на каждый день выберите что-то более легкое.
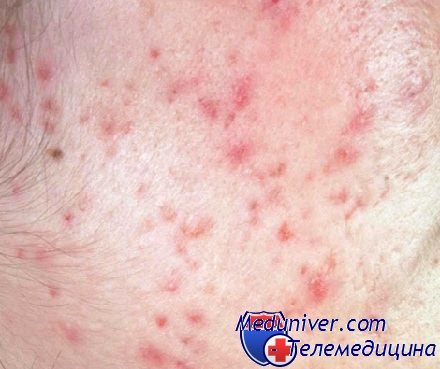
Причины появления гнойных прыщей на различных участках тела
Гнойные прыщи в области лобка:
- Половое созревание.
- Простудные заболевания половых органов.
- Венерические заболевания.
Гнойные прыщи на ногах:
- Повреждение волосяной луковицы во время эпиляции
- Вирусные заболевания
- Заболевания сосудов, варикоз
- Врастание новых волосков
Гнойные прыщи на груди:
- Серьезные заболевания внутренних органов
- Переохлаждение организма
- Аллергическая реакция
- Сбои в работе желудочно-кишечного тракта
- Использование в своем гардеробе одежды из синтетических тканей, которые у некоторых людей могут вызывать раздражение.
- Стресс
- Употребление вредных продуктов питания
- Заболевания половой системы.
Гнойные прыщи на ягодицах:
- Чрезмерно сухая кожа, которая нуждается в регулярном увлажнении.
- Сидячий образ жизни, из-за чего нарушается кровообращение.
- Потница
- Аллергическая реакция на новую бытовую химию, продукты питания или косметику.
- Переохлаждение организма.
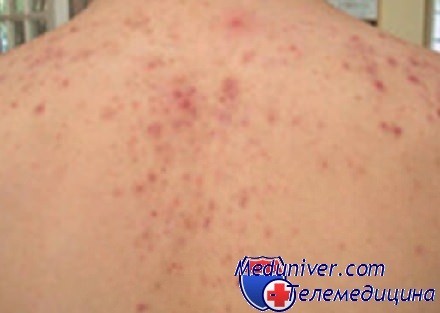
Гнойные прыщи на животе:
- Аллергия
- Ветрянка
- Сифилис
- Простудные заболевания
Гнойные прыщи на шее:
- Частое употребление гормональных препаратов
- Употребление стероидов
- Употребление противозачаточных средств.
Гнойные прыщи на лице:
- Неграмотное использование косметики
- Нарушение пищеварения
- Аллергические реакции.
Методы борьбы с гнойными прыщами
На самом деле существует достаточно большое количество различных методов, воспользовавшись которыми вы сможете избавиться от гнойных прыщей. В первую очень стоит обратить внимание на советы дерматолога и косметолога, потому как именно эти специалисты могут точно определить вашу проблему и назначить курс лечения. Ни в коем случае не давите прыщи, даже если у вас есть антисептические средства. Конечно, начать необходимо с правильного питания и соблюдения правил гигиены, а уже потом покупать дорогостоящие мази и посещать профессиональных косметологов и дерматологов.
1. Химический пилинг. Для того чтоб глубоко проникнуть под кожу необходимо применить достаточно сильные по действию препараты. Салициловая и феноловая кислоты лучше всего помогают в решении данной проблемы. Они проникают глубоко под кожу и эффективно воздействуют на источник воспаления.
2. Мази. Иногда дерматологи прописывают своим пациентам специальные мази, которые вытягивают инфекцию на поверхность кожи и убивают микробы. Посетите специалиста и приобретите по его рекомендации эффективную мазь, использовать которую вы сможете в домашних условиях. Мази прекрасно подходят для ежедневного применения и редко вызывают аллергию.
3. Ультразвуковое лечение. При помощи высокочастотного колебания гной из прыща выходит на поверхность, что и необходимо. Также ультразвук эффективно убивает микробы, поэтому не стоит волноваться, если вы решили отдать предпочтение именно этому методу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.