Госпитализация детей при лихорадке
Обновлено: 18.04.2024
Для цитирования: Захарова И.Н., Творогова Т.М., Заплатников Лихорадка у детей: от симптома к диагнозу. РМЖ. 2013;2:51.
Диагностический поиск причины лихорадки является наиболее значимым в работе педиатра, он требует профессионального мастерства и индивидуального подхода в каждом конкретном случае. Гипертермия может быть проявлением многих заболеваний и патологических состояний – от нарушения терморегуляции в результате инфекционных, соматических, гематологических заболеваний до психических и вегетативных расстройств. В большинстве случаев педиатр самостоятельно должен разобраться в причине лихорадки и поставить правильный диагноз. В этих случаях врачу помогают знания механизмов нарушения терморегуляции при гипертермии, основных вариантов течения лихорадки, клинической симптоматики заболеваний, манифестирующих с повышения температуры и протекающих на ее фоне.
Литература
1. Воробьев П.А. Лихорадка без диагноза. – М.: Ньюдиамед, 2008.– 80 с.
2. Saper C.B., Breder C.D. Endogenous pyrogens in the CNS: role in the febrile respons // Prog. Brain Res. 1992. 93. P. 419–428.
3. Foreman J.C. Pyrogenesis // Nextbook of Immunopharmacology. – Blackwel Scientific Publications, 1989.
4. Коровина Н.А., Захарова И.Н., А.Л. Заплатников, Т.М. Творогова. Лихорадка у детей: дифференциальная диагностика и терапевтическая тактика: Пособие для врачей. – М., 2006.– 54 с.
5. Чебуркин А.В. Патогенетическая терапия и профилактика острого инфекционного токсикоза у детей. – М., 1997. – 48 с.
6. Основы перинатологии / Под ред. Н.П. Шабалова, Ю.В. Цвелева. – М: МЕДпресс–информ, 2002. – С. 393–532.
7. Педиатрия. Клинические рекомендации / Под ред. А.А.Баранова. – М., 2005. – С. 96–107.
8. Коровина Н.А., Захарова И.Н., Гаврюшова Л.П. и др. Вегетативная дистония у детей и подростков: Руководство для врачей. – М., 2009. – 52 с.
9. Алгоритм: лихорадка неясного генеза // Consilium medicum. – 2001.– Т. 2. – С. 291–302.
10. Лыскина Г.А., Ширинская О.Г. Слизисто–кожный лимфонодулярный синдром (синдром Кавасаки). Диагностика и лечение. – М.: Видар, 2008. – 139 с.
11. Моррей Дж.П. Синдром Рейе // Интенсивная терапия в педиатрии. – М.: Медицина, 1995. – Т. 1. – С. 376–388.
12. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система): Выпуск 1.– М.: ГЭОТАР– Медицина, 2005. – 975 с.
13. The management of fever in young children with acute respiratory infection in developing countries /WHO/ ARI/ 93.90, WHO Geneva, 1993.
14. Белоусов Ю.Б., Моисеев В.С., Лепахин В.К. Клиническая фармакология и фармакотерапия. – М.: Универсум Паблишинг, 1997. – С. 218–233.
15. Hu Dai N.V., Lamar K. et al. COX –3, a cyclooxygenase – 1. variant inhibited by acetaminophen and other analgesic/ antipyretic drugs: Cloning, structure, and expression // Proc. Natl. Acad. Sci. 2002. Vol. 99, 21. P. 13926–13931.
16. Starko K.M., Ray C.G., Dominguly L.B. et al. Reye s Syndrom and salicylate use // Pediatrics. 1980. Vol. 66. P. 859.
17. Center for Disease Control: National Reye syndrom Surveillance –United States // New Tngland J. Med. 1999. № 340. Р. 41.
18. Дворецкий Л.И. Лихорадка: лечить или не лечить // Русский медицинский журнал. – 2003. – № 14. – С. 820–826.
19. Дворецкий Л.И. Лихорадящий больной. Место и польза антипиретиков // РМЖ.– 2011. – Т. 19. – № 18. – С. 1–7.
20. Hay A.D. et al. Paracetamol plus ibuprofen for the treatment of the fever in children (PITCH): ra–nomised and controlled trial // BMJ. 2008. Vol. 337. P. 1302.
21. Романюк Ф.П. Современные стратегии лечения лихорадки инфекционного генеза // Мед. вестник. – 2012. – № 25 (602).
22. Lesko S.M., Mitchell A.A. An assessment of the safety of pediatric ibuprofen. A practitioner–based randomized clinical trial // JAMA. 1995. 273 (12). P. 929–933.
Тактика врача при первой встрече с ребенком с высокой температурой тела - лихорадкой
Скрытая бактериемия у детей с лихорадкой, не имеющих локальных симптомов заболевания, представляет собой серьезную проблему. Частота бактериемии у этих детей является достаточно высокой — от 4 до 10%. Опасны последствия бактериемии, — у 5% больных развивается менингит и у 5% другие тяжелые бактериальные инфекции. Из данных, представленных Baron, однозначно следует, что скрытая бактериемия является реальной проблемой как для врачей поликлиник, так и для врачей клиник и скорой помощи.
Выявить бактериемию можно путем проведения посева крови на стерильность при первом же посещении врача. Повторный вызов такого больного при получении положительных результатов бактериологического исследования крови позволит диагностировать менингит и другие серьезные осложнения значительно раньше, чем при иных условиях. Сразу же начатая терапия предотвращает развитие дополнительных осложнений.
Раннее лечение больных в амбулаторных условиях после получения результатов посева крови, как нам кажется, уменьшает частоту возникновения менингита и других серьезных инфекционных заболеваний, но не сводит ее к нулю.
Иногда бывает, что в споре сторон эмоции и чувства берут верх над тщательным анализом имеющихся данных.
Точно выявить всех больных бактериемией невозможно, хотя некоторые уверяют в обратном. Можно выделить лишь небольшую группу больных, находящихся в тяжелом состоянии, у которых высока вероятность развития бактериемии.
Waskerwitz полагает, что по данным анамнеза и обследования, включая функциональную оценку состояния ребенка по тому, как он ест, пьет, спит, играет, можно выделить небольшую группу детей, которые выглядят настолько хорошо, несмотря на температуру 39,5 °С и выше, что имеют весьма незначительный риск развития бактериемии. Однако в эту группу вошло лишь 25% от общего числа больных, и автор, к сожалению, не привел сведений о средней температуре и ее колебаниях у детей в хорошем состоянии без бактериемии.
Если у всех больных температура тела была ниже 40 °С, то достаточно точный прогноз можно было сделать только по данным измерения температуры тела.
Сводные данные об исходе бессимптомной бактериемии у первоначально не госпитализированных детей (по материалам 9 опубликованных работ)

Тактика врача при первой встрече с ребенком с высокой температурой тела - лихорадкой
При первой встрече с ребенком с лихорадкой без локальных симптомов в распоряжении врача еще нет, естественно, результатов посева крови на стерильность. Поэтому врач может избрать один из трех тактических вариантов: лечить всех таких больных; не лечить никого из них; лечить выборочно некоторых из них. Каковы же последствия каждого из этих решений?
1. Допустим, врач решил не лечить больных с лихорадкой без локальных симптомов. К чему это может привести? Как уже отмечалось, приблизительно у 4—5% таких детей имеется бактериемия, из них у 5—10% (в зависимости от возраста и величины лихорадки) разовьется бактериальный менингит. В таком же или еще большем проценте случаев возникнут другие тяжелые бактериальные инфекции.
Кроме того, у 50% больных бактериемия будет все еще выявляться при повторном посеве крови через 1—3 дня. Таким образом, из 300 нелеченых больных с лихорадкой неустановленной этиологии бактериальный менингит может развиться у одного ребенка (300х0,05x0,07), а еще у двоих могут возникнуть другие тяжелые инфекционные заболевания. Если считать, что педиатр в среднем каждые 15 дней встречает одного ребенка с лихорадкой без местных симптомов, то за год он встретит приблизительно 25 больных и частота менингита составит один случай в 10 лет!
Этим и объясняется тот факт, что практические врачи недооценивают значение этой проблемы. Судьба 7—8 детей (300х0,05х0,5), у которых бактериемия сохранится при повторном обследовании, пока неясна. Это будет обсуждаться ниже.
2. Допустим, что врач решил лечить антибиотиками всех больных с лихорадкой без локальных симптомов. В этом случае, вероятно, частота менингита и других тяжелых бактериальных инфекций уменьшится вдвое. Но поскольку бактериемия отмечается менее чему 5% больных с лихорадкой, то на каждого ребенка с бактериемией 25—30 детей будут получать антибактериальное лечение без достаточных оснований.
3. Ни одно из этих двух решений не может считаться полностью удовлетворительным. Третье решение заключается в выборочном лечении отобранных по определенным параметрам больных, что позволяет лечить значительно меньшую группу, не упуская в то же время больных бактериемией. Чтобы выделить группу детей (высокого риска, необходимо учитывать 3 основных фактора риска: ранний возраст, высокую температуру тела и увеличение числа лейкоцитов крови.
В отношении возраста, как считает большинство авторов, высокому риску развития скрытой бактериемии подвержены дети первых 6—24 мес жизни. Однако это лишь относительная зависимость. Известно, что для данной возрастной группы характерно развитие пневмококковой бактериемии. Но во многих работах приводятся данные лишь в отношении детей первых двух лет жизни и исключаются дети в возрасте от 1 до 3 мес. Так, Teele, McCarthy и Baron сосредоточили внимание на больных в возрасте от 3—6 до 24 мес, в то время как в других работах четко показано, что распространенность скрытой бактериемии не ограничивается только этими узкими возрастными интервалами.
Например, в одном из исследований McCarthy при наблюдении больных с температурой 40 °С и выше частота скрытой бактериемии была фактически выше (15%) у больных в возрасте от 36 до 48 мес, чем в возрасте от 3 до 18 мес (12%).
Мы постоянно отмечали, что чем выше температура тела, тем больше риск развития бактериемии. Приемлемой, хотя и не бесспорной, пограничной точкой является температура тела 40 °С. Ибо риск развития бактериемии резко возрастает при подъеме температуры выше этого уровня.
Из приведенных выше данных очевидно, что как фактор высокого риска развития бактериемии лейкоцитов 15х10 9 /л представляет собой наиболее подходящий пограничный уровень как с точки зрения чувствительности, так и специфичности.
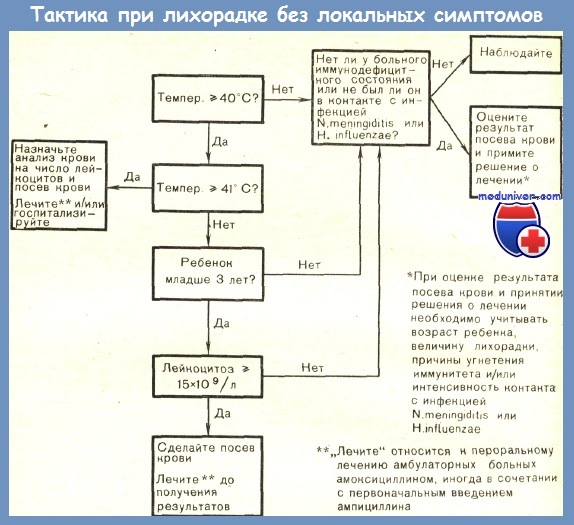
Использование факторов риска для отбора детей с лихорадкой на лечение
На основании данных Baron, относящихся к детям в возрасте от 3 до 24 мес с лихорадкой без локальных симптомов, мы можем сделать следующие теоретические расчеты. При отборе для лечения детей с температурой тела 40 °С и выше оно будет проводиться у меньшего числа больных и на одного ребенка со скрытой бактериемией придется лишь 17 детей, которым такая терапия не будет показана. При этом будет упущено незначительное число больных с бактериемией (ни одного из 9 в данной серии).
Если к этому условию добавить лейкоцитоз 15х10 9 /л и более, то лечению будет подвергнуто еще меньшее число больных. На одного больного с бактериемией придется только 4 больных, которым терапия не показана.
Однако при этом будет упущен один из 8 больных с бактериемией (12,5%). Между тем при использовании в качестве пограничного уровня таких показателей, как 10 000 полиморфноядерных нейтрофилов или 500 яесегментированных (кольцевых) нейтрофилов, будет упущено 25 и 50% больных с бактериемией соответственно. Теоретические расчеты на основе данных исследования Teele, посвященного детям первых 24 мес жизни с лихорадкой без локальных симптомов, показывают, что применение таких критериев, как температура 39 °С и выше и лейкоцитоз 15х10 9 /л и более, приведет к тому, что необоснованное лечение будет проведено у 8 детей на одного ребенка с бактериемией. При этом будет упущено весьма мало больных с бактериемией.
Выбор пограничных уровней для трех главных факторов риска (возраст, величина, лихорадка, лейкоцитоз) является спорным и остается на усмотрение каждого врача. Принцип, однако, ясен. Чем более строгий пограничный уровень используется, тем меньше будет число больных, подвергшихся необоснованному лечению, но при этом больше будет число пропущенных больных с бактериемией. И, наоборот, чем более неопределенным будет пограничный уровень, тем меньше больных с бактериемией будет упущено, но большее число больных лодвергнется лечению без показаний.
Пока мы должны сказать, что их появление должно вызывать у нас тревогу, а отсутствие не должно успокаивать.
Teele так описал ребенка из группы риска: возраст от 6 до 24 мес, температура тела 39 °С и выше, лейкоцитоз более 15х10 9 /л. По мнению автора, более приемлемы критерии, предложенные Hamrick: возраст до 36 мес, температура тела 40 °С и лейкоцитоз 15х10 9 /л.
Факторы риска в отношении скрытой бактериемии у детей с лихорадкой без локальных симптомов:
- Возраст менее 36 мес
- Температура тела более 40 °С (особенно более 41 °С)
- Лейкоцитоз более 15х10 9 /л (особенно более 20х10 9 /л)
- СОЭ более 30 мм/ч
- Наличие токсической грануляции, вакуолизации полиморфноядерных лейкоцитов, тромбоцитопении
- Предшествующее хроническое заболевание (например, серповидноклеточная анемия, иммунодефицитное состояние, аспления, лечение кортикостероидами)
- Клинические признаки, такие, как отказ от игр, тревожное состояние, вялость, плохой аппетит, нарушение сна
- Контакт с инфекцией N. meningiditis или Н. influenzae
- Фебрильные судороги
Мероприятия в отношении ребенка с лихорадкой из группы высокого риска
Знание факторов риска позволяет врачу выявить группу больных высокого риска. Что же из этого следует? Какие необходимо провести мероприятия? Рациональный алгоритм клинического ведения детей с лихорадкой без очага инфекции представлен на рисунке. Этот алгоритм в известном смысле произволен и представляет собой только общее руководство. Им не следует пользоваться, исключая другие клинические данные, или рассматривать его как единственный способ ведения больного.
По-видимому, производить посевы крови следует у всех детей из группы риска. Это позволяет врачу более точно отобрать детей для повторного обследования и дает возможность отобрать очень маленькую группу больных для госпитализации и интенсивной терапии — только тех, у кого первоначально была выявлена бактериемия и у кого продолжалась лихорадка к моменту получения положительного результата посева крови. Эти вопросы будут обсуждены в следующей статье на сайте.
Teele писал: «. мы считаем, что лечение еще до подтверждения бактериемии оправдано у детей в возрасте от 6 до 24 мес с температурой 39°С я числом лейкоцитов 15х10 9 /л. Он рекомендовал использовать ампициллин, а не пенициллин. По мнению автора, лечение больных высокого риска в амбулаторных условиях ведет к существенному снижению частоты стойкой бактериемии я пиогенных осложнений, особенно менингита; он согласен с тем, что такая терапия является обоснованной.
Использование повышенной СОЭ в качестве независимого показателя в дополнение к лейкоцитозу ведет к увеличению специфичности, но ценой снижения чувствительности. Автор считает, что нет необходимости определять СОЭ при обследовании всех детей с лихорадкой без локальных симптомов, хотя у отдельных детей это следует делать.
Значение других лабораторных показателей в качестве точного порогового критерия ограничено. К ним: относятся токсичекая грануляция, вакуолизация полиморфноядерных лейкоцитов и выраженное увеличение общего числа несегментированных (кольцевых форм) нейтрофилов (более 500) или общего числа полиморфноядерных лейкоцитов (более 10 000). Тромбоцитопения также должна вызывать подозрение на бактериемию или сепсис.
При некоторых хронических заболеваниях, несомненно, существует повышенный риск развития бактериемии. К ним относятся серповидноклеточная анемия, иммунодефицитные состояния, аспления. Больные, получающие кортикостероиды, также входят в группу высокого риска. Повышенная вероятность развития тяжелого инфекционного заболевания, включая бактериемию и менингит, существует у детей раннего возраста и у недавно 'бывших в контакте с инфекцией N. meningiditis или Н. influenzae.
Считается, что повышенный риск бактериемии имеют дети с фебрильньши судорогами в сочетании с лихорадкой неясного происхождения. Однако, по данным McCarthy, частота бактериемии у детей с фебрильньши судорогами очень низка. Если из всех представленных им наблюдений исключить 4 случая септического менингита, то среди 150 больных с лихорадкой и судорогами найдется лишь 2 случая бактериемии (частота 1,3%) и ни одного из 23 больных с лихорадкой без локальных симптомов.
В заключение необходимо отметить, что от социально-экономических условий больного зависит, сможет ли он прийти на прием к врачу для повторного обследования. Это следует учитывать при принятии решения о лабораторном обследовании и (или) лечении ребенка с лихорадкой, хотя эти факторы никак не влияют на риск развития бактериемии. То есть врач должен прибегнуть к немедленному обследованию или лечению больного ребенка, если нет уверенности в его повторном посещении.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лихорадка (гипертермия) – защитно-приспособительная реакция организма, возникающая в ответ на действие патогенных раздражителей, при которой перестройка процессов терморегуляции приводит к повышению температуры тела. При этом в результате гипертермии активируются процессы иммунного ответа. Повышенная температура тела может сохраняться в течение нескольких часов, дней, месяцев, лет (эфемерная, острая, подострая, хроническая лихорадка). По степени повышения температуры различают лихорадку: субфебрильную – 37,2-38,0ºС, фебрильную – 38,1-39ºС, пиретическую – 39-41ºС и гиперпиретическую – 41-42ºС.
Основной причиной лихорадки у детей являются инфекционные заболевания. С практической точки зрения выделяют лихорадку, возникающую в результате воспаления (при инфекционных и неинфекционных воспалительных заболеваниях) и “невоспалительные” гипертермии. Повышение температуры тела инфекционного генеза развивается в ответ на воздействие вирусов и бактерий, продуктов их распада (липосахаридов, белковых веществ, нуклеиновых кислот и др.). Температура тела может повышаться при неинфекционных воспалительных болезнях иммунопатологического генеза (диффузные болезни соединительной ткани, геморрагический васкулит) или резорбционного происхождения (ушиб, сдавление, разрез, ожог, некроз, асептическое воспаление, гемолиз).
Механизм “невоспалительных” лихорадок различен:
- нейрогенный (травма, кровоизлияние, опухоль, отек мозга);
- психогенный (невроз, психические расстройства, эмоциональное напряжение);
- рефлекторный (болевой синдром различного происхождения);
- эндокринный (гипертиреоз, сахарный диабет, феохромоцитома);
- лекарственный (введение кофеина, эфедрина, гиперосмолярных растворов, антибиотиков, сульфаниламидов) и др.=
Клиническая диагностика.
II.2. Гипертермический синдром – патологический процесс на фоне длительно удерживающейся лихорадки, приводящей к срыву компенсаторных возможностей терморегуляции и полиорганным, микроциркуляторным и дисметаболическим расстройствам. При высокой температуре (39-40˚С) потребление кислорода не обеспечивает возрастающие тканевые потребности, что приводит к развитию гипоксии, ацидоза и кетоза, эндотоксикоза; возникает угроза истощения энергетических ресурсов, что наиболее опасно для нервной системы и функции миокарда. В ряде случаев гипертермический синдром развивается вследствие тяжелой вододефицитной дегидратации, гипертиреоидного криза или под влиянием некоторых лекарств
Лечебная тактика врача при повышении температуры, состоит в решении двух вопросов:
- Следует ли снижать температуру тела (в большинстве случаев лихорадка при инфекционных заболеваниях носит защитный характер, поэтому добиваться нормализации температуры не всегда целесообразно)?
- Какие средства необходимо использовать для снижения температуры?
Показания для назначения жаропонижающих препаратов:
Жаропонижающие средства (по данным ВОЗ) следует применять тогда, когда аксилярная температура у ребенка превышает 38,5˚С. ВОЗ рекомендовано использовать у детей при ОРИ парацетамол и ибупрофен в качестве эффективных и безопасных средств.
Необходимо снижать температуру тела 38˚С и выше в следующих ситуациях:
- наличие у ребенка тяжелого легочного или сердечно-сосудистого заболевания, тяжелого психоневрологического состояния, течение которого может ухудшиться при лихорадке;
- детям с наследственными метаболическими заболеваниями;
- детям с фебрильными судорогами в анамнезе и риском их развития (особенно в возрасте первых 5 лет жизни);
- если лихорадка сопровождается жалобами на плохое самочувствие, мышечными болями или головной болью.
Неотложная помощь:
При “красной” гипертермии:
- раскрыть ребенка, напоить;
- парацетамол (пара-ацетоминофенол) внутрь в дозе 15 мг/кг (но не более 60 мг/кг/сутки). В ректальных свечах однократная доза парацетамола составляет 15-20 мг/кг;
- ибупрофен (Ибуфен®) 5-10 мг/кг (не более 30 мг/кг/сутки) внутрь детям c 3-го месяца жизни. Ибупрофен (Ибуфен®) должен быть применен в качестве стартовой терапии в тех случаях, когда назначение парацетамола противопоказано или малоэффективно (FDA, 1992).
- физические методы охлаждения: обтирание тела ребенка смесью равных количеств 40˚ спирта, воды и 9% столового уксуса или водой комнатной температуры, или пузырь со льдом на расстоянии около 4 см над областью головы.
Внимание! Однократное применение физических методов охлаждения не следует продолжать более 30-40 минут. Недопустимо резкое снижение температуры тела из-за возможности развития коллапса.
- Если в течение 20-30 мин. после вышеуказанных мероприятий температура тела не снизилась, либо температура тела ребенка изначально была выше 39,0˚С, внутримышечно ввести(допустима комбинация лекарственных средств в одном шприце):
- 50% раствор метамизола натрия (анальгина) - 0,1мл/год (5 мг/кг),
- 2,5% раствор прометазина (пипольфена) 0,1-0,15 мл/год (0,5-1,0 мг/кг), но не более 1,0 мл или 1% раствор дифенгидрамина (димедрола) из расчета 0,1 мл/год (0,1 мг/кг).
Примечание. Для купирования гипертермии можно использовать раствор вольтарена или диклофенака (в 1 мл – 25 мг акт. вещества) 0,5 мл/год (1мг/кг) в/мышечно, но не более 3,0 мл.
При “белой” гипертермии:
- согреть ребенка (грелки к рукам и ногам), дать внутрь обильное теплое питье;
- ввести в/мышечно:
- 50% раствор метамизола натрия (анальгина) - 0,1 мл /год,
- 2,5% раствор прометазина (пипольфена) 0,1-0,15 мл/год или 1%р-р димедрола – 0,1 мл/год,
- 2% раствор папаверина - 0,1–0,2 мл/год (0,2мг/кг) или раствор дротаверина (но-шпы) в дозе 0,1 мл/год или 1% раствор дибазола в дозе 0,1 мл/год.
Для детей старшего возраста возможно введение метамизола натрия в указанных дозировках и 2 % раствора никотиновой кислоты - 0,05 мл/кг в/мышечно.
- 0,5 % раствор диазепама (седуксена) - 0,1-0,15 мл/год,
- 50% р-ра метамизола натрия (анальгина) - 0,1 мл/год.
Внимание! При лихорадке температура тела контролируется каждые 30-60 мин. и после ее снижения до 37,5˚С лечебные гипотермические мероприятия прекращают, так как она может снизиться самостоятельно без дополнительных вмешательств.
При некупирующейся лихорадке, возможно развитие “злокачественной” гипертермии (имеются выраженные признаки централизации кровообращения - разница между кожной и ректальной температурой более 1˚С).
Эффект оказывает введение глюкокортикоидов (3% р-р преднизолона - 5 мг/кг или 0,4% р-р дексаметазона - 0,3 мг/кг (в 1 мл – 4 мг) в/венно или в/мышечно), иногда в сочетании с нейролептиками (0,25 % раствор дроперидола 0,1-0,2 мл/кг, аминазин и др.).
Лихорадка – защитно-приспособительная реакция организма, возникающая в ответ на взаимодействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению температуры тела; стимуляции естественной реактивности организма.
Лихорадка продолжает оставаться одной из частых причин обращения за помощью в педиатрической практике. Лихорадка ухудшает состояние ребенка, вызывает беспокойство родителей, остается основной причиной бесконтрольного применения лекарственных средств.
95% больных ОРИ получают жаропонижающие препараты при температуре тела 38 С, хотя у большинства больных умеренная лихорадка до 38,5° С не вызывает серьезного дискомфорта.
Лихорадка может развиться на фоне инфекционных, инфекционно-аллергических, и токсико-аллергических процессов, гипервитаминоза Д, обезвоживания организма, а также вследствие родовых травм, респираторного дистресс синдрома и т.д.
У взрослых лихорадка может возникать как следствие различных патологий головного мозга (травм, опухолей, кровоизлияния и др.), при наркозе.
Особо опасное состояние, критическое повышение температуры до 40°С, при котором развивается гипертермический синдром, который характеризуется нарушением процессов терморегуляции, гормонально-метаболическими нарушениями теплопродукции и нарушением теплоотдачи. В результате страдает терморегуляция: организм утрачивает способность компенсировать быстрое нарастание теплопродукции, обусловленное влиянием экзогенных (токсинов) или эндогенных (катехоламины, простагландины), пирогенных веществ, увеличением теплоотдачи, которая ухудшается за счет спазма периферических кровеносных сосудов.
В зависимости от степени повышения аксилярной (подмышечной) температуры тела выделяют:
- Субфебрильную 37,2° – 38,0° С;
- Низко фебрильную 38,1° – 39,0° С;
- Высокую фебрильную 39,1° – 40,0° С;
- Чрезмерное гипертермическую – более 40,1°С.
Снижение температуры необходимо:
- У детей до 6 мес. – при температуре тела более 38,0° С;
- У детей от 6 мес. до 6 лет – при внезапном повышении температуры до 39° С;
- У детей с заболеванием ССС и дыхательной систем, у детей с судорожным синдромом – при температуре тела 38,0° С и выше;
- Все случаи бледной лихорадки при температуре тела 38,0° С и более.
Тактика снижения температуры тела:
- Не следует принимать жаропонижающие средства при любой температурной реакции;
- Не нужно обязательно добиваться нормализации температуры, в большинстве случаев достаточно снизить температуру на 1 – 1,5° С, что сопровождается улучшением самочувствия ребенка. Снижение температуры не должно быть быстрым.
- Жаропонижающие средства не следует назначать для регулярного курсового приема;
- Аспирин запрещен в педиатрической практике детям до 15 лет, так как он вызывает синдром Рея – опасными для жизни ребенка осложнениями с поражением печени и почек. В педиатрической практике рекомендован парацетамол и ибупрофен.
С другой стороны парацетамол также опасен для взрослого организма в связи с тем, что зрелые ферменты системы печени выводя препарат, превращают его в токсические для организма соединения, а у детей данных ферментов еще нет.
- Также не рекомендуется длительное употребление антигистаминных препаратов.
Неотложная помощь при розовой лихорадке у детей:
- Парацетамол внутрь 10 мг/кг – разовая доза;
- Физические методы охлаждения:
Ребенка необходимо раздеть, обеспечить доступ свежего воздуха, обтереть влажным тампоном при температуре воды не менее 37° С, дать ребенку обсохнуть, повторить процедуру 2-3 рза с интервалом 10-15 минут; Обдуть вентилятором, использовать мокрую повязку на лоб, подмышечные области, холод на область крупных сосудов.
- Необходимо обильное питье сладким теплым чаем с лимоном, клюквенным морсом, соком, отварами трав цветков липы, малины;
- Кормить ребенка маленькими порциями в небольшом количестве, большой упор делать на обильное питье;
Спиртосодержащие растворы и укус нельзя использовать, так как это может вызвать спазм сосудов, стимуляцию мышечной дрожи, снижение температуры, сокращение теплоотдачи и нарастание теплопродукции.
Читайте также:

