Госпитальная инфекция чаще всего обусловлена тест ответ
Обновлено: 24.04.2024
Причины и факторы риска внутрибольничной инфекции
Внутрибольничными называют инфекции, возникающие и развивающиеся у пациентов лечебных учреждений (примерно у 25%). Наиболее распространёнными среди них считают респираторные, раневые, инфекции кожи и подкожно-жировой клетчатки, заболевания мочевыводящих путей и мягких тканей, а также септицемию (особенно при длительной катетеризации больных и выполнении инъекций).
Факторы риска - причины внутрибольничной инфекции
Вероятность передачи микроорганизмов между пациентами в лечебном учреждении достаточно высока.
Питание как причина внутрибольничной инфекции. Пищу для пациентов стационара обычно готовят централизованно на больничной кухне, поэтому при несоблюдении санитарно-гигиенических норм возникает риск развития пищевых инфекций. Алиментарным путём обычно происходит распространение антибиотикорезистентных штаммов микроорганизмов.
Вентиляция как причина внутрибольничной инфекции
Передача инфекций (например, мультирезистентных штаммов возбудителей туберкулёза, а также различных респираторных вирусов) может осуществляться воздушно-капельным путём при кондиционировании воздуха. Кроме того, плохая вентиляция может стать причиной заболеваний, вызываемых представителями рода Legionella.
Личные вещи пациентов как причина внутрибольничной инфекции. Любые предметы и вещи, используемые пациентами, могут содержать на своей поверхности различных возбудителей и быть источником возникновения инфекционных заболеваний.
Вода как причина внутрибольничной инфекции. Лечебные учреждения обладают сложной системой водоснабжения, к которой подключены уборные, души, центральное отопление и система кондиционирования воздуха. Кроме того, для работы автоклавов необходим горячий пар, подаваемый под высоким давлением. При этом в резервуарах для воды могут присутствовать микроорганизмы рода Legionella, а система охлаждения может стать источником инфекций, распространение которых осуществляется через систему вентиляции. Для уменьшения риска возникновения различных заболеваний необходимо в резервуарах для горячей воды поддерживать температуру выше 45 °С, а в резервуарах с холодной водой — ниже 20 °С.
Повышение восприимчивости пациентов к инфекциям происходит в результате ослабления защитных функций организма, что может быть связано с основным заболеванием или лечением (например, больные лейкемией или пациенты, подвергаемые химиотерапии). Кроме того, факторами, предрасполагающими к развитию инфекционного процесса, выступают пожилой возраст и неподвижное состояние больного, ишемия тканей делает их более подверженными бактериальной инвазии.

Медицинские процедуры как причина внутрибольничной инфекции
Катетеризация вен как причина внутрибольничной инфекции. Катетеризация вен — самая частая причина развития вну-трибольничной бактериемии. При этом риск возникновения инфекции прямо пропорционален длительности нахождения устройства в вене. При нарушении целостности кожного покрова возникает вероятность проникновения внутрь таких микроорганизмов, как Staphylococcus aureus, S. epidermidis и Corynebacterium jeikeium. Первый признак заражения — воспаление в месте инъекции. Инфекции, возникающие при использовании катетеров, могут осложняться септицемией, эндокардитом и метастатическим распространением инфекции (например, остеомиелитом).
Катетеризация мочевого пузыря. При длительном применении мочевых катетеров возникает риск развития инфекционного процесса в мочевом пузыре, для уменьшения которого необходимо соблюдение правил асептики и антисептики при введении катетера.
Хирургические вмешательства как причина внутрибольничной инфекции
У пациентов хирургического отделения в анамнезе часто отмечают терапевтические заболевания (например, бронхиальная астма, сахарный диабет), снижающие устойчивость организма к инфекции. Кроме того, само хирургическое вмешательство весьма травматично и несёт в себе риск развития различных осложнений (ишемии тканей, раневых инфекций и др.). Помимо объёма и продолжительности операции, большую роль играет мастерство хирурга: чем меньше повреждение тканей во время хирургического вмешательства, тем ниже риск возникновения болезни. Предоперационный период должен быть максимально коротким (во избежание заражения антибиотикорезистентными внутрибольничными микроорганизмами). При наличии симптомов острого заболевания (например, лёгочной инфекции) следует отложить плановую операцию.
Для снижения вероятности заражения во время хирургического вмешательства воздух в операционные подают через специальные фильтры. Движения медперсонала должны быть сведены к минимуму, что позволяет не создавать дополнительных воздушных потоков. Для снижения вероятности распространения возбудителей инфекции перед входом в операционную необходимо переодеться в стерильную одежду. Воздухонепроницаемая одежда уменьшает риск контаминации микроорганизмами, присутствующими на коже хирурга, но вызывает неудобства при её ношении.
Для предотвращения послеоперационных инфекций назначают антибиотикопрофилактику. Препараты должны обладать бактерицидным действием и проникать в необходимое место в концентрации, достаточной для уничтожения микроорганизмов, вызывающих инфекционный процесс. Следует отметить, что данных, подтверждающих эффективность антибиотикопрофилактики, начатой позже 48 ч после выполнения оперативного вмешательства, в настоящее время не существует.
Во время интубации трахеи возникает вероятность проникновения возбудителей в нижние отделы дыхательных путей. При этом послеоперационные боли, неподвижность и обезболивание препятствуют откашливанию, что способствует повышению риска развития пневмонии. Кроме того, в условиях стационара часто возникают респираторные заболевания, вызванные устойчивыми грамотрицательными микроорганизмами, присутствующими в окружающей среде.
Мероприятия по улучшению качества медицинской помощи в первую очередь направлены на борьбу с внутрибольничными инфекционными заболеваниями (например, вызванными Clostridium difficile или метициллинрезистентным золотистым стафилококком (МРЗС).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
58. К признакам септического варианта генерализованной формы сальмонеллеза относится все перечисленное, кроме:
- 1. Лихорадки неправильного типа, отсутствия цикличности в течении болезни
- 2. Длительного гастроэнтерического синдрома
- 3. Озноба, потов
- 4. Гепатоспленомегалии, возможной желтухи
- 5. Формирования вторичных септикопиемических очагов
- 1. Волнообразная, ремитирующая или постоянная лихорадка
- 2. Нарастание токсического синдрома после прекращения кишечных дисфункций
- 3. Головная боль, слабость, нарушение сна
- 4. Относительная брадикардия, снижение АД
- 5. Все перечисленное
60. Основным материалом для проведения бактериологических исследований при сальмонеллезе является: 1) кал 2)рвотные массы и промывные воды 3)моча 4)кровь 5)желчь
- 1. Все ответы правильные
- 2. Все ответы правильные, кроме 1), 2)
- 3. Все ответы правильные, кроме 3), 4)
- 4. Все ответы правильные, кроме 3), 5)
- 1. Антибактериальная терапия
- 2. Восстановление водно-электролитного баланса
- 3. Дезинтоксикация
- 4. Спазмолитики
- 5. Вяжущие средства
- 1. Глюканата кальция
- 2. Папаверина, но-шпы
- 3. Индометацина
- 4. Имодиума
- 5. Вяжущих средств
- 1. Атибактериальную терапию
- 2. Дезинтоксикацию
- 3. Симптоматическую терапию
- 4. Все перечисленное
- 1. Возбудители попадают в пищу из внешней среды
- 2. Возможно эндогенное инфицирование пищевых продуктов
- 3. Путь заражения алиментарный
- 4. Часто протекают в виде вспышек
- 5. Возможно парентеральное заражение
- 1. Местного действия токсинов в желудочно-кишечном тракте
- 2. Общетоксического синдрома
- 3. Нарушение синтеза биологически активных веществ
- 4. Развитие аутоиммунных реакций
- 5. Развитие гастроэнтерита
66. Под воздействием токсинов при пищевых токсикоинфекциях в желудочно-кишечном тракте происходят все перечисленные изменения, кроме:
- 1. Воспаление слизистой оболочки
- 2. Изменения синтеза различных биологических веществ
- 3. Нарушение моторики желудочно-кишечного тракта
- 4. Атрофии ворсинок кишечного эпителия
- 5. Повышения проницаемости клеточных мембран
67. Развитие синдрома гастроэнтерита и водно-электролитные потери при пищевых токсикоинфекциях обусловлены:
- 1. Активацией аденилциклазы, усиленным образованием циклического аденозин 3,5- монофосфата
- 2. Стимуляцией кишечной секреции
- 3. Нарушением реабсорбиции воды и эликтролитов
- 4. Усилением секреции ионов хлора, снижением спонтанной реабсорбиции натрия
- 5. Всем перечисленным
- 1. Хорошо переносит низкие температуры
- 2. Хорошо переносит высокие температуры
- 3. Длительно сохраняется во внешней среде
- 4. При нагревании до 100оС разрушается в течении 5 минут
- 5. Устойчив к воздействию алкоголя
69. Длительность инкубационного периода при пищевой токсикоинфекции стафилококковой этиологии составляет:
- 1. До 6 часов
- 2. От 7 до 12 часов
- 3. От 13 до 24 часов
- 4. Свыше 24 часов
70. Характерными симптомами пищевой токсикоинфекции стафилококковой этиологии является все перечисленное, кроме:
- 1. Сильных болей в эпигастрии
- 2. Отсутствия лихорадки
- 3. Выраженной интоксикации
- 4. Длительной диареи
- 5. Гемодинамических нарушений
71. Длительность инкубационного периода при пищевой токсикоинфекции клостридиальной этиологии обычно составляет:
- 1. До 6 часов
- 2. От 6 до 24 часов
- 3. От 25 до 48 часов
- 4. Более 48 часов
72. Основными механизмами патогенеза пищевой токсикоинфекции клостридиальной природы являются все пкречисленные, кроме:
- 1. Повреждение слизистой кишечника токсинами
- 2. Повреждения слизистой оболочки кишки бактериями
- 3. Развития некротического энтерита
- 4. Токсемии
- 5. Бактериемии
- 1. Сильные боли в животе
- 2. Тошнота, рвота
- 3. Жидкий кровавый стул до 20 раз и больше в сутки
- 4. Выраженное обезвоживание, отсутствие лихорадки
- 5. Все перечисленное
- 1. Промывание желудка
- 2. Антибиотиков
- 3. Оральной регидратации, внутривенного введения солевых растворов
- 4. Средств, купирующих синдром гастроэнтерита
- 5. Ферментных препаратов и вяжущих средств
75. Для внутривенной регидратации при пищевой токсикоинфекции применяют все перечисленные растворы, кроме:
- 1. Дисоля, трисоля, квартсоля
- 2. Ацесоля, хлосоля, лактосоля
- 3. Полиглюкина, реополиглюкина
- 1. Неконтагиозное заболевание
- 2. Чаще вызывается токсинами типа А, В, Е
- 3. Фактор передачи – пищевые продукты
- 4. Токсин при нагревании разрушается
- 5. Все перечисленное
- 1. Грибов домашнего консервирования и соления
- 2. Молока и молочных продуктов
- 3. Овощей, фруктов домашнего консервирования
- 4. Домашней ветчины, сала, колбасы
- 5. Соленой и копченой рыбы домашнего приготовления
- 1. Симпатическую нервную систему
- 2. Чувствительные мотонейроны
- 3. Парасимпатическую нервную систему, большие мотонейроны передних рогов спинного мозга
- 4. Периферические нервы
- 5. Все перечисленные
- 1. Гастроэнтерического
- 2. Неврологического
- 3. Смешанного
- 4. Геморрагического
- 1. Отсутствием лихорадки
- 2. Болями в эпигастрии (обычно умеренными)
- 3. Тошнотой, рвотой
- 4. Калом без патологических примесей
- 5. Всем перечисленным
- 1. Головной боли
- 2. Слабости
- 3. Нарушение зрения
- 4. Сухости во рту
- 5. Нарушения глотания
- 1. Птоза
- 2. Мидриаза, нистагма
- 3. Вялой реакции зрачков на свет, нарушения конвергенции и аккомодации
- 4. Повышения корнеального рефлекса
- 5. Ограничения движения глазных яблок, экзофтальма
83. Признаками глоссофарингоневрологических расстройств при ботулизме является все перечисленное, кроме:
- 1. Затруднения при открывании рта, боли при жевании
- 2. Нарушения глотания, вытекания жидкости через нос
- 3. Речи с носовым оттенком, дизартрии
- 4. Осиплости голоса, афонии
- 5. Сухости во рту
- 1. Резкой общей слабости
- 2. Нарушением кожной чувствительности
- 3. Слабости и парезов мышц шеи и верхних конечностей
- 4. Недостаточности дыхательных мышц
- 5. Нарушения походки
- 1. Нарушений сознания
- 2. Симметричности поражения
- 3. Отсутствия расстройств чувствительности
- 4. Паралитического синдрома
86. Клиническими проявлениями дыхательной недостаточности при ботулизме является все перечисленное, кроме:
- 1. Отсутствия диафрагмального дыхания
- 2. Резкого ограничения подвижности межреберной мускулатуры
- 3. Исчезновения кашлевого рефлекса
- 4. Дизартии
- 5. Учащения дыхания, снижения жизненной емкости легких
- 1. Угнетение дыхательного центра
- 2. Поражение проводящих ретикулоспинальных путей
- 3. Угнетение активной моторной иннервации дыхательных мышц
- 4. Все перечисленное
- 1. Инфекционно-токсического шока
- 2. Острой дыхательной недостаточности
- 3. Острой сердечной недостаточности
- 4. Гнойно-септических осложнений
- 1. Клинической симптоматике и данных эпидемиологического анализа
- 2. Выделении токсинов возбудителя из крови
- 3. Выделении возбудителя из испражнений
- 4. Все перечисленное
- 1. 1 лечебную дозу, независимо от тяжести болезни однократно
- 2. 1 лечебную дозу однократно при легком течении и средней тяжести
- 3. 2 лечебные дозы трехкратно с интервалом 8 часов при тяжелом течении
- 1. Тетрациклин
- 2. Пенициллин
- 3. Канамицин
- 4. Левомицетин
93. В качестве патогенетической терапии при ботулизме проводят все перечисленные лечебные мероприятия, кроме:
- 1. Дезинтоксикации
- 2. Гемодиализа
- 3. Гипербарической оксигенации
- 4. Промывания желудка и очистительной клизмы
- 5. Обеспечения адекватного питания больного
- 1. Относится к роду шигелл
- 2. Капсул и спор не образует
- 3. В канализационных водах может сохранять жизнеспособность до 2—30 суток
- 4. В настоящее время заболевание чаще вызывают бактерии Флекснера и Зоне
- 5. Все перечисленное
- 1. Водный
- 2. Пищевой
- 3. Контактно-бытовой
- 4. Все ответы правильные
- 1. Токсемия
- 2. Воздействие токсина на центральную и периферическую нервную систему
- 3. Поражение токсинами нервно-сосудистого аппарата кишечника, нарушение микроциркуляции в кишечной стенке, развитие воспалительных и деструктивных изменений
- 4. Непосредственное повреждение бактериями эпителия кишечника
- 5. Все перечисленное
- 1. Внедрение в клетку эпителия
- 2. Размножение шигелл внутри клетки
- 3. Дегенерацию эпителия
- 4. Разрушение и отторжение эпителия
- 5. Все перечисленное
- 1. Высоты и продолжительности лихорадки
- 2. Гемодинамических расстройств
- 3. Обезвоживания
- 4. Степени интоксикации
- 5. Частоты и продолжительности жидкого стула, степени выраженности гемоколита
- 1. Высота и продолжительность лихорадки
- 2. Гемодинамические расстройства
- 3. Степень интоксикации
- 4. Частота и продолжительность жидкого стула, степень выраженности гемоколита
- 5. Все перечисленное
100. Характерными клиническими особенностями хронической дизентерии является все перечисленное, кроме:
- 1. Протекает в виде двух форм: рецидивирующей и непрерывной
- 2. Характерно наличие тенезмов и ложных позывов
- 3. Стул учащенный, скудный, обычно кашицеобразный со значительной примесью слизи, часто и крови
- 4. Характерны стойкие гемодинамические нарушения
- 5. При пальпации определяется уплотненная, болезненная, ограниченно- подвижная сигмовидная кишка
Gee Test
Система подготовки к тестам и средство для проверки своих знаний. Инструмент для тестирования студентов и школьников.
Внутрибольничные инфекции – различные инфекционные заболевания, заражение которыми произошло в условиях лечебного учреждения. В зависимости от степени распространения различают генерализованные (бактериемию, септицемию, септикопиемию, бактериальный шок) и локализованные формы внутрибольничных инфекций (с поражением кожи и подкожной клетчатки, дыхательной, сердечно-сосудистой, урогенитальной системы, костей и суставов, ЦНС и т. д.). Выявление возбудителей внутрибольничных инфекций проводится с помощью методов лабораторной диагностики (микроскопических, микробиологических, серологических, молекулярно-биологических). При лечении внутрибольничных инфекций используются антибиотики, антисептики, иммуностимуляторы, физиотерапия, экстракорпоральная гемокоррекция и т. д.

Общие сведения
Внутрибольничные (госпитальные, нозокомиальные) инфекции - инфекционные заболевания различной этиологии, возникшие у пациента или медицинского сотрудника в связи с пребыванием в лечебно-профилактическом учреждении. Инфекция считается внутрибольничной, если она развилась не ранее 48 часов после поступления больного в стационар. Распространенность внутрибольничных инфекций (ВБИ) в медицинских учреждениях различного профиля составляет 5-12%. Наибольший удельный вес внутрибольничных инфекций приходится на акушерские и хирургические стационары (отделения реанимации, абдоминальной хирургии, травматологии, ожоговой травмы, урологии, гинекологии, отоларингологии, стоматологии, онкологии и др.). Внутрибольничные инфекции представляют собой большую медико-социальную проблему, поскольку утяжеляют течение основного заболевания, увеличивают длительность лечения в 1,5 раза, а количество летальных исходов - в 5 раз.

Этиология и эпидемиология внутрибольничных инфекций
Основными возбудителями внутрибольничных инфекций (85% от общего числа) выступают условно-патогенные микроорганизмы: грамположительные кокки (эпидермальный и золотистый стафилококк, бета-гемолитический стрептококк, пневмококк, энтерококк) и грамотрицательные палочковидные бактерии (клебсиеллы, эшерихии, энтеробактер, протей, псевдомонады и др.). Кроме этого, в этиологии внутрибольничных инфекций велика удельная роль вирусных возбудителей простого герпеса, аденовирусной инфекции, гриппа, парагриппа, цитомегалии, вирусных гепатитов, респираторно-синцитиальной инфекции, а также риновирусов, ротавирусов, энтеровирусов и пр. Также внутрибольничные инфекции могут быть вызваны условно-патогенными и патогенными грибами (дрожжеподобными, плесневыми, лучистыми). Особенностью внутригоспитальных штаммов условно-патогенных микроорганизмов служит их высокая изменчивость, лекарственная резистентность и устойчивость к воздействию факторов среды (ультрафиолета, дезинфектантов и пр.).
Источниками внутрибольничных инфекций в большинстве случаев выступают пациенты или медицинский персонал, являющиеся бактерионосителями или больными стертыми и манифестными формами патологии. Как показывают исследования, роль третьих лиц (в частности, посетителей стационаров) в распространении ВБИ невелика. Передача различных форм госпитальной инфекции реализуется с помощью воздушно-капельного, фекально-орального, контактного, трансмиссивного механизма. Кроме этого, возможен парентеральный путь передачи внутрибольничной инфекции при проведении различных инвазивных медицинских манипуляций: забора крови, инъекций, вакцинации, инструментальных манипуляций, операций, ИВЛ, гемодиализа и пр. Таким образом в медучреждении возможно заразиться гепатитами В, С и D, гнойно-воспалительными заболеваниями, сифилисом, ВИЧ-инфекцией. Известны случаи внутрибольничных вспышек легионеллеза при приеме больными лечебного душа и вихревых ванн.
Факторами, участвующими в распространении внутрибольничной инфекции, могут выступать контаминированные предметы ухода и обстановки, медицинский инструментарий и аппаратура, растворы для инфузионной терапии, спецодежда и руки медперсонала, изделия медицинского назначения многоразового использования (зонды, катетеры, эндоскопы), питьевая вода, постельные принадлежности, шовный и перевязочный материал и мн. др.
Значимость тех или иных видов внутрибольничной инфекции во многом зависит от профиля лечебного учреждения. Так, в ожоговых отделениях преобладает синегнойная инфекция, которая в основном передается через предметы ухода и руки персонала, а главным источником внутрибольничной инфекции являются сами пациенты. В учреждениях родовспоможения основную проблему представляет стафилококковая инфекция, распространяемая медицинским персоналом-носителем золотистого стафилококка. В урологических отделениях доминирует инфекция, вызываемая грамотрицательной флорой: кишечной, синегнойной палочкой и др. В педиатрических стационарах особую значимость имеет проблема распространения детских инфекций – ветряной оспы, эпидемического паротита, краснухи, кори. Возникновению и распространению внутрибольничной инфекции способствуют нарушение санитарно-эпидемиологического режима ЛПУ (несоблюдение личной гигиены, асептики и антисептики, режима дезинфекции и стерилизации, несвоевременное выявление и изоляция лиц-источников инфекции и т. д.).
К группе риска, в наибольшей степени подверженной развитию внутрибольничной инфекции, относятся новорожденные (особенно недоношенные) и дети раннего возраста; пожилые и ослабленные пациенты; лица, страдающие хроническими заболеваниями (сахарным диабетом, болезнями крови, почечной недостаточностью), иммунодефицитом, онкопатологией. Восприимчивость человека к внутрибольничным инфекциям увеличивается при наличии у него открытых ран, полостных дренажей, внутрисосудистых и мочевых катетеров, трахеостомы и других инвазивных устройств. На частоту возникновения и тяжесть течения внутрибольничной инфекции влияет долгое нахождение пациента в стационаре, длительная антибиотикотерапия, иммуносупрессивная терапия.
Классификация внутрибольничных инфекций
По длительности течения внутрибольничные инфекции делятся на острые, подострые и хронические; по тяжести клинических проявлений – на легкие, среднетяжелые и тяжелые формы. В зависимости от степени распространенности инфекционного процесса различают генерализованные и локализованные формы внутрибольничной инфекции. Генерализованные инфекции представлены бактериемией, септицемией, бактериальным шоком. В свою очередь, среди локализованных форм выделяют:
- инфекции кожи, слизистых и подкожной клетчатки, в т. ч. послеоперационных, ожоговых, травматических ран. В частности, к их числу относятся омфалит, абсцессы и флегмоны, пиодермия, рожа, мастит, парапроктит, грибковые инфекции кожи и др.
- инфекции полости рта (стоматит) и ЛОР-органов (ангина, фарингит, ларингит, эпиглоттит, ринит, синусит, отит, мастоидит)
- инфекции бронхолегочной системы (бронхит, пневмония, плеврит, абсцесс легкого, гангрена легкого, эмпиема плевры, медиастинит)
- инфекции пищеварительной системы (гастрит, энтерит, колит, вирусные гепатиты)
- глазные инфекции (блефарит, конъюнктивит, кератит)
- инфекции урогенитального тракта (бактериурия, уретрит, цистит, пиелонефрит, эндометрит, аднексит)
- инфекции костно-суставной системы (бурсит, артрит, остеомиелит)
- инфекции сердца и сосудов (перикардит, миокардит, эндокардит, тромбофлебиты).
- инфекции ЦНС (абсцесс мозга, менингит, миелит и др.).
Диагностика внутрибольничных инфекций
Критериями, позволяющими думать о развитии внутрибольничной инфекции, служат: возникновение клинических признаков заболевания не ранее чем через 48 часов после поступления в стационар; связь с проведением инвазивного вмешательства; установление источника инфекции и фактора передачи. Окончательное суждение о характере инфекционного процесса получают после идентификации штамма возбудителя с помощью лабораторных методов диагностики.
Для исключения или подтверждения бактериемии проводится бактериологический посев крови на стерильность, желательно не менее 2-3-х раз. При локализованных формах внутрибольничной инфекции микробиологическое выделение возбудителя может быть произведено из других биологических сред, в связи с чем выполняется посев мочи, кала, мокроты, отделяемого ран, материала из зева, мазка с конъюнктивы, из половых путей на микрофлору. Дополнительно к культуральному методу выявления возбудителей внутрибольничных инфекций используются микроскопия, серологические реакции (РСК, РА, ИФА, РИА), вирусологический, молекулярно-биологический (ПЦР) методы.
Лечение внутрибольничных инфекций
Сложности лечения внутрибольничной инфекции обусловлены ее развитием в ослабленном организме, на фоне основной патологии, а также резистентностью госпитальных штаммов к традиционной фармакотерапии. Больные с диагностированными инфекционными процессами подлежат изоляции; в отделении проводится тщательная текущая и заключительная дезинфекция. Выбор противомикробного препарата основывается на особенностях антибиотикограммы: при внутрибольничной инфекции, вызванной грамположительной флорой наиболее эффективен ванкомицин; грамотрицательными микроорганизмами – карбапенемы, цефалоспорины IV поколения, аминогликозиды. Возможно дополнительное применение специфических бактериофагов, иммуностимуляторов, интерферона, лейкоцитарной массы, витаминотерапии.
При необходимости проводится чрескожное облучение крови (ВЛОК, УФОК), экстракорпоральная гемокоррекция (гемосорбция, лимфосорбция). Симптоматическая терапия осуществляется с учетом клинической формы внутрибольничной инфекции с участием специалистов соответствующего профиля: хирургов, травматологов, пульмонологов, урологов, гинекологов и др.
Профилактика внутрибольничных инфекций
Основные меры профилактики внутрибольничных инфекций сводятся к соблюдению санитарно-гигиенических и противоэпидемических требований. В первую очередь, это касается режима дезинфекции помещений и предметов ухода, применения современных высокоэффективных антисептиков, проведения качественной предстерилизационной обработки и стерилизации инструментария, безукоснительного следования правилам асептики и антисептики.
Медицинский персонал должен соблюдать меры индивидуальной защиты при проведении инвазивных процедур: работать в резиновых перчатках, защитных очках и маске; осторожно обращаться с медицинским инструментарием. Большое значение в профилактике внутрибольничных инфекций имеет вакцинация медработников от гепатита В, краснухи, гриппа, дифтерии, столбняка и других инфекций. Все сотрудники ЛПУ подлежат регулярному плановому диспансерному обследованию, направленному на выявление носительства патогенов. Предупредить возникновение и распространение внутрибольничных инфекций позволит сокращение сроков госпитализации пациентов, рациональная антибиотикотерапия, обоснованность проведения инвазивных диагностических и лечебных процедур, эпидемиологический контроль в ЛПУ.
Ежегодно в США регистрируют около 1,7 млн случаев внутрибольничных инфекций, вызванных микроорганизмами, при этом 99 тыс. из них заканчиваются летально. В развитых странах Европы смертность от внутрибольничных инфекций составляет 25 тыс. случаев в год, из них две трети обусловлены грамотрицательными бактериями. В нашей стране внутрибольничные инфекции в два раза повышают риск летального исхода
Внутрибольничные инфекции
Изучение внутрибольничных инфекций (ВБИ) началось более 150 лет назад, но по-прежнему они остаются серьезной проблемой, приводя к удлинению сроков лечения, хронизации процесса, инвалидности, а в наиболее тяжелых случаях — к смерти больных. Согласно определению ВОЗ, внутрибольничными инфекциями считаются любые клинически выраженные заболевания микробного происхождения, поражающие больного в результате его госпитализации или посещения лечебного учреждения либо возникающие в течение 30 дней после выписки из больницы.
К внутрибольничным инфекциям также относятся инфицирование сотрудников больницы, связанное с их профессиональной деятельностью. Эти болезни отличаются механизмами и факторами передачи, особенностями течения эпидемиологического и инфекционного процессов, а также особой ролью медицинского персонала в возникновении, поддержании и распространении инфекции. Подобные инфекции могут быть обусловлены широким внедрением в практику инструментальных, эндоскопических, биохимических и других методов диагностики, которые сопряжены с нарушением целости покровов тела человека. Проблема в том, что конструкция некоторых медицинских приборов не позволяет произвести их полную стерилизацию после каждой процедуры, оставляя лазейку для проникновения нежелательных микробов во внутреннюю среду организма человека.
Агенты ВБИ
Всего насчитывается более 200 агентов, которые могут быть причиной внутрибольничных инфекций. До появления антибиотиков основными из них были стрептококки и анаэробные палочки. Однако после начала клинического применения антибиотиков возбудителями основных внутрибольничных инфекций стали ранее непатогенные или условно-патогенные микроорганизмы. К ним относятся стафилококки (Staphylococcus aureus, St. epidermidis, St. saprophiticus), стрептококки (Streptococcus spp.), энтерококки (Enterococcus faecalis, Enterococcus durans), эшерихия (Escherichia coli), клебсиелла (Klebsiella spp.), энтеробактер (Enterobacter spp.), протей (Proteus mirabilis), серрация (Serratia marcescens), псевдомонада (Pseudomonas aeruginosa). Нередко встречаются ВБИ, вызываемые Providencia spp., Stenotrophomona smaltophilia, Acinetobacter baumannii, Citrobacter spp., Clostridium difficile и другими микроорганизмами.
Всего насчитывается более 200 агентов, которые могут быть причиной внутрибольничных инфекций
Роль облигатно-патогенных микроорганизмов в развитии внутрибольничных инфекций невелика. В неинфекционных стационарах регистрируют несколько нозологических форм инфекций, вызванных возбудителями этой группы. К ним относятся вирусы гепатитов В, С, D, ВИЧ, гриппа и других ОРВИ, острых кишечных вирусных инфекций, герпеса, цитомегаловирусной инфекции, а также анаэробные клостридии и хламидии.
ВОЗ предупреждает
Эксперты ВОЗ совместно с отделом инфекционных заболеваний при Тюбингенском университете (Германия) назвали 12 бактерий, которые представляют наибольшую опасность для здоровья человека.
В первую критическую группу вошли Acinetobacter baumannii, Pseudomona saeruginosa и Enterobacteriaceae, которые часто выявляют в больницах и домах престарелых, причем заражение ими может привести к развитию смертельных инфекций, например пневмонии и заболеваний крови. Эти бактерии устойчивы к большинству антибиотиков, в том числе карбапенемам и цефалоспоринам.
Основные пути приспособления больничных штаммов — это устойчивость к одному или нескольким антибиотикам широкого спектра действия и снижение чувствительности к антисептикам
Во вторую группу списка ВОЗ включены Enterococcus faecium, Staphylococcus aureus, Helicobacter pylori, Campylobacter spp., Salmonellae и Neisseria gonorrhoeae. К третьей категории отнесены Streptococcus pneumoniae, Haemophilus influenzae и Shigella spp.
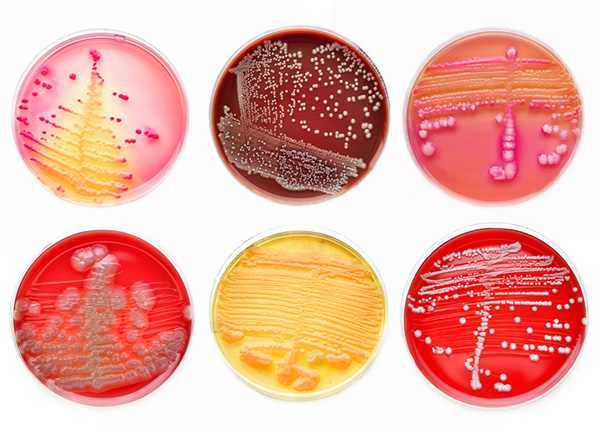
Госпитальные штаммы
Основные пути приспособления больничных штаммов — это устойчивость к одному или нескольким антибиотикам широкого спектра действия и снижение чувствительности к антисептикам. Госпитальные штаммы очень разнообразны, в каждой больнице или отделении возможно появление своего характерного штамма со свойственным только ему набором биологических свойств. При этом популяции возбудителей внутрибольничных инфекций отличаются не только гетерогенностью, но и динамичностью во времени.
Из больниц антибиотикорезистентные штаммы, особенно это касается грамотрицательных бактерий, постепенно начинают распространяться во внебольничную среду.
Эковары
Эковары — это варианты одного вида микроорганизма, которые приспособились к обитанию в определенной экосистеме. В данном случае выделяют больничные и внебольничные эковары. Больничными эковарами люди заражаются в основном во время инъекций, операций, переливания крови, гемосорбции, гемодиализа, мануальных и эндоскопических исследований и др.
Госпитальные инфекции, обусловленные внебольничными эковарами, часто возникают при нарушении целости покровов тела на фоне общего снижения иммунитета. Возбудители инфекций проникают во внутреннюю среду организма при повреждении слизистых оболочек, через ожоги, травматические раны, открытые гнойно-воспалительные очаги.
Устойчивые к большинству антибиотиков штаммы золотистого стафилококка (methicillinresistant Staphylococcus aureus — MRSA) стали настоящим бичом больниц. Несмотря на все усилия, ликвидировать инфекцию не удается
Больничные эковары способны вызывать госпитальную инфекцию не только при снижении функции иммунной системы, но и при нормальном иммунном ответе после инъекций или операций. Причем инфицирующая доза больничного эковара может быть относительно небольшой. Для появления инфекции, вызванной внебольничным эковаром, кроме снижения иммунитета, необходимо еще два условия: пассивное проникновение возбудителя во внешнюю среду организма и массивная инфицирующая доза.
Генетическая стабильность больничных инфекций Pseudomonas aeruginosa
Прежде считалось, что в больничной среде бактерии изменяются ускоренными темпами, увеличивая таким образом генетическое разнообразие внутрибольничной микрофлоры. Для изучения этого вопроса датские ученые проследили генетические изменения бактерии Pseudomonas aeruginosa, которые произошли с 70-х годов прошлого века в пределах одной из больниц Копенгагена. Для этого они использовали бактериальные штаммы, выделенные в анализах больных муковисцидозом, поскольку Pseudomonas aeruginosa является источником инфекций дыхательных путей, осложняя течение этой болезни.
Хирург и специалист по инфекционным заболеваниям Марк Шпигельман из Университетского колледжа в Лондоне считает, что повышенные требования к гигиене в хирургических клиниках парадоксальным образом способствуют распространению внутрибольничных инфекций
Один вариант штамма в течение 35 лет дал около 200 000 поколений, переходя от одного пациента к другому. В связи с высокой неоднородностью условий и длительным временем можно было бы ожидать широкой генетической диверсификации исходного штамма, но оказалось, что внутрибольничные инфекционные возбудители после периода быстрых адаптаций изменяются относительно мало, скорость мутирования у них низкая и расщепления на отдельные линии не происходит.
Эти наблюдения на первый взгляд кажутся противоречивыми, так как долгая эволюция в нестабильных условиях могла бы способствовать повышению генетического разнообразия. Тем не менее выяснилось, что, несмотря на то что внутренняя среда больного весьма неустойчива и разнородна из-за инфекций и постоянного лечения всевозможными препаратами, эта разнородность не способствует быстрому увеличению генетического разнообразия.
Clostridium difficile
Спорообразующая бактерия Clostridium difficile относится к стойким и трудноискоренимым возбудителям больничных инфекций. Заражение происходит через руки медицинского персонала, например, при измерении ректальной температуры, причем не помогает даже использование индивидуальных чехлов для датчиков.

У получавших антибиотики больных (даже однократно перед операцией) под влиянием токсинов Clostridium difficile возможно развитие псевдомембранозного колита, основным проявлением которого является диарея. У некоторых больных профузная диарея сопровождается интоксикацией, высокой лихорадкой, лейкоцитозом. Если пациент продолжает получать антибиотики вплоть до выписки, то псевдомембранозный колит может начаться дома.
MRSA — повод для изменений правил больничной гигиены
Устойчивые к большинству антибиотиков штаммы золотистого стафилококка (methicillinresistant Staphylococcus aureus — MRSA) стали настоящим бичом больниц. Несмотря на все усилия, ликвидировать инфекцию не удается. Вне больниц бактерия, как правило, теряет активность. Однако в последнее время все чаще отмечают случаи, когда инфекция выходит за пределы медицинских учреждений.
Хирург и специалист по инфекционным заболеваниям Марк Шпигельман из Университетского колледжа в Лондоне считает, что повышенные требования к гигиене в хирургических клиниках парадоксальным образом способствуют распространению внутрибольничных инфекций. При этом он указывает на два принципиальных факта, которые должны объяснить неэффективность борьбы с инфекцией в больницах. Во-первых, избыточные меры гигиены, применяемые в больницах, особенно в хирургических отделениях, уничтожают безвредные бактерии, создавая тем самым среду для заселения бактериями MRSA. Во-вторых, применение антибиотиков с гигиенической целью, в частности использование антибактериального мыла, не только приводит к появлению устойчивых к антибиотикам штаммов, но и активизирует защитные механизмы у бактерий, которые в менее агрессивной среде не действуют.
Как специалист по истории и развитию инфекционных заболеваний в древних человеческих популяциях Марк Шпигельман предлагает предпринять ряд мер по борьбе с инфекцией. Прежде всего надо строго разделить больницы, где используют антибиотики, от тех, где их не применяют (прежде всего это касается хирургических отделений). Разделение должно быть очень жестким. Персонал не должен совмещать работу в больницах разного типа.
В случае необходимости использовать антибиотики в клинике, где они запрещены, больного следует перевести в другое медицинское учреждение. Кроме того, выдвинуто неожиданное предложение по изменению гигиенических процедур. Предлагается вместо антибиотиков при подготовке к операции использовать пробиотики, которые помогут противостоять болезнетворным бактериям.
Читайте также:

