Грибковые инфекции лор органов тесты с ответами
Обновлено: 23.04.2024
Симптомы грибковых болезней пазух носа и их лечение
Грибы распространены повсеместно и часто попадают в дыхательные пути, поэтому грибы в полости носа выявляют и в норме. Грибковую инфекцию делят на:
• неинвазивную (наиболее частый вид грибковой инфекции);
• инвазивную (встречается редко).
Грибы участвуют также в патогенезе эозинофильного грибкового риносинусита, для которого характерна выраженная склонность к образованию полипов и эозинофилия слизистой оболочки. По современным представлениям эозинофилы в большом количестве мигрируют в слизистую оболочку и переходят из нее в слизь, покрывающую эпителий, где они скапливаются вокруг гифов и спор грибов. При дегрануляции эозинофилов высвобождается главный основный белок, который высокотоксичен и способствует разрушению грибов. При дальнейшем вдыхании грибов этот процесс продолжается, и концентрация главного основного белка возрастает.
Неинвазивная грибковая инфекция
а) Сапрофитные формы. Грибы колонизируют слизистые корки, фрагменты нежизнеспособных тканей, инородные тела, ортопедические конструкции и шины, стенты и назогастральные зонды. Лечение состоит в удалении слизи, корок и инородных тел. Поскольку корки часто образуются на патологически измененных участках слизистой оболочки, следует исключить злокачественную трансформацию.
б) Грибковый шар. В околоносовых пазухах и их ячейках могут накапливаться грибковые массы, которые раздражают слизистую оболочку, оказывая эффект инородного тела.
Клиническая картина. Грибковый шар вызывает симптомы, напоминающие хронический синусит. Фрагменты грибкового конгломерата могут достигать полости носа, вызывая геморрагические выделения из него с неприятным запахом. Наиболее часто грибковые конгломераты образуются в верхнечелюстной и лобной пазухах.
Диагностика. При назальной эндоскопии выявляют картину хронического риносинусита. На МРТ и КТ отмечается характерное затемнение. На КТ часто выявляют обызвествление центральных участков конгломерата, связанное с отложением сульфата и фосфата кальция и металлов, которые метаболизируются грибами.
Лечение. Лечение заключается в эндоскопическом туалете пораженной околоносовой пазухи и восстановлении ее вентиляции. Грибковые массы следует полностью удалить, сохраняя при этом слизистую оболочку.
Материал, взятый из удаленных масс, отправляют на микологическое и гистологическое исследование. Антимикотическая терапия не показана.
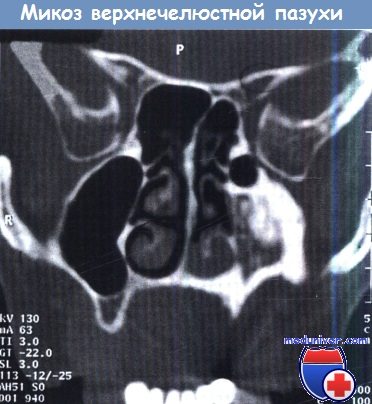
Гипоплазия левой верхнечелюстной пазухи с грибковым конгломератом
и аппозиционным разрастанием кости как реакцией на воспалительный процесс.
Инвазивные формы грибковой инфекции околоносовых пазух
а) Острая молниеносная форма. Клиническая картина. Для молниеносной формы заболевания характерны лихорадка, упадок сил и лицевая боль; позднее появляются расстройство зрения, сонливость, развивается кома.
Этиология и патогенез. Заболевание обычно наблюдается у больных, принимающих антидепрессанты, или у лиц с иммунодефицитом (например, у больных сахарным диабетом, СПИДом или при изнуряющих заболеваниях). Грибы, например Mucor spp., Absidia spp. или Aspergillus, внедряются в ткани, включая кровеносные сосуды, и могут распространиться гематогенным путем в ЦНС или глазницу.
Лечение. Пораженные ткани подлежат незамедлительному иссечению по принципам онкохирургии. Назначают длительную системную терапию амфотерицином В, кетоконазолом, итраконазолом или более современным препаратом вориконазолом. Получены доказательства эффективности итраконазола при грибковом синусите, вызванном инвазивной аспергиллезной инфекцией. Прогноз серьезный.
б) Хроническая вялотекущая гранулематозная форма. В индустриальных странах данная форма заболевания встречается редко, чаще она наблюдается в странах Северной Африки. В отличие от молниеносной формы, у больных обычно нет иммунодефицита.
Клиническая картина. Заболевание характеризуется медленно прогрессирующим течением и длится многие годы. Распространение грибов за пределы околоносовых пазух приводит к инвазии их в глазницу и отеку жировой клетчатки глазницы. Возможно распространение инфекции в подвисочную ямку, а также поражение ЧН.
Диагностика. Материал, взятый из полости носа, отправляют на микробиологическое и гистологическое исследование.
Лечение. Разросшиеся ткани подлежат иссечению. Назначают длительную противогрибковую терапию. Прогноз при таком лечении благоприятный.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Спецификой микологического исследования при диагностике заболеваний околоносовых пазух является его многократность.
1. Антимикотическими препаратами выбора при лечении кандидоза глотки являются:
1) инфенек;
2) леворин;+
3) нистатин;+
4) экзодерил.
2. В диагностике грибковых заболеваний гортани рекомендуется проводить:
1) гипофагоскопию;
2) исследование функции внешнего дыхания;
3) рентгенографию и томографию гортани;+
4) фиброларингоскопию.
3. В иммуномодулирующую терапию при микозах ЛОР-органов входят такие препараты как:
1) актинолизат;+
2) иммуномодулин;+
3) интерферон α;
4) цитостатики;
5) эхинацея.+
4. В лечении больных микозами ЛОР-органов необходимыми витаминами являются:
1) витамин А;
2) витамин Д3;
3) витамин К;+
4) витамин С;+
5) витамины группы В.+
5. Виды диагностики, которые необходимо проводить больным микозами ЛОР-органов:
1) аллергологическое исследование;+
2) гистологическое исследование;+
3) иммуногистохимия;
4) микроскопическое исследование с выделением возбудителя и его последующей идентификацией;+
5) серодиагностика;+
6) цитогенетическое исследование.
6. Выделяют три основных формы тканевых реакций при ларингомикозе:
1) воспалительные изменения различной степени выраженности;+
2) выраженная атипическая гиперплазия эпителия;+
3) образование гранулем, иногда имеющих псевдотуберкулезный характер;+
4) форма казеозно-некротическая;
5) форма продуктивно-некротическая.
7. Два условия, которые необходимо соблюдать для успешного лечения и предотвращения редицивирования микозов ЛОР-органов:
1) повторять курсы терапии раз в полгода;
2) при необходимости многократно повторять курсы лечения под контролем микологических исследований;+
3) проводить местное антимикотическое лечение на фоне общего антимикотического;+
4) сначала проводить местное, и только затем системное антимикотическое лечение.
8. Какая положительная реакция указывает на микогенную сенсибилизацию организма?
1) реакция агглютинации;
2) реакция лейкоцитолиза;+
3) реакция преципитации в геле;
4) реакция связывания комплемента.
9. Какие серологические методы исследования наиболее результативны в диагностике ларингомикозов?
1) иммунофлюоресценцияс антигенами грибов;+
2) иммуноэлектрофорез;
3) преципитации методом встречной диффузии в агаровом геле;+
4) реакции агглютинации;+
5) реакция связывания комплемента.
10. Какие серологические методы исследования отличаются высокой чувствительностью и специфичностью в диагностике генерализованных и висцеральных форм микозов глотки?
1) иммунофлюоресценция;
2) иммуноэлектрофорез;
3) реакция агглютинации;+
4) реакция преципитации;
5) реакция связывания комплемента.+
11. Какие серологические методы исследования являются наиболее информативными в диагностике отомикозов?
1) реакции непрямой агглютинации;
2) реакции преципитации в геле;
3) реакции связывания комплемента;
4) реакция агглютинации;+
5) реакция лейкоцитолиза.+
12. Какое исследование наиболее точно может определить конкретный вид возбудителя микоза даже в паразитическом состоянии?
1) биологическое;
2) культуральное исследование;+
3) микробиологическое;
4) ультрамикроскопия.
13. Какой серологический метод исследования используют в геле по Оухтерлони при диагностике аспергиллезов глотки?
1) иммунофлюоресценцию;
2) реакцию агглютинации;
3) реакцию лейкоцитолиза;
4) реакцию преципитации;+
5) реакцию связывания комплемента.
14. Какой серологический метод исследования используют при ранней диагностике кандидозов глотки?
1) иммунофлюоресценцию;+
2) иммуноэлектрофорез;
3) реакцию агглютинации;
4) реакцию преципитации;
5) реакцию связывания комплемента.
15. Критериями, по которым можно произвести оценку выздоровления больных с микозами ЛОР-органов после произведенного лечения,являются:
1) изменение общей клинической картины;+
2) отрицательные результаты повторных микологических исследований через 1 и 4 месяца после проведенного лечения;+
3) отрицательный анализ мазков после проведенного лечения;
4) отсутствие жалоб у пациента.
16. Лечение микозов полости носа и околоносовых пазух сопряжено с определенными сложностями:
1) заболевание нередко имеет упорное течение и склонно к рецидивированию;+
2) локализация возбудителей в плохо васкуляризированных полостях, внутриклеточно и в очагах некроза;+
3) малое накопление антимикотических препаратов в тканях;
4) необходимостью назначения 3 и более курсов антимикотической терапии;
5) позднеедиагностирование микоза, а также развитие процесса на фоне тяжелых заболеваний.+
17. Местные противогрибковые методы лечения ларингомикоза:
1) галоингаляции;
2) гелий-неоновый лазероферез;+
3) ингаляции с ипратропием бромидом и фенотеролом гидробромидом;
4) ингаляции с протеолитическими ферментами;+
5) микостатические препараты в ингаляциях.+
18. Местные противогрибковые препараты для лечения грибковых заболеваний глотки:
1) водный раствор хинозола;+
2) деквалин;+
3) клотримазол;+
4) метиленовый синий раствор;
5) салициловый спирт.
19. Местные противогрибковые препараты для лечения отомикоза:
1) бинафин;+
2) инфенек;+
3) мупироцин;
4) неомицин;
5) термикон.+
20. Микотическая природа заболевания гортани считается доказанной при:
1) выделении возбудителя при повторных исследованиях;+
2) культивировании в агаре;
3) проведении количественного подсчета;+
4) проведении люминесцетной диагностики;
5) проведении фиксированного мазка.
21. Микроскопическая картина, характерная для лептотрихоза миндалин:
1) ветвящиеся удлиненные нитилептотрикса;
2) наличие одноклеточных конидий;
3) отсутствие форм спороношения;+
4) продолговатые почкующиеся споры;
5) членистое строение нитейлептотрикса.+
22. Назовите виды диагностики при микозах околоносовых пазух:
1) аллергологическое исследование;+
2) гистологическое исследование;+
3) лучевая диагностика;+
4) риноманометрия;
5) серодиагностика;+
6) ультразвуковое исследование околоносовых пазух.
23. При гистологическом исследовании биоптата от больного, пораженного Conidioboluscoronatus (мукормикоз), определяются:
1) большое количество нейтрофилов;+
2) большое количество эозинофилов;+
3) кристаллы Шарко- Лейдена;
4) фрагменты гиф, расположенных в скоплениях гигантских клеток;+
5) элементы фиброза.
24. При гистологическом исследовании больного аллергическим грибковым синуситом в биоптате определяются:
1) большое количество эозинофилов;+
2) гигантские клетки, содержащие мелкие фрагменты мицелия;
3) гифы гриба, расположенные вне слизистой оболочки;+
4) кристаллы Шарко- Лейдена;+
5) элементы гранулематоза.
25. При гистологическом исследовании больного острой инвазивной формоймикоза околоносовых пазух в биоптате определяются:
1) большое количество эозинофилов;
2) ишемический некроз слизистой оболочки;+
3) массивная облитерация артериол;+
4) типичные спорангии,содержащие споры;
5) элементы гранулематоза и фиброза.
26. При гистологическом исследовании больного риноспоридиозом в биоптате определяются:
1) гифы гриба, расположенные вне слизистой оболочки;
2) типичные спорангии,содержащие споры;+
3) элементы гранулематоза и фиброза;
4) эозинофилы.
27. При гистологическом исследовании больного хронической инвазивной формоймикоза околоносовых пазух в биоптате определяются:
1) гигантские клетки, содержащие мелкие фрагменты мицелия;+
2) ишемический некроз слизистой оболочки;
3) кристаллы Шарко- Лейдена;
4) очаги некроза;+
5) элементы гранулематоза и фиброза.+
28. При какой форме микозов околоносовых пазух особенно важно проводить гистологическое исследование?
1) вторично инфицированной;
2) изолированной;
3) инвазивной;+
4) неинвазивной.
29. При компьютерной томографии и магнитно-резонансной томографии можно выделить характерные для аллергического грибкового синусита изменения:
1) воспалительно-гранулематозные изменения слизистой оболочки;
2) выраженные костно-деструктивные изменения;
3) наличие гиперинтенсивных включений в полости пазухи;+
4) наличие дефектов костных перемычек в решетчатом лабиринте и деформация окружающих костных структур;+
5) наличие области, лишенной сигнала в центральных или медиальных отделах пазухах.
30. При компьютерной томографии и магнитно-резонансной томографии можно выделить характерные для мицетомыизменения:
1) деструкция костных стенок пазухи;
2) интенсивные включения, соответствующие центру грибкового тела (пломбировочный материал) наличие области, лишенной сигнала в центральных или медиальных отделах пазухах;+
3) наличие в пазухе неправильной формы образования с интенсивностью сигнала, характерное для мягкотканевых структур;+
4) наличие дефектов костных перемычек в решетчатом лабиринте и деформация окружающих костных структур.
31. При компьютерной томографии и магнитно-резонансной томографии можно выделить характерные для острого инвазивного поражения изменения:
1) в полости синуса как правило небольшое количество жидкости;+
2) выраженные костно-деструктивные изменения;+
3) гиперинтенсивные включения в полости пазухи;
4) образования неправильной формы с интенсивностью сигнала;
5) распространение деструкций на все синусы, включая мозговые стенки решетчатой и клиновидных пазух.+
32. При компьютерной томографии и магнитно-резонансной томографии можно выделить характерные для хронического инвазивного поражения изменения:
1) в полости синуса как правило небольшое количество жидкости;
2) воспалительно-гранулематозные изменения слизистой оболочки;+
3) гиперинтенсивные включения в полости пазухи;
4) деструкция костных стенок пазухи;+
5) наличие области, лишенной сигнала в центральных или медиальных отделах пазухах.+
33. При микроскопическом исследовании патологического материала у больных кандидозом глотки, определяющим в диагностике дрожжеподобных грибов глотки,является:
1) наличие непочкующихся клеток;
2) обнаружение бластоспор;
3) обнаружение псевдомицелия;+
4) отсутствие форм спороношения.
34. При отомикозе можно использовать дополнительный вид лечения:
1) курс терапии человеческим иммуноглобулином внутримышечно;
2) назначение фторхинолонов;
3) переливание лейкоцитарной массы;
4) специфическую гипосенсибилизирующую терапию аллергенами из грибов.+
35. При подозрении на глубокий, диссеминированный микоз при микозах околоносовых пазух для исследования берут:
1) венозную кровь 10 мл;+
2) ликвор 5 мл;
3) плевральную жидкость 10 мл;
4) слюну 2 мл.
36. При подозрении на микотическую нейроинфекцию (при острой инвазивной форме микоза околоносовых пазух) выполняют данную диагностическую процедуру:
1) компьютерную томографию головного мозга;
2) люмбальную пункцию;+
3) рентгенографию черепа;
4) энцефалограмму.
37. При рентгенологическом исследовании околоносовых пазух можно выделить характерные для аллергического грибкового синусита изменения:
1) гомогенное или пристеночное снижение пневматизации пазух;
2) металлической плотности кальцификаты;
3) негомогенное субтотальное снижение пневмотизации;+
4) неравномерное пристеночное утолщение слизистой оболочки пазухи;+
5) признаки деструкции костных стенок.
38. При рентгенологическом исследовании околоносовых пазух можно выделить характерные для инвазивной формы микозов околоносовых пазух изменения:
1) выявляются металлической плотности кальцификаты;
2) негомогенное субтотальное снижение пневмотизации;
3) неравномерное пристеночное утолщение слизистой оболочки пазухи;
4) признаки деструкции костных стенок.+
39. При рентгенологическом исследовании околоносовых пазух можно выделить характерные для мицетомы изменения:
1) гомогенное или пристеночное снижения пневматизации пазух;+
2) металлической плотности кальцификаты;+
3) негомогенное субтотальное снижение пневмотизации;
4) признаки деструкции костных стенок;
5) элементы пломбировочных материалов.+
40. Принципы лечения лептотрихоза глотки:
1) двусторонняя тонзиллэктомия;
2) ингаляции с протеолитическими ферментами;
3) механическое удаление (криодеструкция) или прижигание очагов поражения;+
4) смазывание бактерицидными или фунгицидными средствами.+
41. Принципы лечения микозов околоносовых пазух:
1) введение в оперированные пазухи 6% перекиси водорода;
2) введение в оперированные пазухи растворы антимикотиков;+
3) проведение медикаментозного лечения вместе с хирургическим лечением;+
4) проведение только консервативного атимикотического лечения – местного и системного.
42. Синтетическими системными антимикотиками, которые назначают больным с микозами ЛОР-органов, являются:
1) вориконазол;+
2) инфликсимаб;
3) орунгал;+
4) тербинафин;+
5) циклофосфан.
43. Спецификой микологического исследования при диагностике заболеваний околоносовых пазух является его:
1) многократность;+
2) необходимость взятия большой объема исследуемого материала;
3) точность;
4) труднодоступность.
44. Среди микозов ЛОР-органов чаще всего встречаются:
1) ларингомикозы;
2) микозы околоносовых пазух;
3) отомикозы;+
4) фарингомикозы.
45. Условия, которые необходимо соблюдать для успешного лечения микозов ЛОР-органов:
1) назначить антикоагулянты;
2) назначить витамины;+
3) произвести десенсибилизирующую терапию;+
4) произвести отмену антибактериальной и глюкокортикостероидной терапии;+
5) произвести плазмаферез иммуноглобулином человеческим нормальным.
1) инфенек;
2) леворин;+
3) нистатин;+
4) экзодерил.
2. В диагностике грибковых заболеваний гортани рекомендуется проводить:
1) гипофагоскопию;
2) исследование функции внешнего дыхания;
3) рентгенографию и томографию гортани;+
4) фиброларингоскопию.
3. В иммуномодулирующую терапию при микозах ЛОР-органов входят такие препараты как:
1) актинолизат;+
2) иммуномодулин;+
3) интерферон α;
4) цитостатики;
5) эхинацея.+
4. В лечении больных микозами ЛОР-органов необходимыми витаминами являются:
1) витамин А;
2) витамин Д3;
3) витамин К;+
4) витамин С;+
5) витамины группы В.+
5. Виды диагностики, которые необходимо проводить больным микозами ЛОР-органов:
1) аллергологическое исследование;+
2) гистологическое исследование;+
3) иммуногистохимия;
4) микроскопическое исследование с выделением возбудителя и его последующей идентификацией;+
5) серодиагностика;+
6) цитогенетическое исследование.
6. Выделяют три основных формы тканевых реакций при ларингомикозе:
1) воспалительные изменения различной степени выраженности;+
2) выраженная атипическая гиперплазия эпителия;+
3) образование гранулем, иногда имеющих псевдотуберкулезный характер;+
4) форма казеозно-некротическая;
5) форма продуктивно-некротическая.
7. Два условия, которые необходимо соблюдать для успешного лечения и предотвращения редицивирования микозов ЛОР-органов:
1) повторять курсы терапии раз в полгода;
2) при необходимости многократно повторять курсы лечения под контролем микологических исследований;+
3) проводить местное антимикотическое лечение на фоне общего антимикотического;+
4) сначала проводить местное, и только затем системное антимикотическое лечение.
8. Какая положительная реакция указывает на микогенную сенсибилизацию организма?
1) реакция агглютинации;
2) реакция лейкоцитолиза;+
3) реакция преципитации в геле;
4) реакция связывания комплемента.
9. Какие серологические методы исследования наиболее результативны в диагностике ларингомикозов?
1) иммунофлюоресценцияс антигенами грибов;+
2) иммуноэлектрофорез;
3) преципитации методом встречной диффузии в агаровом геле;+
4) реакции агглютинации;+
5) реакция связывания комплемента.
10. Какие серологические методы исследования отличаются высокой чувствительностью и специфичностью в диагностике генерализованных и висцеральных форм микозов глотки?
1) иммунофлюоресценция;
2) иммуноэлектрофорез;
3) реакция агглютинации;+
4) реакция преципитации;
5) реакция связывания комплемента.+
11. Какие серологические методы исследования являются наиболее информативными в диагностике отомикозов?
1) реакции непрямой агглютинации;
2) реакции преципитации в геле;
3) реакции связывания комплемента;
4) реакция агглютинации;+
5) реакция лейкоцитолиза.+
12. Какое исследование наиболее точно может определить конкретный вид возбудителя микоза даже в паразитическом состоянии?
1) биологическое;
2) культуральное исследование;+
3) микробиологическое;
4) ультрамикроскопия.
13. Какой серологический метод исследования используют в геле по Оухтерлони при диагностике аспергиллезов глотки?
1) иммунофлюоресценцию;
2) реакцию агглютинации;
3) реакцию лейкоцитолиза;
4) реакцию преципитации;+
5) реакцию связывания комплемента.
14. Какой серологический метод исследования используют при ранней диагностике кандидозов глотки?
1) иммунофлюоресценцию;+
2) иммуноэлектрофорез;
3) реакцию агглютинации;
4) реакцию преципитации;
5) реакцию связывания комплемента.
15. Критериями, по которым можно произвести оценку выздоровления больных с микозами ЛОР-органов после произведенного лечения,являются:
1) изменение общей клинической картины;+
2) отрицательные результаты повторных микологических исследований через 1 и 4 месяца после проведенного лечения;+
3) отрицательный анализ мазков после проведенного лечения;
4) отсутствие жалоб у пациента.
16. Лечение микозов полости носа и околоносовых пазух сопряжено с определенными сложностями:
1) заболевание нередко имеет упорное течение и склонно к рецидивированию;+
2) локализация возбудителей в плохо васкуляризированных полостях, внутриклеточно и в очагах некроза;+
3) малое накопление антимикотических препаратов в тканях;
4) необходимостью назначения 3 и более курсов антимикотической терапии;
5) позднеедиагностирование микоза, а также развитие процесса на фоне тяжелых заболеваний.+
17. Местные противогрибковые методы лечения ларингомикоза:
1) галоингаляции;
2) гелий-неоновый лазероферез;+
3) ингаляции с ипратропием бромидом и фенотеролом гидробромидом;
4) ингаляции с протеолитическими ферментами;+
5) микостатические препараты в ингаляциях.+
18. Местные противогрибковые препараты для лечения грибковых заболеваний глотки:
1) водный раствор хинозола;+
2) деквалин;+
3) клотримазол;+
4) метиленовый синий раствор;
5) салициловый спирт.
19. Местные противогрибковые препараты для лечения отомикоза:
1) бинафин;+
2) инфенек;+
3) мупироцин;
4) неомицин;
5) термикон.+
20. Микотическая природа заболевания гортани считается доказанной при:
1) выделении возбудителя при повторных исследованиях;+
2) культивировании в агаре;
3) проведении количественного подсчета;+
4) проведении люминесцетной диагностики;
5) проведении фиксированного мазка.
21. Микроскопическая картина, характерная для лептотрихоза миндалин:
1) ветвящиеся удлиненные нитилептотрикса;
2) наличие одноклеточных конидий;
3) отсутствие форм спороношения;+
4) продолговатые почкующиеся споры;
5) членистое строение нитейлептотрикса.+
22. Назовите виды диагностики при микозах околоносовых пазух:
1) аллергологическое исследование;+
2) гистологическое исследование;+
3) лучевая диагностика;+
4) риноманометрия;
5) серодиагностика;+
6) ультразвуковое исследование околоносовых пазух.
23. При гистологическом исследовании биоптата от больного, пораженного Conidioboluscoronatus (мукормикоз), определяются:
1) большое количество нейтрофилов;+
2) большое количество эозинофилов;+
3) кристаллы Шарко- Лейдена;
4) фрагменты гиф, расположенных в скоплениях гигантских клеток;+
5) элементы фиброза.
24. При гистологическом исследовании больного аллергическим грибковым синуситом в биоптате определяются:
1) большое количество эозинофилов;+
2) гигантские клетки, содержащие мелкие фрагменты мицелия;
3) гифы гриба, расположенные вне слизистой оболочки;+
4) кристаллы Шарко- Лейдена;+
5) элементы гранулематоза.
25. При гистологическом исследовании больного острой инвазивной формоймикоза околоносовых пазух в биоптате определяются:
1) большое количество эозинофилов;
2) ишемический некроз слизистой оболочки;+
3) массивная облитерация артериол;+
4) типичные спорангии,содержащие споры;
5) элементы гранулематоза и фиброза.
26. При гистологическом исследовании больного риноспоридиозом в биоптате определяются:
1) гифы гриба, расположенные вне слизистой оболочки;
2) типичные спорангии,содержащие споры;+
3) элементы гранулематоза и фиброза;
4) эозинофилы.
27. При гистологическом исследовании больного хронической инвазивной формоймикоза околоносовых пазух в биоптате определяются:
1) гигантские клетки, содержащие мелкие фрагменты мицелия;+
2) ишемический некроз слизистой оболочки;
3) кристаллы Шарко- Лейдена;
4) очаги некроза;+
5) элементы гранулематоза и фиброза.+
28. При какой форме микозов околоносовых пазух особенно важно проводить гистологическое исследование?
1) вторично инфицированной;
2) изолированной;
3) инвазивной;+
4) неинвазивной.
29. При компьютерной томографии и магнитно-резонансной томографии можно выделить характерные для аллергического грибкового синусита изменения:
1) воспалительно-гранулематозные изменения слизистой оболочки;
2) выраженные костно-деструктивные изменения;
3) наличие гиперинтенсивных включений в полости пазухи;+
4) наличие дефектов костных перемычек в решетчатом лабиринте и деформация окружающих костных структур;+
5) наличие области, лишенной сигнала в центральных или медиальных отделах пазухах.
30. При компьютерной томографии и магнитно-резонансной томографии можно выделить характерные для мицетомыизменения:
1) деструкция костных стенок пазухи;
2) интенсивные включения, соответствующие центру грибкового тела (пломбировочный материал) наличие области, лишенной сигнала в центральных или медиальных отделах пазухах;+
3) наличие в пазухе неправильной формы образования с интенсивностью сигнала, характерное для мягкотканевых структур;+
4) наличие дефектов костных перемычек в решетчатом лабиринте и деформация окружающих костных структур.
31. При компьютерной томографии и магнитно-резонансной томографии можно выделить характерные для острого инвазивного поражения изменения:
1) в полости синуса как правило небольшое количество жидкости;+
2) выраженные костно-деструктивные изменения;+
3) гиперинтенсивные включения в полости пазухи;
4) образования неправильной формы с интенсивностью сигнала;
5) распространение деструкций на все синусы, включая мозговые стенки решетчатой и клиновидных пазух.+
32. При компьютерной томографии и магнитно-резонансной томографии можно выделить характерные для хронического инвазивного поражения изменения:
1) в полости синуса как правило небольшое количество жидкости;
2) воспалительно-гранулематозные изменения слизистой оболочки;+
3) гиперинтенсивные включения в полости пазухи;
4) деструкция костных стенок пазухи;+
5) наличие области, лишенной сигнала в центральных или медиальных отделах пазухах.+
33. При микроскопическом исследовании патологического материала у больных кандидозом глотки, определяющим в диагностике дрожжеподобных грибов глотки,является:
1) наличие непочкующихся клеток;
2) обнаружение бластоспор;
3) обнаружение псевдомицелия;+
4) отсутствие форм спороношения.
34. При отомикозе можно использовать дополнительный вид лечения:
1) курс терапии человеческим иммуноглобулином внутримышечно;
2) назначение фторхинолонов;
3) переливание лейкоцитарной массы;
4) специфическую гипосенсибилизирующую терапию аллергенами из грибов.+
35. При подозрении на глубокий, диссеминированный микоз при микозах околоносовых пазух для исследования берут:
1) венозную кровь 10 мл;+
2) ликвор 5 мл;
3) плевральную жидкость 10 мл;
4) слюну 2 мл.
36. При подозрении на микотическую нейроинфекцию (при острой инвазивной форме микоза околоносовых пазух) выполняют данную диагностическую процедуру:
1) компьютерную томографию головного мозга;
2) люмбальную пункцию;+
3) рентгенографию черепа;
4) энцефалограмму.
37. При рентгенологическом исследовании околоносовых пазух можно выделить характерные для аллергического грибкового синусита изменения:
1) гомогенное или пристеночное снижение пневматизации пазух;
2) металлической плотности кальцификаты;
3) негомогенное субтотальное снижение пневмотизации;+
4) неравномерное пристеночное утолщение слизистой оболочки пазухи;+
5) признаки деструкции костных стенок.
38. При рентгенологическом исследовании околоносовых пазух можно выделить характерные для инвазивной формы микозов околоносовых пазух изменения:
1) выявляются металлической плотности кальцификаты;
2) негомогенное субтотальное снижение пневмотизации;
3) неравномерное пристеночное утолщение слизистой оболочки пазухи;
4) признаки деструкции костных стенок.+
39. При рентгенологическом исследовании околоносовых пазух можно выделить характерные для мицетомы изменения:
1) гомогенное или пристеночное снижения пневматизации пазух;+
2) металлической плотности кальцификаты;+
3) негомогенное субтотальное снижение пневмотизации;
4) признаки деструкции костных стенок;
5) элементы пломбировочных материалов.+
40. Принципы лечения лептотрихоза глотки:
1) двусторонняя тонзиллэктомия;
2) ингаляции с протеолитическими ферментами;
3) механическое удаление (криодеструкция) или прижигание очагов поражения;+
4) смазывание бактерицидными или фунгицидными средствами.+
41. Принципы лечения микозов околоносовых пазух:
1) введение в оперированные пазухи 6% перекиси водорода;
2) введение в оперированные пазухи растворы антимикотиков;+
3) проведение медикаментозного лечения вместе с хирургическим лечением;+
4) проведение только консервативного атимикотического лечения – местного и системного.
42. Синтетическими системными антимикотиками, которые назначают больным с микозами ЛОР-органов, являются:
1) вориконазол;+
2) инфликсимаб;
3) орунгал;+
4) тербинафин;+
5) циклофосфан.
43. Спецификой микологического исследования при диагностике заболеваний околоносовых пазух является его:
1) многократность;+
2) необходимость взятия большой объема исследуемого материала;
3) точность;
4) труднодоступность.
44. Среди микозов ЛОР-органов чаще всего встречаются:
1) ларингомикозы;
2) микозы околоносовых пазух;
3) отомикозы;+
4) фарингомикозы.
45. Условия, которые необходимо соблюдать для успешного лечения микозов ЛОР-органов:
1) назначить антикоагулянты;
2) назначить витамины;+
3) произвести десенсибилизирующую терапию;+
4) произвести отмену антибактериальной и глюкокортикостероидной терапии;+
5) произвести плазмаферез иммуноглобулином человеческим нормальным.
Грибковые заболевания или микозы уха, горла и придаточных пазух носа поддаются лечению на любой стадии, даже после многократных рецидивов. Для этого необходимо точно установить источники заболевания (разновидность грибка, причину снижения иммунитета), удалить или отмыть слежавшиеся грибковые массы и провести лечение, направленное на причины проблемы. У нас есть серьезный опыт лечения грибковых инфекций, грамотные врачи и современное оборудование. Будем рады помочь Вам!
Что именно мы будем делать:
- Механически удалим грибковые массы. При обнаружении грибка уха лечение обязательно включает туалет уха, который выполняется только врачом. Процедура состоит из тщательного очищения слухового прохода от грибковых отложений и промывания местными противогрибковыми препаратами. Если у Вас грибок на миндалинах, мы предложим Вам промывание эффективными противогрибковыми препаратами, в нашей клинике эта процедура выполняется вакуумным и шприцевым методами. Уже в первые дни лечения вы почувствуете значительное облегчение.
- Определим тип возбудителя грибковой инфекции. Разные виды грибка – разные лекарства. Чтобы назначить эффективное лечение, очень важно определить тип грибка, вызвавшего болезнь. С этой целью опытный ЛОР-врач проведет полный осмотр и назначит необходимые анализы: мазок (посев на грибы) из пораженной грибком области – зева, носа или уха, а также ПЦР слюны на грибы.
- Выясним причину развития грибковой инфекции. Грибок в ушах, грибок в горле часто возникает на фоне недолеченных инфекций, неправильного лечения антибиотиком и слабого иммунитета, поэтому врач подробно расспросит Вас о том, чем вы болели незадолго до этого, как протекало заболевание, какие лекарства вы принимали. При необходимости мы привлечем врача-иммунолога, который поможет с восстановлением иммунной системы.
- Подберем индивидуальную схему лечения. При микозах носа, фарингомикозе, отомикозе лечение будет направлено на устранение причины, вызвавшей развитие заболевания. Мы составим индивидуальную схему лечения, назначив специфические препараты, губительные для конкретного типа грибка.

Промывание миндалин противогрибковыми препаратами вакуумным и шприцевым методом
Отомикоз, микоз глотки (фарингомикоз) при сниженном иммунитете
Сам факт появления грибка в горле, носу или ушах говорит о том, что Ваш иммунитет снижен. В свою очередь, грибковая инфекция подавляет защитные возможности организма, еще больше ослабляя иммунную систему.
Микозы горла, носа и ушей – инфекция, которая легко передается при непосредственном контакте с возбудителем. Но само заболевание развивается лишь при наличии располагающих к этому факторов, чаще всего – на фоне сниженного иммунитета, например, после операции, когда организм сильно ослаблен или в результате продолжительного лечения антибиотиками. В группу риска входят и грудные дети, у которых иммунная система еще недостаточно хорошо развита.
Грибковые инфекции уха, глотки, миндалин, гайморовых пазух. Что и как называется.
- Микоз – это грибковое заболевание. Бывает микоз различных органов и слизистых оболочек.
- Отомикоз – это грибок (микоз) уха или обоих ушей. В этом случае грибки могут поселиться в слуховом проходе, на барабанной перепонке и более глубоких отделах уха.
- Фарингомикоз – это грибок (микоз) глотки и миндалин. Обычно фарингомикоз вызывает возбудитель молочницы – грибок Кандида.
- Грибковый гайморит / синусит это грибок (микоз) носа и околоносовых пазух. В околоносовых пазухах встречаются довольно большие грибковые разрастания.
Симптомы и причины грибковых инфекций ушей, миндалин, глотки, носа
Грибковые заболевания уха
Возбудители грибковых инфекций часто селятся в ушах. Грибы активно размножаются в теплой и влажной среде, поэтому грибок в ушах часто появляется у любителей плавания, а также у тех, кто живет в жарком и влажном тропическом климате. Основные симптомы отомикоза – боль в ушах, заложенность, снижение слуха, зуд в ушах.
Отомикоз наружного уха или наружный грибковый отит начинается с небольшой отечности слухового прохода, из-за чего у пациента возникает ощущение заложенности. Затем появляется ощущение зуда в ухе. Думая, что подобные симптомы вызваны обычным загрязнением слухового прохода или скоплением в нем серы, пациент может попытаться очистить ухо, травмируя тем самым поверхность кожи и способствуя проникновению грибка.
В острой стадии из слухового прохода появляются выделения – желтоватые, зеленоватые, коричневые: цвет зависит от вида грибка в ушах. С развитием заболевания количество отделяемого увеличивается, что становится причиной выраженной тугоухости. Боли при наружном отомикозе ярко выражены, усиливаются при глотании.
Отомикоз среднего уха или микотический средний отит часто развивается на фоне хронического гнойного отита. При присоединении грибковой инфекции боль в ухе усиливается, выделения становятся обильными, присоединяется головная боль.
Отомикоз послеоперационной полости развивается после хирургических вмешательств в области уха. Грибок проникает вглубь через микротравмы на поверхности кожи.
Грибковые заболевания глотки и миндалин
Грибковые поражения миндалин и глотки более опасны, чем другие инфекционные заболевания, но мы точно определим вид грибка и своевременно назначим Вам эффективное лечение.
При фарингомикозе грибок локализуется на слизистой глотки. Грибок в глотке может появиться в результате травмирования слизистой, например, при использовании съемных зубных протезов. Как и при тонзилломикозе, кандида в горле селится чаще других видов грибов. Заболевание проявляется першением и покалыванием в горле, болью, которая усиливается при глотании, слизистая отечная, на ней появляется налет беловатого или желтоватого цвета.
Грибковые заболевания носа и околоносовых пазух
Кариозные зубы – один из основных факторов, способствующих развитию микотических поражений носа и околоносовых пазух. Микотические процессы вызывают грибковый синусит и могут поражать только слизистую оболочку (неинвазивная форма) или проникать в надкостницу и кость (инвазивная форма). Последний вид микоза наиболее опасен, поскольку грибы могут проникнуть в глазницу и вызвать ухудшение зрения.
Основные симптомы грибкового синусита – заложенность носа, головная боль, ощущение давления в области околоносовых пазух, обильные выделения из носа: творожистые, белого цвета – при поражении кандидами, плотные, кашицеобразные, с неприятным запахом – если причиной микоза стали плесневые грибы.

Лечение грибковых инфекций ушей, миндалин, глотки, носа у детей
Обращаясь в нашу клинику, вы можете быть уверены в том, что мы сможем оперативно поставить точный диагноз грибкового синусита и назначить эффективное лечение. Мы предпримем все меры для того, чтобы избежать обострения процесса и последующего хирургического вмешательства.
Чем опасны микозы миндалин, глотки, уха для детей
Грибковые инфекции ЛОР-органов часто встречаются у детей, поскольку их иммунитет еще только формируется, и не всегда может противостоять грибковой инфекции. Малыши больше подвержены воздействию дрожжеподобных видов грибка, например, кандида на миндалинах, кандида в горле чаще появляется в младшем возрасте. Нередко заражение кандидозом происходит в процессе родов от матери, у которой отмечалась грибковая инфекция. С возрастом более вероятно поражение плесневыми грибами.
Симптомы микозов у детей выражены не так явно, что зачастую осложняет диагностику. Поэтому мы рекомендуем при малейших признаках грибковой инфекции обратиться в нашу клинику, где прием детей ведет опытный ЛОР-врач. При обнаружении грибка у ребенка лечение будет назначено своевременно, что позволит избежать перехода заболевания в затяжную хроническую стадию.

Типичными клиническими проявлениями болезни являются першение в горле, сухость слизистой, болезненность лимфоузлов и незначительное повышение температуры. Для определения возбудителя инфекции и последующей схемы лечения проводится культурное исследование биоматериала (мазка из зева), микроскопический анализ и фарингоскопия.
Лечение кандидозного фарингита осуществляется с помощью системных противогрибковых средств (антимикотиков), препаратов противовоспалительного действия и антипиретиков (жаропонижающих лекарств).
Особенности фарингомикоза
Грибковый фарингит диагностируется примерно в 40% случаев при обращении пациентов к отоларингологу с жалобами на першение и сухость в горле. Инфекционное заболевание достаточно редко развивается самостоятельно.
Как правило, появлению грибковой флоры в слизистой гортаноглотки предшествует вирусный тонзиллит, грипп, ОРВИ и другие простудные заболевания.
В большинстве случаев фарингомикоз вызывают дрожжеподобные (Candida albicans) и плесневые (Aspergillus glaucus) грибки. Развитию болезнетворной флоры способствуют такие провоцирующие факторы:
- злоупотребление лекарствами – кортикостероидами, антибиотиками, цитостатиками;
- пагубные привычки – табакокурение, злоупотребление алкоголем, употребление чрезмерного количества углеводной пищи;
- общие заболевания – туберкулез, сахарный диабет, гипотиреоз;
- обострение хронических болезней – гнойного тонзиллита, бактериального фарингита и т.д.
Опасность грибкового фарингита заключается в том, что при прогрессировании патогенной флоры может развиться микоз внутренних органов или сепсис.
Формы фарингомикоза
Симптомы грибка в горле неспецифичны и определяются характером протекания патологических процессов в органах дыхания. Если вовремя не диагностировать кандидозный фарингит, воспаление приобретет вялотекущее течение. В связи с этим выделяют две формы ЛОР-заболевания – острую и хроническую.
Вне зависимости от интенсивности протекания воспалительных реакций, грибковая флора локализуется преимущественно на задней стенке глотки, небных дужках и гландах. При прогрессировании инфекции в патологические процессы вовлекаются гортань, пищевод, носовая полость, трахея, бронхи и т.д. Следует отметить, что грибок горла может стать причиной образования абсцесса в околоминдаликовой области.
Плесневые грибки выделяют ядовитые вещества, провоцирующие нагноения в слизистых оболочках. При загнивании тканей клетки-защитники (лейкоциты) устремляются в очаги воспаления и образуют вокруг пораженной области что-то наподобие кокона из гранулезной ткани. Заключенный в капсулу гнойный экссудат со временем увеличивается в размерах. При самопроизвольном вскрытии абсцесса часть патологического содержимого может проникнуть вглубь мягких тканей и спровоцировать еще большее воспаление и, как следствие, стеноз гортани.
Стеноз гортани характеризуется критическим сужением просвета воздухоносных каналов, что препятствует проникновению воздуха в трахею и легкие.
Общие симптомы
Каковы основные симптомы грибка в горле? Клинические проявления кандидозного фарингита выражены достаточно ярко, за исключением болевого синдрома. При грибковом поражении ЛОР-органов больные жалуются на умеренные боли в голове и глотке, которые незначительно усиливаются при глотании слюны или во время приема пищи.
Симптоматическая картина фарингомикоза:

- повышение температуры (до 38,5°C);
- жжение и саднение в горле;
- ощущение инородного тела в районе кадыка;
- сухость слизистых гортаноглотки;
- затрудненное глотание;
- умеренные головные боли.
При прогрессировании инфекции боль в горле может иррадиировать в нижнюю челюсть или шею, что свидетельствует об инфицировании регионарных лимфоузлов. Из-за отравления организма метаболитами плесневых и дрожжеподобных грибков у пациентов часто снижается аппетит, возникают проблемы со сном, болит живот и появляется тошнота.
Кандидозный фарингит при несвоевременном лечении часто осложняется поражением соматических органов, а иногда и заражением крови.
У маленьких детей фарингомикоз протекает значительно тяжелее, чем у взрослых. Кандидозное заболевание горла часто осложняется микозом ротовой полости. Характерный белый налет образуется не только на задней стенке глотки или гландах, но и на внутренней поверхности щек. Грудные дети отказываются от питания, так как грудное молоко еще больше раздражает слизистую и усиливает дискомфортные ощущения в дыхательных путях.
Местные симптомы
В случае появления дискомфортных ощущений при глотании, нужно самостоятельно осмотреть горло. Местные симптомы грибка в горле определяются возбудителем инфекции. Характер белого налета на небных миндалинах, стенках глотки и небных дужках и выраженность симптоматики зависит от того, какой именно грибок стал причиной воспаления слизистой.
При грибковом заболевании, спровоцированном дрожжеподобными грибками рода Candida, отмечается умеренная гиперемия (покраснение) слизистых оболочек. К классическим проявлениям кандидозного фарингита относят:
- покраснение и отечность небных дужек;
- образование белого налета на стенках горла;
- незначительное увеличение гланд;
- болезненность подчелюстных лимфоузлов.
По внешнему виду белый налет на стенках гортаноглотки может отличаться. У одних пациентов он может быть творожистым, а у других – пористым. При кандидозном воспалении ЛОР-органов налет легко снимается с помощью медицинского шпателя. Очищенные от грибковой флоры участки слизистой могут кровоточить или покрываться небольшими язвами.
В случае развития плесневого грибка в горле налет имеет желтоватый оттенок. Он практически не отделяется от слизистой и локализуется преимущественно на задней стенке горла. Болевой синдром выражен значительно ярче, чем при кандидозном фарингите. Навязчивые боли в горле со временем начинают иррадиировать в ухо на стороне поражения или шею.
Если не лечить фарингомикоз, в местах появления налета образуются язвенно-некротические участки, которые можно будет удалить только хирургическим путем.
Спутники фарингомикоза
При генерализации патологических процессов споры грибков могут проникать в ротовую полость, вызывая местные осложнения. Кандидозное поражение слизистой рта и лимфатических узлов – частые спутники фарингомикоза. К наиболее распространенным местным осложнениям грибкового фарингита относятся:
- кандидомикотический ангулит (заеды) – инфекционное поражение слизистой ротовой полости и кожи в уголках губ; заболевание характеризуется образованием ярко-красных эрозий, окруженных шелушащейся кожей;
- шейный лимфаденит – гнойное воспаление шейных и подчелюстных лимфатических узлов, вызывающее боли при повороте головы, разговоре и пальпации;
- кандидозный хейлоз – грибковое поражение кожи в уголках рта, сопровождающееся образованием трещинок; патология развивается в том случае, если инфицированная спорами грибков слюна попадает на кожные покровы.
У разных пациентов симптомы фарингомикоза могут значительно отличаться. В частности у детей и беременных женщин кандидозное воспаление горла протекает в более тяжелой форме.
При отсутствии адекватного лечения у них нередко возникают местные осложнения, в особенности заеды вокруг рта. Если вовремя не диагностировать заболевание и не провести антимикотическую терапию, инфекция может распространиться на кожные покровы и спровоцировать развитие фурункулеза.
Классификация фарингомикоза
Кандидозному фарингиту очень часто сопутствуют другие инфекционные заболевания. Примерно в 43% случаев у больных попутно диагностируют риносинусит, ларингит, бронхит, тонзиллит, грипп и т.д. В зависимости от клинико-морфологических проявлений грибкового воспаления ЛОР-органов, выделяют 4 типа фарингомикоза:
Грибковая флора может поражать гортань и голосовые связки, провоцируя развитие кандидозного ларингита. В связи с интоксикацией организма и, соответственно, возникновением аллергических реакций, слизистые дыхательных путей сильно отекают. Сужение просвета в горле приводит к затруднению дыхания, вследствие чего пациенты начинают жаловаться на быструю утомляемость, плохой сон, головокружение и т.д.
Фарингомикоз у детей
Невысокая реактивность организма – одна из ключевых причин развития фарингомикоза у детей. Практическое отсутствие в организме антител против грибков, стимулирует размножение условно-патогенных микроорганизмов. В большинстве случаев развитию болезни способствуют авитаминоз, в частности недостаток в организме витамина В2 (лактофлавина).
Как правило, грибковое заболевание протекает тяжело и осложнениями, если возбудителем инфекции стали плесневые грибки. К основным проявлениям фарингомикоза у детей относят:
- затрудненное глотание;
- вялость и сонливость;
- головные боли;
- першение в горле;
- отсутствие аппетита;
- боли в животе;
- жидкий стул;
- субфебрилитет.
Важно! Большинство антимикотиков содержат в себе компоненты, вызывающие у детей отравление, поэтому подбором подходящих лекарств должен заниматься только специалист.
При обнаружении хотя бы нескольких патологических симптомов нужно показать ребенка педиатру. Лечение детей дошкольного возраста должно проводиться только под наблюдением специалиста. Если заболеванию сопутствуют еще какие-то патологии, в частности кандидозный ларингит, глоссит или тонзиллит, больного госпитализируют.
Читайте также:

