Грибовидный микоз или синдром сезари
Обновлено: 18.04.2024
Грибовидный микоз (ГМ) и синдром Сезари ( S é zary ) (СС) являются наиболее распространенными подтипами кожных Т-клеточных лимфом. У большинства больных они являются вялотекущими и неизлечимыми заболеваниями. Поэтому целью лечения должно быть достижение оптимальной выгоды при минимизации токсичности, насколько это возможно. Для достижения этой цели необходимо проводить лечение с учетом стадии заболевания. Лечение на ранней стадии ГМ ( IA - IIA ), включает в себя терапевтические средства, направленные на кожу и включает топические кортикостероиды, фототерапию, топическую химиотерапию, топические ретиноиды и лучевую терапию.
Для резистентных случаев ГМ на ранней стадии или на более поздних стадиях ГМ должна рассматриваться системная терапия в т.ч. и альфа-интерферон, оральные ретиноиды, в т.ч. бексаротен ( bexarotine ) и в последнее время ацитретин, ингибиторы гистонов деацетилазы ( HDACi ), токсин denileukin diftitox и химиотерапевтические препараты. В некоторых ситуациях может быть рассмотрено сочетание лекарственного лечения, чтобы получить синергетический эффект, позволяющий снизить дозы препаратов. Химиотерапия должна всегда назначаться в случаях, когда другие системные препараты были опробованы или противопоказаны. Новые препараты следует использовать в случаях неэффективности традиционных системных препаратов.
Ключевые слова: кожная T -клеточная лимфома, грибовидный микоз, синдром Сезари
Первичные кожные лимфомы состоят из Т-клеточных (75%) и реже B-клеточных лимфом и составляют 2% всех лимфом с ежегодной заболеваемостью 0,3 до 1 на 100 000. Существуют различные типы кожных Т-клеточных лимфом (КТКЛ). До относительно недавнего времени было 2 классификации КТКЛ - Всемирной организации здравоохранения (ВОЗ) и европейской организации исследования и лечения рака (EORTC) Последняя характеризуется делением на агрессивные или вялотекущие, основанные на клинико-патологических критериях. В 2005 году эти 2 классификации были объединены ( Таблица 1 ).
WHO-EORTC классификации кожной T-клеточной лимфомы
Подтипы грибовидного микоза
Гранулематозная дряблая кожа
Первичные кожные CD 30 лимфопролиферативные заболевания
Первичная кожная анапластическая крупноклеточная лимфома
Подкожная паникулитоподобная Т-клеточная лимфома
ГМ и его лейкозный вариант СС являются наиболее распространенными формами КТКЛ. Ежегодная частота КТКЛ, как сообщается, растет и в настоящее время оценивается на уровне 9,6 случаев на 1 млн человеко-лет. Долгосрочное выживание большинства пациентов приводит к гораздо более высокой общей распространенности. Продлению жизни способствуют методы, воздействующие на кожу, такие как фототерапия, топические препараты, и лучевая терапия; растет арсенал системных препаратов, начиная от ретиноидов и до препаратов для химиотерапии. Появился новый метод аллогенной трансплантации стволовых клеток. Однако нет достаточного количества рандомизированных исследований, чтобы рекомендовать предпочтительную стратегию лечения для ГМ/СС и не существует общепринятого стандарта лечения. В данной статье представлен краткий обзор этапного лечения ГМ/СС.
Этиология ГМ остается неизвестной. Однако различные теории предполагают профессиональные факторы или воздействие факторов окружающей среды, цитокинов, онкогенов, других видов хронической антигенной стимуляции или вирусное воздействие.
Варианты грибовидного микоза
Классический тип ГМ подразделяется на 4 подтипа: эритематозный, бляшечный, опухолевый и эритродермию или СС. Из них наиболее распространенным является эритематозный подтип ГМ, первоначально описанный Алиберт и представленный сильно зудящими, эритематозными пятнами, участками атрофии и телеангиэктазиями. Однако многие клинические и гистологические варианты имеют необычные или уникальные клинические проявления, такие как эритродермический, фолликулярный, сиринготрофический, буллезный/везикулярный, гранулематозный, гиперпигментированный, пойкилодермический, гиперкератотический, папилломатозный, ихтиозиформный, ладонно-подошвенный, односторонний, пигментированно-пурпурозный, импетигинозный, педжетоидный ретикулез и внекожный. СС-это отдельная (лейкозная) форма КТКЛ, при которой значительную роль играют клетки крови и развивается эритродермия и лимфаденопатия. Часто при СС наблюдаются дополнительные клинические данные в виде поражения роговицы, дистрофии ногтей, алопеции, эктропиона и отека кожи (особенно на ногах). Эти больные часто испытывают мучительный зуд, который может быть наиболее значимым симптомом, снижающим качество жизни, и поэтому для пациента наибольшее значение имеют процедуры, направленные на уменьшение зуда, даже без внешнего клинического улучшения.
Диагностика и прогноз
Эритема и бляшки возникают в I стадии, которая разделена на IA (< 10% площади поверхности тела [BSA]) или IB (>10% поверхности тела). Наличие клинически выраженной лимфаденопатии без патологической узловой инфильтрации представляет стадию IIA, кожные опухоли характеризуют стадии IIB, генерализованная эритродермия характеризует стадию III, вовлечение в процесс лимфатических узлов характерно для стадии IVA, висцеральные поражения характерны для стадии IVB. Стадии IA, IB и IIA считаются ранними стадиями заболевания, а стадии IIB (опухоль), III (эритродермия) и IV (вовлечение лимфоузлов узлов с или без вовлечения внутренних органов) -поздними стадиями заболевания.
Хотя ГМ/СС обычно считаются неизлечимыми, важно признать, что у большинства пациентов наблюдаются вялотекущие формы заболевания и они могут жить много лет. Действительно, подсчитано, что 65% - 85% пациентов с ГМ имеют стадии IA или IB заболевания. Наиболее важным фактором в планировании и определении прогноза является стадия заболевания. Действительно, большинство пациентов с ранними стадиями заболевания (стадии IA, IB и IIA) не переходят в поздние стадии болезни, и пациенты с изолированными эритемами или бляшками (T1-T2) имеют среднюю выживаемость более 12 лет. Больные с поздними стадиями заболевания (стадии IIB, III и IVA) с опухолями, эритродермиями, и вовлечением лимфатических узлов илиизменениями в крови, но без вовлечения висцеральных органов, имеют в среднем выживаемость 5 лет. Следует отметить, что больные с опухолями (T3) живут меньше, чем с эритродермией (T4). Больные с висцеральными поражениями встречаются редко (стадия IVB) и живут в среднем всего 2,5 года или меньше.
В ранней стадии ГМ есть некоторая прогностическая неоднородность. Действительно, между ранней и поздней стадиями заболевания имеются группы “промежуточного риска”. Это включает в себя пациентов со стадией IIA/IB фолликулотропного варианта ГМ и пациентов с очень толстыми бляшками. Относительно худшие результаты в этих группах связаны со снижением реактивности на кожно-направленную терапию. Пациенты с поздней стадией болезни, со стадией IIB заболевания с несколькими опухолевыми узлами (увеличением опухолевой массы) и крупноклеточной трансформацией ГМ имеют значительно худший прогноз. Низкая численность CD8+ Т-клеток в дермальном инфильтрате и/или крови также были независимо связаны со снижением выживаемости.
Для пациентов с клинически очень ограниченной стадией болезни с пятнами на коже и/или бляшками без пальпируемых лимфатических узлов, исследование обычно не требуется. Иногда у пациентов выявляется региональная лимфаденопатия, которая может отражать дерматопатические изменения в узле, а не участие узлов в ГМ. Таким образом, не всегда необходима биопсия у каждого пациента с умеренно увеличенными узлами. В общем, рекомендуется биопсия узлов размером более 1,5 см, как имеющих существенное прогностическое влияние. Относительная нерешительность в выполнении биопсии узла связана с высокой частотой колонизации кожи патогенными микроорганизмами у пациентов с ГМ/СС, что увеличивает риск инфекции после операции.
Выбор подходящего лечения основывается прежде всего на стадии, в зависимости от TMNB классификации. Однако, другие прогностические переменные, такие как крупноклеточная трансформация, также должны быть рассмотрены. Дополнительные факторы, учитываемые при подборе лечения включают возраст пациента, общее состояние здоровья, остроту и тяжесть сопутствующих симптомов (напр., зуд, опухоли, изъязвления, скорость реакции, время и продолжительность ответа на лечение, данные о связанных с лечением побочных эффектах и доступность или затраты-выгоды процедур. Как правило, лечение делится на кожно-направленную терапию [SDT], системную терапию и комбинированную терапию.
Лечение грибовидного микоза/синдрома Сезари. *
1. Кожно-направленная терапия
2. Системнаяная терапия
1.1. С ограниченным/локализованным поражением кожи
· Топическая химиотерапия (мехлорэтамин [азота горчица], кармустин)
· Местное облучение (12-36 гр)
· Топические ретиноиды (бексаротен, тазаротен)
· Фототерапия (UVB, NBUVB для пятен/тонких бляшек; ПУВА-для более толстых бляшек
2.1. Категория (SYST-CAT)
· Ретиноиды (бексаротен, полностью транс-ретиноевая кислота, изотретиноин [13-цисретиноевая кислота], ацитретин)
· Интерфероны (ИФН-альфа, ИФН-гамма)
· HDAC-ингибиторы (см. текущие исследования, ромидепсин)
· Денилейкин дифтитокс (Denileukin diftitox)
· Метотрексат (100 мг в неделю)
1.2. Для обобщенного поражениея кожи
Топическая химиотерапия (мехлорэтамин [азота горчица], кармустин)
Фототерапия (UVB, NB UVB, для пятен/тонких бляшек; ПУВА-для более толстых бляшек)
Итого кожи электронно-лучевой терапии (30-36 гр) d (зарезервировано для людей с тяжелой или генерализованные кожные проявления толстые бляшки или опухоли, болезни или плохой ответ на другие терапии)
2.2. Категория B (SYST-CAT B)
· Терапия первой линии Липосомальныйдоксорубицин
· Терапия второй линии
· Метотрексат (>100 мг в неделю)
· Низкие дозы пралатрексата
Лечение ранней стадии (IA-IIA) грибовидного микоза
Как уже упоминалось, большинство пациентов имеют заболевания на ранней стадии. Терапия не влияет на выживание, а неагрессивный подход к терапии является оправданным при лечении, направленном на улучшение симптомов и косметических дефектов с ограничением при этом токсичности. Пациенты со стадией IA заболевания могут жить достаточно долго. “Выжидательная тактика” может быть вполне законным вариантом у данных пациентов, при условии, что она включает в себя тщательный мониторинг. Учитывая, что в начальной стадии лечения часто имеются множественные участки кожи, в первую очередь проводится кожно-направленная терапия. Основным выбором для кожно-направленной терапии являются топические кортикостероиды, ПУВА-терапия или UVB. Действительно, для пациентов с ограниченной эритематозной формой заболевания топические стероиды часто позволяют контролировать болезнь в течение многих лет, и часто это единственный вид терапии, необходимой для таких пациентов. Класс I (сильнодействующие) топические кортикостероиды, такие как бетаметазон дипропионат 0,05% или мометазона фуроат 0,1%, являются наиболее эффективными. Пациенты со стадией T1 заболевания при лечении топическими стероидами имеют полный ответ примерно в 60% - 65% и частичный ответ в 30%. Пациенты со стадией T2 (генерализованные эритематозные высыпания с вовлечением >10% поверхности кожи) имеют полный ответ в 25% и частичный ответ в 57%. Внутриочаговое введение кортикостероидов может быть эффективным в лечении утолщенных поражений ГМ, таких как бляшки или опухоли. Для более распространенных поражений кожи рекомендуются ПУВА или UVB. Полный эффект при ПУВА-терапии у больных в начальной стадии болезни достигается в 58%- 83% и частичный эффект- у 95%. Кроме того, ремиссия часто длительная в среднем до 43 месяцев. Поддерживающее лечение в виде недельных или двухнедельных курсов терапии может быть эффективным в продлении ремиссии. ПУВА-терапия обычно хорошо переносится; однако, острые побочные эффекты включают тошноту (от орального псоралена) или фотосенсибилизацию. Долгосрочные побочные эффекты - ускоренное актиническое повреждение и повышенный риск злокачественных новообразований кожи, включая плоскоклеточный рак и меланому.
Рекомендации для лечения грибовидного микоза IA, IB, IIA стадий
UVB также эффективен для ГМ, особенно при наличии эритематозных очагов и малой их толщине. Узкополосная фототерапия (311 нм) также эффективна при ГМ, хотя ремиссия после нее может быть короче. Преимущество UVB над ПУВА в том, что она более доступна и позволяет избежать побочных эффектов. Недостатком UVB является меньшая скорость реакции, более короткая ремиссия и меньшая эффективность, чем у ПУВА при более толстых поражениях. Добиться лучшего ответа удается при сочетании ПУВА с интерфероном Альфа-2b. или ретиноидами, такими как ацитретин. ПУВА-терапия используется также в качестве " спасительной " или поддерживающей терапии после тотальной терапии кожи электронным пучком (TSEB). Для толстых бляшек, особенно при локализованных поражениях, эффективна радиотерапия, т.к. заболевание является особо радиочувствительным. К другим вариантам терапии первой линии относится топическая химиотерапия с использованием мехлорэтамина или кармустина. Однако, использование этих средств нецелесообразно при обширных поражениях. К побочным реакциям мехлорэтамина относятся аллергический контактный дерматит, ксероз кожи, гиперпигментация, телеангиэктазии, а также повышенный риск плоскоклеточного и базально-клеточного рака кожи. При применении водного транспортного средства гиперчувствительность к мехлорэтамину возникает в 40%. Гиперчувствительность наблюдается реже при использовании препарата в форме мази. Ко второй линии терапии на ранних стадиях ГМ, применяемой при неэффективности топических кортикостероидов, относятся ретиноиды, такие как бексаротен и ацитретин, эффективность которого была продемонстрирована совсем недавно в ретроспективном исследовании. Ацитретин хорошо переносится и потенциально эффективен на ранних стадиях КТКЛ с сопоставимым результатом с другими пероральными агентами, утвержденными для данного заболевания, такими как ИФН-Альфа, низкодозированный оральный метотрексат, ингибиторы гистонов деацетилазы (HDACi), или денилейкин дифтитокс (denileukin diftitox). Радиотерапия-это высокоэффективная терапия в ГМ/СС и может быть использована как на ранних, так и поздних стадиях заболевания. Частичная регрессия заболевания может наблюдаться и при разовых дозах, как низкий, как и 1.0 гр. Комбинации кожно-направленной терапии с системной терапией показаны при неэффективности монотерапии, при тяжелых кожных симптомах или при наличии других неблагоприятных прогностических факторов. У пациентов с поздней клинической стадией (≥ IIB) кожно-направленная терапия используется в комбинации с системными методами или в качестве поддерживающей терапии. Излучение используется последовательнов сочетании с другими методами лечения: ПУВА -, UVB, ретиноиды и топическая или системная химиотерапия. Иногда лечение может быть назначено одновременно, но при обработке больших участков кожи дозы облучения должны быть модифицированы чтобы свести к минимуму риск покраснения или шелушения.
Лечение поздних стадий (IIB-IVB) грибовидного микоза
Лечение поздней стадии болезни, или обострений ранней стадии болезни является более проблематичным и всегда требует мультидисциплинарного подхода. Прежде чем начинать химиотерапию рекомендуется лечение ИФН-альфа, бексаротеном или денилейкин дифтитоксом.
Трансплантация стволовых клеток
Делать выводы об эффективности метода трансплантации стволовых клеток сложно, поскольку количество пациентов с ГМ/СС, прошедших лечение этим методом очень мало. Аллогенная трансплантация лучше подходит молодым пациентам с развитой стадией болезни, не реагирующим на лечение IFN-альфа, бексаротеном или денилейкин дифититоксом. Результаты аутологичной трансплантации стволовых клеток не были особенно перспективными. Ясно, что для этой группы пациентов необходимы большие исследования.
Новые агенты в ходе клинических исследований
Новые препараты, которые исследуются в рамках клинических испытаний, должны быть рассмотрены для клинических испытаний в качестве альтернативных, когда другие препараты не эффективны.
Важным шагом в лечении ГМ является определение клинической стадии, что требует хорошей клинико-патологической оценки. Для этого необходимо регулярное наблюдение и повторные биопсии. Лечение должно быть индивидуальным в зависимости от стадии заболевания и состояния здоровья пациента, чтобы избежать излишне агрессивной терапии, включая химиотерапию. Применение новых лекарственных средств целесообразно в случаях, когда известные системные препараты не эффективны.
Грибовидный микоз — злокачественное опухолевое поражение лимфоидно-ретикулярной системы в первую очередь кожи, а в дальнейшем и внутренних органов. Грибовидный микоз является Т-клеточной лимфомой. В классическом варианте заболевание проходит эритематозную, бляшечную и опухолевую стадии. Диагностика заболевания в первой стадии затруднена из-за сходства клинической картины с псориазом, экземой и другими дерматозами. Гистологическая картина в этой стадии не имеет специфических признаков и в своевременной диагностике заболевания помогает только тщательное иммуногистохимическое исследование. Оно имеет большое значение, поскольку лечение, начатое на эритематозной стадии, позволяет продлить жизнь больных грибовидным микозом.
МКБ-10
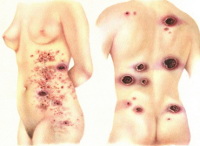
Общие сведения
Грибовидный микоз — достаточно редкий вид Т-клеточной лимфомы кожи, заболевание наблюдается 1 случай на 345000 населения. В большинстве случаев (70-80%) заболевают люди от 40 до 60 лет. У мужчин заболевание встречается несколько чаще, чем у женщин. В основе грибовидного микоза лежит размножение и злокачественное перерождение Т-лимфоцитов. Точные причины, запускающие этот механизм, пока не определены. Предполагают, что определенную роль играют генетические факторы и хроническая антигенная стимуляция при персистирующей вирусной инфекции (герпетическая инфекция, ВПЧ и др.).

Симптомы грибовидного микоза
Классическая форма грибовидного микоза Алибера-Базена характеризуется 3 стадиями развития заболевания: эритематозной, бляшечной и опухолевой. В эритематозной стадии на коже появляются сильно зудящие пятна красно-синюшного, красного или желтовато-розового цвета. Они бывают от нескольких миллиметров в диаметре до 15-20 см. Пятна имеют шелушащуюся или мокнущую поверхность. Часто отмечается расположение элементов на туловище и разгибательных поверхностях рук и ног, однако высыпания грибовидного микоза бывают любой локализации. Зуд иногда предшествует появлению пятен. В большинстве случаев он является характерным для грибовидного микоза признаком, но может и отсутствовать.
Картина высыпаний при грибковом микозе бывает идентична картине парапсориаза, герпетиформного дерматита Дюринга, экземы или красного плоского лишая. Поэтому отдельные авторы полагают, что эритематозная стадия — это тот или иной дерматоз, который затем трансформируется в грибовидный микоз.
Переход эритематозной стадии классического грибовидного микоза в бляшечную происходит через различный период времени: от нескольких месяцев до десятка лет. В бляшечной стадии пятна грибовидного микоза инфильтрируются, становятся плотными и приподнимаются над поверхностью кожи, трансформируясь в бляшки. Площадь бляшки начинает расти, цвет приобретает багровый или кирпично-красный оттенок, поверхность становиться мелкобугристой. Характерно усиление зуда. Со временем бляшки могут претерпевать обратное развитие, которое начинается в их центре. При этом бляшка продолжает расти по периферии, образуя кольцо. Сливающиеся между собой бляшки с регрессом в центре образуют на коже причудливые фигуры в виде дуг и гирлянд.
В опухолевой стадии грибовидного микоза кожные элементы переходят в опухолевые поражения, которые могут достигать размеров апельсина и имеют красновато-синий или красновато-желтый цвет. Наряду с такими опухолевыми образованиями на коже наблюдаются и элементы бляшечной стадии. Через несколько недель опухоли распадаются с образованием глубоких язв, покрытых гнойно-кровянистым отделяемым и массами некротизированных тканей. У пациента наблюдается недомогание, отсутствие аппетита, снижение массы тела. Опухолевая стадия протекает с поражением внутренних органов, в которых появляются образования, подобные кожным.
Все стадии грибовидного микоза протекают с увеличением лимфатических узлов, в первую очередь паховых и бедренных. Возможны подъемы температуры тела и ночная потливость. Почти у 70% больных грибовидным микозом возникают трофические нарушения: дистрофические изменения ногтей и волос, кожные гиперпигментации, нарушения потоотделения и др. Поражение слизистых встречается довольно редко. Элементы в таких случаях появляются обычно на твердом и мягком небе. Они быстро трансформируются в обширные язвы.
Форма Видаля-Брока (обезглавленный грибовидный микоз) относится к ретикулосаркоматозу кожи. Она характеризуется отсутствием эритематозной и бляшечной стадий и появлением на коже туловища, лица и конечностей сразу опухолевых образований.
Эритродермическая форма Галлопо-Бенье отличается распространенностью покраснения по всему кожному покрову, отечностью, выраженной инфильтрацией и шелушением кожи. Заболевание сопровождается высокой температурной реакцией, нарушением общего самочувствия.
Диагностика
В начале грибовидного микоза в крови, как правило, отмечается повышение лейкоцитов, лимфоцитов и эозинофилов. В опухолевой стадии и при эритродермической форме наблюдается снижение количества лейкоцитов и лимфоцитов, увеличение СОЭ. Для подтверждения грибовидного микоза проводят иммуногистохимическое исследование.
Изучение кожных элементов грибовидного микоза предварительно проводится путем дерматоскопии и УЗИ кожного новообразования. Гистологическое исследование участка кожи, взятого из патологического очага путем биопсии, в первой стадии грибовидного микоза выявляет в шиповатом слое эпидермиса отек и акантоз (потеря связей между клетками), скопление лимфоцитов, фибробластов, тучных клеток и эозинофилов. В бляшечной стадии резко выражен акантоз, выявляются гнездовидные скопления гистиоцитов и лимфоцитов. В опухолевой стадии инфильтрат распространяется не только на все слои дермы, но и на подкожную клетчатку, иногда захватывая подлежащие ткани.
В опухолевой стадии для выявления поражения внутренних органов проводят УЗИ органов брюшной полости и рентгенографию грудной клетки. Дифференцируют грибовидный микоз с синдромом Сезари и другими лимфомами, системными васкулитами, хроническими дерматитами, псориазом и др.
Лечение грибовидного микоза
В лечении грибовидного микоза применяют кортикостероиды (дексаметазон, преднизолон и др.), противоопухолевые антибиотики и цитостатики (метотрексат, сульфадиазин, циклофосфамид, проспидин, дипин). Чаще используют комбинированную терапию препаратами этих групп. Возможно проведение фототерапии, рентгенотерапии, экстракорпоральной фотохимиотерапии. Местно для уменьшения зуда применяют кортикостероидные мази.
Прогноз
Прогноз неблагоприятный. В зависимости от формы и тяжести заболевание может длиться от 2-х до 12-ти лет. Во многих случаях своевременная диагностика и начало лечения в первых двух стадиях грибовидного микоза позволяют добиться длительной ремиссии и продлить жизнь пациентов.
ОПРЕДЕЛЕНИЕ
Первичные лимфомы кожи (ЛК) представляют собой гетерогенную группу заболеваний, включающую кожные Т- и В-клеточные лимфомы, которые возникают в коже без обнаружения внекожных мест локализации на момент постановки диагноза. Первичные ЛК занимают второе по частоте встречаемости место среди экстранодальных неходжкинских лимфом (после лимфом желудочно-кишечного тракта) и представляют собой отдельный клинический и гистопатологический подтип экстранодальных лимфом, часто отличаясь от соответствующих им нодальных гистологических аналогов не только по характеру течения и прогнозу, но и по наличию специфических хромосомных транслокаций и экспрессии различных онкогенов.
СИНДРОМ СЕЗАРИ
Шифр по Международной классификации болезней МКБ-10
С84.1
Синдром Сезари (СС) представляет собой Т-клеточную лимфому кожи, характеризующуюся эритродермией, генерализованной лимфаденопатией и наличием циркулирующих злокачественных Т-лимфоцитов (клеток Сезари).
Классификация
В 2005 году Всемирная организация здравоохранения совместно с Европейской Организацией по изучению и лечению рака (European Organization for Research and Treatment of Cancer – EORTC) создали ВОЗ-EORTC классификацию ЛК, которая содержит наиболее полную клиническую, гистологическую, иммунофенотипическую, молекулярно-биологическую и генетическую информацию, касающуюся первичных ЛК и нескольких лимфопролиферативных заболеваний, часто начинающихся с поражения кожи.
ВОЗ-EORTC-классификация кожных лимфом
В-клеточные лимфомы кожи
Гемодермии из клеток-предшественников
Эпидемиология
СС составляет менее чем 5% от всех первичных кожных лимфом. Болеют преимущественно люди пожилого возраста с преобладанием пациентов мужского пола, средний возраст начала заболевания составляет 60-65 лет.
Клиническая картина
Cимптомы, течение
СС начинается с развития эритродермии, которая сопровождается сильным зудом и шелушением. Впоследствии присоединяется ладонно-подошвенный гиперкератоз, алопеция и ониходистрофия. Увеличение периферических лимфатических узлов может происходить за счет дерматопатической лимфаденопатии или вовлечения их в опухолевый процесс. При лабораторных исследованиях обнаруживается поражение периферической крови.
Диагностика
Международным обществом по лимфомам кожи (ISCL) и Европейской организацией по изучению и лечению рака (EORTC) выработаны следующие критерии диагностики СС:
- отсутствие предшествующего ГМ;
- генерализованная эритродермия (диффузная эритема, покрывающая не менее 80% поверхности тела с/без шелушения);
- наличие в крови доминантного клона Т-лимфоцитов (определяется при помощи ПЦР или Southern blot);
- наличие одного или более следующих признаков:
1) абсолютное количество клеток Сезари в крови ≥ 1000 клеток/мм 3 ;
2) повышено содержание CD3+ или CD4+ клеток периферической крови с коэффициентом отношения CD4/CD8 ≥ 10 (определяется при помощи проточной цитометрии);
3) повышено содержание CD4+ клеток периферической крови с аберрантным иммунофенотипом, включающем отсутствие экспрессии CD7 (≥ 40% CD4+СD7- клеток) или CD26 (≥ 30% CD4+CD26- клеток).
Гистологическое, иммуногистохимическое и молекулярно-биологическое (определение реарранжировки гена Т-клеточного рецептора методом ПЦР) исследования кожи и лимфатических узлов (в случае их увеличения ≥ 1,5 см) являются дополнительными методами диагностики в неясных диагностических ситуациях у пациентов с хронической эритродермией неясной этиологии.
Для пациентов с СС рекомендован следующий план обследования:
- при наличии узлов – определение их общего количества, размеров наибольшего узла и вовлеченных областей кожи;
- идентификация пальпируемых лимфатических узлов и органомегалии при физикальном осмотре;
- определение абсолютного количества клеток Сезари в крови, проточная цитометрия (включая CD4+СD7- и CD4+CD26-), определение реарранжировки гена ТКР в крови;
- клинический и биохимический анализ крови (ЛДГ, мочевая кислота (маркеры агрессивного течения заболевания), печеночные ферменты);
- определение маркеров вируса гепатита В (HbsAg, anti-HbcAg, anti-HbsAg), гепатита С, ВИЧ и HTLV-1;
- УЗИ периферических лимфатических узлов;
- компьютерная томография органов грудной клетки, брюшной полости и малого таза;
- биопсия кожи (гистологическое исследование, иммуногистохимическое исследование, включающее следующие маркеры: CD2, CD3, CD4, CD5, CD7, CD8, CD20, CD30, определение реарранжировки гена ТКР);
- биопсия лимфатических узлов > 1,5 см в диаметре и/или с плотной, неравномерной консистенцией (гистологическое исследование, проточная цитометрия, определение реарранжировки гена ТКР);
*выполняется врачами-специалистами с хирургической специализацией. При выявлении специфического поражения лимфатических узлов пациент передается для дальнейшего ведения и лечения гематоонкологам.
- трепанобиопсия костного мозга.
*выполняется врачами-специалистами, владеющими методикой забора трепанобиоптата костного мозга (хирургами или гематоонкологами). При выявлении специфического поражения костного мозга пациент передается для дальнейшего ведения и лечения гематоонкологам.
Дополнительно может использоваться магнитно-резонансная и позитронно-эмиссионная томография.
Дифференциальный диагноз

Алгоритм дифференциальной диагностики эритродермической кожной Т-клеточной лимфомы, синдрома Сезари и доброкачественных эритродермий
ТКР – Т-клеточный рецептор
Э-КТКЛ – эритродермическая кожная Т-клеточная лимфома
*Анормальный фенотип: повышенная популяция CD4+ клеток в периферической крови; аберрантный фенотип: отсутствие экспрессии CD7 (≥ 40% CD4+СD7- клеток) или CD26 (≥ 30% CD4+CD26- клеток)
Лечение
Цели лечения: достижение полной (частичной) ремиссии с последующим контролем течения заболевания.
Общие замечания по терапии
Различными исследованиями было показано, что факторами, влияющими на прогноз заболевания, являются:
- возраст пациента;
- повышение уровня ЛДГ в крови;
- поражение лимфатических узлов;
- степень тяжести вовлечения крови.
Выбор вида терапии при СС должен базироваться на определении степени тяжести заболевания (учитываются степень инфильтрации кожи, наличие/отсутствие кожных узлов, выраженность лимфаденопатии, степень тяжести поражения крови, уровень повышения ЛДГ и лейкоцитов в периферической крови), скорости его прогрессирования и влияния на качество жизни пациента. При назначении терапии рекомендовано соблюдать следующие принципы:
- по возможности избегать подавления иммунного ответа, назначение иммуномодулирующей терапии является предпочтительным;
- проведение комбинированной или мультимодальной (например, сочетание системной иммуномодулирующей и наружной) терапии приводит к более эффективным результатам, чем проведение любой монотерапии;
- своевременная диагностика и лечение инфекционных осложнений (иногда даже при отсутствии клинических признаков инфекционного процесса на коже) приводит к улучшению состояния пациента;
- большое значение имеет лечение зуда, значительно снижающего качество жизни.
Из-за выраженной гетерогенности и низкой распространенности заболевания количество контролируемых клинических исследований невелико, поэтому все рекомендации данного раздела имеют уровень доказательности C-D.
Схемы лечения
Виды комбинированной терапии, используемые при лечении синдрома Сезари (терапия первой линии)
| Комбинация | |
| системной терапии | наружной терапии |
| IFN-α | ПУВА |
| Метотрексат | Топические глюкокортикостероидные препараты |
| ЭКФ | ТОК |
| IFN-α | ТОК |
| Комбинация | |
| системной терапии | системной терапии |
| ЭКФ | IFN-α |
| ЭКФ | Метотрексат |
| IFN-α | Метотрексат |
ПУВА - псорален+ультрафиолетовое облучение спектра А
ЭКФ – экстракорпоральный фотоферез
ТОК – тотальное облучение кожи
Адьювантная терапия.
Наружные и системные глюкокортикостероидные препараты (10-20 мг преднизолона в сутки) используются в виде поддерживающей терапии у пациентов с СС. При длительном применении их отмена обычно ассоциирована с рецидивом заболевания, побочные эффекты включают атрофию кожи (при длительном наружном применении) и подавление функции надпочечников и/или остеопороз (при распространенной аппликации наружных или длительном приеме системных глюкокортикостероидных препаратов).
Большое значение в ведении пациентов с СС имеет терапия, направленная на снижение интенсивности зуда и различных нейропатий (ощущений жжения, боли, стягивания кожи, парестезий). Для уменьшения этих ощущений используются увлажняющие кремы и антигистаминные препараты. Известно, что кожа больных СС избыточно колонизирована S.aureus, поэтому антибиотикотерапия приводит не только к снижению зуда, но и к улучшению течения заболевания. При выраженном зуде рекомендовано назначение габапентина – препарата, используемого для лечения нейропатических болей. Начинают с дозы 900 мг в сутки в 3 приема и постепенно увеличивают дозу до 3600 мг в сутки. Побочный эффект в виде седации позволяет пациентам нормализовать ночной сон. Для усиления снотворного эффекта в ночное время к терапии можно применять 7,5-15 мг миртазапина на ночь.
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Грибовидный микоз. Причины появления и клиника
Через несколько дней появились другие гипопигментированные пятна и бляшки, распространившиеся на руки и бедра. При физикальном исследовании лимфаденопатия не выявлена. При исследовании материала, полученного с помощью трепанобиопсии и окрашенного гематоксилин-эозином, у дермо-эпидермального соединения были выявлены лимфоциты с мозговидными ядрами, характерные для грибовидного микоза - разновидности кожной Т-клеточной лимфомы. Основные показатели крови были в норме, тест на ВИЧ-инфекцию - отрицательный.
Пациентка сообщила об отсутствии улучшения после местного применения кортикостероидов высокой степени активности, которые наносились на пораженные участки, в связи с чем ей назначена терапия УФ-Б узкого спектра действия два раза в неделю.
Гипопигментированные пятнистые бляшки при грибовидном микозе на бедрах у 52-летней темнокожей женщины - пятнистая стадия грибовидного микоза, имитирующая витилиго. Распределение и внешний вид очагов потребовали биопсии, после которой был установлен диагноз грибовидного микоза Гипопигментированные бляшки на руке у женщины с грибовидным микозом, представленной на рисунке выше
б) Распространенность (эпидемиология):
• Кожная Т-клеточная лимфома (КТКЛ) является редким заболеванием: в нашей стране ежегодно регистрируется 1000 новых случаев, что составляет примерно 0,5% всех случаев неходжкинских лимфом.
• Грибовидный микоз является самой распространенной КТКЛ, а синдром Сезари - вариантом грибовидного микоза (ГМ), на который приходится 5% случаев.
• У афроамериканцев грибовидный микоз встречается чаще, чем у лиц с белой кожей, соотношение составляет 6:11.
• Соотношение мужчин и женщин при этом заболевании составляет 2:1. Заболевание обычно развивается в возрасте 50-60 лет. При заболевании детей и подростков отмечается схожая клиническая картина.
в) Этиология (причины), патогенез (патология):
• Точная этиология кожной Т-клеточной лимфомы (КТКЛ) неизвестна, однако предполагается влияние факторов окружающей среды, а также инфекционных и генетических факторов. КТКЛ является злокачественной лимфомой хелперных Т-клеток, которые обычно связаны с кожей и лимфатическими узлами. Грибовидный микоз является специфическим типом кожной Т-клеточной лимфомы (КТКЛ) и назван так в связи с опухолевидными образованиями грибовидной формы, которые встречаются в тяжелых случаях заболевания.
• Грибовидный микоз и синдром Сезари связаны со специфическими типами антигенов гистосовместимости HLA (Aw3l, Aw32, B8, Bw38 и DR5). Также подозревается генетическая предрасположенность: обнаружены аллели DRB1* и DQB1*03 HLA класса II В сочетании со спорадическими и семейными злокачественными опухолями у евреев-израильтян.
• Метастазы в печень, селезенку, легкие, ЖКТ, костный мозг и ЦНС могут распространяться через лимфатическую систему с помощью Т-клеток.
• Сокращение репертуара Т-клеточных рецепторов способствует иммуносупрессии на прогрессирующих стадиях грибовидного микоза и синдрома Сезари, что может клинически проявиться как простой герпес или опоясывающий лишай. Смерть обычно является следствием системной инфекции, особенно вызванной Staphylococcus aureus и Pseudomonas aeruginosa.
• Противоопухолевый иммунитет также снижается, и у пациентов, кроме сердечно-легочных осложнений, отмечается повышенный риск вторичных злокачественных опухолей, включая неходжкинскую лимфому высокой степени злокачественности, болезнь Ходжкина, вторичную меланому и рак ободочной кишки.
Сетчатая картина при ретикулярном грибовидном микозе, который также называется смешанным парапсориазом (пойкилодермия) Грибовидный микоз в бляшечной стадии на руке у 57-летней медсестры. Пациентка страдала грибовидным микозом в течение 8 лет, периодически получая химиотерапию. После того, как течение заболевания ухудшилось, ей было назначено лечение азотистым ипритом
г) Клиника грибовидного микоза:
• Наиболее распространенными изменениями в начале заболевания являются высыпания в виде пятнистых или шелушащихся бляшек с персистирующей, обычно эритематозной сыпью, сопровождающейся зудом. Пятнистые бляшки могут развиваться в генерализованные, инфильтративиые папулезные бляшки или, изъязвляясь — в экзофитные опухоли.
• Также наблюдаются гипо- или гиперпигментированные очаги, петехии, пойкилодермия (атрофия кожи с телеангиэктазией) и алопеция с муцинозом или без него.
д) Типичная локализация грибовидного микоза:
• Высыпания могут возникать в любой области тела, но в типичных случаях развиваются на закрытых от солнца участках: сначала на туловище ниже линии талии, боковых поверхностях туловища, молочных железах, внутренней поверхности бедер и рук и вокруг подмышечных впадин.
• Если наблюдается фолликулярное поражение, очаги могут располагаться на лице и волосистой части кожи головы.
• Грибовидный микоз иногда проявляется как торпидный дерматоз ладоней или подошв.
Хронические Т-клеточные лейкозы - Т-клеточная лейкемия, лимфома кожи, синдром Сезари
Т-клеточный крупногранулярный лимфоцитарный лейкоз встречается в 30-50 раз реже В-клеточного ХЛЛ и развивается в возрасте 50-55 лет, чаще у женщин. Основной морфологический признак заболевания — наличие больших гранулярных (содержащих азурофильные гранулы) лимфоцитов в периферической крови и костном мозге. Критерий диагностики — обнаружение больше 2 • 109/л больших гранулярных лимфоцитов в периферической крови. Наиболее частый иммунофенотип: CD3+, CD8+, CD4-, TCRab+.
Лейкемические клетки экспрессируют маркеры апоптоза (Fas или CD95 и Fas-лиганд), но резистентны к Fas-индуцируемому апоптозу.
Спленомегалия выявляется у 20% пациентов, лимфаденопатия и гепа-томегалия встречаются еще реже. В связи с выраженной нейтропенией нередко возникают рецидивирующие инфекции. У 30% больных наблюдается ассоциация с аутоиммунными заболеваниями (аутоиммунная гемолитическая анемия, ревматоидный артрит и др.).
Течение заболевания вариабельно, стандартное лечение не разработано.
Т-клеточная лейкемия/лимфома взрослых
Т-клеточная лейкемия/лимфома взрослых — редкое лимфопролиферативное заболевание, встречающееся преимущественно в странах бассейна Карибского моря и Японии. Доказанным этиологическим фактором является ретровирус HTLV-1. В эндемичных районах инфицировано 5% населения; в течение жизни заболевает один человек из 50-100 инфицированных (в Японии при наличии около 1 миллиона вирусоносителей в год регистрируется около 500 случаев заболевания). Спорадические случаи Т-клеточной лейкемии/лимфомы взрослых отмечены в Европе и Северной Америке.
Опухолевые клетки полиморфны, с полисегментированными, похожими на лепестки цветка, ядрами. Иммунофенотип клеток: CD7-, CD2+, CD3+, CD4+, CD5+, CD25+. Наиболее частые цитогенетические находки — трисомия 12, del 6q.
Грибовидный микоз
Т-клеточные лимфомы кожи - грибовидный микоз, синдром Сезари
Т-клеточные лимфомы кожи — гетерогенная группа лимфопролиферативных заболеваний с первичным поражением кожи. В последние десятилетия заболеваемость Т-клеточными лимфомами кожи достоверно увеличилась. В большинстве случаев встречаются грибовидный микоз и синдром Сезари. Реже наблюдаются первичные СD30-позитивные Т-клеточные лимфопролиферативные заболевания: первичная кожная анапластическая крупноклеточная лимфома (КМ+) и лимфоматоидный папулез.
Грибовидный микоз многие годы протекает с изолированным поражением кожи (эритема, папулы, бляшки, эритродермия), однако в дальнейшем в большинстве случаев развивается агрессивная Т-клеточная лимфома с поражением лимфатических узлов, селезенки, печени и других органов и неблагоприятным исходом. При этом в крови и костном мозге часто обнаруживаются клетки Сезари (перекрестный синдром).
Синдром Сезари — генерализованная Т-клеточная лимфома, характеризующаяся поражением кожи, лимфоаденопатией и наличием в периферической крови неопластически трансформированных Т-лимфоцитов — клеток Сезари (атипичные лимфоциты с большим ядром неправильной формы и скудной базофильной цитоплазмой).
Синдром Сезари характеризуется сходным с грибовидным микозом поражением кожи, однако заболевание сопровождается ранней генерализацией и неблагоприятным течением (лишь 20% больных живут более 5 лет).
Диагноз лимфом кожи доказывается при морфологическом исследовании и результатами иммунофенотипирования (особенно важно это при CD30-позитивных лимфомах). При грибовидном микозе и синдроме Сезари нередко выявляются различные нарушения кариотипа (прежде всего при прогрессировании заболевания). При молекулярно-генетическом исследовании у большинства больных Т-клеточными лимфомами кожи обнаруживается клональная реаранжировка генов Т-клеточных рецепторов.
При локализованных формах Т-клеточных лимфом кожи применяется местное лечение: PUVA-терапия (ультрафиолетовое облучение с фотосенсибилизатором), локальное облучение и введение цитостатиков в опухолевые очаги. При синдроме Сезари используются монохимиотерапия и полихимиотерапия, однако частота ремиссий невелика и они обычно непродолжительны.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

