Группа повышенного риска по малярии
Обновлено: 03.05.2024
Малярия: диагностика, лечение, профилактика
Возбудители малярии — представители рода Plasmodium: P. falciparum, P. vivax, P. ovale и P. malariae. Заболевание угрожает более чем полутора миллиардам человек (проживают в эндемичных районах). В Африке от малярии ежегодно умирают 1 млн детей в возрасте до пяти лет. В Великобритании каждый год регистрируют 2 тыс. случаев заболевания, десять из которых заканчиваются смертельным исходом.
В группу повышенного риска входят иммигранты, возвращающиеся на родину после долгого отсутствия, так как они утрачивают иммунитет и часто пренебрегают профилактическими средствами.
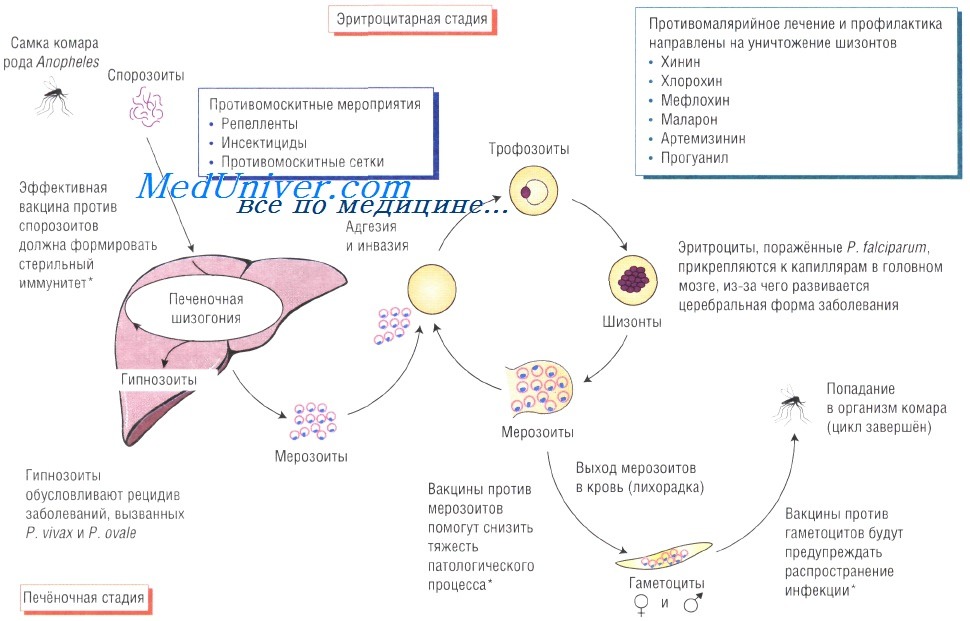
Жизненный цикл возбудителя малярии. Спорозоиты возбудителя попадают в кровоток при укусе самки комара рода Anopheles. При проникновении с током крови в печень паразит начинает размножаться внутри гепатоцитов. Затем возбудители поражают эритроциты и размножаются в них, при этом происходит выброс цитокинов, обусловливающих большинство симптомов малярии. Инфицированные эритроциты приобретают кнопкообразные выступы, при помощи которых они прикрепляются к стенкам капилляров.
Клинические признаки малярии. Малярия должна быть исключена у всех пациентов, путешествовавших в страны эндемической зоны, особенно если у них присутствует лихорадка или гриппоподобные симптомы. Инфекция, вызванная P. falciparum, очень быстро прогрессирует и может привести к смерти пациента (особенно у неиммунных лиц). Инфекция, обусловленная другими плазмодиями, протекает в более лёгкой форме. У неиммунных путешественников характерно развитие заболевания без регулярных (через 1 или 2 дня) приступов малярии.
Plasmodium falciparum поражает практически все органы, поэтому возможно развитие множества различных осложнений (церебральная малярия, инфекционно-токсический шок, острый гемолиз, почечная недостаточность, гепатит, отёк лёгких).
Диагностика малярии. Исследуемый материал — микроскопия крови (по крайней мере 3 препарата толстой капли крови и тонкого мазка крови), взятой лучше всего во время или сразу после приступа лихорадки. Другие методы диагностики:
• экспресс-тест-dipstick (для обнаружения антигена в крови);
• молекулярно-генетический метод (особенно для определения устойчивости к лекарственным препаратам).
Лечение малярии. Химиотерапия позволяет уничтожить паразитов, циркулирующих в эритроцитах. Во избежание развития устойчивости необходимо постоянно чередовать используемые препараты (комбинированная терапия). Для лечения малярии, вызванной Plasmodium falciparum, применяют хинин, пириметамин и сульфадоксин + пириметамин или хинин и доксициклин. Иногда в качестве одного из компонентов используют артеметер.
Для уничтожения P. vivax, P. ovale и P. malariae в эритроцитах применяют хлорохин, а для эрадикации гипнозоитов P. vivax и P. ovale — примахин.
Профилактика и контроль малярии. Необходимо соблюдать определённые меры предосторожности: спать только под москитной сеткой, закрывать открытые участки кожи на рассвете и вечером, когда комары активизируются, а также использовать репелленты. Профилактические препараты принимают согласно предписанию врача, но необходимо учитывать, что медикаменты не обеспечивают полной зашиты от инфекции.
В настоящее время разрабатывают ряд антиспорозоитных вакцин. Ведётся разработка вакцин и против эритроцитарных (бесполых и половых) форм паразита. Комбинированные вакцины будут наиболее эффективны.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021








Современные методы лечения




Профилактика малярии
ГБУ РО "КБ им. Н.А. Семашко"
Сегодня среди всех известных науке инфекционных заболеваний малярия входит в число наиболее опасных.
Возбудители. Существует четыре типа паразитов, которые вызывают малярию у человека:
Передача инфекции
Малярия передается исключительно через укусы комаров Anopheles. В мире существует около 20 различных видов комаров Anopheles, имеющих местную значимость. Все из значимых видов переносчиков инфекции кусают ночью. Комары Anopheles размножаются в воде, и каждый вид предпочитает определенные типы водоемов для размножения. Так, например, некоторые виды предпочитают мелководные пресные водоемы, такие как лужи, рисовые поля и следы от копыт.
Передача инфекции зависит также от климатических условий, которые могут влиять на численность и выживаемость комаров – это режим распределения осадков, температура и влажность. Во многих местах передача инфекции носит сезонный характер и достигает пика во время сезонов дождей и сразу же после них. Эпидемии малярии могут происходить в случаях, когда климатические и другие условия внезапно становятся благоприятными для передачи инфекции в районах, где люди имеют слабый иммунитет к малярии или не имеют его вообще.
Кроме того, эпидемии могут происходить в тех случаях, когда люди со слабым иммунитетом попадают в районы с интенсивной передачей малярии, например, в поисках работы или в качестве беженцев.
Кто подвергается риску?
Группы населения особого риска включают следующие:
- Дети раннего возраста: в районах устойчивой передачи инфекции, дети, у которых еще не развился защитный иммунитет против самых тяжелых форм этой болезни.
- Не имеющие иммунитета беременные женщины: малярия приводит к большому числу выкидышей (до 60% в случаях инфекции P. falciparum), а показатели материнской смертности составляют 10-50%.
- Частично иммунизированные беременные женщины: в районах с высоким уровнем передачи инфекции малярия может приводить к выкидышам и рождению детей с низкой массой тела, особенно в случаях первой и второй беременностей. По оценкам, в результате малярийной инфекции матерей во время беременности ежегодно умирает 200 000 детей грудного возраста.
- ВИЧ-инфицированные беременные женщины с частичным иммунитетом: в районах с устойчивой передачей инфекции эти женщины подвергаются повышенному риску заболевания малярией во время всех беременностей. К тому же, в случаях малярийной инфекции плаценты существует повышенный риск передачи ВИЧ-инфекции от матерей новорожденным.
- Люди с ВИЧ/СПИДом
- Лица из неэндемичных районов, совершающие международные поездки в связи с отсутствием у них иммунитета.
- Мигранты из эндемичных районов и их дети: живущие в неэндемичных районах и возвращающиеся в свои родные страны с тем, чтобы навестить друзей и родственников, эти люди также подвергаются риску в связи с ослабевающим или отсутствующим иммунитетом.
Наиболее тяжёлой формой заболевания является тропическая малярия.
Поскольку болезнь уже в первые дни может принять опасное для жизни течение, необходимо максимально раннее выявление и лечение этой формы малярии. Социальная напряженность, политическая нестабильность и массовая трансграничная миграция населения привели к стойкому присутствию тропической малярии в Таджикистане и способствует учащению завоза тропической малярии в Россию.
Инкубационный период составляет 8 — 16 дней. Продромальный период отмечается
обычно у неиммунных больных и проявляется головной болью, миалгиями, познабливанием, тошнотой, поносом. Длительность этого периода — от нескольких часов до нескольких дней. Через несколько дней после начала лихорадочного периода начинаются типичные пароксизмы. Особенностями пароксизмов при тропической малярии являются их малая продолжительность и выраженный озноб. Температура быстро достигает 39 — 40 0 С и держится 12-24 ч. Возможна постоянная лихорадка. Уже после первых приступов малярии развивается анемия, которая при тропической малярии более выражена, чем при других формах. Увеличение печени и селезенки отмечается обычно через неделю. В эти же сроки возможно появление желтухи и гиперферментемии.
Летальность при тяжелой тропической малярии колеблется от 10 до 40 %.
Церебральная малярия является наиболее частым осложнением тропической малярии. В ее течении различают стадии сомноленции, сопора и комы. Острая почечная недостаточность является самостоятельной формой злокачественной малярии, но может сопутствовать и другим осложнениям тропической малярии. Выраженные изменения в почках, иногда с некрозом канальцев, приводят к развитию олигурии и анурии.
Лабораторная диагностика
Для подтверждения диагноза необходимы учет географического анамнеза и лабораторная диагностика: исследование препаратов крови - толстых капель и мазков у больных с подозрением на малярию. У пациентов группы риска необходимо исследовать кровь после возвращения из эндемических регионов при любом повышении температуры тела.
Профилактика Вакцины от малярии. В настоящее время лицензированных вакцин от малярии или от каких-либо других паразитов человека нет. На наиболее продвинутых стадиях исследования находится вакцина против P. falciparum, известная как RTS,S/AS01. В настоящее время эта вакцина оценивается в рамках крупного клинического испытания в 7 странах Африки.
Комплексная система мероприятий по борьбе с малярией, включает следующие направления:
- Выявление и лечение больных и паразитоносителей;
- Борьба с переносчиком;
- Защита от укусов комаров;
- Химиопрофилактика.
Показания к исследованию крови на малярию:
- температурящие лица и предъявляющие жалобы на недомогание и озноб, проживающие или прибывшие из эндемичных районов;
- температурящие лица с неустановленным диагнозом в течение 5 дней, в эпидсезон малярии - в первые 2 дня;
- при заболеваниях с продолжающимися подъемами температуры, несмотря на проводимое в соответствии с установленным диагнозом лечение;
- реципиенты при повышении температуры в течение ближайших трех месяцев после переливания крови;
- лица, имеющие в анамнезе заболевание малярией в течение последующих трех лет при любом заболевании с повышением температуры выше 37°С;
- граждане, прибывшие из стран Африки, Азии, Южной и Центральной Америки - по клиническим показаниям;
- лица с увеличенной печенью и селезенкой, желтушностъю склер и кожных покровом, анемией неясной этиологии.
К группам повышенного риска относятся лица, прибывшие из эндемичных по малярии местностей.
У всех лиц, подозрительных на малярию, собирают анамнез, берут толстую каплю и мазок крови (по 2 препарата), доставляют в лабораторию для исследования их в тот же день.
Все положительные и 10% от общего числа просмотренных препаратов не реже 1 раза в месяц направляются для контрольного исследования в Управление Роспотребнадзора.
Лечение выявленных больных или паразитоносителей проводится в стационаре. Повторные исследования крови проводят на 4-й день лечения и перед выпиской из стационара.
Переболевших берут на диспансерный учет на три года и обследуют на малярию при любом повышении температуры.
Борьба с переносчиками является основным способом снижения уровня передачи малярии в отдельных сообществах. Это единственное мероприятие, которое может снизить передачу малярии с очень высоких уровней практически до нуля.
В разнообразных условиях эффективны два вида борьбы с переносчиками:
- обработанные инсектицидом противомоскитные сетки;
для борьбы с окрыленными комарами проводится обработка жилых и нежилых помещений инсектицидами длительного остаточного действия, а также использование инсектицидных аэрозольных баллонов.
Важное значение имеют санитарно-гидротехнические мероприятия, такие как осушение водоемов, надзор за санитарным состоянием водоисточников и др.
Важной мерой личной профилактики в эндемичных по малярии местностях является защита от нападения комаров. Для этого нужно соблюдать следующие рекомендации во время пребывания в очаге:
- одеваться в плотную, максимально закрытую светлых тонов одежду при выходе из дома после заката солнца;
- на открытые участки тела наносить репелленты (диаэтилтолуамид или диметилфталат);
- спать в засетченной комнате;
- перед сном обрабатывать помещение инсектицидным аэрозолем (пиретроиды);
- при наличии большого количества комаров спать под пологом, обработанным инсектицидом (перметрин или дельтаметрин).
Химиопрофилактика - важнейшее звено в комплексной системе борьбы с малярией в настоящее время.
Химиопрофилактика делится на индивидуальную (личную) и массовую.
Личная химиопрофилактика - это прием противомалярийных препаратов лицами, которые выезжают в высокоэндемичные очаги малярии в Африке или Юго-Восточной Азии, в которых риск заражения очень высок, но прием препаратов предупреждает заболевание. Прием химиопрепаратов начинают за неделю до въезда в очаг, продолжают в течение всего пребывания в очаге и 4 - 6 недель после выезда из очага. В настоящее время для индивидуальной химиопрофилактики применяют хлорохин, фансидар, метакельфин, хлорохин в комбинации с прогуанилом в зависимости от лекарственной чувствительности малярийных паразитов в данной местности.
Прием противомалярийного препарата не всегда обеспечивает полную защиту от заболевания, но предупреждает тяжелое течение инфекции.
В остаточных или новых активных очагах малярии проводят массовую химиопрофилактику всему населению. Массовая химиопрофилактика может быть не тотальной, а выборочной (группы беженцев, воинские подразделения и др.). Она проводится хлорохином или хлорохином в комбинации с прогуанилом.
В очагах малярии с интенсивной передачей и высокой заболеваемостью массовую химиопрофилактику проводят пириметамином всем жителям очага в еженедельной дозе 0,05 г (детям 1 мг/кг) в сезон передачи (лето, ранняя осень).
Для предупреждения проявлений трехдневной малярии с длительной инкубацией в очагах, где могли произойти массовые заражения P. vivax с образованием гипнозоитов в печени, проводят межсезонную химиопрофилактику с помощью 14-дневного курса лечения примахином уже инфицированных лиц в дозах, применяемых для радикального лечения.
РЕКОМЕНДАЦИИ ЛЮДЯМ, ПЛАНИРУЮЩИМ ВЫЕЗД В РЕГИОН,
ГДЕ РАСПРОСТРАНЕНА МАЛЯРИЯ
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Малярия: причины появления, симптомы, диагностика и способы лечения.
Определение
Малярия – инфекционное заболевание, возбудителем которого является паразит рода Plasmodium. Переносчиками являются самки комаров рода Anopheles. В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые при укусе комара попадают сначала в кровеносное русло, а затем в клетки печени человека.
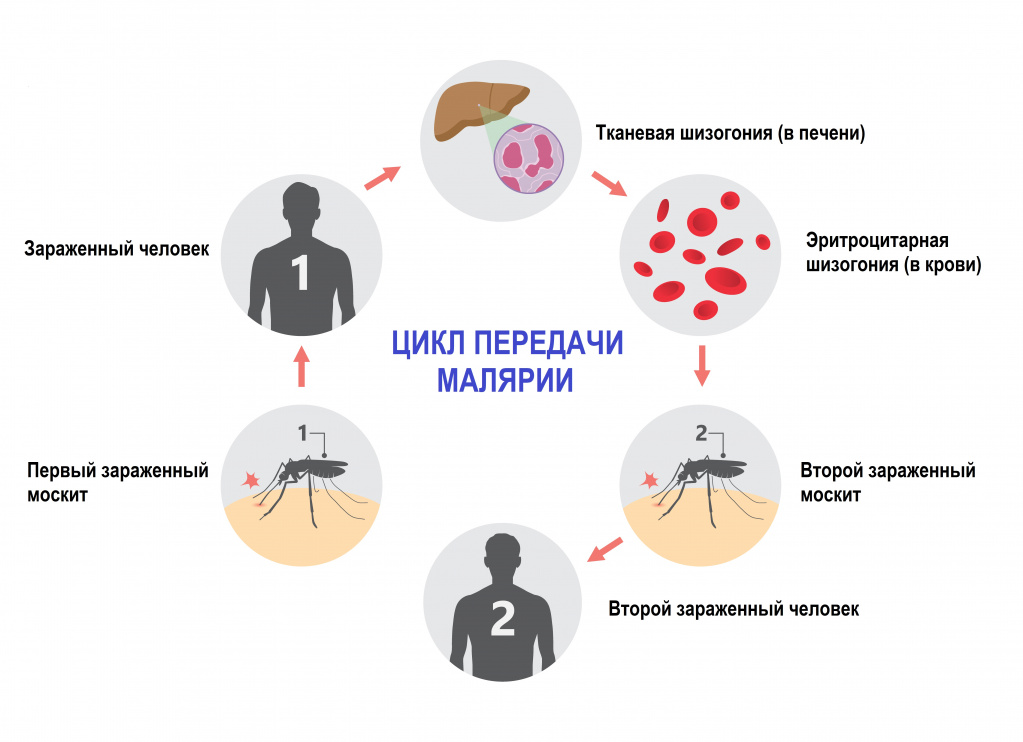
У человека встречается пять форм малярии, вызываемой соответствующим видом малярийного плазмодия. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, организмом человека-хозяина и окружающей средой.
Более 100 стран, половина из которых находится в Африке, являются неблагополучными по малярии. Другие очаги массового заболевания – Юго-Восточная Азия, Восточное Средиземноморье, Западная часть Тихого океана и Америка.
Ежегодно на территории России регистрируются завозные случаи малярии из стран ближнего и дальнего зарубежья, где активно действуют очаги малярии.
Местные завозные очаги заболевания регистрировались на территориях Москвы, Московской, Ростовской, Самарской, Оренбургской, Нижегородской и Рязанской областей, Республике Татарстан, в Красноярском крае. Условия для формирования местного малярийного очага имеются на территории Пермского края.
Риск заражения малярией и развития тяжелой болезни значительно выше у младенцев, детей в возрасте до пяти лет, беременных женщин, больных ВИЧ. У взрослых людей в районах с умеренной или интенсивной передачей инфекции за несколько лет воздействия вырабатывается частичный иммунитет, который уменьшает риск развития тяжелой болезни в случае малярийной инфекции.
Другие пути передачи инфекции считаются более редкими:
- трансплацентарный путь — от больной матери к ребенку;
- гемотрансфузионный путь – при переливании крови;
- заражение через контаминированный медицинский инструментарий.
- спорогонии (многократного деления оплодотворенной клетки (ооцисты) с образованием спорозоитов) в организме комара;
- шизогонии (бесполое размножение) в организме человека:
- тканевая шизогония длится 1-2 недели, происходит в гепатоцитах и заканчивается выходом паразитов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков;
- эритроцитарная шизогония развивается, когда паразиты выходят в кровеносное русло, проникают в эритроциты и в них размножаются. В результате переполненные эритроциты разрываются, а в кровь попадают токсины. С этой фазой связано появление основных симптомов малярии.
Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
По этиологии:
- малярия, вызванная P. vivax (vivax-малярия, трехдневная малярия);
- малярия, вызванная P. ovale (ovale-малярия);
- малярия, вызванная P. falciparum (тропическая малярия);
- малярия, вызванная P. malariae (четырехдневная малярия);
- малярия-микст (смешанная, с указанием возбудителей).
- клинически выраженная (типичная);
- бессимптомное паразитоносительство.
- легкая;
- среднетяжелая;
- тяжелая;
- крайне тяжелая.
Симптомы болезни появляются через 7-15 дней после укуса инфицированного комара. В редких случаях симптомы манифестируют лишь спустя 5-12 месяцев (это характерно для малярии, вызванной P. vivax и P. ovale). В этот период происходит процесс преобразования и накопления паразитов в клетках печени. Остановить развитие заболевания могут только специфические противомалярийные препараты.
У детей могут наблюдаться дыхательная недостаточность, вызванная метаболическим ацидозом, и церебральная малярия.
Диагностика малярии
Лихорадка и озноб у человека, возвращающегося из эндемичной области, являются показанием для срочного обследования на малярию.
Перечень основных диагностических мероприятий:
1. Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Малярия и виды малярийных плазмодиев. Клиника малярии
Малярия является заболеванием с самым высоким уровнем смертности и расходов по борьбе с нею при сравнении с другими паразитарными болезнями. Кроме того, это заболевание служит примером, иллюстрирующим проблемы, связанные с жизненным циклом паразита, развитием лекарственной резистентности и продолжающимися поисками более эффективных лекарств.
Малярия — протозойное заболевание, которое обычно переносят некоторые виды комаров. Возбудитель имеет два отдельных организма-хозяина, каждый из которых играет особую роль в жизненном цикле паразита.
В тропических странах малярия является основным паразитарным заболеванием. Каждый год во всем мире регистрируют 200 млн случаев заболеваний малярией и 2 млн случаев летальных исходов от нее. Болезнь эндемична более чем для 100 стран в Африке, Азии, Океании, Центральной и Южной Америке и некоторых островов Карибского бассейна, где живут приблизительно 60% населения Земли.
Существует четыре вида малярийных паразитов (плазмодиев). Малярию обычно передают комары рода Anopheles. В редких случаях заражение происходит в результате врожденной передачи, трансфузии инфицированной крови или использования загрязненных шприцев. Заболевание вызывают плазмодии малярии четырех видов:
• Plasmodium falciparum — широко распространенный вид, вызывающий наиболее тяжелые инфекции; почти все случаи летальных исходов от малярии обусловлены плазмодием этого вида;
• Plasmodium vivax — часто встречающийся вид; малярия, вызываемая этим плазмодием, носит более доброкачественный характер, чем после заражения P. malariae и P. ovale;
• Plasmodium malariae также имеет широкое распространение;
• Plasmodium ovale распространен в основном в Африке.![малярийные плазмодии]()
Клиническая картина малярийной инфекции зависит от вида паразита и иммунного статуса организма-хозяина. Острая малярия, вызываемая P. falciparum, представляет собой потенциально фатальное заболевание, и неиммунные лица, оказавшиеся в эндемичных районах, подвергаются риску получения тяжелой инфекции. Острая малярия встречается там, где экспозиция ограничена или носит сезонный характер и где иммунитет в популяции данного района относительно низкий. В этих условиях может возникнуть эпидемия малярии, поражающая все возрастные группы. Осложнения: поражения ЦНС (церебральная малярия), гипогликемия, отек легких, острая почечная недостаточность и массированный внутрисосудистый гемолиз.
Повторная хроническая инфекция часто приводит к спленомегалии и прогрессирующей анемии. Наиболее высокому риску летального исхода от инфекции, вызванной P. falciparum, подвержены беременные, не получающие лечения, особенно там, где передача носит интермиттирующий характер. Плод у таких женщин неизбежно испытывает влияние плацентарной недостаточности.
Дети, рожденные иммунными матерями в голоэндемических районах, обычно не заражаются малярией в течение нескольких месяцев после рождения, главным образом за счет пассивного переноса материнских антител через плаценту. Затем эти дети в раннем возрасте становятся подверженными тяжелым повторным острым приступам, потенциально опасным для жизни, а после 5 лет тяжесть и частота этих приступов снижаются по мере развития иммунитета.
Клинически тяжелая малярия — нечастое явление среди взрослого населения (за исключением беременных и лиц с нарушениями иммунной системы), постоянно проживающего в районах с высокой вероятностью передачи инфекции.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Читайте также: