Группы риска при эхинококкозе
Обновлено: 18.04.2024
Эхинококкозы - паразитарные заболевания, характеризующиеся множественными и сочетанными поражениями различных органов (печени, легких, головного мозга, сердца, костей), имеющие хроническое течение.
Возбудители эхинококкоза и альвеококкоза – мелкие ленточные черви, обитающие в кишечнике собак (основной хозяин), волка, песца, реже – шакала, лисы, енотовидной собаки. Промежуточным хозяином являются различные травоядные и всеядные копытные животные, в том числе и сельскохозяйственный скот (овцы, козы, свиньи, лошади, крупный рогатый скот). Человек также является промежуточным хозяином для возбудителя эхинококка и альвеококка, но эпидемиологической опасности для окружающих не представляет.
Заражение человека происходит фекально-оральным путем, который реализуется при:
- постоянном контакте с зараженными собаками и другими животными, на шерсти и языке у которых могут находиться яйца и членики эхинококка, выделяющиеся из их кишечника. Зараженное животное может оставаться источником возбудителя инфекции до 2-3 лет;
- несоблюдении правил личной гигиены после контакта с животным (собакой), работ на огороде, игр во дворе и в саду, перед едой;
- употреблении в пищу овощей фруктов, ягод, загрязненных яйцами возбудителя. Особое значение имеет употребление в пищу немытых дикорастущих ягод, трав.
- употреблении и использовании некипяченой воды из природных водоемов.
- снятии и выделке шкур от диких плотоядных животных.
Группы риска заражения возбудителями эхинококкоза:
- владельцы собак, лица занятые отловом собак;
- работники звероферм, животноводческих хозяйств, зоопарков, заготовителей пушнины, работники меховых мастерских, ветеринарные работники, работники заповедников, лесничеств;
- сборщики и закупщики грибов, ягод, а также члены их семей;
- охотники, пастухи, чабаны, оленеводы.
Клиническая картина:
В большинстве случаев клинические признаки заболевания развиваются постепенно, иногда они появляются через много лет после заражения. При проглатывании яйц или зрелых члеников возбудителя до 80-95% эхинококковых кист развиваются в печени и легких. Развитие кист происходит медленно: при попадании в организм их длина составляет всего несколько миллиметров, за 5 месяцев они достигают 1 сантиметра, к 10 годам своего развития кисты становятся громадных размеров и содержат несколько литров жидкости. Заболевание может проявиться в виде аллергических реакций, крапивницы, тупых или острых болях в правом подреберье, недомогании, снижении веса.
При резком движении, падении, ушибе, поднятии тяжестей происходит разрыв кисты, который зачастую сопровождается анафилактическим шоком, комой. В большинстве случаев обнаружение кисты происходит случайно инструментальными методами исследования (рентгенография, УЗИ, компьютерная томография). Основным методом лечения до настоящего времени остается хирургическое удаление кист.
Актуальность проблемы:
Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека информирует, что эпидемиологическая ситуация по эхинококкозу в Российской Федерации остаётся сложной.
На протяжении 5 лет в Челябинской области отмечается тенденция к росту заболеваемости эхинококкозами с 0,18 в 2011г. до 0,27 в 2015г. Ежегодно в области регистрируется до 9 случаев эхинококкозов, доля детей составляет от 0% (в 2013г.) до 30,0% (в 2015г.). Случаи заболевания наблюдались в 18 муниципальных образованиях, в 17 из них показатель заболеваемости превышает среднеобластной. В структуре заболевших на долю сельских жителей приходится до 60,0% заболевших.
Учитывая широко развитое в Челябинской области животноводческое хозяйство, наличие охотхозяйств, лестничеств, заказников, популярность среди населения сбора лестных ягод, грибов, большое количество собаководов-любителей определяет актуальность профилактики заболевания эхинококкозами.
Меры профилактики:
1.Соблюдать меры личной профилактики:
- мыть руки после ухода за собакой, перед едой, после сбора зелени, фруктов, работы с землей, разделки шкур собак и диких плотоядных животных и охоты на них, после ухода за скотом, работы с шерстью овец;
-не разрешать собаке лизать лицо, прыгать на диван, в постель, заходить на кухню; не есть с ней из одной посуды;
-тщательно мыть зелень, овощи, фрукты, ягоды, употребляемые в сыром виде;
-пить воду из открытых водоемов только кипяченой, не употреблять сырого молока;
-земляные работы, связанные с большой запыленностью воздуха, производить в марлевых масках;
- лица из групп риска подлежат обследованию на эхинококкозы при медицинских осмотрах и диспансеризации;
2.Большое значение имеет скоординированная работа санитарно-эпидемиологической службы с ветеринарной службой по предупреждению
распространения эхинококкоза среди собак.
Владельцы собак регистрируют их в уполномоченных на это организациях и обязаны строго выполнять правила содержания собак, установленные органами местного управления.
В неблагополучных по эхинококкозу населенных пунктах всех служебных собак, а в сельской местности и собак, принадлежащих населению (в т.ч. и охотничьих), подвергают плановой дегельминтизации. Сроки дегельминтизаций определяют районные ветеринарные службы.
Регулирование численности бродячих собак, их дегельминтизация.
3.Особое внимание следует уделять общехозяйственным мероприятиям, направленным на предупреждение заражения эхинококкозом сельскохозяйственных животных.
Важным условием профилактики эхинококкоза является поддержание в хорошем санитарном состоянии животноводческих помещений, территории ферм, мест убоя и захоронения трупов животных, и соблюдение правила по содержанию собак в таких хозяйствах:
-к охране животных, на пастбища, в места хранения и переработки кормов и продуктов животноводства следует допускать только служебных собак.
- в периоды, свободные от службы (пастьбы, охраны), всех собак содержат на привязи;
-запрещается доступ собак в животноводческие помещения, места переработки и хранения кормов и продуктов животноводства;
-на служебных собак хозяйство заводит учетные карточки (паспорта), куда вносят все ветеринарные обработки. Карточки хранятся у лиц, ответственных за содержание служебных собак.
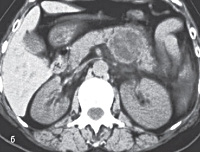
Эхинококкоз поджелудочной железы – это одна из форм гельминтоза, которая вызывается личинками цепня эхинококка и приводит к образованию паразитарных кист в поджелудочной железе. Заболевание проявляется дискомфортом и болью в эпигастрии, тошнотой, нарушением стула. При сдавлении панкреатических протоков и желчного пузыря возникает иктеричность кожи и склер, обесцвечивание кала, темная окраска мочи. Диагностика основывается на данных серологических тестов, физикального осмотра, УЗИ, КТ, эндосонографии поджелудочной железы. В лечении, наряду с противопаразитарными препаратами, применяют частичное удаление железы с эхинококковым пузырем, закрытую эхинококкэктомию и марсупиализацию кисты.
МКБ-10
Общие сведения
Эхинококкоз поджелудочной железы – заболевание, обусловленное проникновением и паразитированием ленточного червя Echinococcus с формированием в паренхиме органа одной или нескольких кистозных полостей. Изолированное поражение железы встречается редко, чаще оно сочетается с паразитарной инвазией других органов. Распространённость эхинококкоза панкреас составляет 0,25-2 % среди всех заболеваний, вызванных эхинококком. Патология чаще встречается в странах с пастбищным скотоводством, особенно там, где используют собак для охраны животных (Уругвай, Аргентина, Ливия, Австралия). В РФ эхинококкоз регистрируется преимущественно в районах овцеводства (Урал, Поволжье, Северный Кавказ и др.).

Причины
Передача инфекции человеку происходит от окончательного хозяина (собак, волков, шакалов и др.). Личинки эхинококка (лавроцисты), находящиеся в тонком кишечнике животных, с испражнениями попадают в окружающую среду. Инфицирование людей происходит алиментарным (при использовании в пищу плохо обработанных фруктов, овощей, воды) или контактным способом (во время сбора грибов, ягод, разделки туш или при контакте с зараженными животными).
Яйца биогельминта попадают в ЖКТ человека, где теряют свои оболочки, превращаются в зародышей и всасываются в кровь. При этом человек выступает промежуточным хозяином личиночной стадии паразита, не выделяет лавроцисты эхинококка и не является источником инфекции. В группу повышенного риска заболеваемости эхинококкозом входят люди, чьи профессии и занятия связаны со скотоводством и животноводством (охотники, пастухи, мясники и др.). Известны случаи передачи заболевания от матери плоду плацентарным путем.
Патогенез
Зародыши эхинококка, попав в сосудистое русло, по системе портальной вены проникают в печень. Преодолев печеночный барьер, они направляются по малому кругу кровообращения к легким. Из лёгочных вен паразиты поступают в левое предсердие и затем по большому кругу проникают в поджелудочную железу. Осев в железе, биогельминт видоизменяется и принимает форму двухслойного однокамерного пузыря, полость которого заполнена прозрачной жидкостью со свободно плавающими дочерними пузырьками. Паразитарное образование постепенно растет и может увеличиваться до огромных размеров (20-30 см).
Патогенез эхинококкоза обусловлен сенсибилизирующим и механическим воздействием растущей личинки. Паразитарная киста, увеличиваясь в размерах, сдавливает окружающие ткани, вызывая нарушение кровоснабжения поджелудочной железы, дисфункцию и постепенную атрофию органа. Сенсибилизирующее влияние характеризуется накоплением в организме продуктов жизнедеятельности эхинококка и развитием аллергической реакции немедленного или замедленного типа, которая может проявляться зудом, сыпью или анафилактическим шоком.
Классификация
Кисты эхинококка могут быть одиночными или множественными. По величине различают мелкие (до 5 см), средние (до 10 см) и крупные (более 10 см) паразитарные пузыри. По характеру течения патологического процесса в клинической гастроэнтерологии выделяют 2 варианта эхинококкоза поджелудочной железы:
- Гидатидный (пузырный). Возбудителем данной формы является E. granulosus. Гидатидная киста имеет однокамерное строение. Растет быстро, сдавливая ткани поджелудочной железы и вызывая ее дистрофические изменения. Данная форма характерна для стран Средиземноморья, Центральной Азии, Северного Кавказа, Латинской Америки.
- Альвеолярный (альвеококкоз). Вызывается E. multiocularis. Альвеококковые кисты увеличиваются медленно, имеют многокамерное строение, толстостенную оболочку. Заболевание характеризуется злокачественным течением и склонностью к инфильтрирующему прорастанию в ткани и кровеносные сосуды железы. Данная форма эхинококкоза чаще регистрируется в Сибири и на Дальнем Востоке.
Симптомы
Клинические проявления заболевания зависят от размеров, расположения паразитарной кисты и степени компрессии тканей органа. Наиболее частой локализацией эхинококкоза является головка железы. В этом случае возникает сдавление главного панкреатического или общего желчного протоков с развитием механической желтухи. Пациенты предъявляют жалобы на интенсивные боли в верхней части живота, тошноту, рвоту, желтушность кожных покровов и слизистых оболочек, обесцвечивание кала и темный цвет мочи. При частичной обструкции протоков развивается хронический панкреатит, который протекает с периодами обострения и клинической ремиссии.
При локализации кист в теле и хвосте железы возникают симптомы панкреатита различной интенсивности: пациенты отмечают давящие боли в районе эпигастрия, усиливающиеся при физической нагрузке, снижение массы тела, дискомфорт в животе, тошноту, расстройство стула. При больших размерах кисты во время пальпации живота определяется округлое опухолевидное образование в эпигастральной области. Токсическое действие эхинококка может вызывать аллергические реакции (сыпь, кожный зуд), головные боли, повышение температуры тела до фебрильных значений, озноб, общую слабость.
Осложнения
Одним из частых осложнений эхинококкоза поджелудочной железы является инфицирование паразитарного пузыря с образованием абсцесса. Прорыв абсцесса поджелудочной железы приводит к проникновению содержимого нагноившейся кисты в полость живота с развитием перитонита. Спонтанный разрыв эхинококкового пузыря в результате удара, падения, резкой физической нагрузки сопровождается распространением личинок в другие органы с образованием множественных очагов эхинококкоза. Помимо этого, при разрыве кисты возникает тяжелая аллергическая реакция вплоть до анафилаксии. Обструкция панкреатического и желчного протоков может привести к холангиту, а длительное сдавление структур железы - к развитию панкреонекроза.
Диагностика
Эхинококкоз панкреас является редким и трудно диагностируемым заболеванием, которое вызывает интерес у врачей различных специальностей (эпидемиологов, хирургов, гастроэнтерологов и др.). Для верификации диагноза проводятся следующие обследования:
- Осмотр гастроэнтеролога. При сборе анамнеза специалист отмечает нетипичное течение панкреатита, обращает внимание на обострения, не связанные с погрешностями в диете и злоупотреблением алкоголем. При расспросе важную роль играет эпидемиологический анамнез и пребывание больного в эндемичных районах.
- УЗИ поджелудочной железы. Позволяет определить наличие и локализацию кисты, кальцификацию ее стенок. Для дифференциальной диагностики при отсутствии четкой визуализации образования, повышенном газообразовании в кишечнике и большой толщине жировой прослойки проводят эндоскопическую ультрасонографию (ЭУС). Данный метод дает высокую четкость изображения и позволяет увидеть самые недоступные участки органа.
- КТ поджелудочной железы. С помощью томографии определяют точные размеры эхинококкового пузыря, его расположение по отношению к смежным анатомическим структурам. В ходе исследования визуализируется плотная кальцинированная оболочка и мембраны дочерних пузырьков.
- Лабораторные исследования. В ОАК определяется стойкая эозинофилия, лейкоцитоз, ускорение СОЭ. Отмечается положительная реакция Каццони. Серологические реакции (РНГА, ИФА) позволяют выявить в крови антитела к эхинококку.
Тонкоигольная биопсия кисты с цитологическим исследованием проводится редко ввиду высокого риска распространения инфекции по пункционному каналу. Эхинококкоз следует дифференцировать с абсцессом, доброкачественными и злокачественными опухолями поджелудочной железы, кистами непаразитарной этиологии.
Лечение эхинококкоза поджелудочной железы
Наиболее эффективным методом лечения является оперативное вмешательство. Хирургические манипуляции направлены на удаление всех структур кисты, предупреждение диссеминации эхинококка и развития осложнений. При эхинококкозе хвоста поджелудочной железы проводят дистальную резекцию органа вместе с пузырем. При локализации кисты в хвосте или теле и отсутствии сращений с окружающими тканями выполняют закрытую эхинококкэктомию.
Для предотвращения обсеменения брюшной полости на начальном этапе данной операции осуществляется уничтожение сколексов эхинококка и дренирование содержимого пузыря. Для этого в полость кисты тонкой иглой вводят токсичный для эхинококка раствор. Затем осторожно производят эвакуацию содержимого кисты с последующим промыванием полости пузыря гипертоническим раствором NaCL. После полной аспирации пузырной жидкости интенсивно обрабатывают брюшную полость в зоне вмешательства антисептическими средствами.
В отдельных случаях осуществляют марсупиализацию кисты - частичное удаление одной из стенок пузыря и последующее подшивание ее к париетальной брюшине. Для профилактики рецидивов в послеоперационном периоде, а также при небольших размерах паразитарного образования и невозможности выполнения операции (тяжелое состояние пациента, возраст) назначают противопаразитарную терапию.
Прогноз и профилактика
При своевременном обнаружении и лечении эхинококкоза прогноз благоприятный. Инфильтрирующий рост, большие размеры паразитарной кисты, развившиеся осложнения (разрыв, абсцесс кисты) могут являться причиной жизнеугрожающих состояний (анафилаксия, перитонит) вплоть до смертельного исхода.
С целью предупреждения заражения рекомендуется соблюдать правила индивидуальной гигиены (мыть руки, овощи и фрукты перед приемом пищи), применять средства защиты при работе со шкурами и мясом животных. Программы профилактики эхинококкоза включают дегельминтацию домашних животных и бродячих собак, соблюдение санитарных норм на скотобойнях, регулярное обследование на эхинококкоз лиц, входящих в группу риска (охотники, работники мясокомбинатов и др.).
Эхинококкоз – это паразитарная инвазия личиночной стадией ленточного гельминта эхинококка, протекающая с поражением внутренних органов (печени, легких, сердца, головного мозга и др.) и образованием в них эхинококковых кист. Неспецифические симптомы эхинококкоза включают слабость, крапивницу, преходящее повышение температуры; специфические зависят от места локализации паразита и могут быть представлены локальными болями, тошнотой, желтухой, кашлем, очаговой неврологической симптоматикой, кардиалгией, аритмией и пр. Диагностика эхинококкоза основывается на данных инструментальных исследований (рентгена, сцинтиграфии, УЗИ, КТ) и серологических проб. Лечение эхинококкоза хирургическое.
МКБ-10
Общие сведения
Эхинококкоз – гельминтное заболевание из группы цестодозов, вызываемое паразитированием в организме человека эхинококка в стадии онкосферы. В мире наибольшая заболеваемость эхинококкозом отмечается в Австралии, Новой Зеландии, Северной Африке, Южной Америке, Южной Европе, Центральной Азии. В России гельминтоз встречается в Поволжье, Приуралье, Ставропольском и Краснодарском крае, Западной Сибири, на Дальнем Востоке.
В эндемичных регионах заболеваемость населения эхинококкозом достигает 5-10%. Распространенность эхинококкоза тесно связана с развитием животноводства. Учитывая тот факт, что при эхинококкозе могут поражаться различные внутренние органы, а единственно радикальным методом лечения является операция, заболевание лежит в сфере интересов торакоабдоминальной хирургии, нейрохирургии, кардиохирургии.

Причины эхинококкоза
Эхинококкоз человека вызывается личиночной стадией ленточного гельминта Echinococcus granulosus - лавроцистой. Окончательными хозяевами половозрелых гельминтов выступают животные (собаки, лисицы, волки, львы, рыси и др.), в кишечнике которых паразитируют цестоды. Человек, домашние и дикие травоядные животные (рогатый скот, свиньи, лошади, олени, лоси и др.) являются промежуточными хозяевами личиночных стадий и одновременно биологическим тупиком, поскольку не выделяют яйца эхинококка в окружающую среду и не могут служить источником инвазии.
Взрослые особи эхинококка – это мелкие гельминты длиной 2,5-8 мм и шириной 0,5-10 мм, имеющие головку с четырьмя присосками и двумя рядами крючьев, шейку и несколько члеников. В зрелых члениках содержатся яйца эхинококка с онкосферами и шестикрючной личинкой-зародышем внутри. Онкосферы выживают в большом диапазоне температур (от -30°С до +30°С), несколько месяцев сохраняются в почве, но вскоре погибают под действием солнечного света.
Из кишечника окончательного хозяина яйца с испражнениями выделяются во внешнюю среду. Заражение людей эхинококкозом происходит алиментарным (при употреблении загрязненных фекалиями овощей и фруктов, воды) или контактным путем (при разделке туш или контакте с животными, инвазированными эхинококком). Высокий риск заболеваемости эхинококкозом имеют лица, занятые животноводством и уходом за животными (животноводы, охотники, работники скотобоен и др.).
Патогенез
В ЖКТ человека под действием пищеварительных ферментов оболочка яйца и онкосферы растворяется, и наружу выходит личинка. С помощью крючьев она внедряется в слизистую кишки, откуда попадает в венозный кровоток и в портальную систему. Большая часть онкосфер оседает в печени; иногда через нижнюю полую вену онкосферы попадают в правые отделы сердца, а оттуда – в малый круг кровообращения и легкие. Реже через легочные вены и левые отделы сердца зародыши оказываются в большом круге кровообращения и могут быть занесены в любой орган: головной мозг, селезенку, почки, мышцы и др. В результате инвазии примерно в 70-80% случаев развивается эхинококкоз печени, в 15% - эхинококкоз легких, в остальных случаях происходит поражение других органов.
После оседания зародыша эхинококка в том или ином органе начинается пузырчатая или гидатидозная стадия развития паразита. Эхинококковый пузырь представляет собой кисту, покрытую двухслойно оболочкой, состоящей из внутреннего (зародышевого) и наружного (хитинового) слоев. Киста медленно увеличивается в размерах (примерно на 1 мм в месяц), однако спустя годы может достигать гигантских размеров. Внутри эхинококкового пузыря содержится прозрачная или беловатая опалесцирующая жидкость, в которой плавают дочерние пузыри и сколексы. Дочерние пузыри эхинококка могут образовываться и снаружи хитиновой оболочки; их общее количество может достигать 1000.
Проявления эхинококкоза связаны с сенсибилизирующим влиянием паразитарных антигенов и механическим давлением кисты на органы и ткани. Паразитирование эхинококка сопровождается выделением продуктов обмена, что приводит к развитию интоксикации и аллергической реакции замедленного типа. В случае полного разрыва кисты происходит истечение ее содержимого в плевральную или брюшную полость, что может вызвать анафилактический шок. Увеличивающаяся в размерах эхинококковая киста давит на окружающие структуры, нарушая функции пораженного органа. В некоторых случаях развивается нагноение кисты; реже возможно самопроизвольная гибель эхинококка и выздоровление.
Симптомы эхинококкоза
Эхинококкоз может бессимптомно протекать годами и десятилетиями; в случае возникновения клинической симптоматики патогномоничные признаки отсутствуют. Независимо от локализации паразита в организме, эхинококкоз проходит в своем развитии три стадии:
- I - бессимптомную. Течение латентного периода начинается от момента внедрения онкосферы в ткани и продолжается до тех пор, пока не появляются первые клинические признаки эхинококкоза.
- II - стадию клинических проявлений. Во время II стадии больных беспокоят боли в месте локализации кисты, слабость, крапивница, кожный зуд, а также специфические симптомы, обусловленные паразитированием кистозной формы эхинококка в том или ином органе.
- III - стадию осложнений. В стадии осложненного эхинококкоза может произойти разрыв кисты и истечение содержимого в брюшную или плевральную полость с развитием перитонита, плеврита. При нагноении эхинококковой кисты присоединяются высокая лихорадка, тяжелая интоксикация. Сдавление кистой органов и тканей может вызывать развитие механической желтухи, асцита, вывихов, патологических переломов.
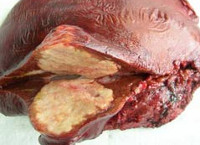
Эхинококкоз печени
Для эхинококкоза печени характерны жалобы на тошноту, снижение аппетита, периодически возникающую диарею, тяжесть и боли в правом подреберье. Объективно обнаруживается гепатоспленомегалия; иногда эхинококковая киста печени пальпируется в виде округлого плотного образования. В случае сдавления кистой желчных протоков развивается механическая желтуха; при компрессии воротной вены возникает асцит, портальная гипертензия. Присоединение вторичной бактериальной флоры может приводить к формированию абсцесса печени. Наиболее тяжелым осложнением эхинококкоза печени служит перфорация кисты с развитием клиники острого живота, перитонита и тяжелых аллергических реакций. При этом происходит диссеминация эхинококков, в результате чего развивается вторичный эхинококкоз с множественный локализацией.
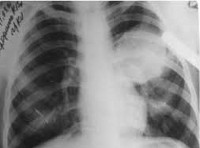
Эхинококкоз легких
Эхинококкоз легких протекает с повышением температуры тела, интоксикационным синдромом, болью в груди, кашлем, кровохарканьем. Давление кисты на легочную ткань приводит к формированию ателектазов легких. При прорыве пузыря в бронхи развивается сильный кашель, цианоз, нередко - аспирационная пневмония. Крайне опасным осложнением легочного эхинококкоза является прорыв кисты в плевру и перикард, что может привести к анафилактическому шоку, резкому смещению средостения, тампонаде сердца и внезапной смерти. Инфицирование эхинококковой кисты сопровождается формированием абсцесса легкого.
Эхинококкоз сердца
При эхинококкозе сердца беспокоят загрудинные боли, напоминающие стенокардию. Компрессия кистами венечных артерий может вызвать развитие инфаркта миокарда. Часто возникают нарушения ритма и проводимости: желудочковая тахикардия, неполная и полная блокады ножек пучка Гиса, полная поперечная блокада сердца. Причинами гибели пациента с эхинококкозом сердца могут стать злокачественные аритмии, сердечная недостаточность, тампонада сердца, кардиогенный шок, ТЭЛА, постэмболическая легочная гипертензия и др.
Эхинококкоз головного мозга
Клинка эхинококкоза головного мозга характеризуется гипертензионным синдромом и очаговой неврологической симптоматикой (нарушением чувствительности, парезами конечностей, эпилептиформными приступами).
Диагностика
Правильной диагностике эхинококкоза способствует подробно собранный эпидемиологический анамнез, указывающий на тесный контакт человека с животными, эндемичность заражения. При подозрении на эхинококкоз любой локализации назначаются серологические исследования крови (ИФА, РНИФ, РНГА), позволяющие обнаружить специфические антитела к эхинококку. Специфичность и чувствительность тестов достигает 80-98%. Примерно в 2/3 случаев оказывается информативной кожно-аллергическая проба - реакция Казони.
Диапазон инструментальной диагностики эхинококкоза включает ультразвуковые, рентгеновские, томографические, радиоизотопные методы. Перечень исследований зависит от локализации поражения:
- При эхинококкозе печени информативны УЗИ гепатобилиарной системы, ангиография чревного ствола (целиакография), МРТ печени, сцинтиграфия, диагностическая лапароскопия и др.
- Распознать эхинококкоз легких позволяет проведение рентгенографии легких и КТ грудной клетки, бронхоскопии, диагностической торакоскопии.
- Ведущими методами диагностики эхинококкоза головного мозга служат КТ или МРТ.
- При подозрении на поражение сердца выполняется ЭхоКГ, коронарография, вентрикулография, МРТ сердца.
При прорыве эхинококковой кисты в просвет полых органов сколексы паразита могут быть обнаружены в исследуемом дуоденальном содержимом, мокроте. Также в этих случаях прибегают к выполнению бронхографии, холецистографии, пункционной холангиографии. Эхинококковую кисту необходимо дифференцировать от альвеококкоза, бактериальных абсцессов, кист непаразитарной этиологии, опухолей печени, легких, головного мозга и пр.
Лечение эхинококкоза
Радикальное излечение эхинококкоза возможно только хирургическим путем. Оптимальным способом является проведение эхинококкэктомии – вылущивания кисты без нарушения целостности хитиновой оболочки. При наличии крупного пузыря вначале производится его интраоперационная пункция с аспирацией содержимого. Остаточная полость тщательно обрабатывается антисептическими растворами, тампонируется, дренируется или ушивается наглухо. В процессе операции важно не допустить попадания содержимого пузыря на окружающие ткани во избежание диссеминации эхинококка.
В случае невозможности иссечения кисты при эхинококкозе легкого выполняется клиновидная резекция, лобэктомия, пневмонэктомия. Аналогичная тактика используется при эхинококкозе печени. Если иссечение эхинококковой кисты печени представляется технически невозможным, осуществляется краевая, сегментарная, долевая резекция, гемигепатэктомия. В до- и послеоперационном периоде назначается противопаразитарная терапия препаратами празиквантел, альбендазол, мебендазол.
Прогноз и профилактика
В случае радикального удаления эхинококковых кист и отсутствия повторного заражения прогноз благоприятный, рецидивов эхинококкоза не возникает. В случае интраоперационной диссеминации сколексов через 1-2 года может возникнуть рецидив заболевания с формированием множественных эхинококковых пузырей и неблагоприятным прогнозом.
Эхинококкоз - лечение в Москве
Комментарии к статье
Вы можете поделиться своей историей болезни, что Вам помогло при лечении эхинококкоза.
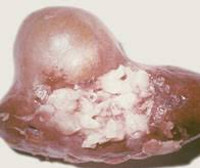
Эхинококкоз почки — это паразитарное заболевание, вызванное мелкими ленточными червями рода Echinococcus. Симптоматика вариативна, коррелирует с эволюцией кистозной опухоли и ее локализацией. Небольшие образования могут клинически не проявляться несколько десятков лет, при росте беспокоят поясничные боли, необъяснимая гипертермия, слабость. Диагностика основана на данных УЗИ, КТ или МРТ, лабораторных тестов. Оперативное лечение проводят после приема антигельминтных средств. Хирургическое вмешательство выполняют в объеме пункции и склерозирования эхинококковой опухоли, радикальной эхинококкэктомии. При полностью разрушенной почке производят нефрэктомию.
МКБ-10
Общие сведения

Причины
Взрослый червь E. Granulosus обитает в толстой кишке лис, собак, реже кошек, которые являются окончательными хозяевами. Они инфицируются, поедая органы падших домашних животных или испачкавшись об их шерсть с фекалиями. Скот заболевает на пастбищах, где трава обсеменена личинками. Человек является промежуточным хозяином гельминта, сам кого-либо заразить не может. На быстроту роста эхинококковой опухоли влияет количество попавших онкосфер, иммунный статус, возраст больного. Группу риска составляют люди, занятые животноводством, охотники, сборщики ягод. Основные причины зооантропогельминтоза:
- Алиментарное инфицирование. Паразит попадает в желудочно-кишечный тракт с фекально зараженной пищей (ягоды, грибы), водой. Данный путь передачи встречается наиболее часто. У больных животных через анальное отверстие на шерсть выделяются личинки. При несоблюдении правил гигиены после общения с питомцами, контакте с их экскрементами (через грязные руки) зародыш гельминта достигает кишечника человека.
- Аспирационное инфицирование. При вдыхании сухих фекалий больных животных личинки эхинококка оседают на слизистой бронхолегочных путей. При кашле во время заглатывания мокроты с онкосферами они попадают в ЖКТ, а далее по системе крово- или лимфообращения переносятся к почке, где прикрепляются и инициируют развитие образования. Первичное поражение легких или печени может отсутствовать. Почему так происходит, доподлинно неизвестно.
Патогенез
В кишечнике человека эхинококк подвергается воздействию ферментов, которые разрушают личиночную оболочку. Онкосферы освобождаются, крючьями продираясь через слизистую оболочку к сосудам. В портальную систему паразит перемещается с кровотоком, а уже оттуда через нижнюю полую вену мигрирует к правым отделам сердца и малому кругу кровообращения. С кровью личинки могут достигнуть легких и далее — большого круга кровообращения. Если это произошло, есть риск распространения к любым органам.
В почке осажденная личинка инициирует патологический процесс. Пузырь с зародышем эхинококка похож на сферу, которая при интеграции и дальнейшем развитии начинает расти на 1 мм за месяц. Отсутствие своевременной диагностики приводит к формированию новообразования больших размеров, что типично для цистоидного эхинококкоза. Содержимое — беловатая жидкость с протосколексами и ацефалоцистами. При альвеолярном эхинококкозе материнская киста отсутствует, ткани органа заполнены множественными альвеолами разных размеров. Рост осуществляется по причине экзофитной пролиферации (почкованием).
Классификация
Эхинококкоз почки — преимущественно односторонний процесс, левостороннее поражение встречается чаще. Зооантропонозная инвазия бывает вторичной (паразит попадает с током крови либо лимфы из других органов) или первичной (патогенез недостаточно ясен). Две самые распространенные формы патологии — кистозная (возбудитель E. Granulosus) и альвеолярная (E. Multilocularis). Последняя встречается крайне редко, протекает более тяжело. Урологи различают следующие виды паразитарных новообразований:
- Первый. Простая киста без перегородок, проявляется в виде четкого округлого образования, заполненного жидкостью. Данная картина более характерна для непаразитарных опухолей, при ренальном эхинококкозе ацефалотическая киста формируется, если из сколексов не развиваются дочерние пузыри.
- Второй. Эхинококковая киста содержит дочерние цисты со сколексами и матрикс. По плотности и локализации вторичных структур специалисты устанавливают стадию патологического процесса. Дочерние образования могут определяться по периферии (I ст.) или занимать весь объем материнской цисты, что визуально напоминает розетку или пчелиные соты (III ст.). На начальной стадии материнский пузырь плотнее остальных, далее видны рассеянные кальцификации и множественные цисты высокой плотности.
- Третий. Омертвевшие образования с кальцификацией. Иногда по неустановленным причинам паразит погибает (под действием защитных сил организма, из-за недостатка питания), киста останавливается в развитии. Потенциально такой исход вероятен на фоне приема антигельминтных препаратов. Гидатидный песок состоит из погибших сколексов и хитиновых крючочков.
- Четвертый. Группа включает паразитарные цисты, осложненные разрывом или инфицированием.
Симптомы эхинококкоза почки
В течение многих лет после заражения клинические проявления могут отсутствовать. По мере прогресса инвазии почка смещается, а чашечки и лоханки деформируются, что постепенно приводит к атрофии структурных единиц — нефронов. Процесс сопровождается тупой поясничной болью на стороне поражения. При нарушении оттока мочи развивается классическая почечная колика с выраженным болевым синдромом, тошнотой, рвотой. Прием обезболивающих препаратов приносит временное облегчение.
При пальпации у больных с незначительным слоем жировой клетчатки крупное объемное образование можно определить как опухолевую массу в подреберье. Киста гладкая или бугристая, плотноэластической консистенции, умеренно болезненная. Симптом Пастернацкого слабоположительный, резкая болезненность при поколачивании над почкой свидетельствует о сопутствующем пиелонефрите или о нарушении пассажа урины.
Эхинококковая инфекция сопровождается интоксикацией, астенией, гипертермией. Температура тела субфебрильная или фебрильная. Пациенты предъявляют жалобы на прогрессирующее уменьшение массы тела, отсутствие аппетита, ломоту в костях и мышцах. Аллергическая реакция замедленного типа развивается при открытой эхинококковой кисте, проявляется кожным зудом и уртикарной сыпью как при крапивнице. Симптомы почечной недостаточности (тошнота, уменьшение диуреза, отеки) более типичны для эхинококкоза единственной либо единственной функционирующей почки.
Осложнения
Осложнения почечного эхинококкоза включают самостоятельный прорыв напряженной кисты с излитием жидкости в брюшную полость, что чаще происходит при родах, падении, сдавлении. Положение усугубляется гипераллергической реакцией немедленного типа и анафилаксией. Состояние представляет опасность для жизни, сопровождается резким обвалом артериального давления и нарушением гемодинамики. Иногда происходит разрыв вовлеченных сосудов с кровотечением.
Присоединение вторичной инфекции инициирует пиелонефрит, который порой приобретает гнойный характер. Этому способствует спонтанное вскрытие пузыря в чашечно-лоханочную систему и персистирование микробной флоры. Большое паразитарное образование сдавливает почечные структуры, вызывая гибель функциональной ткани. У 10-15% пациентов диагностируют тотальное сморщивание коркового и мозгового слоя, что требует органоуносящей операции. Здоровый контрлатеральный орган у 80-85% больных справляется с двойной нагрузкой. ХПН наблюдается при двустороннем поражении, отягощенном урологическом анамнезе.
Ренальный эхинококкоз может привести к нефролитиазу. Камнеобразование происходит из-за нарушения оттока мочи, персистирования инфекции, присутствия подходящего матрикса. Гидатидурия при открытых формах чаще выявляется микроскопически, иногда крупные дочерние цисты могут спровоцировать острую задержку мочеиспускания. Еще одно осложнение — рецидив эхинококкоза после выполненной операции, при современном подходе к лечению встречается редко.
Диагностика
Предварительный диагноз перед вмешательством устанавливают у 70-80% пациентов, окончательный может быть выяснен интраоперационно. Около 10% случаев патологии определяют морфологически. Альвеолярный эхинококкоз почки визуально напоминает опухолевый процесс, поэтому показана консультация онколога. У пациента тщательно собирают анамнез, обращая внимание на контакт с животными, поездки в эндемичные районы. Кроме мочевой системы оценивают другие органы, поскольку эхинококкоз часто проявляется сочетанными поражениями. Алгоритм обследования для зооантропогельминтоза:
- Лабораторная диагностика.Лейкоцитурия, микро- и макрогематурия непатогномоничны для эхинококкоза, встречаются в 20%. Подтверждающий патологию признак (гидатидурию) выявляют у 10-20% пациентов. ОАК у 65% больных показывает ускоренное СОЭ, у 30-50% — увеличенное количество эозинофилов, у 30% присутствует лейкоцитоз. Анемия типична для длительно существующих инвазий, особенно с постоянной гематурией. Серологические анализы на наличие антител к антигенам E. Granulosus и E. Multilocularis в 30% дают ложноотрицательные результаты, поэтому нередко требуются подтверждающие тесты: РЛА, РНГА, РИФА, АЕ.
- Инструментальные способы визуализации. УЗИ почек лоцирует дочерние цисты, плавающие мембраны, гидатидный песок. Изменение позы пациента в режиме реального времени приводит к смещению песка, что напоминает падающий снег. КТ почки обычно визуализирует округлое образование с четко очерченной двойной стенкой и дочерними пузырями по внутреннему краю материнской опухоли или во всей полости. МРТ не имеет преимуществ перед КТ. Цистоскопия определяет гиперемию слизистой мочевого пузыря, иногда можно увидеть рождающиеся из мочеточника либо свободно перемещающиеся цисты.
Дифференциальная диагностика
Дифференциальную диагностику проводят с непаразитарной кистой, злокачественным новообразованием. Иногда по данным патоморфологического исследования биоматериал содержит неопластические клетки, то есть, два процесса могут сочетаться друг с другом. Специфические лабораторные анализы на эхинококкоз почки позволяют подтвердить либо исключить патологию на 90%. По поводу целесообразности проведения биопсии однозначная точка зрения отсутствует. Высокий риск диссеминации не позволяет выполнять ее всем пациентам, особенно, в неспециализированных клиниках.
Лечение эхинококкоза почки
Лечение патологии преимущественно хирургическое. Если образование имеет небольшие размеры (менее 30 мм), некоторые специалисты придерживаются тактики активного наблюдения, операцию выполняют только при выявлении признаков роста. При неактивных кистах, утративших жизнеспособность, также допустимо консервативное ведение. Для уменьшения паразитарной нагрузки назначают специальные препараты с противогельминтным действием. Дозировку и кратность приема определяют индивидуально.
Медикаментозное лечение
В качестве самостоятельного метода лекарственная терапия используется у пациентов с невозможностью выполнения оперативного вмешательства или при маленьких паразитарных кистах. Доказано, что прием антигельминтных средств перед операцией и после нее снижает риск рецидивов до минимума (1%). Медикаменты воздействуют на эхинококк на любой стадии развития. Современная паразитология отдает предпочтение альбендазолу. Препарат обладает значительно меньшим количеством побочных эффектов по сравнению с ранее применявшимся мебендазолом.
Альбендазол эффективен при моноинвазиях и полиинвазиях. Действие осуществляется за счет подавления процессов полимеризации бета-тубулина и разрушения цитоплазматических канальцев клеток кишечника гельминта. Лекарство блокирует синтез АТФ и утилизацию глюкозы, что приводит к гибели паразита. К отрицательным сторонам относят развитие эффекта у некоторых пациентов только после повторного курса лечения. Так как препарат преимущественно метаболизируется печенью, нет необходимости титровать дозу при ХПН.
Оперативное лечение
Ранее выполнялись преимущественно инвазивные вмешательства: открытая перицистэктомия, цистэктомия, резекция кисты. На сегодня перечисленные способы зарезервированы для лечения паразитарных новообразований с экзогенной пролиферацией, массивным кальцинозом фиброзной капсулы. Некоторые исследования продемонстрировали, что результаты операций сопоставимы вне зависимости от степени их травматичности при условии проведения пред- и послеоперационной антигельминтной терапии, соответствующей обработки. Применяются следующие виды хирургической помощи:
- Цистэктомия, перицистэктомия, резекция. Поверхностные эхинококковые опухоли (без вовлечения почечной паренхимы) ликвидируют путем цистэктомии или перицистэктомии. Если образование проросло почечную паренхиму — производят парциальную резекцию органа. Вмешательства осуществляют открытым либо лапароскопическим способом. Для восстановления крупных дефектов проводят оментопластику. Минимизировать повреждения тканей позволяет простая эхинококкэктомия, которая не подразумевает удаления фиброзной капсулы.
- Нефрэктомия. Полное перерождение почечной ткани и утрата функциональной способности органа – показание к нефрэктомии. При наличии соответствующей аппаратуры вмешательство может быть выполнено лапароскопически, что легче переносится пациентами. По статистике, необходимость применения органоуносящей методики отмечается у 25% пациентов. До изобретения противопаразитарных препаратов удаление почки выполняли чаще, сейчас даже при подтвержденных резидуальных кистах стараются сохранить орган.
- Чрескожное вмешательство. Чрескожное лечение кисты (PAIR – прокол, аспирация, инъекция сколицидного агента, повторная аспирация) относится к щадящим операциям. При ультразвуковом контроле PAIR может стать альтернативой инвазивным методикам при устранении гидатидных кист, не связанных с системой сбора мочи. Недостатками являются риск распространения дочерних пузырей, вероятность анафилаксии.
Прогноз и профилактика
При своевременном лечении кистозного эхинококкоза исход благоприятный, при альвеолярной форме прогноз ухудшается из-за более частого присоединения хронической почечной недостаточности. При разрыве эхинококкового пузыря и обсеменении брюшной полости содержимым без назначения антигельминтной терапии исход может быть неблагоприятным. Рецидивы при современных подходах к лечению, как и повторное инфицирование, встречаются редко.
Профилактика включает отказ от употребления некипяченой воды и сырых ягод, собранных в эндемичных зонах, адекватную гигиену. Недопустимо кормление домашних питомцев мясом неконтролируемого забоя или после падежа. Продукты питания, посуду следует хранить закрытыми, чтобы исключить попадание личинок гельминта с ветром. Собаки овцеводческих районов должны получать профилактическую антигельминтную терапию. Население осведомляют о заразности эхинококкоза, последствиях и мерах предотвращения зооантропонозных инвазий.
2. Особенности диагностики и лечения эхинококкоза почек/ Хужамбердиев У.Э., Нъематов А.А., Тургунов Д.Х., Хамдамов Ш.У., Джураев М.Г., Хамраев О.А.// Молодой ученый — 2017 — № 49.
Управление Роспотребнадзора по Пензенской области информирует о сущности заболевания эхинококкозом и мерах профилактики данного заболевания.
В Пензенской области ежегодно регистрируются единичные случаи данного заболевания.
Эхинококкоз - хронически протекающее паразитарное заболевание, возникающее в результате воздействия на организм личиночной формы ленточного гельминта Echinococcus granulosus.
Эхинококкоз имеет широкое распространение во всем мире. На территории бывшего Советского Союза эхинококкоз распространен в тех республиках и областях, где развито животноводство, главным образом овцеводство - Северном Кавказе, Закавказье, Казахстане, Киргизстане, Узбекистане, Молдове; в России - Башкортостане, Татарстане, Ставропольском, Краснодарском, Алтайском, Красноярском, Хабаровском краях, Волгоградской, Самарской, Ростовской, Оренбургской, Челябинской, Томской, Омской, Камчатской, Магаданской, Амурской областях и Чукотском автономном округе.
Возбудителем эхинококкоза человека является личиночная стадия цепня эхинококка - Echinococcus granulosus.
Половозрелая форма - цепень эхинококка - паразитирует только у животных: собак, волков, шакалов, лисиц, которые являются окончательными хозяевами. Личиночная стадия - эхинококковая киста - паразитирует у промежуточных хозяев - различных травоядных и всеядных копытных животных (овцы, козы, крупный рогатый скот, свиньи, лошади и др.) и человека.
Эхинококковая киста представляет собой пузырь весьма сложной структуры. Снаружи он окружен слоистой оболочкой (кутикулой), толщина которой иногда достигает 5 мм. Под многослойной кутикулярной оболочкой лежит тонкая внутренняя зародышевая (герминативная) оболочка, которая продуцирует выводковые капсулы со сколексами, дочерние пузыри, а также дает рост слоистой оболочке.
Пузырь постепенно покрывается соединительнотканной оболочкой. Такие кисты наблюдаются у человека.
Интенсивность передачи инвазии определяется, прежде всего, численностью источников инвазии окончательных хозяев и количеством выделяемого ими инвазионного материала - онкосфер и члеников.
Циркуляция инвазии при эхинококкозах осуществляется по известной схеме: источник инвазии (окончательные хозяева - плотоядные животные) —› внешняя среда, загрязненная онкосферами и члениками паразита —› промежуточный хозяин (травоядные, всеядные животные, зараженные личинками) —› незараженный окончательный хозяин.
Человек - промежуточный хозяин - является биологическим тупиком.
При эхинококкозе человека в качестве окончательного хозяина основное положение занимает собака. Собаки заражаются при поедании мясных отбросов боен, убойных площадок, кухонь, при скармливании им конфискатов с боен или пораженных ларвоцистами органов забитых на дому животных. Возможно заражение собак также при скармливании им продуктов охоты - пораженных органов или трупов диких травоядных животных.
Основную роль в заражении человека через грязные руки играет общение с инвазированными собаками, на шерсти и языке которых могут находиться яйца и членики цепней эхинококка.
Человек может заражаться также от диких плотоядных во время охоты при разделке шкур, изготовлении меховой одежды, а также при употреблении в пищу немытых дикорастущих ягод, питье воды из природных водоемов.
В овцеводческих районах, где циркуляция возбудителя происходит в основном между собаками и овцами, к группам риска относятся пастухи, чабаны, сопровождающие отары, а также стригали шерсти овец и члены из семей.
Человек заражается эхинококкозом преимущественно перорально, и в связи с гематогенным путем распространения онкосферы могут поражать любой орган, любую ткань, но чаще всего печень (44 - 85%), затем легкие (15 - 20%) в более редких случаях по большому кругу кровообращения - почки, кости, головной и спинной мозг и другие органы.
В пораженных органах может развиться одна киста или сколько - множественный эхинококкоз в зависимости от занесенных онкосфер.
Патологическое влияние эхинококка обусловлено механическим и сенсибилизирующим влиянием растущей личинки. Размеры кист от 1 - 5 см в диаметре до гигантских кист, содержащих несколько литров жидкости. Механическое воздействие такой кисты приводит к нарушению функции пораженного органа. Локализация и размеры определяют основную симптоматологию и тяжесть заболевания.
Сенсибилизация организма продуктами обмена паразита ведет к развитию гиперчувствительности немедленного и замедленного типа. Ярким проявлением аллергической реакции немедленного типа являются эозинофилия и крапивница в результате просачивания эхинококковой жидкости, а в более тяжелых случаях (при вскрытии пузыря) анафилактический шок.
В поздних стадиях болезни особенно при множественном эхинококкозе важную роль играют иммунопатологические реакции.
Различают четыре стадии эхинококкоза:
- первая – латентная (начальная бессимптомная), с момента инвазии онкосферы (проникновение в организм) до появления субъективных признаков;
- вторая - слабовыраженные, преимущественно субъективные расстройства;
- третья - резко выраженные объективные симптомы;
Клинические проявления при начальных стадиях заболевания обычно скудны, они выявляются, когда киста достигает значительных размеров или в связи со своим расположением сдавит важный орган и приведет к нарушению его функции. Эхинококковая киста внутренних органов (печень, почки, селезенка и др.) обычно распознается, когда прощупывается тугоэластическая опухоль, а поражение легких, костей определяется на рентгеновских снимках в виде кистозных образований.
Чаще встречается эхинококкоз печени.
Эхинококкоз легких - второе по частоте проявление инвазии, может симулировать любое заболевание легких другой этиологии.
В случаях эхинококкоза других органов (селезенки, почек, костей, мышц) преобладают симптомы, напоминающие опухолевый процесс.
Важными общими симптомами эхинококкоза являются периодически развивающиеся признаки аллергической реакции (крапивница и др.), что обычно связано с всасыванием эхинококковой жидкости при надрывах оболочки кисты или в результате операции. Для эхинококкоза, как, впрочем, и для других глистных заболеваний, характерна эозинофилия, достигающая 10-25 %.
Диагностика эхинококкоза нередко представляет трудности. Специфической лабораторной реакцией считается реакция Кацони, которая при эхинококке бывает положительной в 89-90 % случаев. Используют серологические реакции со специфическим антигеном.
Лечение эхинококкоза
Извлечение эхинококка возможно только оперативным путем. Существует несколько методов операции:
1) радикальная эхинококкэктомия, т.е. полное удаление эхинококковой кисты вместе с ее фиброзной оболочкой,
2) вскрытие кисты с удалением жидкости, всех дочерних пузырей и хитиновой оболочки с протиранием образовавшейся полости дезинфицирующим раствором формалина и тампонированием, дренированием или зашиванием ее наглухо.
Профилактика эхинококкоза
Группы риска заражения возбудителем эхинококкозов (охотники, чабаны, оленеводы, пастухи, работники звероферм, животноводческих хозяйств, зоопарков, заготовители пушнины, работники меховых мастерских, ветеринарные работники, лица, занятые отловом собак, владельцы собак, работники заповедников, заказников, лесничеств, сборщики и закупщики грибов, ягод, а также члены их семей) при проведении профилактических и периодических медицинских осмотров, диспансеризации подлежат обследованию на эхинококкозы.
Организация профилактических мероприятий за эхинококкозами включает:
- мониторинг эпидемиологической ситуации;
- гигиеническое воспитание с использованием средств массовой информации;
- регулирование содержания бродячих собак, их дегельминтизацию.
Объектами санитарно-гельминтологических исследований являются места содержания собак, животноводческие хозяйства, а также домовладения.
Предупреждение заражения человека и сельскохозяйственных животных включает:
- обеспечение дегельминтизации приотарных, оленегонных, ездовых и других собак на территории городов и поселков;
- обеспечение органами учета и регистрации собак, регулирование численности бродячих собак путем их отлова и содержания в специальных питомниках;
- профилактическая дегельминтизация против цестодов приотарных, сторожевых, оленегонных, ездовых, охотничьих и других собак проводится за 5-10 дней перед перегоном животных на пастбища и выходом охотников на охоту. Дегельминтизация собак осуществляется на специальных площадках, выделенные после лечения фекалии собирают в металлическую емкость и обрабатывают препаратами, обладающими овицидным действием. Проводится обработка площадки, покрытой цементом, почвы.
- для выгула домашних животных в населенных пунктах должны быть выделены специальные территории, обозначенные табличками. На территориях для выгула домашних животных устанавливаются специальные контейнеры для сбора фекалий животных;
Для предупреждения заражения собак необходимо:
- соблюдать правила убоя сельскохозяйственных животных и обеспечивать уничтожение пораженных органов, а также преградить собакам доступ на территорию мясокомбинатов, боен, скотомогильников;
- повышение ветеринарно-санитарного уровня ферм; строительство утилизационных ям, скотомогильников; выполнение правил хранения и транспортировки трупов животных; убой животных только в соответствующих для этого местах и др.
Личная профилактика эхинококкоза состоит в том, чтобы ограничить контакт с собаками, игры с ними детей, тщательно мыть руки после контакта с животными, перед едой после работы на огороде, игр во дворе, в саду, сбора грибов, не употреблять в пищу немытые дикорастущие ягоды, не пить некипяченую воду из природных водоемов.
Читайте также:

