Хеликобактер может увеличить печень или нет
Обновлено: 26.04.2024
Неалкогольная жировая болезнь печени — широко распространённое заболевание. Она связана с таким всё чаще встречающимся явлением, как метаболический синдром и считается одним из его проявлений. В её развитии задействованы факторы окружающей среды, нарушения метаболизма и генетические особенности пациента. Некоторое время назад было отмечено, что заболевание может быть связано и с заражением Helicobacter pylori (H. pylori), бактериями, колонизирующими слизистую оболочку желудка, способными приводить к развитию язвы желудка и злокачественному перерождению тканей.
Это было показано в исследовании с участием 369 взрослых добровольцев с нормальной функцией печени и без серьёзных хронических заболеваний. При обследовании у 171 из них была обнаружена бессимптомная инфекция H. pylori. Спустя год у них отмечалось повышенное содержание в крови триглицеридов, аспартатаминотрансферазы (АСТ), общего холестерина, лептина, C-реактивного белка, ряда провоспалительных цитокинов и других веществ, повышение которых может быть следствием дисфункции печени. Многие изменения сохранялись у пациентов и через два года после начала наблюдений. Также у них чаще отмечался стеатоз печени и изменения, характерные для неалкогольной жировой дистрофии печени.
Патоенез неалкагольной жировой болезни печени связан с гормонами, синтезируемыми жировой тканью, особенностями питания, генетическими факторами, микробиотой кишечника и инсулиновой резистентностью. H. pylori выделяет вещества, оказывающие воздействие не только на слизистую оболочку желудка, но и на организм в целом. Их эффект выражается в стимуляции выделения провоспалительных цитокинов, которые могут участвовать в повреждении печени. Инсулиновая резистентность также связана с инфекциями, вызываемыми H. pylori, эта связь обусловлена, прежде всего, хроническими воспалительными процессами. H. pylori и хроническое воспаление стимулируют секрецию гормонов жировой ткани, что способствует развитию как инсулиновой резистентности, так и жировой болезни печени. При этом в клетки печени поступает больше жирных кислот, концентрация которых в итоге достигает токсичных уровней, приводя к изменениям тканей органа.

Исследование ещё одной группы клинически здоровых добровольцев, у которых было установлено присутствие H. pylori в желудке, показало, что своевременное выявление H. pylori среди пациентов без симптомов каких-либо заболеваний и лечение бессимптомной инфекции снижают риск развития заболеваний печени в дальнейшем.
Abdel-Razik A., Mousa N., Shabana W. et al. Helicobacter pylori and non-alcoholic fatty liver disease: A new enigma? / Helicobacter. — 2018. — V.23, N.6. — e12537.
На сервисе СпросиВрача доступна консультация гастроэнтеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте,вы можете пропить под прикрытием гептрала 500 мг по 1табл*2раза после еды через 30 минут-месяц.Эрадикацию проходите только при нормальном биллирубине

Здравствуйте!Если концентрация хеликобактера высокая, то надо принимать антибиотики. Если не высокая, то можно попробовать провести курс лечения препаратом Денол в течение 21 дня и делать через месяц после окончания лечения исследование кала на хеликобактер методом ПЦР
Нина, оценить высокая или нет на основании результатов анализа в инвитро не представляется возможным.Там указано только, что положительный. Но чисто субъективно, думаю, что достаточно высокая. В последние два месяца появились такие симптомы как горечь во рту, явное ощущение высокой кислотности в желудке, вздутие и часто диарея. Болевых ощущений как таковых нет. Но сплошной дискомфорт и проблемы.Попутно еще вопрос. Нужно ли к лечению добавить, к примеру, пробиотики или рабепрозол?

Добрый день!Ну,эрозии могут быть вызваны и не обязательно хеликобактором.Сейчас в условиях пандемии процесс эрадикации можно несколько отложить,но эрозии все равно надо лечить.
Я могу предложить на сейчас такую схему лечения
1. рабепразол 20 мг 2 раза в день перед едой ( завтрак и обед) 14 дн( за 30 мин), далее можно оставить препарат в дозе 10 мг 1 разв день за 30 мин до завтрака еще 2 недели
2. совместно с рабепразолм начинайте хелинорм ( для уничтожения хеликобактор пилори-это не антибиотик, ноуменьшает значительно количество хеликобактора) -1 кап 2 раза вдень перед едой за минут 10-28 дн
3. де-нол за 1 час по еды по 2 таб 2 раза в день -1 мес.
После чего сделайте эгдс контроль -ушли ли эрозии.
Весной или летом сдайте кал на антиген к нр-если его не будет, то отлично,если будет, то вернемся к вопросу лечения с антибиотиками.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хеликобактериоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Хеликобактериоз – инфекционное заболевание, поражающее пилорический отдел желудка, или привратник, и двенадцатиперстную кишку. Его возбудителем является уникальная патогенная микроаэрофильная грамотрицательная бактерия хеликобактер пилори (H. pylori). Свое название бактерия получила за счет отдела желудка, в котором она обитает – пилорического.
В результате микроорганизм еще сильнее колонизирует слизистую оболочку, формирует ее повышенную восприимчивость к соляной кислоте и провоцирует воспаление, приводящее к развитию язвенных дефектов.
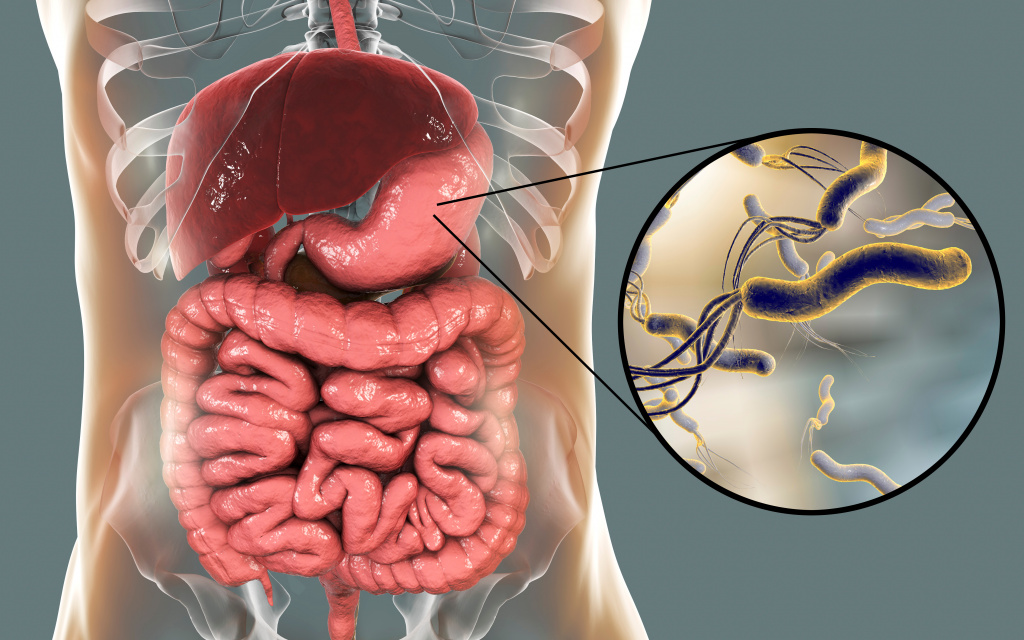
Хеликобактер пилори – спиралевидная бактерия длиной 3,5 и шириной 0,5 микрон. Она имеет жгутики, с помощью которых свободно перемещается по стенке желудка либо надежно на ней закрепляется. Бактерия H. pylori очень изменчива, ее штаммы (разновидности) отличаются друг от друга способностью прикрепляться к слизистой оболочке желудка, вызывать воспалительный процесс и обладают разной степенью патогенности.

Хеликобактер пилори, колонизирующая слизистую оболочку желудка, — частая причина ее воспалительных изменений, она признана этиологическим фактором гастрита, а сам гастрит — инфекционным заболеванием. В зависимости от состояния защитных факторов желудка возникший инфекционный процесс может протекать латентно или с выраженной клинической симптоматикой воспаления. Согласно современным представлениям, H. pylori вызывает хронический гастрит у всех зараженных лиц. Это может привести к язвенной болезни, атрофическому гастриту, аденокарциноме желудка или низкодифференцируемой лимфоме желудка. H. pylori относится к канцерогенам первого порядка.
Результаты многочисленных исследований дают основание предполагать возможную патогенетическую или опосредованную роль инфекции H. pylori в развитии и/или течении заболеваний, не относящихся к пищеварению: кардио-, цереброваскулярных, аутоиммунных заболеваний, заболеваний крови, кожи, нервной системы и многих других.
Патоген отличается относительной устойчивостью к окружающей среде: при кипячении хеликобактерии гибнут практически мгновенно, при обработке дезинфицирующими составами — в течение нескольких минут.
Причины появления хеликобактериоза
Заразиться бактерией можно при контакте с загрязненной водой или продуктами питания. Инфицирование возможно во время проведения эндоскопии и при использовании других плохо стерилизованных медицинских инструментов, которые имели прямой контакт со слизистой желудка пациента.
Бытовой способ передачи (например, через поцелуи, личные вещи и проч.) также возможен, о чем свидетельствует выделение бактерии из слюны и зубного налета.
Распространенность инфекции варьируется в зависимости от географического региона, возраста пациента, его этнической принадлежности и социально-экономического статуса. По данным Департамента здравоохранения г. Москвы (2019), распространенность этой инфекции в Москве составляет 60,7–88%, в Санкт-Петербурге - 63,6%, в Восточной Сибири достигает 90%.
Классификация заболеваний
Заболевания, связанные с H. pylori:
- гастрит,
- дуоденит,
- гастродуоденит,
- эзофагит,
- язвенная болезнь желудка,
- язвенная болезнь двенадцатиперстной кишки,
- железодефицитная анемия неясного генеза,
- рак желудка,
- рак двенадцатиперстной кишки.
Основной жалобой, с которой больные с признаками Helicobacter-инфекции обращаются к врачу, являются желудочные боли. Локализация симптома может меняться и переходить в область расположения двенадцатиперстной кишки.
Боли бывают острыми, ноющими, тупыми, возникают в верхних отделах живота слева и по центру в околопупочной области. Дискомфорт может возникать при длительном голодании, натощак или через определенное время после приема пищи.
Симптоматика хеликобактериоза зависит от клинической формы заболевания и может включать:
- чувство тяжести в животе после еды;
- нарушение аппетита, связанное с внезапными приступами тошноты (если слизистая желудка сильно травмирована);
- беспричинная рвота на фоне нормальной температуры тела;
- изжога (жгучие ощущения в пищеводе и даже гортани) и отрыжка с неприятным кислым или горьким привкусом;
- хронические запоры (отсутствие дефекации в течение трех суток и более);
- разжижение каловых масс, появление пенистой или водянистой консистенции;
- кишечные спазмы и вздутие живота.
- снижение аппетита до полного его отсутствия;
- тошнота может сменяться рвотой со сгустками крови;
- резкое снижение массы тела, не являющееся нормой;
- сухость во рту и привкус металла;
- появление белого налета на языке;
- неприятный запах изо рта при отсутствии кариеса;
- заеды в уголках рта;
- кровоточивость десен.
Диагностика хеликобактериоза
Долгое время хеликобактериоз может никак себя не проявлять, при этом провоцируя развитие язвы, аденокарциномы или мальтомы желудка. В особой зоне риска люди, чьи родственники имеют эти заболевания в анамнезе.
Диагностика может быть инвазивной (эндоскопия с последующей биопсией желудочных тканей) и неинвазивной (лабораторные исследования).
Согласно международным рекомендациям, методами выбора для диагностики бактерии и оценки эффективности лечения H. pylori служат дыхательный̆ тест с мочевиной, меченной 13С и определение специфических антигенов H. pylori в кале иммунохроматографическим методом.
Синонимы: Дыхательный тест с 13С-меченной мочевиной. 13 UBT; 13C-UBT. Краткая характеристика 13С-уреазного дыхательного теста Дыхательный тест в текущей модификации предназначен для лиц старше 12 лет. 13С-уреазный дыхательный тест относится к неинвазивным безопасным методам исследования.
В норме в желудок не попадает желчь. Этому препятствует мышечное кольцо между желудком и двенадцатиперстной кишкой — пилорический сфинктер, который также называют привратником желудка. Желчь, которая образуется в печени, накапливается в желчном пузыре и поступает в двенадцатиперстную кишку. Ее задача — обеспечение процесса переваривания пищи. Если желчь попадает из двенадцатиперстной кишки в желудок, это указывает на определенные проблемы в работе желудочно-кишечного тракта. Такое явление называют дуоденогастральным рефлюксом или билиарным рефлюксом.
Если содержимое двенадцатиперстной кишки забрасывается не только в желудок, но и в пищевод, такое явление называют дуоденогастроэзофагеальным рефлюксом.

Особенности состояния. Причины развития
Заброс желчи в желудок — одно из наиболее распространенных нарушений в работе пищеварительной системы. Чаще всего такое состояние указывает на наличие заболеваний ЖКТ и очень редко является изолированным нарушением. В норме желчь идет только в одном направлении: от печени к двенадцатиперстной кишке.
Билиарный рефлюкс развивается из-за:
- несостоятельности привратника желудка, что вызывает поступление желчи из двенадцатиперстной кишки в желудок и пищевод;
- нарушения моторики желудка и двенадцатиперстной кишки;
- врожденных или приобретенных анатомических особенностей, приводящих к забросу желчи в желудок (в частности, при незавершенном повороте кишечника, синдроме короткой кишки);
- выполненной ранее операции по поводу удаления привратника.
Перечисленные состояния могут быть вызваны:
- заболеваниями ЖКТ (хронический гастрит, язва желудка и двенадцатиперстной кишки);
- злокачественной опухолью желудка;
- функциональной недостаточностью пилорического сфинктера;
- усиленной моторикой двенадцатиперстной кишки;
- хроническим дуоденитом, вызывающим воспаление и отек слизистой оболочки двенадцатиперстной кишки;
- заражением глистами, лямблиями;
- повышением давления в просвете двенадцатиперстной кишки, связанным с опущением внутренних органов, грыжами, злокачественными новообразованиями;
- выполненными хирургическими вмешательствами по поводу удаления желчного пузыря или ушивания дуоденальной язвы.
В группе риска находятся пациенты:
- с ожирением;
- ведущие малоподвижный образ жизни;
- злоупотребляющие алкоголем и/или курящие;
- питающиеся нерегулярно и не сбалансированно;
- бесконтрольно принимающие спазмолитики, противовоспалительные и желчегонные препараты.
При холецистите, непроходимости желчных путей и панкреатите также возможно появление симптоматики билиарного рефлюкса.

Клиническая картина
При забросе желчи в желудок возникают такие симптомы:
- изжога;
- тошнота;
- отрыжка;
- горечь во рту;
- рвота желчью;
- метеоризм;
- схваткообразные боли в верхних отделах живота, усиливающиеся после еды.
При дуоденогастральном рефлюксе нарушаются процессы пищеварения, и питательные вещества не усваиваются в полной мере. В результате снижается масса тела, появляются покраснения в уголках рта, ухудшается состояние кожи, ногтей и волос.
Степени билиарного рефлюкса
Различают 3 степени дуоденогастрального рефлюкса:
- Первая. Происходит скопление небольшого количества желчи в нижнем пилорическом отделе. Выраженные симптомы отсутствуют. Для этой степени характерно появление незначительного комфорта и тяжести, которые возникают в эпигастрии после еды.
- Вторая. Количество желчи увеличивается, она накапливается в антральном и фундальном отделах желудка. Симптомы становятся более выраженными. Возможны приступы тошноты без последующей рвоты.
- Третья. Заброс желчи происходит в нижнем и верхнем отделах желудка, возможно ее достижение области сфинктера. Желчь попадает в пищевод и иногда достигает горла. В этом случае возможны кашель, першение в горле, охриплость голоса.

Осложнения
Существующий в течение длительного времени дуоденогастральный рефлюкс может привести к рефлюкс-гастриту. Это заболевание, которое выражается в повреждении слизистой оболочки желудка из-за постоянной травматизации.
К другим возможным последствиям заброса желчи в желудок относятся язвенная болезнь, стеноз просвета пищевода и связанное с этим затруднение в продвижении пищи, перерождение эпителия желудка, образование доброкачественных и злокачественных опухолей желудка.
Диагностика
Диагностикой и лечением явления, при котором в желудок выбрасывается желчь, занимается врач-гастроэнтеролог. Для подтверждения диагноза проводят такие манипуляции:
- pH-метрия для отслеживания изменений уровня кислотности среды пищеварительного тракта;
- фиброгастродуоденоскопия, позволяющая оценить состояние слизистой оболочки желудка и наличие в нем желчи;
- УЗИ с водной нагрузкой;
- зондовая дуоденография;
- фиброоптическая спектрофотометрия.
При подозрении на заброс желчи в желудок проводят дифференциальную диагностику с кислым рефлюксом и пептическими язвами желудка.

Лечение
Лечение дуоденогастрального рефлюкса может быть консервативным или хирургическим.
Консервативная терапия направлена на подавление агрессивного воздействия желчи на слизистую оболочку желудка и пищевод, а также на нормализацию процесса передвижения содержимого кишечника и осуществления акта дефекации.
Пациентам назначают такие препараты:
- антациды, подавляющие отрицательное действие кислот;
- антагонисты рецепторов дофамина, повышающие тонус привратника;
- сорбенты для адсорбции кислот желчи;
- антагонисты 5-НТ4 рецепторов серотонина, стимулирующие перистальтику в двенадцатиперстной кишке.
Оперативное вмешательство при забросе желчи в желудок проводят, если консервативная терапия не дает улучшений, а также в случаях обнаружения предраковых изменений ЖКТ. Цель операции — укрепить пилорический клапан и уменьшить объем желчи, забрасываемой в желудок.
При дуоденогастральном рефлюксе важно соблюдать диету. Нужно избегать переедания, исключить из рациона продукты с повышенным содержанием жира, а также острую пищу. Также необходимо отказаться от употребления алкоголя и газированных напитков, кофе.

Профилактика
Чтобы предупредить заброс желчи в желудок, нужно:
- своевременно лечить заболевания ЖКТ;
- исключить возможность длительного приема препаратов, которые ухудшают характеристики желчи и влияют на моторику желчного пузыря (антибактериальные средства, спазмолитики, нестероидные противовоспалительные средства);
- отказаться от алкоголя и сигарет;
- соблюдать режим питания, который позволяет обеспечить физиологически нормальную моторику желудочно-кишечного тракта.
При своевременной диагностике, адекватном лечении и соблюдении рекомендаций гастроэнтеролога прогноз гастродуоденального рефлюкса благоприятный.
Читайте также:

