Хламидийная пневмония кто вылечил
Обновлено: 18.04.2024
Как практически поставить диагноз хламидийной инфекции? Имеют ли какой-то смысл мазки и анализы крови? В каком случае проводятся тесты на хламидиоз? Chlamydia trachomatis — самый распространенный бактериальный агент, передающийся половым путем в ра
Как практически поставить диагноз хламидийной инфекции?
Имеют ли какой-то смысл мазки и анализы крови?
В каком случае проводятся тесты на хламидиоз?
Chlamydia trachomatis — самый распространенный бактериальный агент, передающийся половым путем в развитых странах. По данным некоторых исследований, заболеваемость в городах составляет до 10% среди молодых сексуально активных женщин.
Он особенно опасен для репродуктивного здоровья женщин, вызывая воспалительные тазовые заболевания (ВТЗ), хронические тазовые боли, эктопическую беременность и трубное бесплодие [1].
Инфекция часто протекает субклинически, а при появлении симптомов и врачи и пациенты склонны ошибочно их интерпретировать. Невылеченная хламидийная инфекция дорого обходится из-за высокой стоимости лечения бесплодия.
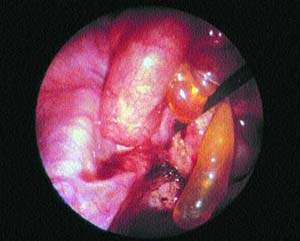 |
| Рисунок 1. Воспалительное тазовое заболевание, развившееся на фоне хламидиоза |
Новые диагностические тесты сделали возможным проведение широкомасштабных неинвазивных скринингов. В Швеции их проведение привело к снижению заболеваемости хламидиозом, ВТЗ и сокращению случаев эктопической беременности. В Великобритании совещательная группа Министерства здравоохранения (МЗ) изыскивает возможности проведения национальной скрининговой программы.
- Клинические проявления и обследование мужчин
У мужчин может выявляться уретрит, как правило через одну-три недели после заражения. Степень дизурии и выделений из уретры может колебаться от средней до тяжелой.
У половины всех мужчин с хламидиозом отсутствуют всякие симптомы заболевания, но при тщательном опросе они могут припомнить эпизод преходящей дизурии.
C. trachomatis обнаруживается у 40% мужчин с негонококковым уретритом (НГУ). Кроме того, возбудителями НГУ считаются Mycoplasma genitaliulm, ulreaplasma ulrealyticulm и Trichomonas vaginalis.
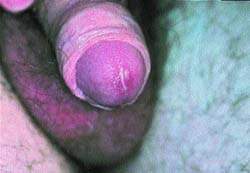 |
| Рисунок 2 (в центре). Негонококковый уретрит — распространенная презентация хламидийной инфекции у мужчин, хотя у половины больных она протекает бессимптомно. Видно покраснение входа в уретру и гнойное отделяемое |
Диагноз НГУ подтверждается определением избыточного числа полиморфноядерных клеток на окрашенном по Граму мазке, сделанном по крайней мере через четыре часа после опорожнения мочевого пузыря. Для взятия мазка на хламидиоз нужно ввести тампон на 2-4 см в уретру. Молодые сексуально активные мужчины с дизурией чаще страдают уретритом, чем инфекцией мочевого тракта.
- Клинические проявления и обследование женщин
У женщин хламидии могут вызывать уретрит, слизисто-гнойный цервицит, эндометрит и сальпингит. ВТЗ — это термин, которым обозначается весь спектр инфекций верхних отделов половых путей, включая сальпингит, оофорит и тазовый перитонит. Проявления заболевания определяются местом поражения.
Иногда женщины с хламидиозом жалуются на дизурию и частое мочеиспускание. Всегда следует подозревать хламидиоз при выявлении стерильной пиурии.
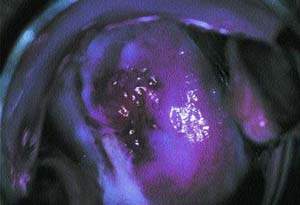 |
| Рисунок 3. Chlamydia trachomatis — наиболее распространенный этиологический агент слизисто-гнойного цервицита. Видно гнойное отделяемое из наружного зева. Шейка покрыта областями контактного кровотечения |
Аномальное влагалищное кровотечение должно навести на мысль о хламидиозе. Воспаленная рыхлая шейка матки является причиной посткоитального кровотечения; эндометрит связан со спонтанным маточным кровотечением. Тазовые боли и тяжелая диспареуния являются симптомами ВТЗ. Однако женщины с хламидиозом могут месяцами и даже годами не предъявлять никаких жалоб.
При обследовании в зеркалах диагностируется слизисто-гнойный цервицит, если в наружном зеве видно гнойное отделяемое. Шейка зачастую рыхлая и сильно кровоточит при прикосновении тампоном.
Клинический диагноз ВТЗ основывается на тазовых болях в анамнезе и диспареунии, сопровождающейся болезненностью при движениях шейки, болезненностью матки и придатков при бимануальном исследовании. Для выявления хламидий используются специальные наборы реактивов. Нужно ввести тампон в цервикальный канал и взять пробу цилиндрического эпителия. При наличии шеечного эктропиона берут пробу с этого места. До того как провести пробу на хламидию, необходимо взять эндоцервикальную пробу и поместить в стандартную бактериологическую транспортную среду для культивирования Neisseria gonorrhoeae. Тампоном можно убрать слизь или гной.
Введение тампона высоко во влагалище не позволяет выявить хламидиоз или гонорею.
Таблица 1. Лапараскопические находки при обследовании женщин с подозрением на ВТЗ
Генитальные инфекции — хламидиоз и гонорея — могут проявляться одинаково. Поэтому гонорею необходимо исключить культивированием мазков, полученных из уретры и шейки матки.
Наиболее важно провести дифференциальный диагноз между ВТЗ и внематочной беременностью. При малейшем сомнении нужно использовать тест на беременность. В случае положительного результата необходима срочная консультация гинеколога. Аппендицит и другие состояния, симптомы которых могут быть похожи на симптомы ВТЗ, согласно данным, суммированным в табл. 1, редко встречаются в госпитальной практике.
Тестирование на хламидиоз может быть проблематичным, поскольку широкодоступные тесты недостаточно чувствительны, даже если мазки собраны правильно.
| Скрининговая программа — единственный способ контроля хламидий |
Поэтому, если клинические проявления позволяют предположить хламидиоз, лечение надо начинать до получения результатов анализа.
“Золотым стандартом” здесь может служить тканевая культура. Однако образцы для культивирования нужно хранить замороженными и обрабатывать быстро, поэтому это исследование не подходит для общей практики, если только не налажена быстрая доставка материала в лабораторию.
Иммуноферментные методы применяются более широко. Образцы в этом случае устойчивее и не разрушаются при транспортировке в лабораторию, где проводится полуавтоматизированное исследование.
Тесты относительно недороги, но их чувствительность в лучшем случае достигает 60-70% [4]. Могут быть ложноположительные результаты, поэтому многие лаборатории используют дополнительный тест, например прямое связывание с флюоресцирующими антителами, для подтверждения положительных результатов.
Не так давно разработаны тесты на определение ДНК: цепная полимеразная реакция и цепная лигазная реакция.
Последние гораздо более чувствительны и дают одинаково хорошие результаты как с образцами мочи и влагалищными мазками, так и с уретральными и шеечными мазками.
Иногда в образце присутствуют ингибиторы ДНК-полимеразы, и получается ложнонегативный результат. Эти тесты можно использовать для скрининга образцов мочи и/или вагинальных мазков на хламидиоз, что дает возможность неинвазивного скрининга. К сожалению, дороговизна этих тестов по сравнению с иммуноферментным анализом ограничивает возможность их применения в Англии.
Схемы лечения, рекомендованные американскими центрами по контролю за болезнями, представлены в табл. 2. Очень эффективен азитромицин (1 г), который принимается однократно, но в целом обходится дороже, чем курс тетрациклина или эритромицина.
При беременности назначают эритромицин дважды в день в дозе 500 мг на прием, так как стандартная схема (по 500 мг четыре раза в день) переносится плохо.
Таблица 2. Лечение хламидиоза
Любую инфекцию, передающуюся половым путем, лечить бесполезно, если пациент возобновляет половые сношения с больным партнером. Необходимо обязательно сообщить о своих партнерах и воздерживаться от сексуальных отношений до обследования и излечения партнера.
- Наблюдение и направление к специалисту
Считается, что стандартный курс антибиотикотерапии излечивает хламидийную инфекцию. Контрольный анализ не обязателен, но его можно провести через две недели после завершения терапии.
Неэффективность лечения обусловлена возобновлением половых сношений с невылеченным партнером.
Беременным женщинам необходимо убедиться в излечении, поскольку при хламидиозе высока вероятность осложнений беременности у матери и риск врожденного инфицирования ребенка.
Врачу общей практики зачастую трудно проконтролировать излечение партнера, находящегося под наблюдением другого врача общей практики.
Многим пациентам помогают рекомендации, информация и поддержка, предоставляемая консультантами в отделении урологии и гинекологии.
У мужчин хламидии могут вызывать эпидидимоорхит, они также, возможно, играют определенную роль в развитии простатита, хотя последнее установлено не точно. Воздействие на фертильность тщательно не изучено.
 |
| Рисунок 4. У женщин с хламидиозом гениталий в два-три раза возрастает риск преждевременных родов |
У женщин хламидиоз — самая рапространенная причина ВТЗ. После первого случая хламидиоза риск трубного бесплодия возрастает на 10%, а после третьего — на 50%. Женщины с асимптоматическим течением хламидиоза, похоже, меньше подвержены риску осложнений, но частота трубного бесплодия в этом случае не оценивалась. После эпизода ВТЗ в 16 раз возрастает вероятность того, что следующая беременность будет эктопической. Интраабдоминальное рапространение хламидий или гонореи может вызвать периаппендицит или перигепатит.
Последний носит название синдрома Фитц–Хьюго–Куртиса. Пациентки жалуются на боли в правом подреберье, болезненность при надавливании и повышение температуры. Часто эти симптомы ошибочно принимаются за холецистит. Тщательное обследование, как правило, выявляет признаки сальпингита. При лапароскопии видны тонкие, как “скрипичные струны”, адгезии между печеночной капсулой и висцеральной брюшиной. Назначают трехнедельный курс соответствующих антибиотиков.
Диссеминирование хламидийной инфекции может вызвать синдром Рейтера или реактивный артрит [3]. Он развивается менее чем в 1% случаев.
Как правило, это выглядит как асимметричный олигоартрит, поражающий крупные суставы нижней конечности. При синдроме Рейтера артрит сопровождается увеитом и сыпью, похожей на псориатическую. Это связано с наличием гаплотипа HLA B27; имеется сходство с другими серонегативными спондилоартритами.
Инфекции половых органов, включая хламидиоз, при высокой заболеваемости ВИЧ-нифекцией в популяции служат дополнительными факторами риска заражения и передачи СПИДа. Основательное исследование, предпринятое в Мванза (Танзания), показало снижение заболеваемости СПИДом в результате реализации программы контроля заболеваний, передающихся половым путем [5].
Заражение половых органов хламидиями во время беременности может вызвать хориоамнионит и преждевременные роды; вероятно, риск последних у таких женщин увеличивается в два-три раза.
Возбудители и хламидиоза, и гонореи являются причиной офтальмопатии новорожденных. Как правило, новорожденный заражается, проходя по инфицированным родовым путям. Согласно оценкам, 20-50% детей, рожденных от матерей с хламидиозом, страдают офтальмопатией, которая, при отсутствии надлежащего лечения, приводит к рубцеванию роговицы и слепоте.
У таких детей на 10-20% возрастает риск развития хламидийной пневмонии в первые месяцы жизни. Поэтому младенцам с офтальмопатией новорожденных проводят дополнительную системную терапию эритромицином.
Диагноз подтверждается исследованием конъюнктивального мазка методом с прямыми флюоресцирующими антителами или ДНК-тестом на хламидиоз и тест-культурой на N. gonorrhoeae. Мать и ее сексуальный партнер должны пройти обследование и соответствующее лечение.
Сейчас имеются все условия для скринингового выявления хламидиоза, удовлетворяющие наиболее важным из перечисленных ниже стандартных критериев.
- Инфекция широко распространена и протекает субклинически.
- Доступны неинвазивные, достоверные тестовые процедуры.
- В случае несвоевременного выявления заболевания возрастает смертность и стоимость лечения.
- Эффективное лечение проводится достаточно просто.
Больше всего хламидиозу подвержены молодые сексуально активные женщины. Во многих руководствах советуют обратить особое внимание на женщин моложе 25 лет. Совещательная группа МЗ считает, что национальной скрининговой программой в первую очередь должны быть охвачены женщины, так как они страдают от более серьезных последствий и чаще посещают лечебные учреждения, чем молодые мужчины.
На практике скрининговое исследование на хламидиоз связано с цервикальным цитологическим скринингом и проводится одновременно с ним. При этом большую часть работы берут на себя врачи общей практики и отделения планирования семьи.
Мужчин и женщин с выявленным хламидиозом направляют в отделения болезней мочеполовой системы для полного обследования и выявления контактов, если это не сделано врачом на первичном приеме.
В Швеции подобная программа привела к стойкому сокращению госпитализаций, связанных с ВТЗ и внематочной беременностью. Недавнее рандоминизированное исследование, охватившее 2607 женщин в США, подтвердило значительное сокращение ВТЗ в связи со скринингом на хламидиоз, который оказался положительным у 645 из обследованных женщин.
Риск развития ВТЗ в следующем году у этих женщин составил 0,44% по сравнению с необследованными женщинами. Инфекция часто протекает субклинически, поэтому скрининг остается единственным методом контроля хламидиоза и снижения заболеваемости ВТЗ, случаев внематочной беременности и трубного бесплодия. В нашем распоряжении есть все средства для успешной реализации таких программ, нужно лишь сконцентрироваться на их внедрении и исполнении.
Пока же врачи общей практики должны учитывать часто встречающиеся незначительные проявления хламидиоза, поскольку своевременное обследование и лечение позволит многим женщинам в будущем избежать очень серьезных проблем.
Литература
1. Hillis S., Black C., Newhall J., Walsh C., Groseclose S. L. New opportulnities for chlamydia prevention: application of science to pulblic health practice // Sex. Transm. Dis. 1995; 22: 196-202.
2. Boag F., Kelly F. Screening for Chlamydia trachomatis // B. M. J. 1998; 316: 1474.
3. Hay P. E., Ghaem-Maghami S. Chlamydia and non-gonococcal ulrethritis // Rev. Infect. Dis. 1997; 10: 44-49.
4. Oakeshott P., Kerry S., Hay S., Hay P. Should women attending inner city general practices for cervical smears be screened for chlamydial infection? // B. M. J. 1998; 316: 351-352.
5. Grosskulrth H., Mosha F., Todd J. et al. Impact of improved treatment of sexulally transmitted diseases on HIV infection in rulral Tanzania: randomised controlled trial // Lancet. 1995; 346: 530-536.
6. Scholes D., Stergachis A., Heidrich F. E., Andrilla H., Holmes K. K., Stamm W. E. Prevention of pelvic inflammatory disease by screening for cervical chlamydial infection // New Engl. J. Med. 1996; 334: 1362-1366.
ТипичнБиология Chlamydia trachomatis
Этот микроорганизм является облигатным внутриклеточным патогеном. Его описывают как “энергетического паразита”: он использует клетку-хозяина для получения АТФ и основных питательных веществ. Серовары D-K — генитальные штаммы, инфицирующие цилиндрический эпителий мочеполового тракта, прямой кишки, глотки и дыхательных путей, а также конъюнктивы.
(Серовары A-C вызывают трахому в эндемичных районах, а серовары L1-L3 — венерическую лимфогранулему; хронические инфекции наблюдаются в основном в тропических странах и проявляются паховой лимфоаденопатией, нагноением и рубцеванием.)
Инфекционная частица, элементарное тельце, попадает в клетку-хозяина путем эндоцитоза. Тельца-включения содержат метаболически активные сетчатые тельца, размножающиеся бинарным делением. По истечении 48 часов элементарные тельца конденсируются с тельцами-включениями и высвобождаются с поверхности клетки. Тканевые повреждения и рубцевание обусловлены в большей степени иммунным ответом на хламидиоз, чем прямым повреждением инфицированных клеток. Степень тканевого поражения не всегда коррелирует с тяжестью проявлений.
Гуморальный иммунитет может обеспечивать ограниченную типоспецифическую защиту против реинфицирования, но клеточный иммунитет играет более важную роль в контролировании инфекции. Он включает секрецию гамма-интерферона, обладающего in vitro хламидиостатическими свойствами, а также Т-хелперы и цитотоксические Т-клетки.
Типичная история болезни
Одинокая женщина 22-х лет поступила с жалобами на усиливающиеся неагрессивные выделения из влагалища, посткоитальные кровотечения и общее недомогание. Три месяца назад она рассталась с прежним партнером и уже месяц находилась в новых отношениях.
В ходе беседы с врачом она сообщила о тяжелой диспареунии в течение двух месяцев и периодической дизурии. Она принимала пероральные контрацептивные пилюли; двумя годами раньше была одна беременность, закончившаяся выкидышем на восьмой неделе. Месячные были нерегулярными, последний цикл начался около семи недель назад.
При обследовании обнаружены слизистые влагалищные выделения и зеленоватая слизь, выделяющаяся из внутреннего зева. Был небольшой эктропион, профузно кровоточивший при надавливании тампоном. Бимануальное исследование выявило ретроверсию и подвижность матки. Определялась болезненность шейки матки при движении (цервикальное возбуждение) и правого придатка.
Анализ мочи на беременность оказался негативным. Был поставлен диагноз тазового воспалительного заболевания и назначен доксициклин 100 мг дважды в день в течение двух недель и метронидазол 400 мг дважды в день в течение пяти дней. Врач велел пациентке вновь прийти на прием, если через три дня боли не уменьшатся.
Анализ на хламидиоз оказался позитивным, и после лечения симптомы исчезли.
И прежний, и новый партнеры прошли обследование на Chlamydia trachomatis в отделении мочеполовых заболеваний с позитивным результатом.
Эта же больная поступила годом позже с правосторонней тазовой болью и аменореей в течение шести недель. В этом случае тест на беременность был положительным; обнаружена эктопическая беременность.
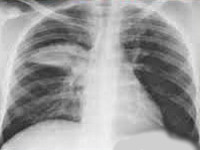
Хламидийная пневмония – это инфекционно-воспалительный процесс в легких, вызванный облигатными внутриклеточными бактериями рода Chlamydia и Chlamydophila. Для хламидийной пневмонии характерны респираторные проявления (ринит, трахеобронхит), малопродуктивный кашель, субфебрильная и фебрильная температура, внелегочные симптомы (артралгия, миалгия). При постановке диагноза учитываются аускультативные и рентгенологические данные, однако решающая роль принадлежит лабораторной диагностике (ИФА, МИФ, ПЦР и др.). Для терапии хламидийной пневмонии применяются антимикробные средства (макролиды, тетрациклины, фторхинолоны), иммуномодуляторы, физиопроцедуры.
МКБ-10
Общие сведения
Хламидийная пневмония – этиологическая разновидность атипичной пневмонии, возникающая при инфицировании дыхательных путей различными видами хламидий - Ch. рneumoniae, Ch. psittaci и Ch. trachomatis. Считается, что ежегодно среди внебольничных пневмоний от 5 до 15% случаев вызываются хламидиями; во время эпидемических вспышек этот показатель может составлять 25%. Чаще всего заболевают взрослые, случаи хламидийной пневмонии у новорожденных связаны с заражением от матерей, больных урогенитальным хламидиозом.
Бессимптомное носительство хламидий в носоглотке определяется более чем у половины взрослых и 5-7% детей, поэтому вероятность передачи инфекции с респираторными секретами очень высока. Описаны внутрисемейные вспышки хламидийной пневмонии, а также случаи массовой заболеваемости в изолированных коллективах.

Причины
Характеристика возбудителя
Из всего многообразия представителей семейства Chlamydiaceae в этиологическом отношении практический интерес для пульмонологии представляют три типа хламидий: Chlamydophila pneumoniae, Сhlamydia trachomatis и Chlamydophila psittaci.
- Ch. pneumoniae служит самым частым возбудителем респираторных хламидиозов (в том числе хламидийного фарингита, синусита, бронхита, пневмонии) у пациентов всех возрастов.
- С Сh. trachomatis связана заболеваемость трахомой, мочеполовым хламидиозом, венерической лимфогранулемой, а также хламидийной пневмонией среди новорожденных и грудничков до 6 месяцев. Также с этим типом хламидий ассоциированы пневмонии у иммунокомпрометированных лиц и сотрудников лабораторий.
- Ch. psittaci рассматривается как возбудитель орнитоза (пситтакоза), часто протекающего в форме тяжелой интерстициальной пневмонии.
Механизм передачи
Пути заражения каждой разновидностью хламидий отличаются, однако все типы могут распространяться гематогенным путем. Передача Ch. pneumoniae от человека к человеку осуществляется преимущественно воздушно-капельным и контактно-бытовым путями. Инфицирование штаммом Ch. psittaci происходит воздушно-пылевым или фекально-оральным путем при вдыхании пыли или употреблении пищи, содержащей биологические секреты птиц-переносчиков инфекции (попугаев, канареек, кур, уток, голубей, воробьев и др.).
Инфицирование новорожденных Ch. trachomatis происходит в процессе родов от матерей с урогенитальной хламидийной инфекцией. При интранатальном заражении у 15-25% младенцев возникает хламидийный назофарингит и конъюнктивит, которые часто осложняются пневмонией.
Патогенез
Все хламидии являются облигатными грамотрицательными микроорганизмами, паразитирующими внутри клеток хозяина. В макроорганизме хламидии могут существовать в инфекционной форме (элементарные тельца) и вегетативной форме (ретикулярные тельца). Элементарные тельца проникают внутрь клетки путем стимуляции эндоцитоза, где преобразуются в ретикулярные тельца. Последние обладают высокой метаболической активностью и способностью к внутриклеточному бинарному делению.
Цикл размножения длится около 48 часов, после чего ретикулярные тельца вновь превращаются в элементарные, происходит разрыв мембраны клетки хозяина с выходом элементарных телец новой генерации во внеклеточную среду. Далее цикл инфицирования новых клеток повторяется.
Симптомы хламидийной пневмонии
Пневмония, вызванная Chlamydophila pneumoniae
Хламидийной пневмонией, вызванной Ch. pneumoniae, чаще болеют дети и молодые люди в возрасте от 5 до 35 лет. Среди причин внебольничной пневмонии в этой возрастной группе хламидии уступают только Mycoplasma pneumoniae.
Начало болезни острое или постепенное. В первом случае симптомы интоксикации и поражения дыхательных путей достигают максимальной выраженности уже на 3-и сутки. При подостром течении хламидийная пневмония манифестирует с респираторного синдрома (ринита, назофарингита, ларингита), познабливания, субфебрилитета, в связи с чем в первую неделю болезни у пациентов ошибочно диагностируется ОРЗ. Главным образом, больных беспокоит заложенность носа, нарушением носового дыхания, умеренные слизистые выделения из носа, осиплость голоса.
Пневмония, вызванная Сhlamydia trachomatis
Начало часто постепенное; у детей хламидийной пневмонии нередко предшествует конъюнктивит, острый средний отит или бронхит этой же этиологии. Ранним признаком становится сухой кашель, который, усиливаясь, приобретает приступообразный характер. На фоне кашлевых приступов у ребенка возникает тахипноэ, цианоз и рвота, однако репризы отсутствуют. Постепенно отмечается усугубление одышки, увеличение ЧД до 50-70 в минуту, дыхание становится кряхтящим. Вместе с тем, общее состояние обычно остается удовлетворительным, симптомы интоксикации и дыхательная недостаточность выражены слабо.
Аускультативная и рентгенологическая картина двусторонней хламидийной пневмонии разворачивается к исходу первой – в начале второй недели. В разгар заболевания могут появиться симптомы энтероколита, гепатоспленомегалия. Выздоровление часто затягивается на многие недели и месяцы. При тяжелых формах хламидийной пневмонии может возникать пневмоторакс, плеврит, абсцедирование. Из внелегочных осложнений встречаются миокардиты, эндокардиты, менингоэнцефалиты. Дети, перенесшие хламидийную пневмонию, вызванную Ch. trachomatis, в дальнейшем чаще страдают бронхиальной астмой и другими хроническими обструктивными заболеваниями легких.
Пневмония, вызванная Chlamydophila psittaci (Орнитоз)
Варианты клинического течения орнитоза различны – от бессимптомного до тяжелого. Самым ярким симптомом выступает высокая (до 39,5-40°С и выше) температура тела, сопровождающаяся ознобами и сильнейшей интоксикацией (резкой слабостью, головной болью, артралгиями, миалгиями). В отсутствие других симптомов данное состояние нередко расценивается как лихорадка неясного генеза.
В дальнейшем более чем в половине случаев возникает малопродуктивный кашель, боль в груди, увеличение печени и селезенки. Характерными признаками, указывающими на хламидийную этиологию пневмонии, служат признаки нейротоксикоза, пятнистая сыпь на коже, носовые кровотечения. Часто возникают расстройства пищеварения: тошнота, рвота, абдоминальные боли, поносы или запоры.
Клинико-рентгенологические изменения могут сохраняться в течение 4-6 недель. Типичными осложнениями орнитоза выступают гепатит, ДВС-синдром, венозные тромбозы, гемолитическая анемия, полиневропатии, миокардит.
Диагностика
Затруднения при установлении этиологического диагноза связаны с тем, что в отличие от бактериальных пневмоний, при хламидийной пневмонии отсутствуют отчетливые физикальные и рентгенологические признаки, а также характерные изменения в периферической крови. В этих условиях терапевтам и пульмонологам приходится ориентироваться, главным образом, на указания анамнеза, особенности клинической картины и подтверждать свои подозрения лабораторными методами (ИФА, ПЦР и др.).
- Физикальный осмотр. Аускультативные данные вариабельны: дыхание может быть жестким, бронхиальным или ослабленным везикулярным; хрипы в разгар заболевания чаще влажные или крепитирующие. Перкуторный звук обычно притуплен.
- Рентгенография. При рентгенографии легких выявляется очаговая, сегментарная или долевая инфильтрация либо интерстициальные изменения.
- Лабораторная диагностика. Наиболее специфичным и чувствительным является культуральный метод выделение возбудителя, однако из-за длительности и трудоемкости диагностики на практике обычно ограничиваются серотипированием. Стандартом на сегодняшний день служат ИФА и МИФ (реакция микроиммунофлюоресценции). При проведении ИФА на активность хламидийной инфекции указывает повышение титра специфических IgМ, IgG и IgА более 1:16, 1:512 и 1:256 соответственно; МИФ - повышение титра IgG/IgА в парных сыворотках крови в 4 и более раз. ПЦР-анализ позволяет быстро и безошибочно идентифицирвоать ДНК возбудителя, однако не позволяет отличить персистирующую инфекцию от активной.
Дифференциальную диагностику хламидийной пневмонии следует проводить с гриппом, коклюшем; вирусной, микоплазменной, легионеллезной, грибковой пневмонией и другими атипичными легочными инфекциями.
Лечение хламидийной пневмонии
Сложность эффективного лечения хламидийной пневмонии сопряжена с тем, что хламидии присутствуют в организме одновременно как во внеклеточных, так и внутриклеточных формах, поэтому необходимо воздействовать на оба этих звена. Кроме этого, активизация инфекции, как правило, происходит на фоне угнетения иммунитета, что также требует коррекции иммунного ответа.
Средствами эрадикационной терапии при хламидийной пневмонии признаны антимикробные препараты из групп макролидов, фторхинолонов и тетрациклинов. Наиболее предпочтительны среди них макролиды, т. к. могут применяться для терапии новорожденных, детей и беременных. Из препаратов этой группы наибольшей активностью в отношении хламидий обладают кларитромицин, джозамицин, эритромицин, спирамицин.
Также успешно справляются с хламидийной инфекцией фторхинолоны (ципрофлоксацин, офлоксацин, левофлоксацин) и тетрациклины (доксициклин, моноциклин), однако прием последних исключается при беременности и печеночной недостаточности. Длительность курса противомикробного лечения хламидийной пневмонии составляет не менее 2–3 недель.
С целью коррекции иммунологических расстройств, а также предупреждения рецидива инфекции, помимо антимикробных средств, назначаются иммуномодуляторы, витамины, пробиотики. В период реконвалесценции большое внимание уделяется физиотерапии, дыхательной гимнастике.
Прогноз
У пациентов молодого возраста с отсутствием сопутствующей патологии хламидийная пневмония обычно оканчивается выздоровлением. Среди пожилых летальные исходы возникают в 6-10% случаев. Наблюдения специалистов указывают на возможную этиологическую роль Ch. pneumoniae в развитии атеросклероза, саркоидоза легких, ишемического инсульта, болезни Альцгеймера, поэтому перенесенная хламидийная пневмония может иметь далеко идущие последствия. Однозначно доказано отрицательное влияние респираторного хламидиоза на течение бронхиальной астмы и частоту ее обострений.
Хроническая пневмония – это локальное неспецифическое воспаление легочной ткани, морфологическими признаками которого служат карнификация, пневмосклероз и деформирующий бронхит. Является исходом не полностью разрешившейся острой пневмонии. Клинически проявляется периодическими рецидивами воспалительного процесса (подъемом температуры, потливостью, слабостью, кашлем со слизисто-гнойной мокротой). Хроническая пневмония диагностируется с учетом рентгенологических и лабораторных признаков, результатов бронхоскопии и спирографии. В периоды обострения назначается противомикробная терапия, бронходилататоры, мукорегуляторы; проводится бронхоскопическая санация, массаж, ФТЛ. При частых обострениях показана резекция легкого.
МКБ-10
Общие сведения
Хроническая пневмония - стойкие структурные изменения в легком, характеризующиеся локальным пневмосклерозом и деформацией бронхов, сопровождающиеся периодическими рецидивами воспаления. По данным ВНИИ пульмонологии, переход острой пневмонии в хроническую форму наблюдается у 3-4% взрослых и у 0,6-1% пациентов детского возраста. В структуре ХНЗЛ на долю хронической пневмонии приходится 10-12% случаев. За последние десятилетия благодаря усовершенствованию протоколов терапии о.пневмонии, введению в клиническую практику новых эффективных антибиотиков число случаев хронической пневмонии существенно сократилось.

Причины
Хроническая пневмония развивается в исходе острой или затяжной пневмонии при их неполном разрешении, особенно при сохранении в легком участков гиповентиляции или ателектаза. Обострения хронической пневмонии чаще всего провоцируются ОРВИ (парагриппом, РС-инфекцией, аденовирусной инфекцией), у детей также детскими инфекциями (корью, коклюшем, ветряной оспой).
Бактериальный пейзаж, высеваемый при микробиологическом исследовании мокроты или смывов с бронхов, представлен разнообразной флорой (патогенным стафилококком, пневмококком, гемолитическим стрептококком, гемофильной палочкой Пфейффера, синегнойной палочкой, грибами Candida и др.). В большинстве случаев этиоагентами выступает смешанная кокковая флора (стафилококк в ассоциации с другими микробами). У 15% пациентов с хронической пневмонией доказана этиологическая роль микоплазм.
Факторы риска
Хронизации легочного воспаления может способствовать неадекватное и несвоевременное лечение острого процесса, ранняя выписка, а также факторы снижения реактивности организма (пожилой возраст, гиповитаминозы, алкоголизм, курение и пр.). Доказано, что хроническая пневмония чаще развивается у больных с сопутствующим хроническим бронхитом. У детей важное значение играют дефекты ухода, гипотрофия, экссудативный диатез, перенесенный первичный туберкулез, своевременно неизвлеченные инородные тела бронхов, хронические инфекции носоглотки (аденоидит, тонзиллит, синусит и др.).
Патогенез
Морфологическую основу хронической пневмонии составляют необратимые изменения легочной ткани (пневмосклероз и/или карнификация) и бронхов (деформирующий бронхит). Эти изменения приводят к нарушению дыхательной функции преимущественно по рестриктивному типу. Гиперсекреция слизи в сочетании с неэффективной дренажной способностью бронхов, а также нарушение аэрации альвеол в зоне пневмосклероза приводят к тому, что пораженный участок легкого становится наиболее уязвимым к различного рода неблагоприятным воздействиям. Это находит выражение в возникновении повторных локальных обострений бронхо-легочного процесса.
Классификация
В зависимости от превалирующих патоморфологических изменений хроническую пневмонию принято делить на карнифицирующую (преобладает карнификация - зарастание альвеол соединительной тканью) и интерстициальную (преобладает интерстициальный пневмосклероз). Этим формам соответствует своя клинико-рентгенологическая картина.
По распространенности изменений различают очаговую, сегментарную (полисегментарную) и долевую хроническую пневмонию. С учетом активности воспалительного процесса выделяют фазы ремиссия (компенсации), вялотекущего воспаления (субкомпенсации) и обострения (декомпенсации).
Симптомы хронической пневмонии
Критериями перехода острой пневмонии в хроническую считается отсутствие положительной рентгенологической динамики в период от 3 месяцев до 1 года и дольше, несмотря на длительную и интенсивную терапию, а также неоднократные рецидивы воспаления в том же участке легкого.
В периоды ремиссии симптоматика скудная или отсутствует. Общее состояние удовлетворительное, возможен малопродуктивный кашель в утреннее время. При обострении хронической пневмонии появляется субфебрильная или фебрильная температура, потливость, слабость. Кашель усиливается и становится постоянным, мокрота приобретает слизисто-гнойный или гнойный характер. Могут отмечаться боли в груди в проекции патологического очага, изредка возникает кровохарканье.
Тяжесть обострений может существенно различаться: от сравнительно легких форм до тяжелых, протекающих с явлениями сердечно-легочной недостаточности. В последнем случае у больных выражена интоксикация, одышка в покое, кашель с большим количеством мокроты. Обострение напоминает тяжелую форму крупозной пневмонии.
При недостаточно полном или слишком коротком лечении обострение не переходит в ремиссию, а сменяется вялотекущим воспалением. В эту фазу сохраняется легкая утомляемость, периодический кашель сухой или с мокротой, одышка при физическом усилии. Температура может быть нормальной или субфебрильной. Только после дополнительной, тщательно проведенной терапии вялотекущий процесс сменяется ремиссией.
Осложнения
Важнейшими из осложнений хронической пневмонии, оказывающими влияние на ее последующее течения, являются эмфизема легких, диффузный пневмосклероз, бронхоэктазы, астматический бронхит.
Диагностика
Обязательные методы подтверждающей диагностики включают проведение рентгенологического, эндоскопического, функционального, лабораторного обследования:
- Рентген.Рентгенография легких в 2-х проекциях имеет решающее значение в верификации хронической пневмонии. На рентгенограммах могут выявляться следующие признаки: уменьшение объема доли легкого, деформация и тяжистость легочного рисунка, очаговые тени (при карнификации), перибронхиальная инфильтрация, плевральные изменения и др. В фазу обострения на фоне пневмосклероза обнаруживаются свежие инфильтративные тени. Данные бронхографии указывают на деформирующий бронхит (определяется неровность контуров и неравномерность распределения контраста).
- Бронхоскопия. При бронхологическом обследовании может выявляться катаральный (вне обострения) или гнойный (при обострении) бронхит, более выраженный в соответствующем сегменте или доле.
- Спирометрия. При неосложненных формах хронической пневмонии показатели ФВД могут изменяться несущественно. При сопутствующих заболеваниях (обструктивном бронхите, эмфиземе) снижается ФЖЁЛ и ЖЁЛ, индекс Тиффно и другие значения.
- Анализы. Изменения в общем и биохимических анализах крови больше характерны для фазы обострения хронической пневмонии. В этот период появляется увеличение СОЭ, лейкоцитоз со сдвигом влево, увеличение фибриногена, альфа- и гамма-глобулинов, серомукоида, гаптоглобина. При микроскопии мокроты обнаруживается большое количество нейтрофилов; баканализ позволяет определить характер патогенной микрофлоры.
Тщательную дифференциальную диагностику следует проводить с раком легкого, хроническим бронхитом, БЭБ, хроническим абсцессом легкого, туберкулезом легких. Для этого может потребоваться дополнительное обследование (рентгенотомография, КТ легких, трансбронхиальная или трансторакальная биопсия легкого, туберкулиновые пробы, торакоскопия).
Лечение хронической пневмонии
Принципы терапии в период обострения хронической пневмонии полностью соответствуют правилам лечения острой пневмонии. Антибактериальные препараты подбираются с учетом чувствительности возбудителей, при этом нередко одновременно используется два антибиотика разных групп (пенициллины, цефалоспорины II-III поколения, макролиды). Антибиотическая терапия сочетается с инфузионной, витаминной, иммунокорригирующей терапией, внутривенным введением хлористого кальция, приемом бронхо- и муколитических препаратов.
Большое внимание уделяется проведению эндотрахеальной и эндобронхиальной санации (промывание бронхиального дерева р-ром гидрокарбоната натрия и введение антибиотиков). В период стихания обострения добавляются ингаляции, дыхательная гимнастика, массаж грудной клетки, физиопроцедуры (СМВ, индуктотермия, лекарственный электрофорез, УВЧ, УФОК, ВЛОК, водолечение). При частых и тяжелых обострениях, обусловленных осложнениями хронической пневмонии, решается вопрос о резекции участка легкого.
Прогноз и профилактика
В фазу ремиссии пациент должен наблюдаться у врача-пульмонолога и участкового терапевта по месту жительства. Для предупреждения обострений хронической пневмонии рекомендуется прекращение курения, рациональное трудоустройство, лечение назофарингеальной инфекции, оздоровление в санаториях-профилакториях. При правильно организованном лечении и наблюдении прогноз хронической пневмонии относительно благоприятный. При невозможности достижения полной компенсации воспалительного процесса больным присваивается III-II группа инвалидности. Прогноз ухудшается в связи с развитием сопутствующих осложнений и сердечно-легочной недостаточности.
Хламидийная инфекция может существенно осложнить беременность. С ней может быть связан риск таких неблагоприятных исходов беременности, как послеродовой эндометрит, преждевременные роды, рождение детей с низкой массой тела (W. A. Andrews et al., 2000).
Хламидийная инфекция может существенно осложнить беременность. С ней может быть связан риск таких неблагоприятных исходов беременности, как послеродовой эндометрит, преждевременные роды, рождение детей с низкой массой тела (W. A. Andrews et al., 2000).
По данным Центра по контролю заболеваемости США (U.S. Centers for Disease Control and Prevention, CDC), распространенность хламидийной инфекции у беременных женщин составляет от 2 до 24%. У 25–50% детей, рожденных инфицированными женщинами, развивается хламидийная инфекция глаз, у 10–20% — хламидийная пневмония (J. Schachter, 1995). Риск передачи инфекции новорожденному составляет около 70%.
Необходимость терапии урогенитального хламидиоза у беременных, если ее по разным причинам не удалось провести до беременности, не вызывает сомнений у специалистов. Единственное условие, которое следует неукоснительно соблюдать при выборе адекватной терапии беременных, это четкое следование признанным, т. е. соответствующим принципам доказательной медицины, рекомендациям. На самом деле любые назначения в современной практике должны соответствовать таким принципам, но когда речь идет о лечении беременных, эти требования должны соблюдаться неукоснительно — во избежание тяжелых последствий.
Хорошо известно, что основными антибиотиками, рекомендованными всеми мировыми руководствами для лечения хламидийной инфекции, являются тетрациклины и макролиды. Из фторхинолонов — только офлоксацин. Также известно, что препараты тетрациклинового ряда и фторхинолоны противопоказаны при беременности из-за патологического влияния на формирование зубов и костной ткани у плода. Таким образом, из рекомендованных для лечения беременных антибиотиков, обладающих противохламидийной активностью, остаются только макролиды.
Первым из макролидов появился эритромицин. Огромное число наблюдений, накопившееся почти за 60 лет существования эритромицина, показало его безопасность для плода. Этот антибиотик — один из немногих, разрешенных к применению у беременных и новорожденных. В связи с этим для лечения хламидийной инфекции у беременных женщин в качестве препарата первого выбора во всех рекомендациях долгое время фигурировал эритромицин.
При приеме любых макролидов могут наблюдаться побочные эффекты со стороны желудочно-кишечного тракта (тошнота, рвота, диарея) и печени (повышение активности трансаминаз, холестаз, желтуха), а также аллергические реакции.
Вопрос переносимости становится одним из основных при выборе препарата для лечения хламидийной инфекции у беременных.
Побочные эффекты, в основном со стороны желудочно-кишечного тракта, при приеме эритромицина развиваются у 15–100% больных, 12–33% больных из-за этого прекращают курс терапии (J. Kacmar, 2001). У беременных побочные эффекты после приема эритромицина наблюдаются особенно часто. Это заставляет искать новые методы терапии беременных препаратами, не уступающими по безопасности эритромицину. Проблема с назначением новых, даже относительно новых антибиотиков беременным объясняется тем, что специально клинические испытания на беременных никто по этическим соображениям не проводит. Даже если в экспериментах на животных препараты не обладали тератогенным или мутагенным действием, уходят многие годы на накопление данных о безопасности применения препаратов у беременных и кормящих женщин. Прогресс в этой области идет очень медленно, что тем не менее оправдано ввиду сложности проблемы и огромной ответственности, связанной с внесением коррекций в существующие рекомендации.
В последние 15 лет наиболее активным противохламидийным препаратом и основным средством для лечения различных форм урогенитальной хламидийной инфекции признан азитромицин. Именно этот антибиотик все упомянутые руководства относят к препаратам выбора при лечении хламидиоза. Этому способствуют уникальные фармакокинетические характеристики азитромицина: продолжительный период полувыведения, высокий уровень всасывания и устойчивость в кислой среде, способность этого антибиотика транспортироваться лейкоцитами к месту воспаления, высокая и продолжительная концентрация в тканях, а также возможность проникновения внутрь клетки. Благодаря тому, что высокая терапевтическая концентрация азитромицина в тканях достигается после однократного приема стандартной дозы антибиотика и сохраняется в местах воспаления не менее 7 сут, с появлением азитромицина впервые возникла возможность эффективного лечения больных хламидийной инфекцией путем однократного приема антибиотика внутрь. Излечение хламидийной инфекции после однократного приема азитромицина подтверждается самой высокой комплаентностью в сравнении со всеми другими антибиотиками, которые следует назначать не менее чем на 7 дней. Показано, что нарушение многодневных режимов лечения отмечают до 25% больных, а при развитии побочных эффектов этот показатель значительно возрастает. Таким образом, явным преимуществом азитромицина является возможность его назначения однократно, что особенно актуально у беременных.
Оригинальным и наиболее известным из препаратов азитромицина является сумамед, который используется в Российской Федерации с начала 90-х годов прошлого века. Именно в отношении этого препарата накоплен самый большой опыт по лечению самых разнообразных форм хламидийной инфекции.
Несмотря на общие требования, касающиеся использования в публикациях только международных названий препаратов, при описании эффективности применения лекарства, его переносимости представляется важным указывать, какой именно коммерческий препарат использовался в исследовании, потому что качество одних и тех же лекарств, выпускаемых различными производителями, может быть различным. Чтобы показать эффективность и переносимость именно своего продукта, многие фармацевтические компании, выпускающие дженерики, проводят сравнительные испытания своей продукции с оригинальным препаратом, каковым, как уже было отмечено выше, и является сумамед. С использованием сумамеда проведена основная масса фармакологических и клинических исследований азитромицина во всем мире, поскольку именно из субстанции, поставлявшейся той же компанией, которая производила сумамед, распространенный в странах Восточной Европы, в течение многих лет в США производили зитромакс, поставлявшийся в страны Западной Европы, Америки и Японию.
Согласно российскому руководству при хламидийной инфекции у беременных препаратами выбора служат:
- азитромицин — 1,0 г однократно;
- эритромицин — по 500 мг 4 раза в день в течение 7 дней;
- джозамицин — по 750 мг 2 раза в сутки 7 дней;
- амоксициллин — по 500 мг 3 раза в сутки 7 дней.
Таким образом, из относительно новых макролидов в отечественных рекомендациях среди препаратов выбора присутствует азитромицин и джозамицин. Хотя в России нет пока национальных стандартов по лечению ИППП, наша страна стала одним из первых в мире государств, где азитромицин появился в официальных рекомендациях в качестве основного препарата для лечения хламидийной инфекции во время беременности.
В европейском руководстве среди основных препаратов фигурируют:
- эритромицин основание 500 мг внутрь 4 раза в сутки — 7 дней;
- амоксициллин 500 мг внутрь 3 раза в сутки — 7 дней;
- джозамицин 750 мг внутрь 2 раза в сутки — 7–14 дней.
А в качестве альтернативных приводятся следующие схемы:
- эритромицин основание 250 мг внутрь 4 раза в сутки — 14 дней;
- эритромицин этилсукцинат 800 мг внутрь 4 раза в сутки — 7 дней, или 400 мг — 14 дней;
- азитромицин 1,0 г однократно внутрь.
По мнению европейских коллег, несмотря на эффективность и безопасность азитромицина, наблюдения относительно безопасности его применения пока недостаточно длительны, чтобы рекомендовать его рутинное применение во время беременности. Правда, следует напомнить, что речь идет о Рекомендациях 2001 г., которые с тех пор не корректировались.
До недавнего времени и в американском руководстве азитромицин отсутствовал среди основных препаратов, рекомендуемых для лечения хламидийной инфекции у беременных. Еще в 2002 г. для лечения беременных, согласно Руководству по лечению ИППП — CDC, рекомендовали применять только эритромицин или амоксициллин. Но после российских специалистов и американцы пошли на изменение своих рекомендаций: новая редакция Руководства от 2006 г. уже рекомендует однократный прием азитромицина в качестве основной схемы лечения хламидийной инфекции у беременных. Эритромицин впервые был переведен в разряд альтернативных препаратов. Амоксициллин остался как препарат выбора наряду с азитромицином.
Можно ожидать, что скоро и Европа присоединится к российским и американским коллегам.
Хотелось бы прокомментировать некоторые процитированные выше рекомендации.
Итак, почему же азитромицин выходит на первое место при терапии хламидийной инфекции у беременных?
По данным V. Simunic и соавторов, эффективность 1 г азитромицина при лечении хламидийной инфекции у беременных составила 92,1%, а семидневного курса эритромицина — 87,5%. При этом комплаентность и переносимость терапии азитромицином были гораздо лучше, а исходы беременности в группах достоверно не отличались. У женщин с отягощенным акушерско-гинекологическом анамнезом и наличием хламидийной инфекции после применения азитромицина в 10,5% случаях произошли преждевременные роды, в 7,9% — ранние выкидыши, в 2,6% — поздние выкидыши. В группе таких же беременных, получавших эритромицин, преждевременные роды, ранние выкидыши и поздние выкидыши наблюдали в 12,5, 8,4 и 4,1% случаев соответственно.
В другом исследовании (C. D. Adair et al., 1998) также был показан сравнимый терапевтический эффект азитромицина и эритромицина — 88,1 и 93,0%. Но переносимость курса лечения с применением азитромицина оказалась гораздо выше, чем при использовании эритромицина — желудочно-кишечные расстройства наблюдались у 11,9% пациенток, принимавших азитромицин (из них у 1 больной (2,4%) лечение пришлось отменить из-за развития рвоты через 4 ч после приема препарата), и у 58,1% больных, принимавших эритромицин (лечение были вынуждены прекратить 18,6% больных). Меньшая частота развития побочных эффектов при приеме азитромицина отчасти связана с однократным приемом этого препарата. Никаких патологических влияний проведенной терапии на новорожденных зафиксировано не было.
В исследовании M. R. Bush и соавторов (1994) побочные эффекты при приеме эритромицина отмечали у всех больных (15 пациентов), при назначении азитромицина — ни у одного из 15. Пятеро из 15 больных, принимавших эритромицин, не смогли полностью закончить лечение.
По данным Кохрановского обзора, показатель микробиологической излеченности у беременных женщин в результате применения всех указанных в руководствах антибиотиков колеблется в пределах 90%. В этом же обзоре, несмотря на небольшое количество данных, делается вывод, что беременные женщины лучше переносят азитромицин и поэтому лечение азитромицином может быть более эффективным. Проведенные исследования не позволили сделать вывод о том, что микробиологическая излеченность во время беременности гарантирует от последующего заболевания новорожденных или послеродовых проявлений хламидийной инфекции у женщин.
Всем пациенткам, получившим лечение эритромицином, который пока еще чаще используют у беременных, рекомендуется проводить повторное лабораторное исследование через 3 нед после окончания терапии, поскольку побочные эффекты могут вынуждать пациентку нарушать схему его применения.
В заключение мы еще раз хотели вернуться к проблеме изменения традиционных рекомендаций по лечению хламидийной инфекции у беременных. Это очень ответственное решение, требующее многолетних наблюдений. За последние годы единственным серьезным изменением в этой области явилось появление азитромицина среди препаратов выбора в российских и основных мировых рекомендациях. Конечно, этому способствовали многие особенности этого антибиотика, такие как продолжительный период полувыведения, высокий уровень всасывания и устойчивость в кислой среде, способность транспортироваться лейкоцитами к месту воспаления, высокая и продолжительная концентрация в тканях, возможность проникновения внутрь клетки, хорошая переносимость. Но основным препаратом для лечения урогенитальной хламидийной инфекции у беременных женщин азитромицин стал прежде всего благодаря низкой токсичности и безопасности для плода.
А. М. Соловьев, кандидат медицинских наук, доцент
М. А. Гомберг, доктор медицинских наук
МГМСУ, Москва
Читайте также:

