Хламидийный артрит лечение отзывы
Обновлено: 18.04.2024
На сервисе СпросиВрача доступна консультация венеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Здравствуйте, Ирина.
Кровь для постановки диагноза хламидиоза не используется. Используется пцр. Он отрицательный, хламидиоза нет.



Здравствуйте, для диагностики хламидиоза не используют метод ИФА. Если ПЦР отрицательный, то хламидиоза у вас нет


Здравствуйте Ирина
Если ПЦР на хламидии отрицательный, значит хламидиоза нет.
Определение иммуноглобулинов не используется для диагностики хламидиоза.

Диагноз ставится только на основании ПЦР.
Обнаружение любых иммуноглобулинов не имеет диагностической ценности при хламидиозе.

Хламидиоза у Вас нет .

Напоминаем, что консультации специалистов сайта даются исключительно в справочных целях и не являются постановкой диагноза или основанием
для назначения лечения. Необходима очная консультация специалиста, в том числе для выявления возможных противопоказаний.
О хламидиях наслышано большинство людей. Но знают о них, лишь то, что передаются они половым путем, а вызываемый ими хламидиоз женщины лечат у гинеколога, а мужчины у уролога. Однако у этих возбудителей есть еще одна "специальность": вызывать воспаление суставов. В этом случае к лечению подключаются врачи-артрологи.
Заболевание, названное по имени одного из первооткрывателей синдромом Рейтера, известно медицине со времен первой мировой войны.
В классическом варианте одновременно беспокоят: конъюнктивит, уретрит (воспаление мочеиспускательного канала) и полиартрит (множественное воспаление суставов).
Могут встречаться случаи, когда один из симптомов отсутствует. Обычно недуг вызывают хламидии, проникшие в организм половым путем.
Как правило, жертвы болезни Рейтера — мужчины (женщины и дети болеют реже).
В случае традиционного варианта синдрома Рейтера трудностей в диагностике, как правило, нет. Если же процесс проявляет себя только воспалением суставов, случается, что его иногда путают с ревматоидным артритом — болезнью, которую нужно лечить иначе.
Боли в суставах и в позвоночнике начинаются примерно через две недели после заражения. Первыми страдают суставы ног — коленные и мелкие суставы расположенные ниже. Причем у каждой ноги свой набор воспаленных суставов. Кожа над ними краснеет, иногда приобретая синюшный оттенок, становится горячей на ощупь. Боли усиливаются ночью и утром. Если поражены пальцы ног, они приобретают характерный "сосисочный" вид. Но "фирменный знак" болезни Рейтера — боль под пяткой при ходьбе. Одновременно в нижней части позвоночника начинаются боли, похожие на те, что бывают при радикулите.
Если лечение не начато, или проводится неправильно, к артриту могут присоединиться поражения кожи ладоней и стоп и атрофия мышц, прилегающих к пострадавшим суставам.
Недомогание, лихорадка, немного повышенная температура и слабость тянутся месяцами, затем на один-два года болезнь может как бы исчезнуть, но потом вновь возвращается.
Лечение синдрома Рейтера — процесс длительный, требующий настойчивости. При правильном подходе выздоровление наступает через четыре-шесть месяцев. Главная задача терапии — с помощью соответствующих антибиотиков выбить из организма хламидии.
Параллельно необходимо нормализовать иммунитет, подавить воспалительные и аллергические реакции. Основное лечение проводит врач-ревматолог, специализирующийся на этой инфекции, местными воспалительными очагами занимаются уролог или гинеколог и, если нужно, окулист.
Чтобы избежать рецидивов, необходимо убедиться, что с инфекцией покончено. Для этого, выждав 3-4 недели после приема антибиотиков, надо сделать анализы.
Недорог и достаточно надежен так называемый иммунофлюоресцентный анализ. Иногда прибегают к диагностическому выделению хламидий в культуре клеток или обращаются к новому, самому точному (но и самому дорогому) методу полимеразной цепной реакции (ПЦР).
Для полной уверенности в результатах лечения анализы следует повторять в течение следующих трех месяцев. Если они окажутся отрицательными, то в дальнейшем можно ограничиться ежегодными посещениями лечащего врача.
Поскольку иммунитет против повторного заражения не вырабатывается, благоразумие и разборчивость в половых контактах - важный (если не главный) фактор профилактики рецидивов заболевания.
Половые пути — не единственные ворота для инфекции. Немытые руки и предметы обихода (например, полотенце), загрязненные выделениями больного, могут стать причиной конъюнктивита. У новорожденных поражения глаз и носоглотки хламидиями возникают в результате инфицирования при прохождении плода через пораженную шейку матки.
Запущенный хламидиоз у женщин часто приводит к бесплодию, вызванному непроходимостью маточных (фаллопиевых) труб, служит причиной выкидышей, а также неразвивающихся беременностей.
Чтобы избежать тяжелых осложнений хламидиоза, следует при первых признаках воспаления мочеполовых путей (даже мало беспокоящих) обращаться к врачу.
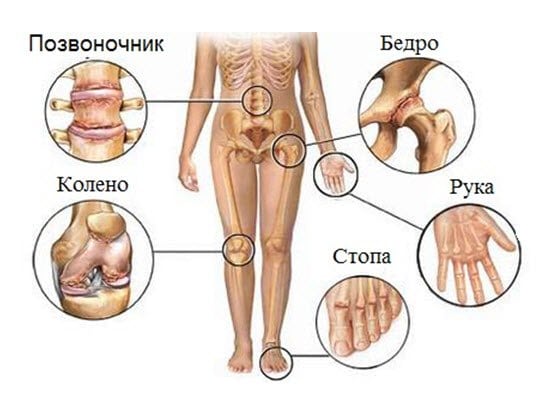
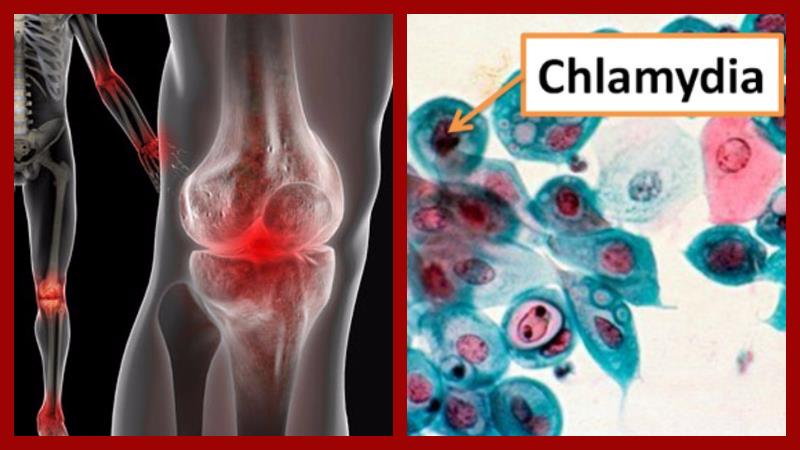
Хламидийный артрит — ревматическая патология, для которой характерно сочетанное поражение урогенитального тракта, суставов, слизистых оболочек глаз. Одновременное повреждение этих структур диагностируется редко. Заболевание клинически проявляется постепенно, провоцируя дизурические расстройства, конъюнктивиты, артралгии, тугоподвижность суставов. Хламидийный артрит возникает в результате аутоиммунного процесса, развивающегося на фоне урогенитальной инфекции.
Для обнаружения патологии используются лабораторные методы — ПЦР, исследование синовиальной жидкости, серологические реакции. Установить возникшие повреждения в синовиальной оболочке, суставной капсуле, связочно-сухожильном аппарате помогают рентгенография, МРТ, КТ. В терапии используются препараты различных клинико-фармакологических групп — антибиотики, НПВС, иммуномодуляторы, глюкокортикостероиды. При своевременном обращении за медицинской помощью прогноз на полное выздоровление благоприятный.
Причины
Ведущий этиологический агент хламидийного артрита — хламидии. Эти возбудители урогенитального хламидиоза — Chlamidia trachomatis — представляют собой мелкие бактерии, паразитирующие в клетках человека. После проникновения в организм они долгое время находятся в нем, никак не проявляясь. Но при резком снижении иммунитета патогенные микроорганизмы начинают активно размножаться, выделяя в окружающее пространство токсичные продукты своей жизнедеятельности. Хламидиоз чаще всего передается половым путем, а одноименный артрит диагностируется у 80% мужчин и 15-20% женщин. Патология выявляется у детей крайне редко.
Роль инфекционных агентов в этиопатогенезе реактивных асептических артритов заключается в молекулярном сходстве их антигенов с аутоантигенами человека. Проникнув в суставы, микроорганизмы начинают усиленно размножаться, но не это становится причиной развития воспалительного процесса. После их обнаружения иммунной системой вырабатываются специфические белки — антитела, необходимые для уничтожения болезнетворных бактерий. Но сходство белковых структур микроорганизмов с тканями хрящей, синовиальных оболочек, связок, сухожилий приводит к атаке антителами собственных клеток организма. Это и становится толчком к развитию хламидийного артрита, имеющего аутоиммунную этиологию. Таким образом, воспалительный процесс в суставах вызывают не сами инфекционные агенты, а реакция иммунной системы на их вторжение.
Хламидийный артрит развивается далеко не у каждого зараженного человека. Проникновению и персистенции микробов способствует анатомо-гистологическая уникальность суставных тканей. Миграция антигенпрезентирующих клеток из системного кровотока облегчается:
- фенестрированными (с тонким эндотелием и порами в эндотелиоцитах) капиллярами синовия;
- наличием молекул клеточной адгезии.
Происходит фиксация хондроцитами и синовиоцитами антигенов, что приводит к различным иммунологическим реакциям — продуцируются факторы клеточного роста, цитокины, медиаторы воспаления, повышается концентрация токсичных кислородных радикалов и оксида азота. Хламидийный артрит диагностируется у пациентов, наследственно предрасположенных к нему, имеющих особое строение суставных тканей.
Клиническая картина
Хламидийная инфекция длительное время протекает бессимптомно. В дальнейшем она может клинически проявляться у женщин цервицитами, сальпингитами, аднекситами, циститами, проктитами, вялотекущими эндометритами, спаечными процессами в органах малого таза. Также обнаруживается фарингит, конъюнктивит, увеит. У женщин часто возникают тянущие тупые боли внизу живота, особенно во время полового контакта. Симптоматика хламидиоза у мужчин отличается. Они часто страдают от конъюнктивита, увеита, уретрита, баланита или баланопостита, простатита, проктита и эпидидимита во время сексуальной активности.
Хламидийный артрит нередко сопровождается внутрисуставными симптомами. Это специфические признаки миокардита, перикардита, нарушения ритма, проводимости, относительная недостаточность аортального клапана, бронхиолит. Патогенные микроорганизмы провоцируют развитие пиелонефрита, узловатой эритемы, амилоидоза почек. Характерные симптомы суставной патологии:
- боли в одном или нескольких суставах, усиливающиеся во время движения или при подъеме тяжестей;
- болезненные ощущения различной вариабельности в состоянии покоя при прогрессировании патологии;
- отечность, покраснение кожных покровов в области пораженных суставов;
- кожа постоянно горячая на ощупь из-за вовлечения в воспалительный процесс мягких тканей;
- болезненность при пальпации;
- развитие защитных контрактур — ограничения пассивных движений в суставе, неполноценное его сгибание или разгибание;
- спазмированность скелетной мускулатуры в области поражения;
- накопление патологического экссудата в суставе;
- утренняя припухлость и скованность движений.
Симптомы хламидийного артрита выражены слабо на стадии ремиссии. Во время рецидивов их интенсивность существенно возрастает. Нередко возникают признаки общей интоксикации организма — температура тела повышается, усиливается потоотделение, появляются озноб и холодная испарина. Человек страдает от желудочно-кишечных расстройств — избыточного газообразования, тошноты, отсутствия аппетита. Могут возникать головные боли, головокружения, слабость, быстрая утомляемость, расстройства сна.
Для хламидийного артрита характерно ассиметричное поражение суставов. Сначала повреждается одно сочленение, чаще голеностоп или колено. Если больной не обращается за медицинской помощью, то вскоре у него диагностируется полиартрит — множественное сочетанное повреждение суставов. Нередко поражаются кожные покровы ладоней и подошв по типу кератодермии. Происходит ороговение дермы с формированием плотных бляшек. При хламидийном артрите также изменяется структура и цвет ногтевых пластинок, увеличиваются лимфатические узлы, особенно паховой локализации.
Диагностика
К диагностированию суставной патологии часто подключаются ревматолог, венеролог, уролог офтальмолог, гинеколог. Подозрение на развитие хламидийного артрита возникает при осмотре пациента по характерным внешним признакам — покраснению глаз, припухлости пораженных суставов и лимфоузлов. Назначаются развернутые общеклинические исследования крови и мочи. После проведения трехстаканной пробы, проб Аддиса-Каковского, Нечипоренко выявляется гной в моче, что указывает на наличие патогенных микроорганизмов (лейкоцитурия). При исследовании простатического секрета выявляется повышенная концентрация лейкоцитов на фоне снижения количества лецитиновых телец. В крови пациента с хламидиозом всегда повышено число альфа- и бета-глобулинов, фибрина, серогликоидов, С-реактивного протеина. При этом анализ на присутствие ревматоидного фактора отрицательный. Обязательно проводятся цитологические исследования следующих биологических образцов:
- соскобы мочеиспускательного канала, шейки матки;
- часть слезного секрета конъюнктивы;
- синовиальный экссудат;
- сперма;
- секрет простаты.
В образцах обнаруживаются хламидийные внутриклеточные цитоплазматические включения. Методом полимеразной цепной реакции выявляется ДНК инфекционного агента в биологическом материале. Установить наличие микроорганизмов в крови можно проведением одной из серологических реакций.
После взятия с помощью пункции синовиальной жидкости из пораженных патологией суставов обнаруживаются изменения ее качественного и количественного состава. Муциновый остаток рыхлый, увеличена концентрация лейкоцитов и доля нейтрофильных гранулоцитов. В крови выявляются цитофагоцитирующие макрофаги, хламидийные антигены и антитела, повышенная активность комплимента.
Параартикулярный несимметричный остеопороз, сужение суставных щелей, эрозивная деструкция костей устанавливаются по рентгенографическим снимкам. Чаще всего дегенеративным изменениям подвергаются стопы, тела позвонков. У трети пациентов диагностируется воспаление крестцово-подвздошных сочленений.
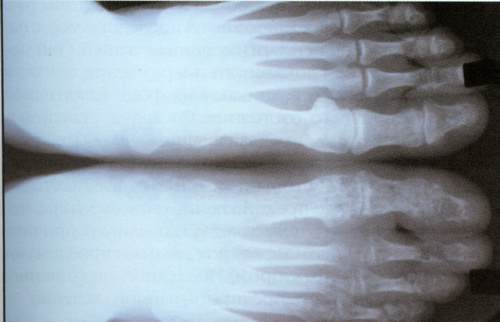
Основные методы лечения
Для исключения повторного инфицирования проводится одновременная терапия полового партнера. Основными целями лечения хламидийного артрита становятся:
- уничтожение болезнетворных микроорганизмов — хламидий, активизировавшихся бактерий и (или) грибков условно-патогенного биоценоза;
- снижение, а затем полное устранение выраженности суставных и внесуставных клинических проявлений;
- терапия возникших негативных последствий.
Для устранения инфекционных агентов пациентам назначается антибиотикотерапия Доксициклином. В лечебные схемы включаются антибактериальные средства из других групп. Это фторхинолоны (Ломефлоксацин, Офлоксацин, Ципрофлоксацин), макролиды (Эритромицин, Кларитромицин, Азитромицин), полусинтетические пенициллины с клавулановой кислотой (Панклав, Аугментин, Амоксиклав).
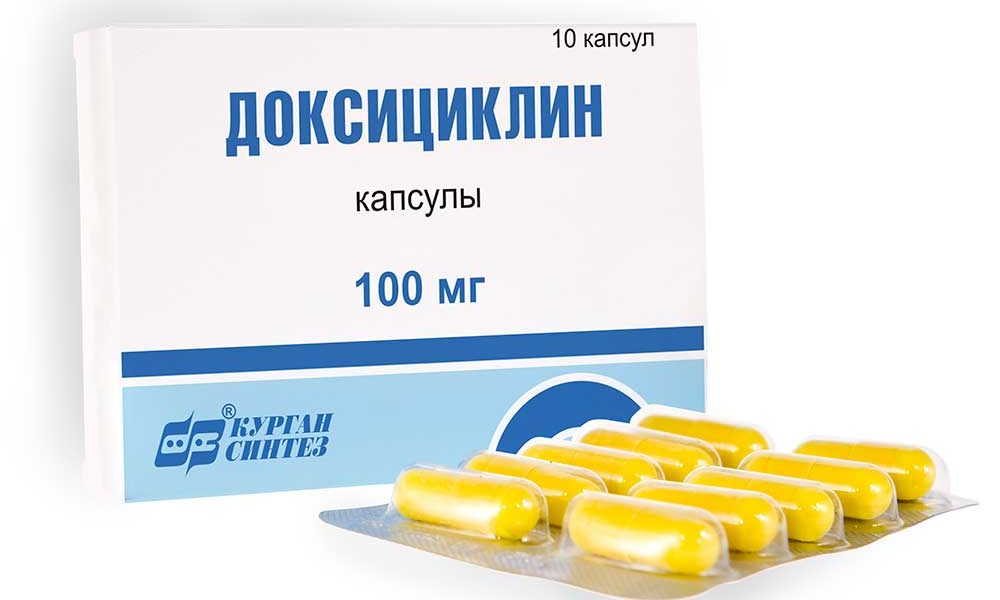
После антибиотикотерапии для стимуляции роста полезных лакто- и бифидобактерий применяются эубиотики — Хилак Форте, Бифидумбактерин, Лактобактерин, Линекс, Аципол. Так как хламидии поражают вместе с суставами внутренние органы, пациентам рекомендован прием гепатопротекторов (Эссенциале Форте, Карсил, Эссливер Форте), протеолитических ферментов (Панкреатин, Трипсин, Химотрипсин).

Активность патогенных грибков часто повышается на фоне изменившегося состава кишечной, вагинальной микрофлоры. Для коррекции этого состояния применяются антимикотические средства, обычно Флуконазол, Нистатин, Клотримазол.

Для нормализации иммунного ответа на внедрение инфекционных агентов проводится иммунокоррегирующая терапия. Используются препараты с интерфероном или те, которые стимулируют его выработку. Пациентам назначаются адаптогены (женьшень, элеутерококк), повышающие устойчивость организма к воздействию внешних и внутренних негативных факторов. С этой же целью рекомендован курсовой прием сбалансированных комплексов витаминов и микроэлементов (Центрум, Витрум, Селмевит, Компливит, Мультитабс).

Тяжелые атаки хламидийного артрита купируются проведением дезинтоксикационной, антигистаминной терапии. В особо сложных случаях применяется экстракорпоральная гемокоррекция (плазмаферез, каскадная фильтрация плазмы, криоаферез). Для устранения суставных симптомов хламидийного артрита используются препараты различных клинико-фармакологических групп:
-
— Диклофенак, Нимесулид, Целекоксиб, Мелоксикам, Кетопрофен, Ибупрофен;
- глюкокортикостероиды — Триамцинолон, Дексаметазон, Дипроспан, Флостерон, Кеналог в виде медикаментозных блокад в сочетании с анестетиками Лидокаином или Новокаином;
- миорелаксанты — Баклосан, Сирдалуд, Мидокалм при мышечных спазмах, контрактурах;
- базовые средства — Сульфосалазин, Метотрексат для устранения ревматоидных клинических проявлений;
- Димексид в виде компрессов от воспалительных отеков;
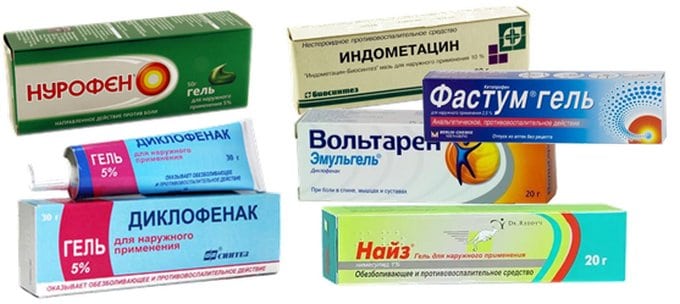
- мази с обезболивающим и противовоспалительным действием (Финалгель, Найз, Фастум, Вольтарен, Нурофен);
- хондропротекторы — Терафлекс, Структум, Артра для регенерации хрящей, связок, сухожилий.

Терапия дополняется физиотерапевтическими процедурами — это фонофорез с одним из протеолитических ферментов, электрофорез с анальгетиками, магнитотерапия, лазеротерапия, УВЧ-терапия. На этапе реабилитации пациентам показаны массаж, ежедневные занятия лечебной физкультурой или гимнастикой.

Хламидийный артрит хорошо поддается терапии, особенно при своевременном обращении за медицинской помощью. При соблюдении всех врачебных рекомендаций он полностью излечивается в течение нескольких недель.

Пациентка жаловалась на утреннюю скованность в суставах кистей рук в течение 20 минут, боли в пястно-фаланговых и лучезапястных суставах, снижение силы в руках, утомляемость, слабость, трудности в выполнении повседневной домашней работы.
Все симптомы усиливались при физических нагрузках на руки. Препараты "Аэртал", "Найз", "Аркоксиа", "Ксефокам" облегчали состояние, но эффект был временным: когда действие лекарств заканчивалось, боли возобновлялись.
Анамнез
По словам женщины, жалобы появились два года назад. Она обращалась с ними по месту жительства в поликлинику №24, из-за отсутствия ревматолога наблюдалась там у терапевта. Врач нашёл признаки остеоаротроза, назначил нестероидные противовоспалительные препараты и хондропротекторы. Терапия не дала значительного эффекта, поэтому женщину направили к ревматологу.
Согласно собранному анамнезу жизни, пациентка замужем, у неё двое взрослых детей. Работает в типографии. Травм и операций не было. Кровь не переливали. Гепатитом В и С не болела. Среди родственников первой и второй линии случаев аутоиммунных заболеваний не выявлено.
Обследование
На момент осмотра кожные покровы чистые, лимфоузлы не увеличены. Пациентка нормального телосложения, питается умеренно. Артериальное давление — 130/80 мм рт. ст., пульс — 72 удара в минуту, ЧДД (частота дыхательных движений) — 16 в минуту, дыхание везикулярное, хрипов нет. Живот мягкий, безболезненный. Дизурических явлений (нарушений мочеиспускания) нет. Лучезапястные суставы с обеих сторон припухшие, наблюдаются признаки воспаления (синовита) и скопления жидкости в воспалённой ткани (экссудации). Второй и третий пястно-фаланговые суставы кистей рук дефигурированы, увеличены в объёме, при пальпации болезненны, есть признаки воспаления. Червеобразные мышцы кистей рук гипотрофичны.
Результаты лабораторной диагностики: ⠀•⠀СОЭ — 45 мм/ч; ⠀•⠀СРБ (С-реактивный белок — индикатор воспаления) — 22,5 мг/л; ⠀•⠀РФ (ревматоидный фактор) — 200 МЕ/мл; ⠀•⠀Hb (гемоглобин) — 110 г/л; ⠀•⠀Le (лейкоциты) — 4,5 х109/л; ⠀•⠀Er (эритроциты) — 5,8 х 1012/л; ⠀•⠀АЦЦП (антитела к циклическому цитруллинированному пептиду — маркер ревматоидного артрита) — 40 Ед/мл; ⠀•⠀AMCV (антитела к цитруллинированному виментину — ещё один маркер ревматоидного артрита) – 50 Ед/мл; ⠀•⠀ЩФ (щелочная фосфатаза) — 300 МЕ/л; ⠀•⠀АЛАТ — 40 Ед/л; ⠀•⠀АСАТ — 40 Ед/л; ⠀•⠀Креатинин — 80 мкмоль/л; ⠀•⠀Мочевина — 6,2 ммоль/л; ⠀•⠀Глюкоза — 5,2 ммоль/л. Также проведены инструментальные обследования: ⠀•⠀Рентгенография кистей рук — околосуставной остеопороз, начальные признаки сужения суставных щелей, единичные узурации (отверстия) и эрозии в костях лучезапястных суставов. ⠀•⠀МРТ илеосакральных сочленений — правосторонний сакроилеит (бессимптомный). ⠀•⠀ЭКГ — левограмма (электрическая ось сердца отклонена влево — признак патологии), ритм синусовый (нормальный). ⠀•⠀Флюорография лёгких — без патологии. ⠀•⠀УЗИ лучезапястных суставов — признаки теносиновитов (воспаления синовиальной оболочки сустава).
Диагноз
Ревматоидный артрит, серопозитивный, дебют, АЦЦП — ассоциированный, AMCV (+), активность болезни высокая: индекс DAS28 = 5,42, ФНС–II, первая степень.
Лечение
Пациентке был назначен курс базисной терапии: ⠀•⠀"Метотрексат" 2,5 мг — по понедельникам в два приёма во время еды с перерывом в 12 часов (8 таблеток в неделю). ⠀•⠀"Фолиевая кислота" — 5 таблеток во вторник вечером и 5 таблеток в среду вечером. ⠀•⠀"Найзилат" 600 мг — натощак до трёх раз в день при суставной боли (перманентно). ⠀•⠀Локальные формы НПВП в виде геля "Вольтарен" или "Артрозилен" — местно, до двух раз в день.
Ежемесячно пациентка приходит к врачу-ревматологу на осмотр и коррекцию лечения. Осуществляется лабораторный контроль степени активности заболевания с подсчётом индекса DAS28.
За шесть месяцев наблюдения удалось добиться клинической ремиссии: нет утренней скованности, значительно уменьшились боли в суставах, увеличилась толерантность к физической нагрузке. В лабораторных показателях наметилась тенденция к снижению всех маркеров воспаления: ⠀•⠀СОЭ — 30 мм/ч; ⠀•⠀РФ — 80 МЕ/мл; ⠀•⠀СРБ — 16 мг/л; ⠀•⠀ЩФ — 180 МЕ/л. В связи с этим доза "Метотрексата" снижена до 5 таблеток в неделю.
Заключение
Данный клинический случай демонстрирует трудность в диагностике артрита на ранней стадии из-за скудности симптомов в начале развития заболевания. В то же время мы наблюдаем классический вариант положительного ответа на "Метотрексат" в среднетерапевтической дозировке с последующим снижением дозы до поддерживающей, что говорит о точности подобранной тактики лечения.
Читайте также:

