Хламидийный цервициты что это такое
Обновлено: 24.04.2024
1. Цервицит.
2. Эндоцервицит.
3. Экзоцервицит.
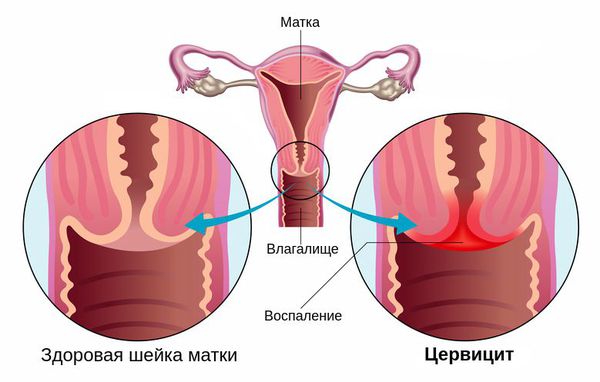
Цервицит - воспаление шейки матки.
Экзоцервицит - воспаление влагалищной части шейки матки.
Эндоцервицит - воспаление слизистой оболочки цервикального канала шейки матки.
Исключены:
- N86 Эрозия и эктропион шейки матки.
Классификация
Этиология и патогенез
Неспецифический цервицит обусловлен действием условнопатогенных микроорганизмов (Е. coli, стрептококки, стафилококки, эпидермальный стафилококк, бактероиды, коринебактерии и др.). У здоровых женщин анаэробная микрофлора превалирует над аэробной в соотношении 10:1. Нормальная бактериальная микрофлора препятствует инвазии патогенных микроорганизмов, приводящей к возникновению воспалительного процесса во влагалище и шейке матки. Экзо и эндоцервицит могут быть вызваны ИППП (хламидии, мико и уреаплазмы, трихомонады и др.). При некоторых возрастных изменениях дефицит эстрогенов ведёт к развитию атрофического кольпита и неспецифического цервицита.
Известно, что шейка матки — один из биологических барьеров, защищающих половую систему от внедрения возбудителя.
Совокупность анатомических и физиологических особенностей шейки матки (узкий цервикальный канал; наличие в нём слизистой пробки, содержащей секреторный IgA, лизоцим и другие вещества, обладающие бактерицидными свойствами) защищает от внедрения возбудителей. Защитные механизмы нарушаются при травмах шейки после родов, абортов (эктропион), инвазивных диагностических процедур, при которых инфекция свободно проникает в половые пути, и воспалительный процесс возникает прежде всего в экзо и эндоцервиксах.
Основная функция экзоцервикса — защитная, при этом механическую его прочность обеспечивают глыбы кератина, а гранулы гликогена создают местный иммунитет влагалищного биотопа.
Основная функция эндоцервикса — секреторная. Цервикальный канал выстлан цилиндрическим эпителием, щели и углубления в нём носят название цервикальных желёз. Они вырабатывают секрет, характер которого меняется в зависимости от фазы менструального цикла. В зависимости от характера возбудителя и места его внедрения воспалительный процесс развивается в экзо и/или эндоцервиксе.
В основе патогенеза экзо и эндоцервицита лежат три стадии воспаления: альтерация, экссудация и пролиферация.
На стадии альтерации происходит повреждение и десквамация эпителия экзо и эндоцервикса, обнажение базальной мембраны. При этом железы выделяют слизистый секрет, что является результатом инвазии возбудителя.
Процесс экссудации ведёт к разрыхлению тканей, активации макрофагов, выделению гистиоцитов, плазматических клеток, лимфоцитов, фибробластов.
Пролиферация (образование клеток и их органоидов) способствует регенерации тканей. Регенеративный процесс может быть замедленным. Он может сопровождаться образованием наботовых кист (результат перекрытия отверстий цервикальных желёз). В связи с тем, что влагалище и шейка матки представляют единую анатомофизиологическую и биологическую систему, воспалительные процессы, как правило, бывают общими в виде воспаления влагалища — вагиниты, экзо и эндоцервициты.
Эпидемиология
Признак распространенности: Распространено
В связи с тенденцией к увеличению частоты воспалительных заболеваний женских половых органов инфекционные процессы в шейке матки встречаются довольно часто. Экзо и эндоцервициты выявляют у 70% женщин, обращающихся в поликлинические отделения.
Факторы и группы риска
- травмы шейки матки при родах, абортах, выскабливаниях;
- заболевания других отделов половой системы (кольпит, эндометрит, сальпингоофорит и т.д.);
- беспорядочные половые связи.
Клиническая картина
Клинические критерии диагностики
тупые боли внизу живота, слизистые выделения из половых путей, гноевидные выделения из половых путей, зуд во влагалище.
Cимптомы, течение
Острые неспецифические цервицит и вагинит характеризуются обильными слизистыми или гноевидными выделениями, зудом во влагалище, иногда тупыми болями внизу живота. При осмотре в зеркалах во влагалище и на шейке матки визуализируются петехиальные кровоизлияния, гиперемия слизистой, отёк. При тяжёлом течении могут быть изъязвления. При хроническом цервиците и вагините выделения незначительные, но шейка матки отёчная.
Диагностика
1. Анамнез.
У женщин менопаузального периода нередко заболевание определяется наличием атрофического кольпита.
2. Физикальное исследование.
При осмотре шейки матки при помощи зеркал выявляется гиперемия вокруг наружного отверстия цервикального канала (незначительное выпячивание гиперемированной, отечной слизистой), обильные слизисто-гнойные или гнойные выделения, иногда эрозированная поверхность. В хронической стадии процесса выделения бывают мутно-слизистыми (примесь лейкоцитов) или слизисто-гноевидными, часто наблюдается псевдоэрозия.
3. Инструментальные исследования.
3.1. Кольпоскопия. При кольпоскопии определяется диффузная гиперемия, наличие сосудистых петель, иногда с очаговым их расположением, отечность слизистой оболочки, особенно вокруг цервикального канала. Кольпоскопия позволяет изучить характер сопутствующих патологических процессов (эрозия, псевдоэрозия и др.).
3.2. УЗИ необходимо для подтверждения наличия или отсутствия сочетанного онкологического процесса.
Лабораторная диагностика
ОАК. Умеренный лейкоцитоз.
ОАМ. Без изменений.
Биохимия. Без изменений.
ПЦР. Применяется для верификации инфекции.
Цитологическое исследование мазков с шейки матки обнаруживает клетки цилиндрического и многослойного плоского эпителия без признаков атипии, воспалительную лейкоцитарную реакцию.
Что такое цервицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаршиной О. И., гинеколога со стажем в 18 лет.
Над статьей доктора Батаршиной О. И. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Цервицит — это воспалительное заболевание шейки матки, которое развивается под влиянием различных агентов (как инфекционных, так и неинфекционных) [2] .
Распространённость цервицита у женщин достигает 10-45 %. Наиболее часто его вызывают возбудители, передаваемые половым путём, такие как гонокок, хламидия, трихомонада, вирус герпеса, бледная трепонема и др. [7] [8] [11] . Также причиной возникновения цервицита являются различные заболевания, аллергические реакции на противозачаточные спермициды, латекс в составе презервативов или продукты женской гигиены, такие как мыла, гели для душа или дезодоранты.
Длительный и вялотекущий дисбиоз влагалища (бактериальный вагиноз) также рассматривается как одна из возможных причин цервицита, поскольку на фоне изменения уровня кислотности влагалища меняется и соотношение видов влагалищной микрофлоры.
В зоне риска по возникновению цервицита находятся женщины, которые:
Также доказано, что фоном для развития воспаления шейки матки и его хронизации является местный иммунодефицит, связанный с нарушением защитной функции слизистой оболочки.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы цервицита
Возможно как симптомное, так и бессимптомное течение заболевания [31] .
При бессимптомном процессе диагноз "цервицит" может быть поставлен:
- при неудовлетворительных результатах мазков — повышенном уровне лейкоцитов (клеток крови, отвечающих за иммунный ответ на внедрение инфекционных агентов);
- на основан ии визуального осмотра шейки матки врачом-гинекологом — покраснения и отёка шейки матки.
При симптомном течении заболевания женщину могут беспокоить:
- сероватые или бледно-жёлтые выделения из влагалища;
- аномальные кровянистые выделения во время или после полового контакта, а также в перерывах между менструациями [31] ;
- боль во время секса;
- затруднённое, болезненное или частое мочеиспускание;
- тазовая боль или, в редких случаях, лихорадка.
Патогенез цервицита
Когда речь идет о патогенезе цервицита, прежде всего необходимо обозначить понятия, о которых пойдёт речь.
Шейка матки представляет собой гладкомышечный орган длиной 2-3 см, образованный соединительной тканью. Основная функция данной части матки — барьерная. Она реализуется за счёт секрета (выделений) слизистой , которая препятствует попаданию патогенных возбудителей в матку, маточные трубы и малый таз. В состав секрета входят как иммуноглобулины всех классов ( IgG, IgM, IgA и др. ), так и вещества, обладающие высокой расщепляющей и бактерицидной активностью.
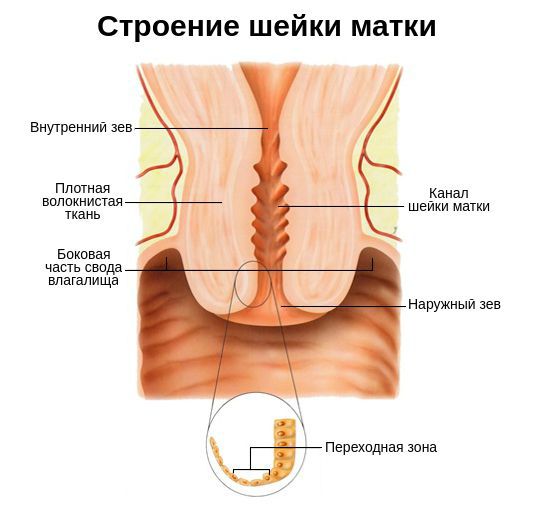
Также шейку матки защищает микрофлора влагалища . Она состоит из анаэробных и аэробных бактерий, причём первых в десять раз больше, чем вторых. Такое соотношение создаёт определённый уровень кислотности слизистой, который не позволяет патогенным микроорганизмам внедряться в полость матки [8] .
Циклическое воздействие половых гормонов на женский организм позволяет сохранять микрофлору влагалища в норме, тем самым защищать шейку матки:
- в первой фазе менструального цикла под воздействием эстрогенов синтезируется гликоген, стимулируется выработка слизистого секрета, выполняющего барьерную функцию [4][17][27] ;
- во второй фазе цикла под воздействием прогестерона происходит подкисление среды влагалища и размножение лактобактерий.
При снижении барьерных свойств микрофлоры влагалища и слизистой шейки матки в организм женщины проникают различные патогенные возбудители, которые приводят к развитию цервицита. Их активному проникновению и распространению в полости малого таза способствуют сперматозоиды в качестве клеток-переносчиков инфекционных агентов, а также трихомонады и установка внутриматочной спирали на фоне воспалительного процесса.
Острый цервицит
Чаще возникает при поражении шейки матки специфическими возбудителями (например, гонококком), а также после искусственного прерывания беременности, в осложнённом послеродовом периоде (возбудителями чаще становятся стафилококковая и стрептококковая инфекции) и при вирусном поражении шейки матки. На ранней стадии заболевания возникают:
- полнокровие сосудов;
- повышение уровня лейкоцитов (лейкоцитарная инфильтрация);
- просачивание крови сквозь стенки сосудов в зону воспаления (экссудация);
- дистрофические изменения с вакуолизацией цитоплазмы и ядер клеток.
В результате дистрофических изменений клеток на поверхности слизистой оболочки шейки матки появляется гнойный и серозно-гнойный экссудат — сероватые или бледно-жёлтые выделения.
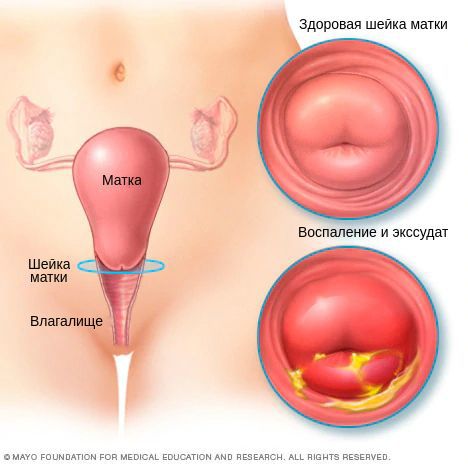
Хронический цервицит
При проникновении возбудителей в межклеточное пространство крипт шейки матки (небольших трубчатых углублений), труднодоступных для лечения, возникает хронический цервицит. Причиной хронизации заболевания нередко является поражение шейки матки хламидийной инфекцией. В 24-40 % случаев хронический цервицит возникает на фоне длительного и вялотекущего бактериального вагиноза. При осмотре гинекологом шейка матки выглядит покрасневшей, отёчной, легко травмируется. Микроскопически наблюдается инфильтрация подэпителиальной ткани лимфоцитами, плазмоцитами, полнокровие сосудов. Наряду с дистрофическими процессами в ткани преобладают процессы непрямого деления клеток, разрастания ткани и замещения одного вида клеток другим. Часто при хроническом цервиците нарушаются процессы ороговения клеток, что проявляется уплотнением тканей и изменением процесса гликогенизации клеток [6] [11] .
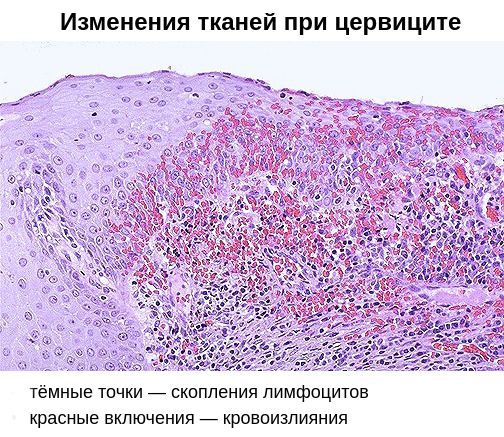
Помимо специфического возбудителя, немалую роль в возникновении хронического цервицита играет вторичный иммунодефицит. Он заключается в неполноценности клеточного и гуморального иммунитета. На клеточном уровне снижается количество Т- и В-лимфоцитов, а также нарушается фагоцитарная активности клеток, позволяющая им поглощать и переваривать патогенные микроорганизмы. В результате возбудители остаются в организме, снижается содержание антител IgG и IgM, увеличивается выработка антител IgA, что ведёт к изменению качества цервикальной слизи.
Послеродовой цервицит
Отдельно такую форму не выделяют, цервицит после родов ничем не отличается от обычного. Разница может быть лишь в лечении: не все антибиотики можно принимать при грудном вскармливании.
Классификация и стадии развития цервицита
Классификация цервицита зависит от типа возбудителей, локализации и давности патологических процессов. Так, в зависимости от типа возбудителя цервициты подразделяют на инфекционные и неинфекционные. Инфекционные цервициты бывают:
- гонококковыми;
- хламидийными;
- трихомонадными;
- кандидозными;
- вирусными.
Неинфекционные цервициты рассматриваются и классифицируется в зависимости от причины, вызвавшей воспаление. Они бывают аллергическими, атрофическими (сенильными) и др. [8] .
Кроме того, по локализации цервицит подразделяют на:
- экзоцервицит — протекает преимущественно на поверхности шейки матки;
- эндоцервицит — в основном затрагивает эпителий канала шейки матки (цервикальный канал).
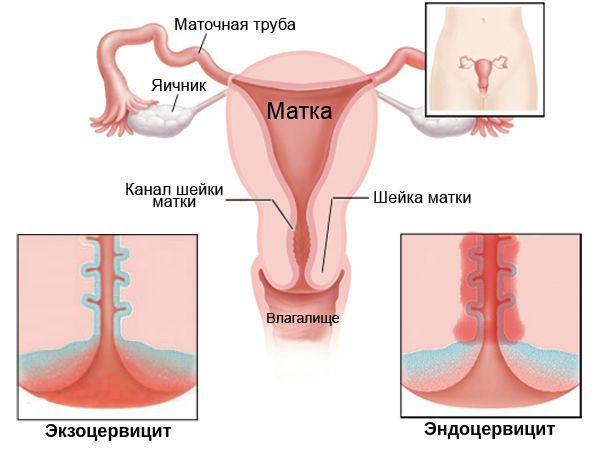
По длительности протекания процесса цервицит может быть:
- острым — процесс воспаления длится не более шести недель;
- хроническим — болезнь протекает с периодическими ремиссиями и обострениями.
Осложнения цервицита
Выявление причины цервицита имеет важное значение, поскольку при наличии инфекционного агента возбудитель способен распространяться за пределы шейк и матки и вызывать эндометрит , а также воспаление в теле матки, маточных трубах и малом тазе. В ряде случаев это приводит к бесплодию или препятствует вынашиванию плода [25] [27] .
Цервицит и беременность
Если беременность возникла на фоне цервицита, возбудитель заболевания может привести к преждевременному прерыванию беременности в связи с проникновением инфекции в водную оболочку, обращённую к плоду, затем в хорион (плаценту), околоплодные воды и сам плод.
При инфицировании ребёнка на ранних сроках беременности могут сформироваться врождённые пороки развития, возникает риск первичной плацентарной недостаточности и внутриутробной гибели плода. При позднем инфицировании наблюдаются следующие осложнения беременности:
- внутриутробная задержка развития плода;
- вторичная плацентарная недостаточность (часто на фоне плацентита — воспаления плаценты);
- локальные и генерализованные (распространённые) инфекционные поражения плода.
Генерализованные формы внутриутробной инфекции чаще развиваются в первом триместре беременности, так как плод ещё не может препятствовать распространению воспалительного процесса. В третьем триместре воспалительные изменения вызывают сужение или обтурацию (закрытие просвета) каналов и отверстий, что ведёт к аномальному развитию уже сформировавшегося органа — псевдоуродствам ( гидроцефалии , гидронефрозу и др.) [29] .
Длительное воспаление шейки матки становится фоном для развития злокачественных процессов . Это связано с нарушением регенерации слизистой оболочки шейки матки, которое наблюдается при хроническом цервиците. Наиболее значимыми факторами, влияющими на регенерацию, являются вирусы и хламидии [10] . Учёные доказали, что формирование рака шейки матки происходит только на фоне сохранившейся в криптах вирусной инфекции, которая активируется более чем через год после первичного обнаружения возбудителя [30] .
Диагностика цервицита
Диагностическими критериями цервицита при осмотре в зеркалах являются:
- покраснение слизистой, отёк;
- обильные выделения грязно-серого или зеленоватого цвета;
- творожистое отделяемое (при грибковом поражении шейки матки и влагалища).
При микроскопическом исследовании наблюдается увеличение количества лейкоцитов, также можно обнаружить возбудителей трихомониаза и гонореи.
Однозначными признаками цервицита при вульвоцервикоскопии служат:
- фолликулярный кольпит, "лунный ландшафт" — для хламидиоза;
- очаговый кольпит — для трихомониаза;
- диффузный кольпит — для неспецифической бактериальной инфекции;
- симптом "манной крупы" — для герпетической инфекции [17] .
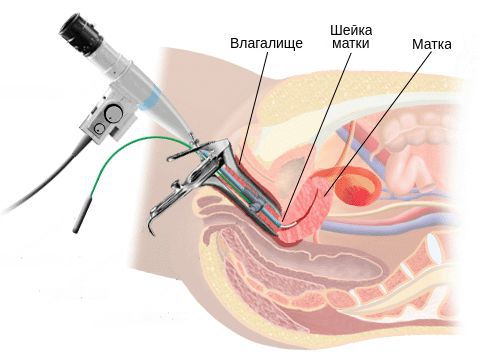
Бактериологическое исследование с поверхности шейки матки и заднего свода влагалища позволяет оценить не только соотношение лактофлоры, создающей нормальную кислотность влагалища, но и выявить рост условно-патогенных возбудител ей, таких как кишечные палочки, стрептококки, стафилококки, анаэробные кокки и др. Причём клинически значимым является рост микроорганизмов в колич естве более чем 10 4 КОЕ/мл.
ПЦР-диагностика позволяет обнаружить специфических возбудителей, вызвавших воспалительный процесс, таких как микоплаз мы, уреаплазмы, гарднереллы, хламидии, вирус герпеса и др. [31] . Для этого исследования врач-гинеколог должен взять мазок из шейки матки.
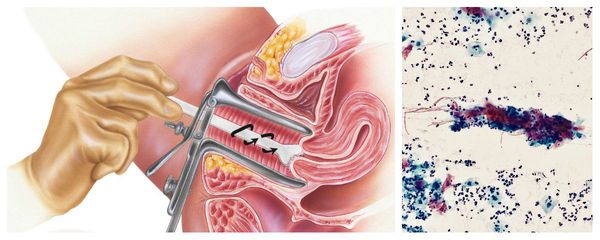
Цитологическое исследование клеточного материала позволяет оценить структуру клеток, характер и уровень их повреждения, а также эффективность лечения в динамике. При длительно текущем воспалении шейки матки в цитограмме преобладают гистиоциты, плазмациты, фибробласты и лимфоидные элементы. При продуктивном воспалении (защитной реакции организма) преобладают клеточные инфильтраты — макрофагальные, г игантоклеточные, плазмоклеточные, лимфоцитарно-моноцитарные. В 40 % случаев цитологическая диагностика позволяет выявить возбудителя заболевания (хламидии, кандиды, трихомонады, цитомегаловирус), более чем в 50 % случаев диагностируется папилломавирус и вирус простого герпеса.
При ультразвуковом исследовании признаками эндоцервицита являются увеличение толщины М-эхо шейки матки более 4 мм и реактивный отёк подэпителиальных о тделов УЗИ. рекомендуется выполнять на 5-7 день менструального цикла.
Следует помнить, что обследование гинекологом и взятие мазков проводятся перед началом менструации или через несколько дней после её окончания: оптимальный срок — пятый день, когда нет мажущих кровянистых выделений. Накануне и в день процедуры не следует использовать вагинальные свечи, тампоны, мази, средства интимной гигиены, поскольку это может стать причиной получения недостоверных данных. Кроме того, необходимо отказаться от спринцевания и воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
Лечение цервицита
Препараты для лечения цервицита
Определяющим звеном при выборе тактики лечения является природа возбудителя цервицита: вирусные воспаления шейки матки предполагают использование противовирусных препаратов, бактериальные воспаления — приём антибактериальных средств. При этом важно учитывать чувствительность выявленных инфекционных агентов к антибиотикам [1] [2] [3] .
Главной проблемой лечения цервицита шейки матки являются наличие нескольких возбудителей (микст-инфекции) и устойчивость возбудителей к антибактериальным препаратам. В таких случаях необходимо прибегнуть к приёму комбинации антибиотиков. Конкретные препараты назначает врач.
Иногда антибиотикотерапия сопровождается назначением фитопрепаратов, биологически активных добавок. Также рекомендуются общеукрепляющие физические нагрузки, нормализация режима труда и отдыха [9] [24] .
Помимо лечения пациентки параллельно в обязательном порядке проводится лечение её полового партнёра. Во время терапии необходимо пользоваться барьерной контрацепцией.
Нормали зация микробиоценоза влагалища с помощью пробиотиков [15] в сочетании с иммунокоррекцией (с учётом данных иммунограммы) [5] [16] [19] также целесообразны, поскольку изменённый уровень кислотности среды и возникающий дефицит иммунных факторов способствуют частым рецидивам воспалительного процесса [40] [43] [44] .
Физиотерапия
Кроме того, в ряде случаев назначается физиолечение:
- ДМВ-терапия — лечение дециметровыми волнами частотой от 300 МГц до 3 ГГц, проводится каждый день, предполагает 10-15 процедур продолжительностью 10 минут;
- магнитотерапия — воздействие магнитного поля низкой или высокой частоты, проводится каждый день, предполагает 10-20 процедур продолжительностью 10-20 минут;
- диадинамотерапия — лечение высокочастотным электрическим током, проводится каждый день до появления ощущения болезненной вибрации, предполагает 12-15 процедур;
- СМТ-терапия — лечение низкочастотным электрическим током, проводится каждый день, предполагает 12-15 процедур;
- электрофорез с солями магния — воздействует на область малого таза, проводится каждый день, предполагает 10-15 процедур продолжительностью 20 минут;
- дарсонвализация и лазеротерапия с использованием влагалищных датчиков — проводятся каждый день, предполагает 10-12 процедур [32] .
Деструктивные методы лечения цервицита
Цервицит — это воспалительный процесс, поэтому его лечат медикаментозно. Физические или химические методы применяются при атипии в клетках, покрывающих шейку матки или выстилающих цервикальный канал. Прижигание кислотами, жидким азотом, лазерная вапоризация, аргоноплазменная абляция, электрохирургическая эксцизия для лечения цервицита не используются .
Прогноз. Профилактика
Прогноз заболевания при своевременно начатом лечении благоприятный. При бессимптомном цервиците и отсутствии инфекций, передаваемых половым путём, у пациенток остаётся риск появления выраженных клинических признаков заболевания [30] .
Помимо основного лечения назначаются консультации других специалистов для коррекции различных нарушений (нейроэндокринных, гормональных, иммунных), выявления соматических заболеваний и факторов риска. Это позволит предотвратить повторное развитие цервицита [28] .
С целью профилактики воспаления шейки матки рекомендуется:
- один раз в шесть месяцев посещать гинеколога;
- использовать барьерные средства контрацепции;
- не допускать хронизации заболеваний мочеполовой системы.
Рассмотрен цервицит у женщин, развивающийся вследствие симптомной урогенитальной хламидийной инфекции, подходы к диагностике урогенитальной хламидийной инфекции у женщин. Приведены современные международные и российские рекомендации по лечению хламидийной
Chlamydia infection in gynecology and midwifery: the tactics of conducting patients in accordance with the contemporary recommendations in Russia and abroad
Cervicitis Is examined in women, developing as a result of the symptomal uro genital chlamydia infection, approaches to diagnostics of uro genital chlamydia infection in women. Contemporary international and Russian recommendations regarding treatment of chlamydia infection in midwifery and gynaecology are also provided.
При развитии симптомной урогенитальной хламидийной инфекции у женщин чаще всего возникает цервицит. В случае бессимптомного течения нелеченная хламидийная инфекция может привести к поражению верхних отделов генитального тракта и возникновению воспалительных заболеваний органов малого таза (ВЗОМТ). Ежегодно в США диагностируется около 750 000 случаев ВЗОМТ [11]. Как клинически диагностированные случаи ВЗОМТ, так и субклинические варианты поражения органов малого таза могут привести к фиброзу, образованию рубцов и нарушению проходимости маточных труб, что нередко является причиной серьезных нарушений репродуктивной функции, включая трубное бесплодие, эктопическую беременность и развитие синдрома хронической тазовой боли [3].
Около 10–15% нелеченных случаев хламидийной инфекции приводят к клинически диагностируемым случаям ВЗОМТ, из которых 15% могут привести к развитию трубного бесплодия [12, 13]. Доля трубного бесплодия среди всех других видов бесплодия варьирует от 10% до 40% [14, 15]. Хламидийная инфекция является лидирующей предотвращаемой причиной трубного бесплодия [14]. Прямые медицинские затраты на хламидийную инфекцию, включая диагностику и лечение бесплодия, вызванного хламидийной инфекцией, составляют 701 млн долларов ежегодно (2010 г.) [3].
Что касается хламидийной инфекции у беременных, то, по данным ВОЗ, частота обнаружения C. trachomatis у беременных колеблется в очень широких пределах (от 2% до 37%), в среднем составляя 6–8% и достигая 70% у пациенток с хроническими ВЗОМТ и отягощенным акушерско-гинекологическим анамнезом [16–18). Ежегодно в США у 100 000 беременных женщин диагностируется хламидийная инфекция [19].
Данные о влиянии хламидийной инфекции на течение и исход беременности неоднозначны. Результаты ряда исследований свидетельствуют о том, что наличие хламидийной инфекции половых путей у матери может приводить к повышению частоты случаев невынашивания беременности, мертворождения, преждевременных родов, преждевременного разрыва плодных оболочек, к развитию эндометрита и сальпингита в послеродовом периоде, а также к рождению детей с низкой массой тела [20–25]. Так, например, в ходе проспективного исследования, выполненного в США, показано, что инфицирование C. trachomatis во время беременности приводит к задержке внутриутробного развития плода, а также повышает риск преждевременных родов [23]. В других исследованиях связь хламидийной инфекции с неблагоприятными исходами беременности не была доказана [26].
С другой стороны, не подлежит сомнению, что урогенитальный хламидиоз у беременных является фактором риска развития хламидийной инфекции у новорожденных. Инфицирование происходит в 23–70% случаев, преимущественно во время родов при прохождении плода через инфицированные родовые пути. При этом у 11–50% детей, рожденных женщинами с хламидиозом, в первые две недели жизни развивается конъюнктивит, а у 3–16% на 1–3 месяц жизни хламидийная пневмония [26, 27].
Подходы к диагностике урогенитальной хламидийной инфекции у женщин
Диагноз урогенитальной хламидийной инфекции устанавливается на основании клинической картины заболевания и выявления C. trachomatis при проведении лабораторных исследований [28]. Как отмечено выше, наиболее частой клинической формой локализованной хламидийной инфекции у женщин является цервицит [6, 28]. Симптомы заболевания обычно возникают спустя 1–3 недели после инфицирования. Пациентки могут предъявлять жалобы на выделения из половых органов слизисто-гнойного характера, зуд, жжение, дискомфорт в области наружных половых органов, боль в нижней части живота, межменструальные или посткоитальные кровянистые выделения. При гинекологическом обследовании у пациенток с хламидийным цервицитом выявляются гиперемия и отечность в области наружного зева цервикального канала и слизисто-гнойные выделения, нередко — цирцинарная эрозия [6, 28]. Но — нельзя не подчеркнуть данный факт еще раз — у большинства пациенток с хламидийным цервицитом отмечается отсутствие субъективных симптомов заболевания [6, 28, 29].
К основным методам лабораторной диагностики хламидийной инфекции относятся:
- молекулярно-биологические методы (методы амплификации нуклеиновых кислот или ПЦР-диагностика);
- культуральное исследование;
- метод прямой иммунофлюоресценции.
Метод прямой иммунофлюоресценции (ПИФ) с моноклональными антителами отличается высокой степенью субъективной оценки результатов и низкой воспроизводимостью. Чувствительность и специфичность данного метода составляет не более 60–80%, что зависит от качества получения материала для исследования и квалификации персонала лаборатории [10, 28].
Современные международные и российские рекомендации по лечению хламидийной инфекции в акушерстве и гинекологии
В опубликованных в 2010 г. Рекомендациях по лечению заболеваний, передаваемым половым путем (Sexually Transmitted Diseases Treatment Guidelines), CDC [29] и Европейском руководстве по ведению пациентов с инфекцией, вызванной C. trachomatis (European guideline for the management of Chlamydia trachomatis infections) [6] основными препаратами в лечении хламидийной инфекции у небеременных пациенток являются азитромицин и доксициклин, у беременных женщин — азитромицин (табл. 1).
По данным метаанализа 12 рандомизированных исследований, в котором проводилось сравнение азитромицина и доксициклина в лечении урогенитальной хламидийной инфекции, оказалось, что сравниваемые режимы лечения эквивалентны по эффективности с достигнутой частотой эрадикации патогена, которая составила 97% и 98% соответственно [31].
Существенным преимуществом азитромицина в терапии урогенитального хламидиоза является возможность однократного приема внутрь 1 г препарата, что делает азитромицин наиболее целесообразным антибиотиком (в том числе и с экономической точки зрения) в лечении всех пациенток, особенно женщин с рискованным сексуальным поведением, недостаточной комплаентностью назначенному лечению или с невозможностью проведения оценки излеченности во время последующих визитов к врачу [29]. Как показали исследования, комплаентность лечения значительно выше в случае однократного применения азитромицина как пациентками, так и их партнерами [32–34].
Указанный в Рекомендациях CDC эритромицин рассматривается (по сравнению с азитромицином или доксициклином) как менее эффективный препарат, что, в первую очередь, связано с достаточно часто возникающими нежелательными явлениями со стороны ЖКТ, в значительной степени влияющими на комплаентность [29]. Левофлоксацин и офлоксацин являются эффективной альтернативной, однако не имеют преимуществ по режимам дозирования и длительности использования [29].
В российских схемах терапии хламидийной инфекции у небеременных пациенток, помимо азитромицина, доксициклина, эритромицина, левофлоксацина, офлоксацина и джозамицина, указаны и другие антибиотики (в частности, в Клинических рекомендациях Российского общества акушеров и гинекологов, 2009 г., указаны макролиды спирамицин, рокситромицин и кларитромицин, что не противоречит Европейскому руководству по ведению пациентов с инфекцией, вызванной C. trachomatis, а также ломефлоксацин, отсутствующий во всех других рекомендациях и протоколах ведения больных).
Кроме того, нельзя не остановиться на крайне широком диапазоне дозирования джозамицина и рекомендуемой длительности использования. По данным исследований, приведенным в табл. 3, дозирование джозамицина при урогенитальной хламидийной инфекции варьировало от 500 мг 2 раза в сутки до 500 мг 3 раза в сутки, длительность исследования — от 7 до 14–15 дней.
Что касается терапии хламидийной инфекции у беременных пациенток, то и в Рекомендациях по лечению заболеваний, передаваемым половым путем, CDC, 2010 г. и в Европейском руководстве по ведению пациентов с инфекцией, вызванной C. trachomatis, основным препаратом является азитромицин, также используются амоксициллин и эритромицин (табл. 1) [6, 29].
В настоящее время наиболее оптимальным препаратом для лечения урогенитального хламидиоза во время беременности представляется азитромицин. Первые сведения о возможности применения азитромицина при хламидийной инфекции у беременных были получены еще в 1996 г., когда в сравнительном исследовании было установлено, что по клинической и бактериологической эффективности при цервиците, вызванном C. trachomatis, азитромицин в дозе 1 г однократно не уступает эритромицину, назначаемому в дозе 500 мг 4 раза в сутки в течение 10 дней. Никаких различий между группами по исходам беременности выявлено не было [49].
Для подтверждения эффективности и безопасности применения азитромицина при лечении хламидийной инфекции во время беременности при поддержке CDC в США было инициировано ретроспективное когортное исследование. При анализе результатов лечения 277 беременных женщин с хламидийной инфекцией оказалось, что эффективность азитромицина в данной популяции составила 97%, амоксициллина — 95% и эритромицина — 64%. Таким образом, в данном исследовании эффективность азитромицина оказалась достоверно (p < 0,0001) выше, чем эритромицина. Различий в исходах беременности (как в отношении самих пациенток, так и их потомства) при лечении указанными препаратами выявлено не было [50].
На основании результатов данного исследования в 2006 г. впервые в Рекомендациях CDC по лечению ИППП азитромицин (1 г внутрь однократно), наряду с амоксициллином (по 500 мг 3 раза в сутки в течение 7 дней) стал рассматриваться в качестве препарата выбора для лечения хламидийной инфекции у беременных женщин [51].
По данным метаанализа 8 рандомизированных контролируемых исследований [52–59], сравнивавших эффективность и безопасность применения однократной дозы азитромицина (1 г) с эритромицином или амоксициллином при лечении хламидийной инфекции у беременных женщин [60], азитромицин по эффективности не уступал 7-дневным курсам лечения препаратами сравнения (отношение шансов 1,45 в популяции пациенток, пригодных для клинической оценки, n = 344). В то же время в сравнении с лечением эритромицином применение азитромицина сопровождалось достоверно меньшей частотой нежелательных реакций со стороны ЖКТ (отношение шансов 0,11), а также достоверно более редким преждевременным прекращением участия пациенток в исследовании (отношение шансов 0,12) и лучшей комплаентностью (отношение шансов 23,7) [60].
Перечисленный во всех рекомендациях эритромицин характеризуется достаточно высокой эффективностью при лечении урогенитального хламидиоза во время беременности (72–95%) [62, 60], однако у 30–50% пациенток [60] (а в одном исследовании у всех беременных женщин [59]) были отмечены нежелательные реакции со стороны ЖКТ, что нередко приводило к отказу от приема этого препарата. Амоксициллин отличается лучшей переносимостью (частота нежелательных реакций составляет 1,5–12,8%) и приемлемой эффективностью, которая по данным различных авторов варьирует от 58–80% [60] до 85–99% [63, 64]. В то же время необходимость длительного многократного приема эритромицина и амоксициллина может существенно снижать комплаентность пациенток [60]. Кроме того, по данным недавних исследований у эритромицина выявлено тератогенное действие — у детей, чьи матери принимали эритромицин на ранних сроках беременности (3546 детей), отмечался повышенный риск возникновения врожденных аномалий развития (отношение шансов 1,24). Увеличение риска было обусловлено повышением частоты возникновения аномалий сердечно-сосудистой системы (отношение шансов — 1,92). Кроме того, было выявлено повышение риска возникновения пилоростеноза у новорожденных, матери которых принимали эритромицин на ранних сроках беременности (относительный риск 3,0) [65].
Кроме этого, при рассмотрении аспекта дозирования джозамицина согласно Клиническим рекомендациям Российского общества акушеров и гинекологов, в которых рекомендуется применять препарат по 500 мг 2 раза в сутки на протяжении 12 дней, нельзя не упомянуть исследование, которое продемонстрировало достаточно высокую неэффективность (17%) при использовании именно этой схемы применения джозамицина [48].
Заключение
На настоящий момент согласно российским и зарубежным руководствам наиболее эффективными антимикробными препаратами, применяемыми для лечения урогенитальной хламидийной инфекции у небеременных пациенток являются азитромицин, применяемый в дозе 1 г внутрь однократно, и доксициклин, назначаемый 7-дневным курсом по 100 мг 2 раза в сутки. Что касается терапии беременных пациенток с данной патологией, то наиболее оптимальным препаратом с точки зрения безопасности и эффективности лечения, рекомендуемым и зарубежными, и российскими руководствами, является азитромицин.
Литература
За остальным списком литературы обращайтесь в редакцию.
А. А. Хрянин*, доктор медицинских наук, профессор
О. У. Стецюк**, кандидат медицинских наук
И. В. Андреева**, кандидат медицинских наук, доцент
* ГБОУ ВПО НГМУ Минздравсоцразвития России, Новосибирск
** НИИ антимикробной химиотерапии ГБОУ ВПО СГМА Минздравсоцразвития России, Смоленск
Цервицит — острое или хроническое воспалительное заболевание шейки матки, которое развивается при ослаблении барьерной функции выстилающего ее цилиндрического эпителия под воздействием патогенной или условно-патогенной микрофлоры.
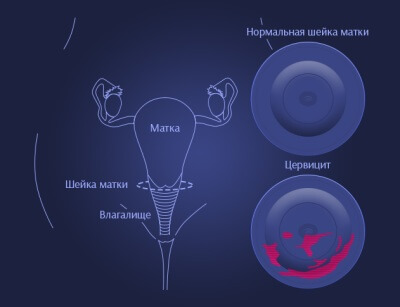
Воспалительный процесс шейки матки может протекать бессимптомно или сопровождаться болевыми ощущениями внизу живота в момент мочеиспускания или полового акта, выделениями гнойного или слизистого характера.

Цервицит не изолированное заболевание и чаще всего сопровождается вагинитом, вульвинитом, псевдоэрозией, бартолинитом или эктропионом (выворот шейки матки).

Цервицит не изолированное заболевание и чаще всего сопровождается вагинитом, вульвинитом, псевдоэрозией, бартолинитом или эктропионом (выворот шейки матки).
По стадиям развития и последствиям для организма женщины, заболевание классифицируется на острую и хроническую форму.
При острой форме заболевания мы выявляем изменения непосредственно в слизистой.
При хроническом цервиците поражаются более глубокие – мышечные – слои, что приводит к деформации, уплотнению и формированию наботовых кист или полипов шейки матки. Такое изменение органа на фоне хронической инфекции ранее было принято называть цервикозом. Современная классификация упразднила этот термин.
Содержание статьи
Содержание статьи
Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Цены на лечение цервицита шейки матки
Симптомы цервицита: когда обратиться к врачу.
Цервицит шейки матки может проявляться по-разному, в зависимости от состояния иммунитета женщины и типа возбудителя. Давайте обсудим, на какие симптомы прежде всего стоит обратить внимание, чтобы вовремя обратиться к врачу.

Появление болезненных ощущений во время интимной близости. Обычно это глубокая боль, которая локализуется в области лобка и усиливается при давлении.

Кровянистые выделения после полового акта – важный симптом, свидетельствующий о том, что шейка матки поражена и легко травмируется.

Изменение характера выделений, должны взволновать и озадачить женщину. Особенно если они сопровождаются зловонным запахом. Такой симптом говорит о том, что в организме женщины имеется воспаление, вызванное патогенным микроорганизмом. Симптомы гонорейного и стафилококкового воспаления самые выраженные, поскольку присутствует болевой синдром с сопутствующими выделениями, а вот при хламидийной разновидности заболевания симптоматика практически отсутствует, и выявить поражение можно лишь при обследовании.

Дискомфорт в лонной области во время мочеиспускания, также может появляться вследствие цервицита шейки матки. Обусловлен он анатомической близостью мочевого пузыря и влагалища, в которое выступает шейка матки.

Межменструальные кровянистые выделения – очень частый симптом, сопутствующий патологии шейки матки. Его ни в коем случае нельзя оставлять без внимания, так как он может свидетельствовать о деструктивном или пролиферативном процессе в органе.
Болезнь может также протекать и в стертой, бессимптомной форме, и впервые выявляться только при врачебном осмотре. В этом случае специалист обнаружит отечное, покрытое выделениями влагалище, измененную, петехиальную, выпяченную в полость влагалища шейку.
При длительном течении или неэффективном лечении заболевание приобретает хроническую форму. Последствия такой стадии — тяжелый воспалительный процесс, поражающий мягкие ткани, а также образование кист, инфильтратов, полипов. Кроме этого сама шейка становится более уплотненной, меняется форма цилиндрического эпителия, что влечет за собой непоправимые последствия.
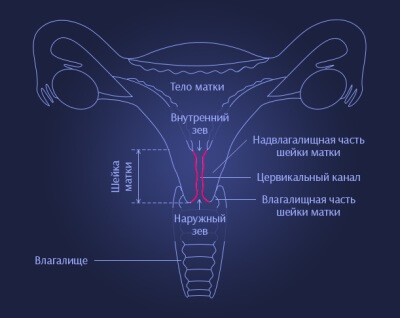
Шейка матки — очень важный внутренний орган женщины, выступающий в качестве барьерной защиты верхних отделов репродуктивной системы. Железы цервикального канала выделяют слизистый секрет, который формирует слизистую пробку защищающую полость матки от проникновения инфекций и болезнетворных микробов. Определенные факторы негативно влияют на защитную функцию шейки, что сопровождается нарушением микрофлоры, проникновением чужеродных микроорганизмов, обуславливающих возникновение экзоцервицита (воспаление влагалищного сегмента шейки матки), эндоцервицита (воспаление маточного сегмента шейки) эндоцервикса- воспаление цервикального канала.
Причины
Чтобы назначить лечение цервицита, мы в обязательном порядке выясним причину заболевания. В основном, развитие патологий такого типа провоцируют постоянные инфекционно-воспалительные процессы во влагалище, вызванные условно-патогенной и патогенной флорой такой как:

хламидии,

вирусы герпеса и ВПЧ,

уреаплазма,

стафилококк,

микоплазма,

стрептококк,

гонорея,

кишечная палочка.
Если своевременно не вылечить бактериальный вагиноз, то инфекция восходящим путем распространяется в область слизистой шейки матки и о станет причиной рецидивирующего (хронического) цервицита.

Нарушение микрофлоры влагалища и, как следствие, развитие в нем дисбактериоза является частым провоцирующим фактором цервицита. В норме, в вагинальной микрофлоре преобладают лактобактерии. Именно они создают защитный барьер и обусловливают нормальную функцию слизистых желез наружных половых органов. Изменение влагалищной микробиоты приводит к заселению ее патогенными, вызывающими воспаление микроорганизмами.

Аллергия на средства интимной гигиены, латекс, лубриканты, контрацептивные спермициды также может вызывать повреждение многослойного плоского эпителия, выстилающего шейку матки.
Зияние половой щели вследствие:
пролапса тазовых органов;
эпизиотомии;
травмы полученной женщиной во время родов;
является этиологическим фактором вагиноза и цервицита.

Деонтологические ошибки медицинских работников в процессе установки внутриматочных спиралей, хирургического прерывания беременности, особенно если они выполнены неопытными специалистами, могут привести к повреждению и воспалению слизистой шейки.
Диагностика
В большинстве случаев цервицит протекает без явных патологических признаков. Тем не менее, женщины, должны обратить внимание на изменения в общем состоянии здоровья – появление болей внизу живота, мажущих выделений после полового контакта или осмотра гинеколога, постепенном увеличении объема выделений бело-желтоватого цвета, дискомфорта в области половых губ.

Если появился хотя бы один из перечисленных признаков, то нужно прийти к гинекологу. В этом случае специалист определит степень хронической патологии с применением следующих диагностических методов:

профилактический осмотр на гинекологическом кресле с помощью зеркал;

взятие материала для цитологического исследования, бакпосева и ПЦР-диагностики, мазок на флору и чистоту влагалища, шейки матки и цервикального канала;

исследование микробиоты наружных половых органов методом Хромато спектрометрии (ХМС по Осипову).

УЗИ-исследование органов малого таза на наличие кист эндоцервикса и исключение пролапса, воспалительного процесса;

кольпоскопия под многократным увеличением для визуализации воспалений в области шейки матки.
Хроническая стадия цервицита при исследовании и в анализах проявляется видоизменением клеток эпителия, их формы.
На острый цервицит укажет повышенный уровень лейкоцитов в мазке пациентки (выше 30). Бактериологическая диагностика выявит этиологию патологической микрофлоры, которая сопутствует данному заболеванию.
Также анализы помогут определить перечень антибактериальных средств для предстоящего курса лечения. Таким образом, выявление любой стадии данного заболевания невозможно без цитоморфологии мазка, ПЦР, анализа ИФА (иммуноферментное диагностирование) и бактериального посева с определением чувствительности к антибиотикам.
На основании полученных данных врач определяет области возникновения патологий, возможное присоединение бактериальных, грибковых и воспалительных инфекций, разрабатывает схему лечения. Если болезнь уже имеет хронический характер, то медикаментозное лечение малоэффективно, и пациенток направляют на хирургическое лечение – лазерную вапоризацию и радиоволновую терапию.
Лечение цервицита шейки матки
Цервицит относится к числу тех заболеваний, при которых важно ликвидировать факторы, провоцирующие его (иммунные, гормональные, анатомические или обменные нарушения).

Лечением цервицита рекомендовано заниматься под пристальным присмотром врачей, назначающих комплекс необходимых препаратов. В терапии будут использоваться антибактериальные, противомикробные, противовирусные и иммуностимулирующие препараты. Их перечень и классификация будет зависеть от разновидности возбудителя и причин, повлекших за собой развитие хронических или острых форм воспаления.
Антибиотиками тетрациклинового ряда (мономицин, доксициклин) лечат хламидийный цервицит. Кандидозный же цервицит устраняется с применением флуконазола. При необходимости ликвидации симптомов или организации терапевтических манипуляций могут использоваться комбинированные средства, форма выпуска которых предполагается в виде свечей или кремов.
Цервицит в тяжелой или запущенной форме, вирусные поражения органов или влагалища лечатся гораздо тяжелее и требуют комплексного, вдумчивого подхода.

В лечении цервицита, как и сопутствующих заболеваний, участвуют оба половых партнера.

В лечении цервицита, как и сопутствующих заболеваний, участвуют оба половых партнера.
К сожалению, цервицит в затяжной форме редко подвергается лечению только медикаментозными курсами. Из-за развития сопутствующих поражений шейки матки в данном случае используют хирургические методы: лазеротерапия, криотерапия или диатермокоагуляция. Цервицит лечится с постоянным контрольным проведением кольпоскопии и сдачей анализов.
Лечение осложнений хронического цервицита
С хроническим цервицитом шейки матки сталкиваются многие женщины репродуктивного возраста. При нем на видимой, влагалищной части шейки матки под воздействием разнообразных факторов образуется очаг, который постепенно увеличивается и деформирует структуру ткани.
Если своевременно не лечить цервицит, он перейдет в хроническую форму и вызовет более серьезные изменения шейки. В результате повышается риск образования наботовых кист, полипов, патологических инфильтратов. В этом случае для лечения заболевания потребуются современные технологии.
Лечение СО2-лазером. Лазерная вапоризация — сравнительно новый метод быстрого и безопасного лечения болезней женской репродуктивной системы. Под воздействием инфракрасных лучей патологические клетки нагреваются и выпариваются, что устраняет причину цервикоза. При этом у специалиста есть возможность дозировать мощность, глубину, площадь воздействия лазера без затрагивания здоровых тканей шейки матки.
Лечение высокочастотными волнами. Еще один способ устранить осложнения нелеченого цервицита – использовать радиоволновую терапию. Для этого врач делает небольшие надрезы в пораженной области шейки и воздействует на эти участки высокочастотными радиоволнами. Процедура занимает в среднем 5-10 минут, не вызывает образования отеков, кровотечений, а при заживлении не остается рубцов, поэтому женщина в дальнейшем сможет планировать беременность. Так как на поверхности участка образуется фибриновая пленка, заживление протекает достаточно быстро. Общий процесс восстановления занимает несколько дней.
Специалисты нашей клиники применяют оба метода в своей гинекологической практике. Наша клиника оснащена высокотехнологичным оборудованием для оказания качественной помощи нашим пациенткам.
Профилактика
Цервицит — заболевание, которое можно избежать, если придерживаться простых правил:

Два раза в год профилактически посещать гинеколога.

Не забывать о личной гигиене.

Исключить случайные или незащищенные половые связи.

Профилактикой поражений шейки матки также выступают исключение вероятности абортов, своевременное лечение эндокринных нарушений.
Кроме этого, цервицит гораздо легче лечить на ранних стадиях, поэтому рекомендовано при появлении неприятных запахов из влагалища, выделений, болезненных ощущений во время полового акта посещать специализированных врачей своевременно. Важно помнить, что цервицит — заболевание, поддающееся лечению, главное — правильная постановка диагноза и комплексная терапия.
Врачи, занимающиеся лечением заболеваний шейки матки:
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Специалист по лазерному вульво-вагинальному ремоделированию.
Врач высшей квалификационной категории
Запись на приём
Врач акушер – гинеколог, Врач УЗИ,
Специалист по эндоскопической гинекологии (гистероскопия, лапароскопия),
Врач Высшей квалификационной категории
Запись на приём
Врач акушер-гинеколог, Врач УЗИ,
Специалист по пластической интимной хирургии,
Специалист по лазерному вульво-вагинальному ремоделированию.
Врач высшей квалификационной категории
Запись на приём
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Коуч-эксперт по лазерным, аппаратным, инъекционным методикам,
Ведущий специалист Клиники по комплексному вульво-вагинальному восстановлению
Запись на приём
Врач акушер-гинеколог, гинеколог-иммунолог,
Специалист по эстетической гинекологии.
Кандидат медицинских наук
Запись на приём
Стоимость
* — Обращаем Ваше Внимание на то, что данный Интернет-ресурс носит исключительно информационный характер и не является публичной офертой!
Хламидиоз – это распространенная инфекция, которая способствует воспалению слизистых оболочек и внутренних органов. Болезнь может поражать слизистую оболочку глаз, ротовой полости и заднего прохода, но чаще всего встречается именно урогенитальный хламидиоз. Проблема диагностируется как у мужчин, так и у женщин, но более восприимчивой к этой инфекции считается женская аудитория пациентов.

Содержание статьи
Содержание статьи
Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Инфекция представляет немалую угрозу для репродуктивной функции человека и здоровья в целом. Нередко протекает бессимптомно, в результате чего инфицированный человек может быть носителем инфекции, сам того не подозревая. Однако при своевременном обращении к специалисту и комплексном лечении с последующей профилактикой прогноз выздоровления благоприятен.
Консультация специалиста необходима, если:

ощущается боль при мочеиспускании и есть отечность наружных половых органов;

наблюдаются слизистые выделения – из уретры у мужчин и влагалища у женщин;

беспокоит зуд, интенсивное жжение в области половых органов;

есть боли в нижней области живота у женщин и паховой зоне у мужчин;

в недалеком прошлом были незащищенные половые акты (как с постоянным, так и с разными партнерами).
Причины возникновения хламидиоза
Хламидиоз является одним из самых распространенных заболеваний, которые передаются при половом акте от партнера к партнеру. Поскольку патология относится к группе инфекционного типа, главным возбудителем является мелкая кокковидная бактерия Chlamydia trachomatis (C trachomatis). По своему клиническому развитию данный внутриклеточный паразит имеет схожие характеристики как с вирусом, так и с бактерией. В среднем, инкубационный период при хламидиозе составляет от двух до четырех недель соответственно.
Чаще всего хламидиозом заражаются:

при незащищенном половом контакте (вагинальном, анальном и оральном в том числе);

от матери к ребенку внутриутробно или при прохождении родовых путей во время родоразрешения;

реже – контактно-бытовым путем (в случае пользования чужим средствами личной гигиены, а также в сауне, бане, бассейнах и др.).
Самые распространенные признаки хламидиоза
У женщин урогенитальный хламидиоз проявляется следующими признаками:

обильные белесые выделения из влагалища;

периодические боли в нижней части живота, особенно после полового акта;

болезненные мочеиспускания, в особенности, по утрам;

появление кровянистых выделений между месячными.
У мужчин хламидиоз сопровождается такими симптомами, как:

выделения белесого оттенка из уретры;

ощущение жжения и характерного зуда при мочеиспускании;

боли в паховой области;

увеличение паховых лимфатических узлов;

покраснения слизистой наружных гениталий;

отечность яичек, мочеиспускательного канала и крайней плоти пениса;
В случае заражения через задний проход хламидиоз может сопровождаться ректальными болями, белесыми и кровянистыми выделениями из ануса.

острый – наблюдается поражение нижней части мочеполовых путей;

хронический хламидиоз – охватывает верхние мочеполовые пути.

Это важно! Несмотря на отсутствие выраженных симптомов, заболевание представляет серьезную опасность для здоровья человека. Это объясняется тем, что инфекция поражает не только нижние отделы мочевой системы, но и может идти вверх, т.е. провоцировать нарушения в органах малого таза, мужское/женское бесплодие и т. п. У беременных женщин с хламидиозом высок риск выкидышей, преждевременных, стремительных родов. Также хламидиоз может быть одной из причин неудачных ЭКО.
Глубокая диагностика хламидиоза – залог эффективного лечения

Тщательная диагностика – залог эффективного лечения хламидиоза и объективной оценки мужского и женского здоровья.
Пакет анализов и исследований на выявление признаков хламидий выглядит так:

осмотр у уролога (для мужчин) и гинеколога (у женщин);

анализ мочи;

анализ крови;

скрининговое обследование – для этого производится взятие материала, который отправляется в лабораторию для ПЦР-исследования на инфекцию;

посев на хламидии – культуральная методика;

ИФА или выявление наличия антител к хламидиям в крови;

РИФ или реакция иммунофлюоресценции – окрашивание мазка красителями;

уретроскопия у пациентов мужского пола.
Условно методы выявления хламидийных инфекций делятся на несколько групп:

иммунофлюоресцентный;

методика полимеразной цепной реакции и определение действующего возбудителя в культуре клеток;

иммуноферментный;

серологический.
Эффективное лечение хламидиоза у женщин и мужчин
Грамотно подобранная терапия позволяет избавить пациента от заболевания навсегда. Однако важен комплексный подход, поскольку инфекция стремительно распространяется и может охватывать большой объем эпителия мочеполовых органов.
Курсы лечения хламидиоза у мужчин и женщин очень схожи. Они составляются лечащим врачом, опираясь на клиническое течение заболевания и возможные осложнения.
Медикаментозный метод предполагает прием следующих групп препаратов:

антибиотики разных фармакологических групп с учетом чувствительности возбудителя – чаще всего назначаются препараты групп азитромицинов и эритромицинов. Также могут быть подключены кларитромицины, джозамицины, спирамицины и др. Поскольку хламидии – это внутриклеточные микроорганизмы, то традиционные антибиотики при лечении могут быть неэффективны;

иммуномодуляторы – для укрепления иммунитета и повышения способности организма противостоять инфекциям;

ферменты – для стимуляции работы печени и почек, снижения уровня интоксикации организма;

гепатопротекторы – для защиты печени при приеме антибиотиков;

пробиотики – для нормализации микрофлоры кишечника;

антимикробные и противогрибковые средства;

витаминные комплексы.
Местное лечение хламидиоза подразумевает:

использование тампонов с антимикробными растворами для обработки внешних половых органов;

для женщин – применение свечей с иммуномодулирующим эффектом.
Как правило, курс лечения хламидиоза длится 21 день. Обязательное условие – лечение обоих половых партнеров, чтобы исключить риск повторного заражения. Во время терапии рекомендовано ограничить сексуальные контакты, использовать презервативы для исключения передачи инфекции партнеру.
Важно принимать препараты в соответствии с расписанным планом терапии. Даже если пациент почувствовал себя лучше, нельзя отменять препараты или уменьшать дозировку.

Обратите внимание! По окончанию курса терапии необходимо провести контрольные анализы обоим партнерам. Даже при отрицательном тесте повторная диагностика рекомендована через 30 дней. Если по результатам обследования возбудитель не обнаружен, пациенту все равно рекомендуется соблюдать правила профилактики.
Профилактика хламидиоза у мужчин и женщин
Профилактические методы предполагают:

защищенные половые акты – с использованием латексных презервативов;

прохождение регулярных обследований у гинеколога и уролога;

сексуальные контакты с постоянным партнером.

Важно! Если пациент болел хламидиозом, но при этом успешно вылечил его, это не исключает повторного инфицирования. Стойкий иммунитет к хламидиям не вырабатывается. Именно поэтому эксперты рекомендуют всем сексуально активным мужчинам и женщинам минимум 1 раз в год сдавать скрининг-тест на хламидии.
Врачи Клиники Современных Технологий в Москве специализируются на лечении всех форм хламидиоза у мужчин и женщин. Есть возможность пройти комплексную диагностику: сдать все необходимые лабораторные анализы и тесты, чтобы назначить эффективное лечение.
Поскольку хламидиоз очень часто имеет скрытое течение, чтобы исключить наличие инфекции и вовремя купировать патологический процесс, регулярные осмотры у уролога и гинеколога обязательны! Запишитесь на консультацию к специалистам Клиники Современных Технологий. Запись – на сайте или посредством мессенджеров. Сделайте первый и самый важный шаг на пути к крепкому здоровью мочеполовой системы и всего организма!
Ответы на частые вопросы
Чем опасна инфекция?
Хламидиоз - это один из наиболее распространенных ЗППП из-за его устойчивости к воздействиям внешних факторов. Инфекция даже способна вырабатывать иммунитет к некоторым антибиотикам.
Можно ли вылечить инфекцию таблетками?
Да, врач может прописать антибактериальные препараты - антибиотики широкого спектра действия. Хламидии - это внутриклеточные паразиты, поэтому для лечения используются лекарственные препараты, способные проникать в клетку - тетрациклины, фторхинолоны и макролиды. Наиболее эффективными из них считаются тетрациклины, которые при остром течении заболевания дают результат 84,2%
Какие еще заболевания может спровоцировать хламидия?
При отсутствии лечения, инфекция может спровоцировать появление следующих заболеваний:
- Эндоцервицит;
- Бартолинит;
- Хламидийный уретрит;
- Кольпит;
- Синдром Рейтера.
Каким методом лучше всего выявить наличие инфекции?
Самым точном методом является ПЦР-диагностика - точность диагноза доходит до 95%. Все зависит от характера заболевания и индивидуальной особенности организма пациента.
Читайте также:

