Иерсиниоз клиника диагностика лечение методические рекомендации
Обновлено: 24.04.2024
Иерсиниоз является серьезной проблемой для многих регионов России. На клиническом примере рассматриваются отличия желтушной формы иерсиниоза от типичной формы вирусного гепатита, показана роль современных методов лабораторной диагностики и лечения иерсини
Yersiniosis is a serious problem in many regions of Russia. The differences in icteric forms of yersiniosis from the typical forms of viral hepatitis are shown in the clinical case. The role of modern methods of laboratory diagnosis and treatment of yersiniosis in children are discussed.
Заболеваемость иерсиниозом в Российской Федерации в течение 2010–2015 гг. стабильно высокая с неравномерным распределением по отдельным территориям. Более высокие показатели заболеваемости от 50 до 150 и более на 100 000 детей регистрируются в северных регионах России. Показатели на юге России значительно ниже — от 6 до 10 на 100 000 детского населения [1].
Возбудитель заболевания Yersinia enterocolitica длительно сохраняется в окружающей среде (до нескольких месяцев), что определяет его эпидемическую значимость.
Основным источником инфекции являются животные, больные иерсиниозом люди и бактериовыделители, что подтверждается ростом инфицированных лиц при осложнении эпидемической ситуации и возможностью внутрибольничного заражения иерсиниозом.
В естественных условиях возбудители иерсиниоза существуют как паразиты грызунов и выделяются во внешнюю среду с испражнениями и мочой. Наиболее обсемененными иерсиниями являются длительно хранящиеся овощи, в которых обнаружение возбудителя может составлять 10–20% и более [2].
Клиническая диагностика иерсиниоза затруднена в связи с полиморфизмом симптоматики, которую можно принять за различные заболевания инфекционной и не инфекционной природы. Выделяют следующие клинические формы иерсиниоза: гастроэнтероколитическую, желтушную, артралгическую, экзематозную, менингеальную, катаральную, смешанную и септическую.
Клиническая картина иерсиниоза характеризуется острым началом, токсикозом, повышением температуры тела до 39–40 °C, симптомами поражения желудочно-кишечного тракта (тошнота, рвота, боли в животе схваткообразного или постоянного характера, жидкий стул). С первого дня заболевания у больных могут отмечаться мышечные и суставные боли, инъекция сосудов склер и конъюнктивы, катаральные явления в ротоглотке, экзантема и др. При развитии желтушной формы иерсиниоза на первый план выступают симптомы поражения печени: боли в правом подреберье, увеличение размеров печени и ее болезненность при пальпации, иктеричность кожи и склер, потемнение мочи, обесцвеченный кал [3, 4]. Общая клиническая картина желтушной формы иерсиниоза мало похожа на вирусный гепатит, но среди ошибок диагностики иерсиниоза, протекающего с желтухой, данная форма заболевания чаще всего трактуется как вирусный гепатит.
Следует отметить, что при желтушной форме иерсиниоза и вирусного гепатита есть много общих симптомов: иктеричность кожи и склер, увеличение печени и ее болезненность, изменение цвета кожи и кала. Вместе с этим в клинике этих заболеваний есть отличия, имеющие решающее значение для диагностики иерсиниоза даже на стадиях анамнестического и клинического обследования.
Приводим одно из наших наблюдений.
При осмотре в приемном отделении состояние тяжелое, температура 38 °C. Выраженная иктеричность кожи и склер. Пульс 90 в 1 минуту, ритмичный, удовлетворительного наполнения и напряжения, АД 90/60 мм рт. ст. Тоны сердца приглушены, чистые. Над легкими перкуторный тон ясный, дыхание везикулярное. Живот мягкий, не вздут, безболезненный при пальпации. Нижний край печени пальпируется на 6 см ниже реберной дуги, поверхность ее гладкая, эластичная, пальпация безболезненная. Селезенка не пальпировалась. Кал окрашен, моча насыщенная. Из эпидемического анамнеза выяснилось, что больной контактов с больными желтухой не имел, никаких инъекций в течение последних 6 месяцев не получал. Все члены семьи здоровы.
Анализ крови при поступлении: эритроциты — 3,5 × 10 12 /л, гемоглобин — 122 г/л, лейкоциты — 5,9 × 10 9 /л, эозинофилы — 2%, палочкоядерные лейкоциты — 3%, сегментоядерные лейкоциты — 46%, лимфоциты — 43%, моноциты — 2%, СОЭ — 6 мм/час. Общий билирубин крови — 68 мкмоль/л с преобладанием прямой фракции. Показатель аланинаминотрансферазы (АЛТ > 31 мкмоль/л). Протромбиновый индекс — 70%.
Несмотря на проводимую дезинтоксикационную и антибактериальную терапию (Цефотаксим в суточной дозе 2 г) с последующей его заменой на амикацин в суточной дозе 10 мг/кг массы тела сохранялась лихорадка на фебрильных цифрах. Желтуха нарастала, и к 11-му дню заболевания общий билирубин крови повысился до 129 мкмоль/л, прямой — 97 мкмоль/л, непрямой 32 мкмоль/л, сохранялась ферментемия: АЛТ — 24,8 мкмоль/л, холестерин — 5,14 мкмоль/л, ЩФ — 0,60 мкмоль/л. В общем анализе крови при нормальном числе лейкоцитов появился нейтрофилез с палочкоядерным сдвигом, СОЭ до 60 мм/час. Печень увеличилась до 8 см ниже края реберной дуги, стала более плотной. Моча оставалась темной, обесцветился кал. Смена антибактериальной терапии на Левомицетин сукцинат натрия из расчета 50 мг/кг массы тела (суточная доза) позволила добиться купирования лихорадки в течение первых 3 дней применения данного препарата до субфебрильных цифр и ее нормализации на 10-й день лечения Левомицетином (21-й день заболевания). Одновременно шло уменьшение иктеричности кожи и склер. К 22-му дню заболевания показатель общего билирубина составлял 47 мкмоль/л, АЛТ — 16,5 мкмоль/л, холестерина — 1,7 мкмоль/л, ЩФ — 0,60 мкмоль/л. К 30-му дню заболевания показатели общего билирубина и его фракций полностью нормализовались. Показатель АЛТ снизился до 2,38 мкмоль/л, показатели гемограммы соответствовали норме. Размеры печени уменьшились. Полная нормализация АЛТ достигнута на 37-й день заболевания.
Проведенное дополнительное обследование крови на маркеры вирусных гепатитов, гемокультуру, определение титра антител в парных сыворотках крови с помощью РНГА с иерсиниозным антигеном, обследование на лептоспироз, псевдотуберкулез дали отрицательный результат. Иммуноферментный анализ крови на иерсиниоз положительный (IgM). На 17-й день заболевания из крови больного выделена Yersinia enterocolitica серовар 03, биотип 4. На 19-й день заболевания данный возбудитель выделен из кала. На 24-й день заболевания титр антител в реакции непрямой гемагглютинации (РНГА) 1:50 с последующим нарастанием титра антител к иерсиниозному антигену в 3 раза. Выделенный возбудитель оказался чувствительным к Левомицетину.
Заключительный клинический диагноз: иерсиниоз, желтушная форма.
Особенностями данного клинического наблюдения является высокая активность гепатоцеллюлярных ферментов, что считается не характерным для иерсиниозных гепатитов.
Комплекс анамнестических, клинических и лабораторных данных, полученных при обследовании больного, позволил с большей степенью достоверности предположить иерсиниоз. Специфические методы обследования лишь подтвердили установленный диагноз.
Анализируя приведенный клинический пример, можно привести убедительный и простой довод отвергнуть вирусный гепатит.
Как мы видели, больной заметил желтуху кожных покровов и потемнение мочи в тот день, когда температура тела поднялась до максимальных цифр, а самочувствие его оставалось плохим. При вирусном гепатите в подавляющем большинстве случаев с появлением желтухи самочувствие и состояние больных заметно улучшаются: нормализуется температура (если она была повышенной), появляется аппетит, уменьшается слабость, т. е. многие симптомы преджелтушного периода ослабевают или исчезают совсем. Лишь при самом тяжелом течении вирусного гепатита появление желтухи не сопровождается улучшением самочувствия больных, напротив, симптомы интоксикации могут нарастать, но на фоне нормальной или, реже, субфебрильной температуры.
Распознавание желтушной формы иерсиниоза с тяжелым течением заболевания может быть простым или, напротив, нелегким, а на стадии амбулаторного обследования и невозможным делом. Диагноз прост во время вспышки иерсиниоза и весьма сложен при спорадических случаях инфекции, как в нашем примере.
Дифференциация иерсиниоза от тифопаратифозных заболеваний, лептоспироза, вирусного гепатита, псевдотуберкулеза и т. д. в условиях инфекционного стационара не представляет затруднений и базируется на изучении динамики основных проявлений инфекции, различий в гематологических сдвигах и, самое важное, — на выделении возбудителя и результатах серологического обследования. Следует помнить, что отрицательные результаты серологического обследования на иерсиниоз еще не исключают диагноз. Для повышения достоверности диагноза необходимо использование бактериологического и серологического методов.
Бактериологический метод позволяет определить возбудитель у больных людей, животных, а также на объектах окружающей среды. Материалом для исследования являются: смывы из носоглотки, кровь, суставная жидкость, ликвор, операционный материал, испражнения, моча. Целесообразно проводить бактериологическое исследование до начала антибактериальной терапии, на первой неделе заболевания, трехкратно. Результат данного исследования получают через 2–3 недели.
Для ранней диагностики используются иммунологические методы выявления антигенов возбудителя: иммуноферментный анализ, реакция непрямой иммунофлюоресценции, реакция латекс-агглютинации и др. Материалом для данных исследований являются слюна, кровь, копрофильтраты, органы животных, смывы из объектов внешней среды. Исследования лучше проводить в первые 10 дней заболевания, используя не менее 2 видов материалов от больных.
Для серологической диагностики с целью выявления специфических антител используются реакция агглютинации (диагностический титр 1:160), РНГА. Доступным для большинства лабораторий инфекционных стационаров является определение антител к Yersinia enterocolitica 03 и 09 методом РНГА. Диагностическим считается титр 1:400. Исследования проводят с 5–7 дня болезни в парных сыворотках крови, взятых с интервалом 10–14 дней. В последние годы чаще стала использоваться генетическая диагностика — полимеразная цепная реакция [5].
Литература
Г. А. Харченко 1 , доктор медицинских наук, профессор
О. Г. Кимирилова, кандидат медицинских наук
ПСЕВДОТУБЕРКУЛЕЗ И ИЕРСИНИОЗ (эпидемиология, клиника, диагностика, терапия)
Методические рекомендации содержат современные сведения по эпидемиологии иерсиниозов, особенности клинических проявлений и детальное освещение вопросов дифференциальной диагностики иерсиниозов с различными инфекционными и терапевтическими болезнями.
Особое внимание уделено методам обнаружения возбудителей (антигенов), эффективным средствам специфической диагностики.
Методические рекомендации предназначены эпидемиологам, инфекционистам, педиатрам и микробиологам.
Методические рекомендации разработаны специалистами:
ФГУ "Санкт-Петербургский научно-исследовательский институт эпидемиологии и микробиологии им.Пастера" - д.м.н. проф. Г.Я.Ценевой, н.с. Г.И.Кокориной, к.б.н. Е.А.Воскресенской; к.м.н. О.А.Шендерович;
ФГУ "Санкт-Петербургский научно-исследовательский институт детских инфекций" - д.м.н. проф. В.В.Ивановой, д.м.н. О.В.Тихомировой, к.м.н. М.К.Бехтеревой;
Министерства здравоохранения и социальной политики Российской Федерации - главным специалистом Т.Н.Фролочкиной.
Рецензенты: профессор В.В.Тэц
Y. pseudotuberculosis и Y. enterocolitica широко распространены во многих странах мира, являясь причиной cпорадической и групповой заболеваемости, при этом псевдотуберкулез характерен, в основном, для территорий с умеренным и холодным климатом.
В России псевдотуберкулез регистрируется практически повсеместно, однако наиболее высокие показатели заболеваемости характерны для Сибирского региона (в 2003 г. 24,45 на 100 тыс.), Дальнего Востока (10,52 на 100 тыс.) и Северо-Запада (9,75 на 100 тыс.), включая Санкт-Петербург. Заболеваемость иерсиниозом в указанных регионах также примерно в 2-2,5 раза превышает заболеваемость по стране: показатели на 100 тыс. в 2003 г. составили 2,95; 3,08 и 4,39, соответственно.
Дети болеют псевдотуберкулезом, как и иерсиниозом, в 4-5 раз чаще, чем взрослые. В последние годы отмечается тенденция к росту рецидивирующих и хронических форм.
В настоящее время серотипирование иерсиний на ряде территорий России не проводится. Имеющийся набор коммерческих поликлональных диагностических сывороток не велик, а моноклональные сыворотки, разработанные в России, не имеют промышленного производства. Между тем серологическое типирование является обязательным. Оно необходимо для оценки этиологической значимости выделенных бактерий, а также регистрации новых серотипов в целях усовершенствования диагностики.
Вследствие полиморфизма клинических проявлений псевдотуберкулез и иерсиниоз могут сопровождаться проявлениями, сходными с аналогичными признаками 36 нозологических форм. В этой связи для повышения эффективности диагностики важно освещение вопросов дифференциальной диагностики иерсиниозов с различными инфекционными, терапевтическими и хирургическими болезнями.
Для совершенствования лабораторной диагностики представлены экспресс-методы, в том числе ПЦР, определены наиболее информативные биологические субстраты и оптимальные сроки их исследования, предложена общая тактика лабораторной диагностики заболеваний, обусловленных иерсиниями.
1. ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ МЕТОДА
Клинико-дифференциальную диагностику иерсиниоза и псевдотуберкулеза следует проводить с приведенным ниже перечнем инфекций во избежание гипо- и гипердиагностики.
Методы лабораторной диагностики иерсиниоза и псевдотуберкулеза необходимо внедрить во всех регионах России в качестве унифицированных.
2. МАТЕРИАЛЬНО-ТЕХНИЧЕСКОЕ ОБЕСПЕЧЕНИЕ МЕТОДА
Оборудование:
- стандартное оборудование для бактериологических лабораторий;
- стандартное оборудование для серологических лабораторий;
- стандартное оборудование для иммунологических лабораторий.
Диагностические наборы:
- сыворотки диагностические к Yersinia enterocolitica и Yersinia pseudotuberculosis распространенных сероваров О-моновалентные кроличьи сухие для РА на стекле;
- сыворотка диагностическая к вирулентным Yersinia enterocolitica адсорбированная кроличья сухая для РА на стекле (СВИ) (НИИЭМ им.Пастера, г.Санкт-Петербург) утв. МЗ 25.02.03;
- "Тест-система иммуноферментная для выявления антигенов иерсиний псевдотуберкулеза I серовара" (НИИЭМ им.Пастера, г.Санкт-Петербург) утв. МЗ 1995 г.;
- наборы для ПЦР "Иерпсевдоамплитест" и "Иерсэнтероамплитест" производства ЗАО "Ниармедик плюс" (г.Москва);
- "Латексный псевдотуберкулезный диагностикум" (Санкт-Петербургский НИИ вакцин и сывороток), рег. N 92/203/17;
- диагностикум эритроцитарный псевдотуберкулезный антигенный сухой (Санкт- Петербургский НИИ вакцин и сывороток) рег. N 94/161/71;
- диагностикум эритроцитарный кишечноиерсиниозный О:3 антигенный сухой (Санкт- Петербургский НИИ вакцин и сывороток) рег. N 94/161/383;
- диагностикум эритроцитарный кишечноиерсиниозный О:9 антигенный сухой (Санкт- Петербургский НИИ вакцин и сывороток) рег. N 94/161/383.
Питательные среды:
- питательная среда для выделения возбудителей кишечного иерсиниоза и псевдотуберкулеза, рег. N 97/306/5;
- среда для определения чувствительности к антибиотикам (АГВ) (ФС 42-3521-98, НПО "Питательные среды");
- среда Игла, рег. N 94/16/81;
- сыворотка крупного рогатого скота, рег. N 91/28/5;
- питательная среда для выделения энтеробактерий сухая (агар+Эндо-ГРМ) (ГПЦПЦ, Оболенск), рег. N 98/306/5.
Химические реактивы:
- двузамещенный фосфорно-кислый калий (KНРО), ГОСТ 2493-75;
- фосфатно-солевой буфер, кат. N В-60201;
- KОН, СТ СЕВ 1439-78*.
* Вероятно, ошибка оригинала. Следует читать: СТ СЭВ 1439-78**;
** На территории Российской Федерации действует ГОСТ 24363-80. - Примечание изготовителя базы данных.
3. ОПИСАНИЕ МЕТОДА
3.1. Этиология псевдотуберкулеза и иерсиниоза
Возбудители псевдотуберкулеза и иерсиниоза - микроорганизмы рода Yersinia семейства Enterobacteriaceae. Возбудитель псевдотуберкулеза впервые был выделен в 1883 г. L.Malasses и W.Vignal. Несколько позже C.Eberth (1886), выделив культуру и изучив ее на лабораторных животных как спонтанно болеющих, так и зараженных в эксперименте, отметил сходство патологоанатомических изменений внутренних органов погибших животных с таковыми при туберкулезной инфекции и назвал изучаемый микроорганизм "псевдотуберкулезным". У человека этот микроорганизм вызывает заболевание, сопровождающееся энтеритами, энтероколитами и тяжелой генерализованной инфекцией с множественными поражениями отдельных органов и систем.
Первые сведения о выделении Y. enterocolitica из клинического материала от больных людей появились в США в 1939 г. (Schlifstein J., Coleman N.). С 1962 года после регистрации эпизоотий, вызванных Y. enterocolitica среди шиншилл, микроорганизмы были изучены, идентифицированы и по предложению W. Frederiksen (1964) названы Y. enterocolitica. Название принято Международным подкомитетом по таксономии в 1967 г. В России Y. enterocolitica впервые была выделена М.А.Беловой, Г.В.Ющенко (1968). Этиологическая роль Y. enterocolitica аргументирована при возникновении илеитов, энтеритов и гастроэнтеритов, мезентериальных лимфаденитов, заболеваний печени и мочевыводяших путей, аппендицитов, других внекишечных проявлений (форм) иерсиниоза.
3.1.1. Биологические характеристики иерсиний
Морфологические свойства
Y. enterocolitica и Y. pseudotuberculosis - грамотрицательные палочки с закругленными концами, диаметром 0,5-0,8 и длиной 1-3 мкм. Размеры палочек колеблются в зависимости от возраста культуры, температуры и среды выращивания. Микроорганизмы окрашиваются всеми анилиновыми красителями. В мазках имеют вид палочек, а из бульонных культур и отпечатков органов экспериментально зараженных животных - коккобактерии с биполярной окраской. В мазках из жидких питательных сред Y. pseudotuberculosis могут располагаться цепочками, что не наблюдается у Y. enterocolitica.
Культуральные свойства
Возбудители псевдотуберкулеза и иерсиниоза - факультативные анаэробы. Оптимальная температура их культивирования - 22-28 °С, но они могут размножаться при температуре от 2 до 40 °С, в том числе при 2-10 °С, что дало основание J.S.Peterson и R.A.Cook (1963) предложить метод выделения культуры после выдерживания посевов на холоде (4-6 °С) в фосфатном буфере (так называемое холодовое обогащение). При более высокой температуре культивирования иерсинии обоих видов неподвижны. Y. pseudotuberculosis имеет 3-5 жгутиков, расположенных перитрихиально или полярно, а Y. enterocolitica - множество расположенных перитрихиально. Благодаря жгутикам бактерии подвижны. При температуре выше 30 °С жгутики не активны, а также культуры слабо и/или не активны в серологических реакциях.
Иерсинии неприхотливы и не требовательны к питательным веществам; растут на обычных питательных средах (МПА, агары Хоттингера и Мартена, Эндо и др.). Оптимальной для роста является рН среды 7,2-7,4; хотя иерсинии могут расти при рН от 5,2 до 9,0. Y. pseudotuberculosis и Y. enterocolitica способны размножаться на минимальной среде без добавлении аминокислот, что позволяет отнести их к прототрофам.
На плотных средах при температуре 22-28 °С через сутки иерсинии вырастают в виде мелких, выпуклых, полупрозрачных, бесцветных колоний с ровным или волнистым краем. При температуре 37 °С колонии становятся прозрачными и имеют неровные фестончатые края и выпуклый центр. Оба микроорганизма хорошо растут на средах Мак-Конки и дезоксихолатном агаре.
Как правило, Y. pseudotuberculosis, выделенные от больных и грызунов, находятся в S-форме при росте на плотной питательной среде, хорошо эмульгируются в физиологическом растворе, полупрозрачные, с ровным краем. При посеве старых, хранившихся в лабораторных условиях, культур и иногда при выделении Y. pseudotuberculosis из объектов окружающей среды бактерии растут в виде колоний с выпуклым, бугристым, коричневым центром и тонкой прозрачной "кружевной" периферической зоной (R-форма), имеющих сходство с колониями Y. pestis.
Полиморфизм колоний Y. enterocolitica менее выражен. Однако в условиях культивирования при 37 °С Y. enterocolitica диссоциируют на S-R варианты, колонии не прозрачны, имеют неровный фестончатый край, выпуклый, сферический, иногда бугристый или исчерченный центр. В жидкой питательной среде такие культуры растут в виде хлопьевидного осадка на дне, оставляя бульон прозрачным, а гладкие - равномерно мутят среду. Такой рост в жидкой среде характерен больше для Y. pseudotuberculosis. При росте Y. enterocolitica бульон не бывает прозрачным. Диссоциированные культуры слабо и/или не активны в серологических реакциях.
Биохимические свойства
В табл.1 представлены биохимические свойства, дифференцирующие Y. pseudotuberculosis и Y. enterocolitica.
Основные биохимические свойства бактерий рода Yersinia, отличающие их от представителей семейства Enterobacteriaceae
Клиника иерсиниоза. Признаки иерсиниоза. Клинические проявления иерсиниоза. Микробиологическая диагностика при иерсиниозе. Выявление возбудителя иерсиниоза.
В клинической картине иерсиниоза доминирует симптоматика гастроэнтерита. Сопутствующая регионарная лимфаденопатия при иерсиниозе имитирует острый аппендицит.
Диарея при иерсиниозе обусловлена действием термостабильного энтеротоксина, стимулирующего синтез гуанилатциклазы.
Реактивный артрит при иерсиниозе. Кишечная инфекция может привести к септицемии с поражением внутренних органов и тяжёлыми артритами; поражения обычно возникают через 7-14 сут от начала болезни.
Анкилозирующий спондилит при иерсиниозе. В связи со способностью вызывать реактивные артриты многие авторы рассматривают У. enterocolitica как причину некоторых форм анкилозирующего спондилита, тем более что бактерии часто выделяют от подобных больных.
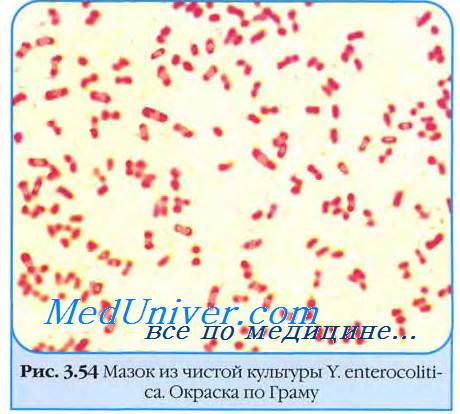
Микробиологическая диагностика при иерсиниозе. Выявление возбудителя иерсиниоза.
Материалом для исследований при иерсиниозе служат кровь, испражнения, продукты питания и вода. Материал засевают на среды Эндо, Плоскирева и жидкую среду обогащения.
Наиболее благоприятная температура для выделения возбудителя иерсиниоза 22-29 С. На средах для изучения подвижности (например, содержащих индол и орнитин) Y. enterocoiltica неподвижны или малоподвижны при 35 "С и подвижны при 25 °С.
После выделения чистой культуры возбудителя иерсиниоза проводят определение основных биохимических свойств возбудителя иерсиниоза.
Дополнительным признаком служит реакция Фогеса-Проскауэра, положительная при 22-28"С. Окончательное типирование возбудителя иерсиниоза осуществляют с помощью агглютинирующих О-антисывороток. Для выявления AT в сыворотке больных используют развёрнутую РА с диагностикумом или РПГА с эритроцитарным диагностикумом. Результат считают положительным при титрах AT 1:400 и выше.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Диагностика и лечение иерсиниоза
В плане дифференциального диагноза вирусный гепатит А можно исключить на основании динамики клинических синдромов — при вирусном гепатите с появлением желтухи улучшается самочувствие ребенка, при иерсиниозах желтуха появляется на фоне ухудшения состояния и служит признаком генерализации процесса.
Для вирусных гепатитов не характерны длительная высокая лихорадка, выраженный абдоминальный синдром, артралгии, артриты, миалгии, экзантема, лимфадениты, катаральные явления, изменения со стороны периферигеской крови — лейкоцитоз, нейтрофилез, палочкоядерный сдвиг, умеренная эозинофилия, ускорение СОЭ.
Методы специфической диагностики — бактериологический и серологический. Материалом для бактериологического исследования служат кровь, кал, моча, в случаях хирургического вмешательства — аппендикс, лимфатические узлы.
Для подтверждения клинического диагноза иерсиниозов основное значение приобрела серологическая диагностика с помощью реакции агглютинации (РА) и реакции непрямой агглютинации (РНГА) парных сывороток, которые забирают при поступлении ребенка в стационар и спустя 2 недели. Диагностическое значение имеет в РА титр антител не ниже 1:80, в РНГА — 1:160 и не менее, чем двукратное нарастание титров в динамике.
В последнее время применяются методы иммуноферментного анализа, полимеразной цепной реакции.
Нам приходилось диагностировать иерсиниозы в периодах обострения и рецидивов у детей, ранее находившихся на стационарном лечении с другими диагнозами. Поэтому с учетом анамнеза, эпидемиологических и клинических данных у детей с рецидивирующей лихорадкой и другими клиническими проявлениями, встречающихся при иерсиниозах, необходимо лабораторное подтверждение или исключение этиологической роли иерсений, что определяет адекватную терапию и прогноз.
Лечение иерсиниозов определяется клинической формой. В качестве этиотропных назначают антибиотики, сульфаниламиды и химиопрепараты.
К препаратам выбора при генерализованной форме относят фторхинолоны, к препаратам резерва — цефалоспорины, левомицетин. При лечении больных с иерсиниозным гепатитом показаны аминогликозиды. В детской практике рекомендованы левомицетин-сукцинат внутримышечно, при тяжелой форме —два антибиотика в комбинированной терапии парентерально и внутрь.
Патогенетическая терапия обеспечивает дезинтоксикацию, регидратацию, купирование гипертермического синдрома. Показаны иммуноориентированные, десенсибилизирующие средства в возрастных дозировках по схемам, соответствующим динамике состояния ребенка. Лечение гепатита проводится по обычной программе.
Читайте также:

