Иммунитет почему у меня лихорадка
Обновлено: 24.04.2024
Лихорадка как раз и относится к системе неспецифического иммунитета. В нормальном, здоровом состоянии наш центр терморегуляции настроен на оптимальную температуру тела, которая варьирует от 35,5 до 37,4 °C. Проникающие в организм микробы выполняют функцию пирогенов (греч. pyr огонь, жар + gennaō создавать, производить). Они воздействуют на центр терморегуляции, и тот, в свою очередь, поднимает планку нормы — теперь она составляет уже не 36,6, а 38, 39 или даже 40 градусов. И такая температура будет держаться до тех пор, пока пирогены не перестанут воздействовать на центр терморегуляции, то есть пока не наступит выздоровление. Повышенная температура тела уменьшает жизнеспособность вирусов и бактерий, усиливает специфический и неспецифический компоненты иммунитета. Именно благодаря лихорадке защитные силы организма мобилизуются и получают возможность адекватно работать.
Из всего этого вы сами можете сделать логический вывод, почему у детей, особенно детсадовских (у которых уже закончились антитела, переданные мамой во время беременности, а свои они еще не выработали), бывает такая высокая температура при банальных ОРВИ. Просто регулярные войска (специфический иммунитет) еще не сформированы, и пограничникам (неспецифический иммунитет, в том числе и лихорадка) приходится сдерживать удар самим и ждать, ждать, ждать.
И теперь самый главный вопрос: какая температура тела считается вредной для организма, то есть начинает воздействовать не только на чужеродных агентов, но и на свои клетки и ткани? Будет ли организм поднимать температуру до такого высокого предела? Ответ прост — нормально функционирующий центр терморегуляции практически никогда не поднимет температуру выше 41,6–42 градусов, что уже считается чрезмерно высокой. Как часто вы видели такие высокие показатели при инфекционных болезнях? Уверен, что не часто. Очень редко она доходит до 40, еще реже до 41, а про 42 градуса я уже вообще молчу! То есть, получается, наш организм прекрасно знает, когда температуру поднимать нужно и до какого конкретно предела. Когда же возможно преодоление границы в 42 градуса? По большому счету, в двух случаях: нарушение работы центра терморегуляции (черепно-мозговая травма, опухоли головного мозга) и общее перегревание извне.
Рекомендации для родителей при уходе за ребенком с высокой температурой тела в домашних условиях:
- постоянно предлагайте детям питьё (для детей, находящихся на грудном вскармливании, наиболее подходящая жидкость — грудное молоко);
- знайте признаки обезвоживания:
- запавший родничок;
- сухость во рту;
- запавшие глаза;
- отсутствие слез;
- нарушенное общее состояние.
- обеспечьте обильное питье, поощряйте ребенка пить больше жидкости и немедленно обращайтесь за медицинской помощью при обнаружении нескольких признаков обезвоживания.
Мероприятия по снижению температуры тела
Жаропонижающие препараты не предотвращают судороги и не должны применяться с этой целью.
Физические меры для снижения температуры тела
Лекарственные препараты для снижения температуры тела
Рекомендуется применение парацетамола или ибупрофена в тех случаях, когда у детей с высокой температурой тела нарушено общее состояние.
Не используйте жаропонижающие средства только для снижения температуры тела у детей с лихорадкой при ненарушенном общем состоянии!
При лечении детей с лихорадкой парацетамолом или ибупрофеном:
- длительность лечения определяйте по общему состоянию ребенка — если стало лучше, то можно перестать давать лекарство;
- если общее состояние ребенка не улучшается, выберите другой препарат;
- не давайте одновременно ибупрофен и парацетамол;
- при необходимости чередуйте эти препараты, если тяжелое состояние сохраняется или возобновляется до приема следующей дозы;
- родители должны знать и уметь определять не исчезающую при надавливании сыпь;
- проверяйте состояние ребенка в ночное время;
- ребенка с температурой лучше оставить дома, но обязательно сообщить о его болезни в детский сад или школу.
Когда необходимо обратиться за медицинской помощью
Обязательно обратитесь за консультацией к врачу, если:
- у ребенка истерика;
- на фоне температуры появилась сыпь, не исчезающая при надавливании;
- состояние ребенка ухудшилось;
- лихорадка длится дольше, чем 5 дней;
- родитель или опекун не в состоянии правильно ухаживать за ребенком (прим. ред.: например, ребенок отказывается пить).
Так что же это получается? Оказывается, ребенку нужно давать жаропонижающий препарат просто для облегчения состояния? Да, вот именно для облегчения состояния вы и должны давать эти лекарства — это основной показатель того, что препарат начал работать. Ни больше, ни меньше.
Так как же все-таки вести себя с лихорадящим ребенком? Давайте разберем по пунктам.
- В первую очередь нужно обратиться к вашему врачу, которому вы на 100 % доверяете, для исключения тяжелой инфекции (менингит, энцефалит, ИМВП, сепсис, остеомиелит, артрит, тяжелая пневмония и т.д.) и постановки диагноза.
- После этого вы получаете план лечения и выполняете его со всей скрупулезностью, которая у вас есть.
- При повышении температуры тела и ухудшении состояния ребенка вы можете дать ему жаропонижающий препарат. Их всего два — парацетамол и ибупрофен. Если ребенок может принимать сироп — даете сироп, если у него рвота или он просто выплевывает все — поставьте свечу. Разовая доза для парацетамола составляет 15 мг/кг массы тела, а для ибупрофена — 10 мг/кг массы тела. Обычно сиропы с парацетамолом выпускаются в дозировке 120 мг/5 мл. Если пересчитать это все, то получится, что ребенку нужно дать 0,6 миллилитра сиропа на каждый килограмм массы тела. Ибупрофен обычно идет и дозировке 100 мг/5 мл, то есть по 0,5 миллилитра на каждый килограмм массы тела. Всегда проверяйте дозировку на упаковке!
- После того, как вы дали лекарство ребенку, вам нужно: а) предлагать ему пить теплую или прохладную жидкость, доведя ее прием примерно до 100 мл/кг массы тела в сутки; б) подождать примерно 1,5–2 часа, пока препарат не подействует. Чем выше изначальная температура тела, тем медленнее наступает эффект!
- Если по истечении этого времени вы отмечаете улучшение состояния (не падение температуры до 36,6 градуса, а именно улучшение состояния!) — можете расслабиться и продолжать отпаивание до следующего ухудшения состояния. Если состояние не улучшилось — вы можете дать другое лекарство, например, ибупрофен после парацетамола или наоборот.
- Очень важно помнить допустимые интервалы приема препаратов: парацетамол после парацетамола можно давать через 4 часа, а ибупрофен после ибупрофена — через 6 часов. Ибупрофен после парацетамола и наоборот можно давать с меньшим интервалом, как уже было сказано выше, но давать оба препарата одновременно строго не рекомендуется!
опубликовано 31/08/2016 12:55
обновлено 07/09/2016
— Инфекционные болезни
Лихорадка — защитно-приспособительная реакция организма на инфекцию, реже возникает в ответ на воздействие других неблагоприятных внутренних и внешних раздражителей. Характеризуется стойким повышением температуры тела, усиленным потоотделением, ознобом, в некоторых случаях сочетается с признаками интоксикации: тошнотой, рвотой, слабостью, общим недомоганием. Свойственна широкому кругу инфекционных и воспалительных заболеваний, онкологии. Диагностическая задача заключается в выявлении причин лихорадки, выбора адекватного курса лечения.

Причины лихорадки
Лихорадка — ранний признак инфекционных заболеваний, когда другие симптомы ещё не наблюдаются. При поражении болезнетворными микроорганизмами верхних дыхательных путей (тонзиллит, ОРВИ, ОРЗ, гайморит) лихорадка продолжается от трёх до семи дней. Если высокая температура тела сохраняется дольше недели, то вероятнее всего, она вызвана злокачественными опухолями, заболеваниями инфекционно-воспалительного характера, системным поражением соединительной ткани. В основе развития лихорадки могут лежать следующие состояния:
- инфекционные заболевания почек, легочной ткани, костного мозга, сердца, туберкулёз, другие инфекции;
- злокачественные новообразования разной локализации;
- ревматические болезни: системная красная волчанка, болезнь Крона, ревматизм, аллергический васкулит;
- наследственные патологии;
- нарушение обмена веществ;
- психические и психоэмоциональные расстройства.
Лихорадка может быть следствием переохлаждения, плохого питания, ослабления иммунной защиты.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Апреля 2022 года
Содержание статьи
Типы лихорадки
Чаще лихорадка начинается остро с повышения температуры тела свыше 37 градусов при подмышечном измерении, и 37.8 градусов — при ректальном или оральном способе. Сопровождается ощущением жара, ознобом, мышечной дрожью в теле, слабостью, недомоганием, головной болью, феноменом “гусиной кожи”. Дополнительно может наблюдаться бледность кожи, раздражительность, суставная боль, потеря аппетита, бессонница, сыпь, приступы удушья, нарушения дыхания, рвота, тошнота.
Классификацию лихорадки проводят по разным признакам:
Методы диагностики
С целью выяснения причин лихорадки терапевт проводит всестороннее комплексное обследование пациента. В процессе диагностики важно установить вид лихорадки, источник заражения, инфекцию. Выявить конкретную болезнь, тип возбудителя, его устойчивость к антибактериальным препаратам можно с помощью данных общего и биохимического анализа крови, мочи, коагулограммы, бактериологического посева из носоглотки. В соответствии с проявлениями болезни одновременно с лабораторными анализами врач может назначить:
- магнитно-резонансную томографию головного мозга;
- УЗИ брюшной полости;
- электрокардиографию;
- рентгенологическое обследование легких;
- статистическую сцинтиграфию скелета с целью определения злокачественных опухолей, метастазов.
В сети клиник ЦМРТ диагностику причин лихорадки проводят следующими способами:

Лихорадка возникает при повышении температуры тела. Обычно человек при этом чувствует слабость, озноб, головную боль. Чаще всего жар является признаком простуды или инфекции. Это естественная защитная реакция организма. Сбивать жар нужно не всегда, но в некоторых случаях, если температура быстро повышается, она может стать опасной. Читайте в нашей статье о причинах и симптомах высокой температуры, о том, как правильно ее измерять и сбивать.
Причины лихорадки
Жар появляется, когда в кровь попадают пирогены – липиды, белки, токсины и другие вещества, привнесенные с вирусами, бактериями или аллергенами. Они взаимодействуют с клетками иммунной системы. Из-за этого начинают вырабатываться цитокины, влияющие на процессы терморегуляции, и температура тела начинает подниматься.
Существует много причин, из-за которых может появляться лихорадка. Они могут быть относительно неопасными, например:
- Недавняя вакцинация.
- У детей — прорезывание зубов.
- Перегревание, если человек долго находился в бане или на солнце в жаркую погоду.
- Употребление острой или горячей еды.
- Физическая активность.
Причины могут быть и серьезными, требующими обращения к врачу:
- Инфекционные заболевания: грипп и парагрипп, энтеровирус, дизентерия, менингит, грибковые, паразитарные и другие болезни.
- Болезни органов дыхания: отит, плеврит, пневмония, бронхит и другие.
- Заболевания органов пищеварения в острой форме: холецистит, панкреатит, аппендицит и другие.
- Болезни почек: гломерулонефрит, пиелонефрит.
- Аутоиммунные заболевания.
- Сепсис, абсцесс.
- Интоксикация: отравление некачественными продуктами питания, продуктами распада этанола (после употребления алкоголя), тяжелыми металлами.
- Воспаление головного мозга: энцефалит, менингит, менингоэнцефалит.
- Образование злокачественных опухолей.
- Осложнение травм: глубоких ран или переломов, электротравм.
- Побочный эффект или следствие передозировки при приеме некоторых лекарственных средств.
Возможных причин жара очень много, и не всегда удается точно их установить. Существует лихорадка неясной этиологии. При ней никаких других симптомов или изменений в самочувствии нет, а высокая температура сохраняется на срок до 3 недель.
Типы лихорадки
Нормальной считается температура тела 36,6 градуса Цельсия, но у здорового человека она может быть немного ниже или выше. Температура тела также может изменяться в течение дня — например, немного повышаться после сытной еды. Это не является лихорадкой. Повышенной считается температура 37,1°C и выше.
Существует четыре степени повышения температуры:
- субфебрильная — 37,1-38°C;
- умеренная — 38,1-39°C;
- высокая — 39,1-41°C;
- чрезмерная — выше 41,1°C.
Лихорадка может быть острой (сохраняется не дольше двух недель, обычно проходит за несколько дней) или подострой (может сохраняться на срок до шести недель).
Существует шесть типов лихорадки, которые различаются по тому, как изменяется температура:
- Постоянная. Высокая температура с колебаниями в пределах 1°C держится в течение нескольких дней. При жаре нет озноба или сильной потливости.
- Ремитирующая. Суточные колебания температуры могут составлять 1-2°C, при этом она не опускается до нормальных значений. Ее снижение может сопровождаться потоотделением. Периодически может начинаться озноб.
- Интермиттирующая. Периоды нормальной и повышенной температуры чередуются, причем изменение значений термометра может быть и резким, и постепенным. Когда температура повышается, человек чувствует озноб, при снижении его бросает в пот.
- Извращенная. Температура тела утром выше, чем вечером.
- Гектическая. При такой лихорадке суточные перепады температуры составляют 3-4°C, она может опускаться ниже нормальных значений.
- Неправильная. Закономерности в изменениях температуры тела нет. Лихорадка сопровождается потоотделением и познабливанием.
Опасна ли лихорадка?
Обычно лихорадка нормально переносится взрослыми и детьми и не является опасной. При этом важно контролировать значения температуры тела и то, как она изменяется. Ее резкое и быстрое повышение до значений больше 40°C может быть опасным.
Важно! Жар переносится тяжелее и является более опасным для людей в пожилом возрасте, для тех, у кого есть хронические болезни сердца или органов дыхания, эндокринные или неврологические заболевания. Также возможна индивидуальная непереносимость жара. В этом случае при лихорадке могут появляться судороги.
Осложнения
При некоторых заболеваниях лихорадка может вызывать дополнительные осложнения. Она может усиливать сердечную или дыхательную недостаточность у пациентов с хроническими болезнями сердца и органов дыхания. При психических заболеваниях жар может ухудшать состояние. У детей высокая температура может вызывать фебрильные судороги.
Симптомы и особенности
При повышении температуры появляется несколько характерных симптомов:
- головная боль;
- озноб, когда температура повышается, и потливость при ее снижении;
- ломота в мышцах;
- слабость;
- снижение аппетита;
- обезвоживание;
- боль, резь в глазах при ярком свете.
У детей могут появляться некоторые дополнительные симптомы:
- Кожа становится бледной или покрасневшей (может появляться румянец на щеках).
- Снижение аппетита или отказ от еды и питья.
- Возможны затруднения при проглатывании еды.
- Ребенок может становиться раздражительным, вялым, но иногда лихорадка никак не влияет на поведение и активность.
При сильной лихорадке могут появляться более тяжелые симптомы, например, судороги, спутанность сознания, рвота и понос.
Диагностика заболевания: как измерить температуру
Для диагностики лихорадки измеряют температуру тела. Это можно сделать несколькими способами.
Чтобы измерить температуру в подмышечной впадине, термометр зажимают рукой в подмышке примерно на 10 минут. Кожа должна быть сухой, наконечник термометра должен плотно прилегать к ней.
При измерении температуры в прямой кишке до введения наконечник термометра смазывают вазелином и вводят на глубину до 2 см через задний проход на 1-2 минуты. Ректальное измерение считается самым точным. Оно выполняется быстро, и его рекомендуют использовать для маленьких детей.
Чтобы измерить температуру во рту, нужно поместить наконечник термометра под язык на 3 минуты (или до сигнала цифрового термометра). За 15 минут до термометрии ничего не едят и не пьют. Способ подходит для взрослых и детей старше 4 лет.
Для измерения температуры в ухе используют ушной инфракрасный термометр с наконечником специальной формы. Термометр подносят к уху, направляя его датчиком в сторону слухового прохода. Измерение выполняют до звукового сигнала. Вставлять наконечник в слуховой проход не нужно. Способ можно использовать для детей старше 6 месяцев и для взрослых.
Важно! До и после каждого измерения температуры (особенно, если оно выполняется ректально или орально) наконечник термометра нужно обрабатывать дезинфицирующим средством. Для ректальных и оральных измерений нельзя использовать один и тот же термометр.
Если термометра нет, примерно оценить температуру можно с помощью прикосновения. Для этого сначала нужно коснуться своей кожи, а затем кожи другого человека: так можно почувствовать, является ли она горячей. Косвенным признаком жара может быть обезвоживание. Чтобы проверить его, нужно несильно ущипнуть кожу на тыльной стороне руки. Если кожа не расправляется мгновенно, организм может быть обезвожен.
Виды термометров
Существует три основных вида медицинских термометров: ртутные, электронные и инфракрасные (рис. 1). Они различаются по принципу действия, по точности и способу применения.
Ртутные термометры
В колбу такого термометра залита ртуть, объем которой уменьшается или увеличивается при изменении температуры. Ртутные градусники очень точны, у них минимальная погрешность, они подходят для измерений в подмышечной впадине, орально или ректально. С другой стороны, у них большое время измерения. Содержащаяся в них ртуть опасна для здоровья, а сами термометры являются хрупкими и часто бьются. С 2020 года ртутные градусники запрещены в соответствии с Минаматской конвенцией о ртути. Россия подписала ее в 2014 году.
Что делать, если разбился ртутный градусник?
Если ртутный термометр разбился:
- Сразу же выводите людей и животных из помещения.
- Наденьте влажную повязку или маску, чтобы защитить органы дыхания.
- Отключите отопительные приборы, откройте окно, чтобы понизить температуру воздуха и замедлить испарение ртути.
- Закройте дверь, чтобы не появился сквозняк.
- Защитите руки перчатками, чтобы не допустить контакта ртути с кожей.
- Соберите ртуть в плотно закрывающуюся емкость с водой, например, в банку. Для сбора можно использовать медицинскую спринцовку, бумагу, скотч или пластырь. Нельзя пытаться собирать ртуть пылесосом или веником.
- Банку с ртутью временно можно поместить на балкон или вынести на улицу, оставив в таком месте, где она точно не разобьется.
- В помещении сделайте влажную уборку, помойте пол большим количеством воды, не используя при этом бытовую химию.
- Сдайте собранную ртуть на станции МЧС или СЭС, в пункт приема или демеркуризационный центр.
Электронные термометры
Измерение температуры электронным термометром выполняется контактно (градусник должен касаться кожи или слизистой). Показатель температуры определяется измерением электрического сопротивления проводника. Такие градусники можно использовать для измерения температуры на коже, в прямой кишке, во рту. Их форма может быть традиционной, в виде полоски, которая наклеивается на лоб, в виде соски (используются для маленьких детей). Измерение выполняется быстро. Когда оно закончено, термометр подает звуковой сигнал. Среди недостатков — погрешность измерений и ограниченный срок службы. Когда срок гарантии для электронного градусника истекает, нужно периодически проводить его поверку, чтобы убедиться, что он выполняет измерения точно.
Бесконтактные термометры
Реагируют на инфракрасное излучение кожи человека и преобразуют его в значения температуры. Выполняют измерение за несколько секунд. Могут быть ушными (с наконечником особой формы). Их не нужно дезинфицировать до или после применения. Недостатки — высокая цена и погрешность до 0,2°C при измерениях.
Когда и как нужно сбивать температуру?
Использовать лекарства для того, чтобы сбивать температуру, нужно не всегда. Пока она остается в пределах 38,9°C, взрослым можно не использовать жаропонижающие средства, если самочувствие остается нормальным. Исключение — пожилые люди, а также люди с болезнями сердца, органов дыхания, неврологическими и другими тяжелыми заболеваниями.
Для снижения температуры используются жаропонижающие или нестероидные противовоспалительные средства. По рекомендациям Всемирной организации здравоохранения, безопасными считаются препараты на основе парацетамола и ибупрофена (но их не нужно применять вместе). При лихорадке лекарства принимают только в случае, если жар начинает нарастать (не нужно пить их постоянно). Между приемами обязательно соблюдают интервал, рекомендованный лечащим врачом или указанный в инструкции препарата.
При высокой температуре важно использовать нелекарственные методы лечения:
- Отдых. Важно оставаться дома, отдыхать, соблюдать постельный режим.
- Питьевой режим. Лихорадка вызывает обезвоживание, поэтому больному нужно пить больше жидкости. Это поможет быстрее вывести токсины.
- Защита от перегрева. Лучше, если одежда будет легкой, не слишком теплой. Воздух в комнате должен быть прохладным. Периодически ее можно проветривать.
- Обтирание. Сбить жар и улучшить самочувствие поможет обтирание прохладной водой. Для этого используют влажную губку или салфетку, протирая кожу на разных участках тела в течение нескольких минут.
Важно! Холодная ванна или душ не всегда эффективны при высокой температуре. Прохладная вода охладит тело, но она также может вызвать дрожание мышц и озноб, из-за которых жар только усилится.
При лихорадке у ребенка важно, чтобы температура не становилась выше 38,5°C. Для этого можно давать рекомендованные врачом жаропонижающие средства, следить, чтобы ребенок не перегревался (не нужно укутывать его). При повышении температуры можно делать обтирания прохладной водой, но не спиртом, водкой или уксусом. Также необходимо исключить обезвоживание: все в порядке, если ребенок достаточно пьет, мочится в среднем раз в четыре часа, а его моча остается светлой. Чтобы корректировать баланс жидкости, ребенку можно давать сладкие напитки, соки, компоты, воду. Пока сохраняется жар, нужно постоянно наблюдать за ребенком, контролировать его состояние и обращаться к врачу, если оно ухудшается (рис. 2).
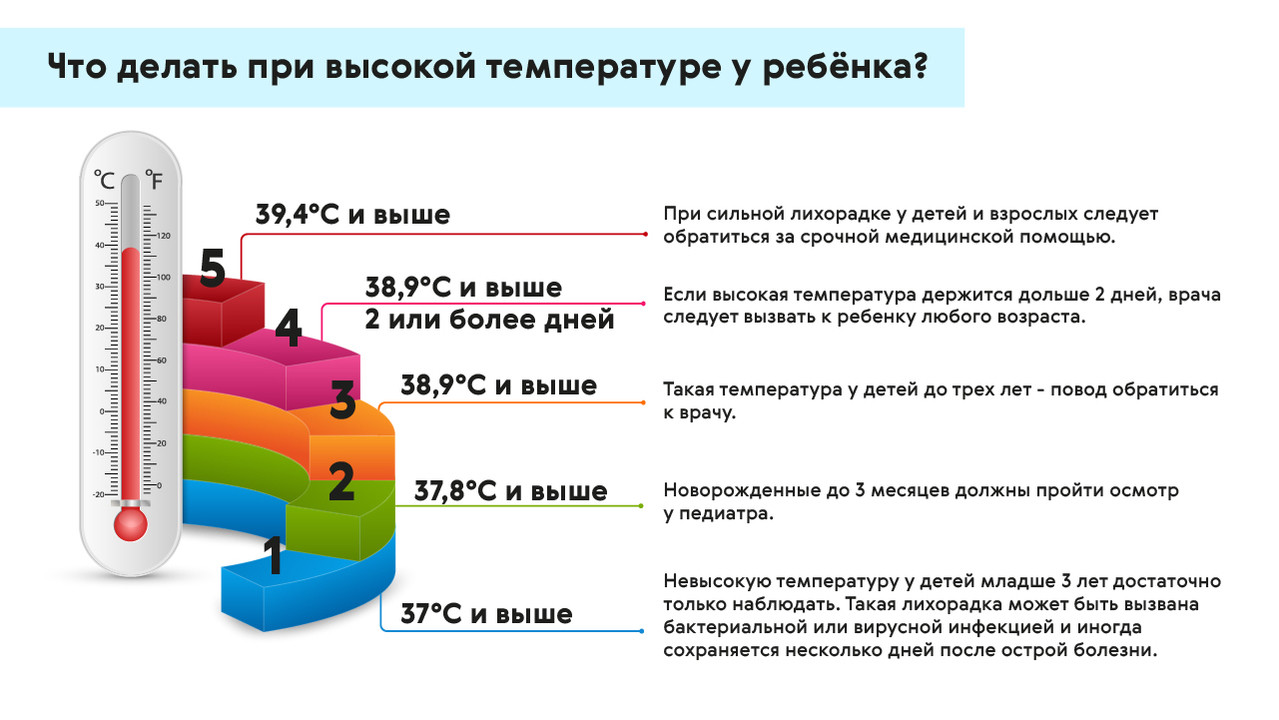
Рисунок 2. Что делать при высокой температуре у ребенка. Источник: МедПортал
Когда нужно обратиться к врачу?
При лихорадке у взрослого обратиться к врачу нужно, если температура тела поднимается выше 40°C, и жаропонижающие средства не помогают ее сбить. Помощь врача также нужна, если жар появляется у пожилого человека, если есть болезни сердца, органов дыхания, неврологические заболевания, ослабленная иммунная система.
При лихорадке у маленького ребенка обращаться к врачу нужно, если температура поднимается выше 38°C для возраста младше трех месяцев или выше 39°C – для возраста старше трех лет.
Срочная медицинская помощь взрослому человеку нужна при появлении вместе с лихорадкой следующих симптомов:
- сильная головная боль;
- нарушения дыхания и отек горла;
- рвота;
- боль в животе или при мочеиспускании;
- сильная боль в груди;
- спутанность сознания;
- судороги;
- быстрое распространение по телу кожной сыпи.
При лихорадке у ребенка вызвать скорую помощь нужно при любом из следующих условий:
- Температура поднимается у младенца (возраст до 2 месяцев).
- Есть признаки тяжелого обезвоживания (редкое мочеиспускание, сухие слизистые и язык, сонливость или возбуждение, беспокойство, при плаче нет слез).
- Появляются судороги.
- По телу распространяется сыпь или появляются кровоподтеки.
- Дыхание затрудненное, медленное или слишком быстрое, прерывистое.
- Появляется апатия, сонливость, ребенка не удается разбудить.
- Рвота.
- Сильная головная боль.
Как можно быстрее, в течение нескольких часов обратиться к врачу нужно, если жаропонижающие не помогают сбить температуру, если возраст ребенка меньше 6 месяцев, его состояние ухудшается, или есть риск обезвоживания из-за отказа от питья, поноса, рвоты.
Заключение
Чаще всего жар появляется из-за инфекций. Обычно он не является опасным, его не нужно сбивать. При этом важно постоянно контролировать температуру, измерять ее, использовать жаропонижающие, если она сильно поднимается. Если это не помогает, состояние ухудшается, или у человека есть тяжелые сопутствующие заболевания, важно как можно быстрее обратиться к врачу.

Грипп и острые респираторные вирусные инфекции ― заболевания, которым покорны все возрасты и географические широты. По оценкам специалистов, до 6 лет из прожитых 60 каждый человек болеет гриппом и другими ОРВИ._ _Если вы не готовы вычеркнуть из своих планов 6 лет полноценной жизни ― укрепляйте иммунитет!
Что такое иммунитет?
Видовой иммунитет
Индивидуальный естественный иммунитет
Вырабатывается в течение жизни по отношению к определенным возбудителям заболеваний. Так, человек, переболевший корью или ветряной оспой, второй раз уже не заболеет этими недугами ― по крайней мере в том случае, если у него нет серьезных проблем с иммунной системой. Индивидуальный естественный иммунитет может быть как длительным или даже пожизненным, так и кратковременным. После перенесенных гриппа или другой острой респираторной вирусной инфекции человек, как правило, некоторое время (от 2 до 6-8 недель) невосприимчив к тому конкретному вирусу, который стал причиной заболевания. Особенностью индивидуального естественного иммунитета является то, что его можно укреплять.
Индивидуальный искусственный иммунитет
Развивается у конкретного человека после вакцинации против того или иного заболевания. Именно вакцинация и искусственный иммунитет помогли человечеству избавиться от таких страшных заболеваний, как чума, холера, тиф и оспа.
Собственные интерфероны ― барьер на пути вирусов
Для того чтобы иммунный ответ организма был полноценным, важно вести здоровый образ жизни, больше бывать на свежем воздухе, заниматься физкультурой и спортом и следить за тем, чтобы организм получал достаточное количество питательных веществ и витаминов. Но если помощь нужна срочно, и первые симптомы гриппа или ОРВИ уже дали о себе знать, на помощь организму приходят противовирусные препараты, обладающие в том числе иммуномодулирующим эффектом.
Препарат от простуды и гриппа Кагоцел®

Практически каждому из нас знакомо чувство озноба, появляющееся во время лихорадки, хотя иногда оно бывает и при нормальной температуре тела. Озноб возникает из-за того, что кровеносные сосуды сужаются, что замедляет кровообращение. Этот симптом, пусть и совсем не опасный на первый взгляд, нельзя оставлять без внимания, ведь причины, которые за ним кроются, могут быть самыми серьезными. Что же может вызывать озноб и какие меры предпринять при его возникновении? Об этом и пойдет речь в нашей статье.
Симптомы

Если озноб вызван повышением температуры при ОРВИ, нужно соблюдать несколько простых правил:
- Не переносить болезнь на ногах. Врачи постоянно сталкиваются с осложнениями, вызванными нежеланием пациентов лечиться дома. В период простуды организм человека особенно уязвим для вторичных инфекций, последствия которых могут быть самыми непредсказуемыми.
- Не сбивать температуру без необходимости. Гипертермия — естественная защитная реакция нашего организма, которая помогает бороться с патогенными микроорганизмами. Поэтому если температура не превышает 38оС и сравнительно легко переносится, желательно обойтись без жаропонижающих1.
- Обеспечить частое питье. В день следует выпивать не менее 2 литров жидкости. Лучше всего подойдет чай с лимоном (не слишком крепкий) и отвар липы. Теплое молоко с медом допускается в умеренных количествах (1-2 стакана в день), поскольку большое количество белка повысит нагрузку на печень. Очень полезен и отвар шиповника (тоже не более 2 стаканов в день)3.
- Регулярно проветривать помещение. Комната, в которой находится больной, не должна превращаться в термостат для микробов — необходима постоянная циркуляция свежего воздуха.
Поскольку озноб — всего лишь симптом, следует иметь точное представление о том, какое именно заболевание его спровоцировало. Для этой цели придется сдать различные анализы.
Причины
Озноб может возникать как нормальная физиологическая реакция на переохлаждение. В этом случае повода для беспокойства нет: наш организм просто посылает нам настойчивые сигналы, что слишком долгое пребывание на холоде может ослабить иммунитет. Это защитный механизм.
Также озноб часто появляется в тепле при повышенной температуре тела, которая сопровождает множество различных инфекционных заболеваний, включая коронавирусную инфекцию.




Но возможны ситуации, когда озноб никак не связан ни с инфекцией и повышением температуры тела, ни с переохлаждением. На этих случаях мы и остановимся подробнее.
Что такое лихорадка и почему во время нее нас знобит?
Лихорадка — это реакция иммунитета, при которой организм повышает температуру тела, чтобы убить бактерии и вирусы. Чувство озноба возникает из-за изменения теплообмена в организме (рис. 1). Сбивание температуры устраняет чувство озноба, однако в этом случае борьба организма с патогенными микроорганизмами будет менее эффективной. Поэтому врачи не рекомендуют жаропонижающие средства при температуре ниже 38оС, если она переносится более или менее нормально.
Стресс
Наш организм устроен таким образом, что в критических ситуациях кровоснабжение мышц усиливается. При этом происходит выброс адреналина и норадреналина, под влиянием которых сердце начинает биться быстрее, болевая чувствительность снижается, а работоспособность временно возрастает. Этот механизм формировался на протяжении долгих тысячелетий эволюции, чтобы в случае опасности мы могли либо убежать, либо устранить угрозу силовым методом.
К сожалению, эта система не настолько совершенна, чтобы разбираться в специфике стрессовых ситуаций, поэтому стрессовые гормоны у нас выделяются даже в случаях, не требующих бегства или применения силы. Стрессом могут стать приближающиеся экзамены у студентов или неожиданный визит налоговой инспекции у работников офиса. А из-за выброса в кровь адреналина в числе прочих эффектов возникает спазм сосудов, который и вызывает чувство холода.

Может ли тревога вызвать озноб?
Озноб нередко возникает при тревожных расстройствах. К этой группе заболеваний относятся различные фобии (например, боязнь замкнутого пространства, насекомых, общественного транспорта, смерти и т.д.), а также панические атаки.
Существует генерализованное тревожное расстройство, когда человек испытывает страх или тревогу без видимых причин. При этом помимо озноба и необоснованных страхов у пациента возникает чувство неприятного покалывания в области солнечного сплетения. Подобное состояние говорит о том, что ресурсы нервной системы истощены и человеку требуется как медикаментозная, так и психотерапевтическая поддержка.
Сахарный диабет
Чтобы всем клеткам хватало питания, в крови должен поддерживаться определенный уровень глюкозы. У здоровых людей так и происходит, а вот у больных сахарным диабетом из-за скачков в поступлении в организм инсулина могут случаться приступы гипогликемии, когда уровень сахара в крови резко снижается. Это опасно и может закончиться потерей сознания — гипогликемической комой. Одни из первых признаков недостатка сахара в крови — озноб и дрожь. Кроме них часто наблюдаются слабость, головная боль, потливость, внезапные перепады настроения, сухость кожи, увеличение массы тела и выпадение волос.
Вегетососудистая дистония
Вегетососудистая дистония (ВСД) представляет собой комбинацию симптомов, возникающих в результате нарушения работы вегетативной нервной системы, которая регулирует работу внутренних органов. Одним из многочисленных симптомов, возникающих при ВСД, является озноб. Помимо него у пациента могут отмечаться боли в сердце, беспокойство, приступы паники, нарушения артериального давления, ускорение пульса до 150 ударов в минуту (при верхней границе нормы 90 уд/мин)².
Климакс
Гормональные перестройки, происходящие в организме женщины в период менопаузы, отражаются на общем состоянии здоровья. Наиболее распространенные симптомы начинающегося климакса: нестабильность психоэмоционального состояния, снижение либидо, перепады артериального давления, озноб. При этом чувство озноба, как правило, сменяется ощущением жара во всем теле.
Заболевания щитовидной железы
Озноб очень часто возникает при заболеваниях щитовидной железы (в частности, при гипотиреозе). Если помимо него у пациента отмечается слабость, апатия, сонливость, ослабление иммунитета и снижение интеллектуальных способностей, необходимо как можно скорее обратиться к эндокринологу.
Онкологические заболевания
Если озноб сопровождается слабостью, быстрой утомляемостью, болевыми ощущениями любой локализации, снижением массы тела и плохим аппетитом, не исключено развитие опухолевых процессов в организме. Далеко не все виды онкологических новообразований определяются визуально — это касается опухолей внутренних органов, которые можно обнаружить только при помощи аппаратных методов диагностики (УЗИ, рентгенография, МРТ и т .д.) Разумеется, паниковать раньше времени не нужно, однако при этом нельзя и затягивать с визитом к специалисту — ситуацию необходимо прояснить и провести необходимые исследования.
Гипертонический криз
Некоторые люди, страдающие артериальной гипертензией, настолько привыкают к давящей головной боли, что почти не обращают на нее внимания. У человека, склонного к гипертонии, под влиянием стресса, физической нагрузки, приема алкоголя и других провоцирующих факторов может начаться гипертонический криз. В этом случае к привычной боли в висках и затылке присоединяется покраснение кожи, тошнота, потливость и озноб (рис. 3). Его появление должно быть настораживающим сигналом. В подобной ситуации необходимо срочно измерить артериальное давление, и если оно превышает 180/100 мм рт. ст., следует вызвать скорую.
Озноб как побочный эффект от приема лекарств
Иногда чувство озноба возникает как побочный эффект при приеме лекарств (например, обезболивающих) или неправильном их комбинировании с другими препаратами. Именно по этой причине важно внимательно изучать инструкцию перед применением того или иного медикамента: озноб может стать далеко не самым худшим побочным эффектом при неправильном употреблении фармакологических препаратов.
Синдром Рейно
Это вазоспастическое (проявляющееся спазмом сосудов) заболевание, при котором происходят приступообразные нарушения циркуляции крови в конечностях. Во время приступов помимо озноба пациенты сталкиваются с изменением цвета кожи на кончиках пальцев стоп и кистей (от бледного до синюшного) и чувством жжения и покалывания, которое сменяется ощущением жара. Подобные приступы возникают под влиянием самых разных провоцирующих факторов, но чаще всего — на фоне стресса, курения и эндокринных патологий.
Голодание
Озноб может наблюдаться как у людей, страдающих анорексией, так и у тех, кто по каким-либо соображениям придерживается чересчур строгой диеты. Знобить человека начинает по двум причинам: истощение подкожной жировой прослойки (наиболее актуально в случае с анорексией) и ухудшение циркуляции крови из-за недополучения важных питательных веществ.
Какими бы ни были цели голодания, следует понимать, что в таком режиме организм долго не проработает, и озноб — лишь первый сигнал о том, что организму не хватает энергетических ресурсов (то есть еды). Более того, при ряде заболеваний голодание категорически противопоказано, поэтому подобные эксперименты следует согласовывать с компетентным специалистом.
Причины озноба по ночам
У некоторых людей озноб возникает исключительно в ночное время суток. Как правило, они просыпаются среди ночи от холода даже в теплом помещении. Ночной озноб может свидетельствовать об интоксикации организма, возникающей при вялотекущих воспалительных заболеваниях внутренних органов (например, при хроническом гепатите или пиелонефрите). Такое явление нередко сопровождает системные заболевания (ревматоидные артриты, васкулиты, аутоиммунный тиреоидит и т.д.)¹.

Озноб и похмелье
Озноб часто возникает при похмелье. Это происходит из-за снижения уровня глюкозы в крови, а также в результате сильной интоксикации организма. Токсичен не столько сам этанол, сколько промежуточный продукт его распада — ацетальдегид. Улучшить самочувствие на следующий день после застолья помогут вода и свежий воздух.
Лечение при ознобе
Лечение будет напрямую зависеть от причины, вызвавшей озноб. При простудных заболеваниях лечение симптоматическое и общеукрепляющее. При выявлении инфекционных заболеваний назначаются антибиотики (этим должен заниматься исключительно врач, основываясь на результатах анализов).
Если озноб стал следствием гипертонии, пациенту подбирают курс гипотензивных препаратов (при гипертоническом кризе назначают мочегонные). Эндокринные заболевания лечат гормональными препаратами, а при сахарном диабете подбирается гипогликемическая терапия (коррекция уровня сахара в крови).
При ознобе, ставшем следствием стресса, достаточно просто принять седативный сбор, выспаться и постараться в дальнейшем всеми силами избегать ненужных стрессовых ситуаций. Если же чувство озноба возникает при генерализованном тревожном расстройстве, врач назначает антидепрессанты и анксиолитики (противотревожные средства).
Лечение онкологических заболеваний выполняют хирургическим, лучевым, лекарственным способами или их сочетанием. Хирургическое лечение предполагает оперативное вмешательство — опухоль удаляют механически или лазерным методом (в зависимости от ее размера, стадии и локализации). У химиотерапии много неприятных побочных эффектов (вплоть до выпадения волос), однако ее важность в борьбе со злокачественными опухолями нельзя недооценивать.

При ознобе лучше остаться дома. Фото: dmitrytph / Depositphotos
Диагностика при ознобе
Круг заболеваний, при которых возникает чувство озноба, очень широк, поэтому методы диагностики будут напрямую зависеть от того, какую именно болезнь заподозрит специалист. Практически наверняка будут назначены следующие исследования:
- общий клинический анализ крови (позволяет выявить воспалительные процессы, исключить анемию);
- биохимический анализ крови (актуален при оценке состояния внутренних органов);
- анализ крови на гормоны щитовидной железы (при подозрении на гипотиреоз или гипертиреоз);
- бактериологический посев отделяемого верхних дыхательных путей (при подозрении на инфекционные процессы)³;
- общий анализ мочи + посев на микрофлору (для выявления заболеваний почек и мочеполовой системы).
Помимо лабораторных анализов могут быть назначены и аппаратные исследования.
Разновидности озноба
Озноб классифицируют по двум главным критериям — длительности и частоте.
По длительности озноб может быть:
- Кратковременный — чувство зябкости проходит в течение нескольких минут.
- Продолжительный — озноб длится час и более.
По частоте возникновения выделяют:
- Однократный озноб. Чаще всего отмечается при заболеваниях инфекционной природы, реакциях на переливание крови, аллергии.
- Многократный озноб. Для него характерно чередование с периодами нормализации температуры и временного улучшения самочувствия (возникает при малярии или сыпном тифе).
Заключение
Озноб может возникать под влиянием физиологических причин и заболеваний самой различной этиологии. Однако вне зависимости от природы его возникновения следует понимать, что это защитная реакция организма, которую нельзя оставлять без внимания. Поэтому помимо устранения этого симптома необходимо воздействовать и на его причину.
Читайте также:

