Иммунологические тесты в диагностике туберкулеза
Обновлено: 19.04.2024
Антитела к возбудителю туберкулеза (M. tuberculosis) – это специфические иммуноглобулины, вырабатываемые иммунной системой в ответ на инфицирование возбудителем туберкулеза.
Синонимы русские
Суммарные антитела к Mycobacterium tuberculosis, иммуноглобулины класса G и M к возбудителю туберкулеза (микобактерии).
Синонимы английские
Anti-mycobacterium tuberculosis IgA, IgG, IgM, M. tuberculosis antibodies, IgA, IgG, IgM, MBT antibodies, total.
Метод исследования
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Туберкулез – это инфекционное заболевание, возбудителями которого являются аэробные микобактерии (M. tuberculosis, M. bovis, M. africanus, M. microti), распространенные в почве, воде и у животных. Mycobacterium tuberculosis – это вид микобактерий, который вызывает туберкулез у человека в 92 % случаев.
M. tuberculosis передается воздушно-капельным путем от больных туберкулезом в активной форме. У 90 % людей после первичного инфицирования микобактерии оседают в нижних отделах легких и не приводят к развитию заболевания, так как вырабатывается иммунный ответ, не допускающий увеличения количества бактерий. Однако в случае сильного ослабления иммунной системы туберкулезные палочки начинают активно размножаться и туберкулез переходит из латентной формы в активную. Возможно поражение легких, костей, суставов, мочеполовых органов, лимфатической системы, кожи, глаз и нервной системы.
Микроскопическое исследование посева мокроты по-прежнему считается "золотым стандартом" в диагностике туберкулеза. Однако данный метод имеет как свои достоинства (высокая специфичность), так и недостатки (низкая чувствительность, т. к. необходима определенная концентрация бактерий в образце). Эффективность метода ниже в отношении специфических категорий лиц (ВИЧ-инфицированных, людей старше 60 лет и детей, у которых к тому же существуют сложности со сбором мокроты). Кроме того, данное исследование занимает продолжительное время, т. к. для роста бактерий требуется 6-8 недель. Наряду с бактериологическим методом широко распространено рентгенологическое исследование. Оба метода применимы только к легочным формам туберкулеза. С другой стороны, при помощи метода туберкулиновой пробы практически невозможно дифференцировать латентную и активную формы туберкулеза.
Дифференциальная скрининговая диагностика активного туберкулеза возможна при помощи определения специфических антител к М. tuberculosis методом иммуноферментного анализа.
На активной стадии туберкулеза начинается интенсивная выработка IgG и IgM антител к специфическим антигенам, которые могут быть выявлены в сыворотке крови уже через месяц с начала активизации микобактерий. Среди антител при туберкулезе у взрослых обычно преобладают IgG, реже подавляющее количество антител представлено IgA. Антитела IgM у взрослых встречаются достаточно редко и более характерны для начальных стадий заболевания. У детей высокие титры специфических IgA и IgM отмечаются гораздо чаще, причем высокий уровень IgM иногда может сохраняться даже при большом стаже заболевания и относительно низких уровнях IgG и IgA-антител. В целом картина антительного ответа на туберкулез очень индивидуальна, сложна и зависит от большого числа факторов. Данный тест позволяет выявлять суммарный пул специфичных к антигенам микобактерий антител, что дает возможность охватить максимально большой спектр вариантов гуморального ответа на туберкулез. Высокая специфичность теста достигается использованием специфических для M. tuberculosis антигенов, что исключает ложноположительные результаты у вакцинированных и инфицированных другими микобактериями лиц. Чувствительность данной тест-системы составляет от 61 % (туберкулез лимфатических узлов) до 100 % (туберкулезный экссудативный плеврит) в зависимости от локализации инфекции; специфичность – 95 %.
Для чего используется исследование?
- Для выявления активного туберкулеза, в особенности внелегочных форм.
- Для мониторинга эффективности лечения туберкулеза.
- Для выявления инфицированных лиц.
- Для подтверждения диагноза (наряду с использованием дополнительных диагностических исследований).
Когда назначается исследование?
- Когда известно, что пациент имел длительный контакт с больными туберкулезом или что его работа связана с постоянным контактом с людьми из групп риска (бездомными, инъекционными наркопотребителями, лицами, находившимися в местах лишения свободы).
- При соответствующих симптомах: слабости, быстрой утомляемости, субфебрильной температуре тела, ночной потливости, персистирующем кашле в течение 2-3 недель, боли в грудной клетке (легочном туберкулезе), хронических болях в спине, суставах, брюшной области с невыясненной этиологией.
- При длительном безрезультатном лечении хронического простатита, цистита, пиелонефритов и при воспалении эндометрия (туберкулезе мочеполовых органов).
- При анемии, лейкоцитозе.
Что означают результаты?
- Активная форма туберкулеза различной локализации.
- Антитела, оставшиеся после перенесенного заболевания.
- Тубинфицированность – присутствие микобактерий в организме (если нет клинических проявлений заболевания).
Что может влиять на результат?
Эффективное лечение туберкулеза сопровождается резким увеличением количества антител, уровень которых приходит в норму по истечении некоторого времени.
Туберкулез является одной из опасных и одновременно распространенных инфекций в нашей стране. Если вы поищите литературу по фтизиатрии на территории США, то удивитесь, ее практически нет. Причина - туберкулез практически искоренен на территории США и считается социально значимым заболеванием, которое прямо указывает на качество жизни населения страны.
В нашей стране риск заболеть туберкулезом подстерегает нас везде, так как среди нас множество сограждан, приезжих из стран Азии, которые являются либо больными, либо носителями туберкулеза. А туберкулез это одно из тех заболеваний, где актуальна латинская поговорка "Quo bene diagnostit - bene curat" - "Кто хорошо диагностирует, тот хорошо лечит", так как чем раньше врач выявляет заражение туберкулезом, тем он успешнее лечит своего пациента. Сегодня в статье я предлагаю разобрать современную отечественную диагностику туберкулеза. Какой анализ на туберкулез сдать, чтоб точно исключить заболевание?
Кому необходимы данные методы диагностики туберкулеза?
Методы обследования, отмеченные в заголовке данной статьи, необходимо выполнять всем у кого заподозрена туберкулезная инфекция. Она может быть заподозрена в ходе:
- выяснения жалоб, анамнеза,
- объективного осмотра пациента,
- лучевых методов обследования органов грудной клетки (флюорографии, рентгенографии, КТ),
- бронхоскопии с забором мокроты на исследование,
- анализов выпота, полученного при плевральной пункции,
- операциях на органах грудной клетки (при выявлении характерной диссеминации на висцеральной и париетальной плеврах).
Если в ходе данного обследования заподозрена туберкулезная инфекция, то ее необходимо исключать. Именно тут и начинают привлекаться иммунологические методы диагностики: проба Манту с 2 ТЕ, диаскинтест и T-SPOT.ТБ.
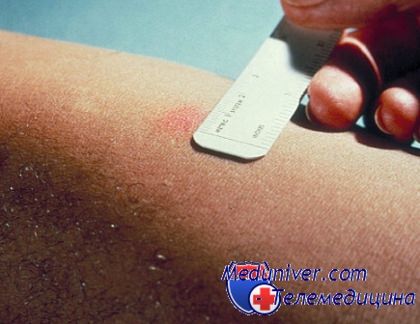
Какой иммунологический метод диагностики туберкулезной инфекции выбрать?
Если детям поголовно делают пробу Манту и у них начинают выявляться ложноположительные результаты, то у взрослых эти результаты оказываются ложноположительными уже чуть ли не в половине случаев. Следовательно, от пробы Манту у взрослых в нашей стране постепенно отказываются и заменяют диаскинтестом. В чем между ними отличия?
По сути, они одинаковые по механизму выявления инфекции, отличие лишь в том, что вводится пациенту для выявления реакции. При пробе Манту вводится туберкулин - продукт жизнедеятельности возбудителя туберкулеза, а при диаскинтесте - белки характерные для возбудителя туберкулеза, но полученные путем генетического изменения штаммов кишечной палочки. То есть, материал вводимый при диаскинтесте никак не связан напрямую с микобактериями туберкулеза.
Проба Манту и диаскинтест - это отечественные разработки, созданные в СССР и дорабатываемые в России.
На сегодняшний день изготовление тестов T-SPOT.TB локализовано в нашей стране во Владимирской области по лицензии выданной компанией из Великобритании Oxford Immunotec. В 2012 году тест можно было выполнить только в Санкт-Петербурге, сегодня сдать анализ на туберкулез методом T-SPOT.TB можно во всех городах присутствия "Лабораторий будущего ЛабКвест" (АО "ЛабКвест", Центральный офис: 121059, Москва, Бережковская набережная, д. 20, стр. 13, федеральный телефон 8 (800) 700-09-99).

Какой метод исследования оказывается более точным, чем T-SPOT.ТБ?
На сегодняшний день более точным методом исследования оказывается микробиологический, в ходе которого в материалах, полученных от пациента, пытаются выявить сами микобактерии туберкулеза. В качестве материала могут выступать:
- трехкратно сданная мокрота,
- мокрота полученная в ходе диагностической или лечебной бронхоскопии,
- жидкости полученной в ходе плевральной пункции,
- тканях полученных в ходе операции (к примеру, на грудной клетке).
Все эти материалы, как правило, окрашиваются методом Циля-Нильсена и выявленные микробы достоверно укажут, что у пациента туберкулезная инфекция.
Единственное, метод напрямую будет зависеть от качества забора материала и его направления на исследование. К примеру, мокрота, полученная при бронхоскопии, значительно более ценна, чем трехкратно сданные "плевки", а измененные ткани, полученные в ходе операции, более ценны, чем жидкость полученная при плевральной пункции.
Следовательно, микробиологический метод диагностики более точен, чем T-SPOT.TB, но качество направляемого материала может подвести и свести ценность метода к нулю.
Резюме
В нашей стране с 2012 года доступны все современные методы выявления туберкулезной инфекции, единственное, одни из них могут быть оплачены полисом обязательного медицинского страхования (ОМС), а другие нет. В рамках ОМС могут быть выполнены проба Манту и диаскинтест. Надо лишь получить направление врача. А вот T-SPOT.TB в рамках ОМС недоступен и может быть выполнен лишь за счет ДМС, либо личных средств граждан.
Видео современная диагностика и лечение туберкулеза у детей и подростков к.м.н., ст.н.с., детско-подросткового отдела ФГБУ НМИЦ ФПИ А.В. Казаков
- Вернуться в оглавление раздела "Пульмонология."
Автор: Искандер Милевски. Дата обновления: 11.9.2020
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лабораторная диагностика туберкулеза. Выявление бактерий туберкулеза.
В распознавании и дифференциальной диагностике туберкулеза, а также в определении эффективности проводимого лечения важную роль играют лабораторные методы исследования. Среди них большое значение имеют прежде всего способы обнаружения микобактерии туберкулеза в различных выделениях, воспалительных экссудатах, жидкостях и тканях организма больного.
При туберкулезе легких микобактерии находят прежде всего в мокроте. Частота, массивность и постоянство бацилловыделения зависят от формы процесса. Оно часто имеет место при инфильтративном и особенно деструктивном туберкулезе легких. Реже или периодически выделяют микобактерии больные очаговыми, диссеминированными и цирротическими формами туберкулеза без явного распада легочной ткани. Существенное значение имеет при этом состояние бронхов. При их специфическом поражении, но сохраненной дренажной функции микобактерии выявляются с мокротой сравнительно чаще и с большим постоянством, чем при нормальном состоянии бронхов или при их стенозе, вызывающем блокаду каверны.
Микобактерии туберкулеза находят в большом количестве в обильно выделяющейся мокроте, а в скудном отделяемом, наоборот, они встречаются реже и в виде единичных экземпляров. У больных, не выделяющих мокроту, лучшие результаты дает применение раздражающих аэрозольных ингаля пий 10—15% раствора поваренной соли в 1% растворе питьевой соды Н. М. Рудой и соавт. (1971) применяют с этой целью смесь, состоящую из 5 мл 10% раствора хлорида натрия, 1 мл химопсина, растворенного в физиологическом растворе, и 20 капель солутана.
Второе место по эффективности выявления бацилловыделения у больных, не выделяющих мокроту, занимает исследование промывных вод трахеи и бронхов, которое предложил Я. С. Зобин (1939). В настоящее время для анестезии гортани у взрослых применяют 0,25% раствор дикаина, разведенный в 10% растворе новокаина. Этот раствор наливают во время фонации на голосовые связки в количестве 0,5—1 мл. У больных с повышенным глоточным рефлексом этим раствором смазывают заднюю стенку глотки. Затем в трахею шприцем с напаянной канюлей вводят 10—20 мл физиологического раствора комнатной температуры.
При этом в результате раздражения слизистой оболочки бронхов возникает кашель, при котором из глубоких дыхательных путей вместе с введенной жидкостью выделяются слизь и мокрота. Это отделяемое исследуют на присутствие микобактерии туберкулеза или другой микробной флоры.
Исследование промывных вод бронхов редко сопровождается серьезными осложнениями. Только при сильном, длительном и приступообразном кашле иногда появляется кровохарканье, может аспирироваться инфекционный материал в здоровые участки легочной ткани, нарастает сердечная недостаточность. Такие явления отмечаются главным образом у больных с сопутствующей бронхиальной астмой, пороком сердца, гипертонией. В подобных случаях, очевидно, не следует прибегать к данному методу исследования. При отсутствии таких противопоказаний, особенно у больных с ограниченными формами процесса, у которых чаще всего и возникает необходимость в исследовании промывных вод бронхов, обычно не наблюдается каких-либо осложнений, и поэтому его можно производить не только в клинических, но и в амбулаторных условиях.
Менее эффективно производимое натощак исследование промывных вод желудка, в которых может содержаться бациллярная мокрота или бронхиальная слизь, чаще заглатываемая детьми, а иногда и взрослыми (Аrmand-Dellille, 1927). Кроме того, микобактерии могут проникать в желудок через его слизистую оболочку при гематогенном распространении инфекции в организме, а также при забрасывании бациоллосодержащей желчи (М. Д. Розанова, 1950). Пользоваться этим методом рекомендуется в тех случаях, когда не удается получить мокроту при раздражающих ингаляциях, при противопоказаниях к применению промывания бронхов или при невозможности их проведения по другим причинам.
Наименее информативно определение бацилловыделения с помощью исследований мазков слизи из гортани, а также промывания только верхних отделов дыхательных путей.
У части больных можно выделить микобактерии из крови. По наблюдениям 49 авторов, обобщенным в 1954 г. Dalencour, бациллемия отмечалась в среднем у 5,3% больных различными формами туберкулеза. П. И. Беневоленский (1945) установил ее у 3,7% больных туберкулезом легких (исключая страдающих гематогенным процессом). Чаще обнаруживают микобактерии в крови при туберкулезе кожи, обширных гематогенных диссеминациях в легких, при менингите. Однако, по сводным данным Kallos (1937). основанным на изучении гемокультур, выделенных от 14 502 больных, туберкулезная бациллемия имела место всего лишь у 1,13% из них.
Частота выявления микобактерии зависит не только от формы заболевания, метода получения материала, но и от способа его исследования (бактериоскопия, посев, заражение животных). Микобактерии туберкулеза обнаруживают при прямой бактериоскопии мазков мокроты, окрашенных по Цилю—Нельсену, при микроскопии с использованием метода обогащения — флотации и люминесцентного способа исследования. Методы обогащения повышают частоту обнаружения микобактерии туберкулеза в мокроте, промывных водах желудка и бронхов, в экссудате, спинномозговой жидкости, в каловых массах на 10—20% по сравнению с результатами прямой бактериоскопии.
Среди бактериоскопических методов выявления бацилловыделения наиболее чувствительным является люминесцентная микроскопия, повышающая возможность обнаружения в мокроте микобактерии на 15—20% по сравнению с обычной бактериоскопией, а при исследовании мазков из флотационных колец — на 8—10%. При этом облегчается изучение некоторых биологических свойств возбудителя — старения культур, аутолиза клеток и др.
Некоторые авторы утверждают, что при флюоресцентной (люминесцентной) микроскопии микобактерии туберкулеза можно выявить даже чаще, чем при посевах мокроты и других материалов на различные питательные среды. Kolbel (1955) обнаружил их при простой бактериоскопии у 39,7% больных, при бактериологическом методе — у 52,1%, а при люминесцентной микроскопии — у 73,6%. На преимущество последнего метода указывают Т. Н. Ященко и И. С. Мечева (1973), Н. С. Страхов и соавт. (1973).
Для суждения об эффективности проводимой антибактериальной терапии придают прогностическое значение уменьшению (или сохранению) в динамике массивности бацилловыделения. Поэтому целесообразно не только констатировать бацилловыделение, но и оценивать его количественный показатель. При этом при бактериоскопии бацилловыделение оценивается как обильное, если находят микобактерии в каждом поле зрения, умеренное — при наличии «единичных микробов в 40—50 полях зрения и скудное — при нахождении их единичных экземпляров в препарате.
Положительная проба Манту. Оценка туберкулинодиагностики.
Выявление того или иного типа положительных проб имеет известное диагностическое и прогностическое значение. Так, гиперергические реакции чаще наблюдаются у лиц, инфицированных вирулентными микобактериями и больных первичным туберкулезом, реже — у вакцинированных БЦЖ и страдающих другими формами специфического процесса и неспецифическими заболеваниями. По наблюдениям ряда авторов, риск заболевания лиц с выраженной туберкулиновой аллергией больше, чем при умеренной и слабой чувствительности организма. Убедительны в этом отношении данные Edwards ц соавт. (1973), полученные при изучении заболеваемости туберкулезом призывников в военно-морской флот США.
При динамическом наблюдении за значительной их группой (66 761 человек) в среднем в течение 5 лет выяснилось, что при реакции Манту с папулой 6—11 мм заболеваемость на 100 000 обследованных составила 110,3, при размере папулы 12— 17 мм — 382,2, а при реакции 18 мм и больше — 371,8. Вместе с тем при динамическом наблюдении за одними и теми же лицами можно отметить колебания в состоянии туберкулиновой чувствительности. Кожные реакции на туберкулин усиливаются, например, при заболевании гриппом, вскоре после прививки оспенной вакцины или впрыскивания чужеродной сыворотки, под влиянием тироксина, прогинона, при наличии очагов неспецифической инфекции и других пара- или гетероаллергических факторов. В этих случаях реакции нередко имеют гиперергический тип.
Между тем при беременности, у больных корью, брюшным тифом, при малярии и микседеме, саркоидозе, лимфогранулематозе и ретикулоэндотелиозе, иногда после лечения кортикостероидными гормонами и противогистаминными препаратами (димедрол, бутадион, пипольфен и др.) туберкулиновые пробы становятся менее интенсивными или даже угасают. Резко снижается специфическая чувствительность при белковом голодании и авитаминозе. Тогда не только инфицированные, но и многие больные активным туберкулезом не реагируют на туберкулин или отвечают на него слабыми реакциями. В то же время массивная и длительная суперинфекция сенсибилизирует организм. Такое явление наблюдается не только у детей, но и у взрослых, имеющих тесный внутрисемейный, бытовой или производственный контакт с бацилловыделителями.
Изложенные данные следует, конечно, учитывать при анализе результатов массового обследования на инфицированность туберкулезом населения различного возраста. При этом следует иметь в виду, что ее показатели прогрессивно увеличиваются с возрастом изучаемых контингентов. Уровень инфицированности достигает максимума к 30—40 годам и несколько снижается у более пожилых людей. Этот феномен объясняют различными причинами: возможным биологическим излечением от туберкулеза лиц старше 50 лет, ослаблением вирулентности и патогенности микобактерий в обызвествленных или инкапсулированных очагах, физиологической депрессией центральной нервной системы, атрофическим изменением кожных покровов.
Возможно, все эти факторы играют роль, но нельзя забывать, что инфратуберкулиновая чувствительность, определяемая посредством БЦЖ-теста, у многих лиц пожилого возраста оказывается положительной, хотя туберкулиновые пробы у них выпадают отрицательными. Этот факт ставит под сомнение гипотезу о биологическом излечении от туберкулеза по крайней мере значительной части пожилых людей.

Вместе с тем следует иметь в виду, что в последние годы среди всех возрастных групп населения различных стран отмечается тенденция к снижению туберкулиновой чувствительности. Такое явление наблюдается прежде всего у взрослых без рентгенологических изменений в легких и внутригрудных лимфатических узлах. Оно имеет место также у носителей неактивных туберкулезных очагов в этих органах. Уменьшается туберкулинован чувствительность и больных туберкулезом. По данным диспансерного сектора Центрального института туберкулеза среди детей и подростков, больных активным туберкулезом, отрицательные туберкулиновые реакции в 1945—1950 гг. отмечались у 3,6%, в 1951 —1955 г. — у 6%, в 1956-1960 гг. - у 11%, а в 1963-1968 гг. - у 18,1%.
Такую же тенденцию отмечает Р. П. Грачева (1974). Не реагирует на различные дозы туберкулина и часть взрослых, больных туберкулезом легких. Кроме того, у них вое реже встречаются гиперергические реакции. По нашим наблюдениям, проведенным в период до Великой Отечественной войны, почти у всех взрослых, страдавших первичным туберкулезом, если они находились в состоянии пассивной анергии из-за крайней тяжести процесса, туберкулиновые пробы носили гиперергический характер. В 1946—1947 гг. Б. М. Хмельницкий с соавт. у 81% больных первичным туберкулезом обнаружили резко выраженную чувствительность к туберкулину и ускоренную РОЭ. Между тем при вторичных формах туберкулеза легких такое состояние отмечалось только у 10% больных.
В 1957 г. мы отметили дальнейшее снижение интенсивности кожных туберкулиновых реакций у взрослых, больных первичным туберкулезом. В последующее время только у Уз из них реакции имели резко выраженный характер, а в остальных случаях они выпадали нормергическими или даже гипергическими.
Наклонность к снижению туберкулиновой чувствительности можно отметить и у больных как с ограниченными, так и с распространенными формами вторичного туберкулеза. Такие же данные были приведены рядом авторов на съезде французских фтизиатров в Алжире в 1961 г., они подтверждаются и нашими наблюдениями.
Указанное изменение иммунологического состояния организма больных обусловлено рядом причин: повышением общей и специфической резистентности, профилактической вакцинацией БЦЖ, уменьшением массивности инфекции, патоморфозом туберкулеза, протекающего теперь без тяжелого и обширного казеозного поражения лимфатических узлов и при отсутствии выраженной тенденции к гематогенной диссеминации, применением химиотерапии и других эффективных методов лечепия.
При всем этом уровень специфической сенсибилизации организма больных туберкулезом легких и других органов остается более высоким, чем у инфицированных здоровых или у страдающих другими болезнями. Правда, этот вопрос до последнего времени остается спорным. По данным Н. С. Страхова (1969), распределение гиперергических, нормергических и сомнительных туберкулиновых реакций у инфицированных и не имеющих рентгенологических изменений в легких, а также у здоровых рентгеноположительных лиц и больных туберкулезом почти идентично. По данным Е. А. Гинзбурга (1965), различие в размерах реакций на оптимальную дозу туберкулина у здоровых инфицированных и у больных туберкулезом столь невелико, что не позволяет судить об активности процесса.
Но такую точку зрения разделяют не все клиницисты. Заслуживают внимания, например, результаты определения пробы Манту при различных дозах туберкулина PPD-R Т-23 (от 0,5 до 5 ТЕ) у взрослых здоровых и больных туберкулезом, изученные И. Ф. Куропаткиным (1967) в г. Электростали Московской области. В этом опыте средний диаметр инфильтрата, образовавшегося на все разведения туберкулина, у больных туберкулезом отчетливо превосходил таковой у здоровых, особенно при 0,5 ТЕ. Обращает на себя внимание и то обстоятельство, что при туберкулезе отрицательные реакции встречались значительно реже, чем у здоровых. Такое отличие наиболее отчетливо выражено при применении 2, 3 и 5 ТЕ. В. А. Васильев с соавт. (1966) также установили, что у 80% больных туберкулезом титр реакции Манту распределяется между 4 и 6 разведениями туберкулина, а у здоровых он в подавляющем большинстве случаев не превышает 4 разведений.
По данным Е. Б. Меве и соавт. (1970), средний размер инфильтрата на 1 ТЕ сухого очищенного туберкулина без твина у здоровых студентов такой же, как и у больных активным туберкулезом легких (10,2— 10,7 мм), но гиперергические реакции (папула размером 15 мм и более) несколько чаще наблюдаются у больных (14,6%), чем у здоровых (9,3%). Вместе с тем при первичном туберкулезе инфильтраты размером 15 мм и более обнаруживались почти в 5 раз чаще (у 34,2% больных), чем при вторичных формах процесса (у 7,2%).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Представляет собой рекомбинантный белок, продуцируемый генетически модифицированной культурой Escherichia coli BL21(DE3)/pCFP-ESAT. Содержит два связанных между собой антигена - CFP10 и ESAT6, присутствующие в вирулентных штаммах микобактерий туберкулеза, в том числе M.tuberculosis и M.bovis. Эти антигены отсутствуют в штаммах M.bovis-BCG, включая российский, из которого готовятся вакцины туберкулезные - БЦЖ и БЦЖ-М.Техника постановки Диаскинтеста идентична постановке пробы Манту с 2ТЕ и представлена в инструкции по применению препарата.
В соответствии с приказом №951 от 29.12.2014 г. Об утверждении методических рекомендаций по совершенствованию диагностики и лечения туберкулеза органов дыхания ДИАСКИНТЕСТ® проводят один раз в год всем детям с 8 лет до 17 лет включительно.
Детям с 12 месячного возраста до 7 лет включительно ДИАСКИНТЕСТ® проводится по показаниям (инфицирование МБТ) наряду с пробой Манту с 2 ТЕ ППД-Л. Показаниями для постановки ДИАСКИНТЕСТа® являются:
При наличии противопоказаний (отягощенный аллергологический анамнез, наличие ВИЧ-инфекции, индивидуальная непереносимость компонентов тестов) к постановке тестов in vivo (пр. Манту с 2 ТЕ, Диаскинтест) необходимо проведение тестов in vitro (QuantiFERON (QFT)-TB, ТB.SPOT).
Появление в клинической практике высокоспецифичных иммунологических тестов (IGRA-тесты) информативность которых достигает 94-97%, позволяет осуществлять диагностику ЛТИ среди населения. IGRA-тесты – иммунологические методы основанные на стимуляции Т-лимфоцитов пептидными антигенами (ESAT-6 (early-secreted antigenic target), CFP-10 (culture filtrate protein)) и выработке интерферона –γ (IFNγ), секретируемого клетками крови инфицированного МБТ человека.
TB.SPOT. TB test

Тест T-SPOT.TB для диагностики ТБ инфекции in vitro основан на количественной оценке сенсибилизированных Т-лимфоцитов в ответ на стимуляцию пептидными антигенами (ESAT-6 (early-secreted antigenic target), CFP-10 (culture filtrate protein)), которые присутствуют в нуклеотидной последовательности M.tuberculosis, но при этом отсутствуют у всех штаммов BCG и большинства нетуберкулезных микобактерий (кроме M.kansasii, M.marinum, M.szulgai).
Применение TВ.SPOT с целью диагностики туберкулезной инфекции с учетом характеристик теста предпочтительнее у пациентов с иммуносупрессией и ВИЧ-инфекцией.
QuantiFERON®-TB Gold In-Tube (QFT)

Тест для диагностики туберкулеза in vitro QuantiFERON® Gold ELISA основан на оценке продукции интерферона гамма (IFN-γ) после стимуляции сенсибилизированных Т-клеток смеси специфических пептидов (ESAT-6, CFP-10 и TB7.7). Проводится количественное определение интерферона гамма (IFN-γ) методом иммуноферментного анализа (ELISA, ИФА) при выявлении in vitro клеточного ответа.
Читайте также:

