Иммуномодулирующая терапия папилломавирусной инфекции
Обновлено: 18.04.2024
Поиск путей решения проблемы широкого распространения ВПЧ (вирус папилломы человека)-инфекции остается важнейшей медико-социальной проблемой современного здравоохранения. Низкая сексуальная культура населения, частая смена половых партнеров, незащищенный секс увеличивают риск развития ВПЧ-инфекции, способствуя росту числа воспалительных заболеваний генитального тракта, нарушению репродуктивной функции, а также формированию цервикальной интраэпителиальной неоплазии шейки матки. Длительное персистирование ВПЧ сопровождается развитием вторичных иммунодефицитных состояний, обусловленных истощением и как следствие – недостаточной работой звеньев иммунной системы. В настоящее время не существует единой этиотропной терапии и практически отсутствует системное лечение пациентов с ВПЧ-ассоциированной инфекцией. В статье представлены данные об основных принципах лечения данной группы заболеваний, следование которым позволяет достигать наилучших результатов; приводятся данные о лекарственном препарате Изопринозин (инозин пранобекс), сочетающем отчетливые иммуномодулирующие свойства с противовирусной активностью.
Поиск путей решения проблемы широкого распространения ВПЧ-инфекции – важнейшая медико-социальная проблема современного здравоохранения. Низкая сексуальная культура населения, частая смена половых партнеров, незащищенный секс увеличивают риск развития ВПЧ-инфекции, способствуя росту числа воспалительных заболеваний генитального тракта, нарушению репродуктивной функции, а также формированию цервикальной интра-эпителиальной неоплазии шейки матки [1, 2].
Ряд штаммов папилломавируса человека высокоонкогенный: в 70% случаев штаммы 16 и 18 ассоциированы с раком шейки матки (РШМ), в 10% – штаммы 31 и 45 [1]. В исследованиях Международного агентства по изучению рака, включивших 3085 случаев инвазивного цервикального рака, ВПЧ-16 был выявлен в 54% случаев сквамозноклеточных карцином и в 42% – аденокарцином, а ВПЧ-18 – в 11 и 37% случаев соответственно [2–4].
Большинство мужчин и женщин, ведущих половую жизнь, инфицируются ВПЧ, при этом главной особенностью данной инфекции считают ее широкое распространение среди подростков и молодых женщин преимущественно до 25 лет. Более чем у 80% женщин ВПЧ диагностируют уже через 2 года после начала половой жизни, при этом при наличии одного полового партнера вирусом заражаются до 20% [2]. ВПЧ обнаруживают у 99,7% женщин с гистологически подтвержденным диагнозом РШМ. Риск инфицированности одним штаммом ВПЧ не снижает риска инфицированности филогенетически родственным типом вируса [3].
По данным современных исследований, 85% женщин с типичными кондиломами вульвы и промежности имеют дополнительные очаги папилломавирусной инфекции во влагалище или на шейке матки, в 10–25% случаев ассоциированные с цервикальными интраэпителиальными неоплазиями (CIN – Cervical intraepithelial neoplasia) различных степеней тяжести [5].
Зачастую папилломавирусная инфекция выявляется совместно с другими заболеваниями, передающимися половым путем: урогенитальным хламидиозом, микоплазмозом, цитомегаловирусной и герпетической инфекциями, что оказывает заметное влияние на клинические проявления, особенности течения и прогноз.
С ВПЧ ассоциированы такие заболевания урогенитального тракта, как хронический эндоцервицит и вагинит, кондиломы шейки матки и наружных половых органов, CIN, РМШ, внутриэпителиальные неоплазии вульвы (VIN – Vulvar Intraepithelial Neoplasia) и вагины (VaIN – Vaginal intraepithelial neoplasia), простатическая интраэпителиальная неоплазия (PIN – Prostate intraepithelial neoplasia) и анальная интраэпителиальная неоплазия (AIN – Anal intraepithelial neoplasia) [6].
Длительное персистирование ВПЧ сопровождается развитием вторичных иммунодефицитных состояний, обусловленных истощением и как следствие недостаточной работой звеньев иммунной системы. На сегодняшний день установлено, что ВПЧ не инфицируют антигенпредставляющие клетки, и является причиной отсутствия прямого пути активации системы иммунитета при данной патологии. Ранние вирусные белки ВПЧ локализуются преимущественно в ядрах инфицированных клеток, не приводя к формированию полноценного иммунного ответа [2]. В то же время ранние белки ВПЧ активно синтезируются и инициируют процессы малигнизации инфицированных эпителиальных клеток. Поздние гены ВПЧ содержат кодоны, которые редко используются млекопитающими, из-за чего синтез капсидных белков вируса протекает медленно и в небольших количествах, тормозя развитие противовирусного иммунитета. Таким образом, в процессе эволюции сложился механизм, с помощью которого вирусная инфекция защищается от системного воздействия иммунитета хозяина.
В настоящее время не существует единой этиотропной терапии и практически отсутствует системное лечение пациентов с ВПЧ-ассоциированной инфекцией. Тем не менее сформулировано несколько принципов лечения данной группы заболеваний, следование которым позволяет достигать наилучших результатов.
Первым принципом лечения ВПЧ-ассоциированных заболеваний является комплексный подход, включающий использование различных методов деструкции гипер- и неопластических образований. Данные методы включают применение цитотоксических препаратов (подофиллин, подофиллотоксин и др.); химическую (трихлор-уксусная кислота, Солкодерм и др.) и физическую деструкцию (криодеструкция, лазеродеструкция, диатермокоагуляция, электрохирургический метод, фотодинамическая терапия).
Доказанное участие иммунных механизмов в развитии ВПЧ-инфекции, проявляющееся вторичным иммунодефицитом, служит обоснованием к использованию в ее терапии иммуномодулирующих лекарственных средств [7]. В связи с этим вторым принципом терапии ВПЧ-ассоциированных заболеваний является включение в план лечения иммунотропных средств разных групп и механизмов действия, позволяющих существенно повышать эффективность терапии, снижать частоту рецидивов и способствовать элиминации/эрадикации вируса. Необходимо отметить, что в числе иммуномодулирующих средств, применяемых для профилактики РШМ, в последние годы используют также и вакцину против ВПЧ.
Современная классификация иммуномодулирующих средств включает иммуномодуляторы микробного происхождения, природные и синтетические иммуномодуляторы, иммуномодуляторы на основе цитокинов. На сегодняшний день единственным иммуномодулирующим средством, рекомендованным европейским руководством по лечению дерматологических болезней, является инозин пранобекс, что указывает не только на особенности механизма его действия, но и на клиническую значимость этого лекарственного препарата [16].
Возможности применения препарата инозин пранобекс
По химическому строению инозин пранобекс является комплексным синтетическим препаратом, представляющим собой молекулярный комплекс, включающий инозин (гипоксантин-рибозид): пара-ацетиламинобензойная кислота (ацидобен): N,N-диметиламино-2-пропанол (димепранол)=1:3:3 комплекс.
Изопринозин относят к классу иммунофармакологических (иммунотропных) лекарственных препаратов, к группе иммуномодуляторов. Его основное действие – иммуномодулирующее, проявляется в восстановлении сниженной функции важнейших клеток иммунной системы – Т-лимфоцитов и моноцитов периферической крови. Следует отметить, что по физико-химическим свойствам препарат отличается от индивидуальных компонентов, образующих его структуру, что определяет различия в их фармакодинамике и фармакокинетике. Он более растворим, чем инозин, что улучшает его абсорбцию в желудочно-кишечном тракте и обладает заметно более высокой биологической активностью [8].
Молекулярные механизмы действия Изопринозина, в т.ч. определяющие противовирусные свойства, включают усиление подавленного/сниженного синтеза мРНК в лимфоцитах и осуществление в этих клетках процессов трансляции. Кроме того, Изопринозин в высоких концентрациях способен ингибировать активность цГМФ-фосфодиэстеразы. Указанные механизмы определяют противовирусную активность препарата, которая носит неспецифический характер и установлена в отношении значительного числа вирусов – простого герпеса I и II типов, герпеса Zoster, вируса Эпштейна–Барр, цитомегаловируса и др. [10].
Изопринозин относится к малотоксичным веществам и в этом отношении имеет преимущества перед другими синтетическими иммуномодулирующими средствами с противовирусной активностью. Фармакокинетика Изопринозина определяется строением и свойствами образующих его молекулу компонентов [11].
Препарат не обладает аллергизирующими, мутагенными, канцерогенными и эмбриотоксическими свойствами. Разрешен к применению детям и взрослым [12].
Согласно инструкции по медицинскому применению Изопринозина, утвержденной Минздравсоцразвития РФ, показаниями к его применению в нашей стране является лечение гриппа и других ОРВИ; инфекции, вызванные вирусом герпеса 1-го, 2 и 3-го и 4-го типов: генитальный и лабиальный герпес, герпетический кератит, опоясывающий лишай, ветряная оспа, инфекционный мононуклеоз, вызванный вирусом Эпштейна–Барр; цитомегаловирусная инфекция; корь тяжелого течения; папилломавирусная инфекция: папилломы гортани/голосовых связок (фиброзного типа), папилломавирусная инфекция гениталий у мужчин и женщин, бородавки; контагиозный моллюск. Противопоказания к применению Изопринозина: повышенная чувствительность к компонентам препарата; подагра; мочекаменная болезнь; аритмии, хроническая почечная недостаточность; детский возраст до 3 лет (масса тела до 15–20 кг) [10, 19].
В ряде рандомизированных плацебо-контролируемых клинических исследований установлена высокая эффективность применения Изопринозина в лечении инфекций, вызываемых вирусом простого герпеса. Монотерапия в дозах 3–4 г/сут как короткими курсами (5–10 дней) до исчезновения симптомов заболевания, в бессимптомный период – по 1 таблетке 2 раза в день в течение 30 дней для уменьшения числа рецидивов [19]. Длительный прием на протяжении 6 месяцев в непрерывном режиме ведет к сокращению сроков острого периода, предупреждает повторные обострения в течение 12–24 месяцев [14]. При этом действие Изопринозина достоверно отличается от плацебо и по эффективности сопоставимо с действием противовирусного препарата ацикловир. Также выявлено, что препарат оказывает терапевтическое и профилактическое действия на ряд пациентов с герпетической инфекцией, устойчивой к терапии традиционными противовирусными препаратами [8].
Клинические исследования, посвященные моно- и комбинированной терапии Изопринозином кондилом наружных половых органов у мужчин и женщин (остроконечных, вульвовагинальных и эндоцервикальных кондилом, ассоциированных с ВПЧ), указывают на его 100%-ную эффективность, что связано с воздействием препарата на ВПЧ не только в труднодоступных для хирургического или лазерного воздействия участках локализации кондилом, но и в нервных ганглиях.
В острую фазу Изопринозин назначают по 50 мг/кг массы тела больного (6–8 таблеток в сутки, разделенных на 3–4 приема) в течение 14–28 дней, далее с трехкратным повторением указанного курса с интервалами в 1 месяц [11, 15, 19].
Проведено клиническое изучение эффективности Изопринозина (50 мг/кг/сут) при папилломах гортани/голосовых связок (фиброзного типа) в комбинации с хирургическим удалением (лазерная хирургия) последних. Установлено, что прием препарата в течение 2 дней до операции и в течение последующих 8 дней сопровождается достоверным уменьшением частоты осложнений лазерной терапии, отсутствием кровотечения при выполнении операции, отсутствием или в незначительной степени выраженным отеком тканей гортани, устранением необходимости трахеотомии и улучшением голоса и речи пациентов после операции, а также снижением частоты рецидивов заболевания. Дополнительными результатами применения Изопринозина в комбинации с оперативным лечением являются упрощение и бóльшая эффективность оперативного удаления папиллом гортани [16]. Имеются данные, свидетельствующие об эффективном применении препарата детьми и взрослыми при лечении передающегося половым и бытовым путями инфекционного заболевания – контагиозного моллюска. Использование Изопринозина в дозе 50 мг/кг/сут в течение 10 дней как в монотерапии, так и в комбинации со стандартными методами наружной терапии приводит к разрешению кожных высыпаний как в острых, так и в хронических случаях заболевания. Эффективность терапии достигает более 75% [17].
Заключение
Таким образом, ВПЧ-ассоцииро-ванные заболевания гениталий являются широко распространенным видом патологии, имеющим большую медико-социальную значимость из-за высокого риска развития неопластических процессов, прежде всего РШМ. Экспериментальные и клинические исследования свидетельствуют о том, что иммунные механизмы играют важную роль в патогенезе ВПЧ-ассоциированных заболеваний и обусловленных ими вторичных иммунодефицитов, что позволило включить иммуномодулирующие лекарственные средства в арсенал терапевтических мероприятий при данных заболеваниях [18]. Результаты многочисленных клинических исследований свидетельствуют о том, что Изопринозин является препаратом, обладающим иммуномодулирующей активностью и неспецифическими противовирусными свойствами, показаниями к применению которого является ряд вирусных и иммунодефицитных заболеваний, в т.ч. ВПЧ-ассоциированных, и в гинекологической практике.
Литература
1. Dunne E.F., Unger E.R., Sternberg M., et al. Prevalence of HPV infection among females in the Unated States. JAMA. 2007;297:813–19.
2. Insinga R.P., Dasbach E.J., Elbasha E.H. Epidemiologic natural history and clinical management of human papillonavirus (HPV) disease: a critical and systematic review of the literature in the development of an HPV dynamic transmission model. BMC Infect Dis. 2009;9:119–26.
3. Роговская С.И. Папилломавирусная инфекция у женщин и патология шейки матки. Руководство для практикующего врача. М., 2005. 193 с.
4. Кедрова А.Г., Подистов Ю.И., Кузнецов В.В. и др. Роль противовирусной терапии в комплексном лечении больных эпителиальными дисплазиями и преинвазивным раком шейки матки. Гинекология. 2005;7(3):27–31.
5. Белоусова Т.А., Горячкина М.В. Папилломавирусная инфекция кожи и слизистых оболочек. Фарматека. 2010;1:32–6.
6. Moscicki A.B. HPV vaccines: today and in the future. J. Adolesc. Health. 2008;43(Suppl. 4):26–40.
7. Нестерова И.В. Стратегия и тактика иммунотерапии вторичных иммунодефицитов с инфекционным синдромом. Вестник МЕДСИ. 2009;3:24–32.
8. Прилепская В.Н., Костава М.Н., Назарова Н.М., Фофанова И.Ю. Эффективность применения Изопринозина при лечении вульводинии, обусловленной инфекционно-воспалительными процессами. РМЖ. 2009;17(16):1046–48.
9. Зарубаев В.В., Калинина И.А., Анфимов П.М. и др. Изучение противовирусной активности препарата Изопринозин в отношении респираторных вирусов. Отчет о НИР, НИИ Гриппа РАМН, СПб., 2008.
10. Левин Д.В. Лечение инфекции ВПЧ: настоящее и будущее (обзор зарубежной литературы). Инфекции, передаваемые половым путем. 2004;4:25–9.
11. Прилепская В.Н., Роговская С.И. Возможности Изопринозина в лечении хронических цервицитов и вагинитов. РМЖ. 2007;16(3):5–9.
12. Маркова Т.П. Применение изопринозина для профилактики повторных респираторных инфекций у часто болеющих детей // Фарматека, 2009. № 6. С.46–9.
13. Логинова С.Я., Борисевич С.В., Максимов В.А., Бондарев В.П. Оценка токсичности неспеци-фических противовирусных средств, предназначенных для профилактики и лечения опасных и особо опасных вирусных инфекций. Антибиотики и химиотерапия. 2009;54(3–4):11–4.
14. Georgala S., Katoulis AC., Befon A., et al. Oral inosiplex in the treatment of cervical condylomata acuminata: a randomised placebo-controlled trial. BJOG. 2006;113:10881091.
15. Линаск Л.И., Григорьева Е.Е. Опыт применения Изопринозина при заболеваниях шейки матки на фоне папилломавирусной инфекции у подростков и молодых женщин. РМЖ. 2008;16(19):1–4.
16. Mascaro J.M., Mascaro J.M. Бородавки и кондиломы. Европейское руководство по лечению дерматологических болезней. Пер с англ. / Под ред. А.Д. Кацамбаса, Т.М Лотти М., 2008. 84–8.
17. Долгушина В.Ф., Ахматова А.Н., Беренда М.Л. Эффективность Изопринозина в лечении хронического цервицита, ассоциированного с папилломавирусной инфекцией. Фарматека. 2009;14:51–4.
19. Инструкция по медицинскому применению препарата Изопринозин.
Об авторах / Для корреспонденции
Experience in application of galavit in the treatment of genital human papillomavirus infection in women
I.O. Borovikov, I.I. Kutsenko, C.I. Gorring
Kuban state medical university, Krasnodar, Ministry of Health of Russia, Krasnodar 350063, М. Sedina str. 4, Russia
Заболевания гениталий, вызванные вирусом папилломы человека (ВПЧ), привлекают пристальное внимание врачей, так как обладают высокой контагиозностью и способностью некоторых разновидностей вируса инициировать злокачественные процессы [13]. В настоящее время полной элиминации вируса из организма достичь невозможно в связи с отсутствием специфических противовирусных препаратов и вакцин, действующих на ВПЧ [3]. Поэтому основной задачей терапии является лечение клинических и субклинических форм папилломавирусной инфекции (ПВИ) и, по возможности, устранение условий, приводящих к манифестации инфекции [2, 3]. Основной целью терапии ВПЧ-индуцированных заболеваний женских половых органов является удаления индуцированных вирусом неопластических образований на коже и слизистых оболочках (кондиломы, цервикальная интраэпителиальная неоплазия), а также достижение ремиссии или компенсации заболевания. Лечение данной патологии включает целый комплекс терапевтических воздействий (в большинстве случаев заключающихся в деструктивных методах), при этом их эффективность варьирует от 30 до 90%, но частота рецидивов даже при самых современных способах лечения составляет 15–20% [2–4].
Изучению роли локального иммунитета в организме посвящено много научных работ последних лет. Синтез дефензинов и лактоферрина, обладающих бактерицидным и цитотоксическим эффектами, выработка протеолитических ферментов (протеазы, липазы, гликозидазы, фосфатазы) и лизоцима, процессы в лимфопоэтических тканях, образование антител и секреторных иммуноглобулинов, регуляция процессов миграции фагоцитов, экзоцитоза и фагоцитоза и некоторые другие функции обусловливают важную роль в защитно-приспособительных реакциях вульвовагинальной зоны, где происходят распознавание и презентация антигенов В- и Т-клеток лимфоидной ткани и запускается механизм формирования иммунного ответа [3–6]. С позиции клинической иммунологии реализация папилломавирусной инфекции в виде аногенитальных (вульвовагинальных) кондилом является проявлением вторичной иммунной недостаточности, характеризующейся дисбалансом как гуморального, так и клеточного звеньев иммунитета [5–8]. Причем именно иммунный дисбаланс является одной из причин рецидивирования данного заболевания [4–6].
В связи с вышеперечисленным целью настоящего исследования стала оценка клинической и иммунологической эффективности терапии папилломавирусной инфекции гениталий у женщин с применением препарата галавит.
Материалы и методы
Для изучения влияния препарата галавит в составе комплексной терапии остроконечных кондилом вульвовагинальной зоны было инициировано проспективное наблюдательное исследование в условиях реальной клинической практики. Исследование проводилось в амбулаторных условиях в течение 1 года наблюдения (сроки проведения: январь 2016 г. – март 2017 г.). Основным критерием включения было наличие у обратившихся за медицинской помощью женщин остроконечных кондилом вульвовагинальной зоны. Обследовано 120 женщин в возрасте от 19 до 40 лет. Из них 30 вошли в контрольную группу условно здоровых женщин (иммунологический контроль) и 90 женщин с наличием остроконечных кондилом вульвовагинальной зоны. Все больные случайным способом были распределены в 2 группы: I (основная) группа – 45 пациенток, получивших предлагаемую комплексную терапию и II группа (сравнения) – 45 человек, которой проводилось современное традиционное лечение методами, идентичными пациенткам основной группы, но без использования препарата галавит. Пациенткам основной (I) группы проводили терапию препаратом галавит (ректальные суппозитории, содержащие 100 мг аминодигидрофталазиндиона натрия) по 1 свече 1 раз в сутки в течение 10 дней (курсовая доза 1000 мг). На следующий день после первого суппозитория галавита производили удаление кондилом одним из методов (химическая деструкция (солкодерм), радиоволновая эксцизия).
ПВИ диагностировалась на основании клиники (наличие кондилом аногенитальной области при общем осмотре и кольпоскопии), цитологического исследования (койлоцитарная атипия клеток при окраске по Папаниколау – РАР-тест) и Digene Hybrid Capture System II с помощью тест-системы HPV Digene-test (Abbot-Digene, USA) с набором реагентов для выявления и генотипирования основных вирусов папилломы человека (13 типов ВПЧ с высокой и 5 типов с низкой степенью онкогенного риска). Это позволило произвести анализ распространенности данных типов вирусов среди исследованных групп больных.
Исследование параметров системного и местного иммунитета в условиях терапии проводили до лечения, на 14-е сутки от начала терапии (4-й день после окончания терапии препаратом галавит) и через 1 месяц после окончания лечения. Исследование популяционного и субпопуляционного состава лимфоцитов периферической крови проводилось методом прямой иммунофлуоресценции, концентрацию цитокинов в цервиковагинальной слизи (IL-1β, IL-4, IL-10, TNFα, IFNγ) определяли твердофазным иммуноферментным методом.
Критерием клинической эффективности считали отсутствие остроконечных кондилом в аногенитальной зоне после деструкции в течение всего срока наблюдения – через 1, 6 и 12 месяцев; критерием цитологической и микробиологической эффективности являлась Pap- и Digene-негативация.
Результаты исследования были обработаны методом вариационной статистики с определением критерия Фишера (F) для оценки непараметрических показателей групп малых выборок и критерием Стьюдента (t) для независимых групп. Анализ проводился с использованием программы Statistica 6.0.
Результаты и обсуждение
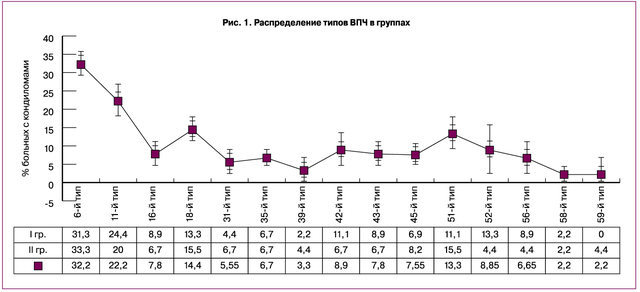
Выявлено, что основными возбудителями ПВИ аногенитальной зоны у женщин, являются вирусы папилломы человека (ВПЧ) низкого онкогенного риска (78,9±4,2%) (рис. 1). Из них основными типами ВПЧ, ответственными за появление остроконечных кондилом аногенитальной области, являются типы 6 (32,2±1,4%) и 11 (22,2±2,2%) (P<0,005). Достаточно часто обнаруживались и другие низкоонкогенные типы ВПЧ – 42 (8,9±3,4%), 43 (7,8±2,2%) и 45 (7,55±1,8%). Определенное эпидемиологическое значение имеют также некоторые типы высокоонкогенных вирусов, в частности 16 (7,8±1,2%) и 18 (14,4±2,2%).
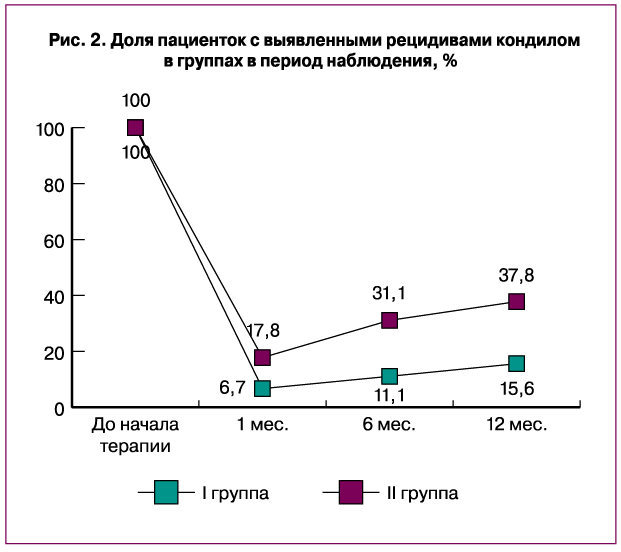
Микробиологическая диагностика на выявление ВПЧ в обеих группах была проведена через 6 и 12 месяцев после окончания терапии. В данном исследовании мы не ожидали появления каких-либо положительных результатов, так как считается, что в настоящее время полной элиминации возбудителя достичь практически невозможно [9]. Тем более интересно было увидеть, что на фоне предложенной терапии с применением иммуномодулирующего и противовоспалительного препарата галавит (I группа) через 6 месяцев у 53,3±3,4% больных обнаружена Digene-негативация ДНК ВПЧ. Через 12 месяцев отсутствие ВПЧ выявлено у 57,8±2,7% исследуемых I группы. В группе сравнения (II группа) через 6 месяцев от начала терапии Digene-негативация выявлена у 11,1±1,3% женщин, а через 12 месяцев – у 15,5±1,3% (P<0,05). По-видимому, Digene-негативация вируса папилломы человека произошла за счет малых, не регистрируемых данным методом, концентрации ДНК ВПЧ в исследуемом материале.
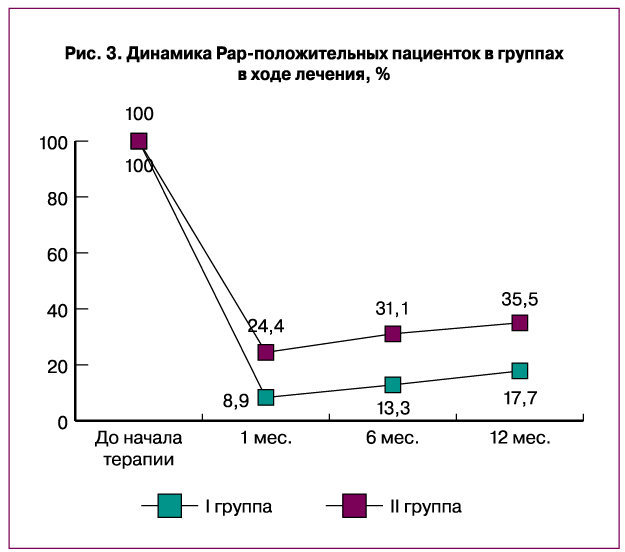
В ходе цитологического мониторинга через 1 месяц от начала терапии во II группе (сравнения) выявлено 24,4±2,1% пациенток с положительными Pap-мазками. Через 6 месяцев доля пациенток достигла 31,1±2,6%, а к 12 месяцам – 35,5±2,4% (р<0,05). В I группе (контрольной) динамика результатов цитологического Pap-теста была следующая: 1 месяц от начала терапии – 8,9±1,1% Pap-положительных пациенток, 6 месяцев – 13,3±2,3%, 12 месяцев – 17,7±2,2% (р<0,05) (рис. 3).
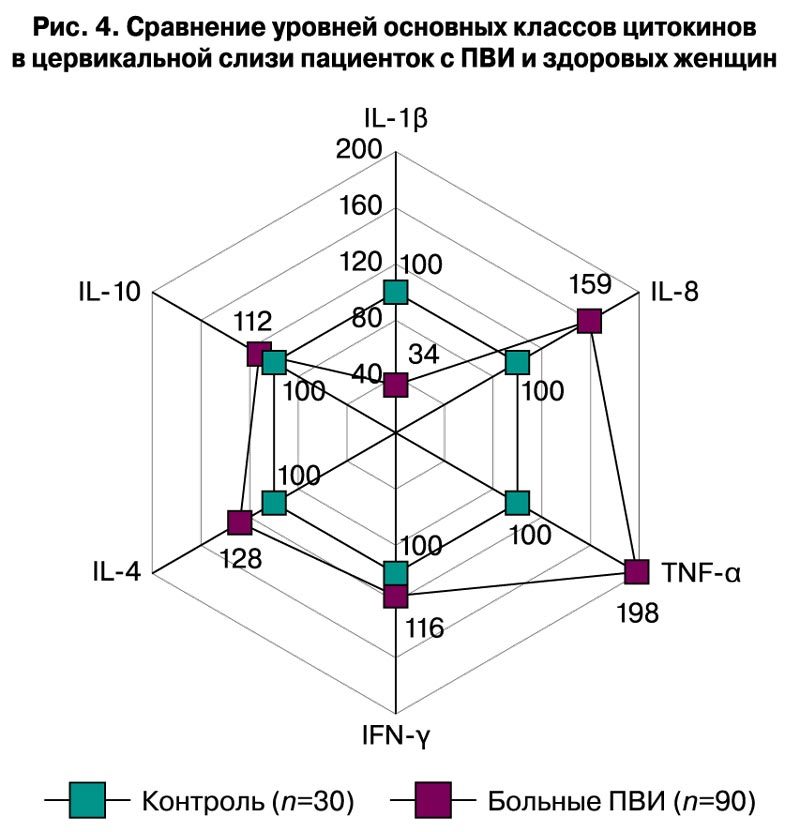
Проведенные иммунологические исследования показали, что при манифестации ПВИ в виде остроконечных кондилом вульвовагинальной зоны отмечалось снижение относительной и абсолютной концентрации Т-хелперов и Т-супрессоров в сыворотке крови, при тенденции к повышению процентного содержания NK-клеток и В-лимфоцитов. В цервиковагинальной слизи выявлялись достоверное (р<0,005) снижение концентрации IL-1β и недостоверное (р>0,05) повышение концентраций цитокинов TNFα, IL-4 и IL-10, при также минимальном увеличении IFNγ (рис. 4).
Сразу после окончания курса проводимой терапии в I группе концентрация IFNγ в сыворотке крови увеличилась более чем в 4,5 раза в сравнении с параметрами здоровых женщин и с исходными данными, а в цервикальной слизи – почти в 12 раз (табл. 1). Также в эти сроки отмечено достоверное (р<0,001) повышение в цервикальной слизи концентрации IL-1β (почти в 19 раз).
Таблица 1. Динамика концентрации цитокинов в цервикальной слизи у женщин исследуемых групп в процессе мониторинга (М±m; Р)
По остальным параметрам хоть и было выявлено повышение концентрации цитокинов IL-4, IL-8, IL-10 и TNFα, но оно не было статистически достоверным (р>0,05). В периферической крови на всех сроках мониторинга существенных изменений (кроме повышения концентрации IFN-γ) отмечено не было.
Таким образом, показано, что при применении препарата галавит в форме ректальных суппозиториев при лечении ПВИ отмечаются как системные, так и в особенности местные иммуномодулирующие эффекты, способствующие активации макрофагов и NK-клеток, оказывающих цитотоксический эффект на инфицированные вирусом клетки. Через 1 месяц после окончания лечения в I группе концентрация IFN-γ в сыворотке крови и цервикальной слизи практически не отличалась от значений здоровых женщин. У пациенток II группы на всех сроках наблюдения достоверных изменений в параметрах местного и системного иммунитета за исключением небольшого повышения в цервикальной слизи концентрации провоспалительных цитокинов выявлено не было.
Таким образом, предлагаемый комплексный метод лечения с использованием сочетанного применения деструктивной терапии на фоне ректального введения иммунотропного препарата с противовоспалительной активностью – галавит в сравнении с изолированным применением только деструкции остроконечных кондилом, является более эффективным в отношении ранней и поздней (6 и 12 месяцев) микробиологической санации (в 3,7 раза), а также имеет более высокую клиническую эффективность, заключающуюся в более полноценном исчезновении проявлений заболевания (в 2,6 раза) и создании условий для повышения местной резистентности к заражению, уменьшении количества манифестных форм заболевания, а также активации иммунных механизмов саногенеза.
Литература/References
Сведения об авторах:
Боровиков Игорь Олегович, к.м.н., доцент кафедры акушерства, гинекологии и перинатологии, ГБОУ ВПО Кубанский государственный медицинский университет Минздрава России. Адрес: 350063, Россия, Краснодар, ул. М. Седина, д. 4.
Куценко Ирина Игоревна, д.м.н., профессор, зав. кафедрой акушерства, гинекологии и перинатологии, ГБОУ ВПО Кубанский государственный медицинский университет Минздрава России. Адрес: 350063, Россия, Краснодар, ул. М. Седина, д. 4
Горринг Хава Израиловна, аспирант кафедры акушерства, гинекологии и перинатологии, ГБОУ ВПО Кубанский государственный медицинский университет Минздрава России. Адрес: 350063, Россия, Краснодар, ул. М. Седина, д. 4
About the authors:
Borovikov Igor O., MD, PhD, Department of Obstetrics and Gynecology, Kuban State Medical University, Ministry of Health of Russia. 350063, Russia, Krasnodar, Sedina str. 4.
Kutsenko Irina I., MD, Professor, Head of Department of Obstetrics and Gynecology, Kuban State Medical University, Ministry of Health of Russia. 350063, Russia, Krasnodar, Sedina str. 4
Gorring Chava Israilovna, graduate student, Department of Obstetrics and Gynecology, Kuban State Medical University, Ministry of Health of Russia. 350063, Russia, Krasnodar, Sedina str. 4
К настоящему моменту накоплен значительный опыт использования а-, b- и у-интерферонов (ИФН) в лечении ПВИ. В большинстве исследований отмечается их невысокая активность при местном применении. Известны различные схемы и методы введения интерфероновых препаратов. Используют внутриочаговое введение ИФН-а, если плоские генитальные бородавки плохо поддаются терапии другими средствами. Назначение таким больным ИФН-а в дозе 1 млн ME приводило к клиническому излечению в 78% случаев (Гомберг М. А., 1997, 1998). В методических материалах ЦНИКВИ МЗ РФ (2003) как для внутриочагового, так и для системного применения рекомендованы большие дозы ИФН. Предлагается использовать по 1,5-3,0 млн ME ИФН 3 раза в неделю в течение 4 недель.
Рекомбинантный ИФН-а2а назначают 1-3 млн ME 3 раза в неделю подкожно в течение 1-2 месяцев или, у мужчин с перианальными остроконечными кондиломами, по 3 млн ME в день в течение 14 дней и затем 3 раза в неделю в течение 1 месяца. Рекомбинантный ИФН-а2b вводят в основание кондилом 3 раза в неделю (через день) в течение 3 недель. Одновременно проводят лечение не более 5 участков поражения. Суммарная еженедельная доза ИФН не должна превышать 15 млн ME. При отсутствии эффекта после первого курса можно провести повторный курс (Гаращенко Т. И. и др., 1993). ИФН-b (человеческий фибробластный ИФН-b) вводят в зону поражения или прилегающую область в дозе 3 млн ME в течение 5 дней в неделю на протяжении 1-3 недель.
Во время беременности видимые кондиломы часто рецидивируют, имеют тенденцию к пролиферации и становятся рыхлыми. Лечение беременных желательно проводить на ранних сроках, соблюдая особую осторожность. Рекомендуется применять только физические деструктивные методы (криотерапию и С02-лазер). Цитотоксические препараты — подофиллин, подофиллотоксин и 5-фторурацил противопоказаны для лечения беременных. Аналогичные подходы должны соблюдаться при выборе метода лечения ВПЧ-инфекции у детей.
Обследовано 124 женщины в III триместре беременности с разными субклиническими и клиническими формами ВПЧ-инфекции (Тапильская Н. Н. и др., 2006). Диагноз ставился клинически, изучение соскоба с шейки матки методом ПЦР и реакции транскрибционной амплификации NASBA-Real-time (определение клинически значимой концентрации вируса в ткани). Методом ПЦР ВПЧ выявлен у 87 (67,7%), а уточняющим методом NASBA-Real-time результаты диагностированы как клинически значимые у 41 (32,3%) беременной. Обследованы все новорожденные сразу и на 5-й день после рождения, определена цитотоксическая активность NK-клеток методом проточной цитофлюореметрии. Выявлены ВПЧ типов 6, 11, 16, 18, 31, 33, 39, 45, 56, 58, 66. Шесть из 41 (14,6%) новорожденного были инфицированы ВПЧ (6, 11, 16, 45 и 59 типы). У беременных с клинически манифестной формой ВПЧ-инфекции функциональная активность NK-клеток была достоверно сниженной.
Инфицированные беременные женщины основной группы получали препарат интерферона в виде ректальных свечей виферон-2 (500 тыс. ME интерферона-а-2b в комплексе с мембраностабилизирующими и антиоксидантными препаратами — 2,5 мг токоферола ацетата и 22 мг аскорбиновой кислоты) по 1 свече 2 раза в день 10 дней, а далее по 1 свече 2 раза в день 2 раза в неделю до родоразрешения. Виферон единственный препарат из класса рекомбинантных интерферонов, разрешенных для лечения беременных женщин. Указанную терапию ви-фероном-2 в течение 4 недель в сочетании с интравагинальным применением противовирусного препарата эпиген (синергический эффект) получили 49 беременных женщин с ВПЧ-инфекцией. В контрольной группе использовали только эпиген. Среди новорожденных основной группы инфицированных вирусом не было, в контрольной группе у 4 из 27 (14,8%) новорожденных обнаружен ВПЧ 6, 11, 33 и 59 типов. После курса лечения вифероном-2 восстановилась функциональная активность NK-клеток у беременных женщин.
Комбинированное, двухэтапное лечение папилломавирусной инфекции, когда на 1 -м этапе тем или иным способом в зависимости от выраженности и распространенности инфекционного процесса проводится разрушение папилломатозных очагов, а на 2-м этапе с целью минимизации риска рецидивирования инфекции используются имммунотропные средства, представляется наиболее перспективным. Показано, что назначение ИФН-а даже 1 раз в неделю в течение 8 недель после лазерного удаления остроконечных кондилом снижает частоту рецидивов с 24 до 7% (Klutke J. J. с соавт., 1995). Комплексное лечение распространенных кондилом электрокоагуляцией с последующим внутриочаговым и системным применением а-ИФН (1-2 раза в неделю) и лейкинферона по 10 000 ME внутримышечно, через день на курс 10-15 инъекций, значительно повышает эффективность терапии и снижает процент рецидивов (Дубинский В. В. с соавт., 1996). Снизить частоту рецидивирования ВПЧ-инфекции позволяет также назначение отечественного иммуномодулирующего препарата галавит после предварительного удаления папилломатозных элементов. Так, внутримышечное назначение этого препарата по следующей схеме: 200 мг — первый день, 100 мг — второй день, а с третьего дня по 100 мг через 48 часов, всего от 10 до 15 инъекций, в сочетании с местным назначением 1% мази галавит у 50% больных с изначально рецидивирующим течением заболевания позволяет снизить частоту рецидивирования до 12% (Ермоленко Д. К., Исаков В. А., 2003).
Хороший эффект получен при комбинированном лечении кондилом урогенитального тракта с использованием криодеструкции, затем местно наружную лекарственную форму на косметической эмульсионной основе, содержащей рекомбинантный ИФН-у для стимуляции местного клеточного иммунитета и снижения процессов пролиферации в очагах поражения (Богатырев И. И. и др., 1996). Несмотря на низкую эффективность интерферонотерапии считают, что местное и системное использование интерферонов повышает восприимчивость (чувствительность) опухолевых клеток к интерферону.
Отдельные авторы рекомендуют локальное удаление очагов папилломавирусной инфекции производить не ранее чем через 2-3 недели после окончания системной противовирусной терапии, поскольку возможно полное исчезновение кондилом или их значительное уменьшение в количестве и размерах только на фоне правильно подобранной системной терапии (Дубенский В. В., 1996; Семенов А. В., 2005).
При остроконечных кондиломах по 2 т. изопринозина 3 раза в день в течение 14-28 дней в качестве монотерапии. При комбинированном лечении с лазерной терапией С02 либо солкодермом — по 2 т. 3 раза в день в течение 5 дней, проводят 3 курса с интервалом 1 месяц. Комбинированное лечение кондиломы цервикса и вульвовагины у 64 больных изопринозином с лазерной терапией после первого курса сопровождалось выздоровлением 93%, в контрольной группе в 68% случаев. Терапия свыше 14 дней предполагает контроль содержания мочевой кислоты и трансаминаз в сыворотке крови. Возможно использование изопринозина в сочетании с ИФН. В случае вульгарных бородавок рекомендуется по 500 мг изопринозина 3 раза в день в течение 10 дней, повторные курсы проводят с интервалом в 1 месяц (Димтриев Г. А., Биткина О. А., 2006).
Галавит (активный компонент — производное фталгидразида) — новый иммуномодулирующий и противовоспалительный препарат, ампулы по 0,1 г. После обработки папиллом вводят внутримышечно по следующей схеме: 200 мг — первый день, 100 мг — второй день, а с третьего дня по 100 мг через 48 часов; курс 10-15 инъекций в сочетании с местным назначением 1% мази галавит у 50% больных с изначально рецидивирующим течением заболевания позволяет снизить частоту рецидивирования до 12% (Ермоленко Д. К., Исаков В. А., 2003).
Аллокин-алъфа — отечественный антивирусный препарат нового типа. Действующим веществом препарата является цитокиноподобный пептид аллоферон. Аллокин-альфа относится к иммунотропным лекарственным препаратам. Его действие направлено на усиление распознавания вирусных антигенов и инфицированных клеток натуральными (естественными) киллерами, нейтрофилами и другими эффекторными системами естественного иммунитета, ответственными за элиминацию вируса. Аллокин-альфа усиливает продукцию интерферона-у (ИНФ) НК-клетками в ответ на стимуляцию ИЛ-12 (Ершов Ф. И. и др., 2003). В отличие от известных индукторов ИФН, аллокин-альфа выступает в качестве кофактора, позволяя продуцирующим ИНФ-а лейкоцитам эффективно реагировать на вирусный антиген. Это дает возможность сфокусировать эффект препарата в месте размножения вируса и избежать избыточной реакции лейкоцитов за пределами очага инфекции.
Больным назначают 3-5 подкожных инъекций аллокина-альфа в дозе 1 мг с интервалом в один день. С интервалом 1 месяц возможно еще 2 курса препарата. Перспективно сочетанное использование аллокина-альфа с ИФН (свечи виферон-3), 5% линиментом циклоферона.
Алломедин (ООО Аллофарм) — гидрогель для наружного применения, предназначенный для лечения и профилактики заболеваний кожи, вызываемых вирусами простого герпеса и папилломы человека, а также для ускорения регенерации поврежденных участков кожи. Основным действующим компонентом алломедина является синтетический пептид аллоферон-3. Аллофероны — новая группа иммунотропных антивирусных препаратов природного происхождения, обладающих антипролиферативной активностью. Действие аллоферонов направлено на усиление распознавания вирусов и инфицированных ими клеток естественными киллерами, нейтрофилами и другими эффекторами естественного иммунитета. Аллоферон-3 представляет новое поколение аллоферонов, созданное с использованием методов протеомики на базе аллоферона-1 (аллокин-альфа). 8 больных женщин с ВПЧ-инфекцией шейки матки (16 и 18 тип) получали аппликации алломедина в виде монотерапии 1 раз в день в течение 3 дней, а 50 пациенткам дополнительно с алломедином еще назначались подкожно 3 инъекции аллокина-альфа ежедневно. После лечения вирус не определялся в 94-100% случаев, клиническая эффективность отмечена у 95% пролеченных больных (Черныш С. И. и др., 2005).
В настоящее время за рубежом для лечения аногенитальных папиллом рекомендуют использовать новый иммуномодулятор имиквимод (и резиквимод — более сильный аналог имиквимода), стимулирующий выработку прежде всего а-интерферонов. Препарат применяется в виде 5% крема, который наносится на очаги поражения 3 раза в неделю, что приводит к исчезновению кондилом и заживлению без образования рубцов (Tyring S. et al., 1997). После завершения успешного лечения у пациентов имеется тенденция становиться устойчивыми к появлению бородавок, что предполагает формирование иммунной памяти (Miller R. L. с соавт., 2002).
Вакцины. Ведется работа по созданию вакцин для профилактики и лечения ПВИ у человека. Считают, что вирусоподобные частицы могут защищать от первичного инфицирования, однако маловероятна их протективная роль при хронических папилломатозах. Предполагается вакцинация девочек до начала половой жизни. Наиболее перспективными мишенями для конструирования терапевтических вакцин являются онкобелки Е6 и Е7, поскольку они экспрессируются в тканях рака шейки матки и развитие опухоли обусловлено их присутствием. Ученые работают над созданием белковых вакцин Е6 и Е7, поскольку продемонстрирован цитотоксический иммунитет, индуцируемый рекомбинантным белком Е7 ВПЧ-16. Эта вакцина эффективна в отношении ВПЧ-18, а также ВПЧ-6 и ВПЧ-11, с которыми связывают развитие остроконечных кондилом (Шахова Н. М. и др., 2006).
Индукция иммунитета может быть достигнута использованием для вакцинации очищенной ДНК. Поэтому при конструировании ДНК вакцин используются вирусы осповакцины, аденовирусы, ВПГ. Технологическое производство таких вакцин легче, чем выделение белков. Препарат ДНК вакцины может содержать несколько рекомбинантных плазмид, кодирующих необходимый набор полипептидов, обеспечивающих иммунную реакцию.
Таким образом, ни один из методов лечения ВПЧ-инфекции не является безупречным, так как при использовании любого из них возможно рецидивирование инфекционного процесса. По-видимому, в ряде случаев (профилактика рака шейки матки) более эффективной может быть вакцинация, однако придется найти ответы на многие вопросы, прежде чем новые технологии будут внедрены в клиническую практику (Villa L. L., 2003).
М.А.Гомберг, д.м.н., профессор, А.М.Соловьев, к.м.н., доцент, МГМСУ, Москва
В последнее время папилломавирусная инфекция привлекает особое внимание в связи с ролью этой группы вирусов в развитии рака. В 2008 г. Нобелевской премией по медицине было отмечено доказательство того, что некоторые типы вируса папилломы человека (ВПЧ) способны вызывать рак шейки матки. По Handley J.M., et al. (1994), к ВПЧ-поражениям относят: клинические формы — аногенитальные бородавки (остроконечные кондиломы, вульгарные бородавки), симптоматические внутриэпителиальные неоплазии на ранних стадиях при отсутствии дисплазии (плоские кондиломы); субклинические формы — бессимптомные внутриэпителиальные неоплазии при отсутствии дисплазии; латентные формы (отсутствие морфологических или гистологических изменений на фоне обнаружения ДНК ВПЧ).
Лечение аногенитальных ВПЧ-поражений, согласно существующим принципам по ведению больных с клиническими проявлениями, связанными с ВПЧ, должно быть направлено на разрушение тем или иным методом папилломатозных очагов, возникающих на месте внедрения вируса. Во всех основных рекомендациях по ведению больных с ВПЧ-инфекцией — CDC, Европейских рекомендациях, рекомендациях ВОЗ, и в том числе в рекомендациях РОДВ, приведен именно такой подход.
Роль вирусов папилломы человека (ВПЧ) в развитии множества доброкачественных и злокачественных новообразований кожи и слизистых оболочек не вызывает сомнений. Полагают, что все 500тыс. случаев рака шейки матки, ежегодно диагностируемые в мире, вызваны генитальной ВПЧ-инфекцией (Bulletin Word Health Organization, 2007).
В различных клинических рекомендациях и протоколах подробно описываются методы лечения именно клинических проявлений ВПЧ, но обходится стороной вопрос так называемого вирусоносительства или бессимптомного выделения вируса. Причем вопросу тактики врача при бессимптомном выделении вируса у пациента ВПЧ уделяется мало внимания не только в практических рекомендациях, но и в научно-исследовательской литературе.
Мы предлагаем свой подход к этой проблеме.
Прежде всего мы исходим из того, что наш долг — ставить во главу угла интересы пациента. Если он встревожен наличием ВПЧ и желает избавиться от этой инфекции, мы должны постараться успокоить его и обсудить все имеющиеся в настоящее время возможности лечения. В противном случае нам будет трудно рассчитывать на доверие с его стороны.
Мы считаем, что такое обсуждение должно состоять из 3 частей.
1. Информирование пациента относительно характера течения и последствий инфекции.
2. Методы профилактики рака шейки матки (при выявлении вируса у женщин).
3. Возможности воздействия на ВПЧ с целью его элиминации.
1. ИНФОРМИРОВАНИЕ ПАЦИЕНТА
При первом же визите необходимо рассказать человеку о возможных рисках, связанных с инфицированием ВПЧ. Однако консультирование нужно проводить очень осторожно, чтобы не спровоцировать у человека развитие психоневроза и канцерофобии.
Пациент с выявленным ВПЧ должен знать о своей потенциальной заразности для неинфицированных лиц, поэтому ему надо рекомендовать использовать презерватив при половых контактах и обязательно информировать своего полового партнера о вирусоносительстве.
Следует проинформировать пациентов о том, что возможно самостоятельное исчезновение ВПЧ. Известно, что у лиц более молодого возраста вероятность исчезновения вируса с течением времени выше, чем у лиц старше 25 лет.
2. ПРОФИЛАКТИКА РАКА ШЕЙКИ МАТКИ (ПРИ ВЫЯВЛЕНИИ ВИРУСА ПАПИЛЛОМЫ ЧЕЛОВЕКА У ЖЕНЩИН)
Всем женщинам, инфицированным ВПЧ, следует провести кольпоскопическое исследование, в том числе с окраской раствором Люголя или раствором уксусной кислоты, а также цитологические тесты по Папаниколау. Периодичность обследований обсуждается с гинекологом в зависимости от степени онкогенности выявленных вирусов и результатов кольпоскопии и цитологии. Цитологические исследования следует проводить не реже, чем 1 раз в 6 месяцев. Для женщин старше 26 лет этот подход является практически единственным способом профилактики рака шейки матки.
Имеются публикации об эффективности российского препарата индинол для профилактики рака шейки матки у женщин, инфицированных ВПЧ. Однако контролированных плацебо-исследований не проводилось.
3.ВОЗДЕЙСТВИЕ НА ВПЧ
Наиболее дискуссионным является вопрос о воздействии на выделение вируса, поэтому остановимся на нем подробнее. Врач, безусловно, должен информировать пациента о том, что в настоящее время нет методов, позволяющих достоверно и с высокой степенью вероятности устранить вирус из организма.
Необходимость проведения лечебных мероприятий обсуждается индивидуально с каждым пациентом. Желательно, чтобы врач принимал решение о проведении лечения с целью устранения ВПЧ в отсутствие клинических проявлений только после подписания пациентом информированного согласия, во избежание возможных последующих недоразумений.
Теоретически, учитывая локализацию вируса в эпителиальных клетках и то, что происходит постоянное слущивание эпителия, можно предположить, что ВПЧ может исчезнуть вместе со старыми эпителиальными клетками. Видимо, именно этим объясняются случаи самопроизвольного исчезновения ВПЧ. Между тем очевидно, что элиминации ВПЧ из организма с гораздо большей эффективностью можно добиться при активизации противовирусного иммунитета, ингибирующего размножение ВПЧ и его внедрение в другие клетки. Доказать возможность достижения такого результата на практике можно только путем проведения соответствующих специальных исследований.
Потенциально возможны 3 способа инфицирования: от матери к ребенку (трансплацентарно; во время родов, в том числе путем кесарева сечения; возможно — через слюну или грудное молоко), посредством передачи вируса воздушно-капельным или контактно-бытовым путями. Cчитается, что ВПЧ-инфекция передается в основном половым путем, что объясняет ее широкую распространенность среди сексуально активного населения. В частности, в США ежегодно диагностируют 6,2 млн новых случаев генитальной ВПЧ-инфекции (Steinbrook R., 2006).
Повышение функциональной эффективности противовирусного иммунитета является основным способом, который предположительно может помочь в устранении вируса из организма или уменьшить его активность. Этого можно достичь как неспецифическими, так и специфическими методами.
К неспецифическим относят различные способы укрепления защитных сил организма, так называемый здоровый образ жизни: правильное питание, профилактический прием витаминов, биологически активных добавок.
Отдельный вопрос — проведение гомеопатического лечения. Но поскольку об этих способах часто упоминается в научно-популярной литературе, в рамках данной статьи мы их комментировать не будем.
Установлено, что при применении интерферонов снижается количество вирусной ДНК (по данным ПЦР) у пациентов в очагах поражения [Arany I., et al., 1995].
Интерферон применяют местно и системно (подкожно, внутримышечно, внутривенно или ректально).
В большинстве исследований была показана невысокая эффективность наружного применения интерферона [Keay S., et al, 1988] при наличии клинических проявлений, а при лечении больных с субклиническими очагами ВПЧ-инфекции и цервикальных неоплазиях (ЦИН) были получены обнадеживающие результаты [Gross G., 1996].
По данным различных авторов, при системном применении альфа-интерферона в дозе от 1,5 до 3 млн МЕ внутримышечно или подкожно через день в течение 4 недель в качестве монотерапии у 11—100% пациентов наблюдается полное исчезновение бородавок [Gross G., et al., 1986; Zwiorek L., et al., 1989], что свидетельствует о возможном ингибирующем влиянии препаратов интерферонов на ВПЧ.
При системном применении интерферонов побочными эффектами обычно являются гриппоподобные состояния, выраженность которых зависит от полученной дозы [Handley, et al., 1994]. Эти побочные явления можно ослабить приемом нестероидных противовоспалительных препаратов.
Считается возможным самостоятельное исчезновение ВПЧ. Известно, что у лиц более молодого возраста вероятность исчезновения вируса с течением времени выше, чем у лиц старше 25 лет.
На российском рынке представлен широкий выбор интерферонов различных производителей, как отечественных, так и зарубежных, — генферон, виферон, кипферон, реаферон, роферон-А, интрон А, реальдирон и т.д. Предпочтительнее назначать рекомбинантные, а не человеческие интерфероны.
При назначении интерферонов надо учитывать не только частые побочные реакции, но и то, что их введение может подавлять синтез собственных эндогенных интерферонов. Поэтому в отсутствие клинических проявлений интерфероны применяют только в том случае, когда о целесообразности такого назначения свидетельствуют результы исследования иммунного статуса. Следует также отметить и высокую стоимость качественных препаратов интерферона.
Воздействовать на противовирусный иммунитет можно с помощью индукторов эндогенного интерферона и других активаторов иммунитета. На российском фармацевтическом рынке представлено много иммуноактивных препаратов, которые, согласно инструкции производителя или рекомендациям исследователей, можно применять для комбинированного лечения аногенитальных бородавок (в сочетании с различными деструктивными методами). На основании этого их можно рекомендовать для противовирусной терапии при отсутствии клинических проявлений.
Гепон — синтетический олигопептид, состоящий из 14 аминокислотных остатков, относится к группе иммуномодуляторов. Препарат показан для повышения эффективности иммунной защиты от инфекций, лечения и профилактики оппортунистических инфекций, вызванных бактериями, вирусами или грибами. Гепон оказывает иммунофармакологическое и противовирусное действие:
У больных с ослабленной иммунной системой гепон:
Так, например, после удаления очагов ВПЧ-поражений любым деструктивным методом, аппликации гепона (от 3 до 6 аппликаций через день) позволяют ускорить процесс заживления и снизить уровень рецидивирования. Системно препарат применяют по 2 мг перорально 3 раза в неделю. Курс можно повторять с интервалом в 1 неделю [Соловьев А.М., 2003].
Изопринозин (инозин пранобекс) — противовирусное средство с иммуномодулирующими свойствами. Препарат, индуцируя созревание и дифференцирование Т-лимфоцитов и Т1-хелперов, потенцируя индукцию лимфопролиферативного ответа в митогенных или антиген-активных клетках, нормализует дефицит или дисфункцию клеточного иммунитета. Изопринозин моделирует цитотоксичность Т-лимфоцитов и натуральных киллеров, функцию Т8-супрессоров и Т4-хелперов, а также повышает количество иммуноглобулина G и поверхностных маркеров комплемента. Препарат повышает синтез интерлейкина-1 (ИЛ-1) и интерлейкина-2 (IL-2), регулирует экспрессию рецепторов IL-2, существенно увеличивает секрецию эндогенного γ-интерферона и уменьшает продукцию интерлейкина-4 в организме. Изопринозин усиливает действие нейтрофильных гранулоцитов, хемотаксис и фагоцитоз моноцитов и макрофагов. Кроме этого, он оказывает прямое противовирусное действие, угнетая синтез вирусов путем встраивания инозин-оротовой кислоты в полирибосомы пораженной вирусом клетки и нарушая присоединение адениловой кислоты к вирусной и-РНК. Одним из показаний для применения препарата являются инфекции, вызванные вирусом папилломы человека: остроконечные кондиломы, папилломавирусная инфекция вульвы, вагины и шейки матки (в составе комплексной терапии).
Для женщин старше 26 лет цитологическое исследование слизистой шейки матки, проводимое 2 раза в год, является практически единственным способом профилактики рака шейки матки.
В литературе описаны различные схемы и результаты применения изопринозина.
При инфекциях, вызванных ВПЧ, изопринозин назначают по 3 г/сут (2 таблетки 3 раза в сутки) как дополнение к местной терапии или хирургическому вмешательству на протяжении 14—28 дней для пациентов с низкой степенью риска или 5 дней в неделю последовательно в течение 1—2 недель в месяц в течение 3 мес для пациентов с высокой степенью риска.
Известно о зарубежном опыте применения инозин пранобекса в качестве терапии, дополняющей деструкцию аногенитальных бородавок [Davidson-Parker J., et al., 1988]. Препарат назначали по 1 г 3 раза в сутки в течение 14—28 дней.
В работе Забелева А.В. и соавт. (2005) показано исчезновение атипичного эпителия у женщин с ВПЧ-ассоциированными плоскоклеточными интраэпителиальными поражениями низкой степени после проведения курсов лечения изопринозином. Препарат назначали по 1 грамму 3 раза в сутки в течение 5 дней, 3 курса с интервалом в 1 месяц. В исследовании, проведенном Sun Kuie Tay (1996), показаны аналогичные результаты — улучшение морфологической картины эпителия вульвы. Инозин пранобекс назначали по 1 г 3 раза в сутки в течение 6 недель. Положительный эффект был достигнут у 63,5% больных, тогда как в группе, принимавшей плацебо, только у 16,7%. О прекращении выделения ВПЧ у 65,6% больных после проведения комбинированной терапии (изопринозин + деструкция очагов) ЦИН низкой степени сообщает Прилепская В.Н. (2007). При использовании только деструкции очагов этот результат был достигнут у 46,9% больных. Изопринозин назначали за 7—10 дней до проведения деструкции по 1 г 3 раза в сутки в течение 5 дней. В исследовании Шевниной И.В. (2009) показаны похожие результаты — прекращение выделения ВПЧ у 77% больных при комбинированной терапии женщин с ЦИН и аногенитальными бородавками. Изопринозин назначали по 1 г 3 раза в сутки в течение 10 дней, затем по 0,5 г 3 раза в сутки в течение 20 дней.
Для решения поднятой в этой статье проблемы интересным является факт прекращения обнаружения ВПЧ из очагов поражения в ходе проводимой комбинированной терапии с применением иммуномакса. При проведении вирусологического обследования пациентов до лечения в среднем у 70% выявлялся ВПЧ в очагах поражения. После проведенного комбинированного лечения в ходе контрольного наблюдения у 45% больных было отмечено прекращение выделения ВПЧ [Перламутров Ю.Н. и соавт., 2003]. Полученные результаты свидетельствуют, что проведение терапии иммуномаксом влияет на противовирусный иммунитет и приводит к прекращению не только рецидивов, но и выделения ВПЧ из очагов поражения. В связи с этим в перспективе иммуномакс можно будет использовать не только для лечения остроконечных кондилом, но и для предотвращения вирусовыделения у больных без клинических проявлений инфекции.
ПРОТИВОВИРУСНЫЕ ПРЕПАРАТЫ С ИММУНОМОДУЛИРУЮЩИМ ДЕЙСТВИЕМ
Панавир — растительный полисахарид, полученный из растения Solanum tuberosum, относится к классу высокомолекулярных гексозных гликозидов сложного строения с молекулярной массой 1000 кД. В настоящее время в России он является одним из самых популярных препаратов, использующихся для противовирусной терапии. Причем лечение папилломавирусной инфекции является лишь одним из показаний к его применению.
После однократной инъекции панавира в 2,7—3 раза повышается уровень лейкоцитарного интерферона, что соответствует воздействию терапевтических доз интерферона [Колобухина и соавт., 2005].
Повышение функциональной эффективности противовирусного иммунитета является основным способом, который предположительно может помочь в устранении вируса из организма или уменьшить его активность.
Со степенью распространенности неопластического процесса связывают эффективность препарата в отношении прекращения вирусовыделения [Иванян А.Н. и соавт., 2004]. Так, после проведения комплексного лечения у пациенток с 1-й степенью распространенности процесса вирус не выявлялся в 90,5%, при 2-й степени — в 71,1%, при 3-й степени — в 39,6%, при 4-й степени — в 9,4% случаев. Достоверное снижение вирусной нагрузки с 398,2 RLU до 176,2 RLU (p<0,05) через 1 месяц после окончания монотерапии панавиром ВПЧ-инфекции отмечает Мелехова Н.Ю. (2005).
Продолжаются исследования противовирусной активности панавира с целью установления мишени, объясняющей его высокую противовирусную активность, а также по расширению показаний к его применению. Но уже сейчас можно говорить о том, что он является одним из наиболее перспективных противовирусных агентов с доказанным иммуномодулирующим действием.
В этой статьей мы начали дискуссию о целесообразности попытки устранения папилломавирусной инфекции при отсутствии ее клинических проявлений. Существующие рекомендации по наблюдению таких пациентов могут не удовлетворить тех из них, которые хотели бы получить квалифицированную помощь в устранении этой инфекции. Поэтому мы предлагаем 3-х этапную тактику ведения таких больных: консультирование, цитологический контроль у женщин и использование противовирусных препаратов с иммуномодулирующим действием.
Читайте также:

