Инъекция сосудов склер при каких инфекциях
Обновлено: 22.04.2024
Склеритом называют заболевание, связанное с воспалением всей толщи склеры органа зрения.
Склера - наружная плотная фиброзная оболочка глазного яблока, создающая защитную функцию и роль каркаса для мышц, сосудов, нервов, а также внутренних оболочек глаза. Наружным слоем склеры является слизистая оболочка или конъюнктива, вкупе с расположенной под ней плотной теноновой оболочкой.
Состав склеры включает три слоя: эписклеру - несколько рыхлый слой, содержащий большое количество кровеносных сосудов, который локализуется сразу под теноновой оболочкой, склеру – очень плотную оболочку, состоящую в основном из беспорядочно расположенных коллагеновых волокон, придающих ей белый цвет, а также, так называемую бурую оболочку, рыхлую по природе, плавно переходящую в сосудистую оболочку органа зрения. Питающие склеру кровеносные сосуды, располагаются в теноновой оболочке, а также в наружных слоях ткани склеры.
Склерит, характеризуется воспалительными изменениями во всех слоях склеры. Воспаление может быть незначительным или выполнять особенность сильного разрушения склеры с риском расплавления наружной оболочки и перехода расплавления на лежащие глубже ткани, что становится причиной потери зрения.
Цены на лечение при склерите
Причины заболевания
Основными причинами развития склерита, как правило считаются ревматологические заболевания, среди которых: гранулематозВегенера, узелковый полиартрит и рецидивирующий полихондрит, а также некоторые другие болезни, риск развития склерита при которых, составляет не более 50% случаев.
Также принято выделять, постхирургический склерит, при котором, воспаление склеры может развиться в течение полугода после операции. Однако, существует предположение, что толчком к заболеванию и в этом случае служит какое-то ревматологическое заболевание.
При инфекционном склерите, причина заболевания кроется в распространении некой бактериальной инфекции с роговой оболочки глаза.
Виды склерита
Локализация процесса воспаления при склерите бывает в передней, доступной внешнему осмотру области склеры (передний склерит) или в дальней области, не доступной внешнему осмотру (задний склерит).
По выраженности воспаление процесс делят на достаточно ограниченный – узелковый склерит и распространенный – диффузный склерит.
Симптомы заболевания

В зависимости от степени выраженности воспалительного процесса, возможно возникновение болевого синдрома. Его интенсивность меняется, от чувства дискомфорта, что присуще небольшому узелковому склериту, до нестерпимой простреливающей боли, которая отдает в висок, бровь и челюсть, что характерно для выраженного воспаления с разрушением тканей склеры.
Возникновение покраснения при этом, связано с расширением сосудов крови и может быть локальным или распространенным, в зависимости от воспаления.
Слезотечение при склерите является признаком раздражения нервных окончаний, а также присутствием болевого синдрома.
Появление на склере бледно-желтых пятен, является признаком некроза либо расплавления ткани склеры. Если склерит протекает без явных признаков воспаления, такое проявление может быть единственным и крайне тяжелым.
Задний склерит, чаще всего протекает без специфических проявлений, так как они не обнаруживаются при осмотре. Может выявляться отек век, нарушения функций нервов, регулирующих работу глаза, отек сетчатки либо ее отслойка вследствие интенсивного воспаления.
Снижение остроты зрения, нередко становится признаком отека сетчатки в центральной зоне, ее отслойки и распространения инфекции на лежащие глубже оболочки глаза, а также расплавления склеры.
Учитывая вероятность развития серьезных осложнений и потери зрения, не медлите с обращением к профессионалам! Это позволит быстро избавиться от заболевания без тяжелых последствий!
Видео нашего врача о заболевании

Диагностика
Диагностика склерита начинается со сбора анамнеза, где учитывают все жалобы, отмечают местные проявления заболевания, выясняют возможные причины склерита. В дополнение проводится ультразвуковое исследование, которое выявляет утолщение глазных оболочек.

Лечение
Как правило, назначают интенсивную противовоспалительную терапию (местную и общую). Возможно применение цитостатиков, способных уменьшать проявления заболевания.
Параллельно, в обязательном порядке проводится лечение того заболевания, которое спровоцировало развитие склерита.
Запишитесь на прием к нашему специалисту уже сейчас прямо на сайте:
Записаться на прием в нашу клинику онлайн >>>
Наши преимущества
К лечению воспалительных заболеваний глаз, в том числе склерита, мы подходим системно - это позволяет не допустить рецидива заболевания в большинстве случаев.
При этом, наш офтальмологический центр придерживается доступной ценовой категорией, но не потерей качества лечения.
Поражение глаз при лихорадках паппатачи и Рифт—Валли
Лихорадка паппатачи — острая инфекционная вирусная болезнь, передающаяся москитами, характеризующаяся кратковременной лихорадкой, сильной головной болью, миалгией и своеобразной инъекцией сосудов конъюнктив и склер.
Возбудителями болезни являются несколько иммунологически различных РНК-содержащих вирусов рода флебовирусов, семейства буньявирусов, относящегося к группе арбовирусов, способных размножаться как в организме позвоночных, так и членистоногих.
Воротами инфекции является поврежденная кожа или слизистая оболочка, откуда возбудитель разносится по всему организму.
Инкубационный период — от 3 до 9 дней (чаще 4—5 дней). Болезнь начинается внезапно с озноба, головной боли, ретроорбитальных болей, фотофобии, болей в мышцах всего туловища и конечностей, болей в поясничной области, повышения температуры тела до 39—40° С. Лицо гиперемировано, сосуды склер инъецированы, слизистая оболочка рта гиперемирована.
В большинстве случаев лихорадка продолжается 3 сут, для периода реконвалесценции характерна выраженная астения.
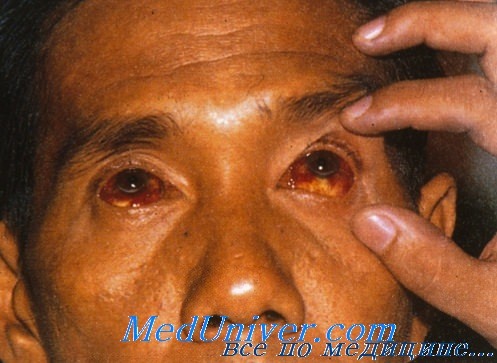
Поражение глаз при лихорадке Рифт—Валли
Лихорадка Рифт—Валли — острая инфекционная вирусная болезнь, передающаяся комарами, характеризующаяся лихорадкой, общей интоксикацией, миалгией с возможным развитием геморрагического синдрома, поражения печени, глаз и центральной нервной системы.
Возбудителем лихорадки Рифт—Валли является РНК-содержащий вирус Рифт—Валли рода флебовирусов, семейства буньявирусов, относящегося к группе арбовирусов, способных размножаться как в организме позвоночных, так и членистоногих. Возбудитель устойчив в окружающей среде, в том числе в аэрозоле, в яйцах комаров может сохраняться в течение нескольких лет.
Лихорадка Рифт-Валли — природно-очаговая трансмиссивная болезнь. Источником инфекции являются комары родов Aedes, Culex и др., в организме которых происходит трансовариальная передача возбудителя, и копытные животные, среди которых в сезон дождей возникают обширные эпизоотии. Передача возбудителя человеку осуществляется комарами, аэрогенно и при повреждении кожи во время разделки туши больного животного. Болезнь распространена в странах Африки, в периоды эпизоотии среди домашних животных дает эпидемические вспышки.
Воротами лихорадки Рифт—Валли является поврежденная кожа или слизистая оболочка, откуда возбудитель по лимфатическим путям попадает в регионарные лимфатические узлы и размножается. В последующем происходит его гематогенная диссеминация и репликация в различных органах с лизисом пораженных клеток. В пораженных органах, в том числе сосудистой оболочке глаза, развиваются васкулиты, кровоизлияния и тромбозы сосудов. После перенесенной болезни развивается нестойкий иммунитет с повторными заболеваниями в очагах.
Инкубационный период — от 2 до 6 дней. Болезнь начинается внезапно с озноба, головной боли, ретроорбитальных болей, фотофобии, болей в мышцах всего туловища и конечностей, в поясничной области, повышения температуры тела до 39-40° С. Лицо больного гиперемировано, отмечается инъекция сосудов конъюнктив. Температурная кривая, как правило, двухволновая. При легких формах болезнь продолжается несколько дней. Более тяжелое течение болезни сопровождается геморрагическими проявлениями, ретинопатией и развитием энцефалита.
При развитии ретинита у больного через 2—7 дней после начала лихорадки утрачивается зрение, включая световое восприятие. При офтальмоскопии выявляется отек желтого пятна, васкулит, иногда кровоизлияния. Зрение восстанавливается частично или полностью через 50—70 сут.
Диагноз подтверждается серологически выявлением в крови больного антител класса IgM иммуноферментным методом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Белки глаз краснеют из-за расширения сосудов в различных структурах глазного яблока.
В офтальмологии переполнение капилляров кровью называют инъекцией.
Склеры окрашиваются в красный, фиолетовый цвет. Состояние возникает как симптом инфекционных, вирусных заболеваний, травм. Лечение зависит от причины покраснения.
Причины возникновения инъекции склер
Инъецированность склер вызывает:
- приступ глаукомы;
- инфекции; ;
- аллергия;
- сухость;
- воспаления сосудистой оболочки: иридоциклит, увеит;
- воспаление роговицы: кератит;
- опухоль глазницы, препятствующая оттоку венозной крови;
- аллергия;
- кровоизлияние после удара, перелома основания черепа, глазницы;
- корь;
- приступы кашля при коклюше.
Редко встречается застойная инъекция глазного яблока у новорожденных при врожденной глаукоме.
Инъекции классифицируют по затронутым сосудам в структурных элементах глаза.
Конъюнктивальная
Поверхностная гиперемия возникает в наружной оболочке — конъюнктиве. Признаки:
- короткие сосуды не касаются радужки;
- красный цвет на склерах бледнеет ближе к центру;
- по мере удаления от роговицы капилляры становятся шире;
- четко видна разветвленная кровеносная сеть.
Сосуды сдвигаются вместе с конъюнктивой. Кровь задерживается и вновь их наполняет при надавливании.
Перикорнеальная
Глубокая или цилиарная инъекция возникает от расширения ресничных сосудов петлистой сети. Отличия от поверхностной формы:
- длинные, широкие капилляры достигают радужной оболочки;
- фиолетовый, сиреневый размытый ободок вокруг роговицы;
- сосуды не смещаются;
- движение крови при сжатии не прослеживается.
Матовая эписклеральная ткань скрывает отдельные части кровеносной сети, поэтому темная окантовка выглядит сплошной. Ширина, интенсивность цвета инъекционного кольца зависит от толщины склеры, стадии воспаления.
Смешанная
Одновременное расширение глубоких и поверхностных сосудов, вызванное воспалением роговицы.
Склеральная
Инъекция затрагивает склеральную, эписклеральную кровеносную сеть. Признаки:
- припухлость склер;
- синий, фиолетовый оттенок;
- отсутствие движения крови в сосудах при сдавливании.
По характеру делится на диффузную и ограниченную.
Диагностика

Степень циркуляции крови в сосудистой сети определяют стеклянной палочкой. Инструментом прижимают пораженную область, двигают поверхностный слой глазного яблока. Во время процедуры под подвижными верхними сосудами видны недвижимые глубокие.
Для определения типа инъекции делают пробу с раствором адреналина, который закапывают в глаза. Реакция на склерах при разных видах покраснений:
- исчезновение гиперемии через 2 минуты — конъюнктивальная;
- отсутствие реакции — глубокая;
- сужение отдельных областей сосудистой сетки — смешанная.
Расширение поверхностных сосудов происходит при конъюнктивите. Увеит, кератит, иридоциклит вызывают перикорнеальный вид.
Уточнить происхождение инъекции поможет изучение истории болезни пациента. Покраснение вызывают инфекционные респираторные заболевания, воспаление черепно-мозговых нервов.
Так как сосудистое покраснение вызвано болезнями различной этиологии, необходимы дополнительные исследования:
- биомикроскопия — глаз просвечивают щелевой лампой, в свете которой через микроскоп видны патологии в строении кровеносной сети;
- тонометрия — высокое глазное давление расширяет сосуды, процедура определит глаукому;
- флуоресцентная ангиография — контраст, введенный в вену, покажет на УЗИ изменения в сосудистой системе;
- МРТ — область поражения можно рассмотреть на объемном снимке томографа.
Офтальмоскопия, изучение глазного дна не информативны, так как показывают внутреннюю камеру глаза, сетчатку.
Лечение
Основная терапия направлена на устранение первичного заболевания, включает прием антибиотиков, антигистаминных препаратов. Инъекция, вызванная бактериями, вирусами, уходит после лечения глазными каплями:
- Альбуцид — антибактериальный препарат для лечения и профилактики воспалений конъюнктивы, роговицы, век;
- Офтальмоферон — препарат с димедролом и интерфероном действует как анестетик, способствует регенерации;
- Офтан Дексаметазон — снимает воспаление при кератите, блефарите, аллергии;
- Ципрофлоксацин — универсальное средство против микробов.
Сосудосуживающие капли применяют после постановки точного диагноза:
- Визин — применяется при красноте глаз, вызванной внешними факторами;
- Окуметил — основной компонент тетразолин дополнен экстрактом липы и ромашки для успокоения слизистой оболочки;
- Африн — показан при поверхностной инъекции, вызванной аллергией;
- Визомитин — стимулирует образование слезной пленки на поверхности глаза.
Покраснение, вызванное сухостью, снимают препараты искусственной слезы.
Полезное видео
Склерит – это воспалительный процесс, который поражает всю толщу наружной соединительнотканной оболочки глазного яблока. Клинически проявляется гиперемией, инъекцией сосудов, отеком, болезненностью при пальпации зоны поражения или движениях глазного яблока. Диагностика склерита сводится к проведению наружного осмотра, биомикроскопии, офтальмоскопии, визометрии, тонометрии, флуоресцентной ангиографии, ультразвукового исследования (УЗД) в В-режиме, компьютерной томографии. В зависимости от формы заболевания схема лечения включает местное или системное применение глюкокортикоидов и антибактериальных средств. При гнойном склерите показано вскрытие абсцесса.
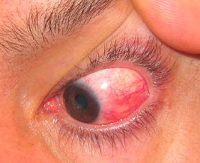
Общие сведения
Склерит – это воспалительное заболевание склеры, характеризующееся медленно прогрессирующим течением. Среди всех форм наиболее распространен передний склерит (98%). Поражение задних отделов склеры наблюдается только у 2% пациентов. Варианты течения патологии без некроза преобладают над некротизирующими, что ассоциировано с благоприятным прогнозом. При ревматоидном и реактивном хламидийном артритах распространены диффузные варианты заболевания. В 86% случаев анкилозирующего спондилита диагностируют узелковый склерит. У 40-50% пациентов патологические изменения склеры сочетаются с поражением суставов воспалительного генеза, а в 5-10% случаев артриту сопутствует склерит. Болезнь чаще встречается у лиц женского пола (73%). Пик заболеваемости приходится на возраст от 34 до 56 лет. У детей патология наблюдается в 2 раза реже.

Причины склерита
Этиология склерита напрямую связана с системными заболеваниями в анамнезе. Триггерами поражения склеры являются ревматоидный артрит, гранулематоз Вегенера, ювенильный идиопатический, реактивный хламидийный или псориатический артрит, узелковый полиартрит, анкилозирующий спондилит и полихондрит, характеризующийся рецидивирующим течением. Реже данная патология развивается в послеоперационном периоде после оперативного удаления птеригиума или травматического повреждения. Описаны клинические случаи инфекционного склерита у пациентов с витреоретинальным хирургическим вмешательством в анамнезе.
К склериту инфекционной этиологии зачастую приводит диссеминация процесса с зоны изъязвления на роговой оболочке. Также источником инфекции может быть воспаление придаточных пазух носа. Наиболее распространенными возбудителями заболевания являются синегнойная палочка, вирус Варицелла-Зостер и золотистый стафилококк. В редких случаях склерит имеет грибковое происхождение. Медикаментозное поражение склеры чаще развивается при приеме митомицина С. Факторы риска – костно-суставные формы туберкулеза в анамнезе, системные воспалительные заболевания.
Симптомы склерита
С клинической точки зрения в офтальмологии выделяют передний (не некротизирующий, некротизирующий), задний и гнойный склерит. Не некротизирующее поражение склеры бывает диффузным или узелковым. Некротизирующее может сопровождаться или не сопровождаться воспалительным процессом. В ряде случаев течение склерита характеризуется кратковременными самостоятельно прекращающимися эпизодами. В то же время, патологический процесс в склере провоцирует ее некроз с вовлечением подлежащих структур. Для данного заболевания свойственно острое начало, реже наблюдаются вялотекущие варианты. При диффузном склерите в воспалительный процесс вовлекается весь передний отдел наружной соединительнотканной оболочки глазного яблока. Узелковое поражение сопровождается снижением остроты зрения.
Для переднего склерита свойственно медленно прогрессирующее течение. Эта форма сопровождается бинокулярным поражением органа зрения. Пациенты отмечают выраженную болезненность при касании к зоне проекции отека, фотофобию. Длительное течение заболевания приводит к поражению склеры по окружности лимба (кольцевидный склерит) и возникновению тяжелого кератита, ирита или иридоциклита. При гнойном склерите возможен разрыв оболочек абсцесса, что приводит к развитию ирита или гипопиона.
При некротическом поражении склеры пациенты отмечают нарастающую боль, которая в дальнейшем становится постоянной, иррадиирует в височную область, надбровную дугу и челюсть. Болевой синдром не купируется приемом анальгетиков. Некротизирующий склерит осложняется прободением склеры, эндофтальмитом или панофтальмитом. При задней форме патологии пациенты предъявляют жалобы на болезненность при движении глазного яблока, ограничение его подвижности. Послеоперационный склерит развивается на протяжении 6 месяцев после хирургического вмешательства. При этом формируется участок локального воспаления, который сменяется некрозом. Снижение остроты зрения наблюдается только при распространении воспалительного процесса на прилежащие структуры глазного яблока или развитии вторичной глаукомы.
Диагностика склерита
При гнойном склерите наружный осмотр позволяет выявить гнойный инфильтрат и инъекцию сосудов. Поражение задних отделов склеры сопровождается отечностью век, конъюнктивы и незначительным экзофтальмом. Методом офтальмоскопии определяется проминирование диска зрительного нерва, субретинальная липидная экссудация, отслоение сетчатки и хориоидеи, вызванное скоплением экссудата. УЗИ в В-режиме указывает на утолщение задней части наружной соединительнотканной оболочки глазного яблока, скопление экссудата в теноновом пространстве. Изменение толщины склеры также можно подтвердить при помощи КТ.
При некротизирующем склерите при помощи флуоресцентной ангиографии определяется извитой ход, участки окклюзии сосудов, аваскулярные зоны. Проведение биомикроскопии со щелевой лампой позволяет визуализировать некротические изменения склеры, изъязвление прилежащей конъюнктивы. В динамике обнаруживается расширение зоны некроза. Методом тонометрии у пациентов со склеритом часто выявляется повышение внутриглазного давления (более 20 мм. рт. ст.).
Лечение склерита
Схема лечения склерита включает в себя местное использование глюкокортикоидных и антибактериальных капель для инстилляции. Если заболевание сопровождается повышенным внутриглазным давлением, то комплекс терапии необходимо дополнить топическими гипотензивными средствами. В курс лечения входит прием нестероидных противовоспалительных препаратов. При их непереносимости рекомендовано назначение медикаментов из группы глюкокортикостероидов. При склерите без некротического поражения глюкокортикоиды и антибактериальные препараты необходимо вводить в виде субконъюнктивальных инъекций. Альтернативой данному методу введения является прием пролонгированных форм глюкокортикоидов.
При развитии некроза склеры показана комбинированная терапия глюкокортикостероидами и иммунодепрессантами. В случаях возникновения аллергической реакции параллельно с данными лекарственными средствами применяются противоаллергические и десенсибилизирующие препараты. При гнойной форме склерита тактика лечения сводится к проведению массивной антибактериальной терапии. При этом используются пероральный и субконъюнктивальный пути введения препаратов из группы фторхинолонов, аминогликозидов и полусинтетических пенициллинов. Дополнительный способ введения – электрофорез. При отсутствии эффекта от медикаментозной терапии показано хирургическое вскрытие абсцесса. Также в схему лечения следует включить препараты для лечения основной патологии, на фоне которой развился склерит. Если этиологическим фактором являются микобактерии туберкулеза, противотуберкулезные средства для местного применения рассматриваются, как вспомогательные.
Прогноз и профилактика склерита
Специфической профилактики склерита не разработано. Неспецифические превентивные меры сводятся к своевременному лечению основной патологии, профилактике воспаления придаточных пазух носа (синусита), соблюдению правил асептики и антисептики во время проведения оперативных вмешательств. Пациентам с системными заболеваниями в анамнезе необходимо 2 раза в год проходить осмотр у офтальмолога. Прогноз для жизни и трудоспособности зависит от своевременности постановки диагноза, адекватности лечения, вида возбудителя при инфекционном поражении и формы заболевания. Наиболее благоприятным вариантом являются диффузные формы болезни. Для склерита, вызванного синегнойной палочкой, чаще характерен неблагоприятный прогноз.

Склера - плотная непрозрачная часть фиброзной (наружной) оболочки глазного яблока (одну шестую часть наружной оболочки составляет роговица – прозрачная часть).
Склера глаза состоит из хаотично расположенных коллагеновых волокон, обеспечивающих ее прочную структуру. Благодаря тому, что данная оболочка является непрозрачной, лучи света не в состоянии проникнуть через нее на сетчатку. Это обеспечивает защиту сетчатки от повреждения чрезмерным количеством световых лучей.
Склера также обеспечивает формообразующую функцию, являясь опорой как для тканей глазного яблока, так и для внеглазных структур (сосудов, нервов, связочного и мышечного аппарата глаза). Кроме того, эта оболочка участвует в регуляции внутриглазного давления (в ее толще расположен Шлеммов канал, благодаря которому происходит отток водянистой влаги из передней камеры).
Строение
Склера по площади составляет пять шестых фиброзной оболочки глазного яблока. В разных участках ее толщина составляет 0,3-1 мм. Наиболее тонкая часть располагается в области экватора глаза, а также в месте выхода зрительного нерва, решетчатой пластины, где выходит множество аксонов ганглиозных клеток сетчатки. Именно в этих областях при повышенном внутриглазном давлении могут формироваться выпячивания – стафиломы, а также экскавация диска зрительного нерва. Такой процесс наблюдается при глаукоме.
При тупых травмах глаза разрывы склеральной оболочки чаще всего образуются в области ее истончений в зоне фиксации глазодвигательных мышц.

Основные функции склеры:
- каркасная (опора для внутренних и внешних структур глазного яблока);
- защитная (предохраняет от неблагоприятных внешних воздействий, от избыточного попадания на сетчатку световых лучей);
- регуляция внутриглазного давления (обеспечивает отток водянистой влаги).
Склеральная оболочка состоит из следующих слоев:
- эписклеральный – богатый кровеносными сосудами слой, связанный с наружной плотной капсулой глаза (теноновой); наибольшее количество сосудов находится в передних отделах, куда из толщи глазодвигательных мышц проходят цилиарные артерии;
- непосредственно склеральная ткань – плотные коллагеновые волокна, между которыми расположены фиброциты, отростки которых формируют своеобразную сеть;
- внутренний – бурая пластина, состоящая из истонченных волокон, а также хроматофоров – пигментосодержащих клеток, придающих соответствующую окраску. Данный слой практически не имеет нервных окончаний и беден кровеносными сосудами.
В толще склеры расположены эмиссарии – каналы, через которые артерии, вены и нервы проходят к сосудистой оболочке. Вокруг зрительного нерва находятся эмиссарии задних коротких цилиарных артерий, в области экватора – эмиссарии вортикозных вен, в области передней части – эмиссарии, через которые проходят передние цилиарные артерии.
По внутренней стороне склеры в области ее переднего края проходит циркулярный желобок. К его заднему выступающему краю – склеральной шпоре – крепится цилиарное (ресничное) тело, а его передний край граничит с десцементовой оболочкой роговицы. В области дна желобка расположен венозный синус – Шлеммов канал.
Поскольку склера представляет собой богатую коллагеновыми волокнами соединительную ткань, она подвержена патологическим процессам, присущим коллагенозам, системным заболеваниям соединительной ткани.
Видео о строении и функциях склеры глаза

Диагностика заболеваний склеры
Диагностика состояния склеральной оболочки осуществляется при помощи внешнего осмотра, ультразвукового исследования, а также биомикроскопии.
Читайте также:

