Инфекции какие вызывают проктит
Обновлено: 18.04.2024
Консультация проктолога - 50%!
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Абдуллаев Рустам Казимович
Врач-колопроктолог, общий хирург
Пак Алексей Геннадиевич
Сазонов Виктор Васильевич
Аноскопия
Мы в Telegram и "Одноклассниках"
Проктит – это воспаление слизистой оболочки прямой кишки. Проктит не нужно путать с парапроктитом, при котором происходит воспаление тканей, находящихся рядом с прямой кишкой.
Заболевание проктитом начинается с простого покраснения и может дойти до глубоких язв. Болезнь довольно деликатная, поэтому не всякий человек при появлении первых симптомов сразу же обращается к врачу. А зря! Постоянные боли и зуд в заднем проходе, бессонница, трудности с дефекацией, могут привести к нервным срывам и проблемам на работе и в личной жизни. Кроме того, проктит может развиваться на фоне таких серьезных заболеваний, как геморрой, микротрещины заднего прохода и рак прямой кишки!
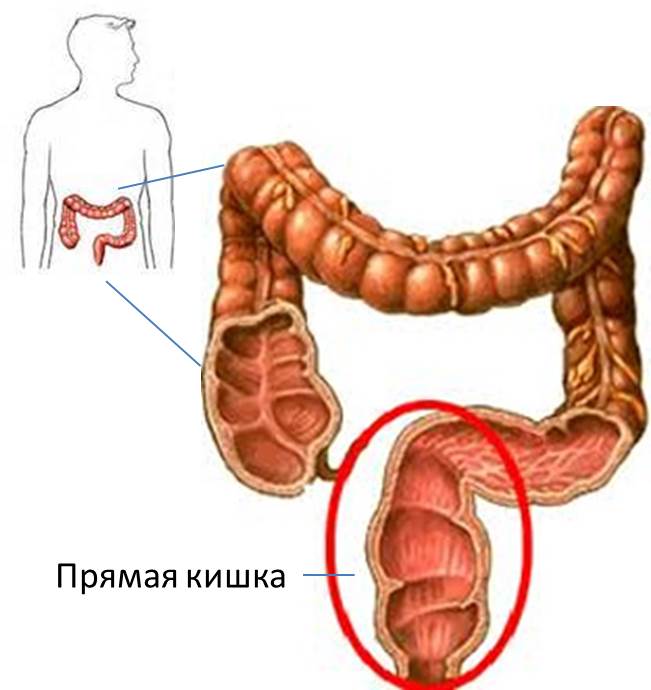
Строение прямой кишки
Прямая кишка – заключительный отдел кишечника, она начинается в сигмовидной кишке и заканчивается анальным отверстием. Оболочка прямой кишки состоит из мышц и имеет большое количество слизи, что помогает проталкивать остатки еды.
Два мышечных кольца (анальные сфинктеры), сжимаясь, задерживают кал. А во время их расслабления, происходит дефекация. У мужчин прямая кишка присоединяется к простате и мочевому пузырю, у женщин – к влагалищу и матке.
При правильной работе прямой кишки все процессы проходят незаметно, но при каком-либо сбое может развиться воспаление прямой кишки. Более 30% людей с воспалительными заболеваниями кишечника имеет именно воспаления прямой кишки. Одно из самых распространенных заболеваний - проктит.



Проктит, его виды
Проктит может быть в острой или хронической форме.
Острый проктит имеет постоянные симптомы, которые проявляются у человека в течение короткого времени. Воспаление прямой кишки в острой форме сопровождается повышением температуры, общей слабостью, недомоганием. Причиной его могут быть острые инфекционные заболевания и травмы прямой кишки.
Разновидности острого проктита:
Катаральный проктит
Катаральный проктит - первый этап воспаления прямой кишки в его острой форме. Характеризуется болями в животе и заднем проходе, появлением капелек крови на туалетной бумаге после дефекации.
Катаральный проктит может подразделяться на:
- катарально-геморрагический проктит (слизистая оболочка прямой кишки красного цвета, отечна, имеет большое количество кровоизлияний);
- катарально-гнойный проктит(на слизистой оболочке прямой кишки появляется гной);
- катарально-слизистый проктит(отек, воспаление прямой кишки сопровождается появлением большого количества слизи).
Полипозный проктит
При полипозном проктите на слизистой оболочке прямой кишки вырастают небольшие уплотнения, напоминающие полипы.
Эрозивный проктит
Эрозивный проктит характеризуется образованием эрозии на слизистой оболочке. Язвенный проктит – разновидность эрозивного проктита, когда на слизистой оболочке прямой кишки начинают открываться язвы. Бывает язвенно-некротический и гнойно-фиброзный проктиты.
Лучевой проктит
Лучевой проктит появляется в финале лучевой терапии. Характеризуется приступами острой боли, стул сопровождается гноем и кровью, на прямой кишке образуются язвы, может открыться свищ или даже лимфостаз, который, разрастаясь, способен закрыть пространство в прямой кишке.
Хронический проктит
Симптомы проктита в хронической форме проявляются не так интенсивно, но могут беспокоить в течение долгого времени. Периодически повторяются циклы обострения и ремиссии. Этот вид воспаления прямой кишки вызывается хроническими инфекциями, аутоиммунными заболеваниями, злокачественными опухолями прямой кишки, патологией сосудов.
Острый проктит – это острое воспаление слизистой оболочки прямой кишки. Характерно внезапное начало. Заболевание проявляется острыми болями, запорами в сочетании с частыми ложными позывами, жжением и ощущением тяжести в прямой кишке, патологическими выделениями из заднего прохода, нарушением общего состояния, ознобами и гипертермией. Острый проктит может заканчиваться выздоровлением или переходить в хроническую форму. Диагностируется на основании жалоб, анамнеза, данных ректального осмотра и ректоскопии. Лечение – диета, антибиотикотерапия, местные противовоспалительные средства, клизмы, сидячие ванны, иногда – гормональные препараты.
МКБ-10

Общие сведения
Острый проктит – острый воспалительный процесс в зоне слизистой оболочки прямой кишки, возникающий в результате инфицирования, наличия паразитов, механического, химического либо лучевого воздействия. Нередко сочетается с сигмоидитом. Иногда распространяется на подкожную жировую клетчатку в области ануса с развитием парапроктита. Встречаются также изолированные формы острого проктита с поражением нижних отделов кишки.
Проявления болезни сохраняются в течение нескольких дней или недель (в зависимости от формы и распространенности воспалительного процесса). Исходом может стать выздоровление или развитие хронического проктита. Данные о распространенности острого проктита отсутствуют. Заболевание одинаково часто выявляется у пациентов обоих полов. Лечение осуществляют специалисты в сфере проктологии.

Причины
Острый проктит может провоцироваться особенностями диеты, гельминтами, запорами, инфекциями, химическими и механическими воздействиями, а также облучением зоны малого таза. Развитию острого проктита способствует привычка к употреблению острой пищи и склонность к злоупотреблению алкогольными напитками. Существенную роль играет застой фекальных масс в прямой кишке, сопровождающийся нарушениями венозного оттока и механическими повреждениями слизистой кишечника.
Патология может возникать на фоне гельминтозов (амебиаза, аскаридоза и т. д.), неспецифических и специфических инфекционных процессов. В числе специфических инфекций, способных спровоцировать острый проктит, исследователи указывают гонорею. При незащищенных анальных сексуальных контактах с партнером, инфицированным бледной трепонемой, на слизистой прямой кишки может образовываться первичный сифилитический шанкр. Острый лучевой проктит может выявляться у онкологических больных, проходивших лучевую терапию по поводу злокачественных опухолей органов малого таза.
Причиной острого проктита иногда становятся инородные тела в заднем проходе, слишком горячие и слишком холодные очистительные клизмы либо клизмы с раздражающими веществами, вызывающими воспаление слизистой. Развитию острого проктита могут способствовать некоторые заболевания области ануса, близлежащих органов и тканей (парапроктит, анальная трещина, геморрой, вульвовагинит, цистит), а также иммунные нарушения различного генеза и ослабление организма, обусловленное переохлаждением, физическим и эмоциональным перенапряжением.
Классификация
С учетом характера поражения слизистой прямой кишки выделяют следующие виды острого проктита:
- Катарально-слизистый – сопровождается гиперемией зоны поражения и выделением слизи.
- Катарально-геморрагический – наблюдаются отек, гиперемия и образование множественных мелких кровоизлияний в зоне поражения.
- Катарально-гнойный – сопровождается отеком слизистой оболочки и образованием гноя.
- Гнойно-фибринозный – напоминает катарально-гнойный острый проктит, но отличается от него консистенцией гноя, в котором присутствуют большие количества фибрина. Сопровождается образованием гнойно-фибринозных пленок на поверхности слизистой.
- Эрозивный – проявляется формированием поверхностных дефектов слизистой.
- Язвенный – сопровождается образованием глубоких дефектов слизистой.
- Язвенно-некротический – представляет собой тяжелый вариант острого язвенного проктита, при котором на слизистой оболочке прямой кишки, наряду с язвами, образуются участки некроза.
- Полипозный – проявляется образованием выростов, по внешнему виду напоминающих полипы кишечника.
Симптомы острого проктита
Для данного заболевания характерно внезапное начало с ухудшением общего состояния, гипертермией, ознобами и запорами в сочетании с тенезмами. Пациентов с острым проктитом беспокоят интенсивные боли в зоне поражения, усиливающиеся в момент дефекации. Боли могут иррадиировать в промежность и половые органы. Реже отмечается иррадиация в поясничную область. Многие больные острым проктитом жалуются на жжение и тяжесть в области прямой кишки. Возможны патологические выделения из заднего прохода.
Выраженность и время появления симптомов могут различаться в зависимости от типа и причины развития болезни. Острый проктит, вызванный механическим, химическим или термическим повреждением прямой кишки, возникает через несколько часов или дней после неблагоприятного воздействия. Для лучевого проктита характерно отсроченное появление симптоматики (обычно – через несколько недель или месяцев после завершения лучевой терапии). Острый проктит, обусловленный алиментарными факторами, постоянными запорами или хроническими воспалительными процессами, может возникать на фоне обычного состояния, в период обострения или после особенно грубого нарушения диеты.
Температура тела пациентов с острым проктитом чаще субфебрильная. Выраженная гипертермия с сильными ознобами обычно выявляется при гнойных и язвенных формах заболевания. При слизистом остром проктите наблюдается выделение слизи, при гнойном – выделение гноя. При язвенной и язвенно-некротической формах в кале обнаруживаются примеси свежей крови либо кровяные сгустки. Развитие лучевого проктита сопровождается появлением кровянистых выделений, тяжести и жжения в пораженной области.
При остром проктите отмечается тенденция к спастическому сокращению сфинктера на начальных стадиях заболевания и его последующему чрезмерному расслаблению по мере нарастания симптоматики, однако, при разных формах заболевания выраженность этого признака может различаться. Продолжительность острого проктита также может варьировать. При легком поверхностном воспалении все симптомы исчезают в течение нескольких дней. При эрозивных, язвенных и язвенно-некротических формах возможно затяжное течение. Исходом острого проктита может стать полное выздоровление или переход в хронический проктит.
Диагностика
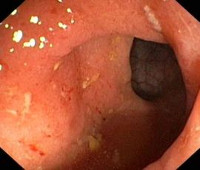
Острый проктит диагностируется специалистом в области клинической проктологии на основании клинических симптомов, данных пальцевого исследования прямой кишки и дополнительных диагностических процедур. При проведении пальцевого исследования у больных острым проктитом выявляются спазматическое сокращение либо расслабление сфинктера, отечность и инфильтрация слизистой. После извлечения пальца на перчатке обнаруживаются следы крови и слизи. При ректоскопии визуализируются отечность и гиперемия слизистой, эрозии, язвы, кровоизлияния и т. д.
При проведении эндоскопии врач осуществляет эндоскопическую биопсию для последующего гистологического исследования материала. Кроме перечисленных исследований, в процессе диагностики острого проктита используют анализы кала на бакпосев и на наличие яиц глистов (для определения причины развития болезни и выбора наиболее эффективной лечебной тактики). Дифференциальный диагноз проводят со злокачественными опухолями прямой кишки и абсцедирующим фурункулом промежности.
Лечение острого проктита
Лечение консервативное. Пациентам советуют отказаться от употребления жирной, соленой, острой, кислой и сладкой пищи и продуктов с высоким содержанием грубой клетчатки. Назначают щадящую диету, предусматривающую употребление нежирного протертого мяса, постных жидких и полужидких блюд. На начальных стадиях острого проктита специалист-проктолог рекомендует покой, в последующем – умеренную физическую активность, которая способствует предотвращению застоя каловых масс в прямой кишке. Указывают на необходимость исключить длительное пребывание в сидячем положении.
Осуществляют антибиотикотерапию с учетом чувствительности флоры, выделенной при посеве кишечного содержимого. При остром проктите, обусловленном специфическими инфекциями, проводят соответствующую терапию, при гельминтозах назначают антигельминтные средства. Применяют антигистаминные и спазмолитические препараты, устраняющие спазм прямой кишки. Используют свечи с противовоспалительными средствами и компонентами, способствующими восстановлению слизистой, а также очистительные клизмы с ромашкой и сидячие ванночки с раствором перманганата калия. При язвенных формах острого проктита вводят гормональные препараты местного действия.
Катаральный проктит – это острое воспаление прямой кишки, которое возникает изолированно или является осложнением других заболеваний желудочно-кишечного тракта. Проявляется жжением, разной интенсивности болями в прямой кишке с иррадиацией в промежность и поясницу. Больные жалуются на ложные позывы к дефекации; повышается температура тела, появляются симптомы общей интоксикации. Патология диагностируется с помощью пальцевого ректального исследования, аноскопии, ректороманоскопии, колоноскопии, копрограммы и посева кала. Лечение консервативное, хирургическое вмешательство показано только при осложнениях.
МКБ-10
Общие сведения
Катаральный проктит – это острое воспаление слизистой оболочки прямой кишки, которое сопровождается болями, гипертермией и ухудшением общего состояния. Распространенность патологии в популяции проследить трудно, так как во многих случаях больные своевременно не обращаются за помощью. Кроме того, катаральный проктит часто сопутствует основному заболеванию желудочно-кишечного тракта и фиксируется как его осложнение. Патология более распространена в тех странах и среди тех групп населения, в которых чаще встречаются заболевания толстого кишечника или существуют определенные погрешности в питании, ведущие к возникновению запоров и воспалений толстой кишки. Представители обоих полов болеют приблизительно одинаково, иногда катаральный проктит выявляют даже у детей.

Причины
Катаральный проктит является полиэтиологическим заболеванием, часто развивается при различных кишечных инфекциях, например, дизентерии, кампилобактериозе. Также симптомы патологии наблюдаются при хламидиозе, цитомегаловирусе, герпетической инфекции. По типу катарального проктита могут протекать некоторые венерические заболевания – сифилис, гонорея. Кроме того, патология осложняет течение туберкулеза, паразитарной инфекции.
Часто катаральный проктит возникает из-за повреждений прямой кишки. Причиной травм являются оперативные вмешательства, повреждение твердыми каловыми массами при запорах или инородным телом прямой кишки. Важные причины - нерациональное питание и алкоголизм. Также катаральный проктит может развиться как осложнение других заболеваний желудочно-кишечного тракта (гепатита, гастрита, панкреатита, колита). Болезнь часто связывают с нарушением кровообращения. Это может быть застой крови в геморроидальных венах при варикозе и венозной недостаточности в нижних конечностях, общие нарушения кровотока при сердечной недостаточности.
Катаральный проктит – одно из проявлений острой либо хронической лучевой болезни, частое осложнение лучевой терапии (лучевой проктит). Некоторые медицинские препараты могут вызывать воспаление в прямой кишке. И наконец, катаральный проктит может возникать при различных аутоиммунных заболеваниях. Это довольно распространенное проявление болезни Крона, неспецифического язвенного колита. Провоцирующими факторами выступают переохлаждения, частые инфекционные заболевания, запоры, воспалительные процессы в соседних органах, травмы.
Классификация
При остром катаральном проктите слизистая оболочка прямой кишки воспалена, на поверхности могут появиться точечные кровоизлияния. В современной проктологии выделяют три формы заболевания: простую катаральную, катарально-гнойную и катарально-геморрагическую. Катаральная форма характеризуется выраженным отеком ткани, гиперемией, болью; налетов на слизистой и кровотечений нет. При гнойной форме слизистая покрыта фибринозным или гнойным налетом. При геморрагической на поверхности видны обширные геморрагии, следы кровотечений. Все три формы сопровождаются обильным выделением слизи.
Симптомы катарального проктита
Первым проявлением заболевания является болевой синдром. Боль сначала концентрируется в области прямой кишки и становится сильнее при дефекации. Затем она переходит на промежность, половые губы или мошонку. У части пациентов боль отдает в спину. Также характерны частые позывы к дефекации, после которых вместо кала выделяется только слизь, иногда с гноем и кровью. Характер выделений зависит от формы катарального проктита.
Довольно быстро повышается температура до субфебрильных или фебрильных цифр. На фоне лихорадки появляются симптомы общей интоксикации: головные боли, слабость, быстрая утомляемость, потеря аппетита, иногда тошнота. Также наблюдаются запоры, которые периодически сменяются поносом. Могут возникнуть кровотечения. Острый катаральный проктит развивается быстро, на протяжении нескольких дней.
При осмотре врач-проктолог отмечает покраснение, раздражение в области заднего прохода. Иногда эти признаки ложно диагностируются как ректальная трещина, поэтому обязательно нужно проводить пальцевое ректальное исследование. Осмотр вызывает у больного резкую боль, из заднего прохода начинает выделяться слизь, иногда с гноем или кровяными сгустками.
Осложнения
Осложнением острого катарального проктита может стать пельвиоперитонит (воспаление брюшины в области малого таза), парапроктит, катаральный сигмоидит и колит. В будущем, наряду с предыдущими проблемами, могут развиваться стриктуры, полипы и раковые опухоли. Довольно частое осложнение - ректальный свищ, соединяющий прямую кишку с поверхностью кожи, через который выходят каловые массы и слизь.
Диагностика
Очень часто диагноз катарального проктита устанавливают уже во время аноскопии или ректороманоскопии. Эти обследования позволяют осмотреть всю прямую кишку и дистальную часть сигмовидной. При катаральном проктите можно увидеть гиперемированную слизистую оболочку с признаками воспаления. В некоторых местах визуализируются точечные геморрагии, в просвете кишки выявляется большое количество слизи, иногда с примесями гноя и крови. При необходимости из некоторых участков берут биопсию. Колоноскопия позволяет осмотреть весь толстый кишечник, выявить признаки воспаления в других его отделах, исключить язвенный колит, болезнь Крона, злокачественные опухоли, полипы кишечника и другую патологию.
Из лабораторных анализов самыми информативными являются копрограмма, бакпосев кала, анализ кала на яйца гельминтов. С помощью копрограммы можно определить форму заболевания (катаральная, катарально-геморрагическая, катарально-гнойная), а также выявить некоторые нарушения пищеварения. Бактериологическое исследование кала помогает выявить возбудителя заболевания и определить чувствительность к антибактериальным препаратам. Анализ кала на яйца глистов позволяет исключить паразитарную природу катарального проктита.
Лечение катарального проктита
Во многих случаях заболевание поддается консервативному лечению. В первую очередь пациенту назначают диету. Из рациона исключают острые, жареные, соленые и копченые блюда. Также не рекомендуется употреблять продукты с большим содержанием клетчатки (овощи, фрукты, каши). Категорически запрещается алкоголь. Основу рациона составляют нежирные сорта мяса, рыбы, кисломолочные продукты.
Основная терапия состоит из приема антибиотиков. Выбирают препараты широкого спектра действия, фторхинолоны. Лечение корректируют после определения чувствительности флоры к тем или иным антибиотикам. Большое значение имеют гигиенические мероприятия, лечебные микроклизмы из ромашки, календулы, сидячие ванны с настоями трав или антисептиками. Также назначают антисептические, противовоспалительные свечи на масляной основе.
Показаниями к оперативному вмешательству при катаральном проктите являются осложнения в виде парапроктита, локального перитонита, анальных свищей. Также хирургическим путем лечат вялотекущие формы, которые не поддаются медикаментозной терапии. Операция показана, когда катаральный проктит вызван злокачественной опухолью или полипами.
Прогноз и профилактика
Прогноз при катаральном проктите довольно благоприятный. В большинстве случаев он хорошо поддается консервативному лечению, особенно при простой катаральной форме. Гнойные и геморрагические формы этого заболевания достаточно редки. Ухудшается прогноз при переходе болезни в хроническую форму, наличии осложнений. Если катаральный проктит сам является осложнением той или иной патологии, прогноз зависит от течения основного заболевания.
Профилактика состоит в правильной диете, исключении злоупотребления алкоголем, острой пищей. Также большое значение имеет гигиена пациента; нужно избегать переохлаждений, травм анальной области, а также уделять достаточное внимание физической активности, особенно при сидячей работе. Своевременное выявление и лечение заболеваний, которые могут привести к возникновению катарального проктита, тоже позволяет предотвратить воспаление прямой кишки.
Проктит – это воспаление слизистой оболочки прямой кишки.
Причины проктита
В прямой кишке каждого человека присутствует микрофлора. При возникновении благоприятных условий эти условно-патогенные микроорганизмы начинают активно размножаться, что приводит к развитию воспаления.
Спровоцировать воспаление может неправильное питание – употребление в пищу слишком большого количества острых блюд, пряностей и значительных доз алкоголя. Также способствует развитию проктита венозный застой (нарушение оттока крови по венам), наблюдаемый при хронических запорах. К тому же при запорах жесткие каловые массы часто травмируют слизистую прямой кишки, что облегчает проникновение инфекции.
Инфекция может попасть в прямую кишку из других очагов воспаления. Поэтому проктит может быть осложнением целого ряда заболеваний кишечника (язвенного колита, болезни Крона, дизентерии) или сопутствовать болезням органов малого таза (циститу, простатиту, вагиниту).
Симптомы проктита
Проктит может протекать как в острой, так и в хронической формах.
Острый проктит имеет более тяжёлые симптомы, но встречается редко. Хроническая форма проктита более распространена. Хронический проктит может развиваться постепенно, значительное время оставаясь незамеченным.
Острый проктит начинается внезапно и проявляется комплексом довольно тяжелых симптомов:
- постоянные боли в прямой кишке. Боль может отдавать в поясницу или область промежности;
- слизисто-гнойные или кровянистые выделения;
- болезненные ложные позывы к дефекации (тенезмы);
- ощущение тяжести в малом тазу;
- иногда наблюдается повышение температуры до 37,5-38°C.
Хронический проктит может проявляться такими симптомами, как:
- периодические боли в заднем проходе, в прямой кишке или слева внизу живота;
- слизь в каловых массах;
- зуд и жжение в заднем проходе.
Методы диагностики проктита
Поскольку проявления хронического проктита нерегулярны и переносятся довольно легко, они, как правило, не вызывают особенного беспокойства, не побуждая обращаться к врачу. Между тем, без надлежащего лечения болезнь прогрессирует. Воспаление может распространиться на другие отделы кишечника, на окружающие прямую кишку ткани (парапроктит), привести к образованию рубцов, сужающих просвет кишечника и способствующих возникновению запоров.
Поэтому, как только стало понятно, что с задним проходом имеются какие-то проблемы, следует обязательно показаться врачу-проктологу.
Диагноз проктит устанавливается на основании проктологического осмотра, во время которого врач проводит пальцевое ректальное исследование. Для подтверждения диагноза используются методы инструментальной диагностики: аноскопия и ректороманоскопия. Также проводится биопсия и лабораторные исследования.
Ректороманоскопия проводится с помощью специального эндоскопического оборудования, позволяющего врачу рассмотреть состояние стенок прямой кишки на значительном протяжении – до 30 см. Ректороманоскопия требует предварительной подготовки, так как кишечник должен быть очищен от каловых масс.
Биопсия проводится во время ректороманоскопии. На исследование берётся ткань слизистой прямой кишки. Биопсия проводится для дифференциальной диагностики с опухолевыми процессами.
Проводятся исследования кала. Копрограмма (общий анализ кала) позволяет установить разновидность проктита, выявить нарушения пищеварения и обнаружить присутствие крови в кале. Бактериологический анализ кала используется для выявления возбудителя, вызвавшего воспаление.
Методы лечения проктита
Лечение проктита включает в себя использование медицинских препаратов, диету и лечебную физкультуру. В случае осложнений проводится хирургическое лечение.
Лечение при проктите предполагает использование антибактериальной терапии. Антибиотики назначаются в зависимости от того, какая инфекция вызвала воспаление.
Обычно пациентам также назначаются лечебные клизмы и ванночки. С этой целью используются отвары лекарственных трав, позволяющих снять раздражение в кишечнике, устранить воспаление и обладающих антисептическим действием. Используются также ректальные свечи.
Для снятия боли и спазмов применяются спазмолитические средства и антигистаминные препараты.
При проктите следует соблюдать специальную диету. Пища не должна быть жирной, а также солёной, острой, пряной или кислой. В случае обострения необходимо исключить употребление свежих фруктов и овощей. Алкоголь в период болезни употреблять нельзя.
Больным проктитом противопоказано длительное пребывание в сидячем положении: это приводит к ослаблению тазовых мышц и застойным явлениям в области таза и ног. Для ускорения выздоровления рекомендуется выполнять назначенный врачом комплекс упражнений.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

