Инфекции которые могут быть занесены при удалении зубов
Обновлено: 22.04.2024

Удаление зуба — сложная травматичная операция, иногда вызывающая осложнения. Чтобы снизить риск развития патологических состояний, стоматологи-хирурги после удаления зуба информируют пациентов о возможных тревожных симптомах. При появлении любой аномалии пациенту предписано обратиться к врачу за консультацией и решением проблемы.
Удаление коренного зуба: последствия
Все последствия после удаления зуба можно разделить на патологические и нормальные. Пациенту стоит понимать, что в результате хирургической операции травмируются мягкие ткани, кровеносные сосуды, а также костные структуры, из которых извлекают зубные корни. Поэтому полностью избежать боли и дискомфорта — не получится.
Удаление бывает простым и сложным. В первом случае стоматолог-хирург после обезболивания аккуратно выдергивает зуб, после чего остается небольшая лунка. Простое удаление выполняется за минут и не требует использования особых инструментов. Сложное удаление — это извлечение жевательного зуба с разветвленной корневой системой, извилистыми корнями, а также травмированных и многократно пролеченных единиц. Экстракция (удаление) нередко сопровождается разрезанием десны, разделением зубной коронки на несколько частей для последовательного извлечения, использованием различного оборудования. Операция такого плана занимает до Лунку удаленного зуба обычно зашивают для более быстрого заживления.
Чем сложнее работа стоматолога-хирурга, тем выше риск послеоперационного осложнения после удаления зуба. Пациент должен уметь различать нормальные и тревожные состояния.
Нормальное состояние после удаления зуба
Нормой после удаления считается:
- Боль — ноющая, тянущая, пульсирующая. Проходит за
- Кровотечение — остаточное, полностью прекращается в течение первого часа после операции.
- Отек — небольшая локализованная припухлость, исчезает за
- Температура — не более 37,5 градусов. Нормализуется за пару дней.
Симптомы инфекции после удаления зуба
На возникновение осложнения после удаления переднего или иного зуба указывают симптомы:
- температура свыше 38 градусов;
- непрекращающееся или начавшееся снова кровотечение;
- усиливающийся отек;
- возрастающая болезненность в области удаленной единицы;
- неприятный запах изо рта;
- гной из лунки;
- увеличение лимфоузлов.
Тревожные сигналы организма указывают на инфицирование ранки, на активные воспалительные процессы, заражение после удаления зуба. В этом случае пациенту необходимо срочно показаться врачу, чтобы определить причину патологии и подобрать лечение.
Какие могут быть осложнения после удаления зуба
Осложнения после удаления зуба проявляют себя неприятными симптомами. В большинстве случаев клиническая картина достаточно четкая, что позволяет врачу быстро определить проблему и начать лечение.
Основные патологические ситуации:
- Альвеолит, сухая лунка. Главный признак и симптом осложнения — отсутствие кровяного сгустка в лунке. Кровяной сгусток — естественный защитный барьер, а также основа для формирования новых тканей. Он может или не образоваться совсем или, что бывает чаще, выпасть в процессе заживления ранки. Причины выпадения сгустка — большой диаметр лунки, полоскание полости рта пациентом, плохая гигиена, несоблюдение предписанной врачом диеты. Симптомы альвеолита — серый налет в лунке, сильные боли, отек, повышение температуры. При отсутствии лечения альвеолит переходит в остеомиелит.
- Кровотечение из лунки. Частое осложнение после удаления зуба мудрости, проявляется как длительное кровотечение. Проблема решается наложением гемостатической губки и ушиванием ранки.
- Парестезия — повреждение лицевого нерва, потеря чувствительности части лица, языка. Обычно проходит самостоятельно, но иногда требует вмешательства врача.
- Перфорация дна гайморовой пазухи. Осложнение характерно для удаления зубов верхней челюсти. Развивается при плохо проведенной операции или если зубные корни проросли в пазуху. Симптомы осложнения — попадание жидкой пищи в нос, развитие воспаления в пазухах. При отсутствии лечения патология приводит к серьезным осложнениям, в том числе и до летального исхода.
- Неполное удаление — когда осколки зубной коронки или остатки корня остаются в лунке. Оставшиеся сегменты легко станут причиной воспаления, которое может перейти в остеомиелит или флегмону.
- Повреждение соседних зубов — сколы эмали, вывихи или переломы. При неаккуратных действиях врача часто страдают соседние единицы.
- Перелом челюсти — редкое осложнение после удаления зуба нижней челюсти. Характерно для пациентов с ослабленными костными тканями, часто проявляется после операции по удалению.
- Гнойные воспаления при инфицировании лунки. Попадание патогенной микрофлоры в лунку удаленного зуба приводит к развитию воспалительного процесса. При отсутствии лечения воспаление переходит на соседние ткани, ослабляет костные ткани челюсти.
Нарушение прикуса как симптом осложнения после удаления зуба

Иногда удаление жевательного зуба приводит к отсроченным последствиям. Одно из них — нарушение прикуса. При этой патологии заживление лунки происходит в положенные сроки без воспалений десны и иных аномалий. Это успокаивает пациента, заставляет забыть об удалении.
Однако если на место удаленной единицы не поставить съемный или несъемный протез, зубы в скором времени начнут смещаться на свободное место. Подобная подвижность приведет к нарушению прикуса, убыли костной ткани, развитию заболеваний десен и зубов.
Чтобы предотвратить проблему, стоматологи-хирурги предлагают имплантацию зубов в момент удаления или чуть позже. Одномоментная имплантация привлекает пациентов выгодами:
- Минимум приемов и посещений врача — установка имплантата проводится в момент удаления зуба.
- Моментальное восстановление утраченной единицы — удаленный зуб сразу замещается искусственным корнем и коронкой, что препятствует нарушению прикуса, смещению остальных зубов и атрофии костных тканей.
- Качественное лечение — удаление и имплантацию зуба проводит опытный стоматолог-имплантолог, которого легко выбрать по рейтингам московских профильных специалистов.
Кроме одномоментного протокола после удаления зуба врач может предложить одноэтапную или классическую имплантацию зубов. Любой вариант — предотвращение осложнений и сохранение целостности зубного ряда.
Осложнение после удаления зуба: лечение
Любой намек на осложнение — сигнал для пациента о необходимости посещения врача. Большинство патологий в начальной стадии лечится быстро и легко:
- Лечение альвеолита — удаление постороннего предмета из лунки, антисептическая обработка, наложение лекарства. При формировании гнойного очага врач вскроет образование, прочистит рану. Также лечение может подразумевать назначение лекарственных препаратов и проведение физиотерапевтических процедур.
- Повреждение лицевого нерва — обычно проходит самостоятельно, но иногда процесс восстановления ускоряют назначением витаминов и инъекционной терапией.
- Остаточные ткани в лунке — подлежат удалению, после чего ранку очищают от гноя, промывают и накладывают швы для ускоренного выздоровления.
- Сколы и повреждения соседних зубов лечатся согласно объему нанесенного ущерба. Это может быть простое пломбирование или же полноценное протезирование.
- Перелом — лечится репозицией костей и их фиксацией с помощью шин или синтезом костных тканей в области повреждения.
- Гнойные воспаления устраняются достаточно просто. В стоматологической клинике пациенту вскрывают очаг воспаления и назначают соответствующую терапию.
Причины осложнений во время удаления зуба
Среди основных причин развития осложнений после удаления зубов выделяют:
- Анатомические особенности строения челюсти. Среди основных — длинные тонкие корни у зуба, высокий уровень искривления зубных корней, толстые альвеолярные стенки и плотные перегородки между корнями.
- Малый опыт и неаккуратность стоматолога. Неправильный подбор и неграмотное использование инструментов приводит к переломам зубных корней или самой коронки. Также при непрофессионально проведенной операции возрастает риск травмирования десен, повреждение мягких тканей из-за скольжения щипцов.
- Отсутствие рентген-контроля после проведения сложного удаления. Врач не замечает оставленного в лунке корня или обломка зуба, что приводит к развитию воспаления.
- Игнорирование рекомендаций врача. Плохая гигиена полости рта, интенсивное полоскание, алкоголь, курение, посещение бани или чрезмерные физические нагрузки вызывают различные осложнения, требующие длительного лечения.
Чтобы снизить риск появления неприятных симптомов после удаления, достаточно выбрать опытного хирурга, проверенную стоматологическую клинику с собственным рентген-кабинетом и хорошим оборудованием, а также следовать всем рекомендациям специалиста. Подобный подход гарантирует высокие шансы быстрого заживления, помогает избежать изучения фото осложнений после удаления зуба и лечения патологий. Также хороший стоматолог-хирург напомнит о необходимости протезирования или имплантации, расскажет о важности сохранения целостности зубочелюстных рядов.
Что такое альвеолит после удаления зуба? Причины возникновения, диагностику и методы лечения разберем в статье доктора Юрченко М. В., стоматолога-хирурга со стажем в 8 лет.
Над статьей доктора Юрченко М. В. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Альвеолит — самое распространенное осложнение после удаления зуба. [1] Его частота, по разным данным литературы, варьирует от 3-4% до 45% (в случае нижних зубов мудрости). [2] Сухая лунка чаще возникает при удалении моляров; на нижней челюсти чаще, чем на верхней (10:1); [3] по некоторым данным чаще у женщин, чем мужчин (5:1). [4] [5]
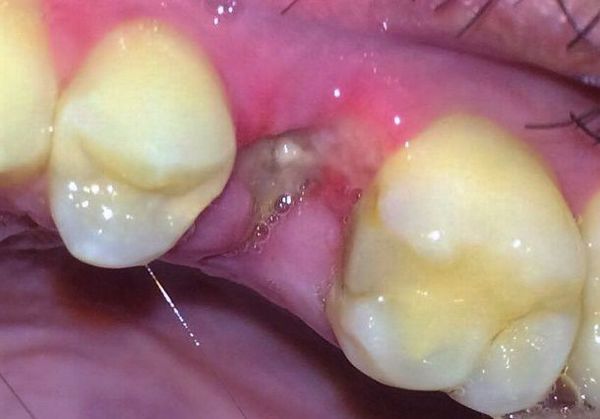
Факторы развития заболевания
Возникновение альвеолита зависит от множества предрасполагающих факторов. К основным факторам риска относятся:
- Хирургическая травма и сложность операции. Чем сложнее и травматичнее удаление зуба, тем более выражено послеоперационное воспаление костной ткани, как следствие — увеличивается выброс прямых активаторов плазминогена. [12] Сложные удаления (связанные с сегментацией зуба, остеотомией и отслаиванием слизисто-надкостничного лоскута) в 10 раз увеличивают риск развития альвеолита. [4]
- Опыт хирурга определяет сложность и травматичность операции, особенно в случае нижних зубов мудрости. [14]
- Нижние третьи моляры (зубы мудрости). Альвеолит чаще всего возникает после удаления нижних третьих моляров (до 45% удалений). Считается, что более плотная, менее васкуляризованная костная ткань в этом регионе и ее пониженная способность гранулировать ответственны за такую высокую частоту сухих лунок. [15]
- Общие заболевания. Сопутствующие заболевания пациента могут быть связаны с риском альвеолита. [12][16] Так, иммуннокомпрометированные лица или пациенты с сахарным диабетом более подвержены альвеолиту из-за нарушения процессов заживления. [4]
- Оральные контрацептивы — единственные препараты, прием которых повышает риск альвеолита. Считается, что эстроген косвенно усиливает фибринолитический процесс (увеличивая факторы II, VII, VIII, X и плазминоген), что вызывает распад кровяного сгустка. [17]
- Курение. Многочисленные исследования продемонстрировали связь между курением и альвеолитом. Среди группы пациентов, которым в общей сложности было удалено 4000 нижних третьих моляров, у лиц, выкуривающих полпачки сигарет в день, риск альвеолита увеличивался в 4-5 раз (12% против 2,6%) по сравнению с некурящими. Частота альвеолита увеличивалась более, чем на 20% у пациентов, выкуривающих по 1 пачке в день, и на 40% среди пациентов, куривших в день операции. [17]
- Физическая дислокация сгустка. Дислокация сгустка, вызванная неаккуратным обращением с лункой или отрицательным давлением из-за питья через соломинку, может быть причиной альвеолита. [18]
- Бактериальная инфекция. Большинство исследований говорят о бактериальной инфекции как главном факторе риска в возникновении сухой лунки. [19] Частота альвеолита выше у лиц с неудовлетворительной гигиеной и предшествующим инфекционным процессом в виде перикоронита или тяжелого пародонтита. [20]
- Локальный анестетик с вазоконстриктором. Некоторые исследования сообщают, что избыточное применение анестетика с высокой концентрацией вазоконстриктора может вызывать ишемию и затруднять заполнение лунки кровью, что увеличивает риск альвеолита. [21]
- Возраст. Считается, что частота альвеолита увеличивается с возрастом. Этот факт может быть связан с замедлением метаболизма, ослаблением иммунитета и регенеративных способностей организма. [22]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы альвеолита после удаления зуба
Жалобы, характерные для альвеолита, обычно возникают на 2-3 день после удаления, однако, в отдельных случаях могут развиться спустя несколько часов после операции. [1] Так или иначе, 95%–100% случаев возникают в течение недели. [6] [7] [8] [9] Продолжительность заболевания в среднем от 5 до 10 дней, в зависимости от тяжести.
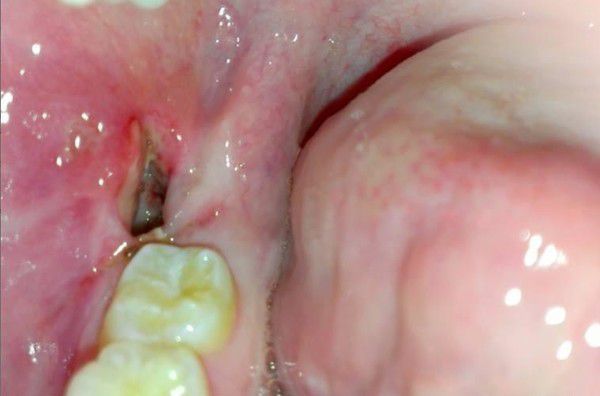
К симптомам альвеолита относятся:
Патогенез альвеолита после удаления зуба
В норме после удаления зуба его лунка заполняется кровяным сгустком, который, с одной стороны, служит естественной повязкой для образовавшейся раны, с другой — основанием для будущего заполнения лунки молодой костной тканью внутри и слизистой оболочкой снаружи.
Процесс нормального заживления выглядит следующим образом: при участии тромбина и фибриногена в лунке формируется кровяной сгусток, на который сверху начинает мигрировать эпителий десны. В процессе созревания молодой грануляционной ткани на стенках альвеолы в сгусток начинают врастать молодые сосуды из кости, и постепенно под влиянием клеток-фибробластов и процесса фибринолиза (разрушения фибрина) кровяной сгусток деградирует, затем начинается созревание молодой костной ткани.
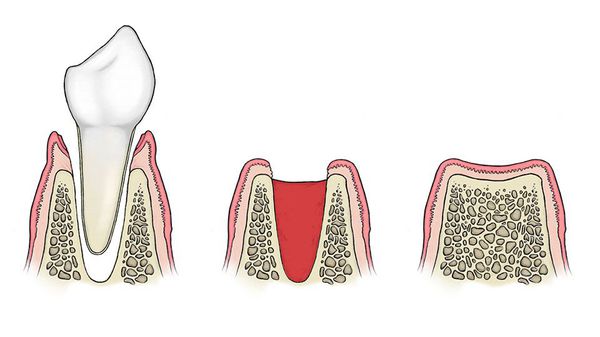
При альвеолите фибринолиз ускоряется, что приводит к преждевременной дезинтеграции кровяного сгустка. Фибринолиз реализуется за счет превращения плазминогена в плазмин — белка, разрушающего фибриновые сгустки. Активация плазминогена может осуществляться за счет прямых (физиологических) и непрямых (нефизиологических) субстанций. [12] Прямые активаторы (tPA, фактор XII, урокиназа) высвобождаются в результате травмы костных клеток альвеолы. Непрямые активаторы выделяются бактериями. [5] [13]
Классификация и стадии развития альвеолита после удаления зуба
Альвеолит не классифицируется и не имеет определенных стадий развития. Симптомы начинаются на 2-3 день после удаления, продолжаются в течение 7-10 дней, затем наступает выздоровление. [1]
В некоторых источниках упоминаются серозный, гнойный и гипертрофический альвеолит, но врачи такие формы не выделяют. Нет такого разделения и в Международной классификации болезней (МКБ-10). В ней альвеолит относится к рубрике K10 Другие болезни челюстей и кодируется как K10.3 Альвеолит челюстей.
Осложнения альвеолита после удаления зуба
Несмотря на то, что альвеолит обычно характеризуется довольно выраженным дискомфортом и болью, воспаление почти всегда самоограничивается стенками лунки и не приводит к каким-либо серьезным осложнениям, хотя и требует лечения. Некоторые авторы сообщают о таких осложнениях альвеолита, как остеомиелит челюсти, абсцесс, флегмона, лимфаденит. [10]
Чтобы не допустить развития осложнений, лунку промывают тёплым физиологическим раствором и помещают в неё антисептическую повязку с препаратами на основе хлоргексидина, анестезина, лидокаина, прополиса и прочих. Подробнее об этом можно почитать в разделе "Лечение".
Диагностика альвеолита после удаления зуба
Диагноз альвеолита обычно не вызывает затруднений и устанавливается преимущественно на основании типичной клинической картины, [10] а также анамнеза (удаление зуба несколько дней назад). В качестве дополнительного метода обследования может быть выполнена рентгенография лунки для выявления в ней остатков зуба, фрагментов костной ткани и других инородных тел (если снимок не был сделан непосредственно после удаления).
Клиническая картина сухой лунки может быть сходна с другими патологиями челюстно-лицевой области или накладываться на них.
Поэтому альвеолит стоит дифференцировать от:
- острых краев альвеолы;
- необратимого пульпита и травм соседних зубов;
- травм челюстей;
- одонтогенных инфекций (периапикальный абсцесс, периостит, остеомиелит и т. д.);
- верхнечелюстного синусита в стадии обострения;
- нейрогенных причин челюстно-лицевой боли (например, невралгии тройничного нерва).
Лечение альвеолита после удаления зуба
В среднем, необходимо 7-10 дней для того, чтобы оголенные стенки лунки начали покрываться грануляционной тканью.
На первых этапах развития альвеолита требуется симптоматическая терапия, направленная на уменьшение боли и дискомфорта. [1] Лечение заболевания проводится в домашних условиях.
Местное лечение
Заключается в медикаментозной обработке (ирригации) и помещении в лунку антисептической повязки, защищающей альвеолу до момента появления грануляций. При необходимости можно выполнить очень осторожный кюретаж, не касаясь стенок лунки, чтобы не повредить хрупкую грануляционную ткань. В случае обнаружения в лунке свободных фрагментов костной ткани, остатков зуба или инородных тел стоит рассмотреть возможность полноценного кюретажа с использованием местного обезболивания.
Как промыть лунку от пищевых остатков. Ирригация помогает удалить налет и некротизированные ткани, инородные фрагменты и бактерии из лунки. Для этого можно использовать теплый физиологический раствор, протеолитические ферменты, раствор хлоргексидина биглюконата и прочие антисептики. [23]
В качестве антисептической/местно-обезболивающей повязки для лунки доступны разнообразные средства, выбор которых зависит от предпочтений и клинического опыта врача. К ним относятся препараты на основе цинк-оксид эвгенола, йодоформа, хлоргексидина, антибиотиков, анестезина, лидокаина, прополиса и прочих или их комбинации. Они могут быть внесены в лунку как самостоятельно, так и на полоске марли (турунде). Повязку необходимо периодически менять до тех пор, пока болевые ощущения не уменьшатся. [1] [5] [23] [24]
При лечении альвеолита после удаления зуба мудрости применяют те же методы, что и после удаления остальных зубов.
Общее лечение
Заключается в назначении нестероидных противовоспалительных средств (НПВС) для купирования болевого синдрома. [1]
Лечение на поздней стадии
При угрозе распространения воспалительного процесса на окружающие ткани может потребоваться антибактериальная терапия и лечение в больнице. [10]
Особенностей лечения альвеолита у детей нет — можно применять те же препараты, что и у взрослых, но с поправкой на возраст.
Прогноз. Профилактика
При своевременном выявлении и терапии прогноз отличный.
Профилактика альвеолита направлена на модификацию факторов риска, указанных выше.
Со стороны пациента: отказ от курения на период заживления лунки, поддержание адекватного уровня гигиены полости рта до и после удаления зуба, тщательное следование послеоперационным рекомендациям. Дополнительно для женщин: в случае предстоящей операции рекомендуется консультация гинеколога по вопросу временной отмены оральных контрацептивов.
Со стороны врача: максимально щадящее и атравматичное удаление зуба, контроль за количеством анестетика, вводимого в операционную область.
Поскольку альвеолит — наиболее частое осложнение после удаления зуба, многие исследователи пытаются найти эффективный метод профилактики. Тем не менее, этот вопрос остается спорным, т. к. универсальный рецепт не найден. [1] Ниже указаны некоторые наиболее популярные подходы к предотвращению сухой лунки.

В норме об удаленном зубе человек забывает уже через несколько дней. За это время боль окончательно стихает, и поврежденное место зарастает новым эпителием. Однако бывают случаи, когда экстракция зуба сопровождается серьезными побочными явлениями. Одно из них – альвеолит – представляет собой воспалительный процесс, поражающий лунку зуба и десну вокруг нее.
Острый альвеолит требует немедленного вмешательства. Начавшееся со стенок лунки воспаление может распространиться на мягкие ткани и глубоко проникнуть в кость. Известны случаи, когда оно вызывало такие опасные и болезненные последствия, как периостит (нагноение и омертвение надкостницы), остеомиелит (разрушение челюстной кости), лимфаденит (поражение лимфаузлов) и даже сепсис.
Почему возникает
Альвеолит лунки удаленного зуба – прямое следствие ее заражения. Причин инфицирования раны может быть несколько:
• сложный характер удаления, требующий надреза десны и извлечения из нее зуба путем распила (при полном разрушении зуба; при искривленных корнях; при повышенной хрупкости зубной ткани; при непрорезавшемся или едва показавшемся зубе мудрости);
• нарушение пациентом требований реабилитационного периода (несоблюдение гигиены ротовой полости; интенсивное или частое полоскание зубов, способствующее преждевременному отделению тромба - естественному антибактериальному барьеру; раздражение раны горячей, грубой или острой пищей; курение).
• некачественно проведенная врачебная процедура (плохая очистка лунки с проникновением в нее зубного камня; оставленные в ней обломки раздробленной кости или фрагменты корней зуба; неустраненные гнойные процессы);
Факторами, провоцирующими развитие альвеолита, могут стать следующие:
• сниженный иммунитет;
• переохлаждение организма;
• контакты с носителями инфекционных заболеваний;
• наличие в полости рта или носоглотки острых патологий бактериального или вирусного характера (например, пораженных кариесом зубов, воспаленных десен, миндалин);
• инфекции желудочно-кишечного тракта;
• хронические заболевания в стадии обострения.
Как проявляется
Болевой симптом – главный предвестник развития альвеолита. Если при благополучном исходе экстракции зуба неприятные ощущения постепенно исчезают через несколько суток, то при альвеолите все происходит с точностью до наоборот. Боль не покидает пациента, а усиливается, достигая пика на 2-5 день после операции. Возникнув в травмированной лунке, она может захватить всю челюстно-лицевую область, отдавая в ухо, височную область или шею.
Помимо боли, пациента могут беспокоить следующие проявления заболевания:
• общее недомогание, упадок сил, подъем температуры до 38°C;
• воспаление подчелюстных лимфоузлов;
• запах гниения изо рта;
• желтовато-серый налет внутри лунки, освобожденной от тромба;
• кроваво-красный цвет десны, ее болезненность и припухлость;
• часто возникающий во рту горьковатый привкус;
• раздувшаяся от отека щека;
• активизация вторичных очагов ротовой инфекции.
В зависимости от интенсивности патологического процесса, его характер определяется специалистами как выраженный, умеренный или легкий. Однако ни одна форма этого недуга не допускает игнорирования со стороны пациента.
Как лечится
Прием анестетиков и промывание воспалившейся лунки дезрастворами в домашних условиях малоэффективны. Они способны только уменьшить, но не прекратить страдания пациента. Главная же опасность самолечения в том, что оно может сгладить симптомы воспаления. Поэтому без посещения стоматолога в данной ситуации не обойтись. Только комплекс процедур остановит патологический процесс. Разработке плана лечебных действий предшествует тщательная диагностика: визуальный осмотр и рентгено- или радиовизиография зубной ямки.
Схема врачебной помощи при выявленном альвеолите следующая:
1. Обезболивание воспаленного участка – проведение анестезии в месте воспаления.
2. Кюретаж лунки – удаление из нее с помощью специального хирургического приспособления инородных тел: осколков зуба или фрагментов косной ткани, вскрытие и вычищение грануляций.
3. Повторное промывание лунки антисептическим и обезболивающим препаратом с последующим помещением в нее специального лекарства, одновременно лечащего, защищающего рану и купирующего боль.
Дома, по назначению врача, пациент принимает анальгетики, витамины, придерживается щадящей диеты.
При альвеолите выраженной степени тяжести выписываются антибиотики с локальным или общим эффектом. Иногда применяются повязки с бальзамами и гелями, успокаивающими десну. При обнаружении признаков разрушения тканей показаны протеазы – препараты, улучшающие микрофлору в местах гибели клеток.
Процесс выздоровления будет эффективен при ежедневном выполнении назначений доктора в течение 5-7 суток.
Комплекс экстренных лечебных мер, следование всем рекомендациям стоматолога позволяет оперативно добиться ожидаемого эффекта. Уже через 5-7 дней наступает улучшение: боль проходит, лунка начинает затягиваться. Через несколько дней полностью исчезает отек десны. Но даже после этого необходимо придерживаться норм гигиены и прочих врачебных предписаний. Не помешает совершить и несколько контрольных визитов к специалисту.
Способы предупреждения
Избежать альвеолита и его серьезных осложнений поможет простой комплекс примитивных мер. Итак, после удаления зуба следует:
• подержать кровоостанавливающий тампон в лунке, прикусив его, не менее 15 минут;
• соблюдать осторожность при уходе за полостью рта и во время приемов пищи, чтобы не лишить лунку – образовавшегося в ней тромба;
• избегать внешних факторов, способствующих чрезмерному охлаждению или согреванию, не есть и не пить ничего слишком горячего и чересчур холодного;
• не вступать в контакт с инфекционными больными;
• при наличии рака, ВИЧ, сахарного диабета предупредить о своем диагнозе стоматолога, чтобы пройти необходимый в таких случаях курс антибиотиков (он также не помешает и пожилым пациентам).
Соблюдая данные рекомендации, вы благополучно избежите инфицирования травмированного участка. Это поможет вам надолго сохранить весь ряд оставшихся зубов.
Стоматологическое лечение, несомненно, очень важно и нужно – оно позволяет сделать свою жизнь комфортной и избежать других, гораздо более серьезных заболеваний и осложнений. Однако прием стоматолога практически всегда связан с уколами и хирургическим вмешательством, что, в свою очередь, заставляет задуматься – а нельзя ли заразиться чем-нибудь опасным в кабинете у стоматолога?
Какими болезнями можно заразиться в стоматологическом кабинете
Многие болезни передаются через кровь, в том числе и через недостаточно простерилизованные инструменты. Вот самые распространенные из них.
Пожалуй, больше всего люди боятся вируса иммунодефицита человека. ВИЧ – настоящая чума современности, вызывающая опасное состояние, при котором малейшее заболевание может оказаться смертельным. Передается ВИЧ при половом контакте, от матери к ребенку и через кровь. Таким образом, существует страх – а если перед вами у стоматолога лечился больной ВИЧ, не опасно ли это для вас?
На самом деле сегодня не существует ни одного задокументированного случая заражения ВИЧ у стоматолога. Даже минимальная обработка инструментов делает передачу через них ВИЧ просто невозможной, а шприцы в клиниках давно используют одноразовые.
Гепатит В
Гепатит В – опасное заболевание, способное вызвать со временем рак печени. Оно в 100 раз заразнее, чем ВИЧ, и передается не только через кровь, но и через слюну. Каждый год в России отмечается около 50 тысяч случаев заболевания гепатитом В, однако сколько из них произошло именно после визита к стоматологу, установить сложно. В период с 1970 до 1987 год было описано девять случаев заражения гепатитом В у инфицированного врача, но сейчас таких данных нет. В целом стерильность существенно повысилась, и теперь заражение гепатитом В возможно только при недостаточном соблюдении санитарных норм. Хотя здесь, в отличие от ВИЧ, достаточно даже малой халатности, вроде повторно используемых перчаток.
Гепатит С
Гепатит С – тоже весьма опасное заболевание, хотя и не такое вредное для человека. Оно чуть менее заразно, чем гепатит В, но тоже легко может передаться человеку через повторно используемые инструменты. Никакой официальной статистики о связи гепатита С и стоматологий нет, но многие врачи отмечают, что уровень заболеваемости этим недугом вырос как раз из-за недостаточной стерильности в стоматологиях и салонах красоты.
Туберкулез
Туберкулез зачастую локализуется не только в легких, но и в полости рта. Это заболевание очень опасно, часто приводит к смерти и является чрезвычайно заразным в некоторых своих формах. Точной статистики и заболеваемости оральным туберкулезом после лечения в стоматологиях нет, однако есть зафиксированные единичные случаи – и, как правило, заражение происходило у стоматолога, больного легочным туберкулезом.
Читайте также:

