Инфекции мочевыводящих путей простатит
Обновлено: 13.05.2024
Цистит у мужчин возникает не так часто как у женщин, а его симптомы сходны с другим воспалительным заболеванием – простатитом. Лечение двух патологий имеет некоторое отличие, поэтому во время диагностики необходимо правильно определить, где локализуется воспаление – в мочевом пузыре или простате.
Признаки цистита у мужчин
Воспаление стенок мочевого пузыря происходит вследствие воздействия на них патогенных микроорганизмов, которые могут попадать в полость органа из предстательной железы, уретры, почек и из отдаленных очагов хронической инфекции через кровь.
Основными признаками, указывающими на простатит у мужчины, являются:
- Увеличение количество мочеиспусканий в сутки;
- Затруднения и боли во время выведения урины;
- Уменьшение объема выделяемой мочи вплоть до 10-15 мл;
- Ложные позывы;
- Жжение в уретре;
- Ноющие боли над лобком, в паху;
- Мутность мочи.
В острую фазу может повыситься температура тела, часто бывает озноб и снижается трудоспособность. Отсутствие лечения в острую фазу болезни приводит к переходу цистита в хроническую форму, может стать причиной пиелонефрита, склероза стенок пузыря и его дисфункции.
Перечисленные выше симптомы сходны с проявлениями простатита, дифференцировать патологию может только опытный уролог, а диагноз подтверждается инструментальными и лабораторными методами обследования.
Отличие цистита от простатита
Несмотря на сходство клинической картины острого цистита и простатита, есть несколько признаков, характерных только для одного из заболеваний:
- При простатите количество мочи, выделяемой при каждом мочеиспускании, практически не меняется. При цистите объем одной порции доходит до 10 мл, и в течение дня он может быть периодически существенно больше;
- Боли при цистите в основном локализуются внизу живота, реже в половом члене. При развитии простатита болезненные ощущения беспокоят в паху, мошонке, нередко отдают в прямую кишку;
- Выраженность болей выше при цистите, определяются они мужчинами как резкие, жгучие.
При цистите мужчины чаще обращаются к врачу, вынуждают их это сделать сильные боли и жжение. При простатите симптомы выражены не так ярко, поэтому при этом заболевании пациенты вначале чаще предпочитают заниматься самолечением.
Простатит и цистит могут протекать одновременно. При возникновении воспаления предстательной железы нередко осложнением становится именно цистит. Связано это с тем, что воспаленная простата отекает, давит на мочевыводящие пути, что нарушает отток мочи. Таким образом, создаются подходящие условия для развития инфекции. Воспалительная реакция на стенках мочевого пузыря реже приводит к воспалению простаты, так как в секрете предстательной железы содержатся вещества с противомикробным эффектом.
Методы лечения цистита
Основная цель лечения цистита у мужчин – уничтожение патогенной флоры и ликвидация воспалительного процесса. Чтобы этого добиться необходимо комплексное лечение с учетом лабораторных и инструментальных методов диагностики.
Физиотерапия показана и при цистите и при простатите, но только после ликвидации острых процессов.
Схема лечения патологий зависит и от первопричины заболевания и от сопутствующих нарушений. Это относится к мочекаменной болезни, пиелонефриту, аденоме простаты. Комплексная терапия должна включать и соблюдение лечебного питания – мужчинам с простатитом и циститом необходимо отказаться от алкоголя, копченостей, слишком соленых и жирных блюд. Ускорит выздоровление витаминизированное питание и соблюдение режима приема пищи. Показано и улучшение физической активности – утренняя зарядка, специальные комплексы упражнений улучшают ток крови в малом тазу и способствуют нормализации обменных процессов.
Обращайтесь своевременно к урологу. Только так можно остановить острый процесс и не допустить переход в хронические и затяжные формы.
Простатит — это воспаление предстательной железы. Раньше эта патология развивалась преимущественно у пациентов старшего возраста – после 45 - 50 лет. Сегодня около 35% - 40% случаев простатита диагностируют у мужчин от 20 до 40 лет. Он является одной из главных причин снижения либидо, бесплодия, и доставляет пациенту немало неприятных ощущений. Поэтому приступать к устранению заболевания необходимо как можно раньше.
В Поликлинике Отрадное вы можете пройти диагностику на новейшем оборудовании и получить лечение, оптимальное именно в вашем случае.
Предстательная железа (простата) – непарный орган, расположенный под мочевым пузырем. Его главные функции:
- Участие в синтезе спермы – она вырабатывает особый секрет, который входит в состав спермы и делает сперматозоиды активными, именно поэтому простатит нередко сопровождается бесплодием.
- Перекрывание входа в мочевой пузырь во время эрекции.
Прогрессирующий простатит значительно ухудшает качество жизни пациента: возникают боли в промежности, нарушения мочеиспускания, проблемы с потенцией. При запущенном патологическом процессе способны развиться осложнения – воспаление семенных пузырьков или яичек, цистит, пиелонефрит, онкологические заболевания предстательной железы. Между тем, на ранних стадиях простатит лечится достаточно быстро и легко. Важно не оставлять без внимания симптомы и незамедлительно обращаться к врачу. Признаки хронического простатита в начале развития заболевания выражены не очень явно, но они есть: кратковременные нарушения мочеиспускания, несильные боли. Многие пациенты предпочитают не придавать им значения, надеясь, что это какой-то временный сбой, который пройдет самостоятельно.
Виды простатита
Простатит можно классифицировать по форме течения, причине развития и характеру структурных изменений простаты. По форме течения патология бывает острой и хронической.
Острый простатит проявляется ярко выраженными болями в паху и промежности, усиливающиеся при мочеиспускании. В ночное время у многих пациентов учащаются позывы к мочеиспусканию. Могут наблюдаться белые выделения из уретры. Проявляются расстройства мочеиспускания, в некоторых случаях – полная задержка мочи. Если вышеописанные признаки сопровождаются слабостью и повышением температуры тела, это может говорить о начале заражения крови.
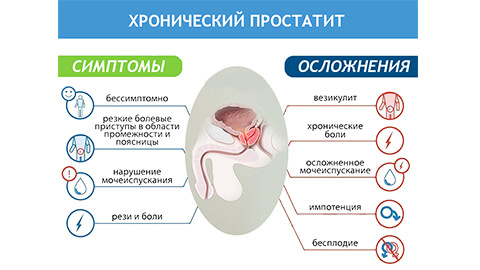
Хронический простатит характеризуется сменами периодов обострений и ремиссий. Боли в паху и промежности кратковременны. После эякуляции у пациента могут возникать неприятные ощущения внизу живота, в некоторых случаях в сперме присутствуют вкрапления крови. Эти признаки часто сопровождаются учащением мочеиспусканий. Во многих случаях наблюдаются расстройства половой функции: акт становится более длинным или коротким, снижается либидо.
По причине развития простатит может быть:
Возбудителями инфекционного простатита способны стать вирусы, бактерии или грибки. Это заболевание часто развивается вследствие воспалительных процессов в органах мочеполовой системы: в мочеиспускательном канале (уретрит), яичке (орхит), мочевом пузыре (цистит). Также причиной развития простатита могут стать другие инфекционные заболевания: кариес, бронхит, гайморит. В ряде случаев возбудителями заболевания являются микроорганизмы, передающиеся половым путем: микоплазмы, хламидии, трихомонады.
Неинфекционный простатит развивается при застойных процессах, когда нарушается отток секрета предстательной железы, крово- или лимфообращение. Основной причиной нарушения оттока секрета считается нерегулярная половая жизнь. Также застойные процессы возникают при малоподвижном образе жизни, переохлаждениях.
По характеру структурных изменений предстательной железы простатит может быть:
По статистике пиелонефрит (воспаление почечной лоханки) является одним из самых частых осложнений цистита [1]. В отличие от неосложненных инфекций нижних мочевыводящих путей, он может потребовать госпитализации в стационар и кардинального пересмотра схемы лечения [1].
Поэтому пациентам с хроническими рецидивирующими уретритами и циститами важно лечить заболевания под контролем врача и знать проявления инфекций нижних и верхних мочевыводящих путей, чтобы успеть вовремя обратиться за помощью.
Как связаны цистит и пиелонефрит?
И если моча движется от почек к уретре, то инфекция, как правило, преодолевает этот путь в обратном направлении. Это называется инфицированием восходящим, или уриногенным путем. Конечно, это не единственный способ заразить лоханку вредоносными бактериями.
Существует также гематогенный путь: когда инфекционный агент заносится в почки через кровоток. При этом картина заболевания и его развитие отличаются, поскольку поражается не только лоханка, но и само вещество почки [5].
Причины и факторы риска инфекций мочевыводящих путей
Большинство причин циститов и пиелонефритов общие, но есть и некоторые особенности.
Инфекция
Встреча пациента с агрессивным возбудителем: как правило, это условно-патогенные обитатели микрофлоры кишечника и кожи, обладающие сродством к эпителию слизистой мочевыводящих путей (уропатогенные штаммы E.coli, Proteus vulg. и mirabilis, Klebsiella spp, Staphylococcus spp.), реже — возбудители болезней, передающихся половым путем. В последнее время исследователи отмечают, что устойчивые к лечению случаи инфекций мочевыводящих путей вызывают ассоциации микроорганизмов [2].
Анатомические особенности
Инфекциями мочевыводящих путей (циститы и уретриты) чаще болеют женщины. Это происходит потому, что их уретра шире и короче. Из-за индивидуальных особенностей или травм и спаек возможна гипермобильность нижнего участка уретры, что приводит к частым инфекциям после нарушений гигиены или даже полового акта [1].
Пиелонефриты развиваются на фоне простатита, хронического рецидивирующего цистита, аномалий развития почек и мочеточников, мочекаменной болезни, опухолей почек и др. Женщины болеют пиелонефритами в 2-4 раза чаще, чем мужчины. Прогрессированию мочевых инфекций также способствует беременность [5].
Нарушение пассажа мочи
К этой категории можно отнести слабости сфинктеров мочевого пузыря, пузырно-мочеточникового соединения, патологические рефлюксы (обратный заброс содержимого в мочевой пузырь, мочеточник, лоханку), турбулентный ток жидкости в уретре с наличием восходящих потоков, ведущих обратно в мочевой пузырь. Сюда же можно отнести такое состояние, как нейрогенный мочевой пузырь или гиперактивный мочевой пузырь, при котором нарушаются процессы сокращения и расслабления этого органа [3].
Факторы риска перехода цистита в пиелонефрит:
- отсутствие адекватного лечения;
- повышенная агрессивность возбудителя;
- анатомические особенности: аномалии развития, спайки в малом тазу, гипермобильность уретры и др.;
- формирование хронического очага инфекции в малом тазу;
- инвазивные медицинские манипуляции (цистоскопия, катетеризация и др.);
- сопутствующие состояния: беременность, сахарный диабет, опухоли почек, мочекаменная болезнь, менопауза и климакс и др.;
- очаги хронической инфекции в организме;
- иммунодефицитные состояния [3].
Симптомы цистита
Инфекции нижних мочевыводящих путей имеют яркую клинику, которую легко узнать. Несмотря на то, что выделяют острый и хронический цистит, их проявления в период обострения, как правило, похожи:
- жалобы на боль, жжение и рези при мочеиспускании — неприятные ощущения сопровождают весь процесс целиком, от начала и до конца;
- боль в области над лобком;
- императивные позывы к мочеиспусканию, которые сложно игнорировать;
- частые походы в туалет, моча при этом выделяется малыми порциями;
- есть чувство неполного опорожнения мочевого пузыря;
- изменение характера мочи: она приобретает неприятный запах, цвет мутнеет, может быть примесь крови в последней порции мочи (необязательный симптом).
Важно отметить тот факт, что температура и симптомы интоксикации редки. Гипертермия бывает не выше 38 градусов, обычно до 37,5 и ниже. Во время осмотра врач обращает внимание на покраснение, припухлость, болезненность при пальпации области уретры и отсутствие патологических влагалищных выделений [1].
Существует категория осложненных циститов, которые могут проявляться высокой температурой, кровью в моче, нарушением оттока, недержанием мочи и другими симптомами [1].
Симптомы пиелонефрита
Пиелонефрит также может быть острым и хроническим. Так или иначе, в его клинике преобладают симптомы интоксикации:
- перепады температуры (до 39 при острых состояниях, обычно в пределах 37-38 градусов), которые сопровождаются ознобом, потливостью;
- слабость, утомляемость, снижение работоспособности;
- головная боль;
- боли в мышцах и суставах, ломота;
- жажда;
- тошнота, изредка рвота;
- тупая боль в области поясницы;
- нарушения мочеиспускания (задержка мочи, учащение, боли при мочеиспускании, походы в туалет по ночам);
- изменение мочи (мутность, хлопья).
Несмотря на то, что в клинике не доминируют болевые симптомы, состояние пациентов бывает объективно тяжелым. Они могут даже пребывать в спутанном состоянии сознания. Возможны шок и почечная недостаточность.
При стертой клинике беспокоит просто слабость, есть общее недомогание, и только дополнительные методы обследования позволяют выявить очаг инфекции [3,5].
Как отличить цистит от пиелонефрита
При проявлениях инфекций необходимо обратиться к специалисту. С подозрениями на цистит можно записаться к терапевту, урологу, нефрологу. Именно врач должен провести дифференциальную диагностику и отличить пиелонефрит от цистита.
На приеме
Во время опроса и осмотра пациента можно сделать первые выводы о том, что стало причиной обращения: цистит или пиелонефрит. В клинике цистита доминируют жалобы на нарушения мочеиспускания, а при воспалении почечной лоханки — слабость, общее недомогание и повышение температуры. Если инфекция имеет восходящее течение, то пациенты вспоминают, что болезнь начиналась с болей при мочеиспускании, но это необязательное условие [3].
В процессе осмотра при подозрении на пиелонефрит врач проверит симптомы болезненности в области проекции почек: справа и слева от позвоночника в области поясницы или чуть выше. При цистите более характерна боль над лобком [1,3,5,6].
Лабораторная диагностика
Назначают общий анализ мочи, крови, посев мочи, анализ по Нечипоренко, биохимию крови и мгновенные тесты на лейкоцитарную эстеразу и нитриты.
При цистите в моче могут присутствовать лейкоциты, бактерии, реже — белок (до 0,1 г/л) и эритроциты. В крови специфические изменения обнаруживаются не всегда, возможно незначительное повышение СОЭ и сдвиг лейкоформулы влево.
Пиелонефрит дает более угрожающую картину: изменение удельного веса мочи (повышение при остром и снижение при хроническом), лейкоциты, белок (от 3 более г/л), бактерии, эритроциты, клетки эпителия в моче. В крови высокая СОЭ, повышение числа лейкоцитов, сдвиг формулы влево, возможно появление токсической зернистости лейкоцитов.
При подозрении на пиелонефрит выполняется культуральное исследование мочи: осадок сеют на питательные среды, наблюдают рост колоний микроорганизмов и проводят их чувствительность к антибиотикам [1,3,5,6].
Инструментальная диагностика
На УЗИ можно понять, какие органы и структуры вовлечены в инфекционный процесс. При пиелонефрите происходит утолщение в области лоханки, увеличение пораженной почки в объеме, расширение чашечек и лоханки и другие изменения.
УЗИ при цистите выполняется скорее для исключения других заболеваний (инородных тел пузыря, пиелонефрита, опухолей и др.).
КТ и МРТ бывают необходимы при сопутствующих заболеваниях, тяжелом течении, появлении осложнений цистита или пиелонефрита.
Основной вывод: самостоятельно отличить цистит от пиелонефрита сложно, только врач с помощью дополнительных методов сможет точно сказать, какие именно мочевыводящие пути поражены инфекцией. Течение заболевания индивидуально, и клиника может быть стерта на фоне сопутствующих заболеваний или состояний. При подозрении на инфекции мочевыводящих путей нужно обязательно обращаться к специалисту, самолечение не допустимо.
В комплексной терапии инфекционно-воспалительных заболеваний мочевыводящих путей, к которым относятся и цистит, и пиелонефрит, специалисты могут рекомендовать использование безрецептурных фитопрепаратов для облегчения боли, уменьшения спазмов и борьбы с воспалением*. К числу таких лекарственных средств относится паста Фитолизин ® . В состав готовой пасты для приготовления суспензии для приема внутрь Фитолизин ® входит сгущенный экстракт из девяти растительных компонентов, а также четыре эфирных масла в качестве вспомогательных веществ. В отличие от многих других урологических фитопрепаратов, которым необходимо сложное приготовление, достаточно просто растворить 1 ч. л. пасты Фитолизин ® в половине стакана теплой подслащенной воды — и препарат готов к применению. Это позволяет проводить лечение не только дома, но и на работе, в гостях и командировке [7].
Список литературы:
*В составе комплексной терапии Фитолизин ® Паста для приготовления суспензии для приема внутрь облегчает боль при цистите, вызванную воспалением и спазмом, за счет противовоспалительного и спазмолитического действия, облегчает частые позывы за счет спазмолитического действия.
Ощущение, что мочевой пузырь опорожнился не полностью, сложно описать, его редко вспоминают во время приема у врача. Хотя само это чувство довольно неприятное и вызывает множество проблем в повседневной жизни.
Конечно, неполное опорожнение мочевого пузыря не представляет смертельной угрозы и не является поводом для срочной госпитализации, но оно вызывает дискомфорт, тревогу, чувство стеснения. Это отражается на эмоциональном и сексуальном здоровье, снижает качество жизни [1]. И может являться предвестником серьезных заболеваний. В статье мы разберем, какие патологии вызывают это чувство и что нужно делать, если оно появилось.
Почему мочевой пузырь опорожняется не полностью?
Моча по мочеточникам поступает в полый мышечный орган — мочевой пузырь, где накапливается до тех пор, пока не возникает позыва к мочеиспусканию. Его емкость около 500 мл (у женщин чуть меньше, у мужчин чуть больше) [2].
Когда пузырь наполняется, нервные сигналы, посылаемые в головной мозг, формируют потребность в мочеиспускании. В процессе мочеиспускания эти нервные сигналы координируют расслабление мышц тазового дна, мышц уретры и мышц мочевого сфинктера. Мышцы мочевого пузыря в это время, наоборот, сокращаются, выталкивая мочу наружу [3].
В этом процессе задействованы нервная система (центральная и периферическая), гладкомышечная оболочка мочевого пузыря, уретра и сфинктер между ними.
Чувство неполного опорожнения возникает из-за того, что этот процесс перестает нормально работать на каком-то из уровней:
- мышцы мочевого пузыря сокращаются недостаточно сильно, и часть мочи остается;
- сигналы, посылаемые в мозг, недостаточно сильные, и не формируется потребность в мочеиспускании, происходит задержка мочи;
- нарушается процесс расслабления мышц сфинктера и тазового дна, моча изгоняется не полностью;
- сигналы об опорожнении приходят раньше, чем оно наступает в реальности;
- воспалительные процессы в уретре и мочевом пузыре раздражают стенки органов и нарушают процесс нормального мочеиспускания;
- внутри пузыря существуют механические препятствия, которые мешают изгнанию жидкости [1,3,4].
Что означает нарушение опорожнения мочевого пузыря?

Если после похода в туалет создается ощущение, что процесс прошел не полностью и внутри осталась жидкость, это может говорить о том, что существуют органические и функциональные причины, по которым мочеиспускание происходит с нарушениями:
- механические препятствия току мочи: инородные тела, злокачественные и доброкачественные новообразования уретры, пузыря и простаты, а также органов малого таза;
- проблемы с регуляцией процесса на уровне периферической и центральной нервной системы [1,3,4].
Разобраться в этой ситуации можно только с помощью врача. Несмотря на то, что проблема является деликатной, откладывать визит к специалисту не стоит.
Причины неполного опорожнения мочевого пузыря
Во время приема доктору будет необходимо провести диагностический поиск и исключить большие группы заболеваний, чтобы понять причину жалоб. Все состояния, которые вызывают ощущение неполного опорожнения, мы разделим на категории.
Инфекции мочевыводящей системы
Циститы, уретриты, а также инфекции близлежащих органов в малом тазу могут послужить причиной дискомфорта при мочеиспускании. Воспалительный процесс в органах мочевыделения протекает с покраснением, набуханием слизистых. Это вызывает жжение, рези, режущие боли в процессе мочеиспускания.
Императивные, частые позывы к мочевыделению, которые сложно игнорировать, являются одной из основных жалоб при цистите и уретрите. Несмотря на постоянные посещения туалета, ощущения, что моча вышла полностью, нет. Поэтому пациенты продолжают натуживаться, что вызывает боли в области над лобком.
Ощущение неполного опорожнения при инфекциях редко доминирует в клинике, но является одним из симптомов, доставляющих дискомфорт. Эта группа заболеваний является одной из самых частых причин обращения к специалистам урологического профиля [5].
Заболевания простаты

Предстательная железа, помимо прочего, выполняет также функции дополнительного сфинктера, обхватывая канал уретры в верхней трети мочеиспускательного канала. Любые заболевания этого органа могут отражаться на качестве мочеиспускания. Сюда можно отнести простатит, аденому простаты и рак предстательной железы. В клинике этих заболеваний доминируют симптомы нарушения мочеиспускания и эректильная дисфункция.
Механизм появления неполного опорожнения носит скорее механический характер: увеличенная в объеме железа преграждает моче путь, струя становится тонкой, слабой, приходится выдавливать жидкость по каплям и с болью. Это вынуждает пациента мочиться с усилием, напрягая мышцы передней брюшной стенки и мочевого пузыря. Поскольку без лечения обструкция прогрессирует, мышцы под постоянным напряжением начинают атрофироваться, вызывая гипотонию мочевого пузыря [6].
Неврологические и психологические причины
Это очень обширная и разнородная группа заболеваний, которые касаются как проблем с центральной нервной системой, так и локального нарушения иннервации органов малого таза. Перечислим наиболее вероятные причины неполного опорожнения при поражениях нервной системы:
- поражение лобных долей и Варолиева моста в головном мозге;
- поражение крестцово-копчикового отдела спинного мозга и волокон конского хвоста;
- поражение тазового сплетения;
- поражение нервов мочевого пузыря, уретры, предстательной железы [4].
Эта группа причин связана с органическими нарушениями в нервной системе, которые возникают на фоне травм, переломов, рассеянного склероза, инсультов, метастазов опухолей, новообразований в нервной системе, сдавления спинного мозга или участков головного мозга растущими образованиями, последствий оперативных вмешательств, а также отдаленных эффектов сахарного диабета и нейроинфекций (нейросифилиса, герпетического поражения, болезни Лайма, энцефалитов, менингитов и др.) [4].
Функциональные поражения не имеют под собой органической основы, либо эти взаимосвязи пока не доказаны. Эти диагнозы ставят только после того, как другие причины были исключены в процессе обследования:
Объемные образования мочевого пузыря и уретры
Препятствовать оттоку мочи могут растущие опухоли либо инородные тела. К их числу можно отнести камни и песок мочевого пузыря и почек, злокачественные и доброкачественные новообразования уретры и пузыря [1].
Возможные осложнения
Неполное опорожнение мочевого пузыря — это симптом, который вызывают множество разнородных причин. Без лечения патологии, которая вызвала это состояние, возможно развитие осложнений:
- острая и хроническая задержка мочи;
- развитие недержания мочи;
- инфекционные осложнения: пиелонефрит, цистит, простатит;
- эректильная дисфункция;
- психологические проблемы (депрессия, тревожность, социальная изоляция, потеря либидо и др.) 5.
Лечение неполного опорожнения мочевого пузыря
Терапией нарушений мочеиспускания занимаются терапевты, урологи и нефрологи. Однако учитывая, что синдром неполного опорожнения могут вызывать и неврологические, инфекционные, гормональные проблемы, стоит внести в этот перечень неврологов, инфекционистов, эндокринологов, психиатров и онкологов.
Первым шагом в лечении станет подробная диагностика и выяснение причин неполного опорожнения. Есть болезни, которые имеют яркую клинику, и диагноз ставят уже во время первого приема, а лечение назначают, не дожидаясь результатов анализов мочи. К этой группе можно отнести, например, инфекции нижних мочевыводящих путей (циститы, уретриты).
Для диагностики других заболеваний может понадобиться широкий спектр мероприятий, в т.ч. лабораторных и инструментальных. Поскольку процесс может занять длительное время, специалисты на время поиска могут порекомендовать средства, облегчающие самочувствие пациентов и не маскирующие картину болезни.
К таким безрецептурным средствам при комплексной терапии цистита можно отнести пасту Фитолизин ® для приготовления суспензии для приема внутрь. Это готовое средство в виде сгущенного экстракта смеси из девяти растительных компонентов, а также 4 эфирных масел [10]. Специалисты могут порекомендовать его в качестве обезболивающего и спазмолитического средства*.
В зависимости от причин неполного опорожнения, применяются следующие виды лечения:
- медикаментозные;
- хирургические;
- психотерапевтические;
- физиотерапевтические.
Не рекомендуется игнорировать симптомы нарушения мочеиспускания и заниматься самолечением. Неполное опорожнение может являться первым признаком серьезного заболевания [3].
Читайте также:

